Ade Sutrimo p25-p50
Diunggah oleh
Shofi H UdinHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Ade Sutrimo p25-p50
Diunggah oleh
Shofi H UdinHak Cipta:
Format Tersedia
BAB II TINJAUAN PUSTAKA
Bab II membahas uraian teori yang berkaitan dengan bab I berdasarkan rujukan pustaka. Pembahasan difokuskan pada uraian tentang pre operasi SC, kecemasan, dan teknik relaksasi GIM. Akan dijabarkan juga kerangka teori dan kerangka konsep yang berisi pendekatan pemecahan masalah yang digunakan serta hipotesis dalam penelitian.
A. Landasan Teori 1. Pre operasi SC SC merupakan pembedahan untuk melahirkan janin dengan membuka dinding abdomen dan dinding rahim (Benson & Pernoll, 2008). Indikasi dilakukannya SC merupakan disproporsi sefalopelvik, gawat janin, plasenta previa, riwayat SC sebelumnya, kelainan letak, incordinate uterine action, eklampsi dan hipertensi (Mansjoer, Triyanti, Savitri, Wardhani, & Setiowulan, 2009). Persalinan dengan SC dianggap sebagai salah satu cara untuk mewujudkan well born baby well health mother, tidak hanya bayi yang lahir hidup tapi harapan agar tumbuh kembangnya berkelanjutan dan tidak ada komplikasi yang dialami ibu (Manuaba, 2001). Persalinan dengan SC tidak bisa terlepas dari resiko komplikasi pada bayi maupun pada ibu (Manuaba, 2001). Komplikasi pada saat operasi SC
10
11
dilakukan meliputi dampak pada ibu antara lain: infeksi puerperal, perdarahan, luka pada vesika urinaria, embolisme paru-paru dan ruptur uterin, sedangkan dampak pada bayi yaitu kematian perinatal (Mansjoer, Triyanti, Savitri, Wardhani, & Setiowulan, 2009). Angka mortalitas bayi dengan ibu yang melahirkan dengan proses SC berkisar antara 4-7 persen (Wiknjosastro, 2005). Komplikasi akibat persalinan SC yang bisa terjadi pada bayi adalah bayi menjadi kurang aktif dan lebih banyak tidur akibat dari efek anestesi, sehingga akan mempengaruhi pemberian ASI. Bayi yang dilahirkan melalui SC sering mengalami gangguan pernafasan karena kelahiran yang terlalu cepat. Bayi tidak beradaptasi pada saat proses transisi dari dunia dalam rahim menjadi di luar rahim yang dapat menyebabkan takipneu pada bayi (Bobak, Deitra & Margaret, 2005). Komplikasi post SC juga terjadi pada ibu. Komplikasi yang timbul setelah dilakukannya SC pada ibu seperti nyeri pada daerah insisi, potensi terjadinya thrombosis, potensi terjadinya penurunan kemampuan fungsional, penurunan elastisitas otot perut dan otot dasar panggul, perdarahan, luka kandung kemih, infeksi, bengkak pada ektremitas bawah, dan gangguan laktasi (Winkjosastro, 2005). Asuhan keperawatan yang dilakukan pada pasien bedah disebut asuhan keperawatan perioperatif. Asuhan keperawatan perioperatif meliputi asuhan keperawatan yang dilakukan sebelum operasi (pre operasi), selama operasi berlangsung di kamar operasi (intra operasi) dan sesudah proses operasi selesai dilakukan (pos operasi). Asuhan keperawatan bagi pasien operasi SC
12
dinamakan manajeman peripartum. Fase perawatan pre operasi dimulai ketika keputusan intervensi bedah dibuat dan berakhir saat pasien dikirim ke meja operasi (Smeltzer & Bare, 2002; Gant & Cunningham, 2009). Pasien pre operasi dapat mengalami kegelisahan dan ketakutan yang kadang tidak tampak jelas, seringkali pasien menampakkan kecemasan dalam bentuk lain. Pasien yang gelisah dan takut sering bertanya terus menerus dan berulang-ulang, walaupun pertanyaannya sudah dijawab (Potter & Perry, 2005). Bentuk lain respon pasien pre operasi yaitu pasien berusaha mengalihkan perhatiannya, tidak mau berbicara dan tidak memperhatikan keadaan sekitarnya bahkan pasien akan bergerak terus menerus sehingga tidak bisa tidur (Oswari, 2005). Perawatan pre operasi SC dapat menyebabkan kecemasan. Penyebab kecemasannya dapat berupa bayangan pasien yang menghubungkan nyeri saat operasi, kemungkinan cacat, menjadi bergantung pada orang lain, dan kematian. Pasien juga cemas akan kehilangan pendapatan atau
berkurangnya pendapatannya karena penggantian biaya asuransi di rumah sakit dan ketidakberdayaan mengahadapi operasi dalam waktu yang semakin dekat (Potter & Perry, 2005). Pasien pre operasi dapat mengalami kecemasan terhadap anastesi, ketidaktahuan tentang prosedur operasi dan ancaman lain terhadap citra tubuh yang menimbulkan kecemasan (Smeltzer & Bare, 2002). Intervensi keperawatan perioperatif memberi pemahaman yang menyeluruh pada pasien tentang pembedahan dan mempersiapkan fisik
13
pasien untuk menjalani pembedahan (Potter & Perry, 2005). Perawat dapat melakukan intervensi penyuluhan pre operasi untuk menghilangkan kesalahan konsep dan kesalahan informasi dan untuk memberikan penanganan ketika memungkinkan lingkup aktivitas keperawatan selama fase pre operasi. Perawatan pre operasi dapat mencakup penetapan pengkajian dasar pasien, menjalani anamnesa pre operasi, dan menyiapkan pasien untuk anastesi yang diberikan dan persiapan operasi (Smeltzer & Bare, 2002). Tindakan mandiri keperawatan untuk mengurangi kecemasan pasien pre operasi juga dapat dengan membina hubungan yang efektif dan mendengarkan keluhan pasien secara aktif. Harapannya pasien dapat bekerjasama dengan baik dan berpartisipasi dalam perawatan jika perawat memberikan informasi pre operasi, pada saat operasi dan post operasi. Penyuluhan pre operasi dilakukan untuk mengurangi rasa cemas akibat ketidaktahuan pasien dan keluarga serta mengurangi penggunaan (Potter & Perry, 2005). Perawat juga dapat melakukan teknik relaksasi untuk menurunkan kecemasan pasien pre operasi (Smeltzer & Bare, 2002). Prosedur perawatan operasi SC dinamakan manajemen peripartum. Ibu yang sudah diputuskan menjalani operasi SC dimasukkan ke rumah sakit sehari sebelum operasi dan dievaluasi oleh ahli obstetri dan ahli anestesi. Perawatan pre operasi pasien meliputi pemeriksaan lengkap dan persiapan fisik maupun mental (Gant & Cunningham, 2010). Prosedur pre operasi yang didapatkan dari hasil studi pendahuluan penelitian di RSUD Banyumas
14
yaitu penetapan keputusan operasi SC oleh dokter spesialis obstetri dan ginekologi. Keputusan operasi SC dilakukan pada saat pasien melakukan pemeriksaan di poliklinik. Pasien dipindahkan ke bangsal maternitas untuk dilakukan perawatan pre operasi. Operasi SC dilakukan keesokan harinya sesuai jadwal pada daftar operasi di instalasi bedah sentral (IBS). 2. Kecemasan a. Pengertian kecemasan Kecemasan merupakan emosi subjektif yang membuat individu tidak nyaman, ketakutan yang tidak jelas dan gelisah, dan disertai respon otonom. Kecemasan juga merupakan kekhawatiran yang tidak jelas dan menyebar berkaitan dengan perasaan tidak pasti dan tidak berdaya (Stuart, 2007; Tomb 2004). Kecemasan pasien pre operasi SC merupakan kecemasan yang spesifik yakni terhadap kekhawatiran terhadap prosedur operasi, prosedur anatesi, defisit informasi atau kesalahpahaman konsep, kekhawatiran tentang masalah finansial keluarga, kekhawatiran terhadap diri dan bayi yang akan dilahirkannya (Potter & Perry 2005; Smeltzer & Bare 2002; Gant & Cunningham, 2010). b. Tahapan kecemasan Kecemasan diidentifikasikan menjadi 4 tingkat yaitu ringan,
sedang, berat dan panik (Stuart & Laraia, 2005). Semakin tinggi tingkat kecemasan individu maka akan mempengaruhi kondisi fisik dan psikis. Kecemasan berbeda dengan rasa takut, yang merupakan penilaian intelektual terhadap bahaya. Kecemasan merupakan masalah psikiatri
15
yang paling sering terjadi, tahapan tingkat kecemasan akan dijelaskan sebagai berikut (Stuart, 2007): 1) Kecemasan ringan berhubungan dengan ketegangan dalam kehidupan sehari-hari; cemas menyebabkan individu menjadi waspada,
menajamkan indera dan meningkatkan lapang persepsinya. 2) Kecemasan sedang memungkinkan individu untuk berfokus pada suatu hal dan mempersempit lapang persepsi individu. Individu menjadi tidak perhatian yang selektif namun dapat berfokus pada lebih banyak area. 3) Kecemasan berat, mengurangi lapang persepsi individu. Individu berfokus pada sesuatu yang rinci dan spesifik serta tidak berpikir tentang hal lain. Semua perilaku ditujukan untuk mengurangi ketegangan, individu perlu banyak arahan untuk berfokus pada area lain. 4) Tingkat panik (sangat berat) dari kecemasan berhubungan dengan terperangah, ketakutan, dan teror. Hal yang rinci terpecah dari proporsi, karena mengalami kehilangan kendali. Individu yang mencapai tingkat ini tidak mampu melakukan sesuatu walaupun dengan arahan. Panik mencakup disorganisasi kepribadian dan menimbulkan peningkatan aktivitas motorik, menurunnya kemampuan untuk berhubungan dengan orang lain, persepsi yang menyimpang, dan kehilangan pemikiran yang rasional.
16
c. Etiologi kecemasan Kecemasan disebabkan faktor patofisiologis maupun faktor
situasional (Doengoes, 2002). Penyebab kecemasan tidak spesifik bahkan tidak diketahui oleh individu. Perasaan cemas diekspresikan secara langsung melalui perubahan fisiologis dan perilaku, dapat juga diekspresikan secara tidak langsung melalui timbulnya gejala dan mekanisme koping sebagai upaya melawan kecemasan (Stuart, 2007). Berbagai teori telah dikembangkan untuk menjelaskan faktor-faktor yang mempengaruhi kecemasan menurut Stuart (2007) dan Tomb (2004), antara lain: 1) Faktor predisposisi a) Teori psikoanalisis Pandangan teori psikoanalisis memaparkan bahwa cemas merupakan konflik emosional yang terjadi antara dua elemen kepribadian yaitu id dan superego. Id mewakili dorongan insting dan impuls primitif, sedangkan superego mencerminkan hati nurani dan dikendalikan oleh norma budaya. Ego berfungsi menengahi tuntutan dari dua elemen yang bertentangan tersebut dan fungsi kecemasan untuk mengingatkan ego bahwa ada bahaya. b) Teori interpersonal Teori interpersonal menyatakan bahwa cemas timbul dari perasaan takut terhadap ketidaksetujuan dan penolakan
17
interpersonal. Cemas juga berhubungan dengan perkembangan trauma, seperti perpisahan dan kehilangan, yang menimbulkan kerentanan tertentu. Individu dengan harga diri rendah rentan mengalami kecemasan yang berat. c) Teori perilaku Teori perilaku menyatakan bahwa cemas merupakan produk frustasi. Frustasi merupakan segala sesuatu yang menggangu kemampuan individu untuk mencapai tujuan yang diinginkan. dan dikarakteristikkan sebagai suatu dorongan yang dipelajari untuk menghindari kepedihan. Teori pembelajaran meyakini individu yang terbiasa sejak kecil dihadapkan pada ketakutan kecemasan memandang yang pada berlebihan kehidupan sebagai lebih sering menunjukkan Teori konflik dua
selanjutnya. pertentangan
cemas
antara
kepentingan yang berlawanan. Kecemasan terjadi karena adanya hubungan timbal balik antara konflik dan kecemasan: konflik menimbulkan kecemasan, dan cemas menimbulkan perasaan tak berdaya, yang pada gilirannya meningkatkan konflik yang dirasakan. d) Teori kajian keluarga Kajian keluarga menunjukkan bahwa gangguan cemas terjadi didalam keluarga. Gangguan kecemasan juga tumpang tindih antara gangguan kecemasan dan depresi.
18
e) Teori biologis Kajian biologis menunjukkan bahwa otak mengandung reseptor khusus untuk benzodiazepine, obat-obatan yang meningkatkan neuroregulator inhibisi asam gamma-
aminobutyric acid (GABA). GABA berperan penting dalam mekanisme biologi yang berhubungan dengan cemas.
Kesehatan umum individu dan riwayat kecemasan di keluarga memiliki efek nyata sebagai predisposisi kecemasan. Cemas disertai dengan gangguan fisik yang menurunkan kemampuan individu mengatasi stresor. Kecemasan
diperantarai oleh sistem kompleks yang melibatkan sistem limbik, pada organ amigdala dan hipokampus, talamus, korteks frontal secara anatomis dan norepinefrin (lokus seruleus), serotonin (nukleus rafe dorsal) dan GABA (reseptor GABAA berpasangan dengan reseptor benzodiazepin) pada sistem neurokimia. Hingga saat ini belum diketahui secara jelas bagaimana kerja dari masing-masing bagian tersebut dalam menimbulkan kecemasan (Tomb, 2004). Setiap perubahan dalam kehidupan yang dapat menimbulkan keadaan stres disebut stresor. Stres yang dialami seseorang dapat menimbulkan kecemasan (Ibrahim, 2012). Faktor predisposisi yang dapat menimbulkan kecemasan antara lain faktor genetik, faktor organik dan faktor psikologi. Faktor predisposisi kecemasan pada
19
pasien pre operasi SC yang paling berpengaruh merupakan faktor psikologis, terutama ketidakpastian tentang prosedur dan operasi yang akan dijalani dan keadaan bayi yang akan dilahirkannya melalui metode SC (Winkjosastro, 2005; Smeltzer & Bare, 2002; Gant & Cunningham, 2010). 2) Faktor presipitasi Pengalaman cemas setiap individu bervariasi bergantung pada situasi dan hubungan interpersonal. Ada dua faktor presipitasi yang mempengaruhi kecemasan menurut Stuart (2007) dan Tomb (2004), yaitu : a) Faktor eksternal (1) Ancaman integritas diri Meliputi ketidakmampuan fisiologis atau gangguan terhadap kebutuhan dasar (penyakit, trauma fisik,
pembedahan yang akan dilakukan). (2) Ancaman sistem diri Antara lain: ancaman terhadap identitas diri, harga diri, hubungan interpersonal, kehilangan, dan perubahan status dan peran.
20
b) Faktor internal (1) Potensial stresor Stresor menyebabkan psikososial perubahan merupakan dalam keadaan yang
kehidupan
sehingga
individu dituntut untuk beradaptasi. (2) Maturitas Kematangan kepribadian inidividu akan
mempengaruhi kecemasan yang dihadapinya. Kepribadian individu yang lebih matur maka lebih sukar mengalami gangguan akibat kecemasan, karena individu mempunyai daya adaptasi yang lebih besar terhadap kecemasan. (3) Pendidikan Tingkat pendidikan individu berpengaruh terhadap kemampuan berpikir. Semakin tinggi tingkat pendidikan maka individu semakin mudah berpikir rasional dan menangkap informasi baru. Kemampuan analisis akan mempermudah individu dalam menguraikan masalah baru. (4) Respon koping Mekanisme mengalami kecemasan koping digunakan seseorang saat
kecemasan. secara
Ketidakmampuan merupakan
mengatasi penyebab
konstruktif
terjadinya perilaku patologis.
21
(5) Status sosial ekonomi Status sosial ekonomi yang rendah pada seseorang akan menyebabkan individu mudah mengalami kecemasan. (6) Keadaan fisik Individu yang mengalami gangguan fisik akan mudah mengalami kelelahan fisik. Kelelahan fisik yang dialami akan memper mudah individu mengalami kecemasan. (7) Tipe kepribadian Individu dengan tipe kepribadian A lebih mudah mengalami gangguan akibat kecemasan daripada orang dengan tipe kepribadian B. Individu dengan tipe
kepribadian A memiliki ciri-ciri individu yang tidak sabar, kompetitif, ambisius, ingin serba sempurna, merasa diburuburu waktu, mudah gelisah, tidak dapat tenang, mudah tersinggung dan mengakibatkan otot-otot mudah tegang. Individu dengan tipe kepribadian B memiliki ciri-ciri yang berlawanan dengan tipe kepribadian A. Tipe kepribadian B merupakan individu yang penyabar, tenang, teliti dan rutinitas. (8) Lingkungan dan situasi Seseorang yang berada di lingkungan asing lebih mudah mengalami kecemasan dibandingkan di lingkungan yang yang sudah dikenalnya.
22
(9) Dukungan sosial Dukungan sosial dan lingkungan merupakan sumber koping individu. Dukungan sosial dari kehadiran orang lain membantu seseorang mengurangi kecemasan sedangkan lingkungan mempengaruhi area berfikir individu. (10) Usia Usia muda lebih mudah cemas dibandingkan individu dengan usia yang lebih tua. (11) Jenis kelamin Gangguan kecemasan tingkat panik lebih sering dialami wanita daripada pria. Dampak negatif dari kecemasan merupakan rasa khawatir yang berlebihan tentang masalah yang nyata maupun potensial. Keadaan cemas akan membuat individu menghabiskan tenaganya,
menimbulkan rasa gelisah, dan menghambat individu melakukan fungsinya dengan adekuat dalam situasi interpersonal maupun hubungan sosial (Videbeck, 2008). Faktor presipitasi timbulnya kecemasan pada pasien pre operasi SC pada faktor eksternal pada ancaman integritas dirinya karena preosedur operasi, kekhawatiran yang mengenai pada sistem diri pasien berupa kekhawatiran terhadap gambaran diri yang nantinya berpengaruh pada hubungan
interpersonalnya.
23
Faktor presipitasi internal kecemasan pasien pre operasi SC antara lain potensial stressor yaitu prosedur persalinan menggunakan metode operasi yang akan dijalaninya, maturitas individu yakni pasien SC yang berusia produktif, pendidikan pasien, respon koping pasien, status sosial ekonomi keluarga dalam memenuhi administrasi rumah sakit mulai dari persiapan sebelum sampai setelah operasi SC, keadaan fisik pasien, tipe kepribadian pasien, lingkungan di rumah sakit serta dukungan sosial pasien dari keluarga maupun tenaga kesehatan di rumah sakit (Gant & Cunningham, 2010). d. Penatalaksanaan kecemasan Aspek klinik menyatakan bahwa kecemasan dapat dijumpai pada orang yang menderita stres normal, pada orang yang menderita sakit fisik berat lama dan kronik, dan pada orang dengan gangguan psikiatri berat. Kecemasan yang berkepanjangan menjadi patologis dan
menghasilkan berbagai gejala hiperaktivitas otonom pada sistem muskuloskeletal, kardiovaskuler, gastrointestinal bahkan genitourinarius. Respon kecemasan yang berkepanjangan dinamakan gangguan
kecemasan (Romadhon, 2002). Penyembuhan gangguan kecemasan dapat dilakukan dengan cara farmakologis maupun non farmakologis menurut Maramis (2004) dan Romadhon (2002) yaitu sebagai berikut : 1) Farmakologis Anxiolytic mempunyai dalam menurunkan keunggulan efek terapeutik cepat kecemasan tetapi
tanda dan gejala
24
mempunyai kerugian risiko adiksi. Terapi kombinasi yang diberikan untuk menurunkan kecemasan merupakan obat anxiolytic dan psikoterapi. Obat anxiolytic diberikan sampai 2 minggu pengobatan, kemudian dilakukan psikoterapi yang dimulai pada awal minggu kedua. Saat psikoterapi diberikan, obat anxiolytic masih tetap diberikan tetapi secara bertahap diturunkan dosisnya (tapering off sampai minggu ke empat pengobatan). Jenis obat yang digunakan sebagai agen anxiolytic yaitu golongan trisiklik,
benzodiazepin,
non-benzodiazepin,
anti-depresan:
monoamin inhibitor (MAOI), serotonin reuptake inhibitor (SRI), specific serotonin reuptake inhibitor (SSRI) (Romadhon, 2002). Pengobatan farmakologi anxiolytic mempunyai efek klinik tranquilaizer dan neroleptika (Maramis, 2004). 2) Non farmakologis Psikoterapi yang digunakan untuk gangguan kecemasan merupakan psikoterapi berorientasi insight, terapi perilaku, terapi kognitif atau psikoterapi provokasi kecemasan jangka pendek (Romadhon, 2002). Menurut Dongoes (2002) menurunkan stresor yang dapat memperberat kecemasan dilakukan dengan beberapa cara sebagai berikut : a) Menurunkan kecemasan dengan teknik distraksi yang memblok persepsi nyeri dalam korteks serebral.
25
b) Relaksasi dapat menurunkan respon kecemasan, rasa takut, tegang dan nyeri. Teknik relaksasi terdapat dalam berbagai jenis yaitu latihan nafas dalam, visualisasi dan guide imagery, biofeedback, meditasi, teknik relaksasi autogenik, relaksasi otot progresif dan sebagainya. c) Pendidikan kesehatan membantu pasien dengan gangguan kecemasan untuk mempertahankan kontrol diri dan membantu membangun sikap positif sehingga mampu menurunkan ketergantungan terhadap medikasi. d) Memberikan bimbingan pada klien dengan gangguan
kecemasan untuk membuat pilihan perawatan diri sehingga memungkinkan klien terlibat dalam aktivitas pengalihan. Bimbingan yang diberikan dapat berupa bimbingan fisik maupun mental. e) Dukungan keluarga meningkatkan mekanisme koping dalam menurunkan stres dan kecemasan. Penatalaksanaan keperawatan mandiri berdasarkan Nursing Intervention Classification (NIC) yang dianjurkan untuk tindakan menurunkan kecemasan yaitu: penurunan kecemasan, teknik
menenagkan, perluasan mekanisme koping, pendampingan pasien, kehadiran perawat dan konseling lewat telepon. NIC untuk diagnosa kecemasan juga dianjurkan dalam kategori intervensi opsional antara lain: konseling, pedoman antisipasi, terapi seni, terapi autogenik,
26
manajemen sikap, distraksi, humor, hipnosis, meditasi, terapi musik, terapi otot progresif, bimbingan umajinasi, relaksasi, kelompok swa bantu, pendidikan kesehatan dan kunjungan tenaga kesehatan (McCloskey & Bulechek, 2008). Penatalaksanaan kecemasan pre operasi SC oleh tenaga medik dilakukan dengan pemberian anxiolityx sesuai indikasi pasien dan tindakan madiri keperawatan berupa terapi modalitas dan
komplementer bagi pasien sesuai hasil pengkajian keperawatan, diagnosa keperawatan yang disusun serta rencana intervensinya. e. Pengukuran kecemasan Kusumawati (2010) menyatakan bahwa instrumen untuk
pengukuran tingkat kecemasan dapat menggunakan beberapa cara pengukuran yaitu taylor manifestation anxiety scale (T-MAS), dan hamilton rating scale for anxiety (HRS-A). T-MAS merupakan alat ukur tingkat kecemasan yang di adaptasi dari barat, dan telah banyak dipakai di Indonesia. Kuesioner T-MAS berisi 40 butir pertanyaan yang terdiri dari 5 pertanyaan unfavourable dan 35 pertanyaan favourable. Cut off point kuesioner T-MAS merupakan bila jumlah jawaban ya pada pilihan favourable dan jumlah jawaban tidak pada pilihan yang unfavorable 21. Kuisioner yang sering digunakan untuk mengukur kecemasan pasien pre operasi yaitu kuisioner Amsterdam Pre Operative Anxiety and Information Scale (APAIS). Pengukuran kecemasan juga dapat
27
menggunakan pengukuran hormon kortisol yang dapat diukur dengan sampel darah maupun saliva dan visual analog scale (VAS). Penelitian yang dilakukan mengunakan alat ukur kecemasan T-MAS yang sudah dimodifikasi dan dikombinasikan dengan kuisioner APAIS. Kuisioner penelitian pengukuran kecemasan berisi 18 butir penyataan dengan skala likert dan responden mengisinya dengan cara memberi tanda check pada angka 0-4 sesuai keadaan yang dialami responden dalam menjawab masing-masing butir pernyataan. 3. Guided imagery music (GIM) a. Definisi Snyder & Lindquist (2002) mendefinisikan bimbingan imajinasi sebagai intervensi pikiran dan tubuh manusia menggunakan kekuatan imajinasi untuk mendapatkan affect fisik, emosional maupun spiritual. Guided imagery dikategorikan dalam terapi mind-body medicine oleh Bedford (2012) dengan mengombinasikan bimbingan imajinasi dengan meditasi pikiran sebagai cross-modal adaptation. Imajinasi merupakan representasi mental individu dalam tahap relakasasi. Imajinasi dapat dilakukan dengan berbagai indra antata lain visual, auditor, olfaktori maupun taktil. Bimbingan imajinasi merupakan teknik yang kuat untuk dapat fokus dan berimajinasi yang juga merupakan proses terapeutik (Bonadies, 2009). penelitiannya yang Watanabe et al (2006) membuktikan hasil menyebutkan bahwa bimbingan imajinasi
meningkatkan mood positif dan menurunkan mood negatif individu
28
secara signifikan dan level kortisol yang diukur menggunakan saliva test juga menunjukkan penurunan yang signifikan. Arti kata musik dalam terapi musik digunakan untuk menjelaskan media yang digunakan secara khusus dalam rangkaian terapi. Berbeda dengan berbagai terapi dalam lingkup psikologi yang justru mendorong klien untuk bercerita tentang permasalahan-
permasalahannya (Djohan, 2006). Norred (2000) mengategorikan musik sebagai salah satu intervensi mandiri keperawatan dalam kriteria alternative caring-health therapy untuk meminimalkan kecemasan pre operasi. Terapi musik merupakan keahlian
menggunakan musik atau elemen musik oleh seorang terapis untuk meningkatkan, mempertahankan dan mengembalikan kesehatan mental, fisik, emosional dan spritual. Jenis musik yang digunakan dalam terapi musik dapat disesuaikan dengan keinginan, seperti musik klasik, intrumentalia, slow music, orchestra, maupun jenis musik lainnya. Musik lembut dan teratur seperti intrumentalia dan musik klasik merupakan musik yang sering digunakan untuk terapi musik (Djohan, 2006). Teknik relaksasi GIM mengombinasikan intervensi bimbingan imajinasi dan terapi musik. GIM dilakukan dengan memfokuskan fantasi atau imajinasi pasien yang difasilitasi dengan musik. Efek musik digunakan untuk memperkuat relaksasi pasien sehingga imajinasi maupun sugesti yang diberikan akan lebih mudah
29
diinduksikan. Tujuan akhirnya yaitu pasien akan dapat mengontrol kecemasannya (Beebe & Wyatt, 2009). b. Manfaat teknik relaksasi GIM Bimbingan imajinasi telah menjadi intervensi untuk mengurangi kecemasan, dan memberikan relaksasi, dapat juga untuk mengurangi nyeri kronis, tindakan prosedural yang menimbulkan nyeri, gangguan pola tidur, mencegah reaksi alergi, mengolah situasi stres dan kecemasan menurunkan tekanan darah (Snyder & Lindquist, 2002). Teknik imajinasi telah digabungkan dengan berbagai prosedur perilaku dan kognitif, serta metode pengobatan dengan pendekatan psikoterapi, modifikasi perilaku, terapi pengolahan kognitif, terapi emosi rasional, terapi modalitas, dan hipnoterapi (Arslan, zer, & zyurt, 2007). Teknik imajinasi dapat membangkitkan pikiran atau ide yang melibatkan kognitif individu, dimana individu dapat membayangkan tujuan yang berorientasi pada hasil dan proses. Tujuan yang diharapkan yaitu mencapai kondisi baik atau sehat. Tujuan yang berorientasi pada proses yaitu membayangkan mekanisme efek yang diinginkan seperti membayangkan sistem kekebalan tubuh sangat kuat (Snyder & Lindquist, 2002). Menggabungkan musik dengan
bimbingan imajinasi dapat mengurangi kelelahan, gangguan perasaan, dan menurunkan kandungan kortisol dalam darah (Nicholson, 2001). Bimbingan imajinasi pada individu membuat individu
membayangkan melihat sesuatu, mendengar, mencium, mengecap, dan
30
atau menyentuh sesuatu (Snyder & Lindquist, 2002). Dasar pemikiran ilmiah tentang imajinasi merupakan pemikiran untuk memodifikasi penyakit dan mengurangi gejala dengan menurunkan respon stres, yang dimediasi oleh interaksi psychoneuroimmune. Hormon stres dipicu ketika situasi maupun peristiwa yang mengancam fisik, kesejahteraan emosional maupun tuntunan situasi yang melebihi kemampuan individu, sehingga dengan imajinasi diharapkan dapat mengubah situasi seseorang dari respon negatif yaitu ketakutan dan kecemasan kegambaran positif yaitu penyembuhan dan kesejahteraan (McKinley, Stein-Parbury, Chehelnabi, & Lovas, 2004). GIM dapat digunakan untuk meningkatkan kesadaran emosional dan merestrukturisasi arti dari sebuah situasi yaitu tanggapan emosional terhadap situasi memicu sistem limbik dan perubahan sinyal fisiologis di perifer dan sistem saraf otonom yang mengakibatkan melawan stres atau menghilangkan karakteristik respon dengan menggunakan otak kanan yang menyimpan memori. Hasil penelitian Thomas & Sethares (2010) menunjukkan bahwa guided imagery dapat menurunkan kecemasan pada pasien pre operasi total joint
arthroplasty. Bauer (2011) membuktikan pengaruh kombinasi musik dan nature sound untuk menurunkan kecemasan pasien bedah cardiac. Bonde (2004) membuktikan guided imagery and music dengan metode Bonny secara signifikan menurunkan kecemasan dan depresi pasien kanker.
31
c. Teknik pemberian GIM Teknik relaksasi GIM dapat dilakukan secara langsung maupun tidak langsung. Pemberian teknik relaksasi aktif yaitu dilakukan oleh individu, sedangkan secara tidak langsung yaitu difasilitasi oleh terapis maupun alat bantu media video atau rekaman audio (Snyder & Lindquist, 2002). Rekaman audio berisi panduan relaksasi dan membayangkan hal-hal yang menyenangkan bagi individu diberikan menggunakan headphone yang disambungkan dengan pemutar musik. Waktu yang digunakan untuk pelaksanaan bimbingan imajinasi berkisar 10 sampai 30 menit. Pelaksanaan bimbingan imajinasi dimulai dengan latihan relaksasi, fokus yang digunakan efektif yaitu pernapasan lambat dan dalam dengan memfasilitasi relaksasi napas yang bergerak lebih rendah ke dalam dada dan diafragma serta otot perut. Teknik lainnya termasuk relaksasi otot progresif atau berfokus pada kata atau objek (Jong, Pijl, de Gast, & Sjling, 2012). Relaksasi membuat pikiran lebih terbuka dengan informasi baru yang diberikan (Snyder & Lindquist, 2002). Cara melakukan teknik relaksasi GIM tidak selalu membutuhkan kehadiran ahli terapi. d. Pengaruh GIM terhadap kecemasan pre operasi SC Teknik relaksasi GIM dapat menurunkan emosi negatif seperti: amarah, cemas dan depresi terkadang, tanpa disadari timbul sedikit demi sedikit dan stimulus emosi negatif diterima oleh bagian otak yaitu sistem limbik. Adanya hubungan langsung sistem limbik dengan
32
sistem otonom, sehingga bila ada stimulus emosi negatif langsung masuk dan diterima oleh sistem limbik dapat menyebabkan berbagai gangguan seperti: gangguan jantung, hipertensi maupun gangguan saluran cerna (Arslan, zer, & zyurt, 2007). Intervensi dengan teknik relaksasi GIM dapat mengubah secara efektif ambang otak kita yang dalam keadaan stress menjadi secara fisiologis lebih adaptif. Musik tidak pula memiliki batasan-batasan sehingga begitu mudah diterima organ pendengaran kita dan melalui saraf pendengaran diterima dan diartikan di otak dan musik dapat masuk langsung ke otak emosi kita atau sistem limbik. Musik dapat pula beresonansi dan bersifat naluriah, sehingga efek terapi masuk otak (Aizid, 2010). Berdasarkan penelitian Bonadies (2009) menyebutkan intervensi guided imagery diberikan selama lima kali intervensi dengan durasi 15-45 menit sedangkan Muna (2012) teknik relaksasi musik klasik dilakukan sebanyak satu kali. Dalam penelitian yang dilakukan teknik relaksasi GIM diberikan sebanyak dua kali yaitu pada saat pasien masuk di bangsal dan pagi hari sebelum pasien menjalani operasi. Pelaksanaan penelitian dengan pertimbangan waktu pasien di bangsal dan pengaturan kegiatannya. Kontra indikasi teknik relaksasi pada pasien halusinasi. Efek samping teknik relaksasi dapat berupa konflik intra personal pada pasien karena ketidak berhasilan terapi yang diberikan. Musik yang digunakan adalah musik klasik dan musik alam
33
yang didapatkan dari situs internet www.mp3skull.com. Musik yang didapatkan menggunakan kata kunci relaxing music dan nature sound. Musik yang digunakan untuk terapi sebanyak 15 file musik yang diambil sesuai keperluan penelitian. Musik tersebut dengan judul Gentle morning: Deep Relaxing Forest Sound, Slow Down by Paul Collier, Relaxing Sounds of NatureOcean Swim With The Dolphin, Solace, Piano Sonnata-Bethoven, Morning From Peer Gynt-Greig, Liebestraum No 3-Liszt, Traumerei-Schumann, Barcarolle-Offenbach, Adagio From New World Symphony-Dvorak Romance No 2Beethoven, Greensleeves-William, Pastoral-Beethoven, Intermezzo Mascagni dan Ocean Surf.
34
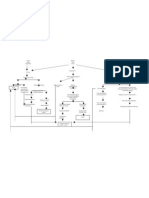
B. Kerangka Teori
Indikasi Operasi SC: disproporsi sefalopelvik, gawat janin, plasenta previa, riwayat SC sebelumnya, kelainan letak, incordinate uterine action, eklampsi dan hipertensi Faktor yang mempengaruhi kecemasan : a. Predisposisi b. Presipitasi: 1) Eksternal: ketidakmampuan fisiologis dan ancaman sistem diri; 2) Internal: potensial stresor, maturitas, pendidikan, respon koping, status sosial ekonomi, keadaan fisik, tipe kepribadian, lingkungan, dukungan sosial, usia, jenis Kecemasan pre kelamin operasi SC
Keputusan operasi SC oleh tenaga medis spesialis obstetri dan ginekologi
Dampak kecemasan pre operasi SC: a. Risiko perdarahan b. Risiko infeksi c. Penyembuhan luka lama
Manajemen peripartum: a. Perawatan pre operasi SC b. Intraoperasi SC
Intervensi kecemasan c. Post operasi SC Terapi non farmakologi Terapi farmakologi
a. b. c. d.
Penyuluhan pre operasi Psikoterapi Terapi perilaku Terapi kognitif ------------------------Guided imagery and music
a. Agen anxiolytic: benzodiazepin & non-benzodiazepin b. Antidepresan: trsiklik, MAOI, SRI, & SSRI
Penurunan stres
Peningkatan kerja saraf parasimpatis
Penurunan RR, denyut jantung teratur, kerja otot berkurang, gelombang otak
Sumber: Bensons & Pernolls (2008), Videbeck (2008), Smeltzer & Bare (2002), Snyder & Lindquist (2002), Aizid (2010) dan Beebe & Wyatt (2009).
35
C. Kerangka Konsep
Guided imagery music (GIM) Pasien pre operasi SC 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. Jenis kelamin Usia Pendidikan Status sosial ekonomi Ketidakmampuan fisiologis Ancaman sistem diri Potensial stressor Maturitas Respon koping Keadaan fisik Tipe Kepribadian Lingkungan Dukungan sosial Skor kecemasan pre operasi SC
Keterangan :
: tidak diteliti : diteliti
D. Hipotesis Penelitian Hipotesis penelitian merupakan terjemahan dari tujuan penelitian ke dalam dugaan yang jelas. Hipotesis merupakan prediksi hasil penelitian yaitu hubungan yang diharapkan antar variabel (Saryono, 2011). Berdasarkan kerangka teori dan kerangka konsep yang sudah dipaparkan, maka peneliti menggunakan rumusan Ho yaitu: tidak ada pengaruh GIM terhadap kecemasan pasien pre operasi SC di RSUD Banyumas.
Anda mungkin juga menyukai
- Askep OmiDokumen19 halamanAskep Omiandy leey100% (1)
- PERAWATDokumen3 halamanPERAWATShofi H UdinBelum ada peringkat
- Petunjuk PemakianDokumen5 halamanPetunjuk PemakianShofi H UdinBelum ada peringkat
- Askep BPHDokumen14 halamanAskep BPHShofi H UdinBelum ada peringkat
- Bila Janin Kekurangan O2 Dan Kadar CO2 BertambahDokumen8 halamanBila Janin Kekurangan O2 Dan Kadar CO2 BertambahShofi H UdinBelum ada peringkat
- Askep Efusi PleuraDokumen10 halamanAskep Efusi PleuraEdhyBelum ada peringkat
- Ade Sutrimo p25-p50Dokumen26 halamanAde Sutrimo p25-p50Shofi H UdinBelum ada peringkat
- ASKEP Cedera KepalaDokumen11 halamanASKEP Cedera Kepalabayu interistiBelum ada peringkat
- Pathway Infeksi MataDokumen1 halamanPathway Infeksi MataShofi H UdinBelum ada peringkat
- Infeksi Pada Mata KeratitisDokumen12 halamanInfeksi Pada Mata KeratitisCao XiangBelum ada peringkat
- Askep ApendiksDokumen8 halamanAskep ApendiksYosep KurniawanBelum ada peringkat
- Askep KatarakDokumen10 halamanAskep KatarakIswhat OsaicopBelum ada peringkat
- Askep KatarakDokumen10 halamanAskep KatarakIswhat OsaicopBelum ada peringkat
- ASKEP Ca MammaeDokumen12 halamanASKEP Ca Mammaemitra dwi0% (1)
- Askep ThipoidDokumen10 halamanAskep Thipoidarifin23100% (3)
- Askep GaukomaDokumen12 halamanAskep GaukomaBuan DuranBelum ada peringkat
- Askep ThipoidDokumen10 halamanAskep Thipoidarifin23100% (3)
- Laporan Pendahuluan HipertensiDokumen20 halamanLaporan Pendahuluan HipertensiShofi H UdinBelum ada peringkat
- SAP Karies GigiDokumen5 halamanSAP Karies GigiShofi H Udin100% (1)
- Kanker KolonDokumen2 halamanKanker KolonShofi H UdinBelum ada peringkat
- HIPERBILIRUBIN RevisiDokumen15 halamanHIPERBILIRUBIN RevisiShofi H UdinBelum ada peringkat
- Transplantasi OrganDokumen7 halamanTransplantasi OrganShofi H UdinBelum ada peringkat
- Askep RetinoblastomaDokumen14 halamanAskep RetinoblastomaShofi H UdinBelum ada peringkat
- LP Ablasio RetinaDokumen5 halamanLP Ablasio RetinaPutrie KhoirinaBelum ada peringkat
- Askep PpomDokumen11 halamanAskep PpomYadi FirmansyahBelum ada peringkat
- Asuhan Keperawatan Anemia 2Dokumen13 halamanAsuhan Keperawatan Anemia 2Ashari FathahillahBelum ada peringkat
- Biogas KotranDokumen1 halamanBiogas KotrantlolorBelum ada peringkat
- Fungsi KeyboardDokumen2 halamanFungsi KeyboardShofi H UdinBelum ada peringkat
- Asuhan Keperawatan Anemia 2Dokumen13 halamanAsuhan Keperawatan Anemia 2Ashari FathahillahBelum ada peringkat