MEKANISME KERADANGAN GINGIVAL
Diunggah oleh
Sri WahyuniJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
MEKANISME KERADANGAN GINGIVAL
Diunggah oleh
Sri WahyuniHak Cipta:
Format Tersedia
MEKANISME KERADANGAN GINGIVAL Penumpukan plak (pada sulkus gingiva) Respon inflamasi Respon vaskuler Aliran darah bertambah,
PMN dan makrofag kemotaksis ke jaringan Tekanan intravaskuler meningkat, permeabilitas pembuluh darah gingival naik Transudasi cairan yang mengandung komponen darah (serum,fibrin,eritrosit,granulosit) Gingival crevicular fluid (GCF) rembes ke sulkus karena permeabilitas epitel penyatu/ junctional epithelium naik Tekanan oksigen dan protein sulkus berkurang Bakteri basil dan spiricheta gram (-) dapat berkoloni gingivitis MEKANISME GUSI BERDARAH : Di akibatkan berkumpulnya pelikel yang berkolonisasijadi plaque berkolonisasi dengan Bakteri dan bermineralisasi menjadi calculus sehinga terjadi perdangan pada jaringan periodontal (gingva) yang merupakan aksi dari system kekebalan tubuh sehingga terjadi pembesaran (banyaknya pasokan pembulu drah pada daerah yang terinfeksi ) sehingga sedikit saja terdapat rangsangan dan stimulus menyebabkan mudahnya terjadi inflamasi Necrotizing gingivitis ulseratif akut (ANUG) atau necrotizing gingivitis ulseratif (NUG) merupakan sub-klasifikasi necrotizing penyakit periodontal, infeksi pada jaringan gusi. [1] ini menyajikan sebagai infeksi akut gingiva tanpa keterlibatan jaringan lain periodonsium tersebut. Jika infeksi telah berkembang lebih ke dalam jaringan periodontal, itu subclassified sebagai "necrotizing ulcerative periodontitis" (NUP). [2] [3] Kondisi ini juga sering disebut sebagai "mulut parit" dan "angina Vincent", dinamai dokter Prancis Henri Vincent (1862-1950). sinonim lainnya termasuk "gingivitis membran akut", "gingivitis fusospirillary", "fusospirillosis", "gingivitis fusospirochetal", "necrotizing gingivitis", "gingivitis phagedenic", "gingivitis ulseratif", "Vincent stomatitis", "Vincent gingivitis", dan " Vincent infeksi ". Necrotizing penyakit periodontal disebabkan oleh infeksi bakteri anaerob yang mencakup seperti intermedia P. dan Fusobacterium serta spirochetes, seperti Borrelia dan Treponema. Pada 1990-an 1980-an akhir, awalnya berpikir bahwa penyakit periodontal necrotizing yang ketat suatu sequela HIV, dan itu bahkan disebut periodontitis terkait HIV. [5] Hal ini sekarang dipahami bahwa kerjasama dengan HIV / AIDS adalah karena status immunocompromised pasien tersebut, dan itu terjadi dengan prevalensi yang lebih tinggi dalam hubungan dengan penyakit lain di mana sistem kekebalan tubuh terganggu. [2] Google Terjemahan untuk:PenelusuranVideo Tanda dan gejala Gambaran klinis dari penyakit periodontal necrotizing meliputi: * Margin nekrosis dan atau ulserasi dari papila interdental atau gingiva * Pseudomembran pembentukan
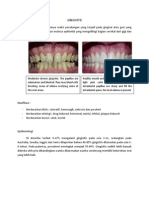
* Menyakitkan gingiva, marjinal terang merah yang berdarah pada manipulasi lembut * Halitosis faktor Coincident mungkin termasuk merokok berat dan gizi buruk, terutama bagi mereka yang menyajikan dengan necrotizing ulcerative periodontitis. Pengobatan Perawatan termasuk irigasi dan debridemen daerah nekrotik (area mati dan / atau jaringan gusi mati), instruksi kebersihan mulut dan menggunakan larutan kumur dan obat nyeri. Seperti penyakit ini sering dikaitkan dengan masalah medis sistemik, pengelolaan yang baik dari gangguan sistemik adalah tepat. [2] Prognosis Tidak diobati, infeksi dapat mengakibatkan kerusakan periodonsium cepat dan dapat menyebar, sebagai necrotizing stomatitis atau Noma, ke tetangga jaringan di pipi, bibir atau tulang rahang. Sebagaimana dinyatakan, kondisi itu bisa terjadi dan menjadi sangat berbahaya pada orang dengan sistem kekebalan yang lemah. Ini kemajuan ke Noma adalah mungkin padaTinjau dam gejala yang tersedia untuk gejala-gejala ini Akut necrotizing gingivitis ulseratif: PERBEDAAN GINGIVITIS DAN PERIODONTITIS. Gingivitis adalah keadaan diamana terdapat keradangan pada gingival sehingga terjadinya perubahan pada warna, bentuk konsistensi dan tekstur pada gingival. Selain itu gusi juga akan mudah berdarah. Gingivitis boleh terjadi akibat dari akumulasi plak hasil dari hubungan diantara mikroorganisme yang ditemui pada biofil dental plak, jaringan dan sel inflamasi hospes. Interaksi antara plak-hospes dapat dipengaruhi oleh faktor lokal, sistemik, medikasi dan malnutrisi. Periodontitis adalah penyakit yang melibatkan ligament periodontal, sementum, dan tulang alveolar yang dipengaruhi oleh proses inflamasi. Inflamasi dimulai dari gingival dan secara bertahap menginvasi jaringan pendukung divbawahnya. Karakteristik penyakit periodontal adalah inflamasi gingival, pembentukan poket periodontal, kerusakan ligament periodontal dan tulang alveolar sampai kehilangan gigi. Secara klinis dapat terlihat warna gingival yang merah kebiruan, konsistensi lunak dan oedema, stippling menghilang, kontur membulat, interdental tumpul, pembesaran gingival posisi gingival 3-4mm ke arah apical dari epithelium junction. Biasanya sering berdarah pada instrumentasi, adanya poket periodontal, permukaan gigi kasar dan ada kalkulus. Secara histopatologi, ianya dimulai dengan gingivitis dan jika proses inflamasi berlanjut maka terjadinya periodontitis.proses inflamasi merupakan stimulasi yang potensial terjadinya resorpsi jaringan periodontal dan pembentukan poket periodontal. PERBEDAAN NUG DAN NUP: Necrotizing Ulcerative Gingivitis Lesi akut Gejala klinis : Gingiva margin jaringan nekrotik, kuning keputihan atau abu-abu Papila interdental tumpul berbentuk seperti kawah, perdarahan spontan disertai rasa sakit, bau mulut Tidak ada kerusakan pada perlekatan dan tulang Respon pada perawatan baik (Plak kontrol, scaling serta perbaikan OH) Etiologi : Bakteri, stress, malnutrisi dan merokok Necrotizing Ulcerative Periodontitis Kelanjutan dari NUG Gejala klinis sama dengan NUG Kerusakan perlekatan jaringan dan tulang Traumatik oklusi: oklusi yang menyebabkan terjadinya kelainan pada jaringan periodontium
Trauma oklusi: Kelainan pada jaringan periodontium yang terjadi akibat tekanan oklusal melampaui daya adaptasi jaringan. GINGIVITIS Gingivitis merupakan penyakit keradangan gusi dikarenakan iritasi dari karang gigi, penyakit periodontal ini ringan, biasanya gigi bewarna merah dan mudah berdarah. Gejala yang timbul biasanya terjadi perdarahan saat sikat gigi, gusi mudah berdarah bila tersentuh sikat gigi, atau tusuk gigi bahkan dengan kumur-kumur air saja kadang berdarah, kadang menimbulkan bau mulut. Hal ini perlu diperhatikan, sehingga perlunya pemeliharaan gigi secara baik dan benar salah satunya yaitu dengan menggosok gigi sehari 3 kali, minimal 2 kali sehari, setelah makan pagi dan sebelum tidur malam. Dianjurkan tidak terlalu banyak mengonsumsi makanan manis/lengket. Pada keadaan yang lebih berat dapat terjadi kerusakan tulang pendukung gigi dan juga abses periodontal. Bentuk anatomis gigi permukaannya tidak rata / berbonjol-bonjol, sehingga memudahkan berbagai jenis makanan menempel atau melekat erat pada permukaannya yang lambat laun akan menjadi plak yang lama kelamaan akan mengeras sehingga timbul pula yang dinamakan karang gigi. Plak ini akan mengiritasi gusi sehingga timbulah apa yang disebut gingivitis. Gingivitas merupakan suatu kondisi inflamasi yang melibatkan gingiva. Adapun karateristik klinis dari gingivitis dapat dilihat dari : 1. Warna gingiva, terjadi perubahan dari warna pink (merah muda) ke warna merah, merah tua, merah kebiruan pada gingval tepit an meluas sampai gingival cekat. 2. Kontur gingiva, terjadi perubahan bentuk gingiva dari bentuk normal seperti kerah baju (lancip) menjadi membulat dan datar. 3. Tekstur gingiva, terjadi pengurangan stippling (gambaran seperti kulit jeruk). 4. Konsistensi, terjadi perubahan kekenyalan gingiva dari kenyal, lunak (odematus) menjadi fibrotik. 5. Ukuran gingiva, dari yang normal sampai membesar dan menyebabkan terjadinya proliferasi jaringan (didukung dengan hasil radiograf). 6. Tendensi perdarahan, dapat diliat pada saat gigi, bila berdarah maka terdapat proses inflamasi. 7. Rasa sakit, terjadi bila ada pembengkakan. Etiologi : 1. Penyebab lokal : maloral hygiene / kesehatan mulut yang jelek (banyak calculus, gangren pulpa / radix, causa dentis) kebiasaan makan sebelah, sebab adanya gigi yang caries sehingga gigi yang tidak untuk makan menjadi kotor o adanya caries yang besar dengan tepi yang tajam o calculus o adanya tambalan , jacket crown maupun prothesa yang kurang sempurna tidur dengan mulut terbuka maupun bernafas dengan mulut o kebiasaan menusuk gigi 1. Penyebab umum: gangguan kelenjar endokrin (waktu hamil, menopause) avitaminosis vitamin C defisiensi vitamin A, B, C penyakit sifilis rheumatik nefritis anemia o diabetes mellitus o alkoholisme o acut fever yang tinggi obat-obatan yang mengandung Hg, J, Bi, dosis terlalu tinggi akan menyebabkan ekskresi dari darah o beladona dosis tinggi, saliva kurang, self cleaning tidak ada
Klasifikasi Gingivitis 1. Gingivitis berdasarkan waktu gingivitis akut gingivitis sub akut gingivitis kronis 1. Gingivitis berdasarkan tipenya gingivitis hipertrofikans gingivitis nekrotikan (vincent's infection) gingivitis karena gangguan diet gingivitis indolent gingivitis karena gangguan endokrin gingivitis alergi obat-obatan gingivitis penyakit darah Gejala Klinik Tepi gingiva merah lembek dan bengkak, peka terhadap palpasi atau rabaan, mudah berdarah o Gingiva terlepas dari attachment (pocket dalam) o Halitosis (bau mulut tak sedap) o Calculus (calculus serumal) o Kadang-kadang ada pus keluar dari tepi gingiva o Kelenjar submandibular membesar Terapi Menghilangkan semua penyebab (causatiknya) Obat kumur : peroxyd 3 % (H2O2 3 %), Air garam hangat Asiringentia (obat pengisut gingiva) : air daun sirih yang dimasak tertutup Massage gingiva Gingivectomi / gingivoplasti Konsul ke internis 1. Mahasiswa mampu memahami dan menjelaskan tentang klasifikasi penyakit gingiva dan periodontal Klasifikasi gingivitis : 1. Diinduksi oleh plak a. Oleh plak saja b. Oleh faktor sistemik o Sistem endokrin : pubertas, menstruasi, kehamilan o Kelainan darah : leukimia c. Obat obatan, bisa terjadi gingiva enlargement dan gingivitis d. Malnutrisi : ascorbic acid 2. Tanpa di induksi plak a. Bakteri spesifik o Neisseria gonnoroe o Streptococcus Sp o Treponema pallidum b. Virus spesifik o Herpes virus : primer herpetik gingivistomatitis c. Jamur o Species candida o histoplasmosis d. Keturunan o Hereditary gingival fibromatosis e. Kondisi sitemik
o Mucocutaneus disorder : lichen planus, pemphigoid o Reaksi alergi : karena mercury, nikel, pasta gigi Klasifikasi penyakit gingiva dan periodontal yang dimodifikasi : a. Penyakit gingiva Gingivitis Merupakan penyakit gingiva yang berupa inflamasi yang disertai dengan tanda tanda inflamasi yaitu perubahan warna, konsistensi, tekstur permukaan, besar dan kontur perdarahan pada probing dan perubahan sulkus gingiva yang menjadi saku gusi Gingivitis kronis Gingivitis smple Inflamasi merupakan perubahan primer dan etiologi satu satunya dan tidak ada komplikasi faktor sistemik Gingivitis terkomplikasi Inflamasi merupakan perubahan sekunder yang bertumpang tindih diatas kelainan faktor sistemik, misalnya pengaruh overgrowth karena obat. Faktor pemicu mengakibatkan terjadinya perubahan klinis pada gingiva akibat faktor sistemik mengalami perubahan mikroskopis yang secara klinis belum terlihat misalnya pregnancy gingivitis Gingivitis deskuamatif Radang kronis pada gingiva dengan ciri ciri gingiva bewarna sangat merah disertai pengelupasan epitel permukaan Gingivitis akut Gingivitis ulseratif nekrosis akut ( ANUG ) Merupakan infeksi akut gingiva tanpa melibatkan jaringan periodonsium lain. Keadaan dimana diperoleh lesi berbentuk kawah ( ulkus ) di bagian proksimal dengan daerah nekrosis luas, ditutupi / tidak ditutupi lapiisan pseudomembran warna putih keabuan ANUG yang tidak berkaitan dengan HIV ANUG yang berkaitan dengan HIV Gingivostomatitis herpetik akut Hiperplasia gingiva non inflamasi yang diinduksi obat obatan Obat seperti penithoin, nifedipine, ciklosporin dapat menyebabkab hiperplasia gingiva. Bila kelainan ini terkomplikasi radang, keadaannya berubah menjadi gingivitis terkomplikasi. b. Penyakit periodontal Merupakan inflamasi yang melibatkan struktur gingiva dan struktur periodontal pendukkung. Peraliahan gingivitis menjadi periodontitis akan membentuk saku periodontal. Tanda klinisnya adalah : mobiliti gigi, kehilangan tulang dan cacat tulang, lesi furkasi, abses periodontal dan terjadi miggrasi patologis Periodontitis berkembang lambat Dulu disebut periodontitis dewasa. Namun APP world workshop 1999 mengganti nama penyakit ini dengan periodontitis kronis. Merupakan perluasan gingivitis kronis yang melibatkan struktur periodontal pendukung. Timbul setelah usia 35 tahun namun bisa terjadi pada usia muda. Yang jadi patokan adalah laju destruksi yang lambat. Disertai dengan penumpukan plak dan kalkulus yang banyak dan inflamasi gingiva mencolok. Periodontitis pra pubertas Terjadi pada usia pubertas. Lesi bermula setelah gigi desidui erupsi. APP world workshop menyebutnya dengan nama periodontitis agresif. Periodontitis juvenile Terjadi pada anak anak dan remaja. Ditandai dengan destruksi tulang alveolar yang cepat terutama pada M1 / I tapi inflamasi gingiva ringan. Periodontidi berkembang cepat Terjadi pada remaja usia 20 an. Tanda klinisnya ditandai dengan destruksi tulang alveolar yang cepat terutama pada M1 / I tapi inflamasi gingiva ringan.
Periodontitis berkaitan dengan faktor sistemik Faktor etiologi : sindrom down, DM tipe 1, sindrom papillon leverfe, AIDS Periodontitis ulseratif nekrosis Merupakan lanjutan dari GUNA yang ditandai dengan terbentuknya krater tulang Periodontitis rekraktori Tidak disertai dengan penyembuhan meskipun dirawat dengan terapi periodontal konvensional secara adekuat Resesi gingiva non inflamasi Terjadi pada gingiva sehat. Merupakan lesi terisolasi maupun menyeluruh. Timbul karena menyikat gigi yang salah dan diperhebat dengan adanya malposisi gigi / permukaan gigi terlalu cembung. Periodonttis kronis Gejalanya kemerahan / pendarahan dari gusi saat menyikat gigi dan saat menggunakan benang gigi, menggigit makanan keras, halitosis, resesi gingiva sehingga gigi tampak panjang, saku gusi, kadang adanya rasa sakit. Biasanya terjadi pada anak saat gigi erupsi gii sulung ataupun gigi tetap. Periodontitis agresif Kehancuran tulang terjadi secara cepat, jumlah mikroba tidak konsisten dengan tingkat keparahan hiperresponsif makrofag, peningkatan kadar prostaglandin dan interleukin lokal. Terbagi atas : Lokal : hanya satu M atau satu I yang terkena General : sedikitnya 3 gigi permanen terkena selain M dan I Abses periodonsium Abses gingiva : infeksi dan bernanah hanya melibatkan gusi, jaringan lunak dekat gingiva margin / papilla interdental Abses periodontal : infeksi bernanah melibatkan dimensi yang lebih besar dan jaringan gusi, memperpanjang apical dan berdekatan saku periodontal, semacam lesi pada kerusakan ligamen periodontal dan tulang alveolar Abses perikoronal : infeksi bernanah dalam gusi yang mengelilingi mahkota gigi NUG Daerah ulserasi dan nekrosis pada interdental papil yang ditutupi lapisan lunak bewarna kuning / pseudomembran sebagai karakteristik lesi NU dimana tepi ulserasi dikelilingi lesi eritematous. Lesi ditandai nyeri dan perdarahan ringan, sering tanpa rangsanngan, oral malador, limfadenopati yang terlokalisir, demam dan malaise. Secara mikroskopis NUG menunjukkan inflamasinekrosis yang tidak spesifik dengan adanya PMN leukosit predominan ( PMN, netrofil ) yang berinfiltrasi ke dalam daerah ulserasi dan juga terdapat sel sel inflamasi kronik yang berinfiltrasi seperti limfosit daan sel plasma kedalam peripheral dan daerah yang lebih dalam. 4 zona NUG menurut mikroskopis : a. Zona bakteri mengandung masa yang besar dengan bermacam tipe termasuk spirosit b. Zona netrofil mengandung beberapa netrofil predominan dan leukosit dengan beberapa spirosit dan bakteri lain diantara sel c. Zona nekrosis mengandung sel mati, beberapa spirosit, bakteri lain d. Zona infiltrasi spirosit mengandung jaringan yang terinfiltrasi oleh spirosit tapi tak ada bakteri lain Bakteri NUG : a. Provotella intermedia b. Fusobakterium c. Terponema d. Selenomonas NUP
Merupakan mekrosis dan ulserasi dari koronal ke interdental papil dan margin gingiva dengan rasa nyeri, kemerahan pada margin gingiva dengan perdarahan ringan. Gambaran klinis : kehilanngan perlekatan dan kehilangan tulang, kegoyangan gigi, kehilangan gigi. Gambaran mikroskopis NUP mengindikasikan kondisi yang parah dan adanya bakteri oportunis pada host yang mengalami imunitas ( HIV positif ). Pada penderita HIV positif terjadi kehilangan tulang sampai 90 % selama 3 6 bulan 2. Mahasiswa mampu menjelaskan dan memahami pathogenesis penyakit gingiva dan periodontal. Pathogenesis poket periodontal dibagi menjadi 4 tahap : 1. Lesi awal Bakteri -> menyerang jaringan dalam batas normal dan hanya berpenetrasi superficial. Bakteri plak -> produk -> meransang reaksi imun dan inflamasi. Plak yang terakumulasi -> inflamasi pada daerah papilla interdental pada leher gigi. Perubahan -> pembuluh darah gingival kecil -> bocor dan kolagen perivaskular mulai menghilang -> digantikan dengan beberapa sel inflamasi, sel plasma, limfosit (Limf.T), cairan jaringan dan protein serum. Peningkatan migrasi leukosit, eksudat dari cairan leher gingiva, PMN Namun tidak terlihat tanda klinis dari perubahan jaringan. 2. Gingivitis Dini Deposit plak tetap ada -> inflamasi tahap awal berlanjut disertai dengan peningkatan aliran cairan gingivadan migrasi PMN Perubahan yang terjadi baik pada epithelium junction maupun krevikular merupakan tanda dari pemisahan sel dan beberapa proliferasi sel basal. Pada keadaan ini -> peningkatan sel-sel inflamasi -> 75% limfosit dan juga terlihat beberapa sel plasma & makrofag ->Terlihat tanda-tanda klinis dari inflamasi : papilla interdental menjadi lebih merah dan bengkak serta mudah berdarah saat probe. 3. gingivitis tahap lanjut 2.2. Gingivitis 2.2.1. Pengertian gingivitis Salah satu kelainan dalam rongga mulut yang prevalensinya paling tinggi adalah penyakit periodontal yang paling sering dijumpai, yaitu gingivitis. Gingivitis atau keradangan gingiva merupakan kelainan jaringan penyangga gigi 11 yang hampir selalu tampak pada segala bentuk kelainan jaringan penyangga gigi yang hampir selalu tampak pada segala bentuk kelaianan gingiva (Musaikan, et al,2003). Gingivitis adalah peradangan pada gingiva yang disebabkan bakteri dengan tanda-tanda klinis perubahan warna lebih merah dari normal, gingiva bengkak dan berdarah pada tekanan ringan. Penderita biasanya tidak merasa sakit pada gingiva. Gingivitis bersifat reversible yaitu jaringan gingiva dapat kembali normal apabila dilakukan pembersihan plak dengan sikat gigi secara teratur. Periodontitis menunjukkan peradangan sudah sampai ke jaringan pendukung gigi yang lebih dalam. Penyakit ini bersifat progresif dan irreversible dan biasanya dijumpai antara usia 30-40 tahun. Apabila tidak dirawat dapat menyebabkan kehilangan gigi, ini menunjukkan kegagalan dalam mempertahankan keberadaan gigi di rongga mulut sampai seumur hidup yang merupakan tujuan dari pemeliharaan kesehatan gigi dan mulut (Nield, 2003). 2.2.2. Macam-macam gingivitis 2.2.2.1. Gingivitis marginalis Gingivitis yang paling sering kronis dan tanpa sakit, tapi episode akut, dan sakit dapat menutupi keadaan kronis tersebut. Keparahannya seringkali dinilai berdasarkan perubahan-perubahan dalam warna, kontur, konsistensi, adanya perdarahan. Gingivitis kronis menunjukkan tepi gingiva membengkak merah dengan interdental menggelembung mempunyai sedikit warna merah ungu.12
Stippling hilang ketika jaringan-jaringan tepi membesar. Keadaan tersebut mempersulit pasien untuk mengontrolnya, karena perdarahan dan rasa sakit akan timbul oleh tindakan yang paling ringan sekalipun (Langlais dan Miller, 1998). 2.2.2.2. Acute Necrotizing Ulcerative Gingivitis ANUG ditandai oleh demam, limfadenopati, malaise, gusi merah padam, sakit mulut yang hebat, hipersalivasi, dan bau mulut yang khas. Papilla-papilla interdental terdorong ke luar, berulcerasi dan tertutup dengan pseudomembran yang keabu-abuan. 2.2.2.3. Pregnancy Gingivitis Biasa terjadi pada trimester dua dan tiga masa kehamilan, meningkat pada bulan kedelapan dan menurun setelah bulan kesembilan. Keadaan ini ditandai dengan gingiva yang membengkak, merah dan mudah berdarah. Keadaan ini sering terjadi pada regio molar, terbanyak pada regio anterior dan interproximal (Susanti, 2003). 2.2.2.4. Gingivitis scorbutic Terjadi karena defisiensi vitamin c, oral hygiene jelek, peradangan terjadi menyeluruh dari interdental papill sampai dengan attached gingival, warna merah terang atau merah menyala atau hiperplasi dan mudah berdarah (Sea, 2000). 2.2.3. Tanda-tanada gingivitis Menurut Be Kien Nio (1987), gingivitis merupakan tahap awal dari penyakit periodontal, gingivitis biasanya disertai dengan tanda-tanda sebagai berikut : 13 1. Gingiva biasanya berwarna merah muda menjadi merah tua sampai ungu karena adanya vasodilatasi pembuluh darah sehingga terjadi suplay darah berlebihan pada jaringan yang meradang. 2. Bila menggosok gigi biasanya pada bulu sikat ada noda darah oleh karena adanya perdarahan pada gingiva di sekitar gigi. 3. Terjadinya perubahan bentuk gingiva karena adanya pembengkakan. 4. Timbulnya bau nafas yang tidak enak. 5. Pada peradangan gingiva yang lebih parah tampak adanya nanah di sekitar gigi dan gingival. 2.2.4. Penyebab gingivitis Kelainan yang terjadi dalam rongga mulut disebabkan oleh ketidakseimbangan faktor-faktor yaitu : host, agent, environment, psikoneuroimunologi. Penyebab gingivitis sangat bervariasi, mikroorganisme dan produknya berperan sebagai pencetus awal gingivitis. Gingivitis sering dijumpai karena akumulasi plak supra gingiva dan tepi gingiva, terdapat hubungan bermakna skor plak dan skor gingivitis (Musaikan, 2003, Nurmala, 2010). Lapisan plak pada gingiva menyebabkan gingivitis atau radang gingiva, umur plak menentukan macam kuman dalam plak, sedangkan macam kuman dalam plak menentukan penyakit yang ditimbulkan oleh plak. Plak tua adalah plak yang umurnya tujuh hari mengandung kuman coccus, filament, spiril dan spirochaeta. Plak tua ini menyebabkan gingivitis (Be, 1987, anonim, 2010). Plak gigi terbukti dapat memicu dan memperparah inflamasi gingiva. Secara histologis, beberapa tahapan gingivitis menjadi karakteristik sebelum lesi berkembang menjadi periodontitis. Secara klinis, gingivitis dapat dikenali (anonim, 2009). Menurut Sriyono et al, (2005) , faktor-faktor yang dapat menyebabkan terjadinya gingivitis adalah sebagai berikut : 2.2.4.1. Faktor internal Faktor intern yang bertanggung jawab atas terjadinya penyakit gingiva 1. Lapisan karang gigi dan noda atau zat-zat pada gigi 2. Bahan makanan yang terkumpul pada pinggiran gingiva tidak dibersihkan oleh air liur dan tidak dikeluarkan oleh sikat. 3. Gigi berjejal secara abnormal sehingga makanan yang tertinggal tidak teridentifikasi, kadang-kadang terbentuk ruangan dikarenakan pembuangan gigi. 4. Kebiasaan seperti menempatkan peniti, kancing, buah pinang dan kawat dalam mulut. Bahan ini melukai gusi dan menyebabkan infeksi. 2.2.4.2. Faktor external
Makanan yang salah dan malnutrisi. Pada umumnya seseorang yang kurang gizi memiliki kelemahan, gejala yang tidak diharap tersebut dikarenakan faktor sosial ekonomi yang berperan sangat penting.Faktor-faktor yang berperan adalah latar belakang pendidikan, pendapatan dan budaya. Golongan masyarakat berpendapatan rendah tidak biasa melakukan pemeriksaan kesehatan yang bersifat umum. Diet dengan hanya makan sayuran tanpa unsur serat di dalamnya juga biasa menjadi faktor penambah. 2.2.5. Proses terjadinya gingivitis Plak berakumulasi dalam jumlah sangat besar di regio interdental yang terlindung, inflamasi gingiva cenderung dimulai pada daerah papilla interdental dan menyebar dari daerah ini ke sekitar leher gigi. Pada lesi awal perubahan terlihat pertama kali di sekitar pembuluh darah gingiva yang kecil, di sebelah apikal dari epithelium fungsional khusus yang merupakan perantara hubungan antara gingiva dan gigi yang terletak pada dasar leher gingiva), tidak terlihat adanya tanda-tanda klinis dari perubahan jaringan pada tahap ini. Bila deposit plak masih ada perubahan inflamasi tahap awal akan berlanjut disertai dengan meningkatnya aliran cairan gingiva. Pada tahap ini tanda-tanda klinis dari inflamasi makin jelas terlihat. Papilla interdental menjadi sedikit lebih merah dan bengkak serta mudah berdarah pada sondase, dalam waktu dua sampai seminggu akan terbentuk gingivitis yang lebih parah. Gingiva sekarang berwarna merah, bengkak dan mudah berdarah (Manson dan Eley, 1993). 2.2.6. Akibat gingivitis Menurut Be Kien Nio (1987), Anonim (2010), apabila gingivitis tidak segera ditangani maka akan mengakibatkan hal-hal sebagai berikut : Sulcus gingiva akan tampak lebih dalam dari keadaan normal, akibat pembengkakan gingival ,gingiva mudah berdarah, gingiva berwarna merah, nafas bau busuk, dan gigi goyang 2.2.7. Pencegahan gingivitis Menurut Depkes RI. (2002), untuk mencegah terjadinya gingivitis, kita harus berusaha agar bakteri dan plak pada permukaan gigi tidak diberi kesempatan untuk bertambah dan harus dihilangkan, sebenarnya setiap orang mampu, tetapi untuk melakukannya secara teratur dan berkesinambungan diperlukan kedisiplinan pribadi masing-masing. Caranya : 1. Menjaga kebersihan mulut, yaitu : sikatlah gigi secara teratur setiap sesudah makan dan sebelum tidur. 2. Mengatur pola makan dan menghindari makan yang merusak gigi, yaitu makanan yang banyak gula. 3. Periksalah gigi secara teratur ke dokter gigi, Puskesmas setiap enam bulan sekali. 2.2.8. Perawatan gingivitis Menurut J.D. Manson dan B.M. Eley (1998), Mediresource clinical team (2010), perawatan gingivitis terdiri dari tiga komponen yang dapat dilakukan bersamaan yaitu : 1. Interaksi kebersihan mulut 2. Menghilangkan plak dan calculus dengan scaling 3. Memperbaiki faktor-faktor retensi plak. Ketiga macam perawatan ini saling berhubungan. Pembersihan plak dan calculus tidak dapat dilakukan sebelum faktor-faktor retensi plak diperbaiki. Membuat mulut bebas plak ternyata tidak memberikan manfaat bila tidak dilakukan upaya untuk mencegah rekurensi deposit plak atau tidak diupayakan untuk memastikan pembersihan segera setelah deposit ulang. 2.2.9. Indeks untuk mengukur gingivitis Gingivitis diukur dengan gingival indeks. Indeks adalah metoda untuk mengukur kondisi dan keparahan suatu penyakit atau keadaan pada individu atau populasi. Indeks digunakan pada praktek di klinik untuk menilai status gingiva pasien dan mengikuti perubahan status gingiva seseorang dari waktu ke waktu, pada penelitian epidemiologis, gingiva indeks digunakan untuk membandingkan prevalensi gingivitis pada kelompok populasi, dan untuk menilai efektivitas suatu pengobatan atau alat. Gingiva indeks pertama kali diusulkan pada tahun 1963 untuk menilai tingkat keparahan dan banyaknya inflamasi gingiva pada seseorang atau pada subjek dikelompok besar populasi. Menurut metoda ini keempat area gingiva pada masing-masing gigi (fasial,mesial, distal dan lingual), dinilai tingkat inflamasinya dan diberi skor dari 0 sampai 4.
Penilaiannya adalah ; 0 = Gingiva normal, tidak ada keradangan, tidak ada perubahan warna dan tidak ada perdarahan. 1 = Peradangan ringan : terlihat ada sedikit perubahan warna dan sedikit edema, tetapi tidak ada perdarahan saat probing. 2 = Peradangan sedang : warna kemerahan, adanya edema, dan terjadi perdarahan saat probing 3 = Peradangan berat : warna merah terang, atau merah menyala, adanya edema, ulserasi, kecenderungan adanya perdarahan spontan (Wilkins dan Ester, 2005). 2.3. Calculus 2.3.1. Pengertian Calculus Calculus merupakan suatu masa yang mengalami kalsifikasi yang terbentuk dan melekat erat pada permukaan gigi dan objek solid lainnya di dalam mulut. Calculus mempunyai permukaan yang kasar, sehingga sisa-sisa makanan dan bakteri mudah melekat dan berkembang biak yang mengakibatkan terjadinya penebalan dari calculus tersebut. Pengendapan calculus yang banyak biasanya terjadi pada permukaan gigi yang berlawanan dengan muara kelenjar ludah, misalnya bagian lingual gigi anterior sel-sel permukaan mukosa rahang bawah dan bagian bukal gigi molar satu atas. Tetapi dapat juga dijumpai pada setiap gigi geligi tiruan yang tidak di bersihkan dengan baik (Carranza et al, 2006). 2.3.2. Teori terbentuknya calculus (Daniel, 2004). 2.3.2.1. Teori physicochemical oleh Resobury dan Kirk . Menurut Resobury : Calculus terbentuk oleh karena adanya pengendapan air ludah sedangkan menurut Kirk Lepasnya CO2 dari saliva mengurangi asam carbonat yang terkandung di dalam saliva sehingga terjadi pengendapan larutan calcium phospat sebagai calculus. 2.3.2.2. Teori Enzymatic dari Tureskey Menurut teori ini, calculus dapat terjadi karena adanya aktifitas enzim-enzim phospat yang berasal dari sel-sel permukaan mukosa yang sedang berdegenerasi. Umumnya enzim phosphate terbentuk bila ada suatu peradangan. 2.3.2.3.Teori bakteriologis dari Box. Mikroorganisme tertentu mempunyai peranan penting atas terjadinya pengendapan garam-garam calcium sehingga terbentuk calculus. Pertumbuhan mikroorganisme terjadi apabila ada keradangan. 2.3.2.4. Teori sistemik dan diet dari King, Gimson dan Wallace Menurut teori ini, adanya calculus dan peradangan pada gingiva, secara sistemis disebabkan kekurangan vitamin A (King dan Gimson), sedangkan menurut Wallace orang yang banyak makan makanan yang berserat mempunyai lebih sedikit calculus dan makanan yang kasar dan keras, dapat menghambat pembentukan calculus. 2.3.3. Komposisi calculus Calculus terdiri dari sel-sel darah dan sel-sel epitel lepas radang endapan bahan-bahan anorganik yang terdiri dari : 20% air, 13% calcium carbonat, 6% calcium phospat, endapan natrium dan ferum (Ireland, 2006). 2.3.4. Macam-macam calculus (Carranza et al, 2006) Berdasarkan letak/lokasinya: 1. Supra gingival calculus adalah calculus yang melekat pada permukaan mahkota gigi mulai dari puncak gingiva margin dan dapat dilihat, berwarna putih, konsistensinya keras seperti batu clay dan mudah dilepaskan dari permukaan gigi dengan scaler. Warna calculus dapat dipengaruhi oleh pigmen sisa makanan atau dari merokok. Calculussupra gingiva dapat terjadi pada satu gigi, sekelompok gigi atau seluruh gigi, lebih sering terdapat pada bagian bukal molar rahang atas yang berhadapan dengan ductus Stensens pada bagian lingual gigi depan rahang bawah yang berhadapan dengan ductus Whartons selain itu calculus banyak terdapat pada gigi yang sering digunakan. 2. Sub gingival calculus adalah calculus yang berada di bawah batas gingival margin, biasanya pada daerah saku gusi dan tak dapat terlihat pada waktu pemeriksaan. Untuk menentukan lokasi dan perluasannya harus dilakukan probing dan explorer, biasanya padat dan keras,
warnanya coklat tua atau hijau kehitam-hitaman konsistensinya seperti kepala korek api dan melekat erat ke permukaan gigi. Bentuk subgingival calculus dapat dibagi menjadi deposit noduler dan spining yang keras, berbentuk cincin atau ledge yang mengelilingi gigi, berbentuk seperti jari yang meluas sampai ke dasar saku, bentuk bulat yang terlokalisir, bentuk gabungan dari bentuk-bentuk di atas. Bila gingival mengalami resesi maka sub gingival calculus akan terlihat seperti supra gingival calculus dan akan ditutupi oleh supra gingival yang asli. Berdasarkan asalnya : 1. Salivary calculus adalah calculus yang berasal dari saliva, berwarna kuning, konsistensi lunak, terletak di permukaan gigi 2. Cerumal calculus adalah calculus yang berasal dari serum darah karena adanya peradangan, berwarna coklat sampai hitam, konsistensi keras, terletak di permukaan akar. Gingivitis Gingivitis merupakan perubahan patologis yang disertai adanya tanda-tanda inflamasi. Gingivitis dapat kita kenal dengan istilah gusi bengkak atau gusi yang meradang. Miroorganisme mampu menghasilkan produk berbahaya yang dapat menyebabkan kerusakan pada epitel dan sel sel jaringan penghubung (conective tissue ) seperti halnya unsur unsur pokok interseluler yaitu : colagen, faktor pertumbuhan dan glikolis. Hasil pelebaran dari sel-sel junctional epitelium pada awal terjadinya gingivitis adalah merupakan tempat masukknya agen yang berbahaya yang berasal dari bakteri atau bakteri itu sendiri akan menyebar ke jaringan penghubung . Gingivitis terdiri dari 3 tahap : GINGIVITIS TAHAP I Terjadi pelebaran pembuluh darah hal ini merupakan awal terjadinya gingivitis, akan tetapi secara klinis belum terlalu jelas (sub klinis). Gambaran histologi : leukosit dan netrofil PMN meninggalkan kapiler dengan cara bermigrasi melewati dinding kapiler sehingga jumlahnya meningkat pada jaringan penghubung Junctional epitelium dan sulcus gingiva. GINGIVITIS TAHAP II Tanda klinis: Adanya kemerahan ( hiperemi sudah terlihat ) terjadinya pendarahan pada saat probing . Histologi : infiltrasi leucosit dalam jaringan konektive dibawah junctional epitelium leukasit +_ 75% dan netrofil yang bermigrasi sebagai mana juga sel-sel plasma. GINGIVITIS TAHAP III Bertambah beratnya lesi inflamasi, aliran darah bertambah lambat, warna gingiva menjadi merah kebiruan. Perbedaan gingivitis tahap II dan III # meningkatnya jumlah sel plasma yang berubah menjadi sel inflamasi sel plasma akan menginvasi ke konective tissue tidak hanya dibawah junctional epitelium , akan tetapi ke jaringan yang lebih dalam sekitar pembuluh darah terjadinya pelebaran pada junctional epitelium dan pada ruangan interseluler diisi dengan granuler seluler yaitu lisosom yang berasal dari netrofil yang hancur, limfosit dan monosit, lisosom ini mengandung asam hidrolase yang dapat merusak komponen jaringan. Aktivitas genolitic meningkat pada inflamasi jaringan gingiva oleh enzim kologenase. Enzim kologenase ini secara normal terdapat pada jaringan gingiva yang dapat di produksi oleh beberapa bakteri yang berada di dalam mulut dan oleh PMN Gingivitis dapat dibagi : a. Menurut durasinya : 1. Gingivitis akut Adalah suatu kondisi yang sangat nyeri datang tiba-tiba dan durasi waktu yang singkat. 2. Gingivitis subakut Merupakan fase lebih ringan dari gingivitis akut. 3. Gingivitis rekuren Adalah gingivitis yang muncul kembali setelah dirawat / hilang dengan sendirinya kemudian muncul kembali 4. Gingivitis kronis Yaitu : gingivitis yang munculnya perlahan-perlahan, durasi lama, tidak begitu nyeri kecuali bila disertai eksaserbasi akut. Gingivitis kronis merupakan tipe yang paling sering dijumpai.
b. Menurut penyebarannya : Gingivitis lokalis : mengenai 1 gigi / sekelompok gigi Gingivitis general : dapat mengenai seluruh gigi Gingivitis marginalis : mengenai marginal gingiva dan juga sebagian attach gingiva. Gingivitis papillari : melibatkan papilla interdental sering meluas ke marginal gingiva. Papilla interdental yang paling sering diserang terutama peradangan bila dibandingkan marginal gingiva. Gingivitis difuse : yang terserang marginal, attache, papilla interdental. TANDA KLINIS GINGIVITIS 1. Adanya pendarahan pada gingiva 2. Perubahan warna gingiva 3. Perubahan tekstur pemukaan gingiva 4. Perubahan posisi dari gingiva : resesi dan attofi gingiva 5. Perubahan kontur dari gingiva 6. Adanya rasa nyeri Dalam mengevaluasi tanda klinis gingivitis perlu cara yang sistimatis dan di fokuskan pada perubahan jaringan yang hampir tidak kelihatan. Perdarahan pada gingiva dapat disebabkan oleh ;1. Faktor lokal 2. Faktor sistemik Penyebab paling utama dari perdarahan gingiva Adanya inflamasi kronis Perdarahan yang bersifat kronis dan rekuren dapat diperperah oleh adanya trauma mekanik , misalnya : menyikat gigi, food impaksi, mengigit makanan yang keras, bruxism. Perdarahan yang bersifat akut Terjadinya oleh karena adanya perlukaan dapat pula terjadi secara spontan pada penyakit gingiva yang akut perdarahan oleh perlukaan terjadinya oleh adamya laserasi gingiva oleh bulu sikat gigi pada saat penyikatan yang agresif. Bagian tajam dari makanan yang keras dapat menyebabkan perdarahan tanpa adanya penyakit gingivalis. Terbakarnya gingiva oleh makanan yang panas , bahan kimia. Perdarahan spontan atau perdaranan pada ransangan ringan terjadinya pada ANUG. Faktor Sistemik Yaitu dipicu oleh adanya factor mekanik akan tetapi terjadi secara spontan yang sulit dikontrol kelainan vaskuler ( defisiensi vitamin c ), adanya alergi. gangguan platelet (idiopatik trombasitopenia purpura), trombasitopenia purpura perlukaan pada sumsum ), hipoprotrombinemia ( defisiensi vitamin k ), akibat penyakit lever kelainan pembekuan (hemafilia , leukemia ) . Kekurangan platelet tromboplastik faktor ( PF III ) akibat oleh uremia, , post rubella purpura pemberian obat secara berlebihan misalnya : salisilat, heparin, antikoagulan. Perubahan warna pada gingiva Merupakan tanda klinis yang penting. warna normal oral pink, yang memiliki jaringan vaskuler yang dimodifikasi oleh jaringan ikat yang melapisinya. Oleh karena gingiva akan menjadi : Warna merah apabila : 1. Adanya peningkatan vaskularisasi.
2. Derajat keratinisasi epitel berkurang / hilang
Warna lebih pucat apabila : 1. Vaskularisasi tereduksi akibat adanya jaringan. 2. Peningkatan keratinisasi epitel. From: http://iqbalsandira.blogspot.com/2009/03/gingivitis.html
Gingivitis tahap 1 (initial lesion ) Initial lesion memiliki durasi 2 4 hari. Pada tahap ini terjadi perubahan vaskuler yaitu peningkatan aliran darah dan vaskulitis. Vaskulitis itu adalah radang pada pembulih darah. Pembulu darah mengalami pelebaran baik itu kapiler atau vena. Pada tahap ini juga terjadi infiltrasi (menurut dorlan infiltrasi adalah penimbunan substansi yang terjadi secara normal tidak terdapat pada sel atau dalam jumlah yang melebihi normal dalam sel/ jaringan tersebut)PMNs pada epitel sulkuler dan junctional . Sel imun utama pada tahap ini adalah PMNs. Jaringan kolagen kehilangan perivaskuler . Tidak ada tanda klinis hanya terlihat kenaikan aliran cairan gingiva Gingivitis tahap 2 ( early lesion ) Kalo yang tahap early lesion durasinya 4 7 hari. Kemudian terjadi pula proliferasi vaskuler. Proliferasi adalah multipikasi / reproduksi bentuk serupa khususnya sel. Terdapat infiltrasi leukosit pada jaringan ikat dibawah epitel junction terdiria : limposit primer (75% sel T), neutropil (makrophag, sel plasma, sel mast). Sel imun utama adalah limposit. Destruksi kolagen 75%. Tanda klinis adalah eritema dan perdarahan pada probing. Gingivitis tahap 3 (establish lesion ) Durasi nya adalah 14 21 hari. Bedanya kalo yang tahap ini pembuluh darah malah menyempit. Sel imun yang berperan adalah sel plasma. Kerusakan serabut kolagen berlanjut . Tanda klinisnya perubahan warna merah kebiruan, konsistensi lunak. Bertambah beratnya lesi inflamasi. Pada tahap ini terjadi peningkatan jumlah sel plasma yg berubah menjadi sel inflamasi. Ruangan interseluler diisi dengan granuler seluler (lisosom yg berasal dari netrofil yang hancur, limfosit, monosit). Gambaran klinis gingivitis Kejadian dan durasi : Akut : durasi singkat datang nya tiba2, pas lagi ujian mingkin bisa tuh trus sakit banget huhuhu Sub akut : lebih ringan dari akut Rekurent: kambuhan biasanya rasa sakitnya ilang setelah dirawat, tapi ntar muncul lagi . grrr -_ Kronis : perlahan, durasi panjang, tidak sakit kec ada komplikasi . kalo yang kronis ini lama durasinya tapi malah sering ada loh Distribusi Lokal : satu atau beberapa gigi General : seluruh gigi dalam rongga mulut Marginal : margin gingiva / berdekatan dengan attachment gingiva Papilary : papila interdental/ meluas ke margin gingiva Diffus : margin, attach dan papila Perdarahan gingival Faktor lokal 1. Kronik / kambuhan : penyebab perdarahan adalah inflamasi kronik, yang ditimbulkan trauma mekanik (kaya yg tadi uda disebutin kaya sikat giginya ngawar, main tusuk gigi, menggigit makanan keras, bruxism. Sapa yang tw bruxism ?? bruxism adlah pergesekan gigi2 trutama pada waktu tidur) 2. Akut : luka atau penyakit gingiva akut, terjadi spontan, misal: triauma sikat gigi atau benda keras / bahan kimia Intinya kalo faktor local t ya di gingival aja kronik sama akut Faktor sistemik Dalam beberapa kelainan sistemik, perdarahan gingiva dapat muncul tiba2 setelah ada iritasi. Tendensi perdarahan mungkin disebabkan kegagalan mekanisme penjendalan, kelainan darah ( hemofili, leukimia) Dipicu oleh adanya factor mekanij, ternjadinya biasanya spontan yang sulit dikontrol kelainan vasuler (defisiensi vit C) Hipoproteinemia (defisiensi vit K) Kekurangan platelet tromboplastik factor akibat uremia Post rubella purpura pemberian obat secara berlebihan (salisilat, heparin, antikoagulan) Gangguan platelet(idiopatok trombositopenia purpura)
Kalo yang sistemik gangguannya dari seluluh tubuh Perubahan warna gingival 1. Gingivitis kronis : warna gingiva normal :coral pink Peningkatan vaskularisasi merah Keratinisasi epitel merah kebiruan 2. Gingivitis akut : warna merah marginal, difus, bernoda tgt kondisi akut 3. Logam : bismuth, arsen , merkuri, Pb, timah, perak dll Resesi gingival Etiologi : Faktor fisiologis yang meningkat sesuai umur Kesalahan menyikat gigi Malposisi gigi Jaringan lunak yang rusak Frenulum tinggi Akibat resesi Karies akar Sensitif permukaan gigi Hiperemi pulpa (pulpa pada jaringan gigi sudah tidak mampu menahan iritasi bakteri pada rongga mulut) Retensi inter proksimal tempat penimbunan plak MACAM 2 PERUBAHAN KONTOUR GINGIVA 1. Mc Calls Fesstoons : Pembesaran tepi gingiva yang frekwensi terbanyak pada fasial C dan P 2. Stilmans clefts : Celah bergerigi yg luas di margin gingiva krn adanya penyimpangan jarak. Biasa terjadi di permukaan fasial 5-6 mm/ lebih Perubahan klinis konsistensi gingival pada Gingivitis kronis 1. Margin lunak membulat pada penekanan 2. Konsistensi lunak dan gampang pecah 3. Konsistensi jaringan keras Perubahan histopatologis konsistensi gingiva pd Gingivitis kronis 1. Infiltrasi cairan dan sel-sel dari eksudat inflamasi 2. Degenerasi jaringan ikat dan epitel. 3. Proliferasi epitel dan fibrosis dengan inflamasi kronis yang lama Perubahan klinis Gingivitis akut 1. Difusi bulat dan lunak 2. Berkerak dengan jonjot 3. Formasi vesikel Histopatologis Gingivitis akut 1.Udema yang difus pada permulaan inflamasi akut, infiltrasi lemak pada xantomatosis 2.Nekrosis dengan pseudo membran yang berisi PMNs, sel epitel yang degenerasi 3.Inter dan intra seluler udem dengan degenersi nukleus & sitoplasma, dengan dinding ruptur Ada 2 bentuk : a. Gingivitis Ulseratif Nekrosis Akut (GUNA) b. Gingivostomatitis Herpetik Akut (GHA)
III.1 DEFINISI Gingivitis adalah suatu proses peradangan jaringan periodonsium yang terbatas pada gingiva dan bersifat reversibel. Inflamasi gingiva cenderung dimulai pada papilla interdental dan menyebar ke sekitar leher gigi. Gingivitis secara epidemiologis diderita oleh hampir semua populasi masyarakat di dunia. Lebih dari 80% anak usia muda dan semua populasi dewasa sudah pernah mengalami gingivitis. Faktor-faktor yang mempengaruhi prevalensi dan derajat keparahan gingivitis adalah umur, kebersihan mulut, pekerjaan, pendidikan, letak geografis, polusi lingkungan, dan perawatan gigi. III.2 ETIOLOGI Gingivitis biasanya disebabkan oleh buruknya kebersihan mulut sehingga terbentuk plak atau karang gigi di bagian gigi yang berbatasan dengan tepi gusi. Penyebab utama gingivitis adalah bakteri plak, plak dan karang gigi mengandung banyak bakteri yang akan menyebabkan infeksi pada gusi. Bila kebersihan mulut tidak diperbaiki, gingivitis akan bertambah parah dan berkembang menjadi periodontitis. Gingivitis biasanya disebabkan oleh buruknya kebersihan mulut sehingga terbentuk plak atau karang gigi di bagian gigi yang berbatasan dengan tepi gusi. Plak dan karang gigi mengandung banyak bakteri yang akan menyebabkan infeksi pada gusi. Bila kebersihan mulut tidak diperbaiki, gingivitis akan bertambah parah dan berkembang menjadi periodontitis. Gingivitis juga dapat disebabkan oleh penyakit sistemik. Contohnya pada pasien penderita leukemia dan penyakit Wegner yang cenderung lebih mudah terkena gingivitis. Pada orang dengan diabetes atau HIV, adanya gangguan pada sistem imunitas (kekebalan tubuh) menyebabkan kurangnya kemampuan tubuh untuk melawan infeksi bakteri pada gusi. Perubahan hormonal pada masa kehamilan, pubertas, dan pada terapi steroid juga menyebabkan gusi lebih rentan terhadap infeksi bakteri. Pemakaian obat-obatan pada pasien dengan tekanan darah tinggi dan paska transplantasi organ juga dapat menekan sistem imunitas sehingga infeksi pada gusi lebih mudah terjadi. III.3 ANATOMI GINGGIVA Gingiva adalah bagian mukosa mulut yang mengelilingi gigi. Gingiva melekat pada gigi dan tulang alveolar. Pada permukaan vestibulum di kedua rahang, gingiva secara jelas dibatasi mukosa mulut yang lebih dapat bergerak oleh garis yang bergelombang disebut perlekatan mukogingiva. Garis demarkasi yang sama juga ditemukan pada aspek lingual mandibular antara gingival dan mukosa mulut. Pada palatum, gingiva menyatu dengan palatum dan tidak ada perlekatan mukogingiva yang nyata Gingival, lebih dikenal dengan gusi adalah mukosa di dalam mulut yang menutupi tulang alveolar dan menyelimuti leher gigi. Secara anatomi terbagi atas: Unattached gingival atau marginal gingival yang merupakan tepi akhir atau batas dari gingival yang mengelilingi gigi seperti kerah baju. Attached gingival yang melekat pada tulang alveolar gigi. Interdental gingival yang mengisi daerah pertemuan 2 gigi yang bersebelahan, di bawah titik kontak pertemuan antara dua gigi tersebut. Di antara marginal gingival dan gigi terdapat ruang sempit di sekeliling gigi yang disebut sulcus gingival. Kedalaman dari sulcus gingival dibatasi oleh attached gingival yang berukuran normal rata-rata 1,8 mm.Apabila kedalaman dari sulcus gingival melebihi batas normal maka sudah dikategorikan sebagai poket periodontal yang merupakan tanda klinis dari penyakit jaringan periodontal. III.4 PATOGENESIS Penyebab paling utama dari radang gusi adalah akumulasi plak. Akumulasi plak berkaitan dengan bakteri yang jumlahnya meningkat. Hal ini terjadi karena sisa-sisa makanan yang tertinggal diantara sela-sela gigi atau di gusi. Jika dalam waktu 24 jam sisa makanan itu belum tersikat maka akan terbentuk plak. Hanya dalam beberapa hari plak yang tidak tersikat atau tidak terganggu sudah menimbulkan radang gusi tahap inisial. Ada tiga tahap radang gusi yaitu tahap inisial (2-4 hari), tahap lesi dini (4-7 hari) dan tahap lesi mantap (2-3 minggu). Pada tahap lesi mantap ini sudah terjadi kerusakan jaringan penyangga gigi. Selain plak sebagai faktor penyebab utama radang gusi, ada beberapa faktor penunjang yang memudahkan akumulasi plak seperti tersangkutnya makanan disela-sela gigi dan menimbulkan rasa sakit, gigi tiruan yang tidak baik, sikat gigi yang tidak bersih, atau tambalan yang tidak sempurna. Sedangkan faktor fungsional yang
berpengaruh terhadap gigi pada saat berfungsi dan menyebabkan radang gusi dapat berupa gigi yang tidak beraturan, gigi hilang tidak diganti, atau kebiasaan buruk mengunyah disaat tidur. Selain itu faktor resiko yang menyebabkan radang gusi seperti umur, gender, ras, merokok, genetik, hormonal (masa pubertas atau hamil), kondisi penyakit sistemik (diabetes), pendidikan, obat-obatan, stress psikologis juga dapat berpengaruh. III.5 MANIFESTASI KLINIS Radang gusi merupakan kelainan jaringan penyangga gigi yang paling sering terjadi dan hampir selalu dapat ditemukan pada semua bentuk penyakit gusi. Radang gusi yang menetap dapat berkembang dan menyebabkan kerusakan jaringan penyangga gigi sehingga gigi menjadi goyang atau terlepas. Tanda-tanda dari gingivitis adalah : adanya perdarahan pada ginggiva, terjadi perubahan warna pada ginggiva, perubahan tekstur permukaan ginggiva perubahan posisi dari ginggiva, perubahan kontur dari ginggiva, adanya rasa nyeri faktor lokal penyebab ginggivitis disebabkab oleh akumulasi plak. Bentuk penyakit gusi yang umum terjadi adalah ginggivitis kronis yang ditandai dengan pembengkakan gusi atau lepasnya epitel perlekatan. Ginggivitis mengalami perubahan warna gusi mulai dari kemerahan sampai merah kebiruan sesuai dengan bertambahnya proses peradangan yang terus menerus. Rasa sakit atau nyeri jarang dirasakan, rasa sakit yang merupakan gejala pembeda antara ginggivitis akut dan ginggivitis kronis. III.6 PENEGAKKAN DIAGNOSIS Untuk mendiagnosis radang gusi berdasarkan gejala pada saat pemeriksaan, penumpukan plak dan tartar pada gigi dan gusi akan dilihat. Kemudian diperiksa juga apakah ada kemerahan, bengkak pada gusi dan mudah terjadi pendarahan. Pemeriksaan jumlah plak dan kalkulus dapat dilakukan melalui berbagai macam metode. Pemeriksaan plak dapat menggunakan plak indeks. Jaringan yang mengelilingi gigi dibagi menjadi 4 bagian, yaitu papilla distofasial, margin fasial, papilla mesiofasial, dan bagian lingual. Visualisasi plak dapat dilakukan dengan mengeringkan gigi dengan udara. Plak adalah bagian yang tidak memiliki stain Gingival index menyediakan penilaian status inflamasi gingiva yang digunakan dalam praktek untuk membandingkan kesehatan gingiva sebelum dan setelah terapi fase I atau sebelum dan setelah operasi. Gingival index juga untuk membandingkan status gingiva pada kunjungan rutin. III.7 PENATALAKSANAAN Untuk pencegahan radang gusi itu sebenarnya sangat mudah, cukup dengan menjaga kebersihan mulut kita. Karena penyebab utama radang gusi adalah plak, maka terapi keadaan tersebut diarahkan ke pembersihan plak serta mencegah pembentukkannya, disebut sebagai mengontrol plak adalah dengan prosedur mekanik termasuk penyikatan gigi, pemakaian benang gigi, dan tindakan pembersihan plak dan karang gigi. Kebersihan mulut yang buruk, caries serta adanya cavitas pada gigi akan menjadi predisposisi untuk terjadinya superinfeksi, nekrosis, rasa nyeri serta perdarahan pada gusi. Dengan sikat gigi yang lunak dan perlahan, anjuran kumur-kumur dengan antiseptic yang mengandung klorheksidin 0,2% untuk mengendalikan plak dan mencegah infeksi mulut. Pembersihan karang gigi supraginggiva dapat dilakukan bertahap. http://www.dokterbook.com/2011/11/gingivitis/ http://ocw.usu.ac.id/course/download/6110000048-periodonsia-i/pe_142_slide_gingivitis_akut.pdf http://www.scribd.com/doc/43230453/Gingivitis-Perio
\ Rateitschak, dkk. 1985. Color Atlas of Periodontology. New York: Georg Thieme Verlag Stuttgart. Wilson, dkk. Fundamentals of Periodontics Second Edition. Quitessence books.
PENYEBAB HALITOSIS (BAU MULUT) Halitosis adalah bau nafas yang tidak menyenangka yang berasal dari dalam atau luar mulut. Halitosis hanya merupakan suatu gejala bukan suatu penyakit. Halitosis juga dapat menjadi indikasi adanya transisi dari sehat menjadi gingivitis dan kemudian menjadi periodontitis. Dapat terjadi pada semua usia. Jika terus bertahan dapat mempengaruhi kepercayaan diri. Klasifikasi Halitosis adalah sebagai berikut : (1). Halitosis Genuine : halitosis fisiologis dan halitosis patologis (Intraoral dan Ekstraoral), (2). Pseudohalitosis, dan (3). Halitophobia. 4,5 Perawatan Halitosis : Dental Health Education Treatment Need : TN-1 dan TN-2 Kontrol Berkala
Anda mungkin juga menyukai
- Diagnosis Penyakit PeriodontalDokumen40 halamanDiagnosis Penyakit Periodontallovely_blue_fish85100% (10)
- Diagnosis Penyakit PeriodontalDokumen40 halamanDiagnosis Penyakit Periodontallovely_blue_fish85100% (10)
- DIAGNOSA HIVDokumen86 halamanDIAGNOSA HIVSri Wahyuni100% (1)
- KURETASE PERIODONTALDokumen48 halamanKURETASE PERIODONTALFelicia ElvinaBelum ada peringkat
- PENGOBATAN PERIODONTALDokumen29 halamanPENGOBATAN PERIODONTALTizani AtiqullahBelum ada peringkat
- Hiperplasia Dan Hipertrofi GinggivaDokumen50 halamanHiperplasia Dan Hipertrofi GinggivaNiken MaretaBelum ada peringkat
- Pemicu 2 Blok 12Dokumen16 halamanPemicu 2 Blok 12Devita AlamandaBelum ada peringkat
- Klasifikasi Penyakit PeriodontalDokumen15 halamanKlasifikasi Penyakit PeriodontalSani SoniaBelum ada peringkat
- Gingival EnlargementDokumen47 halamanGingival EnlargementBunga Nurmalita86% (7)
- GingivitisDokumen6 halamanGingivitisPatricia MasonBelum ada peringkat
- Gingivitis DeskuamasiDokumen45 halamanGingivitis DeskuamasiVinda Sari ErmizaBelum ada peringkat
- GingivitisDokumen3 halamanGingivitisNormanPrabowoBelum ada peringkat
- PeriodontitisDokumen9 halamanPeriodontitisMarina RosyanaBelum ada peringkat
- Apa Obat Dapat Menyebabkan Pembesaran GingivaDokumen8 halamanApa Obat Dapat Menyebabkan Pembesaran GingivahenyBelum ada peringkat
- Gingivitis AjaDokumen3 halamanGingivitis Ajaeka laelaBelum ada peringkat
- Penyakit Infeksi (Keganasan) Dan Non Infeksi - Riece AndrelasariDokumen8 halamanPenyakit Infeksi (Keganasan) Dan Non Infeksi - Riece AndrelasariBima zacky nugrahBelum ada peringkat
- Defenisi GingivitisDokumen9 halamanDefenisi GingivitisNurpaidaBelum ada peringkat
- Penyakit Jaringan Periodontal.Dokumen11 halamanPenyakit Jaringan Periodontal.Supri BriyantiniBelum ada peringkat
- Gingivitis dan PeriodontitisDokumen12 halamanGingivitis dan PeriodontitisyodhaarspinoBelum ada peringkat
- Perio TugasDokumen26 halamanPerio TugasiraniBelum ada peringkat
- GINGIVITIS DAN PENYEBABNYADokumen49 halamanGINGIVITIS DAN PENYEBABNYALatasha GonzalezBelum ada peringkat
- Gingivitis Dan PeriodontisDokumen11 halamanGingivitis Dan PeriodontisRexy Arsala NaharBelum ada peringkat
- Diagnosis Lesi GingivaDokumen6 halamanDiagnosis Lesi GingivaVania AmandaBelum ada peringkat
- Gingival EnlargementDokumen16 halamanGingival Enlargementlaras sitaegbBelum ada peringkat
- JARINGAN PERIODONTIALDokumen14 halamanJARINGAN PERIODONTIALAmanda Octavia P100% (1)
- GINGIVITISDokumen7 halamanGINGIVITISYanuar AdisthiBelum ada peringkat
- GingivitisDokumen4 halamanGingivitiseka laelaBelum ada peringkat
- CSS Infeksi Marginal Dan Resesi GusiDokumen17 halamanCSS Infeksi Marginal Dan Resesi GusiMUhammad Ridwan Dwi PutraBelum ada peringkat
- Definisi PeriodontitisDokumen10 halamanDefinisi PeriodontitisYudhi KotakBelum ada peringkat
- EPIDEMI PERIODokumen20 halamanEPIDEMI PERIOyodhaarspinoBelum ada peringkat
- GingivitisDokumen12 halamanGingivitisAF KoasBelum ada peringkat
- Abses SubgingivaDokumen6 halamanAbses SubgingivachrispeonkBelum ada peringkat
- Tugas Klinis - Penyakit Gigi Mulut (Kelompok 7)Dokumen18 halamanTugas Klinis - Penyakit Gigi Mulut (Kelompok 7)fauzia azzahraBelum ada peringkat
- Karakteristik Gingiva SehatDokumen29 halamanKarakteristik Gingiva SehatDewi Martinda HartonoBelum ada peringkat
- Resume GingivitisDokumen13 halamanResume GingivitisTrisy SYBelum ada peringkat
- K05 Gingivitis and Periodontal DiseaseDokumen50 halamanK05 Gingivitis and Periodontal DiseaseArdiyanti SetyoriniBelum ada peringkat
- GINGIVITISDokumen5 halamanGINGIVITISita permataBelum ada peringkat
- Klasifikasi Gingivitis & Gejala KlinisDokumen7 halamanKlasifikasi Gingivitis & Gejala KlinisFarah DillahBelum ada peringkat
- Bedah Gingivek DitaDokumen20 halamanBedah Gingivek DitaAdisty Restu PoetriBelum ada peringkat
- Periodontal AbsesDokumen12 halamanPeriodontal AbsesPernak Pernik IIBelum ada peringkat
- DST SRP Elga HDokumen44 halamanDST SRP Elga HElga handayaniBelum ada peringkat
- Satuan Acara Penyuluhan GingivitisDokumen7 halamanSatuan Acara Penyuluhan GingivitisMuhammad Khairul ZedBelum ada peringkat
- Skenario 1 Blok 7 - Clara Ester Octaviana Pasaribu - 205160101111023Dokumen19 halamanSkenario 1 Blok 7 - Clara Ester Octaviana Pasaribu - 205160101111023Clara Ester Octaviana PasaribuBelum ada peringkat
- 1 Patogenesis & Patofisiologi GingivostomatitisDokumen6 halaman1 Patogenesis & Patofisiologi GingivostomatitisAlfayad Pati100% (1)
- Laporan FlapDokumen20 halamanLaporan FlapDhiatfaBelum ada peringkat
- Gejala Klinis Abses PeriodontalDokumen6 halamanGejala Klinis Abses PeriodontaljanerndkBelum ada peringkat
- PENYAKIT GINGIVA DAN PERIODONTAL PADA ANAKDokumen48 halamanPENYAKIT GINGIVA DAN PERIODONTAL PADA ANAKNur Radia FitriBelum ada peringkat
- Infeksi OdontogenDokumen8 halamanInfeksi OdontogenChriscahya Wibisana Candra100% (1)
- Oral MedicineDokumen75 halamanOral MedicineMian Christy HariandjaBelum ada peringkat
- Penyakit GingivaDokumen21 halamanPenyakit Gingivamithaitalia100% (1)
- Klasifikasi Penyakit PeriodontalDokumen4 halamanKlasifikasi Penyakit PeriodontalfaniaBelum ada peringkat
- Scenario 1 PBL 1Dokumen9 halamanScenario 1 PBL 1sekar shaniBelum ada peringkat
- GINGIVITIS FAKTOR DAN TANDA KLINISDokumen10 halamanGINGIVITIS FAKTOR DAN TANDA KLINISRaiha Nabila ZahrawiBelum ada peringkat
- RADIOLOGI PERIODONTITISDokumen25 halamanRADIOLOGI PERIODONTITISfiolinaBelum ada peringkat
- Periodontitis KronisDokumen23 halamanPeriodontitis KronisMadinah ZainalBelum ada peringkat
- SGD GingivitisDokumen15 halamanSGD GingivitisMuhammad Al IhsanBelum ada peringkat
- Infeksi GigiDokumen102 halamanInfeksi GigiWahyu WesBelum ada peringkat
- GingivitisDokumen27 halamanGingivitishaseosamaBelum ada peringkat
- Materi Oa Perio 2Dokumen3 halamanMateri Oa Perio 2Gieh SyafitriBelum ada peringkat
- LAPORAN KASUS Gingiva EnlargemenDokumen18 halamanLAPORAN KASUS Gingiva EnlargemenFaizal Armando0% (1)
- Soal Essay 2012Dokumen1 halamanSoal Essay 2012Sri WahyuniBelum ada peringkat
- Konsul TasiDokumen4 halamanKonsul TasiSri WahyuniBelum ada peringkat
- Belajar Mandiri Li Obat KumurDokumen8 halamanBelajar Mandiri Li Obat KumurSri WahyuniBelum ada peringkat
- Sistem Imun NonDokumen1 halamanSistem Imun NonSri WahyuniBelum ada peringkat
- InayahDokumen6 halamanInayahSri WahyuniBelum ada peringkat
- Lesi Pada Lidah EditDokumen20 halamanLesi Pada Lidah EditSri WahyuniBelum ada peringkat
- LindaDokumen5 halamanLindaSri WahyuniBelum ada peringkat
- Non SpesifikDokumen2 halamanNon SpesifikSri WahyuniBelum ada peringkat
- DedeDokumen3 halamanDedeSri WahyuniBelum ada peringkat
- 702 758 1 PBDokumen14 halaman702 758 1 PBHeny Ths-thmBelum ada peringkat
- LindaDokumen5 halamanLindaSri WahyuniBelum ada peringkat
- 1Dokumen1 halaman1Sri WahyuniBelum ada peringkat
- 1Dokumen1 halaman1Sri WahyuniBelum ada peringkat
- Newsletter Edisi 65-Kelenjar Getah Bening011120101Dokumen6 halamanNewsletter Edisi 65-Kelenjar Getah Bening011120101Sri WahyuniBelum ada peringkat
- 11 Antiseptik Sebagai Obat Kumur Peranannyaterhadap Pembentukan Plak Gigi 113Dokumen5 halaman11 Antiseptik Sebagai Obat Kumur Peranannyaterhadap Pembentukan Plak Gigi 113Sri WahyuniBelum ada peringkat
- REMOLINGDokumen12 halamanREMOLINGSri WahyuniBelum ada peringkat
- Soft Tissue Disease1Dokumen17 halamanSoft Tissue Disease1Agni AdityaBelum ada peringkat
- Obat KumurDokumen14 halamanObat KumurSri WahyuniBelum ada peringkat
- Chapter IIDokumen21 halamanChapter IIIta Purnama AlwiBelum ada peringkat
- Pe 142 Slide Epidemiologi Penyakit Gingiva Dan PeriodontalDokumen50 halamanPe 142 Slide Epidemiologi Penyakit Gingiva Dan PeriodontalSri WahyuniBelum ada peringkat
- Etiologi PeriodontalDokumen82 halamanEtiologi PeriodontalMelinda Rabekka PurbaBelum ada peringkat
- Plugin Tugas Makalah Gilut Punya Carko Budiyanto g0007049Dokumen42 halamanPlugin Tugas Makalah Gilut Punya Carko Budiyanto g0007049Rizki Yulita RahmahBelum ada peringkat
- Gingivitis Pada Anak PDFDokumen0 halamanGingivitis Pada Anak PDFAlfina SubiantoroBelum ada peringkat
- Bab I Pendahuluan Latar Belakang: Gingivitis. Gingivitis Merupakan Suatu Kelainan Pada Jaringan Periodontal Yang SeringDokumen27 halamanBab I Pendahuluan Latar Belakang: Gingivitis. Gingivitis Merupakan Suatu Kelainan Pada Jaringan Periodontal Yang SeringPutry d'QueenBelum ada peringkat
- AplikasiDokumen20 halamanAplikasiMelani AdrianBelum ada peringkat
- HTTP WWW - Lontar.ui - Ac.id File File Digital 125151-R17-PER-217 Status Keradangan-LiteraturDokumen0 halamanHTTP WWW - Lontar.ui - Ac.id File File Digital 125151-R17-PER-217 Status Keradangan-LiteraturSri WahyuniBelum ada peringkat