Kandidiasis
Diunggah oleh
Ari Sasda DewiJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Kandidiasis
Diunggah oleh
Ari Sasda DewiHak Cipta:
Format Tersedia
BAB II TINJAUAN PUSTAKA
2.1. Epidemiologi Kandidiasis oral Kandidiasis oral atau dikenal juga dengan thrush adalah infeksi oportunistik umum pada rongga mulut yang disebabkan oleh pertumbuhan yang berlebihan dari spesies Candida. Penyakit ini kerap terjadi pada pasien HIV/AIDS yang jumlah CD4+ dibawah 200sel/mm3 (Akpan A, 2008; Gabler IG et al, 2008). Kira-kira 40% dari populasi mempunyai spesies Candida di dalam mulut dalam jumlah kecil sebagai bagian yang normal dari mikroflora oral, dengan berbagai hal mikroflora oral normal ini bisa menjadi pathogen pada keadaan: imunokompromise, obat-obatan (antibiotik, kortikosteroid), chemotherapy, diabetes mellitus, produksi saliva yang menurun, dan protese (Lewis Michael AO, 1998; Suhonen RE, 1999). Hasil penelitian menunjukkan bahwa angka prevalensi untuk kandidiasis oral pada pasien HIV/AIDS di India sekitar 43,2%, di Rumah sakit Eduardo de Menezes di Brazil sekitar 50%, di Rumah Sakit Cipto Mangunkusumo Jakarta sekitar 80,8%, Rumah Sakit Dr. Hasan Sadikin Bandung sekitar 27%, RSUP H Adam Malik Medan jumlah kasus kandidiasis oral dari tahun 2008 sampai tahun 2009 terdapat 28,7% (Gabler IG, et al. 2008; Sudjana P, 2009; VCTPusyansus RSUP. HAM Medan, 2009).
2.2. Pembagian kandidiasis oral berdasarkan bentuk lesi klinis 2.2.1. Kandidiasis pseudomembran akut
Universitas Sumatera Utara
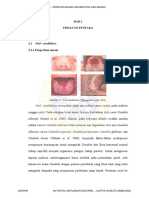
Disebut juga Oral thrush, kandidiasis pseudomembran akut. Tampak plak / pseudomembran, putih seperti sari susu, mengenai mukosa bukal, lidah dan permukaan oral lainnya. Pseudomembran tersebut terdiri atas kumpulan hifa dan sel ragi, sel radang, bakteri, sel epitel, debris makanan dan jaringan nekrotik. Bila plak diangkat tampak dasar mukosa eritematosa atau mungkin berdarah dan terasa nyeri sekali (Ross PW, 1989; Suhonen RE, 1999; Jacob LS, 2001; Unandar BK et al,2004). 2.2.2. Kandidiasis atrofi akut Disebut juga midline glossitis, kandidiasis antibiotik, glossodynia, antibiotic tongue, kandidiasis eritematosa akut mungkin merupakan kelanjutan kandidiasis pseudomembran akut akibat menumpuknya pseudomembran. Daerah yang terkena tampak khas sebagai lesi eritematosa, simetris, tepi berbatas tidak teratur pada permukaan dorsal tengah lidah, sering hilangnya papilla lidah dengan pembentukan pseudomembran minimal dan ada rasa nyeri. Sering berhubungan dengan pemberian antibiotik spektrum luas, kortikosteroid sistemik, inhalasi maupun topikal (Lewis Michael AO, 1998; Unandar BK et al, 2004; Rossie K, 2005).
2.2.3. Kandidiasis atrofi kronis Disebut juga denture stomatitis. Bentuk tersering pada pemakai protese (1
diantara 4 pemakai) dan 60% diatas usia 65 tahun, wanita lebih sering terkena. Gambaran khas berupa eritema kronis dan edema disebagian palatum di bawah prostesis maksilaris. Ada tiga
Universitas Sumatera Utara
stadium yang berawal dari lesi bintik-bintik (pinpoint) yang hiperemia, terbatas pada asal duktus kelenjar mukosa palatum. Kemudian dapat meluas sampai hiperemia generalisata dan peradangan seluruh area yang menggunakan protese. Bila tidak diobati pada tahap selanjutnya terjadi hiperplasia papilar granularis (Akpan A, 2008; Gayford JJ, 1993; Rossie K, 2005). Pada kandidiasis atrofi kronis sering disertai kheilitis angularis, tidak menunjukkan gejala atau hanya gejala ringan. Candida albicans lebih sering ditemukan pada permukaan gigi palsu daripada di permukaan mukosa. Bila ada gejala umumnya pada penderita dengan peradangan granular atau generalisata, keluhan dapat berupa rasa terbakar, pruritus dan nyeri ringan sampai berat (Unandar BK et al, 2004; Jacob LS, 2001; Rossie K, 2005). 2.2.4. Kandidiasis hiperplastik kronis Disebut juga leukoplakia kandida. Gejala bervariasi dan bercak putih, yang hampir tidak teraba sampai plak kasar yang melekat erat pada lidah, palatum atau mukosa bukal. Keluhan umumnya rasa kasar atau pedih di daerah yang terkena. Tidak seperti kandidiasis pseudomembran, plak disini tidak dapat dikerok. Harus dibedakan dengan leukoplakia oral oleh sebab lain yang sering dihubungkan dengan rokok dan keganasan. Terbanyak pada pria, umumnya diatas 30 tahun dan perokok (Gayford JJ, 1993; Midgley G, 1999; Unandar BK et al, 2004). 2.2.5. Glositis rhomboid median Merupakan bentuk lanjutan atau varian kandidiasis hiperplastik kronis. Pada bagian tengah permukaan dorsal lidah terjadi atrofi papilla (Akpan A, 2008; Midgley G, 1999; Unandar BK et al, 2004). 2.2.6. Kheilosis kandida
Universitas Sumatera Utara
Sinonim perleche, angular cheilitis, angular stomatitis. Khas ditandai eritema, fisura, maserasi dan pedih pada sudut mulut. Biasanya pada mereka yang mempunyai kebiasaan menjilat bibir atau pada pasien usia lanjut dengan kulit yang kendur pada komisura mulut. Juga karena hilangnya dimensi vertical pada 1/3 bawah muka karena hilangnya susunan gigi atau pemasangan gigi palsu yang jelek dan oklusi yang salah. Biasanya dihubungkan dengan kandidiasis atrofi kronis karena pemakaian protese (Akpan A, 2008; Midgley G, 1999; Ross PW, 1989; Suhonen RE,1999; Unandar BK et al, 2004). 2.2.7. Black Hairy tongue Ditandai dengan hipertrofi papilla lidah (khas), mungkin invasi sekunder Candida albicans dari papilla filiformis hipertrofi pada sisi dorsum lidah (Unandar BK et al, 2004; Rippon JW, 1988; Rossie K, 2005).
2.3. Differensial Diagnosis Kandidiasis oral 1. Difteria 2. Leukoplakia karena sebab lain (merokok atau keganasan) 3. Kheilitis.
2.4. Beberapa spesies ragi genus Candida penyebab kandidiasis oral 1. Candida albicans 2. Candida tropicalis 3. Candida glabrata
Universitas Sumatera Utara
4. Candida krusei 5. Candida guilliermondii 6. Candida parapsilosis 7. Candida dubliniensis 8. Candida stellatoidea 9. Candida lusitaniae. Dari sembilan spesies Candida diatas 80% penyebab tersering untuk kandidiasis oral adalah: Candida albicans, Candida glabrata, dan Candida tropicalis, dari hasil isolasi (A Akpan, 2008; Suhonen RE, 1999; Dismukus WE et al, 2003). 2.5. Patogenesis Secara alamiah Candida ditemukan di permukaan tubuh manusia (mukokutan), bila terjadi suatu perubahan pada inang, jamur penyebab atau keduanya maka terjadi infeksi. Beberapa factor virulensi Candida albicans antara lain: kemampuan adhesi, kemampuan mengubah diri secara cepat dari ragi kehifa, memproduksi enzim hidrolitik (proteinase asam dan fosfolipase) perubahan fenotip dan ketidakstabilan kromosom, variasi antigenik, mimikri, dan produksi toksin. Faktor inang yang menyebabkan infeksi baik lokal maupun invasive oleh Candida. Pemakaian antibiotika menyebabkan proporsi jamur meningkat, kapasitas imun inang menurun akibat lekopenia dan pemberian kortikosteroid, pada AIDS fungsi sel T yang
terganggu karena intervensi virus HIV melalui kulit dan mukosa yang dimungkinkan karena peran lektin yang spesifik pada sel dendrite, DC-SIGN sehingga mampu berikatan dengan virus HIV meskipun tidak mampu mengantarkan masuk kedalam sel, tetapi memudahkan transport HIV oleh dendrite ke organ limfoid dan menambah jumlah limfosit T yang
Universitas Sumatera Utara
terinfeksi. Munculnya lesi pada mukosa akibat intervensi HIV yang diperantarai peran lektin dan DC-SIGN yang mengakibatkan infeksi jamur pada mukosa mulut dan mukosa lain ditubuh, mengawali munculnya infeksi sekunder pada mulut penderita. Hifa Candida albicans memiliki kemampuan untuk menempel erat pada epitel manusia dengan perantara protein dinding hifa, hal ini dimungkinkan karena protein ini memiliki susunan asam amino mirip dengan substrat transaminase keratinosit mamalia sehingga diikat dan menempel pada sel epithelial. Selain itu pada jamur ini terdapat mannoprotein yang mirip integrin vertebrata sehingga jamur ini mampu menempel ke matriks ekstraseluler seperti fibronektin kolagen, dan laminin. Selain itu hifa juga mengeluarkan proteinase dan fosfolipase yang mencerna sel epitel inang sehingga invasi lebih mudah terjadi (Kenneth M et al, 2008; Nasronudin, 2007; Sudjana P, 2008). 2.6. Diagnosis Kandidiasis oral 2.6.1. Gambaran Klinis Pada rongga mulut (oral) tampak infeksi yaitu sariawan, terutama terjadi pada selaput mukosa pipi dan tampak sebagai bercak-bercak putih yang sebahagian besar terdiri atas pseudomeselium dan epitel yang terkelupas dan hanya terdapat erosi minimal pada selaput (Jawetz, 2005; Jagdish C, 2002). 2.6.2. Pemeriksaan Laboratorium 2.6.2.1. Bahan: Terdiri atas usapan / swab dari permukaan Lesi 2.6.2.2. Pemeriksaan Langsung / Mikroskopis :
Universitas Sumatera Utara
Usapan mukokutan diperiksa dengan sediaan apus yang diwarnai dengan Gram, untuk mencari pseudohifa dan sel-sel bertunas (Arayu S et al, 2008; Winn Jr, et al, 2006 ; Jawetz, 2005). 2.6.2.3. Pemeriksaan Biakan Bahan yang akan diperiksa ditanam dalam Sabaroud s Dextrosa Agar (SDA) pada suhu 37Oc dalam Inkubator selama 24 48 jam. Koloni tumbuh berupa Yeast Like Form (Jawetz, 2005).
2.6.2.4. Serologi Ekstrak karbohidrat Candida kelompok A memberikan reaksi presipitin yang positif dengan serum pada 50% orang normal dan pada 70% orang dengan kandidiasis mukokutan ( Jagdish C, 2002). 2.6.2.5. Tes kulit (Skin Test) Tes Candida pada orang dewasa normal hampir selalu positif. Tes tersebut digunakan sebagai indikator kompetensi imunitas seluler ( Jagdish C, 2002). 2.7. Pengobatan Kandidiasis oral 2.7.1. Umum
Universitas Sumatera Utara
- Mengurangi dan mengobati faktor predisposisi, bila karena pemakaian protese perlu melepas protese setiap hari, terutama pada malam hari saat tidur dan mencuci dengan antiseptik seperti khlorheksidin. - Selama pengobatan tidak dianjurkan merokok, karena akan menghambat reaksi adekuat terhadap pengobatan ( Unandar BK et al, 2004 ). 2.7.2. Topikal 1. Nistatin suspensi oral: Dosis: 4-6 ml (400.000-600.000), 4 x / hari sesudah makan Harus ditahan di mulut beberapa menit sebelum ditelan Dosis untuk bayi 2 ml ( 200.000), 4 x / hari Perlu 10 14 hari untuk kasus akut atau beberapa bulan untuk yang kronis (Blignaut E, 2007; Unandar BK et al, 2004).
2. Amfoterisin B: Bekerja melalui pengikatan pada sterol dalam membran sel jamur dan mengubah permeabilitas membran sel, tidak diserap pada saluran pencernaan sehingga dianjurkan pemberian secara topikal. Sediaan : Suspensi oral 100 mg / ml Salep 3% Lozenge 10 mg (Akpan A, 2008; Unandar BK et al, 2004).
3. Mikonazol.
Universitas Sumatera Utara
Ini sejenis Imidazole dapat digunakan sebagai aplikasi lokal dalam mulut, akan tetapi pemakaian dengan cara ini terbatas karena efek samping seperti muntah dan diare. Obat lain yang termasuk kelompok ini klotrimazol dan ketokonazol. Sediaan: Gel oral 25mg/ml, krem 2%, tablet 250 mg. Pengobatan diteruskan sampai 2 hari sesudah gejala tidak tampak. 4. Solusio gentian violet 1 2% : Masih sangat berguna, tetapi memberi warna biru yang tidak menarik. Dapat dipertimbangkan untuk kasus sulit dan kekambuhan. Dioleskan 2 x / hari selama 3 hari ( Akpan A, 2008; Michael A O Lewis, 1998; Unandar BK, et al. 2004 ).
2.7.3. Sistemik 1. Ketokonazol 200mg 400 mg / hari selama 2 4 minggu, untuk infeksi kronis perlu 3 5 minggu 2. Itrakonazol 100 200 mg / hari selama 4 minggu 3. Flukonazol 50 200 mg / hari selama 1- 2 minggu 4. Vorikonazol Adalah triazole yang memiliki struktur kimia seperti flukonazol, menjadi salah satu pilihan bila kurang sensitive terhadap flukonazol (Kwon Chung KJ,1992; Unandar BK, et al. 2004; Depkes RI Dirjen Pengendalian PPPL, 2009; Dismukes WE et al, 2003).
Universitas Sumatera Utara
2.7.4. Flukonazol Adalah antifungal bis-triazole fluorinated bistriazole yang sering dipakai dalam pengobatan kandidiasis Bekerja sebagai penghambat enzim sitokrom P450(CYP3A4 dan CYP2C9) C-14 alfa demetilase yang berperan dalam sintesis ergosterol yang merupakan bagian penting membrane sel jamur. Flukonazol diserap secara sempurna melalui saluran cerna tanpa dipengaruhi adanya makanan atau keasaman lambung. Sembilan puluh persen obat dieliminasi lewat ginjal dan waktu paruhnya antara 25-30 jam. Efek samping yang terjadi seperti : mual, muntah, sakit kepala, ruam kulit, nyeri perut, diare, sedikit peningkatan transaminase serum dan hipokalemi. Flukonazol efektif terhadap banyak spesies Candida, terutama Candida albicans, Candida tropicalis, Candida parapsilosis dan beberapa spesies yang bukan albicans, tetapi kurang efektif terhadap Candida glabrata dan Candida krusei.
Penelitian artemisk disk menunjukkan bahwa flukonazol masih efektif pada Candida albicans sekitar (97,9%), Candida tropicalis (90,4%), Candida parapsilosis 93,3%, namun hanya (9,2%) pada Candida krusei. Penelitian di India melaporkan (87,8%) Flukonazol efektif pada Candida albicans, dan sekitar (68,9%) pada Candida yang bukan albicans efektif terhadap flukonazol. Kandidiasis oro-faringeal pada penderita HIV yang disebabkan oleh Candida albicans (84,5%), Candida glabrata (6,8%), Candida krusei(3,4%), dimana (84,7%) dari isolasi efektif terhadap flukonazol serta ada (9,7%) yang susceptible dose dependent (SDD). Ketiga penelitian tersebut memberi bahwa flukonazol masih menjadi pilihan utama dalam upaya mengobati kandidiasis. Dosis yang dianjurkan: 100-200mg p.o , 200mg ( 1x / hari ) dilanjutkan dengan 100mg selama 5-10 hari. Hasil suatu penelitian cara pemberian flukonazol 750mg (dosis tunggal)
Universitas Sumatera Utara
sama efektifnya dengan pemberian 150mg/hari selama 2 minggu pada penderita kandidiasis oro-faringeal, flukonazol adalah pilihan utama pada penderita HIV dengan kandidiasis oral (Akpan A, 2008; Blignaut E, 2007; Sudjana P, 2009; Barchiesi F et al, 2008; Dismukes WE et al, 2003).
Universitas Sumatera Utara
Anda mungkin juga menyukai
- KRONIS KANDIDIASISDokumen8 halamanKRONIS KANDIDIASISAnita Yandi Putri WidyantoroBelum ada peringkat
- CandidiasisDokumen25 halamanCandidiasisElizaveta HéderváryBelum ada peringkat
- Journal of PedodonticDokumen19 halamanJournal of PedodonticAndreas WallaceBelum ada peringkat
- Tugas Presentasi Kasus - Kandidiasis OralDokumen20 halamanTugas Presentasi Kasus - Kandidiasis OralRiza Revina IchaBelum ada peringkat
- Kelainan Jaringan Lunak Rongga Mulut CBDDokumen5 halamanKelainan Jaringan Lunak Rongga Mulut CBDwahyuekam100% (1)
- SOCA (Student Oral Case Analysis)Dokumen5 halamanSOCA (Student Oral Case Analysis)Ahmad setiawanBelum ada peringkat
- Pseudomembran Candidiasis dan Scrotal Tongue pada Perokok Lanjut UsiaDokumen21 halamanPseudomembran Candidiasis dan Scrotal Tongue pada Perokok Lanjut UsiaFatimatuz ZahrohBelum ada peringkat
- Oral CandidiasisDokumen7 halamanOral Candidiasissalsabila ikhdaBelum ada peringkat
- Asuhan Keperawatan Pada Pasien Dengan Kandidiasis Rongga MulutDokumen10 halamanAsuhan Keperawatan Pada Pasien Dengan Kandidiasis Rongga Mulutanin_kusumaBelum ada peringkat
- Chapter 4Dokumen29 halamanChapter 4Rina Manyun0% (2)
- KANDIDIASIS MULUTDokumen19 halamanKANDIDIASIS MULUTErga F Prakoso100% (1)
- LP - Candidiasis Oral - HasniDokumen24 halamanLP - Candidiasis Oral - HasniHasniBelum ada peringkat
- Candidiasis OralDokumen14 halamanCandidiasis OralAldilla Nur SukmaBelum ada peringkat
- KANDIDASIS ORALDokumen19 halamanKANDIDASIS ORALDita Ayu Permata DewiBelum ada peringkat
- Laporan Kasus Oral KandidiasisDokumen11 halamanLaporan Kasus Oral KandidiasisBagas Luthfi AlfatBelum ada peringkat
- No.1 Kandidiasis Rongga Mulut Gambaran Kinis Dan Terapinya PDFDokumen18 halamanNo.1 Kandidiasis Rongga Mulut Gambaran Kinis Dan Terapinya PDFPrisillia MottohBelum ada peringkat
- DISDokumen24 halamanDISNicholas Limanda100% (1)
- KANDIDIASIS LIDAHDokumen18 halamanKANDIDIASIS LIDAHAkoe Noo NameeBelum ada peringkat
- Kandidosis IntertriginosaDokumen16 halamanKandidosis IntertriginosaNabila ArifahBelum ada peringkat
- Candida AlbicansDokumen7 halamanCandida Albicanserdananda haryosuwanditoBelum ada peringkat
- Preskes Gilut KoasDokumen110 halamanPreskes Gilut KoasMartinus Nuherwan DesyardiBelum ada peringkat
- CSS 18B - Lesi Rongga MulutDokumen81 halamanCSS 18B - Lesi Rongga MulutFirannisa Nanda HardinaBelum ada peringkat
- Referat KandidiasisDokumen23 halamanReferat KandidiasisJayjay Amburadul BuangetBelum ada peringkat
- Essay Kandidiasis Mulut Cahyati FajariahDokumen6 halamanEssay Kandidiasis Mulut Cahyati FajariahryaalwiBelum ada peringkat
- Oral CandidiasisDokumen6 halamanOral CandidiasisVirli AnaBelum ada peringkat
- Kandidiasis OralDokumen5 halamanKandidiasis OralEdy WahyonoBelum ada peringkat
- Candidiasis Oral pada Pasien HIVDokumen20 halamanCandidiasis Oral pada Pasien HIVhi, violette.Belum ada peringkat
- KLS Ii B Candida Albicans KLP 4Dokumen33 halamanKLS Ii B Candida Albicans KLP 4NanawarsyBelum ada peringkat
- Chapter II PDFDokumen23 halamanChapter II PDFSitti Nur QomariahBelum ada peringkat
- KANDIDIASIS MULUTDokumen23 halamanKANDIDIASIS MULUTJihan Sasa bellaBelum ada peringkat
- Kandidiasis MukokutaneusDokumen15 halamanKandidiasis MukokutaneusDhilah Harfadhilah FakhirahBelum ada peringkat
- KANDIDIASIS MUKOSADokumen18 halamanKANDIDIASIS MUKOSANina NoviaBelum ada peringkat
- Diagnosis dan Perawatan Candidiasis PseudomembranosisDokumen4 halamanDiagnosis dan Perawatan Candidiasis PseudomembranosisOrintya DewiBelum ada peringkat
- Jurnal Kandidiasis OralDokumen16 halamanJurnal Kandidiasis OralAnita CarolinaBelum ada peringkat
- Oral Candidiasis Makalah Sek 1Dokumen14 halamanOral Candidiasis Makalah Sek 1Taupiek Rahman100% (2)
- Candidiasis OralDokumen11 halamanCandidiasis OralulfanihanaBelum ada peringkat
- Candidiasis OralDokumen23 halamanCandidiasis OralAtika Bashirati IlmanBelum ada peringkat
- Asuhan Keperawatan CandidiasisDokumen17 halamanAsuhan Keperawatan CandidiasisJeniuzBelum ada peringkat
- Kandidiasis OralDokumen14 halamanKandidiasis OralhaneiyahBelum ada peringkat
- Soomin Et Al 2021Dokumen19 halamanSoomin Et Al 2021tiaraBelum ada peringkat
- KANDIDIASIS ORALDokumen14 halamanKANDIDIASIS ORALYon AditamaBelum ada peringkat
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Pe 142 Slide Gingivitis AkutDokumen32 halamanPe 142 Slide Gingivitis AkutLatasha GonzalezBelum ada peringkat
- TBC Kutis OptimalDokumen37 halamanTBC Kutis OptimalAri Sasda DewiBelum ada peringkat
- Css Perio JojoDokumen10 halamanCss Perio JojoAri Sasda DewiBelum ada peringkat
- Digital - 126373-R19-BM-148 Frekuensi Distribusi-Literatur PDFDokumen15 halamanDigital - 126373-R19-BM-148 Frekuensi Distribusi-Literatur PDFFitri Dwi K SBelum ada peringkat
- Pe 142 Slide Gingivitis AkutDokumen32 halamanPe 142 Slide Gingivitis AkutLatasha GonzalezBelum ada peringkat
- STANDAR PERAWATAN GIGIDokumen11 halamanSTANDAR PERAWATAN GIGIWil LeeBelum ada peringkat
- Manajemenkesehatangigipadakehamilan 100506094722 Phpapp01Dokumen38 halamanManajemenkesehatangigipadakehamilan 100506094722 Phpapp01edza aria wikurendraBelum ada peringkat
- Askepanakpolio 100618121836 Phpapp01Dokumen18 halamanAskepanakpolio 100618121836 Phpapp01Ari Sasda DewiBelum ada peringkat
- Kandidiasis 2011Dokumen27 halamanKandidiasis 2011andersonbill89Belum ada peringkat
- Kandidiasis 2011Dokumen27 halamanKandidiasis 2011andersonbill89Belum ada peringkat
- Anestesi Blok MandibulaDokumen4 halamanAnestesi Blok MandibulaMajiid SumardiBelum ada peringkat
- Kandidiasis 2011Dokumen27 halamanKandidiasis 2011andersonbill89Belum ada peringkat
- KandidiasisDokumen11 halamanKandidiasisAri Sasda DewiBelum ada peringkat
- Digital - 126373-R19-BM-148 Frekuensi Distribusi-Literatur PDFDokumen15 halamanDigital - 126373-R19-BM-148 Frekuensi Distribusi-Literatur PDFFitri Dwi K SBelum ada peringkat
- Kandidiasis 2011Dokumen27 halamanKandidiasis 2011andersonbill89Belum ada peringkat
- KandidiasisDokumen11 halamanKandidiasisAri Sasda DewiBelum ada peringkat
- Tumor KulitDokumen14 halamanTumor KulitAri Sasda DewiBelum ada peringkat
- HiduplebihmuliaDokumen35 halamanHiduplebihmuliaDwikur KenjiBelum ada peringkat
- Kandidiasis MukosaDokumen18 halamanKandidiasis MukosaYenita AdetamaBelum ada peringkat
- Kandidiasis MukosaDokumen18 halamanKandidiasis MukosaYenita AdetamaBelum ada peringkat
- Karies Pengaruhi Jantung, Kulit & Bobot BayiDokumen1 halamanKaries Pengaruhi Jantung, Kulit & Bobot BayiAri Sasda DewiBelum ada peringkat
- Anestesi Blok MandibulaDokumen4 halamanAnestesi Blok MandibulaMajiid SumardiBelum ada peringkat
- Penulisan Artikel IlmiahDokumen9 halamanPenulisan Artikel IlmiahGunung MahameruBelum ada peringkat
- KandidiasisDokumen11 halamanKandidiasisAri Sasda DewiBelum ada peringkat
- Kandidiasis 2011Dokumen27 halamanKandidiasis 2011andersonbill89Belum ada peringkat
- Chapter II PDFDokumen13 halamanChapter II PDFbjahboi2Belum ada peringkat
- Ebooktransformasimindset 110712015807 Phpapp01 121026201019 Phpapp01Dokumen74 halamanEbooktransformasimindset 110712015807 Phpapp01 121026201019 Phpapp01Sakha WindoBelum ada peringkat
- Penulisan Artikel IlmiahDokumen9 halamanPenulisan Artikel IlmiahGunung MahameruBelum ada peringkat
- Karies Pengaruhi Jantung, Kulit & Bobot BayiDokumen1 halamanKaries Pengaruhi Jantung, Kulit & Bobot BayiAri Sasda DewiBelum ada peringkat
- File 1Dokumen12 halamanFile 1Sisca YudistiraBelum ada peringkat