Glaukoma
Diunggah oleh
ravannofanizzaHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Glaukoma
Diunggah oleh
ravannofanizzaHak Cipta:
Format Tersedia
CLINICAL SCIENCE SESSION
GLAUCOMA
Disusun Oleh:
Ravanno Fanizza H 120100113005
Preseptor:
Dr. Mayarani Sp.M
SMF ILMU KESEHATAN MATA
PROGRAM PENDIDIKAN PROFESI DOKTER (P3D)
FAKULTAS KEDOKTERAN UNIVERSITAS ISLAM BANDUNG
RUMAH SAKIT UMUM DAERAH AL-IHSAN
2014
BAB I
PENDAHULUAN
Glaukoma adalah salah satu penyakit mata yang mempunyai peranan besar
sebagai penyebab kebutaan. Penyakit ini merupakan penyakit kronis dengan
keluhan yang minimal sehingga penderita tidak menyadari penyakitnya, sebagian
besar penderita datang dengan sudah buta satu mata.
1
Glaukoma merupakan penyakit multifaktorial optik neuropathy yang
dikarakteristikkan dengan kehilangan serabut syaraf optik yang didapat.
Glaukoma merupakan penyebab tersering kebutaan irreversible di dunia. Terjadi
pada 2% pada orang diatas 40 tahun, dan 4% pada orang dewasa usia diatas 70
tahun.
2
Sekitar 60 juta orang memiliki glaukoma. Diperkirakan sekitar 30 juta
orag amerika terkena penyakit ini, dan dari kasus yang ada sekitar 50% tidak
terdiagnosa. Sekitar 6 juta orang mengalami kebutaan karena glaukoma, termasuk
didalamnya 100.000 orang amerika, dan persentase ini lebih meningkat lagi pada
orang Asia, oleh karena itu diagnosis dan penanganan segera sangatlah
diperlukan.
3
BAB II
TINJAUAN PUSTAKA
GLAUKOMA
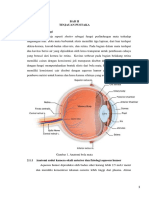
2.1 Definisi
Glaukoma adalah penyakit kronis yang ditandai oleh tekanan bola mata
yang lebih tinggi dari normal, sehingga merusak serabut saraf pada diskus optikus
yang berupa gangguan diskus optikus dan atropi papilla nervus optikus, disertai
kelainan lapang pandang.
1
Glaukoma merupakan penyakit multifaktorial optik neuropathy yang
dikaraketristikkan dengan kehilangan serabut saraf optik yang didapat.
2
2.2 Epidemiologi
Terjadi 2% pada orang diatas 40 tahun dan 4% pada orang dengan usia
diatas 70 tahun.
2
Sekitar 60 juta orang mengalami glaukoma, di amerika sekitar 3
juta orang terkena, dan 50% kasus adalah tidak terdiagnosa. Sekitar 6 juta orang
buta akibat glaukoma, merupakan penyebab utama kebutaan di Amerika.
3
Angka kejadian banyak terdapat pada orang dewasa terutama usia lebih
dari 40 tahun (1%-2%), diduga merupakan penyakit herediteri sehingga bila ada
keluarga yang menderita glaukoma harus waspada akan penyakit itu dengan
memeriksakan mata secara rutin setiap 6 bulan atau satu tahun sekali. Glaukoma
lebih banyak mengenai wanita dibandingkan dengan pria.
1
2.3 Etiologi dan Klasifikasi
Glaukoma terjadi apabila terdapat ketidakseimbangan, bertambahnya
produksi cairan mata oleh badan siliar, dan berkurangnya pengeluaran cairan mata
di daerah sudut bilik mata atau di celah pupil.
4
Pada sebagian kasus, tidak disertai penyakit mata lain (glaukoma primer).
Sedangkan pada kasus lainnya, peningkatan tekanan intraokular terjadi sebagai
manifestasi penyakit mata lain (glaukoma sekunder).
3
Tabel 1 klasifikasi glaukoma berdasarkan etiologi
3
Primary glaucoma
1. Open-angel glaukoma
a. Primary open angel glaucoma
b. Normal-tension glaucoma (low tension glaucoma)
2. Angle-closure glaucoma
a. Acute
b. Subacute
c. Chronic
d. Plateau iris
Congenital glaucoma
1. Primary congenital glaucoma
2. Glaucoma associated with other developmental ocular abnormalities
a. Anterior chamber cleavage syndromes
Axenfelds syndrome
Reigers syndrome
Peters syndrome
b. aniridia
3. Glaucoma associated with extraocular developmental abnormalities
a. Sturge-weber syndrome
b. Marfans syndrome
c. Neurofibromatosis 1
d. Lowes syndrome
e. Congenital rubella
Secondary glaucoma
1. Pigmentary glaucoma
2. Exfoliation syndrome
3. Due to lens change
a. Dislocation
b. Intumescence
c. Phacolytic
4. Due to uveal tract change
a. Uveitis
b. Posterior synechiae
c. Tumor
d. Ciliary body swelling
5. Iridocorneoendothelial (ICE) syndrome
6. Trauma
a. Hyphema
b. Angle ccontusion/recession
c. Peripheral anterior synechiae
7. Postoperative
a. Ciliary block glaucoma (malignant glaucoma)
b. Peripheral anterior synechiae
c. Epithelial downgrowth
d. Following corneal graft surgery
e. Following retinal detachment surgery
8. Neovascular glaucoma
a. Diabetes melitus
b. Central retina vein occlusion
c. Intraocular tumor
9. Raised episcleral venous pressure
a. Carotid-cavernous fistula
b. Sturge-weber syndrome
10. Steroid induced
Absolute glaucoma
The end result of any uncontrolled glaucoma is a hard, slightless, and
often painfull eye
Berdasarkan etiologi dibagi menjadi
4
1. Glaukoma primer
Pada tipe glaukoma ini, faktor yang mengakibatkan obstruksi aliran
keluar dan peningkatan tekanan intra ocular adalah sudut bilik mata depan
atau aliran keluar jalur konvensional, tanpa peran serta kelainan okular atau
sistemik lainnya. Tipe ini bersifat bilateral dan biasanya ada dasar genetiknya.
2. Glaukoma sekunder
Tipe ini adalah sekunder dari suatu penyakit mata atau sistemik.
Glaukoma sekunder dapat bersifat unilateral atau bilateral.
3. Glaukoma kongenital
Gangguan perkembangan yang timbul sejak lahir dan berhubungan
dengan anomali sudut bilik mata depan (seperti : insersi yang tinggi dari uvea
anterior ke dalam anyaman trabekular, pembentukan anyaman trabekular atau
kanalis Schlemm yang tidak sempurna, dan adhesi iridokornel yang luas, dll.).
4. Glaukoma yang berhubungan dengan kelainan mata lainnya
Di sini, kejadian yang mengawalinya melibatkan kelainan dari struktur
mata yang spesifik seperti endotel kornea, iris, badan siliar, lensa, retina,
koroid atau badan kaca. Selain itu, kejadian yang mengawalinya dapat berupa
tumor, peradangan, perdarahan, operasi mata atau trauma. Kejadian-kejadian
ini dapat berhubungan dengan kelainan genetik atau kelainan yang didapat.
Tabel 2 klasifikasi glaukoma berdasarkan mekanisme
Open angle glaucoma
1. Pretrabecular membranes
a. Neovascular glaucoma
b. Epithelial downgrowth
c. ICE syndrome
2. Trabecular abnormalities
a. Primary open angle glaucoma
b. Congenital glaucoma
c. Pigmentary glaucoma
d. Exfoliation syndrome
e. Steroid induced glaucoma
f. Hyphema
g. Angle contusion or recession
h. Iridocycilitis (uveitis)
i. Phacolytic glaucoma
3. Posttrabecular abnormalities
a. Raised episcleral venous pressure
Angle closure glaucoma
1. Pupillary block
a. Primary angle closure glaucoma
b. Seclusio pupillae (posterior synechiae)
c. Intumescent lens
d. hyphema
2. Anterior lens displacement
a. Ciliary block glaucoma
b. Central retina veins oclusion
c. Posterior scleritis
d. Following retinal detachment surgery
3. Angle crowding
a. Plateau iris
b. Intumescent lens
c. Mydriasis for fundal examination
4. Peripheral anterior synechiae
a. Chronic angle clossure
b. Secondary to flat anterior chamber
c. Secondary to iris bombe
d. Contraction of pretrabecular membranes
Berdasarkan mekanismenya, glaukoma dibagi menjadi
4
1. Glaukoma sudut terbuka
Glaukoma sudut terbuka adalah neuropati optik progresif yang ditandai
dengan hilangnya sel-sel ganglion retina dan atrofi saraf optik. Glaukoma ini
merupakan 90% dari seluruh kasus glaukoma di Amerika Serikat. Peningkatan
tekanan intra okular merupakan faktor risiko utama untuk terjadinya glaukoma
sudut terbuka, tetapi bukan merupakan faktor diagnostik. Sebanyak 1% per
tahun pasien dengan peningkatan tekanan intra okular mengalami kerusakan
saraf optik karena glaukoma.
Penyakit ini memiliki kecenderungan familial dan lebih sering
ditemukan dengan bertambahnya usia, ras kulit hitam, miopia, dan penyakit
sistemik tertentu, seperti diabetes dan penyakit jantung.
Pada glaukoma tipe ini struktur sudut bilik mata depan (anyaman
trabekular, taji sklera dan badan siliar) terlihat pada pemeriksaan gonioskopi.
Obstruksi aliran keluar aqueous humor dapat terjadi pada sisi bilik mata depan
dari anyaman trabekular (mekanisme pretrabekular), di dalam anyaman
trabekular (mekanisme trabekular), atau distal dari anyaman trabekular, di
kanalis Schlemm atau lebih jauh lagi pada sistem pengeluaran aqueous humor
(mekanisme posttrabekular).
2. Glaukoma sudut tertutup
Mekanisme glaukoma sudut tertutup diantaranya adalah keadaan
dimana terjadi aposisi iris perifer ke anyaman trabekular atau ke kornea perifer
yang akan mengakibatkan peningkatan tekanan intra okular. Aposisi iris
perifer ini dapat terjadi melalui 2 mekanisme, yaitu mekanisme anterior (iris
tertarik ke depan oleh adanya membrane fibrovaskular atau eksudat) atau
mekanisme posterior (iris terdorong ke depan akibat tekanan di belakang iris,
lensa atau badan kaca). Mekanisme posterior dapat terjadi dengan atau tanpa
disertai blok pupil. Pada blok pupil, aliran aqueous humor dari bilik mata
belakang ke bilik mata depan terhalang sehingga peningkatan tekanan di bilik
mata belakang akan mendesak iris perifer sampai terjadi kontak dengan
anyaman trabekular. Akibat dari pupil blok tersebut terjadi koleksi aqueous
pada posterior chamber dan menekan bagian flaccid perifer iris kebagian
depan yang disebut iris bombe. Selanjutnya terjadi appositional angle closure
akibat iridocorneal kontak. Secara perlahan akan terbentuk lah synechial angle
closure yang mengakibatkan peningkatan IOP yang menetap lama.
5
Gambar. Angle closure glaucoma
3. Glaukoma mekanisme kombinasi
Dalam keadaan ini, dua atau lebih bentuk glaukoma ditemukan
bersamaan. Contohnya, pada kasus glaukoma sudut tertutup serangan akut
dimana iridektomi perifer yang telah dilakukan mengakibatkan sudut bilik
mata depan menjadi terbuka dan terlihat normal, walaupun tekanan intra
okular tetap tinggi. Hal ini menjelaskan kemungkinan pasien memiliki
perubahan trabekular yang mendasari untuk terjadinya glaukoma sudut
terbuka primer. Contoh lainnya, jika mata dengan glaukoma sudut terbuka
pseudophakia, sinekia anterior perifer terbentuk setelah terjadi blok pupil.
Dengan demikian terjadilah mekanisme campuran.
4. Anomali perkembangan sudut bilik mata depan
Mekanisme ini dikarenakan perkembangan struktur yang tidak
sempurna pada aliran keluar jalur konvensional. Termasuk di dalamnya adalah
insersi yang tinggi uvea anterior seperti yang ditemukan pada glaukoma
kongenital , glaukoma juvenil, dan glaukoma yang berhubungan dengan
gangguan perkembangan lainnya seperti perkembangan anyaman trabekular
dan/atau kanalis Schlemm yang tidak sempurna (Peters anomaly), dan adhesi
iridokornea (Axenfeld-Rieger syndrome).
2.4 Faktor Resiko
Glaukoma sudut terbuka primer
5
Faktor predisposisi :
Hereditas : POAG memiliki polygenic hederitas, 10% terjadi pada saudara
kandung yang memiliki glaucoma, 4% pada pada keturunan POAG.
Umur : risiko meningkat sesuai umur, biasanya di umur decade 50an
sampai 70an.
Ras : lebih banyak pada kulit hitam dibanding kulit putih
Myopes : lebih predisiposisi dibanding orang normal
Diabetes : lebih tinggi dibanding non-diabetes
Merokok : meningkatkan risiko
Tekanan darah tinggi
Throtoxicosis
Glaucoma sudut tertutup primer
5
Faktor predisposisi :
Faktor anatomi : hypermetropic eyes dengan anterior chamber yang
dangkal, diagpragma iris lensa yang ditempatkan di depan, mata dengan
sudut sempit di anterior chamber.
Faktor genetic : usia, sex, personality, season, family history, race
Faktor precipitating : Illuminasi gelap, emotional stress, penggunaan
midriatic drugs.
2.5 Patogenesis
Patogenesis glaukoma masih belum terlalu jelas. Salah satu yang paling
dikenal adalah peningkatan tahanan aliran keluar aqueous humor yang
mengakibatkan peningkatan TIO. Namun, bagaimana perubahan letak dan
morfologi yang terjadi masih belum jelas. Terdapat 2 teori utama patogenesis
glaucoma yang saling berhubungan satu sama lain, yaitu:
1. Teori mekanik (Peningkatan TIO mengakibatkan kerusakan saraf optik)
2. Teori vascular (Penurunan aliran darah menjadi penyebab utama atrofi
optik)
Kerusakan sel saraf pada glaucoma dapat dibagi menjadi 2 tipe.
5
1. Kerusakan primer
Terdapat beberapa faktor yang dapat merusak sel-sel ganglion retina
dan sel-sel sarafnya :
a. Faktor mekanik
Peningkatan TIO akan menimbulkan peningkatan tekanan pada
dinding bola mata sehingga struktur yang lemah (lamina) menjadi
terdesak dan mengalami kerusakan pada akson-aksonnya dan pada
akhirnya akan terjadi optic neuropati akibat dari axonal deformity dan
iskemia. Sebagai akibatnya, neurothropin tidak dapat mencapai cell
ganglion retina.
5
b. Faktor vaskular
Pada mekanisme ini, kerusakan aksonal terutama disebabkan
oleh terjadinya iskemia. Peningkatan IOP mengakibatkan perfusi ke
saraf optik menjadi terganggu sehingga terjadi kerusakan iskemik yang
menimbulkan kematian sel terprogram (apoptosis). Hipotesis lainnya
adalah penurunan perfusi mengakibatkan akumulasi excitotoxins, seperti
glutamate, yang pada akhirnya akan menimbulkan lingkungan yang
toksik dan terjadi kematian sel. Gangguan perfusi ini yang terjadi pada
non tension glaucoma.
5
c. Faktor genetik
Terdapat faktor predisposisi genetic terhadap penurunan aliran
keluar dan kerentanan saraf optik.
d. Faktor metabolik
Penyakit metabolik seperti diabetes mellitus, asidosis/alkalosis
metabolik dan akumulasi produk toksik pada penyakit ginjal stadium
akhir juga dapat membuat sel saraf lebih rentan terhadap kerusakan
glaucomatous.
2. Kerusakan sekunder
Kerusakan sel saraf dapat mengakibatkan pelepasan berbagai faktor
dari sel-sel ganglion retina yang mengakibatkan kerusakan pada sel-sel
lainnya. Istilah degenerasi sekunder digunakan untuk neuropati progresif
yang menyebar ke daerah sekelilingnya. Tujuan pemberian obat
neuroprotektif adalah untuk melindungi sel-sel yang masih baik dari
degenerasi sekunder. Kerusakan sel saraf seperti ini diawali oleh faktor-
faktor toksik seperti glutamate, NMDA (N-methyl D-aspartate),
excitotoxins, radikal bebas dan nitric oxide. Faktor-faktor ini kemudian akan
memicu rangkaian proses yang pada akhirnya mengakibatkan apoptosis.
Kerusakan fungsional jaringan saraf terus berlanjut walaupun penyebab
primernya telah dihilangkan. Alasan inilah yang melatarbelakangi beberapa
pasien glauoma terus menunjukkan neuropati yang progresif walaupun TIO
sudah terkontrol.
5
2.6 Patofisiology
Fisiologi aqueous humor
Aqueous humor merupakan cairan jernih produk ultrafiltrasi dari darah
yang mengisi bilik mata depan dan belakang. Cairan ini adalah sumber nutrisi dan
media untuk membuang hasil metabolisme bagi lensa dan endotel kornea. Mata
secara kontinyu menghasilkan dan mereabsorpsi aqueous humor. Aliran aqueous
humor lebih sedikit pada malam hari dibandingkan dengan siang hari. Aqueous
humor diproduksi oleh badan siliar dan mengalir melalui :
bilik mata belakang,
melewati permukaan posterior dari iris,
melewati batas pupil,
memasuki bilik mata depan
keluar menuju sudut bilik mata depan.
Gambar aliran sirkulasi aqueous humor
3
Aqueous humor yang diproduksi oleh badan siliar mengalir keluar
melawan tahanan di dalam bilik mata depan. Tahanan aliran keluar ini
bertanggung jawab untuk terjadinya tekanan intra okular (TIO) 15 mmHg yang
penting untuk bentuk dan sifat optik dari bola mata.
4
Aliran dari aqueous humor
memegang peranan penting dalam regulasi TIO. TIO didefinisikan sebagai
tekanan yang ditimbulkan oleh aqueous humor terhadap kornea dan sklera. TIO
ditentukan oleh perbandingan inflow dan outflow yang menentukan volume total
dari aqueous humor. Volume dari aqueous humor adalah tetap. Apabila outflow
kurang dari inflow maka TIO akan meningkat. TIO normal adalah sekitar 10 20
mmHg. TIO merupakan faktor yang penting pada terjadinya glaukoma karena
kerusakan pada neuron dari saraf optik yang ditemukan pada penderita glaukoma
berhubungan dengan peningkatan TIO.
3
Kerusakan akibat glaukoma biasanya
mulai terjadi apabila tekanan sekitar dua kali lipat dari nilai normal.
Perubahan
TIO sebagian besar dikarenakan perubahan tahanan aliran keluar. Pengetahuan
mengenai jalur aliran keluar dan faktor-faktor yang mempengaruhinya penting
dalam memahami glaukoma dan pengobatannya. Dua jalur aliran keluar aqueous
humor adalah jalur konvensional (trabekular) dan nonkonvensional (uveosklera
dan kemungkinan uveovortex).
3,5
Pada jalur konvensional, aqueous humor mengalir melalui anyaman
trabekular menuju kanalis Schlemm, dan dari sini menuju vena episklera via
saluran-saluran pengumpul. Aliran keluar ini tergantung pada TIO (aliran
berkurang dengan peningkatan TIO), dan meningkat dengan adanya peningkatan
tonus otot siliaris. Aliran keluar jalur nonkonvensional terjadi melalui akar iris
dan ruang interstisial otot siliaris mencapai ruang suprakoroid. Aliran keluarnya
tidak tergantung pada tekanan, dan berkurang dengan peningkatan tonus otot
siliaris. Matriks ekstraseluler berperan dalam tahanan aliran keluar baik pada jalur
konvensional maupun nonkonvensional.
3,5
Glaucoma sudut terbuka primer
Glaukoma adalah penyakit saraf optik progresif yang sering berhubungan
dengan peningkatan tekanan intra okular dan ditandai dengan pembesaran optic
disc cupping dan hilangnya lapang pandang. Hilangnya penglihatan akibat
glaukoma bersifat asimptomatik dan ireversibel.
Aqueous humour merupakan cairan jernih yang mengisi bilik mata depan
dan belakang dari mata. Aqueous humour dihasilkan oleh korpus siliaris, melalui
pupil, dan keluar lewat anyaman trabekular (gambar 1). Gangguan aliran keluar
aqueous humour mengakibatkan peningkatan tekanan intra okular. Pada glaukoma
sudut terbuka, gangguan aliran keluar disebabkan oleh disfungsi sistem
pembuangannya. Pada glaukoma sudut tertutup, gangguan aliran keluar
disebabkan oleh oklusi sudut bilik mata depan, sehingga mengganggu akses
aqueous humour menuju sistem pembuangannya (gambar 1).
6
Gambar sudut terbuka
Mekanisme disfungsi sistem pembuangan pada POAG masih belum jelas,
diduga terjadi peningkatan tahanan aliran keluar aqueous humour, kemungkinan
berhubungan dengan perubahan pada trabecular meshwork dan/atau Schlemms
canal, mungkin terdapat kerusakan fungsi sel trabekula atau jumlahnya kurang
akibat bertambahnya usia. Pendapat lain adanya gangguan dari enzim pada
trabekula.
6
Peningkatan TIO mengakibatkan pengurangan jumlah sel-sel ganglion
retina yang progresif pada saat serabut saraf di tempat keluarnya saraf optik dari
mata menjadi terjepit dan mati. Keadaan ini mengakibatkan penipisan neural rim
dan pembesaran optic nerve cup yang progresif. Hilangnya serabut saraf
mengakibatkan berkurangnya lapang pandang yang permanen.
6
Glaukoma Sudut Tertutup
Glaukoma sudut tertutup dapat terjadi apabila terbentuk iris bombe yang
menyebabkan sumbatan sudut kamera anterior oleh iris perifer. Hal ini
menyumbat aliran humor akueus dan tekanan intraokular meningkat dengan cepat,
menimbulkan nyeri hebat, kemerahan, dan kekaburan penglihatan. Glaukoma
sudut tertutup terjadi pada mata yang sudah mengalami penyempitan anatomik
sudut kamera anterior (dijumpai terutama pada hipermetrop). Serangan akut
biasanya terjadi pada pasien berusia tua seiring dengan pembesaran lensa
kristalina yang berkaitan dengan penuaan. Terdapat 2 tipe glaukoma sudut
tertutup yaitu : akut dan kronis
Gambar Sudut tertutup
1. Glaukoma Sudut Tertutup Akut
Berbeda dengan glaukoma sudut terbuka primer pada glaukoma sudut tertutup
akut tekanan bola mata naik dengan tiba-tiba. Pada glaukoma sudut tertutup akut
terjadi penutupan pengaliran keluar cairan mata secara mendadak. Tekanan yang
mendadak ini akan memberikan rasa sakit yang sangat, yang dapat mengakibatkan
timbulnya rasa muntah dan mual. Kepala seakan-akan dipukul dengan martil pada
sisi mata yang dapat serangan akut.
Mata menjadi merah, kornea keruh dan edematus, penglihatan kabur disertai
dengan adanya halo (pelangi disekitar lampu). Biasanya glaukoma sudut tertutup
akut ditemukan dokter di ruang darurat rumah sakit.
Pemeriksaan rutin gonioskopi dapat dilihat sudut tertutup atau memberikan
dugaan seseorang akan mengalami glaukoma sudut tertutup. Pada pasien yang
pada pemeriksaan gonioskopi sudut bilik matanya terlihat sempit sebaiknya
diperingatkan tanda-tanda akut sehingga os dapat segera mencari pertolongan bila
terjadi serangan glaukoma sudut tertutup: Bila telah di atasi tekanan bola mata
yang tinggi maka dapat terlihat :
Jaringan parut pada trabekula (sinekia) sehingga glaukoma lebih sukar
dikontrol
Katarak
Kerusakan saraf optik sehingga tajam penglihatan akan tetap rusak
Serangan glaukoma mudah terjadi pada keadaan :
2
Ruang gelap, (bioskop) yang memungkinkan pupil melebar
Akibat beberapa obat tertentu (antidepresan, influenza, antihistamin,
antimuntah)
Obat yang melebarkan pupil
Glaukoma akut merupakan suatu keadaan darurat, di mana penglihatan tidak
akan kembali bila tekanan tidak dapat diatasi di dalam beberapa jam. Tekanan
dapat diturunkan dengan miotika dan obat (asetazolamid) yang mengurangi
produksi cairan mata.
2. Glaukoma Sudut Tertutup Post Serangan Akut
Tanda-tanda yang didapatkan dari pemeriksaan fisik pada glaukoma jenis
ini didapatkan setelah penderita lepas dari serangan akut glaukoma. Gambaran
klinis yang didapatkan antara lain:
Pemeriksaan dengan slit lamp
1. lipatan membran desemet jika IOP (intra ocular pressure) turun
dengan cepat
2. granula pigmen pada endotel kornea
3. Aqueus flare dan cells
4. Atropi iris stromal dengan konfigurasi seperti spiral
5. Pupil semi dilatasi karena kombinasi paralisis spingter dan sinekia
posterior
6. Glaukoma flecken ditandai dengan opasitas kecil berwarna putih-
abu pada kapsul atau subkapsul lensa pada zona papil akibat
nekrosis fokal pada epitel lensa.(hal ini merupakan tanda telah
terjadi serangan kongestif sebelumnya)
7. IOP dapat normal, subnormal, atau meningkat.
Gonioskop
Terdapat sudut sempit dapat terbuka atau tertutup. Jika terbuka ,
hiperpigmentasi trabekula dapat ada.
Ophtalmoskop
Atropi diskus akibat infark.
2. Glaukoma Sudut Tertutup Kronis.
Tidak semua orang dengan glaukoma tertutup akan mengalami serangan akut.
Banyak yang mengalami glaukoma sudut tertutup kronis. Pada glaukoma tertutup
kronis, iris berangsur-angsur menutupi jalan keluar tanpa gejala yang nyata. Pada
keadaan ini perlahan-lahan terbentuk jaringan parut antara iris dan jalur keluar
cairan mata. Tekanan bola mata akan naik bila terjadi gangguan jumlah cairan
keluar akibat bertambahnya jaringan parut. Dengan pengobatan pilokarpin maka
serangan akut tidak akan terjadi dengan bentuk kronis yang tetap berjalan.
Pengobatan hanya menghindarkan kebutaan yang dapat terjadi pada glaukoma.
5
Glaukoma sudut tertutup kronis berjalan perlahan tanpa adanya peringatan.
Perlahan-lahan penglihatan samping atau perifer berkurang dengan penglihatan
sentral masih dapat normal. Penglihatan dapat hilang pada keadaan glaukoma
lanjut. Pada glaukoma sudut tertutup kronis keluhan sangat tidak jelas sehingga
mereka terlambat untuk mendapatkan perawatan dokter.
5
Glaukoma sudut tertutup biasanya bersifat herediter. Lebih sering terdapat
pada pasien rabun dekat (hipermetropia). Pada pemeriksaan didapatkan bilik mata
depan dangkal. Makin dangkal bilik mata makin dekat hubungan iris dengan
kornea tepi. Pada gonioskopi terlihat iris menempel pada tepi kornea. Bila tekanan
mata cukup tinggi iris akan lebih terdorong ke depan sehingga makin tertutup
jalan keluar cairan mata dan akibatnya dapat menimbulkan serangan glaukoma
akut. Iris terletak dekat anyaman trabekula.
5
Perubahan structural pada glaukoma
Selain adanya kerusakan pada sel ganglion retina, perubahan struktural
pada glaukoma yang membedakan dengan kelainan neoropati optik lain adalah
pembentukan cekungan pada optic disc. Iris dan badan siliar juga menjadi atrofi,
dan prosesus siliaris juga memperlihatkan degenerasi hialin.
6
Gambar perubahan struktur optic disc
Mekanisme yang dapat menjelaskan secara pasti perubahan struktur dan
fungsi pada glaukoma belum dapat diketahui. Salah satu teori yang diajukan
adalah karena adanya pengaruh peningkatan TIO yang menyebabkan gangguan
pada pembuluh darah yang menyebabkan iskemia pada saraf optik dan penekanan
pada akson di sel ganglion retina dan lamina cribrosa. Mekanisme lain yang
menjelaskan terjadinya glaukoma yang tidak berhubungan dengan peningkatan
TIO adalah adanya gangguan pada neuronal growth factor, peningkatan glutamat
pada retina, nitrat bebas yang bersifat radikal, kerusakan neuron karena faktor
imun, dan stress oxidatif.
6
Perubahan pada lamina cribrosa dan kerusakan sel ganglion retina
merupakan mekanisme yang memerankan peranan penting. Pada sel ganglion
retina terjadi hambatan transport sehingga terjadi degenerasi pada optic disc.
Proses ini menyebabkan terjadinya cekungan pada optic disc. Peningkatan TIO
tampaknya merupakan faktor yang menyebabkan perubahan ini, tetapi pada
beberapa kasus peningkatan TIO diatas normal dapat juga tidak menyebabkan
perubahan pada sel ganglion retina dan diskus optikus, dan pada kasus lain TIO
yang normal dapat menyebabkan kerusakan.
6
2.7 Manifestasi klinis
Kebanyakan penderita glaucoma, termasuk glaukoma sudut terbuka
primer, tidak memberikan gejala pada mata kecuali bila sudah terjadi kerusakan
pada saraf. Bila saraf optik mulai rusak akan terjadi pengecilan lapang pandang
dan bila hal ini berlanjut maka akan terjadi kebutaan.
Glaukoma sudut terbuka Primer (POAG) biasanya ditemukan secara
kebetulan selama pemeriksaan mata atas indikasi lain, karena bersifat
asimptomatik. Setelah kehilangan lebih dari 40% serabut saraf, pasien baru
mengalami kehilangan penglihatan perifer secara perlahan, atau tunnel vision.
Pada akhir dari penyakitnya biasanya baru disadari pasien yang mengeluh
pada dokternya bahwa penglihatannya mulai kabur. Biasanya glaukoma ini mulai
timbul keluhan pada usia 40 tahun, walaupun bisa saja terjadi pada usia berapa
saja. Mata dapat terasa pegal disertai pusing, rasa tidak nyaman dan cepat lelah.
Benda pada bagian sentral masih terlihat jelas tetapi benda perifer tidak terlihat
sama sekali. Bila keadaan ini berlanjut penglihatan akan terus berkurang dan
dapat buta sama sekali.
Tanda klinis dari POAG adalah tekanan intra ocular > 21 mmHg.
Meskipun pada kenyataannya terdapat variasi,antara lain:
1. Terjadi perubahan optic disc dan lapang pandang namun tekanannya
tidak melebihi 21 mmHg (low tension glaucoma).
2. Peningkatan tekanan intra okular tanpa disertai glaucomatous damage.
Sampai saat ini belum ada pemeriksaan khusus yang dapat memperkirakan pasien
mana yang akan menderita glaukoma sudut terbuka primer.
Pada glaukoma sudut sempit dimana tekanan bola mata mendadak naik
(dapat mencapai lebih dari 60-70) maka akan terdapat keluhan penglihatan kabur,
rasa sakit yang berat pada mata, sakit kepala, halo, mual dan muntah. Glaukoma
sudut sempit jarang terjadi, tetapi bila terjadi merupakan kondisi
kegawatdaruratan.
2.8 Diagnosis
Seseorang yang diduga menderita glaukoma akan menjalani beberapa
pemeriksaan dengan berbagai alat diagnostik tambahan untuk menentukan ada
atau tidaknya, berat atau ringannya, serta dini atau lanjutnya glaukoma yang
sedang diderita seseorang.
4
A. Pemeriksaan Tekanan Bola Mata
Tonometri merupakan pemeriksaan untuk menentukan tekanan bola
mata seseorang. Tonometer yang ditaruh pada permukaan mata atau kornea
akan menekan bola mata ke dalam. Tekanan ke dalam ini akan mendapatkan
perlawanan tekanan dari dalam bola mata melalui kornea. Tekanan bola mata
berperan dalam mempertahankan mata tetap bulat. Tekanan bola mata yang
normal tidak akan menyebabkan kerusakan saraf optik.
Batas kenaikan tekanan bola mata yang mampu merusak papil saraf
optik tidak sama pada setiap individu. Ada 4 cara pengukuran tekanan bola
mata, yaitu:
1. Palpasi, kurang tepat karena tergantung faktor subjektif.
2. Indentasi tonometri, dengan memberi beban pada permukaan kornea.
3. Aplanasi tonometri, dengan mendatarkan permukaan kecil kornea.
4. Tonometri udara, kurang tepat karena dipergunakan di ruang terbuka.
B. Pemeriksaan Kelainan Papil Saraf Optik
Pemeriksaan kelainan papil saraf optik dapat dilakukan dengan
memakai alat yang dinamakan oftalmoskop. Dengan oftalmoskop dapat dilihat
kelainan warna dan bentuk dari papil saraf optik yang terjadi pada penderita
glaukoma. Kelainan yang dapat ditemukan pada pemeriksaan oftalmoskopi
berupa papil yang pucat/atrofi dan bergaung.
C. Pemeriksaan Sudut Bilik Mata Depan
Gonioskopi adalah suatu cara untuk melihat langsung keadaan
patologik sudut bilik mata depan, juga untuk melihat hal-hal yang terdapat
pada sudut bilik mata depan seperti adanya benda asing. Dengan gonioskopi
dapat ditentukan klasifikasi glaukoma apakah sudut terbuka atau sudut
tertutup dengan menilai besar atau terbukanya sudut yang dapat dibagi atas :
Derajat 0, bila tidak terlihat struktur sudut dan terdapat kontak antara kornea
dengan iris, disebut sudut tertutup.
Derajat 1, bila tidak terlihat 1/2 bagian trabekulum bagian belakang, dan
garis Schwalbe terlihat disebut sudut sangat sempit. Sudut sangat sempit
sangat mungkin menjadi sudut tertutup
Derajat 2, bila sebagian kanalis Schlemm terlihat disebut sudut sempit
sedang kelainan ini mempunyai kemampuan untuk tertutup
Derajat 3, bila bagian belakang kanal Schlemm masih terlihat termasuk
skleral spur, disebut sudut terbuka. Pada keadaan ini tidak akan terjadi sudut
tertutup.
Derajat 4. bila badan siliar terlihat, disebut sudut terbuka.
D. Pemeriksaan Lapang Pandang
Pemeriksaan lapangan pandang secara teratur penting untuk
diagnosis dan tindak lanjut glaukoma. Penurunan lapangan pandang tidak
spesifik glaukoma karena gangguan ini terjadi akibat defek berkas serat saraf
yang dapat dijumpai pada semua penyakit saraf optikus. Akan tetapi, pola
kelainan lapangan pandang, sifat progresivitasnya, dan hubungannya dengan
kelainan-kelainan diskus optikus adalah khas untuk penyakit ini. Gangguan
lapangan pandang akibat glaukoma terutama mengenai 30 derajat lapang
pandang bagian tengah. Perubahan paling dini adalah semakin nyatanya bintik
buta. Berbagai cara untuk memeriksa lapangan pandang pada glaukoma
adalah layar singgung, perimeter Goldmann, Friedmann field analyzer, dan
perimeter otomatis.
E. Tes Provokasi
Tes provokasi dilakukan bila ditemukan keadaan yang meragukan
untuk diagnosis glaukoma. Ada beberapa teknik yang bisa dilakukan. Namun,
ada perbedaan teknik pada glaukoma sudut terbuka dan glaukoma sudut
tertutup
Untuk glaukoma sudut terbuka :
1. Tes minum air : penderita disuruh berpuasa, tanpa pengobatan selama 24
jam. Kemudian disuruh minum 1 L air dalam 5 menit. Lalu tekanan
intraokuler diukur setiap 15 menit selama 1,5 jam. Kenaikan tensi 8
mmHg atau lebih, dianggap mengidap glaukoma.
2. Pressure congestion test : Pasang tensimeter pada ketinggian 50 - 60
mmHg, selama l menit. Kemudian ukur tensi intraokulernya. Kenaikan 9
mmHg atau lebih mencurigakan, sedang bila lebih dari 11 mm Hg pasti
patologis.
3. Kombinasi tes air minum dengan pressure congestion test : Setengah jam
setelah tes minum air dilakukan pressure congestion test. Kenaikan 11
mmHg atau lebih mencurigakan, sedangkan kenaikan 39 mmHg atau lebih
pasti patologis.
4. Tes Steroid : diteteskan larutan dexamethasone 3 - 4 dd gt 1, selama 2
minggu. Kenaikan tensi intraokuler 8 mmHg menunjukkan glaukoma.
Untuk glaukoma sudut tertutup :
1. Tes kamar gelap : orang sakit duduk ditempat gelap selama 1 jam, tak
boleh tertidur. Ditempat gelap ini terjadi midriasis, yang mengganggu
aliran cairan bilik mata ketrabekulum. Kenaikan tekanan lebih dari 10
mmHg pasti patologis, sedang kenaikan 8 mmHg mencurigakan.
2. Tes membaca : Penderita disuruh membaca huruf kecil pada jarak dekat
selama 45 menit. Kenaikan tensi 10 - 15 mmHg patologis.
3. Tes midriasis : Dengan meneteskan midriatika seperti kokain 2%,
homatropin 1% atau neosynephrine 10%. Tensi diukur setiap 1/4 jam
selama 1 jam. Kenaikan 5 mmHg mencurigakan sedangkan 7 mmHg atau
lebih pasti patologis. Karena tes ini mengandung bahaya timbulnya
glaukoma akut, sekarang sudah banyak ditinggalkan.
4. Tes bersujud (prone position test) : Penderita disuruh bersujud selama 1
jam. Kenaikan tensi 8 - 10 mm Hg menandakan mungkin ada sudut yang
tertutup, yang perlu disusul dengan gonioskopi. Dengan bersujud, lensa
letaknya lebih kedepan mendorong iris kedepan, menyebabkan sudut bilik
depan menjadi sempit.
Glaucoma sudut terbuka primer
Bila dicurigai terjadi glaukoma berdasarkan keluhan pasien atau adanya
faktor risiko, dokter umum harus melakukan direct ophthalmoscopy pada kedua
mata, yang ditujukan untuk memeriksa optic disc sebelum pasien dirujuk (gambar
2). Beberapa dokter umum menganjurkan direct ophthalmoscopy sebagai bagian
dari pemeriksaan fisik yang lengkap. Kelainan optic disc sering ditemukan
sebelum kelainan lapang pandang terjadi. Temuan yang bersifat diagnostik
diantaranya adalah pembesaran simetris cup-to-disc ratio lebih dari 0,5 (gambar 3
dan 4), cup-to-disc ratio yang asimetris antara kedua mata sebesar 0,2 atau lebih,
atau cup yang sangat asimetris pada satu mata.
FIGURE 4. Normal optic disc.
Note the distinct optic disc
margins, the well-demarcated cup,
and the healthy pink color of the
neuroretinal rim.
FIGURE 5. The cup-to-disc ratio
of this optic nerve is approximately
0.6. Clinical correlation with the
patient's history and examination is
required to decide if this optic
nerve is abnormal.
FIGURE 6. Glaucomatous optic
nerve cupping. The cup in this
optic nerve is enlarged to 0.8, and
there is typical thinning of the
inferior neuroretinal rim, forming a
"notch."
Glaukoma sudut terbuka umumnya bilateral, walaupun sering asimetris.
Kerusakan pada satu mata secara signifikan meningkatkan risiko kerusakan pada
mata lainnya. Optic nerve cupping yang progresif adalah manifestasi dari
kematian serabut saraf yang progresif dan glaukoma yang tidak terkontrol.
Temuan pada pemeriksaan lapang pandang (gambar 5), ophthalmoscopy, atau
keduanya menunjang diagnosis glaukoma sudut terbuka.
2.9 Terapi
Glaucoma sudut terbuka primer
Pengobatan pada glaukoma simpleks bertujuan memperlancar pengeluaran
humor aqueus atau usaha untuk mengurangi produksi cairan mata.
Pengobatan pada POAG terbagi menjadi terapi farmakologi dan
manajemen bedah. Tindakan bedah laser trabeculoplasty akan dilakukan apabila
setelah pengobatan medisinal yang maksimal, tetap terjadi kerusakan yang
progresif.
Manajemen Farmakologi
Apabila diagnosis glaucoma telah ditegakkan , dimana pada pemeriksaan
fisik didapatkan tekanan bolamata >21 mmHg dan terdapat kelainan pada
lapangan pandang dan papil, maka berikan pilokarpin 2 % (3 kali satu hari),.
Tetapi apabila pada kontrol berikutnya tidak terdapat perbaikan ditambahkan
timolol 0,25 %-0,5% (1-2 dd), asetazolamide (3x250 mg) atau epinefrin 1-
2%(2dd). Obat ini dapat diberikan dalam bentuk kombinasi untuk mendapatkan
hasil yang efektif.
Regimen rekomendasi terapi yang dapat diberikan :
1. Single therapy
Topical beta blocker : direkomendasikan sebagai first drug
choice untuk POAG, memiliki efek mengurangi sekresi dengan
efek beta reseptor terhadap ciliary process. Contoh obatnya :
timolol maleat (0,25,0,5% : 1-2 kali per hari), betaxolol (0,25% :
2 kali per hari), levobunolol (0,25, 0,5% : 1-2 kali perhari),
carteolol (1% : 1-2 kali per hari).
5
Pilocarpine : (1,2,4% : 3-4 kali/hari) memiliki mekanisme aksi
berupa konreaksi longitudinal muscle layer dari cilliary body dan
membuka spase pada trabecular meshwork. Sehingga secara
mekanik meningkatkan aqueous outflow.
5
Latanopros : (0,005% sehari sekali) menurunkan IOP dnegan
meningkatkan uveo-scleral outflow. Merupakan terapi
adjunctive, saat terapi tambahan dibutuhkan bersama beta
blocker, dorzolamide dan pilocarpine.
5
Dorzolamide (2% : 2-3 kali per hari), menurunkan IOP dengan
menurunkan sekresi aqueous humor.
5
Adrenergic drugs : epineprine hydrocloride (0,5, 1,2% : 1-2 kali
perhari), menurunkan IOP dengan meningkatkan aqueous
outflow. Brimonidine (0,2% : 2 kali sehari) menurukan IOP
dengan menurunkan produksi aqueous.
5
2. Combination therapy : diberikan jika satu obat tidak efektif, diberikan
satu obat yang menurunkan produksi aqueous, dan obat lainnya yang
meningkatkan outflow aqueous.
5
3. Peran oral carbonic anhydrase : acetazolamide dan methazolamide tidak
direkomendasikan untuk penggunaan jangka panjang. Namun
digunakan untuk mengontrol IOP dalam jangka pendek.
5
Manajemen Pembedahan
Laser trabeculoplasty atau surgical trabeculectomy diindikasikan ketika:
Target tekanan intra okular tidak dapat tercapai dengan pengobatan
medisinal,
Kerusakan saraf optik yang progresif walaupun target tekanan intra
okular telah tercapai dengan pengobatan medisinal yang maksimal,
Pasien tidak patuh terhadap pengobatan medisinal.
Laser trabeculoplasty dan trabeculectomy adalah prosedur pembedahan
rawat jalan. Laser trabeculoplasty juga merupakan terapi lini pertama ketika
masalah biaya, ketidaknyamanan, atau efek samping yang tinggi dari
pengobatan medicinal tidak dapat diterima oleh pasien.
4
Glaucoma sudut tertutup primer
Pada latent dan subacute primary angle-closure glaucoma, dapat dilakukan
prophylactic laser iridotomy, jika tidak dilakukan dapat terjadi risiko peningkatan
tekanan akut selama 5 tahun berikutnya sekitar 50%.
5
Acute primary angle-closure glaucoma
Medical therapy :
Systemic hyperosmotic agent, manitol 1gm/kg berat badan)
Acetazolamide, 500 mg iv injection diikuti 250 mg tablet 3 kali sehari
Analgetik dan antiemetic
Pilocarpine eyedrop 2% setiap 30 menit selama 1-2 jam dan setiap enam
jam berikutnya.
Beta bloker eyedrop : 0,5 % timolol maleate dua kali sehari.
5
Corticosteroid eyedrop : dexamethasone 3-4 kali untuk menurunkan
inflamasi
Surgical therapy :
Peripheral iridotomy : mengadakan kembali hubungan antara anterior
chamber dengan posterior chamber. Alternative laser iridotomy
Filtration therapy : drainage dari aqueous humor di anterior chamber ke
subconjungtival space.
Clear lens extraction : dengan phacoemulsifikasi dengan implantasi
intraocular lens biasa direkomendasikan
5
DAFTAR PUSTAKA
1. Bambang A. S. Kumpulan kuliah Ilmu Penyakit Mata Fakultas Kedokteran
Univesitas Padjadjaran Bandung
2. Oliver J, Cassidy L. 2005. Opthalmology at glance
3. Paul Riodan, Whitcher Paul. 2007. Vaughan & Asbury General
opthalmology. Edisi 17. Lange
4. Ilyas Sidarta. 2014. Ilmu Penyakit Mata. Edisi 4. Jakarta: Fakultas
Kedokteran Universitas Indonesia
5. Khurana A K. 2007. Comprehensive ophhtalmology. Edisi 4. New age
publisher.
6. Fraser scott, Manvikar Sridhar. Glaucoma-The pathophysiology and
Diagnosis. 2005. Available at :
http://www.pharmj.com/pdf/hp/200507/hp_200507_diagnosis.pdf
Anda mungkin juga menyukai
- GLAUKOMA AKUTDokumen27 halamanGLAUKOMA AKUTMuh Afdhal LurizalBelum ada peringkat
- Dosis AntibiotikDokumen1 halamanDosis AntibiotikArifHidayat100% (7)
- HipoglikemiaDMDokumen26 halamanHipoglikemiaDMfebri zaldiBelum ada peringkat
- Student Project SGD A8 Sindroma BrugadaDokumen20 halamanStudent Project SGD A8 Sindroma Brugadagabriellafelisa100% (1)
- GLAUKOMA AKUTDokumen36 halamanGLAUKOMA AKUTgasomedic85Belum ada peringkat
- Bab Ii Tinjauan PustakaDokumen42 halamanBab Ii Tinjauan PustakaFatma Risda HidayantiBelum ada peringkat
- Konsep PPDGJDokumen39 halamanKonsep PPDGJmaftuhahBelum ada peringkat
- Osteoarthritis Bab 1-2Dokumen18 halamanOsteoarthritis Bab 1-2AngelBelum ada peringkat
- Infeksi Saluran Kemihpada GeriatriDokumen4 halamanInfeksi Saluran Kemihpada GeriatriRezeki PutraBelum ada peringkat
- Aki PDFDokumen8 halamanAki PDFGaara RahmanBelum ada peringkat
- Penatalaksanaan CMSDokumen30 halamanPenatalaksanaan CMSnafisyarifahBelum ada peringkat
- Tatalaksana FrakturDokumen11 halamanTatalaksana FrakturRifky F NaratamaBelum ada peringkat
- CA Mammae EditDokumen34 halamanCA Mammae EditSELYBelum ada peringkat
- Asuhan Keperawatan Klien Dengan Trauma Sistem PerkemihanDokumen1 halamanAsuhan Keperawatan Klien Dengan Trauma Sistem PerkemihanYadie Park ReenaBelum ada peringkat
- Retensi UrinDokumen36 halamanRetensi UrinEka Septianti100% (1)
- Low Back Pain (LBP)Dokumen23 halamanLow Back Pain (LBP)zahwa ayundaBelum ada peringkat
- Jurnal BPSD :)Dokumen10 halamanJurnal BPSD :)Rosalina PradanaBelum ada peringkat
- Refleksi Kasus Fraktur FemurDokumen28 halamanRefleksi Kasus Fraktur FemurHani ChoirunnisaBelum ada peringkat
- Lap Skenario 3 GeriatriDokumen29 halamanLap Skenario 3 GeriatriAmalia Salim WidyaniBelum ada peringkat
- Tinjauan Pustaka CA ProstatDokumen22 halamanTinjauan Pustaka CA ProstatDian Putri RBelum ada peringkat
- INKONTINENSIADokumen15 halamanINKONTINENSIAHafni YulfizarBelum ada peringkat
- Tumor TestisDokumen37 halamanTumor Testisselaariniputri321100% (1)
- Penegakkan Diagnosis Fibroadenoma MammaeDokumen3 halamanPenegakkan Diagnosis Fibroadenoma MammaeinaKautsar0% (1)
- DM Dry Eye SyndromeDokumen2 halamanDM Dry Eye SyndromeGita Dwi DesianiBelum ada peringkat
- Contusio SerebriDokumen44 halamanContusio SerebriPutri SantriBelum ada peringkat
- GLAUKOMA ABSOLUTEDokumen24 halamanGLAUKOMA ABSOLUTEAnonymous z2acqh0nBelum ada peringkat
- Ich Bab I & IiDokumen28 halamanIch Bab I & IiBarzat AudiBelum ada peringkat
- Sprain & StrainDokumen19 halamanSprain & StrainRwrBelum ada peringkat
- Referat Icha EcceDokumen7 halamanReferat Icha Eccedea putri ikhsaniBelum ada peringkat
- URETRADokumen15 halamanURETRARahma_Amartina_643Belum ada peringkat
- Miastenia GravisDokumen20 halamanMiastenia GravisabuBelum ada peringkat
- Diagnosis Banding OsteomyelitisDokumen8 halamanDiagnosis Banding OsteomyelitisRidha HerwidiaBelum ada peringkat
- Komplikasi Diabetes Melitus Terhadap MataDokumen35 halamanKomplikasi Diabetes Melitus Terhadap MataLeo Chandra Wisnu P100% (1)
- IMO MuskuloskeletalDokumen18 halamanIMO MuskuloskeletalAntoroReksoSamudroBelum ada peringkat
- Pco (WP)Dokumen109 halamanPco (WP)Putu Aryuda Bagus HanggaraBelum ada peringkat
- Edukasi Carpal Tunnel SyndromeDokumen3 halamanEdukasi Carpal Tunnel SyndromeEza LenzaBelum ada peringkat
- KTI Dalan Maruli TampubolonDokumen102 halamanKTI Dalan Maruli Tampubolonannisa dharma pusphaBelum ada peringkat
- ILEUS PENYAKITDokumen33 halamanILEUS PENYAKITLastrii HillaryBelum ada peringkat
- Laporan Pendahuluan Dan Asuhan Keperawatan Chronic Kidney Disease Dengan Komplikasi Acute Lung OedemaDokumen30 halamanLaporan Pendahuluan Dan Asuhan Keperawatan Chronic Kidney Disease Dengan Komplikasi Acute Lung OedemadesiBelum ada peringkat
- RA REHABILITASIDokumen21 halamanRA REHABILITASIDwi PascawitasariBelum ada peringkat
- GASTROENTRITISDokumen7 halamanGASTROENTRITISDhara WoelandBelum ada peringkat
- Referat DeliriumDokumen28 halamanReferat DeliriumZeni ZezeBelum ada peringkat
- Referat GlaukomaDokumen32 halamanReferat GlaukomaRendrika FanalisBelum ada peringkat
- Glaukoma PigmentaryDokumen15 halamanGlaukoma PigmentarywidyabcekBelum ada peringkat
- Laporan Pendahuluan GlaukomaDokumen29 halamanLaporan Pendahuluan Glaukomarhetno handayaniBelum ada peringkat
- Makalah Farmakoterapi Glaukoma Kelompok 12cDokumen26 halamanMakalah Farmakoterapi Glaukoma Kelompok 12cRian NurdianaBelum ada peringkat
- Kelompok 2 GlaukomaDokumen39 halamanKelompok 2 GlaukomaJunianto Tri PrasetyoBelum ada peringkat
- Tugas Farmasi Glaukoma AkutDokumen28 halamanTugas Farmasi Glaukoma AkutDeboraPangestikaBelum ada peringkat
- CSS Glaukoma Akut Sudut Tertutup Dr. JulitaDokumen18 halamanCSS Glaukoma Akut Sudut Tertutup Dr. JulitaSri PertiwiBelum ada peringkat
- GLAUKOMA AKUT SUDUT TERTAKLUKDokumen15 halamanGLAUKOMA AKUT SUDUT TERTAKLUKGita Nur AzizahBelum ada peringkat
- GlaukomaDokumen28 halamanGlaukomasulihaBelum ada peringkat
- GlaukomaDokumen20 halamanGlaukomaKesuma Larasati100% (1)
- GlaukomaDokumen36 halamanGlaukomaNurun NiswatiBelum ada peringkat
- Glaukoma Sudut TertutupDokumen19 halamanGlaukoma Sudut TertutupCandra Bayu Sena SenaBelum ada peringkat
- GALAUKOMAADokumen15 halamanGALAUKOMAAicaBelum ada peringkat
- Glaukoma: Definisi, Etiologi, Insiden dan Tinjauan PustakaDokumen24 halamanGlaukoma: Definisi, Etiologi, Insiden dan Tinjauan PustakaHusein Fatih ArafatBelum ada peringkat
- GLAUKOMADokumen14 halamanGLAUKOMAMuhammad Kemal ThoriqBelum ada peringkat
- GlukemiaDokumen36 halamanGlukemiaanik RidaBelum ada peringkat
- GLAUKOMADokumen21 halamanGLAUKOMATri WulandariBelum ada peringkat
- GlaukomaDokumen34 halamanGlaukomaNurun NiswatiBelum ada peringkat
- GLAUKOMA OPTIMALDokumen8 halamanGLAUKOMA OPTIMALArmis AmkBelum ada peringkat
- Penggolongan Antibiotik Berdasarkan Mekanisme KerjanyaDokumen28 halamanPenggolongan Antibiotik Berdasarkan Mekanisme Kerjanyaravannofanizza100% (1)
- Per Salin AnDokumen17 halamanPer Salin AnravannofanizzaBelum ada peringkat
- Surat Edaran Mei2015Dokumen1 halamanSurat Edaran Mei2015ravannofanizzaBelum ada peringkat
- Penyakit Menular Seksual (PMS) SlideDokumen60 halamanPenyakit Menular Seksual (PMS) SlideravannofanizzaBelum ada peringkat
- Referat Obgin Presentasi2Dokumen16 halamanReferat Obgin Presentasi2ravannofanizzaBelum ada peringkat
- METRORAGIDokumen46 halamanMETRORAGIravannofanizzaBelum ada peringkat
- CRS SkizofreniaDokumen20 halamanCRS SkizofreniaravannofanizzaBelum ada peringkat
- Klasifikasi AntibiotikDokumen19 halamanKlasifikasi AntibiotikravannofanizzaBelum ada peringkat
- METRORAGIDokumen46 halamanMETRORAGIravannofanizzaBelum ada peringkat
- Presentasi AlamDokumen20 halamanPresentasi AlamravannofanizzaBelum ada peringkat
- Kontra Emergensi PilDokumen5 halamanKontra Emergensi PilravannofanizzaBelum ada peringkat
- Pre Natal CareDokumen16 halamanPre Natal CareravannofanizzaBelum ada peringkat
- Referat Obgin Presentasi2Dokumen16 halamanReferat Obgin Presentasi2ravannofanizzaBelum ada peringkat
- MenorrhagiDokumen19 halamanMenorrhagiravannofanizzaBelum ada peringkat
- Pengelolaan Letak Lintang Dalam Kehamilan Dan PersalinanDokumen25 halamanPengelolaan Letak Lintang Dalam Kehamilan Dan PersalinanravannofanizzaBelum ada peringkat
- Disfungsi Sexual Wanita OBDokumen19 halamanDisfungsi Sexual Wanita OBravannofanizzaBelum ada peringkat
- PolginDokumen12 halamanPolginravannofanizzaBelum ada peringkat
- Dispneu Dalam KehamilanDokumen16 halamanDispneu Dalam KehamilanravannofanizzaBelum ada peringkat
- Disfunctional UterineDokumen41 halamanDisfunctional UterineravannofanizzaBelum ada peringkat
- High Risk PregnancyDokumen7 halamanHigh Risk PregnancyravannofanizzaBelum ada peringkat
- Gangguan LaktasiDokumen20 halamanGangguan LaktasiravannofanizzaBelum ada peringkat
- KEMBAR GANDADokumen16 halamanKEMBAR GANDAravannofanizzaBelum ada peringkat
- Diagnosis KehamilanDokumen25 halamanDiagnosis KehamilanravannofanizzaBelum ada peringkat
- Deteksi Dini PreeklamsiDokumen19 halamanDeteksi Dini PreeklamsiravannofanizzaBelum ada peringkat
- Diabetes Melitus Dalam KehamilanDokumen8 halamanDiabetes Melitus Dalam KehamilanravannofanizzaBelum ada peringkat
- Deteksi Dini IugrDokumen11 halamanDeteksi Dini IugrravannofanizzaBelum ada peringkat
- Tehnik Anesthesia Dan AnalgesiaDokumen24 halamanTehnik Anesthesia Dan AnalgesiaravannofanizzaBelum ada peringkat
- TBC TeddyDokumen16 halamanTBC TeddyravannofanizzaBelum ada peringkat
- Teori PersalinanDokumen75 halamanTeori PersalinanravannofanizzaBelum ada peringkat