Lapsus Farmasi Epilepsi
Diunggah oleh
banizakiyahHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Lapsus Farmasi Epilepsi
Diunggah oleh
banizakiyahHak Cipta:
Format Tersedia
1
BAB I
PENDAHULUAN
Epilepsi merupakan salah satu masalah kesehatan yang menonjol di
masyarakat, karena permasalahan tidak hanya dari segi medik tetapi juga sosial dan
ekonomi yang menimpa penderita maupun keluarganya. Dalam kehidupan seharihari, epilepsi merupakan stigma bagi masyarakat. Mereka cenderung untuk menjauhi
penderita epilepsi. Bagi orang awam, epilepsi dianggap sebagai penyakit menular
( melalui buih yang keluar dari mulut ), penyakit keturunan, menakutkan dan
memalukan (Budiarto, 2007).
Epilepsi dapat terjadi pada laki-laki maupun wanita, tanpa memandang umur
dan ras. Jumlah penderita epilepsi meliputi 1 - 2 % populasi, secara umum diperoleh
gambaran bahwa insidens epilepsi menunjukkan pola bimodal, puncak insiden
terdapat pada golongan anak dan lanjut usia (Harsono, 2006).
Penelitian insidensi dan prevalensi telah dilaporkan oleh berbagai negara,
tetapi di Indonesia belum diketahui secara pasti. Para peneliti umumnya mendapatkan
insidens 20 - 70 per 100.000 per tahun dan prevalensi sekitar 0,5 - 2 per 100.000 pada
populasi umum. Sedangkan pada populasi anak diperkirakan 0,3 - 0,4 % di antaranya
menderita epilepsi. Penderita laki-laki umumnya sedikit lebih banyak dibandingkan
dengan perempuan. Epilepsi merupakan masalah pediatrik yang besar dan lebih
sering terjadi pada usia dini dibandingkan usia selanjutnya (WHO, 2001).
Pada epilepsi tidak ada penyebab tunggal. Banyak faktor yang dapat
mencederai sel-sel, saraf otak atau lintasan komunikasi antar sel otak. Lebih kurang
65% dari seluruh kasus epilepsi tidak diketahui faktor penyebabnya. Beberapa faktor
risiko yang sudah diketahui antara lain: trauma kepala, demam
tinggi, stroke,
intoksikasi ( termasuk obat-obatan tertentu ), tumor otak, masalah kardiovaskuler
tertentu, gangguan keseimbangan elektrolit, infeksi ( ensefalitis, meningitis ) dan
infeksi parasit terutama cacing pita (Harsono, 2006).
BAB II
TINJAUAN PUSTAKA
A. DEFINISI
Epilepsi didefinisikan sebagai gangguan kronis yang ditandai adanya
bangkitan epileptik berulang akibat gangguan fungsi otak secara intermiten
yang terjadi oleh karena lepas muatan listrik abnormal neuron-neuron secara
paroksismal akibat berbagai etiologi.
Bangkitan epilepsi adalah manifestasi klinis dari bangkitan serupa
(stereotipik) yang berlebihan dan abnormal, berlangsung secara mendadak dan
sementara, dengan atau tanpa perubahan kesadaran , disebabkan oleh
hiperaktifitas listrik sekelompok sel saraf di otak yang bukan disebabkan oleh
suatu penyakit otak akut (unprovoked).
Sindrom epilepsi adalah sekumpulan gejala dan tanda klinis epilepsi
yang terjadi bersama-sama meliputi berbagai etiologi, umur, onset, jenis
serangan, faktor pencetus, kronisitas. Pelepasan aktifitas listrik abnormal dari
sel-selneuron diotak terjadi karena fungsi sel neuron terganggu. Gangguan
fungsi ini dapat berupa gangguan fisiologik, biokimia, anatomi dengan
manifestasi baik lokal maupun general. Gangguan tidak terbatas aktifitas
motor yang terlihat oleh mata, tetapi juga oleh aktifitas lain misalnya emosi,
pikiran dan persepsi (Oktaviana, 2008).
B. ETIOLOGI
1. Idiopatik
2. Faktor herediter, ada beberapa penyakit herediter yang disertai bangkitan
kejang,
seperti
sklerosis
tuberose,
neurofibromatosis,
angiomatosis
ensefalotrigeminal, fenilketonuria, hipoparatiroidisme, hipoglikemia
3. Faktor genetik; pada kejang demam dan breath holding spells
4. Kelainan kongenital otak; atrofi, porensefali, agenesis korpus calosum
5. Gangguan metabolik; hipoglikemia, hipokalsemia, hiponatremia
6. Infeksi: radang karena bakteri, virus pada otak dan meninges, toxoplasmosis
7. Trauma : kontusio serebri, hematoma subarakhnoid, hematoma subdural
8. Neoplasma otak dan meninges
9. Kelainan pembuluh darah; malformasi, penyakti kolagen
10. Keracunan; timah, kapur barus, fenotiazin, air
11. Lain - lain : penyakit darah, gangguan keseimbangan hormon, degenerasi
serebral (Adrian, 2009).
C. PATOFISIOLOGI
Serangan epilepsi terjadi apabila proses eksitasi di dalam otak lebih dominan
dari pada proses inhibisi. Perubahan-perubahan di dalam eksitasi aferen,
disinhibisi, pergeseran konsentrasi ion ekstraseluler, voltage-gated ion channel
opening, dan menguatnya sinkronisasi neuron sangat penting artinya dalam hal
inisiasi dan perambatan aktivitas serangan epileptik. Aktivitas neuron diatur oleh
konsentrasi ion di dalam ruang ekstraseluler dan intraseluler, dan oleh gerakan
keluar-masuk ion-ion menerobos membran neuron.
Lima buah elemen fisiologi sel dari neuronneuron tertentu pada korteks
mendatangkan kecurigaan terhadap adanya epilepsi:
1. Kemampuan neuron kortikal untuk bekerja pada frekuensi tinggi dalam
merespon depolarisasi diperpanjang akan menyebabkan eksitasi sinaps dan
inaktivasi konduksi Ca2+ secara perlahan.
2. Adanya koneksi eksitatorik rekuren (recurrent excitatory connection), yang
memungkinkan adanya umpan balik positif yang membangkitkan dan
menyebarkan aktivitas kejang.
3. Kepadatan komponen dan keutuhan sel-sel piramidal pada daerah tertentu di
korteks, termasuk pada hippocampus, yang bisa dikatakan sebagai tempat
paling rawan untuk terkena aktivitas kejang. Hal ini menghasilkan daerah-
daerah potensial luas, yang kemudian memicu aktifitas penyebaran
nonsinaptik dan aktifitas elektrik.
4. Bentuk siap dari frekuensi terjadinya potensiasi (termasuk juga merekrut
respon NMDA) menjadi ciri khas dari jaras sinaptik di korteks.
5. Efek berlawanan yang jelas (contohnya depresi) dari sinaps inhibitor rekuren
dihasilkan dari frekuensi tinggi peristiwa aktifasi.
Serangan epilepsi akan muncul apabila sekelompok kecil neuron abnormal
mengalami depolarisasi yang berkepanjangan berkenaan dengan cetusan potensial
aksi secara tepat dan berulang-ulang. Cetusan listrik abnormal ini kemudian
mengajak neuron-neuron yang terkait di dalam proses. Secara klinis serangan
epilepsi akan tampak apabila cetusan listrik dari sejumlah besar neuron abnormal
muncul secara bersamasama membentuk suatu badai aktivitas listrik di dalam
otak.
Badai listrik tadi menimbulkan bermacam-macam serangan epilepsi yang
berbeda (lebih dari 20 macam), bergantung pada daerah dan fungsi otak yang
terkena dan terlibat. Dengan demikian dapat dimengerti apabila epilepsi tampil
dengan manifestasi yang sangat bervariasi.
Sebagai penyebab dasar terjadinya epilepsi terdiri dari 3 katagori yaitu :
1. Non Spesifik Predispossing Factor ( NPF ) yang membedakan seseorang
peka tidaknya terhadap serangan epilepsi dibanding orang lain. Setiap orang
sebetulnya dapat dimunculkan bangkitan epilepsi hanya dengan dosis
rangsangan berbeda-beda.
2. Specific Epileptogenic Disturbances (SED). Kelainan epileptogenik ini dapat
diwariskan maupun didapat dan inilah yang bertanggung jawab atas
timbulnya epileptiform activity di otak. Timbulnya bangkitan epilepsi
merupakan kerja sama SED dan NPF.
3. Presipitating Factor (PF). Merupakan faktor pencetus terjadinya bangkitan
epilepsy pada penderita epilepsi yang kronis. Penderita dengan nilai ambang
yang rendah, PF dapat membangkitkan reactive seizure dimana SED tidak
ada.
Ketiga hal di atas memegang peranan penting terjadinya epilepsi sebagai hal
dasar. Hipotesis secara seluler dan molekuler yang banyak dianut sekarang adalah
membran neuron dalam keadaan normal mudah dilalui oleh ion kalium dan ion
klorida, tetapi sangat sulit dilalui oleh ion natrium dan ion kalsium. Dengan
demikian konsentrasi yang tinggi ion kalium dalam sel ( intraseluler ), dan
konsentrasi ion natrium dan kalsium ekstraseluler tinggi. Sesuai dengan teori dari
Dean (Sodium pump), sel hidup mendorong ion natrium keluar sel, bila natrium
ini memasuki sel, keadaan ini sama halnya dengan ion kalsium.
Bangkitan epilepsi karena transmisi impuls yang berlebihan di dalam otak
yang tidak mengikuti pola yang normal, sehingga terjadi sinkronisasi dari impuls.
Sinkronisasi ini dapat terjadi pada sekelompok atau seluruh neuron di otak secara
serentak, secara teori sinkronisasi ini dapat terjadi.
1. Fungsi jaringan neuron penghambat ( neurotransmitter GABA dan Glisin )
kurang optimal hingga terjadi pelepasan impuls epileptik secara berlebihan.
2. Keadaan dimana fungsi jaringan neuron eksitatorik ( Glutamat dan Aspartat )
berlebihan hingga terjadi pelepasan impuls epileptik berlebihan juga.
Fungsi neuron penghambat bisa kurang optimal antara lain bila konsentrasi
GABA ( gamma aminobutyric acid ) tidak normal. Pada otak manusia yang
menderita epilepsi ternyata kandungan GABA rendah. Hambatan oleh GABA
dalam bentuk inhibisi potensial postsinaptik ( IPSPs = inhibitory post synaptic
potentials) adalah lewat reseptor GABA. Suatu hipotesis mengatakan bahwa
aktifitas epileptik disebabkan oleh hilang atau kurangnya inhibisi oleh GABA, zat
yang merupakan neurotransmitter inhibitorik utama pada otak. Ternyata pada
GABA ini sama sekali tidak sesederhana seperti yang disangka semula. Riset
membuktikan bahwa perubahan pada salah satu komponennya bisa menghasilkan
inhibisi tak lengkap yang akan menambah rangsangan.
Sinkronisasi dapat terjadi pada sekelompok kecil neuron saja, sekelompok
besar atau seluruh neuron otak secara serentak. Lokasi yang berbeda dari
kelompok neuron ini menimbulkan manifestasi yang berbeda dari serangan
epileptik. Secara teoritis ada 2 penyebabnya yaitu fungsi neuron penghambat
kurang optimal ( GABA ) sehingga terjadi pelepasan impuls epileptik secara
berlebihan, sementara itu fungsi jaringan neuron eksitatorik ( Glutamat )
berlebihan.
Berbagai macam penyakit dapat menyebabkan terjadinya perubahan
keseimbangan antara neuron inhibitor dan eksitator, misalnya kelainan heriditer,
kongenital, hipoksia, infeksi, tumor, vaskuler, obat atau toksin. Kelainan tersebut
dapat mengakibatkan rusaknya faktor inhibisi dan atau meningkatnya fungsi
neuron eksitasi, sehingga mudah timbul epilepsi bila ada rangsangan yang
memadai.
Daerah yang rentan terhadap kerusakan bila ada abnormalitas otak antara lain
di hipokampus. Oleh karena setiap serangan kejang selalu menyebabkan kenaikan
eksitabilitas neuron, maka serangan kejang cenderung berulang dan selanjutnya
menimbulkan kerusakan yang lebih luas. Pada pemeriksaan jaringan otak
penderita epilepsi yang mati selalu didapatkan kerusakan di daerah hipokampus.
Oleh karena itu tidak mengherankan bila lebih dari 50% epilepsi parsial, fokus
asalnya berada di lobus temporalis dimana terdapat hipokampus dan merupakan
tempat asal epilepsi dapatan (Rahardjo, 2007)
D. KLASIFIKASI
Klasifikasi menurut Commission on classification and terminology of the
international Leauge against Epilepsy :
1. Kejang parsial (fokal, lokal)
a. Kejang parsial sederhana (kesadaran tidak terganggu)
1) Dengan gejala motorik
a) Fokal motorik tidak menjalar
b) Fokal motorik menjalar (epilepsy Jackson)
c) Versif
d) Postural
e) Disertai gangguan fonasi
2) Dengan gejala somatosensoris atau sensoris spesial (halusinasi
sederhana)
a) Somatosensoris
b) Visual
c) Auditoris
d) Olfaktoris
e) Gustatoris
f) Vertigo
3) Dengan gejala atau tanda gangguan saraf otonom (sensasi epigastrium,
pucat, berkeringat, memberat, piloereksi, dilatasi pupil)
4) Dengan gejala psikis (gangguan fungsi luhur)
a) Disfasia
b) Demensia
c) Kognitif
d) Afektif
e) Ilusi
f) Halusinasi kompleks (berstruktur)
b. Kejang parsial kompleks (disertai gangguan kesadaran)
1) Awitan parsial sederhana diikuti penurunan kesadaran
a) Dengan gejala parsial sederhana
b) Dengan automatisme
2) Dengan penurunan kesadaran sejak awitan
a) Hanya dengan penurunan kesadaran
b) Dengan automatisme
c. Kejang parsial yang berkembang menajdi bangkitan umum (tonik-klonik,
tonik, klonik)
1) Kejang parsial sederhana yang berkembang menjadi bangkitan umum
2) Kejang parsial kompleks yang berkembang menjadi bangkitan umum
3) Kejang parsial sederhana yang menjadi bangkitan parsial kompleks
lalu berkembang menjadi bangkitan umum
2. Kejang umum (konvulsif atau nonkonvulsif)
a. Bangkitan lena (absence)
1) Hanya penurunan kesadaran
2) Dengan komponen klonik ringan
3) Dengan komponen atonik
4) Dengan komponen tonik
5) Dengan automatisme
6) Dengan komponen otonom
b. Lena tidak khas (atypical absence), dapat disertai :
1) Gangguan tonus yang lebih jelas
2) Awitan dan handekan yang tidak mendadak
c. Kejang mioklonik, kejang mioklonik sekali atau berulang
d. Kejang klonik
e. Kejang tonik
f. Kejang tonik klonik
g. Kejang atonik
3. Kejang tidak tergolongkan (Shih, 2007)
E. DIAGNOSIS
1. Anamnesa
A. Epilepsi umum :
- Major : grand mal (meliputi 75% kasus) meliputi tipe primer dan sekunder.
Epilepsi grand mal ditandai dengan hilang kesadaran dan bangkitan tonikklonik.
Manifestasi klinik : kedua golongan epilepsi grand mal tersebut sama,
perbedaan terletak pada ada tidaknya aura, yaitu gejala pendahulu atau
preiktal sebelum serangan kejang. Pada epilepsi grand mal simptomatik
selalu didahului aura yang memberi manifestasi sesuai letak fokus
epileptogen pada permukaan otak. Aura dapat berupa perasaan tidak enak,
melihat sesuatu, mencium bau-bauan tak enak, mendengar suara gemuruh,
mengecap sesuatu, sakit kepala, dan sebagainya. Bangkitan dimulai dengan
hilang kesadaran sehingga aktivitas pasien terhenti. Kemudian pasien
mengalami kejang tonik. Otot berkontraksi sangat hebat, pasien jatuh,
lengan fleksi dan tungkai ekstensi. Udara paru-paru terdorong keluar
dengan deras sehingga terdengar jeritan yang disebut jeritan epilepsi.
Kejang
tonik
disusul
dengan
kejang
klonik
yang
seolah-olah
mengguncang-guncang dan membanting-banting tubuh ke tanah. Kejang
tonik-klonik berlangsung 2-3 menit. Selain kejang, telihat aktivitas
vegetatif seperti berkeringat, midriasis pupil, refleks cahaya negatif, mulut
berbuih, dan sianosis. Kejang berhenti secara berangsur-angsur dan pasien
bangun, termenung dan jika tidak diganggu akan tidur beberapa jam.
Frekuensi bangkitan dapat setiap jam sampai setahun sekali.
-
Minor :
Epilepsi petit mal : yang sering disebut pykno epilepsi ialah epilepsi umum
yang idiopatik, meliputi kira-kira 3-4% kasus. Umumnya timbul pada anak
sebelum pubertas (4-5 tahun).
10
Manifestasi klinis : bangkitan berupa kehilangan kesadaran yang
berlangsung tidak lebih dari 10 detik. Sikap berdiri atau duduk sering kali
masih dapat dipertahankan kadang-kadang terlihat gerakan alis, kelopak,
dan bola mata. Setelah sadar biasanya pasien dapat melanjutkan aktivitas
semula. Bangkitan dapat berlangsung beberapa ratus kali dalam sehari.
Bangkitan petit mal yang tak diatasi 50% akan menjadi grand mal. Petit
mal yang tidak akan timbul lagi pada usia dewasa dapat diramalkan
berdasarkan 4 ciri, yaitu apabila kejang timbul pada usia 4-5 tahun dengan
taraf kecerdasan normal, harus murni dan hilang kesadaran hanya beberapa
detik, mudah ditanggulangi hanya dengan satu macam obat. Pola EEG khas
berupa gelombang runcing dan lambat dengan frekuensi 3/detik.
-
Bangkitan mioklonus : bangkitan berupa gerakan involunter, misalnya
anggukan kepala, fleksi lengan yang terjadi berulang-ulang. Bangkitan
terjadi demikian cepat sehingga sulit diketahui adakah kehilangan
kesadaran atau tidak. Bangkitan ini sangat peka terhadap rangsang
sensorik.
Bangkitan akinetik : bangkitan berupa kehilangan kelola sikap tubuh
karena menurunnya tonus otot dengan tiba-tiba dan cepat sehingga pasien
jatuh atau mencari pegangan dan kemudian dapat berdiri kembali.
Ketiga bangkitan di atas (petit mal, mioklonus, akinetik) dapat terjadi pada
seorang pasien dan disebut trias Lennox-Gastaut.
Spasme infantil (sindroma West) : timbul pada bayi 3-6 bulan dan lebih
sering pada anak laki-laki. Penyebab yang pasti belum diketahui, tapi
selalu dihubungkan dengan kerusakan otak yang luas seperti degeneratif,
gangguan akibat trauma, infeksi, dan gangguan pertumbuhan. Bangkitan
berupa gerakan kepala ke depan atau ke atas, lengan ekstensi, tungkai
tertarik ke atas, kadang disertai teriakan atau tangisan, miosis atau
midriasis pupil, sianosis dan berkeringat.
11
Bangkitan motorik : fokus epileptogen terletak di korteks motorik.
Bangkitan kejang pada salah satu atau sebagian anggota badan tanpa
disertai dengan hilang kesadaran. Pasien sering dapat melihat sendiri
gerakan otot yang misalnya dimulai pada ujung jari tangan, kemudian ke
lengan bawah dan kahirnya seluruh lengan. Manifestasi ini disebut
jacksonian marche.
B. Epilepsi parsial (20% kasus)
- Bangkitan sensorik : bangkitan yang terjadi tergantung dari letak fokus
epileptogen pada korteks sensorik. Bangkitan somatosensorik dengan
fokus terletak di gyrus post sentralis memberi gejala kesemutan, nyeri
pada salah satu bagian tubuh, perasaan posisi abnormal atau perasaan
kehilangan salah satu anggota badan. Aktivitas listrik pada bangkitan ini
dapat menyebar ke neuron sekitarnya dan mencapai korteks motorik
sehingga terjadi kejang.
- Epilepsi lobus termporalis : jarang terjadi pada usia sebelum 10 tahun;
memperlihatkan gejala fokalitas khas dan kompleks karena fokus terletak
di lobus temporalis dan bagian otak ini meliputi daerah pengecap,
pendengar, penghidu, dan asosiatif antara ketiga indera tersebut dengan
daerah penglihatan. Manifestasi yang komples ini bersifat psikomotorik.
Bangkitan psikis berupa halusinasi dan bangkitan motoriknya berupa
automatisme. Manifestasi klinisnya sebagai berikut : kesadaran hilang
sejenak, dalam keadaan hilang kesadaran ini pasien masuk ke alam pikiran
antara sadar dan mimpi (twilight state), dalam keadaan ini timbul gejala
fokalisasi yang terdiri atas halusinasi dan automatisme yang berlangsung
beberapa detik sampai beberapa jam. Halusinasi dan automatisme yang
mungkin timbul berupa halusinasi dengan automatisme pengecap,
membaca, penglihatan, pendengaran, atau perasaan aneh.
12
2. Pemeriksaan Fisik
a. Pada bayi
Pada pemeriksaan diselidiki apakah ada kelainan bawaan, asimetri
pada badan, ekstremitas, dicacat ukuran dan bentuk kepala dan keadaan
fontanel. Auskultasi dan transluminasi kepala. Kelainan yang mungkin
ditemukan : makrosefali, mikrosefali, hidrosefalus. Fontael akan menonjol
bila tekanan dalam rongga kepala meningkat. Pada pemeriksaan neurologis
harus diperiksa refleks moro, hisap, pegang, dan tonik leher.
b. Pada anak dan dewasa
Pemeriksaan umum dan neurologis dilakukan seperti biasa; mencari
kelainan bawaan, asimetri kepala, muka, tubuh, ekstremitas. Pada kulit
dicari adanya tanda neurofibromatosis berupa bercak coklat, putih, dan
adenoma sebaseum pada muka pada sklerosi tuberose. Hemangioma pada
muka dapat menjadi tanda penyakit Sturge-Weber. Pada toksoplasmosis,
fundus okuli mungkin menunjukkan tanda-tanda korio renitis.
3. Pemeriksaan Laboratorium
Perlu diperiksa kadar glukosa, K, Ca, Mg, Na, bilirubin, ureum dalam
darah. Yang memudahkan timbul kejang adalah keadaan hipoglikemia,
hipokalemia, hipomagnesemia, hipo/hipernatremia, hiperbilirubinemia, uremia.
Penting pula diperiksa pH darah karena alkalosis mungkin pula disertai kejang.
Pemeriksaan
LCS
dapat
mengungkapkan
adanya
radang
otak
atau
meningennya, toksoplasmosis SSP, leukemia yang menyerang otak, metastase
Ca, adanya perdarahan otak atau subarakhnoid.
4. Pemeriksaan EEG
Pemeriksaan EEG harus dilakukan pada semua pasien epilepsy dan
merupakan pemeriksaan penunjang yang paling sering dilakukan untuk
rnenegakkan
diagnosis
epilepsi.
Adanya
kelainan
fokal
pada
EEG
13
menunjukkan kemungkinan adanya lesi struktural di otak, sedangkan adanya
kelainan umum pada EEG menunjukkan kemungkinan adanya kelainan genetik
atau metabolik.
Rekaman EEG dikatakan abnormal.
1) Asimetris irama dan voltase gelombang pada daerah yang sama di kedua
hemisfer otak.
2) Irama gelombang tidak teratur, irama gelombang lebih lambat dibanding
seharusnya misal gelombang delta.
3) Adanya gelombang yang biasanya tidak terdapat pada anak normal,
misalnya gelombang tajam, paku (spike), paku-ombak, paku majemuk, dan
gelombang lambat yang timbul secara paroksimal.
Bentuk epilepsi tertentu mempunyai gambaran EEG yang khas, misalny
spasme infantile mempunyai gambaran EEG hipsaritmia, epilepsi petit mal
gambaran EEG nya gelombang paku ombak 3 siklus per detik (3 spd), epilepsi
mioklonik mempunyai gambaran EEG gelombang paku / tajam / lambat dan
paku majemuk yang timbul secara serentak (sinkron).
F. PENATALAKSANAAN
Tujuan pokok terapi epilepsi adalah membebaskan pasien dari serangan epilepsi,
tanpa mengganggu fungsi normal SSP agar pasien dapat menjalani kehidupannya
tanpa gangguan. Terapi dapat dibagi dalam 2 golongan (Utama dan Gan, 2007):
1. Terapi kausal
Terapi kausal dilakukan pada epilepsi simptomatik yang sebabnya dapat
ditemukan (sekunder), misalnya :
a. Pada meningoensefalitis, diberikan antibiotik
b. Pada neoplasma dan perdarahan intrakranial diperlukan tindakan operatif
c. Pada gangguan vaskularisasi otak diberi oksigen untuk mengatasi hipoksia
14
2. Terapi medikamentosa antikejang
Prinsip penanggulangan bangkitan epilepsi dengan terapi farmaka
mendasar pada beberapa faktor, antara lain blok kanal natrium, kalsium,
penggunaan potensi efek inhibisi seperti GABA dan menginhibisi transmisi
eksitatorik glutamat. Beberapa obat antiepilepsi yang dikenal sampai sekarang
ini antara lain :
a. Golongan hidantoin
Fenitoin merupakan yang sering dipakai. Fenitoin bekerja menginhibisi
hipereksitabilitas kanal natrium yang berperan dalam memblok loncatan
listrik sehingga mencegah penjalaran ke bagian otak yang lain.
Indikasi : epilepsi umum khusunya grandmal tipe tidur, epilepsi fokal, dan
dapat juga untuk epilepsi lobus temporalis.
Dosis :
dewasa 300-600 mg/hari
Anak 4-8 mg/hari, maksimal 300 mg/hari
b. Golongan barbiturat
Fenobarbital merupakan golongan barbiturat yang long acting. Merupakan
agonis reseptor GABA, sehingga meningkatkan transmisi inhibitori dengan
mengaktifkan kerja reseptor GABA.
Indikasi : epilepsi umum khusus epilepsi grand mal tipe sadar, epilepsi
fokal.
Dosis :
dewasa 200 mg/hari
Anak 3-5 mg/kgBB/hari
c. Golongan benzodiazepin
Diazepam dikenal sebagai obat penenang, tetapi merupakan obat pilihan
utama status epileptik. Memiliki cara kerja yang sama dengan golongan
barbiturate.
Dosis :
dewasa 2-10 mg im/iv, dapat diulang stiap 4 jam
Anak > 5 tahun 5-10 mg im/iv
Anak 1 bulan-5 tahun 0,2-2 mg im/iv
15
d. Golongan suksinimid
Etosuksimid
Indikasi : epilepsi petit mal murni
Dosis : 20-30 mg/kgBB/hari
e. Golongan lain
Sodium valproat
Indikasi : epilepsi petit mal murni, dapat pula untuk epilepsi pada lobus
temporalis yang refrakter, sebagai kombinasi dengan obat lain.
Dosis :
dewasa 0,8-1,4 g/hari dimulai dengan 600mg/hari
Anak 20-30 mg/kgBB/hari
Asetazolamid : dikenal sebagai diuretik, tetapi pada pengobatan epilepsi
mempunyai cara kerja menstabilkan keluar masuknya Na pada sel otak.
Indikasi : epilepsi petit mal, grand mal, dimana serangannya sering
berhubungan dengan siklus menstruasi
Dosis : sehari total 8-30 mg/kgBB
f. Karbamazepin
1
Sediaan : 200 mg/tab
Indikasi : epilepsi parsial dengan gejala kompleks dan sederhana
Farmakokinetik :
a. Kecepatan absorbsi berbeda-beda antar pasien, tetapi umumnya dapat
terabsorbsi secara sempurna. Obat lambat diabsorpsi jika diberikan
setelah makan.
b. Kadar puncak tercapai setelah 6-8 jam.
c. Waktu paruh 36 jam untuk pasien dosis tunggal pertama, kemudian
turun 20 jam untuk yang mendapatkan terapi berlanjut.
Farmakodinamik :
Pada membran permeabilitas menunjukkan bahwa CBZ menutup
saluran Na pada konsentrasi terapi dan dapat menstabilkan membran
16
neuron yang hiperaktif, menghalangi kerusakan neuron berulang dan
mengurangi perambatan sinaptik impuls yang berasal dari luar.
5
Efek samping
Efek sedasi, sakit kepala, pusing, mual, muntah dan ataksia, yang
bersifat sementara. Efek samping lainnya seperti anoreksia, demam,
dermatitis (perubahan pigmentasi kulit, eritema multiformis, SJS, TEN,
reaksi fotosensitivitas, urtikaria) dan gangguan psikis. Selain itu, obat ini
juga dapat mempengaruhi kardiovaskular, GIT, hepar, neuromuskular,
tulang, mata, dan telinga, menyebabkan gangguan darah seperti anemia
aplastik dan agranulositosis, hepatitis, dan SLE. Oleh karena itu, perlu
dilakukan pemeriksaan darah setiap minggu atau per bulan.
Dosis :
Awal
anak
: 15-25 mg/kgBB/hari
Dewasa : 1000-2000mg/hari
Maintenance anak 6-12 tahun
Dewasa
: 400-800 mg/hari
: 800-1000 mg/hari
17
Berikut adalah pemilihan obat AED berdasarkan jenis epilepsinya :
Jenis Bangkitan
Pilihan Pertama
Pilihan Kedua
Parsial
Fenitoin
Klobazam,Gabapentin,
Sederhana
Karbamazepin
Lamotrigin,Primidon,
Kompleks
Fenobarbital
Tiagabin,Topiramat,
Umum Sekunder
Vigabatrin,Valproat
Serangan Umum
Fenitoin
Vigabatrin,Klobazam,
Tonik-klonik
Fenobarbital
Gabapentin,Lamotrigin,
Valproat
Primidon,Tiagabin,
Karbamazepin
Topiramat
Valproat
Asetazolamid,
Etosuksimid
Klobazam,Felbamat,
Absans/Lena
Lamotrigin,Topiramat
Tonik,
Valproat
atonik,klonik
Mioklonik
Klobazam,Felbamat,
Lamotrigin,Topiramat.
Valproat
Asetazolamid,
klobazam,klonazepam,
felbamat,lamotrigin,
topiramat.
Juvenile
Valproat
Topiramat,lamotrigin
Sindrom
Topiramat
Valproat,fenobarbital,
Lennox-Gestaut
Felbamat
BZDs,ZNS
Myoclonic
Lamotrigin
Sindrom West
Hormonal
Topiramat,lamotrigin,
Valproat
ZNS,BZDs,piridoksin
Vigabatrin
(Ropper, 2005
18
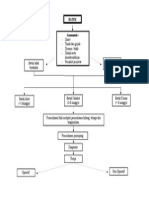
Algoritma tata laksana epilepsi
BAB III
STATUS PASIEN
SIMULASI KASUS
A IDENTITAS
19
Nama
Umur
Jenis Kelamin
Agama
Pekerjaan
Alamat
Tanggal pemeriksaan
: Nn.F
: 22 tahun
: Perempuan
: Islam
: Mahasiswi
: Solo
: 20 Oktober 2014
B ANAMNESIS
1 Keluhan utama
:
Kejang
2 Riwayat Penyakit Sekarang :
Pasien datang ke RSDM Solo bersama ayahnya dengan keluhan
kejang berulang. Pasien telah mendapat serangan kejang untuk yang kedua
kalinya. Kejang terjadi saat pasien sedang bermain game di komputer. Pasien
mengaku tidak merasakan gejala apapun sebelum kejang. Kedua serangan
kejang tersebut diikuti dengan tidak sadar selama kira-kira 3 menit. Kemudian
pasien sadar kembali dan dapat beraktivitas seperti biasanya. Pasien tidak
menderita demam sebelumnya. Pasien belum pernah memeriksakan diri ke
dokter ataupun minum obat setelah serangan kejang yang pertama.
Sebelum berumur satu tahun, pasien sering mengalami kejang pada
saat badannya panas. Pada saat SD pasien sering pingsan saat mengikuti
upacara atau olah raga.
3 Riwayat Penyakit Dahulu
Saat berusia kurang dari 1 tahun, pasien sering mengalami kejang jika
badannya panas.
4 Riwayat Penyakit Keluarga
Tidak ada anggota keluarga yang menderita gejala serupa
C PEMERIKSAAN FISIK
1
Keadaan Umum :
Keadaan umum
: baik
Derajat kesadaran : compos mentis
2
Tanda vital
Nadi
: 80x/menit, reguler, kuat, isi dan tegangan cukup
Respirasi
: 18x/menit, reguler, tipe thorakoabdominal
Suhu
: 36 C (afebris)
20
Tensi
3
: 120/80 mmHg
Leher : limfonodi
4
5
meningkat.
Thoraks
: retraksi (-), pelebaran sela iga (-)
Cor
: Bunyi jantung I II intensitas normal, reguler,
ictus cordis di SIC IV-V, bising (-)
Pulmo : pengembangan dada kanan/kiri sama, fremitus
tidak
membesar,
JVP
tidak
taktil kanan/kiri sama, perkusi sonor/sonor, suara
tambahan (-), ronchi (-)
7
Abdomen
Inspeksi
Auskultasi
Perkusi
Palpasi
: dinding perut // dinding dada, venektasi (-)
: peristaltik (+) normal
: timpani, shifting dullness (-)
: supel, nyeri tekan (-), hepar dan lien tidak teraba
8 Ekstremitas :
Akral dingin - edema
- Status Neurologis
Kesadaran : GCS E4V5M6
N
N
Fx luhur
: dalam batas normal
Fx vegetatif
: dalam batas normal
Fx sensorik
N
N
sianosis
A.
Fx motorik
Kekuatan
5 5
5 5
Tonus
- - -
Ref. Fisiologis
Ref. Patologis
21
Nervus Cranialis
N. II
: dbn
N. III : RC (+/+), pupil isokor (3mm/3mm)
N.VII : dbn
N.XII : dbn
Tanda meningeal
Fx koordinasi
: (-)
: dismetria (-), disdiadokokinesia (-)
D PEMERIKSAAN PENUNJANG
Elektroensefalografi (EEG)
Didapatkan hasil : latar belakang berupa irama alfa 10-11 spd, amplitudo sedang,
bereaksi dengan buka dan tutup mata. Tampak seringkali muncul kompleks paku
ombak 3 spd amplitudo tinggi bilateral sinkron terutama terlihat di daerah frontal
kanan depan (Fp2-F4) dan didahului di kanan depan. Tampak pula gelombang
tajam diikuti gelombang lambat delta-teta 3-4 spd, amplitudo tinggi di daerah
frontal kanan depan 9Fp2-f4).
Kesan : EEG abnormal berupa aktivitas epileptiform bilateral sinkron dengan
fokus di frontal kanan depan
E DIAGNOSIS
Epilepsi
F PLANNING
Cek darah rutin, gula darah, kolestrol, ureum, kreatinin, elektrolit
CT scan kepala
G PENATALAKSANAAN
Terapi
Phenytoin
100 mg
3x1 kapsul
H TUJUAN TERAPI
Mengetahui penyebab utamanya, penanganan terhadap penyakit yang
mengawali kejang dapat menjadi penanganan bagi epilepsi itu sendiri.
22
Meminimalisasi hingga menghilangkan timbulnya gejala.
Mencegah peningkatan keparahan penyakit.
Meningkatkan kualitas hidup.
Mengurangi angka rawat inap.
RESEP
R/ Phenytoin Na cap mg 100 No. XXI
3 dd cap I
Pro : Nn. F (22 tahun)
PROGNOSIS
Ad vitam
Ad sanam
Ad fungsionam
: dubia ad bonam
: dubia ad malam
: dubia ad bonam
23
BAB IV
PEMBAHASAN OBAT
Obat pilihan utama terdiri dari fenobarbital atau fenitoin. Dua-duanya baik
sekali dan murah harganya. Fenitoin mempunyai sifat-sifat yang unggul, yaitu tidak
membuat orang mengantuk, tidak akan menimbulkan manifestasi overdose yang fatal
dan bila dihentikan tidak akan membangkitkan status epileptikus.
Bila serangan grand mal masih belum dapat diberantas dengan obat-obat
tersebut di atas baik secara kombinasi maupun obat tunggal, dapat digunakan
primidone (Sidharta, 2009). Primidone efektif untuk semua bangkitan kecuali
bangkitan lena. Efeknya baik untuk bangkitan tonik klonik yang telah refrakter
terhadap terapi yang lazim, dan lebih efektif lagi dalam kombinasi dengan fenitoin
(Utama dan Gan, 2007). Dosis untuk anak dibawah umur 6 tahun ialah 10-25
mg/kgBB/hari. Sedangkan orang dewasa 300-600 mg/hari. Dosis permulaan harus
rendah misalnya 100-150 mg/hari. Efek samping primidone dapat berupa ngantuk,
vertigo, ataksia, dermatitis, dan anemia (Sidharta, 2009).
Di bawah ini merupakan penjelasan lebih lanjut mengenai fenobarbital dan
fenitoin:
1. Fenobarbital
Fenobarbital sebagai antiepilepsi bekerja dengan membatasi penjalaran
aktivitas dan bangkitan dan menaikkan ambang rangsang. Fenobarbital
merupakan obat antikonvulsi pilihan karena cukup efektif dan murah. Dosis
efektifnya relatif rendah. Efek samping yang terjadi adalah efek sedatif.
Fenobarbital merupakan obat pilihan utama untuk terapi kejang dan kejang
demam pada anak. Dosis anak ialah 100-300 mg/hari sedangkan dewasa dua
kali 120-250 mg/hari. (Utama dan Gan, 2007).
24
2. Fenitoin
Obat yang dipilih sebagai antiepilepsi pada kasus diatas adalah fenitoin.
Fenitoin merupakan golongan hidantoin yang merupakan obat utama untuk
hampir semua jenis epilepsi, kecuali bangkitan lena. Fenitoin diindikasikan
terutama untuk bangkitan tonik klonik dan bangkitan parsial.
Farmakodinamik
Sifat antikonvulsi fenitoin didasarkan pada penghambatan penjalaran
rangsang dari fokus ke bagian lain di otak. Fenitoin juga mempengaruhi
perpindahan ion melintasi membran sel, dalam hal ini, khususnya
menggiatkan pompa Na+, K+, Ca2+ neuron dan mengubah neurotransmitor
NEPI, asetilkolin, dan GABA.
Farmakokinetik
Pemberian secara per oral mengalami absorpsi secara lambat dan sesekali
tidak lengkap. Pemberian secara IM menyebabkan fenitoin mengendap
ditempat suntikan kira-kira 5 hari dan absorpsi berlangsung lambat. Fenitoin
terikat kuat pada jaringan saraf sehingga kerjanya bertahan lebih lama, tetapi
mula kerjanya lebih lambat dari pada fenobarbital. Metabolit fenitoin akan di
ekskresi melalui ginjal.
Interaksi obat
Interaksi fenitroin dengan fenobarbital atau karbamazepin akan menyebabkan
fenitoin
menurun
kadarnya
karena
fenobarbital
atau
karbamazepin
menginduksi enzim mikrosom hati, tetapi kadang-kadang kadar fenitoin dapat
meningkat akibat inhibisi kompetitif dalam metabolisme.
Efek samping
Efek samping yang dapat ditimbulkan dari fenitoin adalah keracunan pada
SSP, saluran cerna, gusi dan kulit, sedangkan yang lebih berat mempengaruhi
kulit, hati, dan sumsum tulang.
25
Dosis
Kadar plasma untuk terapi fenitoin terdapat antara 10-20g/ml. Ketika terapi
oral sudah dimulai, dosis dewasa biasanya 300 mg/hari tanpa memperlihatkan
berat badan. Jika kejang berlanjut, dosis yang lebih tinggi biasanya diperlukan
untuk mendapatkan kadar plasma dalam batas-batas terapi yang lebih tinggi.
(Utama dan Gan, 2007).
Sedangkan di bawah ini adalah alternatif obat yang digunakan untuk epilepsi
tonik klonik :
1. Karbamazepin
Karbamazepin efektif terhadap bangkitan parsial kompleks dan bangkitan
tonik klonik. Efek samping karbamazepin cukup sering terjadi. Efek samping
yang terjadi setelah pemberian obat jangka lama berupa pusing, vertigo,
ataksia, diplopia, dan penglihatan kabur. Frekuensi bangkitan dapat meningkat
akibat dosis berlebih.
Dosis anak di bawah 6 tahun 100 mg/hari, 6-12 tahun 2x 100 mg/hari,
dewasa: dosis awal 2x 200 mg sehari pertama, selanjutnya dosis ditinggkat
secara bertahap. Dosis pemeliharaan 800-1200 mg.hari. (Utama dan Gan,
2007).
2. Asam valproat
Asam valproat terutama untuk terapi epilepsi umum dan kurang efektif
terhdap epilepsi fokal. Efek antikonvulsi valproat didasarkan meningkatnya
kadar GABA di dalam otak. Valproat efektif terhadap epilepsi umum yakni
bangkitan lena yang disertai oleh bangkitan tonik klonik. Sedangkan terhadap
epilepsi fokal lain efektivitasnya kurang memuaskan. Terapi dimulai dengan
dosis awal 3x 200 mg/hari dengan dosis harian berkisar 0,8-1,4 g. Valproat
telah diakui efektivitasnya sebagai obat untuk bangkitan lena, tetapi bukan
merupakan obat terpilih karena efek toksiknya terhadap hati. (Utama dan Gan,
2007).
26
3. Diazepam
Diazepam digunakan untuk terapi konvulsi rekuren, misalnya status
epileptikus. Untuk mengatasi bangkitan status epileptikus pada orang dewasa
disuntikkan 0,2 mg/kgBB dengan kecepatan 5 mg/menit diazepam IV secara
lambat. Dosis ini dapat diulang seperlunya dengan tenggang waktu 15-20
menit sampai beberapa jam. Dosis maksimal 20-30 mg.
Efek samping berat dan berbahaya yang menyertai penggunakan diazepam IV
ialah obstruksi saluran napas oleh lidah akibat relaksasi otot. Disamping itu
dapat terjadi depresi napas sampai henti napas, hipotensi, henti jantung, dan
kantuk. (Utama dan Gan, 2007)
27
BAB V
PENUTUP
A. Simpulan
1 Epilepsi merupakan suatu manifestasi klinis akibat lepasnya muatan listrik
abnormal, berlebihan, dan sinkron dari SSP, terutama korteks serebri, yang
2
berupa serangan paroksismal berulang dan timbul tanpa provokasi
Pengobatan epilepsi terdiri atas pengobatan kausatif (terapi penyebab primer)
dan antikonvulsi. Pengobatan dilakukan dalam jangka panjang (tergantung
kondisi dan kepatuhan pasien) dan dihentikan setelah 2-5 tahun pasien bebas
kejang. Terapi farmaka harus dipantau karena efek samping dan reaksi
hipersensitivitas obat yand dapat terjadi pada pasien yang sensitif
B. Saran
1. Melakukan pemeriksaan laboratorium darah dan CT scan kepala untuk
mengetahui penyebab kejang (menyingkirkan penyebab sekunder karena
penyakit lain, misalnya neoplasma, perdarahan intrakranial, metabolik)
2. Edukasi pada pasien dan keluarga mengenai penyakit, terapi, dan prognosis
3. Edukasi untuk rutin kontrol dan minum obat secara teratur
4. Melakukan pemeriksaan laboratorium darah dan tes fungsi hepar karena efek
samping pengobatan dapat menyebabkan gangguan hepar dan kelainan darah
DAFTAR PUSTAKA
28
Adrian T. Carbamazepin dalam Terapi Epilepsi Sebagai Penyebab Eritema
Multiformis Mayor. Skripsi. Medan : Fakultas Kedokteran Universitas Sumatra
Utara. 2009.
Budiarto.I. Beberapa Karateristik Kejang Demam Sebagai Faktor Risiko Terjadinya
Epilepsi. Tesis. Program Pendidikan Dokter Spesialis I Ilmu Penyakit Saraf. FK
UNDIP, Semarang. 2007.
Harsono. Buku Ajar Neurologis Klinis . Edisi pertama. Yogyakarta. Gadjah Mada
University Press. 2006.
Ropper AH, Brown RH. Epilepsy and other seizure disorders In Adams and Victors
principles of neurology. 8th ed. USA: McGraw-Hill, 2005.
Shih T. Epilepsy and seizures. In: Brust JCM. Current diagnosis and treatment in
neurology. International ed. USA: McGraw-Hill,2007.
Sidharta P. 2009. Neurologi Klinis dalam Praktek Umum. Jakarta: Penerbit Dian
Rakyat.
Sudomo A. 2004. Buku Ajar Ilmu Penyakit Saraf. Surakarta: BEM FK UNS Press.
Utama H. dan Gan V. 2007. Antiepilepsi dan Antikonvulsi. Dalam Farmakologi dan
Terapi Edisi 5. Jakarta: Departemen Farmakologi dan Terapeutik FK UI.
Oktaviana F. Epilepsi : Permasalahan di Reseptor atau Neurotransmitter. Medicinus.
2008. Vol.21 (4) : 121-2.
World Health Organization. Epidemiology, Prevalence, Incidence, Mortality of
Epilepsy. 2001. Fact Sheet. URL http : // www. who.in/ inf-fs/ en/ fact 165.
html.
Anda mungkin juga menyukai
- Kusta KaderDokumen30 halamanKusta KaderVA WisnuBelum ada peringkat
- Pengobatan KustaDokumen23 halamanPengobatan KustaVA WisnuBelum ada peringkat
- Pemeriksaan Fisik Dan Neurologis Pada Ekstremitas BawahDokumen27 halamanPemeriksaan Fisik Dan Neurologis Pada Ekstremitas BawahVA WisnuBelum ada peringkat
- Kondiloma AkuminataDokumen28 halamanKondiloma AkuminataVA WisnuBelum ada peringkat
- Tata Laksana GlaukomaDokumen17 halamanTata Laksana GlaukomaVA WisnuBelum ada peringkat
- Pemeriksaan StrabismusDokumen3 halamanPemeriksaan StrabismusVA WisnuBelum ada peringkat
- Batuk Berdahak LanjutanDokumen1 halamanBatuk Berdahak LanjutanVA WisnuBelum ada peringkat