Xeroderma Pigmentosum
Diunggah oleh
endangtariHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Xeroderma Pigmentosum
Diunggah oleh
endangtariHak Cipta:
Format Tersedia
1
TINJAUAN PUSTAKA
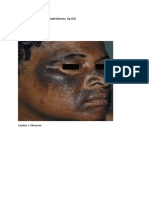
Penulis akan menjabarkan teori yang akan dibahas, yaitu xeroderma pigmentosum, degenerasi koloid dan fotosensitivitas. 1. Xeroderma Pigmentosum Gambaran Klinis Xeroderma pigmentosum (XP) pertama kali dijelaskan oleh Kaposi di tahun 1870 yang merupakan kekurangan pigmen dan penyakit atrofi yang dimulai pada masa kanak-kanak dan berkembang hingga awal perkembangan perubahan dewasa pada kulit yang terpapar sinar matahari, yang terdiri dari efelida, lentigene, telangiektasis, keratosis, papiloma, karsinoma, dan melanoma. Gambaran utama dari penyakit ini adalah sangat sensitif pada cahaya dengan panjang gelombang 280 hingga 340 nm. Bagian yang sering terserang adalah bagian yang kontak dengan sinar matahari, seperti wajah, leher, tangan, dan lengan, meskipun sedikit lentigine yang terlihat di bagian lain. Luka ini memburuk pada bagian wajah, terutama bagian hidung dan mata. Gambaran awal XP adalah seringkali berupa luka sengatan matahari yang akut setelah sejumlah paparan dengan sinar matahari. Sebagai aturan, dengan adanya kolasensi bintik, maka seluruh wajah akan mengalami spot atau bintik berpigmen berbagai bintik coklat, bercampur dengan jalur atrofi putih dan telangiektasis. Aktisima keratosis, tumor vaskular, karsinoma sel skuamosa dan basal serta melanoma melengkapi gambaran kondisi ini. Tumor biasanya ulserasi dan krusta. Artikel tinjauan monumental oleh Kraemer dan kawan-kawan (dkk) di tahun 1987, dengan melihat kasus yang dipublikasikan dalam 297 artikel yang diambil dari tahun 1874 hingga 1982. Ringkasnya telah terjadi pencegahan di daerah tersebut tetapi 152 kasus memiliki kelainan neurologi, termasuk intelegensia rendah, arefleksia, gangguan pendengaran, dan kelainan dalam
berbicara. Dua belas kasus disertai oleh kondisi ganas dibandingkan dengan hanya penyakit kulit saja. Efek dari penyakit pada mata adalah yang terparah. Fotopobia dan lakrimasi adalah gejala awal; keratitis dan opasitas kornea yang terjadi serta tumor kelopak mata biasanya vena atas yang menyebabkan kehilangan penglihatan, akhirnya sekolah dan bahkan permainan-permainan sederhana menjadi tidak mungkin dilakukan sehingga anak akan menarik diri dengan menyedihkan. Sejumlah penyakit yang bersesuaian akan dapat dikaitkan dengan xeroderma pigmentosum. Lynch dan rekannya melaporkan di sebuah keluarga, lima dari tujuh saudara kandung terkena atau terinfeksi; empat dari lima iktiosis bawaan dan dua mengalami melanoma maligna. Porfiria dan lupus erythematous juga telah dilaporkan dalam beberapa kasus. Kasus ini telah dibagi ke dalam 10 kelompok komplementasi (A s/d I, tambah Varian) atas dasar setiap kelompok memiliki kelainan yang terpisah dalam kemampuannya untuk memperbaiki DNA yang rusak. Kelompok A, C, Variant, dan D lebih dari 90 persen semua kasus. XP Varian atau xeroderma berpigmen memiliki kejadian terakhir dari gambaran penyakit dan perbaikan DNA postreplikasi defektif. Dalam dua kelompok pelengkap, tipe B dan H
terdapat koeksistensi Sindrom Cockayne. Sindrom Desanctis-Cacchione, sindrom ini terdiri dari xeroderma, mikrochepaly, defisiensi mental, dwarfisme, dan hipoplasi gonad. Reed dkk yang melaporkan empat kasus ini. Etiologi dan Patogenesis Xeroderma pigmentosum adalah penyakit familial yang diwariskan secara resesif autosomal dengan perubahan reaksi dari epidermis pada cahaya. Kelainan biokimia utama adalah kegagalan untuk memperbaiki kerusakan DNA yang dipengaruhi oleh UV. Cleaver juga memperlihatkan keberadaan mekanisme biokimia yang telah ditentukan secara genetik dimana perbaikan atas DNA yang
mengalami kerusakan. Dalam xeroderma pigmentosum DNA yang rusak akibat sinar matahari dalam sel kulit tidak dapat diperbaiki karena kekurangan DNA endonudase, enzim yang membentuk jalur bagi DNA polimerase untuk memperbaiki ring dalam susunan DNA. Penanganan Kontak dengan sinar matahari harus dibatasi. Aktinisma keratosis harus ditangani seluruhnya sebelum terjadi kondisi yang lebih buruk berlangsung. 5fluorouracil juga secara khusus membantu. Karsinoma dan melanoma juga harus dihilangkan pada tahap awal. Kraemer dkk mendokumentasikan di tahun 1988 bahwa dosis tinggi isotretinoin mencegah kanker kulit pada pasien ini. Prognosis Ada beberapa tingkat variasi dari tingkat keparahannya. Miloform pada penyakit tidak memberikan gangguan yang serius atau kadangkala terlihat; kematian dapat saja terjadi pada orang dewasa terutama akibat metastasis dari luka yang ganas. Diagnosis prenatal dari xeroderma pigmentosum dapat ditentukan oleh Ramsay dkk. 2. Degenerasi Koloid Dikenal juga sebagai koloid milium dan koloid pseudomilium, tiga tipe degenerasi koloid telah diketahui. Salah satunya terjadi pada anak-anak secara spontan dan akan menghilang ketika mereka sudah dewasa. Tipe yang umum dari degenerasi koloid yang terjadi pada dewasa adalah yang terpapar sinar matahari yang kuat. Ini relatif umum pada daerah tropis. Kuat, diskrit, tertutup, papul yang berlipat terjadi pada bagian kening, pipi, dan punggung tangan. Mereka kebanyakan berupa diskrit di papila dermis. Degerasi koloid nodular terjadi dalam bentuk nodul fasial yang besar tunggal atau multipel nodul pada dagu atau kulit kepala. Misalnya, luka terbatas
pada batang tubuh yang menyatakan bahwa kontak sinar matahari tidak terlalu berperan pada patogenesis penyakit ini seutuhnya. Sifat yang tepat dari koloid ini tidak diketahui dengan pengecualian yang memperlihatkan bentuk yang ada pada amiloid. Pada koloid juvenil terdapat koloid yang diturunkan dari epidermis. Koloid dewasa tidak berstruktur, tidak berbentuk pada mikroskop elektron yang telah diperiksa dan seperti koloid nodular yang sama. Penyebab degenerasi koloid ini belum diketahui, tetapi bukti yang ada diprovokasi oleh kontak jangka panjang terhadap paparan sinar matahari. Degenerasi koloid di kulit dibedakan menjadi milium, syringoma, steacocystoma multiplek dan liken amiloidosus. 3. Fotosensitivitas Sejumlah zat yang dikenal sebagai fotosensitizer dapat mempengaruhi reaksi tidak normal dalam kulit yang kontak dengan sinar matahari atau ekuivalensinya. Kontak kulit dengan substansi ini juga bersifat eksternal atau internal oleh pemberian enteral atau parenteral, atau oleh sintesis induk dari fotosensitizer dalam merespon obat yang diberikan. Hasilnya juga dapat ditandai dengan mengalami peningkatan pada respon luka sengatan matahari tanpa sensitisasi alergi (fototoksisitas) atau sensititasi alergi aktual yang dipicu oleh sinar matahari, yang dihasilkan secara internal (dermatitis fotoalergi, reaksi obat) atau oleh kontak eksternal (dermatitis foto-kontak). Obat ini berkaitan dengan fotosensitivitas menurut Baer dan Harber yang biasanya memberikan senyawa dengan berat molekul kurang dari 500 gram. Absorpsi energi radian (sinar matahari) oleh fotosensitizer menghasilkan tahap yang menarik, yang kemudian bereaksi untuk mendisipasinya melalui fluoresensi, fosforensi, transfer muatan, panas, atau pembentukan radikal bebas. Setiap zat fotosensitisasi menyerap beberapa panjang gelombang khusus dari cahaya.
Tergantung pada lokasi selular dari fotosensitizer, kerusakan utamanya terjadi dalam nukleus, organel sitoplasma atau membran sel. Spektrum aksi Spektrum aksi untuk fotoalergi adalah umumnya pada pandangan ultraviolet panjang (UVA) (320 hingga 425 nm) dan juga dapat melebar pada pandangan penglihatan. Peralatan. Berbagai tipe peralatan telah tersedia untuk menghasilkan radiasi panjang gelombang khusus. Tabung fluoresensi ini telah ada antara 285 hingga 350 nm. Tabung cahaya hitam fluoresen memiliki 320-450 nm. Sumber cahaya lain juga digunakan dalam pengembangan reaksi fotosensitivitas termasuk lampu uap merkuri tekanan tinggi (hot quartz), busur karbon, dan cahaya Wood intensif. Tipe Fotosensitivitas Agar reaksi fotosensitivitas dapat terjadi beberapa faktor harus dicegah. Zat fotosensitisasi itu harus ada dalam kulit atau kontak dengan panjang gelombang spesifik dari karakteristik cahaya dari spektrum absorpsi dari fotosensitizer. Faktor utama dalam penentuan besaran respon fotosensitivitas kutan adalah konsentrasi pada fotosensitizer dan intensitas cahaya yang diserap. Fotosensitivitas yang terjadi dapat saja terlihat melalui mekanisme yang ada. Tiga jalur utama adalah fototoksisitas, fotoalergi dan fotosensitisasi akibat enzim. Reaksi Fototoksik Reaksi fototoksik adalah reaksi non imunologi yang berkembang di dalam dua hingga enam jam setelah gelombang yang tepat dan intensitas. Ada tipe reaksi sengatan sinar matahari dengan eritema yang terjadi pada bagian yang terpapar sinar matahari. Tipe reaksi ini tertentu dapat dikembangkan pada beberapa orang yang tidak memiliki riwayat sensitivitas sebelumnya pada zat tertentu, terutama
dalam berbagai bagian. Demikian juga reaksi fototoksik dari jumlah zat fotosensitif yang lebih besar yang dimungkinkan lebih dari reaksi fotoalergi. Eritema dimulai dalam beberapa jam, tetapi memburuk selama 38-96 jam sebelum mulai menghilang. Dalam beberapa kasus kuku juga dapat dilibatkan. Reaksi Fotoalergi Setelah terpapar pada zat fotosensitisasi pada kulit dengan sumber cahaya yang sesuai, sebuah respon klinik terjadi dalam 24 hingga 48 jam. Ada papulovesikuler, ekzematous, atau dermatitis eksudatif yang terjadi terutama pada bagian yang kontak dengan cahaya; disamping itu erupsi dapat diperluas ke bagian tubuh lainnya. Tipe reaksi ini hanya terjadi pada orang yang sensitif sebelumnya. Reaksi ini tentu dapat terjadi dengan jumlah kecil zat fotosensitisasi. Bagaimanapun terdapat bukti untuk menekankan bahwa konsentrasi yang tinggi dari zat tertentu akan memperlihatkan keikutsertaan fototoksik. Daftar representatif dari fotosensitizer pada manusia diperlihatkan dalam tabel 3.2 Induksi Fototosik Oral Topikal
Antimikroba, contohnya Demeclocycline, Coal Tar Derivates, contohnya Tetrasiklin, Sulfonamid, Nalidix acid, Griseofulvin Furocumarins, contohnya Methoxsalen, Trimethylpsoralen Dyes, contohnya Akridine dan Eosin Calcium cyclamate Akridin, Anthracene, Pyridine, Anthracene, Crude coal tar Furocumarins, contohnya Methoxsalen dan Bergapten
Induksi Fotoalergi Oral Diuretik, Klorotiazid dan Quinethazine Topikal Antimikroba, contohnya Bithionol, Sulfathiazol, Hexaklorofen Hipoglikemik, contohnya Klorpropamid dan Tolbutamid Fenotiazin, contohnya Klorpromazin, Promazin, Prometazin, Trifluoperazin, Perkloperazin Antihistamin, contohnya Dipenhidramin (Benadryl)
Fotosensitivitas yang dipengaruhi oleh enzim Sebagian obat yang digunakan secara internal akan dapat bekerja atas metabolisme secara sistematis untuk menginduksi perubahan dalam aktivitas enzim. Dalam merespon enzim ini, maka beberapa host (induk) menghasilkan fotosensitizer, seperti tetrapirol yang memberikan gambaran lebih menonjol dalam porfiria. Obat-obatan yang menghasilkan perburukkan pada porfiria akut meningkatkan sintesis asam aminolevulinik pada sel hepatik dan peningkatan sintesis tetrapirol (porfirin). Tipe fotosensitivitas ini tentu dapat dipengaruhi oleh estrogen, sedormid ([2-isopropyl-4 pentenoyl] urea), barbiturat dan griseofulvin. Kelainan yang sama juga dicatat dalam ratusan orang yang telah mengalami porfiria dari penggunaan sereal yang telah disemprotkan dengan heksaklorobenzen. Disamping itu, alkohol juga dapat merubah aktivitas enzim. Fotosensitivitas ini adalah ekspresi dari reaksi fototoksik pada porfirin yang dihasilkan oleh host (induk) sebagai hasil dari obat yang dicerna atau zat kimia yang digunakan.
KESIMPULAN
Penulis akan memberikan kesimpulan dari teori yang telah dijelaskan sebelumnya, antara lain: 1. Xeroderma Pigmentosum Xeroderma pigmentosum (XP) merupakan penyakit familial yang diwariskan secara resesif autosomal yang berupa kekurangan pigmen dan penyakit atrofi yang dimulai pada masa kanak-kanak dan berkembang hingga awal perkembangan perubahan dewasa pada kulit yang terpapar sinar matahari. Efek dari penyakit pada mata adalah yang terparah. Fotopobia dan lakrimasi adalah gejala awal; keratitis dan opasitas kornea yang terjadi serta tumor kelopak mata biasanya vena atas yang menyebabkan kehilangan penglihatan. Dalam xeroderma pigmentosum DNA yang rusak akibat sinar matahari dalam sel kulit tidak dapat diperbaiki karena kekurangan DNA endonudase, enzim yang membentuk jalur bagi DNA polimerase untuk memperbaiki ring dalam susunan DNA.
Kontak dengan sinar matahari harus dibatasi. Kematian dapat saja terjadi pada orang dewasa terutama akibat metastasis dari luka yang ganas.
2. Degenerasi Koloid Dikenal juga sebagai koloid milium dan koloid pseudomilium. Salah satunya terjadi pada anak-anak secara spontan dan akan menghilang ketika mereka sudah dewasa. Tipe yang umum dari degenerasi koloid yang terjadi pada dewasa adalah yang terpapar sinar matahari yang kuat. Kuat, diskrit, tertutup, papul yang berlipat terjadi pada bagian kening, pipi, dan punggung tangan.
Penyebab degenerasi koloid ini belum diketahui, tetapi bukti yang ada diprovokasi oleh kontak jangka panjang terhadap paparan sinar matahari.
Degenerasi koloid di kulit dibedakan dari milium, syringoma, steacocystoma multiplek dan liken amiloidosus.
3. Fotosensitivitas Sejumlah zat yang dikenal sebagai fotosensitizer dapat
mempengaruhi reaksi tidak normal dalam kulit yang kontak dengan sinar matahari atau ekuivalensinya. Sensitisasi alergi (fototoksisitas) atau sensititasi alergi aktual yang dipicu oleh sinar matahari, yang dihasilkan secara internal (dermatitis fotoalergi, reaksi obat) atau juga oleh kontak eksternal (dermatitis foto-kontak). Faktor utama dalam penentuan besaran respon fotosensitivitas kutan adalah konsentrasi pada fotosensitizer dan intensitas cahaya yang diserap. Tiga jalur utama adalah fototoksisitas, fotoalergi dan fotosensitisasi akibat enzim. Reaksi fototoksik adalah reaksi non imunologi yang berkembang di dalam dua hingga enam jam setelah gelombang yang tepat dan intensitas. Setelah terpapar pada zat fotosensitisasi (foto alergi) pada kulit dengan sumber cahaya yang sesuai, sebuah respon klinik terjadi dalam 24 hingga 48 jam. Tipe reaksi ini hanya terjadi pada orang yang sensitif sebelumnya. Sebagian obat yang digunakan secara internal akan dapat bekerja atas metabolisme secara sistematis untuk menginduksi perubahan dalam aktivitas enzim.
Anda mungkin juga menyukai
- Xeroderma Sum Pada AnakDokumen7 halamanXeroderma Sum Pada Anakribka_chuBelum ada peringkat
- Solar LentigoDokumen9 halamanSolar LentigoSurya Ningsih100% (1)
- Referat Xeroderma PigmentosumDokumen17 halamanReferat Xeroderma PigmentosumRahmi HayatiBelum ada peringkat
- KANKER DINI PADA XPDokumen17 halamanKANKER DINI PADA XPDian Indrayani PoraBelum ada peringkat
- Freckles: Pengenalan, Etiologi, dan Manifestasi KlinisDokumen15 halamanFreckles: Pengenalan, Etiologi, dan Manifestasi KlinisSabrinaBelum ada peringkat
- FotosensitivitasDokumen37 halamanFotosensitivitasAndiBelum ada peringkat
- Dewi ASP and Indira IGA PDFDokumen7 halamanDewi ASP and Indira IGA PDFNisaBelum ada peringkat
- EFELIDDokumen17 halamanEFELIDdianriBelum ada peringkat
- 1244 1358 1 PB PDFDokumen7 halaman1244 1358 1 PB PDFElisaMaristinBelum ada peringkat
- SunburnDokumen6 halamanSunburnUga' MizenBelum ada peringkat
- DETEKSI PENYAKIT KULITDokumen18 halamanDETEKSI PENYAKIT KULITKartika Ramadhani Bahri100% (1)
- TOKSIKOLOGI ORGAN SASARAN IIDokumen24 halamanTOKSIKOLOGI ORGAN SASARAN IIKim DahliaBelum ada peringkat
- Penyakit BowenDokumen9 halamanPenyakit BowenmarsyaBelum ada peringkat
- Lupus Eritematosus DiskoidDokumen15 halamanLupus Eritematosus DiskoidRizki NabilaBelum ada peringkat
- Discoid Lupus ErythematosusDokumen24 halamanDiscoid Lupus ErythematosusDiyana Ucup0% (1)
- Lentigo SenilisDokumen18 halamanLentigo Senilisnunu29Belum ada peringkat
- Reaksi Fotoalergi Adalah Perubahan Reaksi Aktivitas Kulit Untuk Bereaksi Dengan Energy Sinar Saja Atau Dengan Adanya FhotosensitizerDokumen5 halamanReaksi Fotoalergi Adalah Perubahan Reaksi Aktivitas Kulit Untuk Bereaksi Dengan Energy Sinar Saja Atau Dengan Adanya FhotosensitizerendangtariBelum ada peringkat
- Tugas Ilmu Penyakit KelaminDokumen7 halamanTugas Ilmu Penyakit KelaminOktavia RidhaBelum ada peringkat
- Polymorphic Light Eruption What's New in Pathogenesis and Management - En.idDokumen6 halamanPolymorphic Light Eruption What's New in Pathogenesis and Management - En.idIlham SyahputraBelum ada peringkat
- ALBINISME DAN PENJELASAN MENGENAI PENYAKIT KULIT LANGKA INIDokumen7 halamanALBINISME DAN PENJELASAN MENGENAI PENYAKIT KULIT LANGKA INIAmay RamadhaniBelum ada peringkat
- Refrat FotodermatitisDokumen28 halamanRefrat FotodermatitisDina AkmaliaBelum ada peringkat
- Sistem Integumen Pada LansiaDokumen5 halamanSistem Integumen Pada LansiaNurul FadillahBelum ada peringkat
- REFERAT FOTODERMATITIS DinaDokumen25 halamanREFERAT FOTODERMATITIS DinaDina AkmaliaBelum ada peringkat
- Tugas Penyakit Kulit Dan KelaminDokumen8 halamanTugas Penyakit Kulit Dan KelaminRyansBelum ada peringkat
- Dermatitis Aktinik KronisDokumen3 halamanDermatitis Aktinik Kronislivia redinaBelum ada peringkat
- Xeroderma PigmentosumDokumen17 halamanXeroderma PigmentosumDeden HabibrataBelum ada peringkat
- PENUAAN KULITDokumen15 halamanPENUAAN KULITFetria MelaniBelum ada peringkat
- Tumor PrekankerDokumen46 halamanTumor PrekankerIsmi HanifahBelum ada peringkat
- LED PENDAHULUANDokumen32 halamanLED PENDAHULUANAbel Lesmana100% (1)
- Xeroderma PigmentosumDokumen15 halamanXeroderma PigmentosumIlya Nur RachmawatiBelum ada peringkat
- Dermatomikosis & Non-DermatofitosisDokumen7 halamanDermatomikosis & Non-DermatofitosisFadhli Rajif TangkeBelum ada peringkat
- Luka Bakar Derajat 1 Dan 2Dokumen28 halamanLuka Bakar Derajat 1 Dan 2Nurul Hidayah RBelum ada peringkat
- Makalah SSJDokumen20 halamanMakalah SSJshabrina_auliaBelum ada peringkat
- Lapsus Eritroderma AyuDokumen26 halamanLapsus Eritroderma AyuKrisna YudiBelum ada peringkat
- DFKA TineaDokumen24 halamanDFKA TineaGisti AdiastaBelum ada peringkat
- Pitriasis VersikolorDokumen16 halamanPitriasis VersikolorsriBelum ada peringkat
- MELASMADokumen17 halamanMELASMAChristin Englin WinartyBelum ada peringkat
- Keratosis dan Kanker KulitDokumen31 halamanKeratosis dan Kanker KulitDwi Meutia IndriatiBelum ada peringkat
- Melasma Dan Freckless Mela Kulit ReboDokumen30 halamanMelasma Dan Freckless Mela Kulit Rebomelati ganezaBelum ada peringkat
- EritemaDokumen49 halamanEritemaWinayNayBelum ada peringkat
- TUGAS KULIT KELAMINDokumen9 halamanTUGAS KULIT KELAMINMelinda ProductionBelum ada peringkat
- Dermatitis SeboroikDokumen14 halamanDermatitis SeboroikmushabBelum ada peringkat
- Lupus Eritematosus Diskoid BacaanDokumen29 halamanLupus Eritematosus Diskoid BacaanLydia NatashaBelum ada peringkat
- NummularDokumen12 halamanNummularFarinaDwinandaFaisalBelum ada peringkat
- Jurding Dermatitis Fotokontak Mutia Pratiwi 1102016143Dokumen8 halamanJurding Dermatitis Fotokontak Mutia Pratiwi 1102016143mutiaBelum ada peringkat
- FibromaDokumen19 halamanFibromaari jelantikBelum ada peringkat
- DAC - Okronosis, SPF, PADokumen6 halamanDAC - Okronosis, SPF, PAHeni HaryaniBelum ada peringkat
- Referat Kulit MorinDokumen12 halamanReferat Kulit MorinVictor FebriantBelum ada peringkat
- Laporan Pendahuluan EritrodermaDokumen15 halamanLaporan Pendahuluan EritrodermaVermonn HrsBelum ada peringkat
- DermatitisDokumen23 halamanDermatitisDon AkmalBelum ada peringkat
- LENTIGINOSISDokumen18 halamanLENTIGINOSISHuda KamalBelum ada peringkat
- Dermatitis EksfoliativaDokumen24 halamanDermatitis EksfoliativaRiyan SaputraBelum ada peringkat
- BST Dermatitis SeboroikDokumen14 halamanBST Dermatitis SeboroikAlmiraBelum ada peringkat
- Xeroderma PigmentosumDokumen12 halamanXeroderma PigmentosumAkhmad Ikhsan Prafita Putra100% (1)
- Referat EritrodermaDokumen15 halamanReferat EritrodermaYosef Anggoro Dibyo Prabowo100% (6)
- LED Merah di PunggungDokumen11 halamanLED Merah di PunggungSurya AzhariBelum ada peringkat
- Status Orang SakitDokumen14 halamanStatus Orang SakitendangtariBelum ada peringkat
- Kata PengantarDokumen1 halamanKata PengantarendangtariBelum ada peringkat
- Reaksi Fotoalergi Adalah Perubahan Reaksi Aktivitas Kulit Untuk Bereaksi Dengan Energy Sinar Saja Atau Dengan Adanya FhotosensitizerDokumen5 halamanReaksi Fotoalergi Adalah Perubahan Reaksi Aktivitas Kulit Untuk Bereaksi Dengan Energy Sinar Saja Atau Dengan Adanya FhotosensitizerendangtariBelum ada peringkat
- Amenorea DefinisiDokumen4 halamanAmenorea DefinisiEmy ListiyaniBelum ada peringkat
- Paper Ginek Endo UliDokumen19 halamanPaper Ginek Endo UliendangtariBelum ada peringkat
- Tinjauan Pustaka PertussissDokumen10 halamanTinjauan Pustaka PertussissendangtariBelum ada peringkat
- FotodermatitisDokumen18 halamanFotodermatitisendangtariBelum ada peringkat
- Kemot Erap IDokumen2 halamanKemot Erap IendangtariBelum ada peringkat
- Diskusi Kasus Pada HipertensiDokumen1 halamanDiskusi Kasus Pada HipertensiendangtariBelum ada peringkat
- Lapkas KPDDokumen14 halamanLapkas KPDendangtariBelum ada peringkat
- Penyakit PneumoniaDokumen16 halamanPenyakit PneumoniaendangtariBelum ada peringkat
- Definisi HipertensiDokumen2 halamanDefinisi HipertensiendangtariBelum ada peringkat
- Presentation 1Dokumen10 halamanPresentation 1endangtariBelum ada peringkat
- Kejang DemamDokumen2 halamanKejang DemamendangtariBelum ada peringkat
- Kista OvariumDokumen6 halamanKista OvariumendangtariBelum ada peringkat
- Konsensus Kanker ParuDokumen7 halamanKonsensus Kanker ParuendangtariBelum ada peringkat
- Hipertensi PD AnakDokumen3 halamanHipertensi PD AnakendangtariBelum ada peringkat
- Spondilitis TBDokumen16 halamanSpondilitis TBendangtariBelum ada peringkat
- Konsensus Kanker ParuDokumen7 halamanKonsensus Kanker ParuendangtariBelum ada peringkat
- Present Lapkas MyomaDokumen17 halamanPresent Lapkas MyomaendangtariBelum ada peringkat
- Penyakit PneumoniaDokumen16 halamanPenyakit PneumoniaendangtariBelum ada peringkat
- Presentasi Endometriosis PrintDokumen14 halamanPresentasi Endometriosis PrintendangtariBelum ada peringkat
- Kanker ParuDokumen40 halamanKanker ParuOm ZainulBelum ada peringkat
- Makalah ParuDokumen16 halamanMakalah ParuendangtariBelum ada peringkat
- Kemot Erap IDokumen2 halamanKemot Erap IendangtariBelum ada peringkat