Fixed Drug Eruption Boy
Diunggah oleh
syalalaaalalaaa0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
211 tayangan16 halamanmndkjWNDIJWN
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen InimndkjWNDIJWN
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
211 tayangan16 halamanFixed Drug Eruption Boy
Diunggah oleh
syalalaaalalaaamndkjWNDIJWN
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 16
0
FIXED DRUG ERUPTION PADA DAERAH GENITALIA
Boy Sandy Sunardhi
030.09.048
Pembimbing:
dr. Suswardana, M.Kes, Sp. KK
KEPANITERAAN KLINIK DERMATOVENEREOLOGI
RUMAH SAKIT TNI-AL Dr. MINTOHARDJO
FAKULTAS KEDOKTERAN UNIVERSITAS TRISAKTI
PERIODE 2 JUNI 2014 5 JULI 2014
1
FIXED DRUG ERUPTION PADA DAERAH GENITALIA
Boy Sandy Sunardhi
1
, Suswardana
2
1
Dokter Muda Fakultas Kedokteran Trisakti di
SMF Ilmu Kesehatan Kulit dan Penyakit Kelamin RSAL dr. Mintohardjo
2
SMF Ilmu Kesehatan Kulit dan Penyakit Kelamin RSAL dr. Mintohardjo
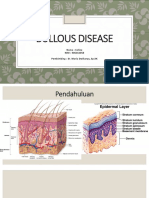
PENDAHULUAN
Fixed drug eruption merupakan
salah satu bagian dari erupsi obat
alergi. Fixed drug eruption (FDE)
merupakan reaksi hipersensitivitas
yang ditandai oleh satu atau lebih
makula yang berbatas jelas,
berbentuk bulat atau oval dengan
ukuran lesi bervariasi dari beberapa
millimeter sampai beberapa
sentimeter, juga dijumpai adanya
plak, bulla, erosi, yang disebabkan
obat khusus atau bahan kimia yang
timbul pada tempat yang sama
sehingga terjadi erupsi obat yang
berulang.
(1)
Fixed drug eruption biasanya
muncul secara soliter, eritem,
berwarna merah menyala atau
berbentuk makula dengan warna
merah yang mungkin masuk ke ciri
plak edema; lesi tipe bulla mungkin
muncul. Fixed drug eruption lebih
sering ditemukan pada regio
genitalia dan area perianal, meskipun
semua lesi kulit dari fixed drug
eruption dapat terjadi pada bagian
kulit manapun. Beberapa pasien
dapat memiliki keluhan seperti nyeri,
terbakar, dan beberapa mungkin
mengalami demam, malaise, dan
gejala gejala pada abdomen.
(2,3)
Fixed drug eruption dimulai dari
30 menit hingga 8 sampai 16 jam
setelah menelan obat. Setelah awal
fase akut yang bertahan selama
beberapa hari sampai berminggu-
minggu, dan meninggalkan warna
abuabu yang tersisa atau warna
yang hiperpigmentasi. Pada kejadian
2
yang berulang, lesi tidak hanya timbul di daerah yang sama tetapi
lesi yang baru juga biasanya
muncul.
(2)
Lebih dari 100 obat obatan telah
terbukti dapat menyebabkan FDE,
termasuk didalamnya Ibuprofen,
sulfonamide, naproxen, dan
tetrasiklin. Sebuah tes provokasi
dengan obat yang dicurigai dapat
menjadi sangat berguna dalam
menentukan diagnosis.
(2)
EPIDEMIOLOGI
Sekitar 10% fixed drug eruption
terjadi pada anak dan dewasa, usia
paling muda pernah dilaporkan
adalah 8 bulan dan usia tertua adalah
87 tahun. Kajian dari
NOEGROHOWATI (1999)
mendapatkan fixed drug eruption
(63%), sebagai manifestasi klinis
dari erupsi alergi obat terbanyak dari
58 kasus bayi dan anak, disusul
dengan erupsi eksematosa (3%) dan
urtikaria (12%). Jumlah kasus terus
bertambah seiring meningkatnya
usia, hal tersebut mungkin
disebabkan pajanan obat yang terus
bertambah. Fixed drug eruption
dapat mengenai pria dan wanita.
Usia rata-rata dijumpai pada pria 30
tahun dan wanita 31 tahun.
(4)
ETIOLOGI
Dalam evaluasi pasien dengan
riwayat reaksi obat merugikan
(adverse drug reactions/ADRs),
menjadi hal yang penting untuk
mengetahui riwayat minum obat
pasien secara detail, termasuk
menggunakan pengobatan herbal
maupun naturopati. Obat yang baru
digunakan selama 6 minggu terakhir
adalah agen penyebab yang potensial
untuk kebanyakan erupsi pada kulit,
sebagaimana dengan obat yang
digunakan secara intermitten. Lebih
dari 100 obat obatan telah terbukti
dapat menyebabkan fixed drug
eruption, termasuk di dalamnya
ibuprofen, sulfonamid, naproxen,
3
tetrasiklin, barbiturat, doksisiklin,
flukonazol, klaritromisin.
(2,6)
Kebanyakan dari obat yang dapat
menyebabkan fixed drug eruption
termasuk dalam daftar pada tabel
berikut :
Obat obat yang dapat menyebabkan fixed drug eruption
(dikutip dari kepustakaan 6)
PATOGENESIS
Patogenesis fixed drug reaction
sampai saat ini belum diketahui
pasti, diduga karena reaksi
imunologi. Berdasarkan mekanisme
imunologi yang terjadi pada reaksi
obat dapat berupa IgE mediated drug
eruption, immunecomplex dependent
drug reaction, cytotoxic drug
induced reaction dan cell mediated
reaction.
(4)
Penelitian Alanko dkk (1992)
membuktikan bahwa pada lesi fixed
drug eruption terjadi peningkatan
kadar histamin dan komplemen yang
sangat bermakna (200-640 nMol/L).
Keadaan ini diduga sebagai
penyebab timbulnya reaksi eritema,
lepuh dan rasa gatal.
(4)
Visa dkk (1987) melakukan
penelitian untuk mengetahui sel
imunokompeten pada fixed drug
4
eruption dengan teknik
imunoperoksidase. Ternyata 60-80%
sel infiltrate pada fixed drug eruption
adalah sel limfosit T (T4 dan T8).
Terlihat pula peningkatan sel mast
sebesar 5-10% serta ditemukan
HLA-DR pada limfosit T (limfosit
aktif) yang ada di dermis. Keadaan
ini sama dengan lesi pada
hipersensitivitas tipe lambat.
Limfosit T yang menetap dilesi kulit
berperan dalam memori imunologis
dan menjelaskan rekurensi lesi pada
tempat yang sama. Keratosit pada
lesi kulit menunjukkna peningkatan
ekspresi ICAM 1 dan HLA DR dan
peningkatan ekspresi ICAM 1 ini
menjelaskan migrasi limfosit T ke sel
epidermis dan mengakibatkan
kerusakan.
(4)
Visa dkk juga menyatakan
bahwa mekanisme imunologi bukan
satu-satunya penyebab kelainan ini,
akan tetapi faktor genetik turut
mendasari terjadinya fixed drug
eruption. Keadaan ini dapat
dibuktikan dengan terjadinya kasus
fixed drug eruption dalam satu
keluarga yang menunjukkan
kesamaan pada HLA B12.
(4)
MANIFESTASI KLINIS
Fixed drug eruption biasanya
muncul secara soliter, eritem,
berwarna merah menyala atau
berbentuk makula dengan warna
merah yang mungkin masuk ke ciri
plak edema ; lesi tipe bulla mungkin
muncul. fixed drug eruption lebih
sering ditemukan pada regio
genitalia dan area perianal, meskipun
semua lesi kulit dari fixed drug
eruption dapat terjadi pada bagian
kulit manapun. Beberapa pasien
dapat memiliki keluhan seperti
terbakar, dan beberapa mungkin
mengalami demam, malaise, dan
gejala-gejala pada abdomen. Setelah
awal fase akut yang bertahan selama
beberapa hari sampai berminggu-
minggu, warna abu abu yang tersisa
atau warna yang hiperpigmentasi.
Pada kejadian yang berulang , lesi
tidak hanya timbul di daerah yang
sama tetapi lesi yang baru juga
biasanya muncul.
(2,3,5)
5
Gambar 1 Fixed drug eruption pada lutut
2
Gambar 2 Alergi penophtalein, daerah
kehitam-hitaman, eritema yang menutupi
seluruh daerah selangkangan, suprapubik,
dan paha atas
3
Gambar 3 Plak edema pada daerah
periorbital akibat tetrasiklin
3
DIAGNOSIS
Anamnesis
Kelainan iatrogenik dapat
dijelaskan dengan mudah untuk
membedakan penyakit ini dengan
jenis penyakit lainnya, meskiput
agak mirip dengan banyak penyakit
infeksi atau idiopatik. Penyebab lesi
akibat obat harus diperkirakan dalam
differensial diagnosis untuk
6
membedakan dari berbagai penyakit
dermatologik, khususnya apabila
gejala atau lesi yang muncul atipikal.
. Beberapa pasien dapat memiliki
keluhan seperti terbakar, dan
beberapa mungkin mengalami
demam, malaise, dan gejala-gejala
pada abdomen. FDE (fixed drug
eruption) dapat bekembang dimulai
dari 30 menit hingga 8 sampai 16
jam setelah menelan obat. Pada
kejadian yang berulang, lesi tidak
hanya timbul di daerah yang sama
tetapi lesi yang baru juga biasanya
muncul.
Diagnosis dan penilaian dari
penyebabnya juga termasuk
didalamnya analisis dari waktu
terpaparnya dengan obat dan onset
reaksi, reaksi dengan obat yang
dilanjutkan atau dihentikan, waktu
dari erupsi yang rekuren, riwayat
dari respon yang sama dengan obat
obatan, dan riwayat sebelumnya
yang memberikan reaksi pada jenis
obat yang sama. Investigasi untuk
mengeluarkan penyebab yang bukan
disebabkan oleh obat sepertinya
cukup menolong.
(2,5,7)
Pemeriksaan Fisis
Fixed drug eruption biasanya
muncul secara soliter, eritem,
berwarna merah menyala atau
berbentuk makula dengan warna
merah dan gatal yang mungkin
masuk ke ciri plak edema, lesi tipe
bulla mungkin muncul. Erupsi yang
muncul dapat memiliki bentuk
morbiliform, scarlatiniform atau
seperti eritema multiform; urtikaria,
nodular atau lesi ekzematous yang
lebih jarang muncul. sebuah bulla
yang multifokal dari fixed drug
eruption yang diakibatkan oleh asam
mefenamat dapat menyerupai lesi
yang timbul pada eritema multiform.
(2,5)
7
Gambar 4 Fixed Drug Eruption
8
Fixed drug eruption lebih sering
ditemukan pada regio tangan dan kaki,
genitalia dan area perianal, meskipun
semua lesi kulit dari fixed drug eruption
dapat terjadi pada bagian kulit
manapun. Lesi pada perioral maupun
periorbital dapat pula muncul. Pada
kasus dengan fixed drug reaction yang
terisolasi lesinya hanya pada daerah
genital laki-laki (biasanya daerah glans
penis), obat yang paling sering
menyebabkannya adalah cotrymoxazole,
tetracycline dan ampicillin. Pigmentasi
dari lidah dapat muncul sebagai bentuk
fixed drug reaction pada penderita
pecandu heroin. Sebagaimana proses
penyembuhan berlangsung, krusta dan
terbentuknya skuama diikuti dengan
terjadinya pigmentasi yang mungkin
menetap dan mungkin meluas. Setelah
awal fase akut yang bertahan selama
beberapa hari sampai berminggu-
minggu, warna abu abu yang tersisa
atau warna yang hiperpigmentasi.
(2,8)
8
Pemeriksaan Penunjang
(2,4,6,9)
Pemeriksaan laboratorium dapat
dilakukan untuk menunjang diagnosis :
1. Biopsi kulit membantu untuk
memastikan diagnosis atau
menyingkirkan diagnosis
banding.
(4,8)
Gambar 5 gambaran histopatologi
fixed drug eruption
9
2. Uji tempel obat merupakan
prosedur yang tidak berbahaya.
Reaksi anafilaksis sangat jarang
terjadi, dan untuk
mengantisipasinya dianjurkan
mengamati penderita dalam
waktu setengah jam setelah
penempelan. Secara teoritis
dapat terjadi sensitisasi akibat
uji tempel, namun dalam
prakteknya jarang ditemui.
Tidak dianjurkan melakukan uji
tempel selama erupsi masih aktif
maupun segera sesudahnya.
Berdasarkan pengalaman para
peneliti, uji tempel sebaiknya
dilakukan sekurang kurangnya
6 minggu setelah erupsi
mereda.
(4)
Khusus untuk fixed drug
reaction, Alanko (1994)
menggunakan cara uji tempel
yang agak berbeda. Obat dengan
konsentrasi 10% dalam vaselin
atau etanol 70% diaplikasikan
secara terbuka pada bekas lesi
dan punggung penderita.
Observasi dilakukan dalam 24
jam pertama, dan dianggap
positif bila terdapat eritema
yang jelas bertahan selama
minimal 6 jam. Kalau cara ini
tidak memungkinkan untuk
dilaksanakan dianjurkan uji
tempel tertutup biasa dengan
pembacaan pertama setelah
penempelan 24 jam.
Hasil uji
tempel yang negatif tidak
menyingkirkan diagnosis erupsi
obat dan hasil yang positif dapat
menyokong diagnosis dan
menentukan penyebab meskipun
peranannya masih kontroversi.
9
Metode uji tempel masih
memerlukan banyak perbaikan,
diantaranya dengan
menggiatkan penelitian tentang
konsentrasi yang sesuai untuk
obat, vehikulum yang tepat dan
menentuan metabolisme
dikulit.
(4)
3. Uji provokasi oral merupakan
pemeriksaan baku emas untuk
memastikan penyebab. Uji ini
dikatakan aman dan dapat
dipercaya untuk pasien anak. Uji
ini bertujuan untuk mencetuskan
tanda dan gejala klinis yang
lebih ringan dengan pemberian
obat dosis kecil biasanya dosis
1/10 dari obat penyebab sudah
cukup untuk memprovokasi
reaksi dan biasanya sudah
muncul dalam beberapa jam.
Karena risiko yang mungkin
ditimbulkannya, maka uji ini
harus dilakukan dibawah
pengawasan petugas medis yang
terlatih.
(4)
Selain itu, perubahan hepatik, renal,
persendian, respiratorik,
hematologik dan neurologik
seharusnya dapat diamati, dan
apabila ada gejala sistemik atau
tanda yang dapat diinvestigasi,
seperti biasanya deteksi melalui
pemeriksaan darah lengkap, liver
dan tes fungsi ginjal serta analisis
urin tetap dilakukan.
(2,6)
DIAGNOSIS BANDING
Herpes Simpleks
Infeksi akut yang disebabkan
oleh virus herpes simpleks (virus
herpes hominis) tipe I atau tipe II
yang ditandai oleh adanya vesikel
yang berkelompok diatas kulit yang
sembab dan eritematosa berisi cairan
jernih dan kemudian menjadi
seropurulen, dapat menjadi krusta
dan kadang kadang mengalami
ulserasi yang dangkal, biasanya
sembuh tanpa sikatriks. Pada
perabaan tidak terdapat indurasi.
Kadang-kadang dapat timbul infeksi
sekunder sehingga memberi
gambaran yang tidak jelas. Pada
anamnesis herpes simpleks biasanya
berlangsung lebih cepat dan dapat
rekuren tetapi tidak meninggalkan
bercak hiperpigmentasi. Dapat pula
ditanyakan riwayat menderita
10
penyakit yang sama sebelumnya,
trauma fisik (demam, infeksi, kurang
tidur, hubungan seksual), trauma
psikis (gangguan emosional,
menstruasi) dan ada tidaknya gejala
prodromal lokal sebelum timbul
vesikel berupa rasa panas, rasa gatal,
dan nyeri.
(8,11)
.
Gambar 2. Herpes simplex virus type
2 infection in teenager (primaryversus
non-primary infection). note the
scalloped border.
(8)
Gambar 1. Recurrent herpes simplex
virusntype 1 infection on the cheek.
Occasionally, such lession are misdiagnosed
cellulitis or bullous. Impetigo.
(8)
11
Gambar 3. Tzanck smear.
Erythema Multiforme
Reaksi acute self-limited
inflammatory dengan target khas dan
penyakit radang sering berulang.
Banyak faktor yang telah terlibat
dalam penyebab Erythema
Multiforme (EM), termasuk berbagai
agen menular, obat, agen fisik, sinar-
x terapi, kehamilan, dan keganasan
internal. Pada sekitar 50% kasus
penyebab tidak dapat ditemukan.
Studi menunjukkan bahwa
pembentukan kompleks imun dan
deposisi berikutnya dalam
microvaskuler kulit mungkin
memainkan peran dalam patogenesis
Erythema Multiforme. Beredarnya
kompleks dan pengendapan C3, IgM,
dan fibrin sekitar pembuluh darah
dermal atas telah ditemukan di
sebagian besar pasien dengan
erythema mutiforme. Erythema
mutiforme biasanya diderita oleh
dewasa muda usia 20-40 tahun dan
dominan diderita oleh laki-laki.
Umumnya terkait dengan infeksi
saluran pernafasan atas akut
sebelumnya, infeksi virus herpes
simpleks (HSV), atau infeksi
mycoplasma pneumoniae. Secara
klinis erythema mutiforme ditandai
oleh adanya berbagai lesi, termasuk
lesi-lesi kulit yang khas seperti iris
atau target (sasaran) predileksi pada
ekstremitas, telapak tangan dan kaki,
kadang-kadang pada glans penis.
Gejala-gejala prodromal, konfigurasi
morfologi dari lesi, dan intensitas
gejala sistemik bervariasi. Bentuk
ringan dari penyakit ini dapat
didahului oleh malaise, demam, atau
gatal dan terbakar di tempat di mana
letusan akan terjadi. Letusan kulit
yang paling khas, dan klasifikasi
didasarkan pada bentuknya. Lesi
mukosa dapat terjadi pada hingga
70% kasus. Situs yang paling umum
adalah bibir dan mukosa bukal.
(2,5)
12
Gambar 8 Erythema Multiforme
(8)
Gambar 9. Histologi Erythema Multiforme
(8)
PENATALAKSANAAN
(4)
1. Hentikan penggunaan obat
yang diduga sebagai
penyebab.
2. Pengobatan sistemik.
Pemberian
kortikosteroid sistemik
biasanya tidak diperlukan.
Tetapi jika ada rasa nyeri
yang kronik dapat diberikan
kortikosteroid ringan
misalnya oral prednisone
1mg/kgBB dalam 2 minggu
yang terus diturunkan. Untuk
keluhan rasa gatal pada
malam hari yang kadang
mengganggu istirahat pasien
dan orang tuanya dapat
diberikan antihistamin
generasi pertama yang
mempunyai efek sedasi
misalnya golongan
13
etanolamin yaitu
karbinoksamin 4-8mg/kgBB.
3. Pengobatan Topikal.
Pengobatan topikal
bergantung pada keadaan
kelainan kulit apakah kering
atau basah.
Jika lesi basah dapat diberi kompres
secara terbuka. Tujuannya adalah
untuk mengeringkan eksudat,
membersihkan debris dan krusta
serta memberikan efek menyejukkan.
Pengompresan dilakukan cukup 2 3
kali sehari, biarkan basah ( tetapi
tidak sampai menetes) selama kurang
lebih 15-30 menit. Eksudat akan ikut
mongering bersama penguapan.
Biasanya pengompresan dilakukan 2
sampai 3 hari pertama saja. Cairan
kompres yang dapat dipilih antara
lain larutan NaCI 0,9% atau dengan
larutan antiseptik ringan misalnya
larutan permanganas kalikus 1 :
10.000 atau asam salisilat 1 :10.000.
Jika lesi kering dapat diberi krim
kortikosteroid misalnya krim
hidrokortison 1% atau 2,5%. Lesi
hiperpigmentasi tidak perlu diobati
karena akan menghilang dalam
jangka waktu lama.
1. Pilihlah potensi
kortikosteroid sesuai dengan
daerah atau lokasi yang akan
diobati, misalnya daerah
lipatan ( aksila,popok) atau
muka sebaiknya
menggunakan potensi rendah
sedangkan pada badan atau
ekstremitas dapat diberikan
potensi sedang.
2. Pilihlah potensi terendah
yang dapat menghilangkan
kelainan kulit dalam waktu
sesingkat mungkin. Sedapat
mungkin hindari penggunaan
kortisteroid yang sangat
poten, terutama untuk anak
berusia kurang dari 12 tahun.
3. Gunakan vehikulum yang
tepat sesuai kondisi kelainan
kulit, misalnya salapu untuk
lesi kering dan tebal serta
krim untuk radang ringan
atau lipatan.
4. Aplikasi 2 kali sehari selama
7 14 hari biasanya cukup.
5. Hati hati dengan
penggunaan kortikosteroid
potensi sedang sebanyak >
15g/minggu.
14
6. Penggunaan di daerah yang
oklusif harus hati hati,
misalnya daerah popok atau
aksila.
KESIMPULAN
Pada dasarnya erupsi kulit
karena obat akan menyembuh bila
obat penyebabnya dapat diketahui
dan segera disingkirkan. Akan tetapi
pada beberapa bentuk, misalnya
eritroderma dan kelainan kelainan
berupa syndrome lyell dan sindrom
stevens-Johnson, prognosis dapat
menjadi buruk bergantung pada luas
kulit yang terkena.
(1,3,4)
KEPUSTAKAAN
1. Hamzah.M. Erupsi obat alergik.
In: Djuanda A, editor. Ilmu
Penyakit Kulit Dan Kelamin. 5
th
ed. Jakarta: Balai Penerbit
FKUI; 2007.p.154-157
2. Neil H. Shear, Sandra R.
Knowles, Lori Shapiro.
Cutaneous reactions to drugs. In:
Wolff K, Goldsmith LA, Katz
SI, Gilcrest BA, Paller AS,
Leffell DJ, editors. Fitzpatrick's
Dermatology In General
Medicine. 7
th
ed. New York: Mc
Graw Hill; 2008. 343-349,355-
362.
3. Wolff Klauss, Johnson Richard
Allen. Fix Drug Reaction. In:
Englis Mariapaz Ramos, editor.
Fitzspatrick's Color Atlas and
Synopsis of Clinical
Dermatology. 6
th
ed. USA:
McGraw-Hill; 2009, p.566-568
4. Noegrohowati T. Alergi Obat
Pada Bayi Dan Anak. Dalam:
Boediardja SA, Widaty S,
Rihatmaja R, eds. Alergi Kulit
pada Bayi dan Anak. Masalah
dan Penanganan. Jakarta: Balai
Penerbit FKUI;2002:19-28
5. Sterry W, et al. Thieme Clinical
Companions Dermatology.
USA: Thieme; 2006. p.179-
186,281-2.
6. Breathnach,S.M. Drug reactions.
In: Burns T, Breathnach S, Cox
N, Griffiths C, editors. Rook's
Textbook Of Dermatology. 7
th
ed. USA: Blackwell;
2004.p.73.28-73.29
7. James, William D, et al.
Andrews Disease of The Skin
15
Clinical Dermatology 10
th
ed.
Hanover, NH, USA: Saunders;
2006. p.127-8, 367-376
8. Revuz, Laurence valeyrie-
Allanore. Drug reactions. In:
Bolognia JL, Jorizzo JL, Rapini
RP, editors. Dermatology. 2
nd
ed. USA: Mosby; 2008.p
9. Kels, Jane M. Grant. Color
Atlas Dermatopathology.
.USA : Informa; 2007. p.23-30
10. Sri Adi Sularsito, Suria Djuanda.
Dermatitis. In: Djuanda A,
editor. Ilmu Penyakit Kulit Dan
Kelamin. 5
th
ed. Jakarta: Balai
Penerbit FKUI; 2009. p. 129-
138
11. Ronny P.Handoko. Herpes
Simpleks. In: Djuanda A, editor.
Ilmu Penyakit Kulit Dan
Kelamin. 5
th
ed. Jakarta: Balai
Penerbit FKUI; 2009.p.381-3
12. Kocher.C. Insect Bites and
Manifestations. In : ABC of
Dermatology. 4
th
ed. London:
BMJ; 2003.p.105-8
Anda mungkin juga menyukai
- FDE: Fixed Drug EruptionDokumen22 halamanFDE: Fixed Drug Eruptiongeralders67% (3)
- Referat - Fixed Drug EruptionDokumen18 halamanReferat - Fixed Drug EruptionChristi GiovaniBelum ada peringkat
- Referat Fix Drug Eruption (Final Yeni Intan)Dokumen20 halamanReferat Fix Drug Eruption (Final Yeni Intan)Jesse GriffinBelum ada peringkat
- Laporan Kasus Kornu KutaneaDokumen8 halamanLaporan Kasus Kornu KutaneaAngga ToragarryBelum ada peringkat
- Fixed Drug Eruption SlideDokumen31 halamanFixed Drug Eruption SlideShinta Tantri AmandaBelum ada peringkat
- Bullous Disease of Skin (Penyakit Kulit Bullosa Kronik)Dokumen50 halamanBullous Disease of Skin (Penyakit Kulit Bullosa Kronik)CelineBelum ada peringkat
- Referat EritrodermaDokumen15 halamanReferat EritrodermaAditya AlfariziBelum ada peringkat
- Eritroderma Pada AnakDokumen10 halamanEritroderma Pada AnakRere OktiBelum ada peringkat
- Erupsi ObatDokumen32 halamanErupsi ObatBenita Putri MDBelum ada peringkat
- MENGOBATI BAKTERIAL VAGINOSISDokumen16 halamanMENGOBATI BAKTERIAL VAGINOSISfadhil666Belum ada peringkat
- Referat Erupsi Obat IvanDokumen23 halamanReferat Erupsi Obat IvanSelviana EphinkBelum ada peringkat
- Case ScabiesDokumen50 halamanCase ScabiesMimi Suhaini SudinBelum ada peringkat
- DEMAM TYFOID PENYEBAB DAN GEJALADokumen16 halamanDEMAM TYFOID PENYEBAB DAN GEJALAFerawati K. BisalaBelum ada peringkat
- Referat Pemeriksaan KulitDokumen96 halamanReferat Pemeriksaan KulitFatimah FitrianiBelum ada peringkat
- KEGAWATDARURATAN KULITDokumen23 halamanKEGAWATDARURATAN KULITDwi Feris Martua SidabutarBelum ada peringkat
- Kombinasi Ketokonazol dan Adapalene Lebih Efektif untuk Pityriasis VersicolorDokumen9 halamanKombinasi Ketokonazol dan Adapalene Lebih Efektif untuk Pityriasis Versicolor2ATTITUDEBelum ada peringkat
- Lapkas Dermatitis NumularisDokumen14 halamanLapkas Dermatitis NumularisPutri DinaBelum ada peringkat
- Melasma (Hipermelanosis) (S) PDFDokumen25 halamanMelasma (Hipermelanosis) (S) PDFNabila RizkikaBelum ada peringkat
- Referat Dermatomiositis-2Dokumen19 halamanReferat Dermatomiositis-2Monica Gea NovitaBelum ada peringkat
- DERMATOLOGIDokumen19 halamanDERMATOLOGIHachi Nini Shop IIBelum ada peringkat
- Refka 2 - Prurigo NodularisDokumen36 halamanRefka 2 - Prurigo NodularisNur Aisyah Soedarmin IieychaBelum ada peringkat
- Fixed Drug EruptionDokumen6 halamanFixed Drug EruptionNatanael FebriantoBelum ada peringkat
- REFKAS KulitDokumen20 halamanREFKAS KulithendraBelum ada peringkat
- DakriostenosisDokumen20 halamanDakriostenosisDeepa MohanBelum ada peringkat
- Dermatitis PopokDokumen13 halamanDermatitis PopokKristinovaBelum ada peringkat
- Dermatitis Kontak AlergiDokumen26 halamanDermatitis Kontak AlergiRahmi FikriahBelum ada peringkat
- Prurigo SimpleksDokumen2 halamanPrurigo SimpleksIntantiaranyBelum ada peringkat
- Dermatitis KontakDokumen9 halamanDermatitis KontakLilis Endah SulistiyawatiBelum ada peringkat
- LikensimplekskronikDokumen13 halamanLikensimplekskronikRizca ParamithaBelum ada peringkat
- UV dan Kanker KulitDokumen13 halamanUV dan Kanker Kulitnurul ulyaBelum ada peringkat
- SSJ-NETDokumen20 halamanSSJ-NETkhrisna aristiaBelum ada peringkat
- Laporan Kasus Moluskum KontagiosumDokumen7 halamanLaporan Kasus Moluskum KontagiosumMarta SimanjuntakBelum ada peringkat
- PRURIGO NODULARIS LESIDokumen34 halamanPRURIGO NODULARIS LESIWulan SuwardiBelum ada peringkat
- Anatomi Dan Fisiologi KulitDokumen12 halamanAnatomi Dan Fisiologi KulitSilvana HitipeuwBelum ada peringkat
- Skin Prick Test FixDokumen15 halamanSkin Prick Test FixMuhammad Reza100% (1)
- Journal Reading Kulit (SSSS)Dokumen2 halamanJournal Reading Kulit (SSSS)salshabilaBelum ada peringkat
- Abses PeritonsilDokumen38 halamanAbses PeritonsilDurian ArmsBelum ada peringkat
- Dermatitis VenenataDokumen12 halamanDermatitis VenenataDavid ChristianBelum ada peringkat
- Gatal Parah di Tangan dan KakiDokumen15 halamanGatal Parah di Tangan dan Kakihendra asusBelum ada peringkat
- Presentation1 StrumaDokumen26 halamanPresentation1 StrumaKari MillerBelum ada peringkat
- Makalah Lengkap NevusDokumen5 halamanMakalah Lengkap Nevuseby_3tamaBelum ada peringkat
- MENGOBATI OEDokumen4 halamanMENGOBATI OEArian SuryaBelum ada peringkat
- Infeksi GenitalDokumen33 halamanInfeksi Genitaladec_butetBelum ada peringkat
- Dermatitis Herpetiformis ReferatDokumen17 halamanDermatitis Herpetiformis Referatwiwi payungBelum ada peringkat
- EOADokumen16 halamanEOANisrinaBelum ada peringkat
- CLMDokumen19 halamanCLMMilhan Elyamani KarimBelum ada peringkat
- Diagnosis Dan Tatalaksana Moluskum KontagiosumDokumen16 halamanDiagnosis Dan Tatalaksana Moluskum KontagiosumMufidAljaruBelum ada peringkat
- Soal Osce Stase KulitDokumen1 halamanSoal Osce Stase KulitEga Gumilang SugiartoBelum ada peringkat
- Sindroma Steven JohnsonDokumen17 halamanSindroma Steven JohnsonLukas I Nyoman Yesaya CavinBelum ada peringkat
- SSHLDokumen18 halamanSSHLFlorenceClarissaBelum ada peringkat
- Lapsus MHDokumen12 halamanLapsus MHRiri KumalaBelum ada peringkat
- Anamnesis Panas Tinggi Batuk PilekDokumen1 halamanAnamnesis Panas Tinggi Batuk PilekMagdalena talumewoBelum ada peringkat
- FototerapiDokumen30 halamanFototerapiIvonne PhidrianBelum ada peringkat
- FIXED DRUG ERUPTIONDokumen6 halamanFIXED DRUG ERUPTIONDiana Yuli Utami0% (1)
- ERUPSI ALERGI OBATDokumen6 halamanERUPSI ALERGI OBATUlfa Pratiwi100% (1)
- FdeDokumen14 halamanFdeSamuel WilliamsBelum ada peringkat
- BAB II Eksantema FikstumDokumen8 halamanBAB II Eksantema FikstumBanyol OlfactoriusBelum ada peringkat
- Erupsi Obat AlergikDokumen7 halamanErupsi Obat AlergikKautsar Prastudia Eko BinukoBelum ada peringkat
- Eksantema Fikstum 1Dokumen8 halamanEksantema Fikstum 1wenny_weiiBelum ada peringkat
- FDE DOKUMENDokumen22 halamanFDE DOKUMENPutri Rafika ZahrahBelum ada peringkat
- SPPNDokumen18 halamanSPPNsyalalaaalalaaaBelum ada peringkat
- Penetapan Kadar Parasetamol Dalam Tablet Kombinasi Parasetamol Dengan Kofein Secara Spektrofotometri Ultraviolet-Sinar TampakDokumen6 halamanPenetapan Kadar Parasetamol Dalam Tablet Kombinasi Parasetamol Dengan Kofein Secara Spektrofotometri Ultraviolet-Sinar TampakPratamasari Insani100% (1)
- Dewi Agnes Ginting Jog Kbz76s CGK Flight - OriginatingDokumen2 halamanDewi Agnes Ginting Jog Kbz76s CGK Flight - OriginatingsyalalaaalalaaaBelum ada peringkat
- Obat Analgetik AntipiretikDokumen18 halamanObat Analgetik AntipiretiksyalalaaalalaaaBelum ada peringkat
- Obat Analgetik AntipiretikDokumen18 halamanObat Analgetik AntipiretiksyalalaaalalaaaBelum ada peringkat
- EritrodermaDokumen56 halamanEritrodermaLitha Afrianty HarianjaBelum ada peringkat
- UrtikariaDokumen17 halamanUrtikariasyalalaaalalaaaBelum ada peringkat
- Sindrom PramenstruasiDokumen29 halamanSindrom PramenstruasisyalalaaalalaaaBelum ada peringkat
- ANALGETIKDokumen62 halamanANALGETIKyuanita_faradibaBelum ada peringkat
- 9638 17534 1 SMDokumen7 halaman9638 17534 1 SMMirza KumalaBelum ada peringkat
- PresentasiDokumen6 halamanPresentasisyalalaaalalaaaBelum ada peringkat
- Formulir Pendaftaran Yudisium BaruDokumen11 halamanFormulir Pendaftaran Yudisium Barufajar ayuBelum ada peringkat
- Referat Syok AnafilaktikDokumen30 halamanReferat Syok AnafilaktikSyavina Haidar Alatas100% (2)
- Referat NSAID Edit DoneDokumen36 halamanReferat NSAID Edit DoneStanislaus Stanley SuhermanBelum ada peringkat
- Kad 2 MNMDokumen40 halamanKad 2 MNMsyalalaaalalaaaBelum ada peringkat
- Referat KADDokumen31 halamanReferat KADJatu Sarasanti80% (5)
- Bab I Pendahuluan 1.1 Latar BelakangDokumen15 halamanBab I Pendahuluan 1.1 Latar BelakangsyalalaaalalaaaBelum ada peringkat
- Referat KADDokumen31 halamanReferat KADJatu Sarasanti80% (5)
- Syok AnafilaktikDokumen11 halamanSyok AnafilaktikIghe FrameskyBelum ada peringkat
- Referat PsoriasisDokumen4 halamanReferat PsoriasissyalalaaalalaaaBelum ada peringkat
- Obstruksi LaringDokumen35 halamanObstruksi LaringAriesty Dewiyani100% (1)
- Dermatitis VenenataDokumen15 halamanDermatitis Venenatanaquib90Belum ada peringkat
- Porto AppendisitisDokumen20 halamanPorto AppendisitissyalalaaalalaaaBelum ada peringkat
- PresentasiDokumen6 halamanPresentasisyalalaaalalaaaBelum ada peringkat
- HERPESZOSTERDokumen23 halamanHERPESZOSTERAlexander Gunawan100% (1)
- Cara Isi Ulang BoltDokumen1 halamanCara Isi Ulang BoltsyalalaaalalaaaBelum ada peringkat
- Neuralgia HerpeticDokumen10 halamanNeuralgia HerpeticsyalalaaalalaaaBelum ada peringkat
- Referat PsoriasisDokumen19 halamanReferat PsoriasisMartha Yuanita Loru100% (4)