GEA Anak ASKEP G3
Diunggah oleh
Indra SaputraJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
GEA Anak ASKEP G3
Diunggah oleh
Indra SaputraHak Cipta:
Format Tersedia
BAB I
LANDASAN TEORI
A. MEDIS
1. Pengertian
a. Gastroentritis (GE) adalah peradangan yang terjadi pada lambung dan usus
yang memberikan gejala diare dengan atau tanpa disertai muntah (capital
selekta,edisi 3.1999).
b. Diare adalah buang air besar (defekasi) dengan jumlah tinja yang lebih
banyak dari biasanya (normal 100 200 ml per jam tinja), dengan tinja
berbentuk cairan atau setengah cair (setengah padat) dapat pula disertai
frekuensi yang meningkat (Smeltzer dan Bare, 2001, hal 1093).
c. Gastroenteritis diartikan sebagai buang air besar yang tidak normal atau
bentuk tinja yang encer dengan frekuensi yang lebih banyak dari biasanya
d. Gastroenteritis adalah inflamasi pada daerah lambung dan intestinal yang
disebabkan oleh bakteri yang bermacam-macam,virus dan parasit yang
patogen (Whaley & Wongs,1995).
e. Diare adalah buang air besar encer atau cair lebih dari tiga kali sehari
(Suhariyono, 2003).
Dari
kelima
pengertian
diatas
penulis
dapat
menyimpulkan
bahwa
Gastroentritis adalah peradangan yang terjadi pada lambung dan usus yang
memberikan gejala diare dengan frekwensi lebih banyak dari biasanya yang
disebabkan oleh bakteri,virus dan parasit yang patogen.
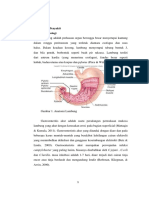
2. Anatomi Fisiologi
Sistem pencernaan atau sistem gastroinstestinal (mulai dari mulut sampai anus)
adalahsistem organ dalam manusia yang berfungsi untuk menerima makanan,
mencernanya menjadi zat-zat gizi dan energi, menyerap zat-zat gizi ke dalam
aliran darah serta membuang bagian makanan yang tidak dapat dicerna atau
merupakan sisa proses tersebut dari tubuh.
Saluran pencernaan terdiri dari mulut, tenggorokan (faring), kerongkongan,
lambung, usus halus, usus besar, rektum dan anus.Sistem pencernaan juga
meliputi organ-organ yang terletak diluar saluran pencernaan, yaitu pankreas,
hati dan kandung empedu.
Gambar 1. System Pencernaan
a. Mulut
Merupakan suatu rongga terbuka tempat masuknya makanan dan air pada
hewan. Mulut biasanya terletak di kepala dan umumnya merupakan bagian
awal dari sistem pencernaan lengkap yang berakhir di anus.Mulut
merupakan jalan masuk untuk sistem pencernaan. Bagian dalam dari mulut
dilapisi oleh selaput lendir. Pengecapan dirasakan oleh organ perasa yang
terdapat di permukaan lidah. Pengecapan relatif sederhana, terdiri dari
manis, asam, asin dan pahit. Penciuman dirasakan oleh saraf olfaktorius di
hidung dan lebih rumit, terdiri dari berbagai macam bau.
Makanan dipotong-potong oleh gigi depan (incisivus) dan di kunyah oleh
gigi belakang (molar, geraham), menjadi bagian-bagian kecil yang lebih
mudah dicerna. Ludah dari kelenjar ludah akan membungkus bagian-bagian
dari makanan tersebut dengan enzim-enzim pencernaan dan mulai
mencernanya. Ludah juga mengandung antibodi dan enzim (misalnya
lisozim), yang memecah protein dan menyerang bakteri secara langsung.
Proses menelan dimulai secara sadar dan berlanjut secara otomatis.
b. Tenggorokan (Faring)
Merupakan penghubung antara rongga mulut dan kerongkongan. Berasal
dari bahasa yunani yaitu Pharynk.Didalam lengkung faring terdapat tonsil
(amandel) yaitu kelenjar limfe yang banyak mengandung kelenjar limfosit
dan merupakan pertahanan terhadap infeksi, disini terletak bersimpangan
antara jalan nafas dan jalan makanan, letaknya dibelakang rongga mulut dan
rongga hidung, didepan ruas tulang belakang.
Keatas bagian depan berhubungan dengan rongga hidung, dengan
perantaraan lubang bernama koana, keadaan tekak berhubungan dengan
rongga mulut dengan perantaraan lubang yang disebut ismus fausium
Tekak terdiri dari; Bagian superior =bagian yang sangat tinggi dengan
hidung, bagian media = bagian yang sama tinggi dengan mulut dan bagian
inferior = bagian yang sama tinggi dengan laring. Bagian superior disebut
nasofaring, pada nasofaring bermuara tuba yang menghubungkan tekak
dengan ruang gendang telinga,Bagian media disebut orofaring,bagian ini
berbatas kedepan sampai diakar lidah bagian inferior disebut laring gofaring
yang menghubungkan orofaring dengan laring
c. Kerongkongan (Esofagus)
Kerongkongan adalah tabung (tube) berotot pada vertebrata yang dilalui
sewaktu makanan mengalir dari bagian mulut ke dalam lambung. Makanan
berjalan melalui kerongkongan dengan menggunakan proses peristaltik.
Sering juga disebut esofagus(dari bahasa Yunani: i, oeso - "membawa",
dan , phagus - "memakan").
Esofagus bertemu dengan faring pada ruas ke-6 tulang belakang. Menurut
histologi.Esofagus dibagi menjadi tiga bagian:
1) bagian superior (sebagian besar adalah otot rangka)
2) bagian tengah (campuran otot rangka dan otot halus)
3) serta bagian inferior (terutama terdiri dari otot halus)
d. Lambung
Merupakan organ otot berongga yang besar dan berbentuk seperti kandang
keledai.Terdiri dari 3 bagian yaitu
1) Kardia.
2) Fundus.
3) Antrum.
Makanan masuk ke dalam lambung dari kerongkongan melalui otot
berbentuk cincin (sfinter), yang bisa membuka dan menutup.
Dalam keadaan normal, sfinter menghalangi masuknya kembali isi
lambung ke dalam kerongkongan.Lambung berfungsi sebagai gudang
makanan, yang berkontraksi secara ritmik untuk mencampur makanan
dengan enzim-enzim. Sel-sel yang melapisi lambung menghasilkan 3
zat penting :
1) Lendir
Lendir melindungi sel-sel lambung dari kerusakan oleh asam
lambung.Setiap kelainan pada lapisan lendir ini, bisa menyebabkan
kerusakan yang mengarah kepada terbentuknya tukak lambung.
2) Asam klorida (HCl)
Asam klorida menciptakan suasana yang sangat asam, yang
diperlukan oleh pepsin guna memecah protein. Keasaman lambung
yang tinggi juga berperan sebagai penghalang terhadap infeksi
dengan cara membunuh berbagai bakteri.
3) Prekursor pepsin (enzim yang memecahkan protein)
e. Usus halus (usus kecil)
Usus halus atau usus keciladalah bagian dari saluran pencernaan yang
terletak di antara lambung dan usus besar. Dinding usus kaya akan
pembuluh darah yang mengangkut zat-zat yang diserap ke hati melalui vena
porta. Dinding usus melepaskan lendir (yang melumasi isi usus) dan air
(yang membantu melarutkan pecahan-pecahan makanan yang dicerna).
Dinding usus juga melepaskan sejumlah kecil enzim yang mencerna
protein, gula dan lemak.Lapisan usus halus, lapisan mukosa (sebelah
dalam), lapisan otot melingkar (M sirkule), lapisan otot memanjang (M
Longitidinal) dan lapisan serosa (Sebelah Luar).Usus halus terdiri dari tiga
bagian yaitu usus dua belas jari (duodenum), usus kosong (jejunum), dan
usus penyerapan (ileum).
1) Usus dua belas jari
Usus dua belas jari atau duodenumadalah bagian dari usus halus yang
terletak setelah lambung dan menghubungkannya ke usus kosong
(jejunum).
Bagian usus dua belas jari merupakan bagian terpendek dari usus halus,
dimulai dari bulbo duodenale dan berakhir di ligamentum Treitz.
Usus dua belas jari merupakan organ retroperitoneal, yang tidak
terbungkus seluruhnya oleh selaput peritoneum. pH usus dua belas jari
yang normal berkisar pada derajat sembilan. Pada usus dua belas jari
terdapat dua muara saluran yaitu dari pankreas dan kantung empedu.
Nama duodenum berasal dari bahasa Latinduodenum digitorum, yang
berarti dua belas jari.
Lambung melepaskan makanan ke dalam usus dua belas jari
(duodenum), yang merupakan bagian pertama dari usus halus. Makanan
masuk ke dalam duodenum melalui sfingter pilorus dalam jumlah yang
bisa di cerna oleh usus halus. Jika penuh, duodenum akan megirimkan
sinyal kepada lambung untuk berhenti mengalirkan makanan.
2) Usus Kosong (jejenum)
Usus kosong atau jejunum (terkadang sering ditulis yeyunum) adalah
bagian kedua dari usus halus, di antara usus dua belas jari (duodenum)
dan usus penyerapan (ileum). Pada manusia dewasa, panjang seluruh
usus halus antara 2-8 meter, 1-2 meter adalah bagian usus kosong. Usus
kosong dan usus penyerapan digantungkan dalam tubuh dengan
mesenterium.
Permukaan dalam usus kosong berupa membran mukus dan terdapat
jonjot usus (vili), yang memperluas permukaan dari usus.
Secara histologis dapat dibedakan dengan usus dua belas jari, yakni
berkurangnya kelenjar Brunner. Secara hitologis pula dapat dibedakan
dengan usus penyerapan, yakni sedikitnya sel goblet dan plak Peyeri.
Sedikit sulit untuk membedakan usus kosong dan usus penyerapan
secara makroskopis.
Jejunum diturunkan dari kata sifat jejune yang berarti "lapar" dalam
bahasa Inggris modern. Arti aslinya berasal dari bahasa Laton, jejunus,
yang berarti "kosong".
3) Usus Penyerapan (illeum)
Usus penyerapan atau ileumadalah bagian terakhir dari usus halus. Pada
sistem pencernaanmanusia,ini memiliki panjang sekitar 2-4 m dan
terletak setelah duodenum dan jejunum, dan dilanjutkan oleh usus
buntu.
Ileum memiliki pH antara 7 dan 8 (netral atau sedikit basa) dan
berfungsi menyerap vitamin B12 dan garam-garam empedu.
f. Usus Besar (Kolon)
Usus besar atau kolon dalam anatomi adalah bagian usus antara usus buntu
dan rektum. Fungsi utama organ ini adalah menyerap air dari feses. Usus
besar terdiri dari :
1) Kolon asendens (kanan)
2) Kolon transversum
3) Kolon desendens (kiri)
4) Kolon sigmoid (berhubungan dengan rektum)
Banyaknya bakteri yang terdapat di dalam usus besar berfungsi mencerna
beberapa bahan dan membantu penyerapan zat-zat gizi.Bakteri di dalam
usus besar juga berfungsi membuat zat-zat penting, seperti vitamin K.
Bakteri ini penting untuk fungsi normal dari usus. Beberapa penyakit serta
antibiotik bisa menyebabkan gangguan pada bakteri-bakteri didalam usus
besar. Akibatnya terjadi iritasi yang bisa menyebabkan dikeluarkannya
lendir dan air, dan terjadilah diare.
g. Usus Buntu (sekum)
Usus buntu atau sekum (Bahasa Latin: caecus, "buta") dalam istilah anatomi
adalah suatu kantung yang terhubung pada usus penyerapan serta bagian
kolon menanjak dari usus besar. Organ ini ditemukan pada mamalia,
burung, dan beberapa jenis reptil.Sebagian besar herbivora memiliki sekum
yang besar, sedangkan karnivora eksklusif memiliki sekum yang kecil, yang
sebagian atau seluruhnya digantikan oleh umbai cacing.
h. Umbai Cacing (Appendix)
Umbai cacing atau apendiks adalah organ tambahan pada usus buntu.Infeksi
pada organ ini disebut apendisitis atau radang umbai cacing. Apendisitis
yang parah dapat menyebabkan apendiks pecah dan membentuk nanah di
dalam rongga abdomen atau peritonitis (infeksi rongga abdomen).Dalam
anatomi manusia, umbai cacing atau dalam bahasa Inggris, vermiform
appendix (atau hanya appendix) adalah hujung buntu tabung yang
menyambung dengan caecum.Umbai cacing terbentuk dari caecum pada
tahap embrio.
Dalam orang dewasa, Umbai cacing berukuran sekitar 10 cm tetapi bisa
bervariasi dari 2 sampai 20 cm. Walaupun lokasi apendiks selalu tetap,
lokasi ujung umbai cacing bisa berbeda - bisa di retrocaecal atau di
pinggang (pelvis) yang jelas tetap terletak di peritoneum.Banyak orang
percaya umbai cacing tidak berguna dan organ vestigial (sisihan), sebagian
yang lain percaya bahwa apendiks mempunyai fungsi dalam sistem
limfatik.Operasi membuang umbai cacing dikenal sebagai appendektomi.
i. Rektum dan anus
Rektum (Bahasa Latin: regere, "meluruskan, mengatur") adalah sebuah
ruangan yang berawal dari ujung usus besar (setelah kolon sigmoid) dan
berakhir di anus. Organ ini berfungsi sebagai tempat penyimpanan
sementara feses.Biasanya rektum ini kosong karena tinja disimpan di tempat
yang lebih tinggi, yaitu pada kolon desendens.
Jika kolon desendens penuh dan tinja masuk ke dalam rektum, maka timbul
keinginan untuk buang air besar (BAB). Mengembangnya dinding rektum
karena penumpukan material di dalam rektum akan memicu sistem saraf
yang menimbulkan keinginan untuk melakukan defekasi. Jika defekasi tidak
terjadi, sering kali material akan dikembalikan ke usus besar, di mana
penyerapan air akan kembali dilakukan. Jika defekasi tidak terjadi untuk
periode yang lama, konstipasi dan pengerasan feses akan terjadi.Orang
dewasa dan anak yang lebih tua bisa menahan keinginan ini, tetapi bayi dan
anak yang lebih muda mengalami kekurangan dalam pengendalian otot
yang penting untuk menunda BAB.
Anusmerupakan lubang di ujung saluran pencernaan, dimana bahan limbah
keluar dari tubuh. Sebagian anus terbentuk dari permukaan tubuh (kulit) dan
sebagian lannya dari usus. Pembukaan dan penutupan anus diatur oleh otot
sphinkter.Feses dibuang dari tubuh melalui proses defekasi (buang air besar
- BAB), yang merupakan fungsi utama anus.
j. Pankreas
Pankreas adalah organ pada sistem pencernaan yang memiliki dua fungsi
utama yaitu menghasilkan enzimpencernaan serta beberapa hormon penting
seperti insulin. Pankreas terletak pada bagian posteriorperut dan
berhubungan erat dengan duodenum (usus dua belas jari).
Pankraes terdiri dari 2 jaringan dasar yaitu :
1)
Asini, menghasilkan enzim-enzim pencernaan
2)
Pulau pankreas, menghasilkan hormon
Pankreas melepaskan enzim pencernaan ke dalam duodenum dan
melepaskan hormon ke dalam darah. Enzim yang dilepaskan oleh pankreas
akan mencerna protein, karbohidrat dan lemak. Enzim proteolitik memecah
protein ke dalam bentuk yang dapat digunakan oleh tubuh dan dilepaskan
dalam bentuk inaktif. Enzim ini hanya akan aktif jika telah mencapai
saluran pencernaan. Pankreas juga melepaskan sejumlah besar sodium
bikarbonat, yang berfungsi melindungi duodenum dengan cara menetralkan
asam lambung.
k. Hati
Hati merupakan sebuah organ yang terbesar di dalam badan manusia dan
memiliki berbagai fungsi, beberapa diantaranya berhubungan dengan
pencernaan.Organ ini memainkan peran penting dalam metabolisme dan
memiliki beberapa fungsi dalam tubuh termasuk penyimpanan glikogen,
sintesis protein plasma, dan penetralan obat.Dia juga memproduksi bile,
yang penting dalam pencernaan.Istilah medis yang bersangkutan dengan
hati biasanya dimulai dalam hepat- atau hepatik dari kata Yunani untuk hati,
hepar.
Zat-zat gizi dari makanan diserap ke dalam dinding usus yang kaya akan
pembuluh darah yang kecil-kecil (kapiler). Kapiler ini mengalirkan darah ke
dalam vena yang bergabung dengan vena yang lebih besar dan pada
akhirnya masuk ke dalam hati sebagai vena porta.Vena porta terbagi
menjadi pembuluh-pembuluh kecil di dalam hati, dimana darah yang masuk
diolah. Hati melakukan proses tersebut dengan kecepatan tinggi, setelah
darah diperkaya dengan zat-zat gizi, darah dialirkan ke dalam sirkulasi
umum.
l. Kandung empedu
Kandung empedu (Bahasa Inggris: gallbladder) adalah organ berbentuk
buah pir yang dapat menyimpan sekitar 50 ml empedu yang dibutuhkan
tubuh untuk proses pencernaan.
Pada manusia, panjang kandung empedu adalah sekitar 7-10 cm dan
berwarna hijau gelap - bukan karena warna jaringannya, melainkan karena
warna cairan empedu yang dikandungnya. Organ ini terhubungkan dengan
hati dan usus dua belas jari melalui saluran empedu. Empedu memiliki 2
fungsi penting yaitu:
1) Membantu pencernaan dan penyerapan lemak
2) Berperan dalam pembuangan limbah tertentu dari tubuh, terutama
haemoglobin (Hb) yang berasal dari penghancuran sel darah merah dan
kelebihan kolesterol
10
3. Etiologi
Menurut Brunner & Suddarth 2002 terdapat beberapa etiologi pada penderita
gastrointestinal akut yaitu :
a. Makanan yang terkontaminasi racun atau karena makanan yang sudah basi.
b.Infeksi kuman
c. Malabsorpsi garam empedu.
d.Penyakit inflamasi usus(enteritis regional, colitis ulseratif) terutama
menyebabkan diare kronik dengan darah atau mucus
e. Akibat obat obatan laksatif, dan garam berlebihan
4. Pathogenesis dan Patofisiologi
a. Pathogenesis menurut Ngastiyah (2008) yaitu:
1) Gangguan osmotic
Akibat terdapatnya makanan atau zat yang tidak dapat diserap akan
menyebabkan tekanan osmotik meninggi dalam rongga usus. Isi rongga
usus yang berlebihan akan merangsang usus untuk mengeluarkannya
sehingga timbul gastroenteritis.
2) Gangguan sekresi
Akibat rangsangan tertentu (misalnya toksin) pada dinding usus akan
terjadi peningkatan sekresi, air dan elektrolit kedalam rongga usus dan
selanjutnya timbul gastroenteritis karena terdapat peningkatan isi
rongga usus.
3) Gangguan motilitas usus
Hiperperistaltik akan mengakibatkan berkurangnya kesempatan usus
untuk menyerap makanan sehingga timbul gastroenteritis. Sebaliknya
bila peristaltik usus menurun akan mengakibatkan bakteri tumbuh
berlebihan, selanjutnya timbul pula gasteoenteritis.
11
b. Patofisiologi
(http:/nursingbegin.com/asuhan-keperawatan-pada-klien-dengangastroenteristis)
Berdasarkan cairan yang hilang tingkat dehidrasi terbagi menjadi:
a. Dehidrasi ringan, jika kekurangan cairan 5% atau 25 ml/kg/bb.
b. Dehidrasi sedang, jika kekurangan cairan 5-10% atau 75 ml/kg/bb.
c. Dehidrasi berat, jika kekurangan cairan 10-15% atau 125 ml/kg/bb.
12
Gastroenteritis dapat disebabkan oleh infeksi virus atau bakteri secara langsung
atau oleh efek dari nurotoxin yang diproduksi oleh bakteria.Infeksi ini
menimbulkan peningkatan produksi air dan garam ke dalam lumen usus dan
juga peningkatan motilitas, yang menyebabkan sejumlah besar makanan yang
tidak dicerna dan cairan dikeluarkan.Dengan gastroenteritis yang hebat,
sejumlah besar cairan dan elektrolit dapat hilang, menimbulkan dehidrasi,
hyponatremi dan hipokalemia (Long, 1996).Selain itu juga gastroenteritis yang
akut maupun yang kronik dapat meyebabkan gangguan gizi akibat kelaparan
(masukan kurang, pengeluaran bertambah), hipoglikamik, dan gangguan
sirkulasi darah.
5. Tanda & Gejala
Menurut Suriadi dan Rita Yuliani 2001 tanda dan gejala dari diare adalah :
a. Diare.
b. Muntah.
c. Demam.
d. Nyeri Abdomen
e. Membran mukosa mulut dan bibir kering
f. Fontanel Cekung.
g. Lemah.
h. Kehilangan berat badan
i. Tidak nafsu makan
j. Pucat
6. Komplikasi
Menurut Suriadi dan Rita Yuliani 2001 komplikasi dari diare adalah :
a. Dehidrasi
b. Renjatan hipovolemik
c. Kejang
d. Bakterimia
e. Mal nutrisi
f. Hipoglikemia
13
g. Intoleransi sekunder akibat kerusakan mukosa usus.
Dari komplikasi Gastroentritis,tingkat dehidrasi dapat diklasifikasikan sebagai
berikut:
1) Dehidrasi ringan
Kehilangan cairan 2 5 % dari berat badan dengan gambaran klinik turgor
kulit kurang elastis, suara serak, penderita belum jatuh pada keadaan syok.
2) Dehidrasi Sedang
Kehilangan cairan 5 8 % dari berat badan dengan gambaran klinik turgor
kulit jelek, suara serak, penderita jatuh pre syok nadi cepat dan dalam.
3) Dehidrasi Berat
Kehilangan cairan 8 - 10 % dari bedrat badan dengan gambaran
klinikseperti tandatanda dehidrasi sedang ditambah dengan kesadaran
menurun, apatis sampai koma, otot-otot kaku sampai sianosis.
7. Pemeriksaan Diagnostik
Menurut Doenges, Marilynn E, 2000 Pemeriksaan Diagnostik dari diare adalah
a. Diferensial : menentukan adanya anemia, leucopenia, limfositosis.
b. Elektrolit : ketidakseimbangan termasuk penurunan kalium, natrium, dan
klorida.
c. Fungsi tiroid : Kadar tiroksin (T4) biasanya normal, namun sirkulasi kadar
tridotironin (T3) mungkin rendah.
d. Fungsi hipofisis : Respon TSH terhadap TRF tak normal pada anorexia
nervosa
e. Metabolisme kortisol : Dapat meningkat.
f. Tes sekresi hormone Lutenizing : Pola sering mirip gadis pra pubertas
g. Gula Darah: Mungkin rendah
h. Kimia lain : AST (SGOT) meningkat
i. Urinalisa dan fungsi ginjal : BUN dapat meningkat, adanya keton
menunjukkan kelaparan, penurunan urin 17 ketosteroid
j. Pemeriksaan tinja.
k. Riwayat alergi pada obat-obatan atau makanan.
14
8. Penatalaksanaan Medik
Menurut Suddarth & Brunner, 2002 Penatalaksanaan Medik dari diare adalah :
a. Menginstruksikan pasien untuk menghindari alkohol dan makanan sampai
gejala berkurang
b.Bila diet mengandung gizi dianjurkan pada pasien yang mampu makan
melalui mulut
c. Bila gejala menetap, cairan perlu diberikan secara parenteral.
d.Bila gastritis di akibatkan oleh mencerna makanan yang sangat asam atau
alkali, pengobatan terdiri dari pengenceran dan penetralisirasian agen
penyebab.
e. Terapi pendukung mencakup intubasi, analgesic dan sedative, antasida serta
cairan intravena
f. Endoscopy fiberoptik mungkin diperlukan untuk mengangkat gangren /
jaringan perforasi.
9. Prognosis
Dengan penggantian Cairan yang adekuat, perawatan yang mendukung, dan
terapi antimikrobial jika diindikasikan, prognosis diare infeksius hasilnya
sangat baik dengan morbiditas dan mortalitas yang minimal. Seperti
kebanyakan penyakit, morbiditas dan mortalitas ditujukan pada anak-anak dan
pada lanjut usia. Di Amerika Serikat, mortalits berhubungan dengan diare
infeksius < 1,0 %.
10. Pencegahan
a. Tetap memberikan nutrisi yang cukup selama diare, terutama pada anak
dengan gizi yang kurang. Minuman dan makanan jangan dihentikan lebih
dari 24 jam, karena pulihnya mukosa usus tergantung dari nutrisi yang
cukup.Bila tidak makalah ini akan merupakan faktor yang memudahkan
terjadinya diare
b. Air susu ibu dan susu formula serta makanan pada umumnya harus
dilanjutkan pemberiannya selama diare
15
c. Pada anak lebih besar makanan yang direkomendasikan meliputi tajin
(beras, kentang, mi, dan pisang) dan gandum (beras, gandum, dan cereal).
Makanan yang harus dihindarkan adalah makanan dengan kandungan
tinggi, gula sederhana yang dapat memperburuk diare seperti minuman
kaleng dan sari buah apel. Juga makanan tinggi lemak yang sulit ditoleransi
karena karena menyebabkan lambatnya pengosongan lambung.
d. Pemberian susu rendah laktosa atau bebas laktosa
(www.dr-rocky.com/layout-artikel-kesehatan/42-diare-akut-pada-anak)
B. KEPERAWATAN
1. Pengkajian
Untuk kasus gastroenteritis, pengkajian yang dilakukan meliputi:
a. Identitas klien
Nama, umur, jenis kelamin, alamat, tempat tanggal lahir, nama orang tua,
pekerjaan dan pendidikan.
b. Riwayat kesehatan yang lalu
Penyakit yang pernah diderita, apakah sebelumnya pernah menderita
gastroenteritis atau penyakit lain, kebiasaan hidup, riawayat alergi dan lainlain.
c. Riwayat kesehatan saat sakit
1) Keluhan utama: Keluhan yang sering ditemukan adalah BAB encer
lebih dari empat kali sehari, warna feses kuning kehijauan, hijau, bentuk
mukoid dan mengandung darah.
2) Riwayat perjalanan penyakit: beberapa lama penyakit diderita, hal-hal
yang meringankan dan memperberat penyakit.
3) Upaya yang dilakukan untuk mengatasi keluhan.
d. Riwayat kehamilan dan persalinan ibu
Kehamilan dengan gawat janin, diabetes mellitus, malnutrisi, intrauteri,
infeksi intra-natal, persalinan dengan ada komplikasi, persalinan dengan
tindakan karena ada komplikasi, penolong persalinan.
e. Riwayat penyakit keluarga
Ada riwayat penyakit gastroenteritis
16
f. Riwayat alergi juga penting karena dapat juga menjadi indicator
penyakit terutama obat.
g. Riwayat pemberian imunisasi
Imunisasi lengkap atau tidak.
h. Pengkajian fisik
1) Tanda-tanda vital: tekanan darah menurun akibat ketidakseimbangan
cairan elektrolit, suhu meningkat, nadi cepat, lemah, respirasi meningkat
akibat asidosis metabolic.
2) Keadaan penyakit
Penyakit akut bila tidak segera ditangani dapat mengakibatkan dehidrasi
yang ditandai depresi fontanel anterior, mata cekung, turgor kulit buruk,
selaput lendir kering, tidak ada air mata bila menangis, sehingga klien
dapat jatuh kedalam syok hipovolemik dan dapat meyebabkan kematian.
3) Keadaan umum klien
Mula-mula jatuh pada dehidrasi ringan yang apabila tidak segera diatasi
maka akan jatuh pada dehidrasi sedang dan berat, yang diawali
kelemahan fisik.
4) Sistem integument
Eksoriasi bokong akibat tinja asam, turgor kulit baik dan bila jatuh pada
tahap dehidrasi berat maka turgor kulit buruk.
5) Sistem hemotologi
Hiponatremia
atau
hipernatremia
akibat
kekurangan
natrium,
hipokalemia atau hiperkalemia akibat kekurangan kalium, asidosis
metabolic.
6) Sistem pernapasan
Respiratori meningkat akibat adanya asidosis metabolic apabila jatuh
pada dehidrasi berat.
7) Sistem gastrointestinal
Nyeri atau kram abdomen, dehidrasi abdomen, hiperperistaltik usus
8) Pola fungsi kesehatan
Pola fungsi kesehatan dapat di kaji melalui pola Gordon dimana
pendekatan ini memungkinkan perawat untuk mengumpulkan data
17
secara sistematis dengan cara mengevaluasi pola fungsi kesehatan dan
memfokuskan pengkajian fisik pada masalah khusus.
9) Pola persepsi kesehatan dan pemeliharaan kesehatan
Kaji persepsi keluarga terhadap kesehatan dan upaya-upaya keluarga
untuk mempertahankan kesehatan.Termasuk juga penyakit anak
sekarang ini dan upaya yang diharapkan.
10) Pola nutrisi metabolic
Kaji pola nutrisi anak dan bagaimana dengan pemberian ASI.Klien
mengalami gangguan nafsu makan, mual, muntah dan diare.
11) Pola eliminasi
Kaji pola eliminasi feses dan urin, berapa frekuensinya dan bagaimana
sifatnya, BAB lebih empat kali sehari, BAK tak terkaji, berat jenis urine
tinggi, oliguria.
12) Pola istirahat-tidur
Gangguan tidur biasanya disebabkan oleh badan panas atau demam,
BAB yang sering.
13) Pola kognitif perceptual
Pola ini sulit dan tak bisa dikaji/dilakukan
14) Pola peran hubungan
Kaji siapa yang mengasuh bayi.Klien sering digendong karena rewel.
15) Pola aktivitas dan latihan
Kaji tingkat perkembangan atau tumbuh kembang sesuai dengan usia.
16) Pola reproduksi
Tidak bisa di kaji pada bayi, tapi dapat dilihat dari cara orang tua
memperlakukan anaknya sesuai dengan jenis kelamin (pakaian, alat
permainan).
17) Pola koping dan toleransi terhadap stress.
Untuk mengkaji pola ini sulit karena bahasa untuk bayi tidak dimengerti
(menangis).
18) Pola keyakinan
Kajian tentang pola keyakinan ini lebih banyak pada bagian bagaimana
pola keyakinan orang tua klien.
18
2. Diagnose Keperawatan yang mungkin muncul
Menurut (Brunner & Suddarth, 2002)
a. Defisit volume cairan dan elektrolit kurang dari kebutuhan tubuh
berhubungan dengan output cairan yang berlebihan.
b. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan ketidakmampuan mencerna makan.
c. Resiko gangguan integritas kulit berhubungan dengan iritasi,frekwensi BAB
yang berlebihan.
d. Gangguan rasa nyaman nyeri berhubungan dengan distensi abdomen.
e. Kurang pengetahuan berhubungan dengan kurangnya informasi tentang
penyakit,prognosis dan pengobatan.
f. Cemas berhubungan dengan perpisahan dengan orang tua, lingkungan yang
baru, prosedur yang menakutkan
3. Rencana Asuhan Keperawatan
No
Diagnosa
Tindakan Keperawatan
Rasional
Keperatan
Tujuan dan
Tindakan
Kriteria
1.
Defisit
volume Setelah
cairan
dan dilakukan
elektrolit
dari
1. Kaji
kurang tindakan
kebutuhan keperawatan
adanya 1. keseimbangan
dehidrasi
cairan
(penurunan
pertahankan
turgor
selama
episode
Karena
kulit,
sulit
di
tubuh berhubungan diharapkan
tacikardi, nadi
akut.
dengan
lemah,
feses di dorong
penurunan
melalui
usus
natrium
terlalu
cepat
serum, haus).
untuk
cairan
berlebihan
output kekurangan
yang volume
dapat
cairan
terpenuhi
dengan kriteria:
-
Membrane
memungkinkan
mukosa
absorbsi
lembab.
haluaran
Intake
dan 2. Mencatat
air;
melebihi asupan
19
out
put
seimbang.
-
dan 2. Mengetahui
output
kesimbangan
Turgor kulit
antara intake dan
3. Diskusikan
baik.
-
intake
Mata
tidak
cara
untuk
output klien dan
mengetahui
cekung.
menghentikan
banyak
Menunjukkan
muntah.
pergantian cairan
yang
perubahan
keseimbanga
4. Berikan
perlukan.
cairan
n cairan
di
3. Memberitahukan
parenteral
bahwa
akibat
sesuai
muntah
cairan
indikasi
akan kehilangan
lebih
banyak
lagi.
4. memperbaiki
kehilangan
cairan.
2.
Resiko
gangguan Setelah
integritas
1. Observasi
kulit dilakukan
1. Area
kemerahan,
meningkat
ini
berhubungan
tindakan
pucat,
risikonya untuk
dengan
keperawatan
ekskoriasi.
kerusakan
iritasi,frekwensi
diharapkan
BAB
berlebihan.
2. Gunakan
yang gangguan
inutegritas
dapat
kulit
memerlukan
krim kulit dua
pengobatan lebih
kulit
kali
intensif.
diatasi
dan
dengan kriteria:
-
dan
sehari
setelah 2. Melicinkan kulit
mandi.
dan menurunkan
pasien 3. Tekankan
gatal.
tetap utuh
pentingnya
tidak
masukan
mengalami
nutrisi
kerusakan
cairan
3. Perbaiki
nutrisi
dan hidrasi akan
atau
memperbaiki
kondisi kulit.
20
kulit
adekuat.
4. Dorong
mandi
dua 4. sering
mandi
hari satu kali,
menyebabkan
pengganti
kekeringan kulit
mandi
tiap
hari.
3.
Perubahan
nutrisi Setelah
kurang
dari dilakukan
kebutuhan
tubuh tindakan
berhubungan
dengan
makanan
adekuat
1. Hindari
keperawatan
pemberian
dalam
diet
dan protein dan
dengan
pisang, apel,
masukan diharapkan
dan
tak nutrisi terpenuhi
dengan kriteria:
-
1. Diet ini rendah
rendah elektrolit
roti
bakar.
2. mengetahui
2. Kaji dan catat
perkembangan
menunjukkan
respon
nafsu
makan
peningkatan
terhadap
klien
dan
BAB
pemberian
memantau
mencapai
makan
peningkatan
masukan oral.
yang
diharapkan
-
energy
3. berikan klien 3. mencegah
Dapat
makan
menghabiska
dengan
diet
lambung
lunak,
diet
dapat mengiritasi
porsi
kekosongan
makanan
dengan porsi
yang
kecil
dihidangkan.
sering.
yang
lambung
tapi
4. Gali masalah 4. untuk
dan prioritas
memperbaiki
anggota
kepatuhan
keluarga.
terhadap
program
21
terapiutik
4.
Kurang
Setelah
1. Tentukan
pengetahuan
dilakukan
persepsi
tingkat
berhubungan
tindakan
keluarga
pengetahuan
dengan kurangnya keperawatan
tentang
dasar
informasi
proses
proses penyakit
penyakit.
dan pengobatan.
tentang diharapkan
penyakit,prognosis
kurang
dan pengobatan.
pengetahuan
keluarga
tentang
ulang 2. pengetahuan
proses
dasar
penyakit,
akurat
kriteria:
penyebab
memberikan
keluarga
yang
kesempatan
mengerti
menimbulkan
keluarga
tentang
gejala.
membuat
diatasi
dapat
2. Kaji
1. mengetahui
dengan
untuk
penyakit dan
keputusan
pengobatan.
tentang
keluarga
penyakitnya.
berpartisipasi
yang
3. Kaji
ulang 3. memungkinkan
dalam
obat,
tujuan,
pemahaman dan
pengobatan
frekwensi,
dan
dosis
perawatan
kemungkinan
kerja
keluarga
efek samping.
dalam program.
dapat
dan
meningkatkan
sama
menunjukkan
kemampuan
4. Tekankan
4. Menurunkan
untuk
pentingnya
penyebaran
merawat
perawatan
bakteri
pasien,
kulit
resiko
khususnya
tehnik.
Cuci
dirumah
tangan
yang
bersih
dan
seperti
kulit.
dan
iritasi
22
perawatan
perineal.
5.
Gangguan
rasa Setelah
nyaman
nyeri dilakukan
berhubungan
dengan
1. Kaji
rasa nyeri.
tindakan
mempermudah
dalam
distensi keperawatan
abdomen.
tingkat 1. Untuk
2. Atur
posisi
pengibatan.
diharapkan nyeri
yang nyaman 2. Mengurangi
dapat
bagi klien.
teratasi
nyeri.
dengan kriteria:
-
Nyeri
3. Beri kompres 3. Untuk
berkurang
hangat
Pasien
daerah
distensi
terlihat rilek
abdoment.
abdomen.
Skala nyeri 0
Pasien
pada
bisa 4. Kolaborasi
berjalan
dengan dokter
kemana-
dalam
mana.
pemberian
mengurangi
4. Program
pengobatan.
therafi
analgetik
sesuai
indikasi
6.
Cemas
Setelah
berhubungan
dilakukan
1. Kaji
dengan perpisahan tindakan
dengan
orang keperawatan
tua,prosedur yang diharapkan
menakutkan.
cemas
teratasi
dapat
dengan
kecemasan
mengatasi cemas
klien.
klien.
2. Gunakan
rasa
terapiutik,
pada kilen dan
kontak mata,
keluarga
dan
tubuh.
menunjukkan
2. Memberikan
komunikasi
kriteria:
Pasien
tingkat 1. Mempermudah
sikap
nyaman
23
tanda-tanda
-
3. Membantu untuk
kenyamanan.
keluarga
mengurangi
Cemas
dalam setiap
tingkat
berkurang
tindakan.
kecemasan
Pasien
menunjukkan
3. Libatkan
keluarga.
4. Anjurkan
tanda-tanda
pada keluarga
distress fisik
untuk
yang
mendampingi
minimal.
klien.
Keluarga
dapat
berpartisifasi
dalam
perawatan
pasien sebaik
mungkin.
selalu
4. Memberikan
motivasi klien.
24
BAB II
ASUHAN KEPERAWATAN
Tanggal: 18 Desember 2013, Jam 11.30 WIB
Nama Mhs. : Ketut Sanjaya
Tempat Praktik: RS.Bethesda
A. PENGKAJIAN
1. Identitas
Nama
: An. K
Tanggal lahir/umur
: 21 November 2011 / 2 Th 28 Hr
Nama Ayah/Ibu
: Ibu W
Pekerjaan Ayah/Ibu
: Wiraswasta
Agama
: Kristen
Pendidikan
: Belum sekolah
Suku/budaya
: Jawa/ Indonesia
Alamat
: Teruman Bantul
Tgl. Masuk/jam : 18 Desember 2013
Ruang/kamar
No RM
: Galilea III/ 11B
: 00809XXX
Diagnose Kerja/ medis : GEA
2. Keluhan Utama
Ibu pasien mengatakan sejak kemarin pasien diare dan muntah terus-menerus
sebanyak 5x. Alasan Utama Saat masuk Rumah Sakit karena pasien diare dan ingin
mendapatan pengobatansecara tepat.
25
Riwayat Perjalanan Penyakit Sekarang:
Pasien mengalami diare dan muntah terus-menerus sebanyak 5x tanggal 17
desember 2013. Karena ibumerasakhawatir dengan keadaan anaknya maka pasien
dibawa ke RS. Bethesda Yogyakarta tanggal 18 Desember 2013 tanpa memberikan
pengobatan apa-apa selamaDirumah.
3. Riwayat Kehamilan Dan Kelahiran
a. Prenatal.
-
Umur kehamilan : 32 Minggu
Kehamilan direncanakan
Kesehatan Ibu : Pre-eklamsi ketika hamil
Penambahan BB : 10 Kg
Obatobat yang diminum: Zat besi, Asam Folat
b. Natal.
-
Penolong: dokter
Tempat melahirkan: rumah sakit
BB : 2000 gr, PB: tidak terkaji karena ibu pasien lupa, LD: tidakterkaji,LK:
tidak terkaji
Cara melahirkan: spontan
Komplikasi waktu lahir tidak ada.
c. Postnatal.
-
Lamanya di rumah sakit 3 hari
Masalah yang berhubungan dengan pernapasan/makanan: tidak ada
Perawatan pendukung : Inkubator
BBL: 2000 gr, BB waktu pulang: 2250 gr
4. Riwayat Kesehatan Lalu
Sebelumnya pasien tidak pernah dirawat di RS, pasien tidak pernah mengalami
kecelakaan, pasien juga tidak pernah dioperasi atau menggunakan obat-obatan,
pasien tidak mengalami alergi obat, pasien mendapatkan imunisasi dasar lengkap
26
Umur
0-1 bulan
Jenis Imunisasi
BCG, POLIO 1
2 bulan
DPT/HB 1, POLIO 2
3 bulan
DPT/HB 2, POLIO 3
4 bulan
DPT/HB 3, POLIO 4
9 bulan
CAMPAK
5. Riwayat Tumbuh Kembang
Pada An.K Usia 2 Tahun
Perkembangan Psikoseksual (Freud) Pada An. K Usia 2 Th.
a. Fase Oral (0 sampai 11 bulan)
Pada masa bayi An.K melaui tahap perkembangan ini dengan baik karena ia
mampu menghisap, menggigit, mengunyah, & Mengucap.
b. Fase anal (1 sampai 3 tahun)
Selama fase ini An. K sudah mampu melakukan toilet training usia 1,5 tahun
tetapi masih dengan bantuan dari ibu.
Perkembangan Kognitif (Piaget)
a. Tahap sensoris-motorik (0 sampai 2 tahun)
Pada fase ini An.K mampu menunjukkan perkembangannya dengan baik karena
An.K menagis ketika merasa lapar, dan berhenti menangis ketika ibunya
bersenandung atau menyanyi. An.K juga sering menirukan hal-hal yang
dilihatnya dari media elektronik (TV), maupun dari lingkungannya
Perkembangan Psikososial (Erikson)
a. Percaya versus tidak percaya (0 sampai 1 tahun)
Pada fase ini An.K percaya pada apa yang diucapkan oleh ibu dan bapaknya.
b. Otonomi versus rasa malu dan ragu (1 sampai 3 tahun)
Selama fase ini An.K merasa malu ketika berkomunikasi dengan orang lain,
termasuk dengan perawat.
27
6. Riwayat Keluarga :
Genogram
Kakek
Nenek
Kakek
Ayah
Nenek
Ibu
Pasien
Keterangan:
: Kakek
: Nenek
: Ayah
: Ibu
: Pasien
: Tinggal serumah
Pasien berusia 2th 28 hr. Saat ini pasien menderita sakit dengan diagnosa medis
GEA. Dalam silsilah keluarga tidak ada yang menderita penyakit keturunan atau
jenis penyakit yang lain. Pasien tinggal serumah dengan kedua orang tuannya.
7. Riwayat Sosial
a. Yang mengasuh: orang tua sendiri
b. Hubungan dengan anggota keluarga: ibu & ayah
c. Hubungan dengan teman sebaya: baik, ketika bertemu dengan teman sebayanya
An.K mau ikut bermain.
d. Pembawaan/tingkah laku secara umum: baik, meski terkadang malu ketika
bertemu dengan orang-orang baru.
e. Kebiasaan bermain: pagi & sore hari
f. Keinginan bermain: cukup baik, hanya bila ia sudah kenal dengan orang itu
g. Lingkungan rumah: baik, dan mendukung proses perkembangan An.K sesuai
dengan usianya
28
8. Kebutuhan Dasar
a. Pola Nutrisi
-
Sebelum Sakit: An.K makan 3x sehari sesuai porsinya
ASI/Formula: sudah tidak menyusu lagi
Berhenti menetek: usia 1minggu
Vitamin: tidak diberikan vitamin tambahan
Makanan yang disukai: semua jenis makanan
Selera makan: baik
Alat makan yang digunakan: piring, sendok, gelas.
Jam makan pagi jam 06.00 WIB, makan siang jam 12.00 WIB, makan
malam jam 18.00 WIB
Masalah makan: tidak ada.
Alergi makanan: tidak ada.
b. Pola tidur
-
Kebiasaan sebelum tidur: bermain bersama ayah dan ibu
Tidur siang jam 11.00 WIB
Tidur malam 20.00 WIB
c. Eliminasi
-
BAB : Frekwensi: sedikit,/waktu: pagi//warna: kuning tengguli/konsistensi:
padat/ tidak ada keluhan waktu BAB.
BAK: Frekwensi: sedikit, jumlah: 200 ml/waktu: pagi dan siang hari, warna:
kuning jernih, konsistensi: jernih, tidak ada keluhan sewaktu BAK.
Toilet training: waktu mulai dilatih: usia 1,5 Th. Tercapai: usia 2 Th.
d. Pola Kebersihan Diri (mandi 2x sehari, gosok gigi pagi & malam hari, cuci
rambut setiap kali mandi, potong kuku seminggu sekali, mata bersih, telinga
bersih tidak ada serumen)
e. Aktifitas Bermain: suka main mobil-mobilan dan robot-robotan.
9. Keadaan Saat Ini
a. Status nutrisi: Jenis makanan: bubur biasa,frekuensi 3x sehari, jumlah satu
porsi, keluhan: sering memuntahkan makanan, kurang nafsu makan
b. Status cairan: Jenis: RL, Kaen3B.
29
c. Eliminasi :
-
BAB : Frekwensi: 4-6x dalam sehari, waktu: tidak tentu, warna: kuning,
konsistensi: encer keluhan: tidak ada.
BAK: Frekwensi: 150 cc, waktu: tidak tentu, warna: kuning jernih,
konsistensi: cair, tidak ada keluhan waktu BAK.
d. Kebiasaan sebelum tidur: ditemani ibu dan diajak berbicara
-
Tidur siang 11.00
Tidur malam 18.30
e. Pola Kebersihan diri (mandi 2x sehari, gosok gigi: tidak, cuci rambut,: tidak,
kuku besih, mata pupil isokor kiri & kanan 3 mm, telinga: bersih)
f. Aktivitas: tidak melakukan aktivitas.
g. Data psikologis : gelisah, takut, sedih, diam.
h. Data Spiritual: i. Data Intelektual: -
10. Pemeriksaan Fisik
a. Pengukuran pertumbuhan : BB= 16,5 Kg
b. Pengukuran tanda vital
Suhu : 36,30C, Diukur di Axila. Nadi: 124 x permenit/reguler, diukur
diradialis.Pernapasan : 23 x permenit reguler, tipe pernapasan perut.
c. Tingkat Kesadaran (kantitatif/kualiatif)
Composmentis, respon verbal : menangis tetapi dapat dihibur, skor: 4.
d. Keadaan umum : pasien tampak sakit ringan karena hanya terpasang infuse.
e. Kulit (Warna: sawo matang, tekstur: kenyal, turgor: elastis, tidak ada lesi)
f. Kepala( Bentuk: simetris, bersihan, rambut berwarna hitam, lurus, & pendek.
g. Mata: cekung, an ikterik, an anemi, pupil isokor.
h. Telinga: simetris, bersih, tidak ada serumen, membram tympani utuh,
memantulkan reflek cahayapolitzer pada saat penyinaran dengan pen light.
i. Hidung: simetris, tidak ada polip, tidak ada serumen, mukosa berwarna
kemerahan
30
j. Mulut/gigi: tidak berbau, mukosa bibir kering, uvula ditengah, tonsil T1 tidak
ada kelainan sepertipalato skisis/ labio palato skisis, gigi bersih & berwarna
putih, tidak ada yang berlubang.
k. Leher/tengkuk: tidak ada tanta-tanda pembengkakan kelenjar tiroid/paratiroid,
tidak terjadi pembesaran kelenjar getah bening.
l. Dada
-
Paru paru: suara napas vesikuler, tidak ada suara napas tambahan
Jantung: iktus cordis teraba debarannya kuat, tidak terjadi pembesaran
jantung, suara jantung: BJ I: lup, BJ II: dup.
m. Abdomen
Bentuk perut simetris, tidak ada lesi, tidak ada nyri tekan, peristaltic usus 12 x
permenit bunyinya keras dan panjang.
n. Genito urinaria
Anus : kemerahan, ada luka lecet, tidak ada hemoroid, fissure, fistula, atau
tanda keganasan.
o. Punggung
Tidak terdapat kelainan bentuk punggung seperti spinabifida.
p. Ekstremitas
Tidak ada pembengkakan pada daerah pretibia,& dorsum pedis.Tidak
mengalami hambatan dalam bergerak.Tidak terjadi clubbing finger pada ujung
jari tangan.
11. Tingkat Perkembangan An. K usia 2 th
a. Kemandirian dan bergaul
b.
Membuka pakain (P)
Menyuapi boneka (P)
Memakai baju (P)
Gosok gigi dengan bantuan (P)
Cuci dan mengeringkan tangan (P)
Motor/gerak halus
-
Menara dari 4 kubus (P)
Menara dari 5 kubus (P)
31
c. Bicara bahasa dan kognitif
-
Menunjuk 2 gambar (P)
Kombinasi kata (P)
Menyebut 1 gambar (P)
Bagian badan (P)
Menunjuk 4 gambar (P)
Bicara sebagian dimengerti (P)
Menyebut 4 gambar (F)
Mengetahui 2 kegiatan (F)
Berbicara semua dimengerti (F)
d. Motor/gerak kasar
-
Menendang bola kedepan (P)
Melompat (P)
Melempar bola tangan keatas (P)
Hasil pemeriksaan DDST: meragukan/ questionable
12. Pemeriksaan Penunjang/Diagnostik
Tangal 18 desember 2013
Pemeriksaan Hematologi
Pemeriksaan
Hasil
Satuan
Hemoglobin
16
Hematokrit
46,7
H%
36,0-46,0
Leukosit
23,8
L ribu/mmk
140,0-440,0
Trombosit
762
H ribu/mmk
140-440
gr%
Nilai normal
12,00-18,00
32
13. Obat-Obatan
Cefixime Syr 2x cth
Lacto B 2x 1
Narfos 2x amp
Analisa Obat
No
Nama Obat
Indikasi
Kontraindikasi
Efek Samping
Implikasi
Keperawatan
Cefixime
untuk pengobatan
Penderita
Shock,
Hati-hati
Syrup
infeksi yang
dengan riwayat
hipersensitivitas terhadap
disebabkan oleh
shock atau
seperti rash,
reaksi
mikroorganisme
hipersensitif
urtikaria,
hipersensitif,
Escherichia coli.
akibat beberapa
eritema.
karena
bahan dari
reaksi-reaksi
sediaan ini.
seperti shock
dapat terjadi.
Lacto B
Pengobatan diare
Tidak ada
Tidak ada
Perhatikan
dan pencegahan
umur pasien
intoleransi
dan berikan
laktosa.
obat
sesuai
dosis
3
Narfoz
Untuk untuk
Jangan
Yang biasanya
Jelaskan
menangani mual
diberikan
terjadi adalah
efeksamping
dan muntah
kepada
sakit kepala,
dari
penderita yang
sensasi
narfoz
hipersensitif
kemerahan atau
kepada
atau alergi
hangat pada
keluarga
terhadap
kepala dan
pasien
Ondansetron.
epigastrium.
supaya
obat
keluarga
pasien tidak
panik.
33
14. Rencana Program Tindakan
Infus RL setelah itu diganti dengan Kaen 3B, PDL, Pemeriksaan Feses Rutin
15. Analisa Data
No.
1
Data
Masalah
DS:
-
Orang
Kekurangan volume
tua
mengatakan
Penyebab
Diare
pasien cairan
anaknya
diare dari kemarin.
DO:
-
Turgor kulit elastik
Wajah pucat
Mukosa bibir kering
Badan lemas
BAB sudah 4x dengan
konsistensi encer.
Bising usus 12x per
menit bunyinya keras
dan panjang.
DS:
-
Orang
Nutrisi kurang dari
tua
mengatakan
pasien
anaknya
muntah dan tidak nafsu
makan
DO:
-
Pasien muntah 2x
Bubur yang diberikan
hanya dimakan sedikit
Pasien diare
kebutuhan tubuh
Muntah, Anoreksia
34
DS: -
Anxietas sedang
Perubahan lingkungan
DS:-
Resiko kerusakan
Ekskresi, lembap
DO:
integritas kulit
DO:
-
Pasien rewel
Menangis terus
Gelisah
Minta digendong
ibunya
Ingin main keluar
Pasien memakai popok
Pasien BAB & BAK
dipopok
Bokong pasien lembab
karena feses yang encer
dan urinyang ada
dalam popok
DS:
-
Orang tua pasien
mengungkapkan
kekhawatirannya
terhadap kondisi
anaknya
DO:
-
Orang tua pasien
terlihat cemas
Orang tua pasien
menanyakan apakah
diare anaknya bisa
segera disembuhkan.
Perubahan koping
keluarga
Krisis situasional
35
B. DIAGNOSA KEPERAWATAN
Tanggal: 18 Desember 2013
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare) ditandai dengan:
DS: Orang tua pasien mengatakan anaknya diare dari kemarin.
DO: Turgor kulit elastik, Wajah pucat, Mukosa bibir kering, Badan lemas, BAB
sudah 4x dengan konsistensi encer, Bising usus 12x per menit bunyinya
keras dan panjang.
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b.d ketidakmampuan
mencerna makanan ditandai dengan:
DS: Orang tua pasien mengatakan anaknya muntah dan tidak nafsu makan
DO: Pasien muntah 2x, Bubur yang diberikan hanya dimakan sedikit, Pasien
diare
3. Ansietas sedang b.d perubahan lingkungan ditandai dengan:
DS: DO: Pasien rewel, Menangis terus, Gelisah, Minta digendong ibunya, Ingin main
keluar
4. Ketidakefektifan koping keluarga b.d krisis situasional
DS: Orang tua pasien mengungkapkan kekhawatirannya terhadap kondisi
anaknya
DO: Orang tua pasien terlihat cemas, Orang tua pasien menanyakan apakah
diare anaknya bisa segera disembuhkan.
5. Resiko kerusakan integritas kulit dengan factor resiko adanya ekskresi bersifat
cair dan kondisi lembab.
Tanda Tangan
Ketut Sanjaya
36
C. PERENCANAAN KEPERAWATAN
Nama Pasien
: An.K
Ruangan
: Galilea III (Anak)
Tanggal
: 18 Desember 2013
Nama Mahasiswa
: Ketut Sanjaya
No
Diagnosa Keperawatan dan Data
Penunjang
Tujuan dan Kriteria
1.
Tgl 18-12-13, Pukul 12.00 WIB
Kekurangan
volume
cairan
Rasional
Tindakan Keperawatan
Tindakan
Tgl 18-12-13, Pukul 12.03 WIB
b.d Setelah
dilakukan
Tgl 18-12-13, Pukul 12.07 Tgl 18-06-11, Pukul 12.10
tindakan WIB
WIB
kehilangan cairan aktif (Diare)
keperawatan selama 1x24 jam, 1. Pantau tanda vital setiap 1. Tanda
ditandai dengan:
diharapkan
DS :
pasien adekuat dengan criteria
volume
cairan
Orang tua pasien mengatakan hasil:
4-6 jam untuk mendeteksi
membantu
demam
mengidentifikasi
2. Lihat membrane mukosa,
Kadar elektrolit sesuai usia
kaji
DO :
Membrane mukosa lembab
pengisian kapiler
Turgor kulit tidak elastic
Turgor kulit elastic
Mukosa bibir kering
Haluaran
Badan lemas
Wajah pucat
anaknya diare dari kemarin.
1ml/Kg/Jam
urin
turgor
3. Pantau
sebesar
vital
kulit
masukan
dan
volume
intravaskuler, dan dapat
manandakan
dan
haluaran cairan anak
4. Berikan sejumlah kecil
minuman jernih
fluktuasi
dapat
adanya
infeksi atau tidak
2. Indicator
sirkulasi
keadekuatan
perifer
hidrasi seluler
dan
37
BAB sudah 4x dengan konsistensi
5. Berikan obat Lacto B 3. Asupan
2x1sachet
encer
-
Bising
usus
12x
per
menit
6. Beri obat Cefixime Syrup
2x cth
bunyinya keras dan panjang
7. Pasang infuse RL 500 ml
30 tetes per menit
dan
cairan
haluaran
menentukan
status hidrasi anak dan
menjadi pedoman dalam
terapi
penggantian
cairan
4. Menurunkan
iritasi
gaster/muntah
untuk
meminimalkan
kehilangan cairan
5. Utuk mengobati diare
6. Untuk
pengobatan
infeksi yang disebabkan
oleh mikroorganisme E.
Coli
7. Menjaga keseimbangan
cairan dan elektrolit
2.
Tgl 18-12-13, Pukul 12.13 WIB
Tgl 18-12-13, Pukul 08.17 WIB
Ketidakseimbangan nutrisi kurang Setelah
dari
kebutuhan
tubuh
dilakukan
Tgl 18-12-13, Pukul 12.20 Tgl 18-12-13, Pukul 12.23
tindakan WIB
WIB
b.d keperawatan selama 1x24 jam, 1. Observasi keadaan pasien, 1. Mual-muntah
ketidakmampuan mencerna makanan diharapkan kebutuhan nutrisi
apakah ada mual muntah
menyebabkan
dapat
tidak
38
ditandai dengan:
pasien terpenuhi dengan criteria
DS :
hasil:
nafsu makan
2. Timbang BB setiap hari
2. Untuk
Orang tua pasien mengatakan -
Berat badan stabil 9,8 Kg 3. Anjurkan pada keluarga
anaknya muntah dan tidak nafsu
15,5 Kg
-
makan
DO :
Ada
untuk
nafsu
makan
atau
Pasien muntah 2x
Bubur
yang
diberikan
hanya
makanan
mengatasi
masalah mual & muntah
memberikan 3. Untuk
sedikit
tapi
sering
Nafsu makan meningkat
mengetahui
apakah ada penurunan
BB atau tidak
Dapat menghabiskan porsi 4. Kolaborasi dengan ahli 4. Agar kebutuhan nutrisi
gizi untuk jenis diet
yang dihidangkan
pasien terpenuhi
5. Beri obat Narfoz 2x amp 5. Untuk mempertahankan
dimakan sedikit
3.
atau tidak nafsu makan
Mukosa bibir kering
sesuai program bila terjadi
Pasien diare
mual, muntah
nutrisi yang adekuat
Tgl 18-12-13, Pukul 12.27 WIB
Tgl 18-12-13, Pukul 12.30 WIB
Ansietas sedang b.d perubahan
Setelah
lingkungan
keperawatan selama 2x24 jam, 1. Gunakan pendekatan yang 1. Tercipta
ditandai dengan :
diharapkan
DS : -
terjadi dengan criteria:
DO :
Pasien
dilakukan
tindakan WIB
kecemasan
tidak
Tgl 18-12-13, Pukul 12.33 Tgl 18-12-13, Pukul 12.37
tidak
menyenangkan
2. Sentuh,
lagi
WIB
peluk,
hubungan
saling percaya
& 2. Untuk
memberi
berbicara dengan pasien
nyaman dan mengurangi
sebanyak mungkin
stres
Pasien rewel
memperlihatkan
Menangis terus
distres fisik atau emosional
Gelisah
pengalihan sensorik yang
pertumbuhan
Minta digendong ibunya
sesuai dengan tingkat dan
perkembangan
tanda
rasa
3. Lakukan
stimulasi
dan 3. Untuk
meningkatkan
dan
yang
39
Ingin main keluar
kondisi
perkembangan
optimal
anak
4. Anjurkan keluarga untuk 4. Agar
pasien
merasa
tetap berada disamping
tidak
sendiri
pasien
mengurangi cemas
dan
CATATAN PERKEMBANGAN
Nama Pasien
: An.K
Ruangan
: Galilea III (Anak)
Diagnosa Medis : GEA
NO
DIAGNOSA
WAKTU
PERKEMBANGAN
TANDA
KEPERAWATAN
1
DX I
Kekurangan
TANGAN
18-12-2013
volume 11.30
I:
-
Menerima
pasien
baru
cairan b.d kehilangan
dari ruang IGD dengan
cairan aktif (diare)
diagnose medis GEA
-
KU:
lemah,
rewel,
mukosa
bibir kering, turgor kulit
elastic
-
Terapi infuse RL 500 ml
30 tetes per menit.
Obat-obatan:
Berikan Lacto B 1x1
sachet
Berikan Cefixime Syr
12.00
1x cth
-
Pemeriksaan
lab
Ket: Negatif
-
TTV:
S: 37,50C
12.30
N: 124x per menit
RR: 24x permenit
40
PDL
41
Memberikan
obat
oral
lacto B 1sachet
Obat sudah diberikan
E:
DS:
orang
tua
pasien
mengatakan anaknyadiare
DO: pasien lemah, rewel,
mukosa bibirkering, turgor
kulit
elastic,
BABdengan
konsistensi encer.
2
DX II
18-12-2013
I:
Ketidakseimbangan
11.30
nutrisi
kurang
kebutuhan
tubuh
dari
Menerima
pasien
baru
dari ruang IGD dengan
b.d
diagnose medis GEA
ketidakmampuan
mencerna makanan
KU:
lemah,
rewel,
mukosa
bibir kering, turgor kulit
elastic
-
Terapi infuse RL 500 ml
30 tetes per menit
Obat-obatan:
Berikan Narfoz 1x
12.00
amp secara I.V
-
TTV:
S: 37,50C
N: 124x per menit
RR: 24x permenit
Memberikan
obat
I.V
Narfoz amp
Obat sudah diberikan
42
12.30
Memberi
minum
dan
makan siang
E:
DS:
orang
tua
pasien
mengatakan anaknya muntah
DO: pasien muntah 2x, pasien
lemah, rewel, mukosa bibir
kering, turgor kulit elastic.
3
DX III
18-12-2013
I:
Ansietas sedang b.d
11.30
perubahan lingkungan
Menerima
pasien
baru
dari ruang IGD dengan
diagnose medis GEA
-
KU:
Kesadaran:
komposmentis,
Pasien
lemah, rewel, menangis
terus, minta digendong
ibunya, ingin main keluar.
11.50
Melakukan
komunikasi
terapeutik terhadap pasien
sesuai
tahap
perkembangannya
-
Melakukan
kepada
pendekatan
pasien
dengan
cara yang menyenangkan
E:
DS: 12.00
DO: pasien masih rewel, dan
menangis
ketika
menghampirinya,
perawat
pasien
digendong sama ibunya.
43
DX I
Kekurangan
19-12-2013
volume 14.00
S:
orang
tua
pasien
mengatakan anaknya masih
cairan b.d kehilangan
diare
cairan aktif (diare)
O:
BAB
2x
dengan
konsistensi encer
A: masalah belum teratasi
P: lanjutkan intervensi;
- Pantau masukan dan
haluaran cairan anak
- Berikan obat Lacto B
1x1sachet
- Beri
obat
Cefixime
Syrup 1x cth
I:
14.00
Mengobservasi
sedang,
KU:
Kesadaran:
composmentis, tangan kiri
terpasang infuse, infuse
14.15
mengalir dengan lancar.
-
Mengukur TTV:
S: 370C
N: 120x permenit
RR: 20x permenit
Balance cairan
CM= 750 cc
CK= 300 cc
15.30
BC= + 450 cc
-
18.00
Memandikan
pasien
ditempat tidur
-
Memberi obat oral
Lacto B 1sachet
Obat sudah diberikan
44
20.00
Cefixime Syr cth
Obat sudah diberikan
E:
DS:
orang
tua
pasien
mengatakan anaknya masih
diare
DO: pasien masih lemah,
rewel, mukosa bibir kering,
turgor kulit elastic, BAB
dengan konsistensi encer.
5
DX II
19-12-2013
S:
Ketidakseimbangan
14.00
mengatakan anaknya masih
nutrisi
kurang
kebutuhan
tubuh
dari
orang
tua
pasien
muntah
b.d
O: pasien muntah 2x
ketidakmampuan
A: masalah belum teratasi
mencerna makanan
P: lanjutkan intervensi;
- Observasi
pasien,
keadaan
apakah
ada
mual, muntah, atau
tidak nafsu makan
- Timbang BB setiap hari
- Berikan
obat
I.V
Narfoz 1x amp
- Anjurkan
pada
keluarga
untuk
memberikan makanan
sedikit tapi sering
- Kolaborasi dengan ahli
gizi untuk jenis diet
I:
14.10
Mengobservasi
sedang,
KU:
Kesadaran:
45
composmentis, tangan kiri
terpasang infuse. infuse
mengalir dengan lancar.
14.15
Mengukur TTV:
S: 370C
N: 120x permenit,
RR: 20x permenit,
15.30
Memandikan
pasien
ditempat tidur
18.00
Memberi obat I.V Narfoz
amp
Obat sudah diberikan
19.00
20.00
Menghidangkan makanan
untuk pasien
20.15
Mengganti infus
E:
DS:
orang
tua
pasien
mengatakan anaknya masih
muntah
DO: pasien muntah 2x, pasien
lemah, rewel, mukosa bibir
kering, turgor kulit elastic
6
DX III
19-12-2013
S: -
Ansietas sedang b.d
14.00
O: pasien masih takut dengan
perubahan lingkungan
perawat
A: masalah belum teratasi
14.30
P: lanjutkan intervensi
Gunakan
pendekatan
yang menyenangkan
Sentuh,
berbicara
peluk,
&
dengan
46
pasien
sebanyak
mungkin
Lakukan stimulasi dan
pengalihan
sensorik
yang sesuai dengan
tingkat dan kondisi
perkembangan anak
Anjurkan
untuk
keluarga
tetap
berada
disamping pasien
15.00
I:
-
Pasien masih takut saat
didekati perawat
Perawat tetap melakukan
pedekatan terhadap pasien
E:
15.30
DS:DO: pasien minta digendong
ibunya
saat
ada
perawat,
pasien tidak mau jauh dari
ibunya
7
DX I
Kekurangan
20-12-2013
volume 21.00
S:
orang
tua
pasien
mengatakan anaknya sudah
cairan b.d kehilangan
tidak diare.
cairan aktif (diare)
O:
BAB
1x
dengan
konsistensi padat
A: masalah teratasi
P: lanjutkan intervensi;
- Pantau masukan dan
haluaran cairan anak
- Berikan obat Lacto B
1sachet
47
- Beri
obat
Cefixime
Syrup cth
I:
21.15
Mengobservasi
sedang,
KU:
kesadaran:
composmentis, tangan kiri
masih terpasang infus
21.30
- Mengganti infuse
24.00
- Menghitung
balance
cairan
CM= 600 cc
CK= 300 cc
BC= + 300 cc
E:
02.30
DS:
orang
tua
pasien
mengatakan anaknya sudah
tidak diare
DO: pasien tidur nyenyak,
BAB pasien konsistensinya
padat.
8
DX II
20-12-2013
S:
Ketidakseimbangan
21.00
mengatakan anaknya sudah
nutrisi
kurang
kebutuhan
tubuh
dari
b.d
orang
tua
pasien
tidak muntah.
O: pasien tidak muntah
ketidakmampuan
A: masalah teratasi
mencerna makanan
P: lanjutkan intervensi;
- Timbang BB
- Berikan
obat
I.V
Narfoz 1x amp
- Anjurkan pada
keluarga untuk
memberikan makanan
48
sedikit tapi sering
- Kolaborasi dengan ahli
gizi untuk tambahan
makanan
yang
mengandung
tinggi
karbohidrat & tinggi
protein
I:
21.15
Mengobservasi
sedang,
KU:
kesadaran:
composmentis, tangan kiri
masih terpasang infus
21.30
Mengganti infuse
24.00
Memberi obat I.V Narfoz
amp
Obat sudah diberikan
02.30
E:
DS:
orang
tua
pasien
mengatakan anaknya sudah
tidak muntah dan ada nafsu
makan
DO: pasien tidur nyenyak,
pasien tidak Muntah
9
DX III
20-12-2013
S:-
Ansietas sedang b.d
21.00
O: Pasien sudah tidak takut
perubahan lingkungan
lagi ketikadidekati perawat,
pasien
sudah
ngobrol.
A: Masalah teratasi
P: Stop intervensi
maudiajak
49
21.10
I:
-
Melakukan
komunikasi
yang baik dengan pasien
21.30
E:
DS:DO:
pasien
mau
berkomunikasi
dengan
perawat, pasien sudah tidak
takut dengan perawat.
10
DX I
Kekurangan
21-12-2013
volume 06.00
S:
orang
tua
pasien
mengatakan anaknya sudah
cairan b.d kehilangan
tidak lagi diare
cairan aktif (diare)
O: BAB 1x dengan
konsistensi padat
A: masalah teratasi
P: Rencana pulang
I:
06.10
Mengobservasi
sedang,
KU:
kesadaran:
composmentis,
masih
terpasang infuse dilengan
kiri,
infuse
mengalir
dengan lancar.
06.15
Mengukur TTV:
S: 370C
N: 120x permenit
RR: 20x permenit,
06.20
Mengukur balance cairan
CM= 500 cc
CK= 120 cc
BC= + 380 cc
50
06.30
Memandikan
pasien
ditempat tidur
06.40
E:
DS:
orang
tua
pasien
mengatakan anaknya sudah
sehat
DO: anak bermain dengan
orang
tuanya,
Kebutuhan
cairan pasien terpenuhi.
11
DX II
21-12-2013
S:
Ketidakseimbangan
06.00
mengatakan anaknya sudah
nutrisi
kurang
kebutuhan
tubuh
dari
orang
tua
pasien
tidak lagi muntah
b.d
O: pasien tidak muntah
ketidakmampuan
A: masalah teratasi
mencerna makanan
P: Rencana pulang
06.10
I:
-
Mengobservasi
sedang,
KU:
kesadaran:
composmentis,
masih
terpasang infuse dilengan
kiri,
06.15
infuse
mengalir
dengan lancar.
-
Mengukur TTV:
S: 370C
N: 120x permenit,
06.20
RR: 20x permenit,
-
06.30
Memandikan
pasien
ditempat tidur
-
Menghidangkan makanan
51
06.40
E:
DS:
orang
tua
pasien
mengatakan anaknya sudah
sehat dan nafsu makannya
baik
DO: anak bermain dengan
orang
tuanya.
kebutuhan
nutrisi anak terpenuhi.
52
BAB III
PEMBAHASAN
Dalam bab ini menguraikan tentang perbandingan antara teori dengan kasus dari setiap
proses keperawatan yang dilakukan kemudian dianalisis oleh penulis. Praktikum klinik
yang diadakan tanggal 16 - 21 Desember 2013, penulis mendapatkan kasus GEA pada
An. K sebagai pasein diruang galilea 3 RS Bethesda Yogyakarta. Dalam kasus ini
penulis melakukan asuhan keperawatan pada klien dengan mengunakan tahap-tahap
proses keperawatan.
A. Pengkajian
Langkah-langkah pengakajian dilakukan untuk mencegah masalah keperawatan
yang terjadi pada klien.Penulis telah melakukan pengkajian dengan menggunakan
beberapa metode yaitu observasi, wawancara dan studi dokumentasi.
Manifestasi klinis pada pasien dengan GEA adalah
-
Diare.
Muntah.
Demam.
Nyeri Abdomen
Membran mukosa mulut dan bibir kering
Fontanel Cekung.
Lemah.
Kehilangan berat badan
Tidak nafsu makan
Pucat
Sedangkan saat dilakukan pengkajian pada tanggal 18 Des 2013 pada An. K
ditemukan data senjang yaitu; diare, muntah, lemah, pucat, tidak nafsu makan.
B. Diagnosa keperawatan
Dalam penyusunan disesuaikan dengan masalah yang sewaktu dilakukan
pengkajian,
karena
diagnosa
keperawatan
merupakan
keputusan
perawat
53
menganalisa data dan merumuskan respon klien terhadap masalah kesehatan, baik
masalah potensial maupun actual.
Diagnosa mungkin muncul pada GEA adalah
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare)
2. Ketidakseimbangan
nutrisi
kurang
dari
kebutuhan
tubuh
b.d
ketidakmampuan mencerna makanan
3. Ansietas b.d perubahan lingkungan
4. Ketidakefektifan koping keluarga b.d krisis situasional
5. Resiko kerusakan integritas kulit dengan factor resiko adanya ekskresi
bersifat cair dan kondisi lembab
Sedangkan dalam asuhan keperawatan pada klien An. K dengan GEA pada
tanggal 18 Desember 2013 21 Desember 2013 diruang galilea 3 RS Bethesda
Yogyakarta didapatkan 3 diagnosa keperawatan antara lain:
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare)
2. Ketidakseimbangan
nutrisi
kurang
dari
kebutuhan
tubuh
b.d
ketidakmampuan mencerna makanan
3. Ansietas b.d perubahan lingkungan
C. Rencana keperawatan
Dilakukan penulisan perencanaan dengan menyesuaikan teori NANDA 20122014. Semua tindakan yang terdapat dalam 3 diagnosa sudah di tuliskan dalam
NCP dan dapat terlaksana dengan baik.
D. Pelaksanaan
Implementasi dilakukan selama tiga hari karena pasien beserta keluarga sudah
diperbolehkan untuk pulang.Pelaksanaan asuhan keperawatan pada kasus sesuai
dengan teori yang ada.
E. Evaluasi
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare) sudah teratasi
karena pasien sudah tidak lagi mengalami dehidrasi.
54
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b.d ketidakmampuan
mencerna makanan teratasi sebagian karena BB pasien belum kembali normal,
tetapi pasien sudah tidak muntah lagi dan ada nafsu makan.
3. Ansietas b.d perubahan lingkungan sudahteratasi karena pasien sudah tidak
takut lagi dengan perawat dan mau berkomunikasi dengan perawat
F. Dokumentasi
Dokumentasi adalah suatu dokumen yang berisi data lengkap, nyata dan tercatat
bukan hanya tentang tingkat kesakitan klien tetapi juga jenis dan kualitas pelayanan
kesehatan yang diberikan (Fisbach, 1991).Dokumentasi keperawatan dilakukan
secara sistematis
dalam
suatu format
yang telah disetujui
dan dapat
dipertanggungjawabkan.
Dokumentasi terhadap asuhan keperawatan yang diberikan kepada An.
dilakukan setiap kali selesai melakukan proses keperawatan mulai dari data
pengkajian, diagnosa keperawatan, perencanaan, implemantasi, dan evaluasi.
Dalam pelaksanaannya dilakukan pada format yang telah disediakan dari institusi
pendidikan maupun pada catatan perawat pada buku status diruangan yang
dilakukan dengan prinsip dokumentasi yaitu :
1. Tanda tangan dan nama penulis
2. Hari, tanggal, jam pada saat melakukan tindakan keperawatan
3. Jika ada penulisan yang salah dicoret dan di tandatangani oleh penulis yang
melakukan tindakan
G. Faktor pendukung dan faktor penghambat
1. Faktor pendukung dalam penyusunan laporan ini adalah adanya kerjasama
perawat ruangan, alat-alat yang memadai dalam penulis melakukan asuhan
keperawatan, studi dokumentasi yang lengkap dan kerjasama dari klien.
2. Faktor penghambat dalam penyusunan laporan ini adalah keterbatasan waktu
yang dimiliki penulis dalam melakukan asuhan keperawatan karena kasus baru
diberikan setelah dinas hari ke-3 ini dikarenakan ada banyak teman
yang
praktik disana dan mempunyai kasus kelolaan tetapi jumlah pasiennya hanya
sedikit.
55
BAB IV
PENUTUP
A. Kesimpulan
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare) diangkat sebagai
diagnosa karena pasien mengalami dehidrasi
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b.d ketidakmampuan
mencerna makanan diangkat sebagai diagnosa karena terjadi mual muntah pada
pasien dan adanya penurunan berat badan
3. Ansietas sedang b.d perubahan lingkungan diangkat sebagai diagnosa karena pasien
takut berada dilingkungan yang baru serta takut dengan perawatnya.
Setelah dilakukan tindakan keperawatan selama 3 hari adapun hasil yang diperoleh
yaitu:
1. Kekurangan volume cairan b.d kehilangan cairan aktif (diare) sudah teratasi karena
pasien sudah tidak lagi mengalami dehidrasi.
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b.d ketidakmampuan
mencerna makanan teratasi sebagian karena BB pasien belum kembali normal,
tetapi pasien sudah tidak muntah lagi dan ada nafsu makan.
3. Ansietas sedang b.d perubahan lingkungan sudah teratasi karena pasien sudah tidak
takut lagi dengan perawat dan mau berkomunikasi dengan perawat.
B. Saran
1. STIKES Bethesda
Melanjutkan kegiatan dan pertahankan kualitas pengajaran pada mahasiswa.
2. Ruang Galilea 3 RS Bethesda Yogyakarta
Pertahankan kualitas pelayanan dan kualitas tenaga keperawatan.
56
DAFTAR PUSTAKA
Brunner dan Sudarth.( 2002 ). Buku ajar keperawatan Medikal Bedah. Jakarta: EGC
Carpenito, Lindya.J. (2001). Patofisiologi. Jakarta: EGC
Doenges, Marilyn. E. (2000).Rencana Asuhan Keperawatan. Jakarta: EGC
Nursalam.(2001). Proses dan Dokumentasi Keperawatan.Jakarta: Salemba Medika
Price Anderson dkk.(1997). Konsep Klinis Proses-proses penyakit. Jakarta: EGC
Speer, Morgan Kathbleen. (2007). Rencana Asuhan Keperawatan Pediatrik Dengan
Clicical Phatway.Edisi 3. Jakarta: EGC
Tjokronegoro Arjatmo dkk.(2001). Ilmu Penyakit Dalam. Jakarta: FKUI
Wong, Donna L. (2008). Buku Ajar Keperawatan Pediatric.Edisi 6. Jakarta: EGC
Wong, Donna.L. (2003). Pedoman Klinis Keperawatan Anak. Jakarta: EGC
Anda mungkin juga menyukai
- SP 1 HalusinasiDokumen3 halamanSP 1 HalusinasiHenny HariyatiBelum ada peringkat
- Askep IsosDokumen14 halamanAskep IsosLianda KimakBelum ada peringkat
- Resume Poli Umum HipertensiDokumen8 halamanResume Poli Umum HipertensiXaverius DjeanBelum ada peringkat
- ASKEPDokumen11 halamanASKEPAyu Ryas PrihatiniBelum ada peringkat
- Askep GastroenteritisDokumen18 halamanAskep GastroenteritisTri LestariBelum ada peringkat
- LP Febris Pada AnakDokumen17 halamanLP Febris Pada AnakArifBelum ada peringkat
- Sap DHF AnakDokumen13 halamanSap DHF AnakMahfud IklanBelum ada peringkat
- Askep Nifas Post SC - Ni Wayan Widiana Sari - 209015085Dokumen21 halamanAskep Nifas Post SC - Ni Wayan Widiana Sari - 209015085sinta aprilliaBelum ada peringkat
- Askep KolelitiasisDokumen28 halamanAskep KolelitiasisanchaBelum ada peringkat
- INTERVENSIDokumen4 halamanINTERVENSIKikyAbdillah LadikuBelum ada peringkat
- Askep GEADokumen26 halamanAskep GEAIna SimbayuBelum ada peringkat
- Askep DisentriDokumen4 halamanAskep DisentriRini MasturaBelum ada peringkat
- RESUME POLI UROLOGI, Batu GinjalDokumen6 halamanRESUME POLI UROLOGI, Batu GinjalJhonatan Hilkia A.SBelum ada peringkat
- HARTIKA, S.Kep (21907068) Askep Anak GEADokumen34 halamanHARTIKA, S.Kep (21907068) Askep Anak GEAFitri AdiBelum ada peringkat
- SP PKDokumen12 halamanSP PKMas Agung SantosoBelum ada peringkat
- Pengkajian PQRSTDokumen1 halamanPengkajian PQRSTRizka Mayang SarieBelum ada peringkat
- TEORI PENYAKIT LAMBUNGDokumen16 halamanTEORI PENYAKIT LAMBUNGmeryBelum ada peringkat
- RESUME KEPERAWATAN GAWAT DARURAT VertigoDokumen4 halamanRESUME KEPERAWATAN GAWAT DARURAT VertigoRis andariBelum ada peringkat
- ASKEP KASUS Cairan Dan ElektrolitDokumen12 halamanASKEP KASUS Cairan Dan ElektrolitAyu RahmadhaniBelum ada peringkat
- Asuhan Keperawatan Tn.O dengan Gangguan Persepsi SensoriDokumen9 halamanAsuhan Keperawatan Tn.O dengan Gangguan Persepsi SensoriChikaBelum ada peringkat
- Format Pengkajian TB ParuDokumen37 halamanFormat Pengkajian TB ParuArnol Ansen0% (1)
- Laporan PendahuluanDokumen34 halamanLaporan PendahuluanMADEDESIMARIANIBelum ada peringkat
- Askep Maternitas DiahDokumen30 halamanAskep Maternitas DiahDiah WulandariBelum ada peringkat
- Asuhan Keperawatan Pada TN.M Dengan PeritonitisDokumen20 halamanAsuhan Keperawatan Pada TN.M Dengan PeritonitisAswar AnasBelum ada peringkat
- Asuhan keperawatan klien dengan GEADokumen18 halamanAsuhan keperawatan klien dengan GEASYARIFAHNAZIFAHBelum ada peringkat
- Kelompok 3 Asuhan Keperawatan Vulnus CombustioDokumen35 halamanKelompok 3 Asuhan Keperawatan Vulnus CombustioAliyanifitri 120% (1)
- JUDULDokumen84 halamanJUDULRidwan SodiqBelum ada peringkat
- ASKEP DIARE - Ida Ayu Tisna Emi Payanti - 2014901108Dokumen39 halamanASKEP DIARE - Ida Ayu Tisna Emi Payanti - 2014901108IdaayutisnaBelum ada peringkat
- LP HisprungDokumen23 halamanLP HisprungAgung PermanaBelum ada peringkat
- Tugas Melur Resume Di IgdDokumen10 halamanTugas Melur Resume Di Igdwasirin wasirinBelum ada peringkat
- BPH MANAJEMENDokumen27 halamanBPH MANAJEMENMega MeilinaBelum ada peringkat
- Dialog Harga Diri RendahDokumen4 halamanDialog Harga Diri Rendahdanik sri maharaniBelum ada peringkat
- VULNUS LASERATUMDokumen23 halamanVULNUS LASERATUMYoga Rosi SusantoBelum ada peringkat
- Resume VertigoDokumen2 halamanResume Vertigoaldi riantoBelum ada peringkat
- LUKA RUSAKDokumen12 halamanLUKA RUSAKRoby KristianBelum ada peringkat
- ASUHANKEPERAWATANDokumen41 halamanASUHANKEPERAWATANditamandaBelum ada peringkat
- LP + Askep BPH - Afni Nahdhiya D - 21-005 - D3Dokumen63 halamanLP + Askep BPH - Afni Nahdhiya D - 21-005 - D3Afni Nahdhiya DamayantiBelum ada peringkat
- FebrisDokumen1 halamanFebrisBening AfriBelum ada peringkat
- Askep ApenditisDokumen45 halamanAskep ApenditisSucia Fha'aristaBelum ada peringkat
- Askep Ibu Hamil Trimester 3 FixDokumen28 halamanAskep Ibu Hamil Trimester 3 FixEtho Los BlanCosBelum ada peringkat
- LP Thypus Abdominalis.Dokumen13 halamanLP Thypus Abdominalis.dianBelum ada peringkat
- BRONKOPNEUMONIADokumen25 halamanBRONKOPNEUMONIAsafirotul izzaBelum ada peringkat
- Askep PostNatalDokumen15 halamanAskep PostNatalEndang kartasariBelum ada peringkat
- Luka Terbuka dan Nyeri Pasien KecelakaanDokumen4 halamanLuka Terbuka dan Nyeri Pasien Kecelakaanramna gustianaBelum ada peringkat
- PEMERIKSAAN PENUNJAGAN GASTROENTERITISDokumen2 halamanPEMERIKSAAN PENUNJAGAN GASTROENTERITISAsnan Azis FatoniBelum ada peringkat
- GEA PENYULUHANDokumen12 halamanGEA PENYULUHANBagus AdityaBelum ada peringkat
- LK Anak Diare MarisaDokumen23 halamanLK Anak Diare MarisaNorma YuliastutyBelum ada peringkat
- Asuhan Keperawatan Ibu Hamil 37 MingguDokumen33 halamanAsuhan Keperawatan Ibu Hamil 37 MingguAzunka RamadhanBelum ada peringkat
- Askep Gea AnakDokumen41 halamanAskep Gea AnakSilfa SilfaBelum ada peringkat
- DOKUMENDokumen92 halamanDOKUMENFahrul RoziBelum ada peringkat
- Askep Post PartumDokumen12 halamanAskep Post PartumRia riaBelum ada peringkat
- Pengkajian Fisik GerontikDokumen24 halamanPengkajian Fisik Gerontikdevyan22Belum ada peringkat
- LAPORAN MEDIS APPENDISITISDokumen33 halamanLAPORAN MEDIS APPENDISITISElly wuri handayaniBelum ada peringkat
- Asuhan Keperawatan Dengan Diabetes Melitus Tipe 2 Ni Putu Arista Nim 209012423 PDFDokumen29 halamanAsuhan Keperawatan Dengan Diabetes Melitus Tipe 2 Ni Putu Arista Nim 209012423 PDFNi Putu aristaBelum ada peringkat
- Plasenta Previa Asuhan KeperawatanDokumen4 halamanPlasenta Previa Asuhan KeperawatanVia YuliaBelum ada peringkat
- Skenario DM Perawatan Kaki - KEL 8Dokumen9 halamanSkenario DM Perawatan Kaki - KEL 8Isti agustin100% (1)
- Komplikasi DiareDokumen2 halamanKomplikasi DiareorlandoBelum ada peringkat
- Laporan PendahuluanDokumen24 halamanLaporan PendahuluanSyarif AlyaBelum ada peringkat
- Anatomi Dan Fisiologi Sistem PencernaanDokumen11 halamanAnatomi Dan Fisiologi Sistem PencernaanNurmin HusenBelum ada peringkat
- GEDokumen24 halamanGENovia AstutiBelum ada peringkat
- BAB I PENDAHULUAN - Edited152013Dokumen9 halamanBAB I PENDAHULUAN - Edited152013Indra SaputraBelum ada peringkat
- UNIT OPERASIDokumen15 halamanUNIT OPERASIIndra SaputraBelum ada peringkat
- Ronde KeperawatanDokumen9 halamanRonde KeperawatanIndra SaputraBelum ada peringkat
- Cover Bab VIIIDokumen15 halamanCover Bab VIIIIndra SaputraBelum ada peringkat
- Tidak Ada Kesuksesan Yang Bisa Dicapai Seperti Membalikkan Telapak TanganDokumen2 halamanTidak Ada Kesuksesan Yang Bisa Dicapai Seperti Membalikkan Telapak TanganIndra SaputraBelum ada peringkat
- Bagus Buat PenkesDokumen15 halamanBagus Buat PenkesIndra SaputraBelum ada peringkat
- SAP DM Kelompok 4Dokumen5 halamanSAP DM Kelompok 4Indra SaputraBelum ada peringkat
- Gagal Ginjal KronikDokumen28 halamanGagal Ginjal KronikIndra SaputraBelum ada peringkat
- LP BBLR IndraDokumen14 halamanLP BBLR IndraIndra SaputraBelum ada peringkat
- Askep Atrium Fibrilasi TAMBAHANDokumen7 halamanAskep Atrium Fibrilasi TAMBAHANIndra SaputraBelum ada peringkat
- Askep Gagal Ginjal KronikDokumen10 halamanAskep Gagal Ginjal KronikOksisoviana BineyBelum ada peringkat
- 4.1 Cover CKBDokumen3 halaman4.1 Cover CKBIndra SaputraBelum ada peringkat
- CITICOLINE OGB HJDokumen45 halamanCITICOLINE OGB HJIndra Saputra100% (1)
- Makalah Atrium FibrilasiDokumen17 halamanMakalah Atrium FibrilasiIndra SaputraBelum ada peringkat
- FIBRILASI ATRIUMDokumen18 halamanFIBRILASI ATRIUMveronicaBelum ada peringkat
- Makalah Atrium FibrilasiDokumen17 halamanMakalah Atrium FibrilasiIndra SaputraBelum ada peringkat
- Pathway SDH FDokumen1 halamanPathway SDH FIga Siie ChabbyBelum ada peringkat
- 6.2 Hemoroid R.D 35 - 42Dokumen49 halaman6.2 Hemoroid R.D 35 - 42Indra SaputraBelum ada peringkat
- 4.2 CKB OkDokumen38 halaman4.2 CKB OkIndra SaputraBelum ada peringkat
- Lirik Lagu SamsonsDokumen1 halamanLirik Lagu SamsonsIndra SaputraBelum ada peringkat
- Angka Kematian Bayi Di Indonesia Masih TinggiDokumen5 halamanAngka Kematian Bayi Di Indonesia Masih TinggiIndra SaputraBelum ada peringkat
- 8.2 Askep AIHADokumen59 halaman8.2 Askep AIHAIndra SaputraBelum ada peringkat
- Kau begitu sempurnaDokumen1 halamanKau begitu sempurnaMuhammad ZakiBelum ada peringkat
- Praktikum EndNoteDokumen33 halamanPraktikum EndNoteIndra SaputraBelum ada peringkat
- Surat Studi AwalDokumen1 halamanSurat Studi AwalIndra SaputraBelum ada peringkat
- Lembar KonsultasiDokumen2 halamanLembar KonsultasiIndra SaputraBelum ada peringkat
- Syok SeptikDokumen23 halamanSyok SeptikIndra SaputraBelum ada peringkat
- PEDULI ANAKDokumen8 halamanPEDULI ANAKIndra SaputraBelum ada peringkat
- Tugas KomunitasDokumen5 halamanTugas KomunitasIndra SaputraBelum ada peringkat