Cerclaje uterino protocolo
Diunggah oleh
Juanca Leon MataDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Cerclaje uterino protocolo
Diunggah oleh
Juanca Leon MataHak Cipta:
Format Tersedia
PROTOCOLO: Cerclaje uterino
PROTOCOLO:
Cerclaje uterino
Unitat de Prematuritat
Servei de Medicina Maternofetal
Hospital Clnic | Hospital Sant Joan de Du | Universitat de Barcelona.
1. INTRODUCCIN
El cerclaje uterino tiene sus indicaciones en la prevencin y tratamiento de la incompetencia cervical.
La incompetencia o insuficiencia cervical representa un 10% de las causas de parto pretrmino y est
asociada a una morbimortalidad neonatal significativa(1).
Las modificaciones cervicales en el segundo trimestre de gestacin son causa de parto prematuro y
pueden deberse a:
1) Incompetencia cervical.
2) Prdida de tejido conectivo tras una ciruga cervical (conizacin, traquelectoma).
3) Defectos congnitos como la hipoplasia cervical tras exposicin a dietilestilbestrol.
4) Infeccin intraamnitica subclnica. Hasta un 51.5% de las pacientes con clnica compatible
con incompetencia cervical enmascaran un cuadro de infeccin intraamnitica subclnica.
Diferenciamos tres tipos de cerclaje:
1. El cerclaje se considera profilctico o electivo o primario cuando se realiza de forma electiva
por historia previa de incompetencia cervical antes de evidenciar cambios en el crvix y
generalmente suele realizarse entre las 13 y 16 semanas de gestacin.
2. El cerclaje teraputico o secundario es el que se realiza tras la deteccin de modificaciones
en el crvix antes de las 26 semanas de gestacin. Se realiza en pacientes con un riesgo
potencial de parto pretrmino seguidas en la Unidad de Prematuridad.
3.
El cerclaje terciario o de emergencia es el que se realiza en pacientes que presentan
exposicin de las membranas amniticas visibles a travs del orificio cervical externo o en
vagina(2).
2. CLNICA DE INCOMPETENCIA CERVICAL
(1) Clnica de presin plvica y
(2) dilatacin cervical 2 cm.
(3) En ausencia de contracciones regulares uterinas.
(4) Independientemente de la presencia o no de bolsa amnitica en vagina.
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
1/8
PROTOCOLO: Cerclaje uterino
3. INDICACIONES DEL CERCLAJE
1.- CERCLAJE PROFILCTICO O ELECTIVO (13-16 semanas)
nicamente se ha demostrado la eficacia del cerclaje profilctico en:
1)
Pacientes con historia de tres o ms prdidas fetales en el segundo o inicios del tercer
trimestre en el contexto de cuadros clnicos compatibles con incompetencia cervical.
2)
Aunque no existe evidencia en este punto, indicaremos un cerclaje electivo tambin en
aquellas pacientes que presenten dos prdidas fetales en el segundo o inicios del tercer
trimestre documentadas como sugestivas de incompetencia cervical.
3)
Cabe considerarse en pacientes que presentan una prdida fetal en el segundo o inicio
del tercer trimestre despus de una conizacin.
NO existe evidencia cientfica que demuestre que sea til el cerclaje profilctico:
a) en poblacin de bajo riesgo,
b) en gestaciones mltiples,
c) en mujeres con crvix corto (15 mm) sin historia de parto pretrmino anterior,
d) en pacientes con historia de una o dos prdidas fetales y en aquellas con evidencia de
otras causas de parto prematuro(2, 3).
2.- CERCLAJE TERAPUTICO O SECUNDARIO (26 semanas).
El cerclaje teraputico o secundario est indicado en caso de pacientes con riesgo potencial de parto
pretrmino:
1) pacientes con historia de una o dos prdidas fetales o aquellas con evidencia de otras
causas de parto prematuro en las que se evidencia durante el seguimiento obsttrico un
acortamiento progresivo de la longitud cervical <25 mm de manera persistente, antes de la
semana 26.
La progesterona debe ser utilizada como primera lnea de actuacin previamente a la colocacin
del cerclaje (ver protocolo Manejo de la paciente con riesgo de parto pretrmino)(4, 5).
3.- CERCLAJE TERCIARIO O DE EMERGENCIA (26 semanas).
1) El cerclaje terciario est indicado en pacientes con membranas visibles a travs de orificio
cervical externo o en vagina. El cerclaje ha demostrado ser ms efectivo que la conducta
expectante con reposo y tocolticos(6).
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
2/8
PROTOCOLO: Cerclaje uterino
4. MANEJO CLNICO
MANEJO ANTES DEL CERCLAJE UTERINO
1.- Pacientes con indicacin de cerclaje profilctico o de cerclaje teraputico
1.- Analtica con hemograma, PCR y coagulacin y visita preanestsica.
2.-Cultivos endocervicales, tincin de Gram vaginal para el diagnstico de vaginosis
bacteriana (criterios Nugent) y urinocultivo entre 5-7 dias previo al cerclaje.
3.- Indometacina 100 mg via rectal preprocedimiento. El tratamiento se prorrogar hasta 24
h postcerclaje (50mg/6h va oral).
4.- Profilaxis antibitica con cefoxitina 2g monodosis (o similar) previo al cerclaje. Si los
cultivos son positivos, se administrar el antibitico adecuado segn antibiograma especfico
durante 5 das y la va de administracin ser oral/endovenosa(3).
2.- Pacientes con indicacin de cerclaje terciario
Segn datos propios de nuestra casustica (perodo 2001-2008, n=23) la supervivencia neonatal tras
un cerclaje en caliente es del 80% con un porcentaje de prematuridad no despreciable:
Parto< 28 semanas: 52.2%;
Parto 28 - <32 semanas: 13.0%;
Parto 32 - <37 semanas: 13.0%;
Parto 37 semanas: 21.8%.
Antes de indicar este tipo de cerclaje, se requiere un perodo de observacin de 12-24h para excluir el
parto instaurado, el desprendimiento de placenta o la corioamnionitis clnica.
Tras haber informado previamente a la paciente sobre supervivencia y prematuridad asociada y
haber firmado el consentimiento informado, cursaremos:
1.- Hemograma sanguneo y PCR al ingreso. Controles seriados cada 24 h salvo cambios
clnicos que obliguen a uma monitorizacin ms estricta.
2.- Cultivos endocervicales, tincin de Gram vaginal y urinocultivo al ingreso.
3.- Valoracin ecogrfica de la longitud cervical al ingreso.
4.- Amniocentesis previa al procedimiento y, siempre que sea posible, antes de iniciar el
tratamiento antibitico. Identificamos 3 grupos de pacientes:
4.1. Gestantes con AMNIOCENTESIS NEGATIVA (glucosa normal, ausencia de grmenes en
la tincin de Gram): se proceder generalmente a la realizacin de cerclaje a las 1224 h del ingreso.
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
3/8
PROTOCOLO: Cerclaje uterino
4.2. Gestantes con diagnstico de INFECCIN INTRAAMNITICA SUBCLNICA:
DIAGNSTICO BIOQUMICO DE INFECCIN INTRAAMNITICA SUBCLNICA:
(1) glucosa lquido amnitico < 5 mg/dl y
(2) Tincin de Gram con visualizacin de grmenes
El
diagnstico
de
infeccin
intraamnitica
subclnica
se
considera
una
contraindicacin para realizar el cerclaje y en estos casos se adoptar una conducta
conservadora:
(1) antibioterapia de amplio espectro (ampicilina 2g/6h ev +gentamicina 80
mg/8h ev + azitromicina 1 g vo monodosis)
(2) reposo hospitalario,
(3) SIN tocolticos.
La infeccin intraamnitica subclnica NO ser indicacin de finalizacin inmediata de
la gestacin sino que se esperar al cultivo de lquido amnitico y se individualizar la
conducta a seguir en funcin del grmen responsable de la infeccin intraamnitica,
su virulencia, la edad gestacional y el estado clnico-analtico materno.
4.3. Gestantes con CLNICA DE CORIOAMNIONITIS: se finalizar la gestacin bajo
cobertura antibitica de amplio espectro (ampicilina 2g/6h ev +gentamicina 80 mg/8h ev
+ azitromicina 1 g vo monodosis). En el caso concreto de haber recibido previamente
tratamiento antimicrobiano con gentamicina 80 mg/8h se sustituir sta por cefoxitina
2g/8 h ev.
DIAGNSTICO DE CORIOAMNIONITIS CLNICA (segn criterios propuestos por Gibbs)
1) Temperatura materna >37.8C y dos o ms de los siguientes criterios:
2) Irritabilidad uterina.
3) Leucorrea vaginal maloliente.
4) Leucocitosis materna (15000 cels /mm3).
5) Taquicardia fetal (>100 lpm)
6) Taquicardia materna (>160 lpm)
5.- Administracin de antibiticos.
Se iniciar terapia antibitica de amplio espectro con ampicilina 1g/6 h ev + gentamicina 80
mg/8 h ev + azitromicina 1 g vo monodosis hasta resultados cultivos. En el caso concreto de
haber recibido previamente tratamiento antimicrobiano con gentamicina 80 mg/8h se
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
4/8
PROTOCOLO: Cerclaje uterino
sustituir sta por cefoxitina 2g/8 h ev dado el riesgo aumentado de resistencias a la
Escherichia coli en estos casos.
6.- Administracin de tocolticos.
El tocoltico de eleccin antes de las 26 semanas es la indometacina 50 mg/6h
preoperatoriamente y entre 24- 48 h postcerclaje. En funcin de la clnica se podrn aadir
otros tocolticos para frenar la dinmica uterina habiendo descartado previamente la
infeccin intraamnitica.
7.- Administracin de corticoides a partir de la semana 24.0 si persiste el riesgo inminente
(segn protocolo especfico).
TCNICA DEL CERCLAJE UTERINO
1. Anestesia general o locorregional.
2. Posicin de Trendelenburg.
3. Aseptizacin con solucin de clorhexidina.
4. Colocacin de valvas anterior y posterior.
5. Pinzamiento de labio cervical anterior posterior.
6. Introduccin de las membranas fetales en la cavidad uterina. Manipulacin mnima de las
membranas prolapsadas. La distensin de la vejiga con suero mediante sonda de Foley
parece ser una tcnica til para dicho objetivo. La reduccin de las membranas tambin
puede conseguirse usando una sonda de Foley con un baln de 30 ml transcervical durante el
procedimiento de introduccin de las membranas amniticas a la cavidad uterina.
7. Tcnicas del Cerclaje
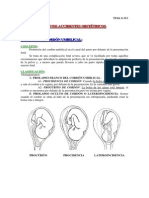
I. Cerclaje de McDonald (o McDonald-Palmer): se tracciona el cervix y se pasan cuatro
puntos con una cinta de Mersilene, a las 12, las 3, las 6 y las 9 anudando despus la
sutura. No requiere disecar la mucosa vaginal. Es el ms utilizado. De eleccin en el
cerclaje terciario. Si no se dispone de cinta de Mersilene se puede usar Prolene, Vicryl,
Nylon o seda. Utilizar cabo grueso, del 1 o del 2 o doble para evitar seccin yatrgena
del crvix por un cabo demasiado delgado.
II. Cerclaje de Shirodkar: se tracciona el cervix y se hace una incisin en la mucosa vaginal
tanto en el repliegue vesico-vaginal como en el recto-vaginal. Por ellos se introduce la
cinta de Mersilene y se pasa por debajo de la mucosa vaginal en ambas caras laterales
del cuello. Se anuda por la cara anterior o posterior. Suele reservarse para los casos de
cerclaje profilctico o teraputico.
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
5/8
PROTOCOLO: Cerclaje uterino
Al finalizar el procedimiento se especificar la localizacin (cara anterior o posterior) del
nudo a fin de facilitar su extraccin.
Fig1. CERCLAJE TIPO MCDONALD
Fig2. CERCLAJE TIPO SHIRODKAR
MANEJO POST-CERCLAJE UTERINO
A.- Cerclaje profilctico o electivo
1. Reposo relativo permitiendo higiene personal desde el mismo da de la intervencin
quirrgica. A las 24 h, inicio deambulacin.
2. Indometacina 50mg/6h hasta 24 h postcerclaje.
3. Mantener antibitico slo si cultivos positivos anteriores.
4. Si no incidencias, alta mdica a las 24-48 h del cerclaje.
5. Baja laboral al menos durante 1 semana. Resto de gestacin, individualizar segn criterio
clnico y contexto de la paciente.
B.- Cerclaje teraputico o secundario
1. Reposo absoluto hasta el da posterior de la intervencin quirrgica. A las 24 h, inicio
higiene personal y deambulacin.
2. Indometacina 50mg/6h hasta 24 h postcerclaje.
3. Mantener antibitico slo si cultivos positivos anteriores.
4. Si no incidencias, alta mdica a las 48-72 h del cerclaje.
5. Baja laboral al menos durante 1 semana. Resto de gestacin, individualizar segn
criterio clnico y contexto de la paciente.
C.- Cerclaje terciario o de emergencia
1. Reposo absoluto las primeras 48 h. Reposo relativo permitiendo higiene personal a
partir del 2 da del cerclaje. Inicio deambulacin (15 minutos/3 veces al da) a partir
del 3 da.
2. Indometacina 50mg/6h hasta 48 h postcerclaje.
3. Mantener pauta antibitica hasta recibir resultado cultivos.
4. Si no incidencias, alta mdica al entre el 3-5 da del cerclaje.
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
6/8
PROTOCOLO: Cerclaje uterino
5. Baja laboral hasta retirar el cerclaje. Resto de gestacin, individualizar segn criterio
clnico y contexto de la paciente.
CONSEJOS GENERALES
1. Reduccin de la actividad fsica de la gestante hasta alcanzar las 34 semanas de gestacin.
2. Se recomendar abstinencia sexual hasta alcanzar las 34 semanas de gestacin.
3. Seguimiento en Unidad de Prematuridad o mdico de referencia en 1 semana-10 das del
procedimiento. Si cerclaje normoinserto y situacin clnica estable, manejo obsttrico a criterio
clnico segn tipo e indicacin del cerclaje.
4. La sutura del cerclaje se retirar cuando la gestacin alcance el trmino (37-38 semanas).
5. Si en algn momento aparece clnica de corioamnionitis, se retirar el cerclaje para permitir la
progresin del parto.
6. Existe suficiente evidencia que demuestra que la rotura prematura de membranas sin signos
de corioamnionitis, NO se considera una indicacin absoluta de retirada del cerclaje ya que no
empeora el resultado clnico materno (corioamnionitis clnica, parto prematuro) ni la
morbilidad neonatal. Se valorar su retirada, no obstante, en caso de duda clnica de infeccin
(7, 8).
5. SITUACIONES ESPECIALES
GESTACIN MLTIPLE
No existe evidencia cientfica que demuestre el beneficio del cerclaje profilctico ni del
cerclaje teraputico en las gestaciones mltiples. El cerclaje en caliente estar indicado en
gestaciones mltiples slo si existe sospecha clnica de incompetencia cervical y se seguir el
mismo manejo clnico que en la gestacin nica.
SEROLOGAS MATERNAS DESCONOCIDAS O POSITIVAS
- Ante serologas desconocidas y si la paciente no es de riesgo: realizar el procedimiento y solicitar
la extraccin el mismo da para poder documentar el caso (verificar posteriormente el resultado).
- Ante serologas desconocidas y si la paciente presenta factores de riesgo (ADVP, pareja con
infeccin conocida o mujer procedente de zonas de alta prevalencia), demorar el procedimiento
hasta disponer de la informacin a menos que el balance riesgo-beneficio claramente lo indique.
- En caso de positividad conocida, (1) Si la mujer est infectada por VHB o VHC: revalorar la
necesidad de la informacin derivada del procedimiento y minimizar las repeticiones de
procedimentos. Si es necesario, realizarlo. (2) Si la mujer est infectada por VIH: si carga viral
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
7/8
PROTOCOLO: Cerclaje uterino
indetectable, realizar el procedimiento. Si detectable o no tratada: demorar el procedimiento y
reevaluar junto con la Unitat de Infecciones Perinatales.
9. BIBLIOGRAFIA
1.
ACOG practice bulletin. Cervical insufficiency. International Journal of Gynecology & Obstetrics.
2004;85:81-9.
2.
Berghella V, Odibo AO, To MS, Rust OA, Althuisius SM. Cerclage for short cervix on
ultrasonography: meta-analysis of trials using individual patient-level data. Obstet Gynecol. 2005
Jul;106(1):181-9.
3.
Berghella V, Seibel-Seamon J. Contemporary use of cervical cerclage. Clin Obstet Gynecol. 2007
Jun;50(2):468-77.
4.
To MS, Palaniappan V, Skentou C, Gibb D, Nicolaides KH. Elective cerclage vs. ultrasound-indicated
cerclage in high-risk pregnancies. Ultrasound Obstet Gynecol. 2002 May;19(5):475-7.
5.
Berghella V, Odibo AO, Tolosa JE. Cerclage for prevention of preterm birth in women with a short
cervix found on transvaginal ultrasound examination: a randomized trial. Am J Obstet Gynecol. 2004
Oct;191(4):1311-7.
6.
Althuisius SM, Dekker GA, Hummel P, van Geijn HP. Cervical incompetence prevention randomized
cerclage trial: emergency cerclage with bed rest versus bed rest alone. Am J Obstet Gynecol. 2003
Oct;189(4):907-10.
7.
McElrath TF, Norwitz ER, Lieberman ES, Heffner LJ. Perinatal outcome after preterm premature
rupture of membranes with in situ cervical cerclage. Am J Obstet Gynecol. 2002 Nov;187(5):1147-52.
8.
Jenkins TM, Berghella V, Shlossman PA, McIntyre CJ, Maas BD, Pollock MA, et al. Timing of
cerclage removal after preterm premature rupture of membranes: maternal and neonatal outcomes. Am J Obstet
Gynecol. 2000 Oct;183(4):847-52.
Responsables del protocolo:
Fecha del protocolo y actualizaciones:
ltima actualizacin:
Prxima actualizacin:
T.Cobo, S. Ferrero, M. Palacio
24/01/07, 05/09/07, 17/01/2010
29/10/2014
29/10/2017
PROTOCOLS DE MEDICINA FETAL I PERINATAL
HOSPITAL CLNIC- HOSPITAL SANT JOAN DE DU- UNIVERSITAT DE BARCELONA
8/8
Anda mungkin juga menyukai
- Cerclaje IndicacionesDokumen8 halamanCerclaje Indicacioneslanalang007Belum ada peringkat
- Protocolo Cesárea Centro Medicina FetalDokumen26 halamanProtocolo Cesárea Centro Medicina Fetalbenja14Belum ada peringkat
- Amenaza Parto PreterminoDokumen12 halamanAmenaza Parto PreterminoADELMA ORTIZ CUEVABelum ada peringkat
- CerclajeDokumen17 halamanCerclajeLibia LuriBelum ada peringkat
- Cerclaje AprobadoDokumen6 halamanCerclaje AprobadoViviana Mazariegos HernandezBelum ada peringkat
- Manejo de La Paciente Con Riesgo de Parto PrematuroDokumen11 halamanManejo de La Paciente Con Riesgo de Parto PrematuroJennifer ValenzuelaBelum ada peringkat
- RPM y Bacteriuria Asintomatica EmbarazoDokumen15 halamanRPM y Bacteriuria Asintomatica EmbarazoMagaly MéndezBelum ada peringkat
- CesareaDokumen12 halamanCesareaColBrosBelum ada peringkat
- Rotura Prematura Membranas CLINIC BARCELONADokumen12 halamanRotura Prematura Membranas CLINIC BARCELONACarolina Cardona TobónBelum ada peringkat
- Guía Técnica: Guías de Práctica Clínica para La Atención de Las Emergencias Obstétricas Según Nivel de Capacidad ResolutivaDokumen103 halamanGuía Técnica: Guías de Práctica Clínica para La Atención de Las Emergencias Obstétricas Según Nivel de Capacidad ResolutivaMarcosBelum ada peringkat
- Rotura Prematura de Membaranas 2017Dokumen14 halamanRotura Prematura de Membaranas 2017reyaliBelum ada peringkat
- Amenaza - Parto - Pretermino BARCELONADokumen9 halamanAmenaza - Parto - Pretermino BARCELONAValentini JaggerBelum ada peringkat
- CorioamnionitisDokumen3 halamanCorioamnionitisruddyarmandoBelum ada peringkat
- Inducción Del PartoDokumen21 halamanInducción Del PartoWalter ParraBelum ada peringkat
- Guiasemergenciaobstetricaclinicas PDFDokumen103 halamanGuiasemergenciaobstetricaclinicas PDFAna Silvia VergaraBelum ada peringkat
- Ruptura Prematura de MembranasDokumen9 halamanRuptura Prematura de MembranasSolange AlvarezBelum ada peringkat
- El Parto Prematuro Espontáneo y La Rotura Prematura de Membranas Son Responsables de Aproximadamente El 80Dokumen4 halamanEl Parto Prematuro Espontáneo y La Rotura Prematura de Membranas Son Responsables de Aproximadamente El 80Damaris Godoy Miranda100% (1)
- CorioamnionitisDokumen4 halamanCorioamnionitisBae Su JiBelum ada peringkat
- Control Gestacional en Gestantes Con Cesarea Anterior PDFDokumen11 halamanControl Gestacional en Gestantes Con Cesarea Anterior PDFsskarlataBelum ada peringkat
- Embarazo en cicatriz de cesáreaDokumen21 halamanEmbarazo en cicatriz de cesáreaMajo MelchiadeBelum ada peringkat
- Manejo de La Perdida Gestacional TempranaDokumen8 halamanManejo de La Perdida Gestacional TempranaSigifredo Jiménez FernándezBelum ada peringkat
- PROTOCOLO APP MSP Ecu23Dokumen8 halamanPROTOCOLO APP MSP Ecu23Vane GamboaBelum ada peringkat
- Protocol CesareaDokumen9 halamanProtocol CesareaCatalin Neacsu100% (1)
- Protocolo - Cesarea Clinic BarcelonaDokumen9 halamanProtocolo - Cesarea Clinic BarcelonaFernando Suarez ChumaceroBelum ada peringkat
- Inducción Del PartoDokumen22 halamanInducción Del PartoJuan A. LópezBelum ada peringkat
- Protocol CesareaDokumen9 halamanProtocol CesareaLaura Jimena Neira RuedaBelum ada peringkat
- Guía rápida para el diagnóstico y tratamiento de la hemorragia obstétricaDokumen14 halamanGuía rápida para el diagnóstico y tratamiento de la hemorragia obstétricaMaRy RoZzBelum ada peringkat
- CorioamnionitisDokumen3 halamanCorioamnionitisAnderson Rodríguez GuzmanBelum ada peringkat
- Carta BasesDokumen5 halamanCarta BasesEsther Milagros Bautista CabrejosBelum ada peringkat
- Inducción Del PartoDokumen13 halamanInducción Del PartoMelinaRamosCanevaroBelum ada peringkat
- Corioamnionitis PDFDokumen3 halamanCorioamnionitis PDFluisa fernanda roman juradoBelum ada peringkat
- CorioamnionitisDokumen3 halamanCorioamnionitiskaeltas666Belum ada peringkat
- ABORTODokumen44 halamanABORTOzotolBelum ada peringkat
- SPP Diana DiazDokumen13 halamanSPP Diana DiazDiana Carolina Diaz MejíaBelum ada peringkat
- Hemorragia ObstétricaDokumen13 halamanHemorragia ObstétricaMiguelBelum ada peringkat
- Propuesta de Protocolo de Cerclaje Gtmo 2021Dokumen6 halamanPropuesta de Protocolo de Cerclaje Gtmo 2021Jose Antonio MartinezBelum ada peringkat
- Manejo de la paciente con riesgo de parto prematuroDokumen11 halamanManejo de la paciente con riesgo de parto prematuroAlex RojasBelum ada peringkat
- Amenaza de Parto Pretermino y Roptura Prematura de MembranaDokumen28 halamanAmenaza de Parto Pretermino y Roptura Prematura de MembranaAlejandro DiazBelum ada peringkat
- RPM Gabriela PosliguaDokumen14 halamanRPM Gabriela PosliguaJurgen ArteagaBelum ada peringkat
- CerclajeDokumen5 halamanCerclajeMaria Alejandra Guzmán Quijada0% (1)
- CESÁREADokumen7 halamanCESÁREAFiorela Maclaine Vasquez DiazBelum ada peringkat
- RPM y APPDokumen29 halamanRPM y APPViridiana Preciado100% (1)
- CORIOAMNIONITISDokumen4 halamanCORIOAMNIONITISjuan diegoBelum ada peringkat
- Placenta Previa 2014Dokumen45 halamanPlacenta Previa 2014Fernanda Pineda GeaBelum ada peringkat
- E T C E E M: Valuación Del Ratamiento Onservador Del Mbarazo Ctópico Con El Uso de EtotrexateDokumen52 halamanE T C E E M: Valuación Del Ratamiento Onservador Del Mbarazo Ctópico Con El Uso de EtotrexateViviana VidalBelum ada peringkat
- CESAREADokumen7 halamanCESAREALuis MuñozBelum ada peringkat
- Amenaza de Parto PrematuroDokumen21 halamanAmenaza de Parto PrematuroCarla WurstenBelum ada peringkat
- Guia Ruptura Prematura de MembranasDokumen10 halamanGuia Ruptura Prematura de Membranasyury lozanoBelum ada peringkat
- Amenaza de Parto Prematuro y Parto PrematuroDokumen6 halamanAmenaza de Parto Prematuro y Parto PrematuroJesus BeltranBelum ada peringkat
- Amenaza de Parto PretérminoDokumen15 halamanAmenaza de Parto PretérminoYari QuirosBelum ada peringkat
- CesareaDokumen4 halamanCesareaMilton PantojaBelum ada peringkat
- EctopicoDokumen12 halamanEctopicoJuan David Botero GomezBelum ada peringkat
- Embarazo Ectópico Abdominal A TérminoDokumen10 halamanEmbarazo Ectópico Abdominal A TérminoRafael Méndez PinillaBelum ada peringkat
- Embarazo Ectópico: DRA. Marcia A. Urroz GarcíaDokumen39 halamanEmbarazo Ectópico: DRA. Marcia A. Urroz GarcíaDavid LópezBelum ada peringkat
- OligohidramniosDokumen5 halamanOligohidramniosnaomi orozcoBelum ada peringkat
- #3 AMNIOCENTESIS y TRANSFUSION INTRAUTERODokumen5 halaman#3 AMNIOCENTESIS y TRANSFUSION INTRAUTERONicole RonquilloBelum ada peringkat
- Hemorragia en El Primer Trimestre de EmbarazoDokumen18 halamanHemorragia en El Primer Trimestre de EmbarazoNatalia GuerreroBelum ada peringkat
- PREM de Ginecología: capacitación para el ENARMDari EverandPREM de Ginecología: capacitación para el ENARMBelum ada peringkat
- Guía de manejo de emergencias obstétricas AyacuchoDokumen79 halamanGuía de manejo de emergencias obstétricas AyacuchoJuanca Leon MataBelum ada peringkat
- Accidentes ObstetricosDokumen15 halamanAccidentes Obstetricosjorgemariogent100% (1)
- Prueba A PDFDokumen12 halamanPrueba A PDFdoccarval100% (4)
- Resident A Do 2015Dokumen17 halamanResident A Do 2015Juanca Leon MataBelum ada peringkat
- Resident A Do 2015Dokumen17 halamanResident A Do 2015Juanca Leon MataBelum ada peringkat
- Mecanismo de Acción de Los Fármacos Antitrombóticos.Dokumen9 halamanMecanismo de Acción de Los Fármacos Antitrombóticos.Juanca Leon MataBelum ada peringkat
- Solicitud A La Supersalud para Intervención Del FHUM FinalDokumen8 halamanSolicitud A La Supersalud para Intervención Del FHUM FinalLIBERTAD DIARIOBelum ada peringkat
- Conformación de Las Brigadas Ambientales y GRD 2022Dokumen11 halamanConformación de Las Brigadas Ambientales y GRD 2022Hipolito Crispin SalcedoBelum ada peringkat
- Medidas AntropométricasDokumen33 halamanMedidas AntropométricasJOSE LUIS TORREALBABelum ada peringkat
- 9.cicatrizacion y QueloideDokumen27 halaman9.cicatrizacion y QueloideCamii CvBelum ada peringkat
- Actividad 5 - Control Interno en La Contabilidad de GestiónDokumen4 halamanActividad 5 - Control Interno en La Contabilidad de Gestiónmilena BELTRANBelum ada peringkat
- Multilingüismo en el Perú: Lenguas indígenas y acceso a la justiciaDokumen1 halamanMultilingüismo en el Perú: Lenguas indígenas y acceso a la justiciaCLAUDIA VALERIA TALLEDO GALINDOBelum ada peringkat
- Convenios Ratificados Por Honduras en Materia LaboralDokumen8 halamanConvenios Ratificados Por Honduras en Materia LaboralAlbin VasquezBelum ada peringkat
- INTRODUCIONDokumen7 halamanINTRODUCIONMarlix OchoaBelum ada peringkat
- Creación de figuras 3D y hoja de cálculo en GeogebraDokumen4 halamanCreación de figuras 3D y hoja de cálculo en GeogebraBrian VargasBelum ada peringkat
- Interrelaciones NANDA NOC y NICDokumen2 halamanInterrelaciones NANDA NOC y NICElizabeth Hilafaya DuranBelum ada peringkat
- Etanol 92Dokumen22 halamanEtanol 92Josue Murillo SauciriBelum ada peringkat
- Procedimientos PenitenciariosDokumen146 halamanProcedimientos Penitenciariosjuan ortiz p100% (1)
- Presentacion AEF S4 II Periodo 2022 SDokumen23 halamanPresentacion AEF S4 II Periodo 2022 SDaisy LeivaBelum ada peringkat
- Circulos de ReflexiónDokumen9 halamanCirculos de ReflexiónJhonny Chambi50% (2)
- Kardex, Horario, AsistenciaplaticaDokumen5 halamanKardex, Horario, AsistenciaplaticaJosué BarriosBelum ada peringkat
- Conocer El Legado de Los Pueblos OriginariosDokumen4 halamanConocer El Legado de Los Pueblos OriginariosElena MaldonadoBelum ada peringkat
- Practica 9. EstequiometriaDokumen8 halamanPractica 9. EstequiometriaHECTOR JAEL CRUZ LOPEZBelum ada peringkat
- Método Experiencial, Paso A PasoDokumen3 halamanMétodo Experiencial, Paso A PasoMacarena GalvanBelum ada peringkat
- Formatos Invitacion 011 de 2019Dokumen28 halamanFormatos Invitacion 011 de 2019Adriana ChaparroBelum ada peringkat
- 02 Martes 05 Ciencia EL SISTEMA CIRCULATORIO Y EXCRETORDokumen3 halaman02 Martes 05 Ciencia EL SISTEMA CIRCULATORIO Y EXCRETORShido SempaiBelum ada peringkat
- Metodologia Teoria Del DerechoDokumen1 halamanMetodologia Teoria Del DerechoErika PGBelum ada peringkat
- Diccionario Jeográfico Postal de La República de Chile. (1899)Dokumen278 halamanDiccionario Jeográfico Postal de La República de Chile. (1899)Bibliomaniachilena100% (3)
- Gtic U2 A2 CymvDokumen5 halamanGtic U2 A2 Cymvcynthiamva100% (2)
- Cosmovision: SbelimDokumen105 halamanCosmovision: Sbelimronald4matute4larreaBelum ada peringkat
- Proyecto Interdiciplinar Q2Dokumen3 halamanProyecto Interdiciplinar Q2Anonymous 47g7jJQ5Belum ada peringkat
- Revista EcologicaDokumen9 halamanRevista EcologicaPairazaman CaritoBelum ada peringkat
- Normalidad Anormalidad Medicina Basada en EvidenciaDokumen22 halamanNormalidad Anormalidad Medicina Basada en EvidenciaLuis Humberto Pretel Jesus100% (1)
- Serie de Ejercicios 2 PDFDokumen12 halamanSerie de Ejercicios 2 PDFKevin RiveraBelum ada peringkat
- Tipos de Mantenimiento Industrial: Sesión 02Dokumen21 halamanTipos de Mantenimiento Industrial: Sesión 02Jose SotomayorBelum ada peringkat
- Instalar Ov5x-Jpeg - Doc Ubuntu-EsDokumen3 halamanInstalar Ov5x-Jpeg - Doc Ubuntu-EsNerinaBelum ada peringkat