TROMBOCITOPENIA
Diunggah oleh
Daniel Dreyfus Angulo0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
65 tayangan53 halamanEste documento describe diferentes tipos de trombocitopenia, incluyendo las causas, síntomas y tratamientos. Explica que la trombocitopenia es una disminución de las plaquetas en la sangre, lo que puede causar hemorragias. Las causas incluyen una producción deficiente de plaquetas, un consumo excesivo o destrucción prematura. Describe varios mecanismos como la coagulación intravascular diseminada, trombocitopenias inmunes y congénitas.
Deskripsi Asli:
ya
Judul Asli
TROMBOCITOPENIA (1) (1)
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniEste documento describe diferentes tipos de trombocitopenia, incluyendo las causas, síntomas y tratamientos. Explica que la trombocitopenia es una disminución de las plaquetas en la sangre, lo que puede causar hemorragias. Las causas incluyen una producción deficiente de plaquetas, un consumo excesivo o destrucción prematura. Describe varios mecanismos como la coagulación intravascular diseminada, trombocitopenias inmunes y congénitas.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
65 tayangan53 halamanTROMBOCITOPENIA
Diunggah oleh
Daniel Dreyfus AnguloEste documento describe diferentes tipos de trombocitopenia, incluyendo las causas, síntomas y tratamientos. Explica que la trombocitopenia es una disminución de las plaquetas en la sangre, lo que puede causar hemorragias. Las causas incluyen una producción deficiente de plaquetas, un consumo excesivo o destrucción prematura. Describe varios mecanismos como la coagulación intravascular diseminada, trombocitopenias inmunes y congénitas.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 53
Curso de Patología Clínica
Dr. Alejandro De la Cruz Montoro
Trombocitopenia
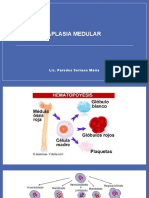
Las plaquetas son
producidas por
megacariocitos de la
médula ósea y son
necesarias para la
coagulación de la sangre.
Cuando un vaso
sanguíneo se daña y
empieza a perder sangre,
las plaquetas se agrupan
para taponar la zona
lesionada y detener el
sangrado.
La trombocitopenia es un descenso por debajo de 10000
plaquetas/ ml en la sangre circulante. En la mayoría de las
especies, un descenso por debajo de 50000 por ml se
acompaña de una predisposición anómala a las hemorragias.
En los perros, se producen hemorragias cuando el número de
plaquetas es inferior a 30000/ml.
El diagnóstico de una deficiencia en plaquetas se basa
principalmente en tres criterios: una historia de hemorragias,
recuentos bajos de plaquetas y un aumento del tiempo de
hemorragia. La historia debiera incluir una tendencia a las
hemorragias, ya que es imposible que exista una deficiencia de
plaquetas, incluso durante breves periodos de tiempo sin que se
encuentre afectada la hemostasia. El recuento de plaquetas
debiera ser bajo, aunque se puede producir una deficiencia de
plaquetas cuando las propias plaquetas son anormales.Para
confirmar el diagnostico de una deficiencia de plaquetas es
esencial que exista un tiempo de hemorragia anormal.
Mecanismos inmunológicos e inflamatorios causan
incremento del consumo de plaquetas. Sin embargo
ocasionalmente existe tendencia al sangrado sin
trombocitopenia. La función plaquetaria alterada debida a un
defecto de membrana adquirido se ha asociado con
hiperglobulinemia. La vasculitis también puede contribuir al
trastorno de la hemostasis.
Mecanismos de trombocitopenia:
1- Deficiente formación de plaquetas en la medula ósea (ej:
intoxicación por estrógenos)
2 - Excesivo empleo de plaquetas (que sucede en cualquier
enfermedad con una lesión endotelial amplia): Coagulación
intravascular diseminada
3- Destrucción prematura (por lisis intra vascular o por
eliminación por el sistema reticuloendotelial):
Trombocitopenias inmunes
Coagulación intravascular diseminada
(CID).
La coagulación intravascular diseminada es un
trastorno de la "cascada de coagulación", que
ocasiona disminución de los factores de
coagulación en la sangre.
La coagulación intravascular diseminada
aparece cuando los mecanismos de
coagulación de la sangre se activan en todo el
cuerpo, en vez de localizarse en un área
lesionada.
Los pequeños coágulos de sangre se forman en
todo el cuerpo, y finalmente los factores de
coagulación de la sangre se agotan y no pueden
formar coágulos en los sitios de tejido realmente
lesionado.
Trombocitopenia inmune
o inmunomediada
Puede ser:
Primaria: autoinmune, idiopática
Secundaria o adquiridos: a vacunas,
fármacos, virus o rickettsias como E. canis
o E. platys o por transfusión incompatible
Trombocitopenia inmunomediadas o
autoinmune primaria
Cuando no es posible identificar
mecanismos conocidos de
trombocitopenia como causas de la
misma, el proceso es denominado púrpura
trombocitopénica idiopática.
Trombocitopenia congénita:
La trombocitopenia fetal o neonatal aloinmune ocurre cuando se producen
anticuerpos maternos contra un antígeno paterno de las plaquetas fetales.
Ejemplo:
Un grupo de corderos criados artificialmente y alimentados con calostro
bovino presentaban un sangrado prolongado de las heridas de punción
hechas para colocar el crotal en la oreja, hematomas subcutáneos, debilidad
y palidez de las membranas mucosas. Todos los corderos afectados
murieron en las 48 horas siguientes al nacimiento.
Se vió trombocitopenia en la sangre total y las plaquetas estaban
notablemente disminuidas en los frotis sanguíneos. Se sospechaba de la
presencia de anticuerpos dirigidos contra las plaquetas porque las vacas de
las que se obtuvo el calostro habían sido utilizadas en un experimento
previo en el cual habían sido inmunizadas contra la sangre de oveja.
Trombocitopenia idiopática, púrpura
trombocitopénica inmune o púrpura trombocitopénica
idiopatica
Púrpura se refiere al sangrado característico que ocurre bajo la piel
o en las membranas mucosas, lo cual produce hematomas o una
apariencia semejante a una erupción roja.
Se caracteriza por la destrucción inmune tanto de plaquetas
circulantes como, menos frecuentemente, de los megacariocitos
medulares. Se ha visto en perros y caballos.
Los signos clínicos incluyen petequias de las encías o la piel y
equimosis, melenas o epistaxis.
Las plaquetas son normalmente <100000/ml. La baja concentración
de plaquetas y el bajo volumen plaquetario medio se han detectado
en las etapas iniciales, pero no en las tardías. La evaluación de los
megacariocitos ( por aspiración de la medula ósea) ayuda a
determinar si las plaquetas circulantes o los megacariocitos de la
medula son diana para los anticuerpos.
Se recomienda la administración de corticosteroides, empezando por
una dosis considerablemente alta y disminuyéndola progresivamente.
Otros tratamientos que se han comunicado son la administración de
danazol y ascorbato.
La esplecnectomía se debe reservar como tratamiento para los animales
que tienen episodios recurrentes de trombocitopenia.
La vincristina se ha usado para potenciar la liberación de plaquetas de
los megacariocitos de la medula, pero su utilidad para disminuir la
destrucción inmune de plaquetas es cuestionable.
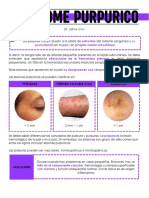
Equimosis abdominal ventral en canino con
trombocitopenia inmunomediada
Petequias sobre el pabellón auricular de un canino
trombocitopénico
Trombocitopenia autoinmune:
Es frecuente, especialmente en los perros. La media de perros
afectados es de 5 a 6 años. Las hembras se afectan con mayor frecuencia
que en machos.
El signo clínico mas habitual es la hemorragia de la piel y de las
membranas mucosas. Otros síntomas que también pueden observarse
son melena, epistaxis y hematuria y se puede producir una anemia
intensa. La anemia hemolítica y la trombocitopenia a veces aparecen
conjuntamente.
La trombocitopenia puede ser inferior a 30,000 plaquetas/ul (otros
autores menor a 50,000). Si el sangrado es reciente (3 a 4 días) se
puede presentar una anemia normocítica normocrómica, si ha sido
demasiada extensa y prolongada se puede observar una anemia
microcítica hipocrómica.
Otras enfermedades inmunitarias que pueden producirse
concomitantemente con la trombocitopenia autoinmune son el lupus
eritematoso y la artritis reumatoidea.
La trombocitopenia autoinmune normalmente se diagnostica
basándose en los recuentos reducidos de plaquetas periféricas a
pesar de existir una megacariocitosis pronunciada en la medula. A
veces, sin embargo, los megacariocitos pueden estar ausentes de
la medula.
El diagnóstico normalmente se establece por el aspecto clínico y la
respuesta al tratamiento, mas que por pruebas de anticuerpos
antiplaquetarios.
Trombocitopenia purpúrea
Es una enfermedad que sólo se presenta en lechones a los
3 días ó entre los 14-30 días de vida.
Afecta a menos del 1 %.
Es un trastorno inmunológico tanto de la producción como
de la transformación de plaquetas.
Etiología.
Cuando una cerda se aparea más de una vez con un
mismo verraco con el tipo trombocítico diferente al suyo, se
produce una isoinmunización de la madre contra los
antígenos plaquetarios del padre que contienen los fetos.
Es bastante frecuente entre machos Large White y hembras
Landrace.
Los lechones lactantes enferman al ingerir la isoaglutinina
procedente del calostro.
Se produce una aglutinación directa de los trombocitos, los
anticuerpos parecen producir un efecto tóxico sobre los
megacariocitos de la médula ósea.
Patogenia.
Se produce el efecto tóxico en el lechón en dos fases:
1ª.-Primeros días de vida (día 3) como consecuencia de la
ingestión directa de anticuerpos maternales.
2ª.-A partir de la segunda semana de vida (día 7 al 30) como
consecuencia de la degeneración de megacariocitos.
Los lechones de una camada padecen la enfermedad todos
a la vez y los animales afectados son los más fuertes ya que
son los que han ingerido mayor cantidad de calostro.
Síntomas
No hay fiebre, Ictericia, mucosas pálidas. Hemorragias tipo
sufusiones en piel, sobre todo en abdomen.Cianosis de
orejas.
A la necropsia se observa:
Hemorragias en forma de petequias en: glotis,miocardio,
pleura, peritoneo, curvatura mayor del estomago, intestino,
páncreas, riñones, vejiga y cadena ganglionar en general.
En la analítica de sangre se observa:
Anemia, disminución plaquetaria: 50.000 a 70.000 e incluso
en algunos casos la ausencia ( normal 850.000)
Diagnostico diferencial
Hemorragias petequiales por PPC
Septicemias bacterianas.
Enteritis necrotico-hemorragicas(Clostridium perfringens tipo C)
Intoxicación por cumarinas.
Anemias hemolíticas de origen inmunológico.
Tratamiento.
Los animales afectados se mueren prácticamente en su totalidad
no existiendo tratamiento eficaz alguno.
Prevención
Cambiar de verraco en las siguientes cubriciones con esa cerda.
Evitar que los lechones de esa cerda tomen calostro en caso de
ser hijos del mismo verraco.
Manchas en el abdomen del cerdo Ictericia y Hemorragias en el abdomen
Petequias en glotis
Trombocitopenia inmunomediada
secundaria (adquirida)
Las trombocitopenias adquiridas o inducidas se comunican
frecuentemente en perros y gatos, menos a menudo en caballos y
raramente en otras especies. Se han identificado numerosas
causas, la mayoría de las cuales tienen que ver con la destrucción
inmunológica o directa de plaquetas.
Se puede producir una trombocitopenia adquirida en las
enfermedades infecciosas sistémicas, en las lesiones radiactivas
agudas, durante el tratamiento farmacológico y como parte de
ciertos procesos inmunológicos en los que existen anticuerpos
antiplaquetarios.
Ehrlichiosis:
Las enfermedades por Ehrlichia, causadas por Ehrlichia plathys y E. canis,
causan trombocitopenia leve a severa en perros. La infección por Ehrlichia
platys (trombocitopenia clínica infecciosa canina) normalmente se
caracteriza por trombocitopenia leve, a menudo clínica en las etapas
agudas de la enfermedad. Las enfermedades crónicas a menudo tienen
trombocitopenia leve a moderada constante.
Aunque la vasculitis inducida por rickettsias, con activación y consumo
plaquetario secundarios, es la causa más importante de trombocitopenia
en infecciones por E.canis, también juega un papel importante el
aclaramiento plaquetario inmunomediado
Las mórulas (únicas o múltiples, inclusiones basófilas redondas a ovales)
se pueden identificar algunas veces en las plaquetas de los perros
infectados. Las garrapatas son los vectores probables.
Las infecciones por E.canis se caracterizan por alteraciones variables en
el recuento total de hematíes, el hematocrito y el recuento de plaquetas.
En las infecciones agudas, normalmente hay trombocitopenia y
probablemente anemia o leucopenia. En las infecciones crónicas puede
no haber trombocitopenia o anemia, sin embargo algunas veces hay
leucocitosis y algunas veces hiperglobulinemia (monoclonal y policlonal).
Los perros infectados pueden tener epistaxis, melenas, sangrado
gingival, hemorragias retinianas, formación de hematomas y sangrado
prolongado después de la venopunción o la cirugía.
EHRLICHIA CANIS
Produce la ehrlichiosis y es transmitida por la garrapata:
Rhipicephalus sanguineus.
La rickettsia se replica en el interior de las células mononucleadas
de la sangre, el bazo, el hígado y los ganglios linfáticos,
produciendo aumento de tamaño del órgano por hiperplasia
linforreticular.
Los monocitos infectados se adhieren a los pequeños vasos,
provocando vasculitis y hemorragia.
Los perros inmunocompetentes generalmente eliminan los
microorganismos tras padecer una enfermedad clínicamente
manifiesta.
En otros perros, como algunos Pastores alemanes, la presentación
de una fase crónica provoca depresión de la médula ósea.
Consumo y destrucción de plaquetas por los anticuerpos frente a
las plaquetas produce trombocitopenia.
Existe aumento de la velocidad de sedimentación.
La presencia de proteínas en la orina y una relación
proteína/creatinina en orina elevada (>1) indican pérdida de
proteínas por glomérulonefritis.
Niveles elevados de proteínas plasmáticas totales y de globulina
sugieren exceso de inmunoglobulinas.
Valores séricos elevados de fosfatasa alcalina, GGT y bilirrubina
indican colestasis por hiperplasia linforreticular. Una actividad sérica
alta de ALT indica compromiso hepático.
Examen citológico del estrato leucocitario o de la sangre recogida
de la vena del borde de la oreja se usa para aislamiento de
microorganismos en el interior de monocitos y neutrófilos.
Las pruebas de anticuerpos antiplaquetarios pueden ser positivas,
confundiendo el diagnostico con el de lupus eritematoso.
El examen citológico de la medula ósea muestra pancitopenia. Las
radiografías y ecografías muestran aumento de tamaño de hígado y
bazo.
EHRLICHIA PLATYS
El agente etiológico de la trombocitopenia cíclica infecciosa canina
es Ehrlichia platys, que es morfológicamente similar a E.canis, pero
afecta solamente a plaquetas.
Por lo general los perros no muestran signos de infección por E.
Plathys a pesar de la presencia del microorganismo en las
plaquetas. El primer signo consiste en una trombocitopenia clínica
que recurre cada 10 días. Generalmente la naturaleza clínica
disminuye y la trombocitopenia adquiere un carácter leve,
resolviéndose lentamente.
EHRLICHIA PLATYS
Con cualquier tinción de Romanowski se pueden observar mórulas
en las plaquetas. Sin embargo, la parasitemia es rara o nula cuando
el número de plaquetas es bajo y la proporción afectada disminuye
con cada ciclo sucesivo; por lo tanto su demostración directa puede
ser difícil. La seroconversión ocurre de 13 a 19 días después de la
inoculación y se puede observar con seguridad mediante una
prueba de anticuerpos por detección fluorescente indirecta. Los
títulos positivos confirman la exposición previa, pero su significado
debe correlacionarse con los hallazgos clínicos.
En ciertas áreas el 50% de los perros infectados por E.canis
también presentan anticuerpos frente a E.plathys, aunque no se
conoce con exactitud la relación clínica entre los dos
microorganismos. No existen reacciones cruzadas.
Mecanismos por los que los virus producen una
trombocitopenia:
La amplia diátesis hemorrágica que caracteriza a las enfermedades
víricas sobreagudas es debida a la lesión endotelial difusa inducida por
virus (ej: hepatitis infecciosa canina, peste porcina clásica). La
trombocitopenia es grave debido a la adhesión de las plaquetas a las
zonas de lesión endotelial existentes por todo el organismo. Cuando
existe una depleción de plaquetas y no se llegan a cubrir los puntos de
lesión endotelial, se produce hemorragia.
En la mayoría de las enfermedades hemorrágicas víricas, la
trombocitopenia es producto de los efectos combinados de la lesión
vírica directa a las plaquetas y al endotelio (ej: hemorragias petequiales y
equimóticas de la piel y de las superficies subserosas en la peste porcina
clásica aguda).
En las fases terminales de la hepatitis infecciosa canina son
características las hemorragias en zonas submucosas y subserosas. La
aparición de una extravasación de eritrocitos, esta correlacionada con
los niveles mas bajos en la curva del recuento de plaquetas. Aunque
existe una lesión hepática y se detectan concentraciones disminuidas
de protrombina y fibrinógeno en el plasma, dichos factores tienen una
menor entidad en la aparición de las hemorragias. Simplemente
incrementan la tendencia a la hemorragia. El examen de las lesiones
hepáticas al comienzo de la enfermedad revela la naturaleza de la
trombocitopenia; las plaquetas son atrapadas en tal cantidad en los
sinusoides hepáticos por el endotelio alterado, que llegan a
desaparecer de la circulación.
Trombocitopenia inducida por vacunación:
Se ha observado en perros vacunados repetidamente con adenovirus
vivos modificados y vacunas de paramixovirus. La trombocitopenia
sucede 3-10 días después de la vacunación repetida, es normalmente
transitoria, y puede ser suficientemente leve como para que una
tendencia al sangrado no sea evidente a menos que se superponga a
otro trastorno de las plaquetas o de la coagulación. La trombocitopenia
se puede desarrollar debido a la producción de anticuerpos contra
agentes virales adheridos a la superficie de las plaquetas o a la unión
no especifica de complejos antígeno-anticuerpo a la superficie de las
plaquetas.
Trombocitopenia inducida por fármacos:
Se da en perros, gatos y caballos. Un mecanismo es la supresión
medular de los megacariocitos o la supresión medular generalizada de
células madre ( tras la administración de estrógenos, cloranfenicol,
fenilbutazona, difenilhidantoina y sulfonamidas). Otro mecanismo es la
destrucción y consumo aumentados de plaquetas (tras la administración
de sulfisoxazol, aspirina, difenilhidantoina, acetaminofen, ritocetina,
levamisol, meticilina y penicilina).
Hay medicamentos que no disminuyen la producción de plaquetas,
pero sí afectan su función de tal manera que no puedan adherirse unas
con otras, como sucede con la aspirina que provoca la disminución de la
capacidad adhesiva de las plaquetas.
Las reacciones a fármacos son idiosincrasias y por lo tanto
impredecibles. Las plaquetas habitualmente vuelven a la normalidad
poco después de haber suspendido el fármaco. La supresión de la
medula inducida por fármacos puede ser prolongada.
Hiperesplenismo
Es el incremento de la actividad del bazo
El agrandamiento del bazo está frecuentemente
acompañado por la ausencia de uno o más tipos de
células sanguíneas.
Síntomas de Trombocitopenia:
Los síntomas pueden incluir:
Amoratamiento; moretones o petequia.
Hemorragias nasales o sangrado oral; signos de
sangrado en otros aparatos y sistemas del cuerpo.
Erupción cutánea.
Ictericia.
La trombocitopenia leve puede no tener
presencia de síntomas.
Signos y exámenes:
Además del examen físico y los antecedentes
médicos completos, la herramienta de
diagnóstico más importante para detectar la
trombocitopenia son los análisis de sangre en
los que se efectúa un recuento de plaquetas.
Conteo sanguíneo completo (CSC):
muestra disminución en las plaquetas.
Se utiliza para Dx y manejar un gran # de enf.
Los resultados de este examen pueden reflejar
problemas relacionados con el volumen de líquidos o
con la pérdida de sangre; puede mostrar anomalías en
la producción, vida media y tasa de destrucción de
células sanguíneas.
Igualmente, puede reflejar infecciones agudas o
crónicas, alergias y problemas relacionados con la
coagulación.
Aspiración de médula ósea
= Punción de la cresta ilíaca = punción esternal; o una
biopsia pueden ser normales o revelar una reducción de
megacariocitos (precursores de plaquetas) o una
enfermedad de infiltración.
Este examen se utiliza para Dx leucemia y otros
trastornos que afectan la sangre. Asimismo, puede
ayudar a determinar si un cáncer ha hecho metástasis y
también sirve para Dx algunos tipos de anemia e
infecciones.
La médula debe contener células hematopoyéticas,
células grasas y tejido conectivo.
Tiempo de tromboplastina parcial
activado
El estudio de coagulación PTT es normal.
Es un examen que mide el tiempo de coagulación en el
plasma está enfocado en un paso específico del proceso
de coagulación.
Este examen se utiliza para evaluar una amplia variedad
de trastornos de la coagulación sanguínea y sirve para
la evaluación de los trastornos de coagulación y
sangrado excesivos.
Tiempo de protrombina
El estudio de coagulación PT es normal.
Es un examen que mide el tiempo de coagulación del
plasma (la porción líquida de la sangre).
El TP es un examen de tamizaje amplio para muchos
tipos de trastornos de sangrado. Se utiliza para evaluar
trastornos de la coagulación sanguínea, usualmente
sangrado.
El TP se utiliza para evaluar la suficiencia del sistema
extrínseco. Además, mide la capacidad de coagulación
de los factores I (fibrinógeno), II (protrombina), V, VII y
X. Cuando cualquiera de estos factores está presente en
cantidades deficientes, el TP se prolonga.
Anticuerpos asociados a las plaquetas
Pueden estar presentes.
Este es un examen para detectar la presencia de
anticuerpos antiplaquetarios anormales en la sangre.
Este examen se puede ordenar cuando hay un bajo
conteo de plaquetas (trombocitopenia) y se usa para
detectar anticuerpos contra las plaquetas.
Un examen negativo es normal.
Aproximación al diagnostico
Tratamiento de la
trombocitopenia y
trombocitopatía
Transfusión de plaquetas
Concentrado de plaquetas
Es el componente sanguíneo que contiene en un volumen
reducido ( 50-70 ml), al menos el 85% de las plaquetas de
la sangre procesada (0.5 x 1011 plaquetas). Una vez
obtenido mediante fraccionamiento de una unidad de
sangre el concentrado permanece en una bolsa cerrada
en constante agitación a una temperatura entre 20 y 24 ºC
con un periodo de conservación máximo de cinco días.
Una vez infundidas en el torrente sanguíneo el efecto
hemostático no es inmediato, comenzando entre las 5-7
horas postransfusión, siendo la duración media del efecto
de 2 a 3 días.
El uso de repetidas transfusiones de plaquetas puede
generar aloinmunización a antígenos del sistema HLA u
otros antígenos específicos plaquetarios y ser causa de no
obtener incrementos en la cifra plaquetaria postrasfusional
(refractariedad ). Esta complicación debe ser sospechada
cuando los recuentos a la hora postransfusión no son los
esperados, comprobándose este hecho al menos en dos
transfusiones y cuando no existan factores clínicos
concomitantes que causen bajo rendimiento transfusional
(fiebre, coagulopatía de consumo, sangrado, anfotericina
B,….). Una vez establecido este diagnóstico se deben
utilizar plaquetas de donante único (HLA compatible)
obtenidas por plaquetoféresis.
El concentrado de plaquetas obtenida mediante plaquetoféresis
de un solo donante equivale a un mínimo de 6 concentrados
estándar. Están indicados en situaciones en que queramos
disminuir la exposición a múltiples donantes, además de en
algunos pacientes refractarios aloinmunizados.
El uso de plaquetas está indicado siempre con finalidad
terapéutica para detener una hemorragia clínicamente
significativa debida a trombocitopenia o trombocitopatía.
También se encuentran indicadas en ciertas situaciones con
intención profiláctica (prevención de sangrado en situaciones
de alto riesgo).
1-trombocitopenia severa reversible con cifra de plaqueta
menor de 10000/microL salvo en trombocitopenias de
mecanismo periférico como la púrpura trombocitopénica
autoinmune en la cual la transfusión está inicialmente
contraindicada.
2-trombocitopenia con cifras menores de 20.000/microL y
aumento del riesgo por factores asociados (fiebre,
hipertensión, drogas,..).
3-recuento de plaquetas menores de 50.000/microL en
pacientes que van a ser sometidos a cirugía mayor.
Sustitutos de las plaquetas
Un variado número de sustitutos de plaquetas está en
desarrollo, entre ellos:
•Plaquetas congeladas-descongeladas y fijadas.
Desarrolladas por el grupo de Bode, se ha observado que
acortan el tiempo de sangramiento en el modelo de
trombocitopenia en conejos de Blajchman y su adherencia
al subendotelio, pero no al endotelio. Estos estudios han
dado buenos resultados con el empleo de plaquetas
frescas.
•Plaquetas liofilizadas.
•Membrana plaquetaria infundible. Compuesta por
micropartículas plaquetarias procesadas con un bajo
contenido en antígenos HLA, se puede obtener a partir de
plaquetas vencidas. Al parecer, para su acción requiere e la
presencia de algunas plaquetas residuales en el paciente y
el producto actúa promoviendo la agregación de estas al
sitio de daño.
•Microesferas de albúmina.
•Eritrocitos recubiertos con fibrinógenos o péptidos
derivados de fibrinógeno.
•Microesferas unidas a fibrinógeno.
•Liposomas con receptores plaquetarios.
Información adicional importante
El hallazgo de petequias, púrpura o equimosis indica
trombocitopenia o anomalías vasculares. Los hematomas,
hemoperitoneo o hemotórax, ocasionados por problemas
hemorrágicos, indican déficit de factores de coagulación.
La melena, hematoquecia, hematuria o epistaxis pueden
producirse con problemas vasculares, plaquetarios o de
los factores de la coagulación.
Las hemorragias más importantes a causa de
coagulopatías en general se deben a la ingestión de
rodenticidas o a defectos hereditarios; las hemorragias en
cavidad pleural y las pulmonares son comunes en las
intoxicaciones por rodenticidas. La enfermedad de Von
Willebrand o déficit de factor VIII requiere de una lesión
quirúrgica o traumática para que se desencadene la
pérdida de sangre, la mayor parte de la cual se produce
en el sitio traumatizado.
Anda mungkin juga menyukai
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDari EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisPenilaian: 4 dari 5 bintang4/5 (9)
- Fármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Dari EverandFármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Penilaian: 5 dari 5 bintang5/5 (4)
- Monografia Disidentes en La IASDDokumen28 halamanMonografia Disidentes en La IASDEdgardo Iuorno90% (10)
- TROMBOCITOPENIADokumen16 halamanTROMBOCITOPENIASILVANA YASSIRA ESCOBAR TERRELBelum ada peringkat
- TROMBOCITOPENIADokumen5 halamanTROMBOCITOPENIAViviana RodríguezBelum ada peringkat
- Evaluacion Norma 433Dokumen9 halamanEvaluacion Norma 433Patricio LopezBelum ada peringkat
- Maria Oyente de DiosDokumen8 halamanMaria Oyente de DiosJuanjo Olmos100% (4)
- Trombocitopenia PDFDokumen53 halamanTrombocitopenia PDFFrancesca A MedranoBelum ada peringkat
- Trastornos Hemorragicos PDFDokumen123 halamanTrastornos Hemorragicos PDFyurani lopezBelum ada peringkat
- Evaluación de Las Alteraciones PlaquetariasDokumen5 halamanEvaluación de Las Alteraciones PlaquetariasAnthony VegaBelum ada peringkat
- Alteraciones de Las PlaquetasDokumen6 halamanAlteraciones de Las PlaquetasAlbertoJesusMotabanBelum ada peringkat
- PRACTICA No. 3 Recuento de Plaquetas-2Dokumen5 halamanPRACTICA No. 3 Recuento de Plaquetas-2Valeria Altamirano CamposBelum ada peringkat
- PlaquetopeniaDokumen3 halamanPlaquetopeniashadowline_mineBelum ada peringkat
- 2 - TrombocitopeniasDokumen8 halaman2 - TrombocitopeniasMAIBelum ada peringkat
- PlaquetopeniaDokumen7 halamanPlaquetopeniaEduardo CruzBelum ada peringkat
- Seminario - Trastornos de La HemostasiaDokumen19 halamanSeminario - Trastornos de La HemostasiaCindy lemus floresBelum ada peringkat
- Pupura TrombocitopenicaDokumen4 halamanPupura TrombocitopenicaJuan José IvimasBelum ada peringkat
- Absceso Hepático AmebianoDokumen53 halamanAbsceso Hepático AmebianoArdi LJsBelum ada peringkat
- Alteraciones de Las PlaquetasDokumen8 halamanAlteraciones de Las PlaquetasDaniela MuñozBelum ada peringkat
- Resumen de Serie TrombosíticaDokumen6 halamanResumen de Serie TrombosíticaViveros Zuvirie Jafet DaelBelum ada peringkat
- Enfermedades de Las PlaquetasDokumen3 halamanEnfermedades de Las PlaquetasBrayhan SánchezBelum ada peringkat
- Enfermedades en PlaquetasDokumen8 halamanEnfermedades en PlaquetasGeraldineAlexandraEspinozaBelum ada peringkat
- Analisis de Casos Patologia Clinica Tercer CorteDokumen9 halamanAnalisis de Casos Patologia Clinica Tercer CorteCristian AndrésBelum ada peringkat
- FISIOPATOLOGÍADokumen37 halamanFISIOPATOLOGÍASelma FosadoBelum ada peringkat
- TROMBOCITOPENIADokumen22 halamanTROMBOCITOPENIAjpcandanoBelum ada peringkat
- TrompocitopeniaDokumen19 halamanTrompocitopeniaSweetKookieBelum ada peringkat
- Sindrome PurpuricoDokumen5 halamanSindrome PurpuricovalesunnnBelum ada peringkat
- Expo Tejido Sanguineo y MieloideDokumen64 halamanExpo Tejido Sanguineo y MieloideShandy Sharmelyn Ramirez OyolaBelum ada peringkat
- Sindrome HemorragicoDokumen11 halamanSindrome HemorragicoJuan José Cardona GiraldoBelum ada peringkat
- Sistema HematopoyeticoDokumen31 halamanSistema HematopoyeticoSarita VazquezBelum ada peringkat
- Hematopoyesis NormalDokumen8 halamanHematopoyesis NormalEl shavo shingonBelum ada peringkat
- Exposicion - Discrasias Sanguineas - Farmaco - 2Dokumen40 halamanExposicion - Discrasias Sanguineas - Farmaco - 2koizorabig100% (2)
- Anemia Por Deficit de Hierro Correcto CDDokumen55 halamanAnemia Por Deficit de Hierro Correcto CDYhajairaAlirivBelum ada peringkat
- PLAQUETASDokumen7 halamanPLAQUETASSherezade FerreiraBelum ada peringkat
- Trombocitopenias GeneralidadesDokumen38 halamanTrombocitopenias GeneralidadesAlejandro D. Pérez GuillénBelum ada peringkat
- PÚRPURADokumen57 halamanPÚRPURAJocelyn Martínez ColínBelum ada peringkat
- Purpuras en PediatriaDokumen6 halamanPurpuras en PediatriaFranciscaAsenjoBelum ada peringkat
- Clase 6-I UMADokumen29 halamanClase 6-I UMAAngie Villalta MartinezBelum ada peringkat
- Qué Es Una TrombocitopeniaDokumen2 halamanQué Es Una TrombocitopeniaJade luna Gonzalez DiasBelum ada peringkat
- Colegio de Estudios Cientificos Y Teconologicos Del Estado de Hidalgo Plantel Atlapexco Enfermeria GeneralDokumen17 halamanColegio de Estudios Cientificos Y Teconologicos Del Estado de Hidalgo Plantel Atlapexco Enfermeria GeneralAnna SolaresBelum ada peringkat
- Cuestionario Sobre PTT y SHUDokumen5 halamanCuestionario Sobre PTT y SHUMabel CamiloBelum ada peringkat
- ImprimirDokumen7 halamanImprimirEl shavo shingonBelum ada peringkat
- TrombocitopeniaDokumen4 halamanTrombocitopenialuispozo234Belum ada peringkat
- Tema 3. Alteraciones de Las Plaquetas.Dokumen24 halamanTema 3. Alteraciones de Las Plaquetas.Tark NerakaBelum ada peringkat
- C9 Enfermedades Hematológicas en Animales PequeñosDokumen13 halamanC9 Enfermedades Hematológicas en Animales PequeñosJesusBelum ada peringkat
- Dr. Polanco - EsplenopatíasDokumen4 halamanDr. Polanco - EsplenopatíasRocíoGallegosBelum ada peringkat
- PlaquetasDokumen3 halamanPlaquetasMariana SahagúnBelum ada peringkat
- Fisiopatología de La HemostasiaaaDokumen17 halamanFisiopatología de La HemostasiaaaAxel SierraBelum ada peringkat
- TrombocitopeniaDokumen12 halamanTrombocitopeniaRoberto VarelasBelum ada peringkat
- TROMBOCITOPENIADokumen4 halamanTROMBOCITOPENIALuz MarinaBelum ada peringkat
- Tema CMCGBAZODokumen13 halamanTema CMCGBAZOJuan Jose LeonBelum ada peringkat
- Alteraciones de La Hemostasia PrimariaDokumen22 halamanAlteraciones de La Hemostasia PrimariaMelisa FlorianBelum ada peringkat
- V 21 N 2 P 75Dokumen9 halamanV 21 N 2 P 75Mauricio Aguilar PalaciosBelum ada peringkat
- TrombocitopeniaDokumen5 halamanTrombocitopeniaAleTejadaSantamariaBelum ada peringkat
- P1C3 (3) Síndrome PurpúricoDokumen7 halamanP1C3 (3) Síndrome PurpúricoConstanza Gutierrez Rodriguez100% (1)
- Resumen ReumatologiaDokumen14 halamanResumen Reumatologiafitore89100% (3)
- Discrasias SanguíneasDokumen9 halamanDiscrasias SanguíneasVanessa ChristiansenBelum ada peringkat
- Alteraciones PlaquetariasDokumen37 halamanAlteraciones PlaquetariasRicardo A. PérezBelum ada peringkat
- Trastornos HematologicosDokumen39 halamanTrastornos HematologicosDoris Vilca PuracaBelum ada peringkat
- Anemias MicroangiopáticasDokumen26 halamanAnemias MicroangiopáticasAZUL CELESTEBelum ada peringkat
- PLAQUETOPENIADokumen15 halamanPLAQUETOPENIAIngrid Yesenia Cotrina Ocas100% (1)
- Aplasia MedularDokumen33 halamanAplasia MedularMariela LopezBelum ada peringkat
- Coagulación Para Todos: Medicina Para TodosDari EverandCoagulación Para Todos: Medicina Para TodosPenilaian: 4.5 dari 5 bintang4.5/5 (3)
- Trauma ToraxDokumen8 halamanTrauma ToraxDaniel Dreyfus AnguloBelum ada peringkat
- Brodifacum 1Dokumen11 halamanBrodifacum 1Daniel Dreyfus AnguloBelum ada peringkat
- Abastonados PatoclinicaDokumen5 halamanAbastonados PatoclinicaDaniel Dreyfus AnguloBelum ada peringkat
- Anatomia y Fisiologia Del Aparato ReproductorrDokumen37 halamanAnatomia y Fisiologia Del Aparato ReproductorrDaniel Dreyfus AnguloBelum ada peringkat
- Farmacologia AntineoplasicaDokumen25 halamanFarmacologia AntineoplasicaDaniel Dreyfus AnguloBelum ada peringkat
- Marcas de Un Verdadero DiscípuloDokumen6 halamanMarcas de Un Verdadero DiscípuloRicky Freire100% (2)
- Semana #28 - Razonamiento VerbalDokumen6 halamanSemana #28 - Razonamiento VerbalSebastian Guerrero EstebanBelum ada peringkat
- Urgencias en La Practica OdontologicaDokumen23 halamanUrgencias en La Practica OdontologicaDoxa JuniorBelum ada peringkat
- Inteligencia Emocional AplicadaDokumen1 halamanInteligencia Emocional AplicadaAzul100% (1)
- La OMC y Sus Reglas - Convivencia Con Las Guerras ComercialesDokumen61 halamanLa OMC y Sus Reglas - Convivencia Con Las Guerras ComercialesEduardo AblinBelum ada peringkat
- Bibliografia Sobre ImproDokumen3 halamanBibliografia Sobre ImproJULIO SAIZ ALEJANDROBelum ada peringkat
- Halbwachs, Maurice, La Memoria Colectiva PDFDokumen191 halamanHalbwachs, Maurice, La Memoria Colectiva PDFMCBF100% (1)
- Informe de Laboratiorio de Densidad en El TerrenoDokumen19 halamanInforme de Laboratiorio de Densidad en El TerrenostivenBelum ada peringkat
- Tema 1 SociologiaDokumen38 halamanTema 1 SociologiaRomeo Rostinhuer0% (1)
- Cuaderno de PsicologiaDokumen5 halamanCuaderno de PsicologiaCesarBelum ada peringkat
- Aplicacion de Web Semantica para MovilesDokumen8 halamanAplicacion de Web Semantica para MovilesuspotBelum ada peringkat
- Gestion Del TiempoDokumen31 halamanGestion Del TiempoMaría AlejandraBelum ada peringkat
- José Ortega y Gasset: Filosof IaDokumen40 halamanJosé Ortega y Gasset: Filosof IaCristian ReyesBelum ada peringkat
- Universidad Nacional Del Callao: Dirección Estratégica en La Indústria PesqueraDokumen62 halamanUniversidad Nacional Del Callao: Dirección Estratégica en La Indústria PesqueraMax Rios PonceBelum ada peringkat
- Actividad Virtual 9 (Grupal) GRUPO 7Dokumen4 halamanActividad Virtual 9 (Grupal) GRUPO 7MARIAFE JEISY VILLANUEVA URDANEGUIBelum ada peringkat
- Historia Del Ancira IIDokumen7 halamanHistoria Del Ancira IIFermín TéllezBelum ada peringkat
- Ley 26944 de Responsabilidad Del Estado - Rosatti - 2014Dokumen652 halamanLey 26944 de Responsabilidad Del Estado - Rosatti - 2014Cecilia N. ArrietaBelum ada peringkat
- GUIA 2 Angulos en GeneralDokumen8 halamanGUIA 2 Angulos en General16139280Belum ada peringkat
- Alaba A DiosDokumen3 halamanAlaba A DiosEdgxr DxnielBelum ada peringkat
- Quiz de Ciencias Sociales Primera Guerra MundialDokumen2 halamanQuiz de Ciencias Sociales Primera Guerra Mundialjuan pablo bedolla ayazoBelum ada peringkat
- TEMA 11 DueloDokumen15 halamanTEMA 11 DueloMaría Pilar GonzálezBelum ada peringkat
- ProgramaDokumen2 halamanProgramasofia cespedes vargasBelum ada peringkat
- Auditoria IntegralDokumen118 halamanAuditoria IntegralLuciano Pier Bedón RavichaguaBelum ada peringkat
- Actividades de Portafolio Formación CiudadanaDokumen7 halamanActividades de Portafolio Formación CiudadanaMaríaMéndezBelum ada peringkat
- Corte y ConfecciónDokumen2 halamanCorte y ConfecciónmikeBelum ada peringkat
- Diagnostico y Tratamiento Del SincopeDokumen6 halamanDiagnostico y Tratamiento Del SincopeJOSEBelum ada peringkat
- Verdugo Marinkovic, Mario Derecho Constitucional, Tomo IDokumen6 halamanVerdugo Marinkovic, Mario Derecho Constitucional, Tomo ICarlos Rene Alvarez FuentesBelum ada peringkat