Fisiología de La Enfermedad de Cushing
Diunggah oleh
María B.0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
76 tayangan6 halamanSe describen los aspectos fisiológicos que conllevan la enfermedad de Cushing
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniSe describen los aspectos fisiológicos que conllevan la enfermedad de Cushing
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
76 tayangan6 halamanFisiología de La Enfermedad de Cushing
Diunggah oleh
María B.Se describen los aspectos fisiológicos que conllevan la enfermedad de Cushing
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 6
1.
Utilizando el respectivo eje hipotálamo-hipófisis-órgano del blanco,
contraste las posibles causas del Sin ́ drome de Cushing.
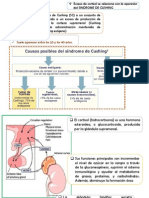
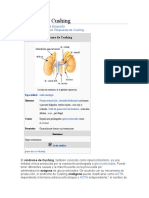
Clasificación etiológica del síndrome de Cushing:
1. Síndrome de Cushing por causas exógenas o iatrogénicas: causado por
una administración de glucocorticoides o medicamentos que contienen ACTH a
dosis suprafisiológicas en un período continuo. La abundancia de estos
fármacos acaba produciendo un fenotipo de Cushing, ya que produce un
aumento de cortisol en el cuerpo. Muchos de los corticoides sintéticos se unen
menos eficientemente a la transcortina, por ende el cortisol libre va a aumentar.
Este tipo de Síndrome de Cushing es temporal y desaparece cuando el paciente
cesa de tomar los medicamentos.
2. Síndrome de Cushing por causas endógenas
-Síndrome de Cushing dependiente de ACTH
Se basa en un aumento de los valores de ACTH, que sobreeestimulan la producción
de cortisol por parte de la corteza suprarrenal. Esto provoca una pérdida del ritmo
normal de la secreción de cortisol, aumentando su amplitud. Los valores de cortisol
plasmáticos aumentados inhiben la producción de CRH por el hipotálamo y la de
ACTH por las células hipofisiarias normales. En consecuencia, se presenta un
hipercortisolismo con ACTH en plasma normal o elevada y las glándulas
suprarrenales presentan una hiperplasia bilateral difusa (crecimiento).
Las causas más frecuentes que provocan este tipo son:
1. Tumor (micro o macroadenoma) hipofisiario secretor de ACTH (conocida como
Enfermedad de Cushing): el paciente presenta un tumor en la hipófisis. Provocan
una hipersecreción crónica de ACTH, es decir, una producción excesiva de esta
hormona, que envía la señal a las glándulas suprarrenales originando una secreción
excesiva de cortisol y en consecuencia causa una hiperplasia suprarrenal bilateral.
Este adenoma productor de ACTH usualmente tiene una respuesta aumentada a
CRH y una resistencia parcial al efecto supresor normal de los glucocorticoides, es
decir, a la retroalimentación de asa larga.
2. Síndrome de secreción ectópica de ACTH y/o CRH: es una afección en la cual
un tumor no hipofisiario produce cantidades elevadas de hormona ACTH, que a su
vez, provoca una hiperplasia suprarrenal bilateral difusa. Está causado por
diferentes tumores que en otra parte del cuerpo producen ACTH como:
*Tumor ectópico productor de ACTH: el origen de la enfermedad reside en la
producción ectópica de ACTH debido al tumor, que estimula a las glándulas
suprarrenales a producir un exceso de cortisol.
*Tumor ectópico productor de CRH: Su origen reside en la producción ectópica de
CRH (hormona liberadora de corticotropina), que provoca una hiperplasia de las
células corticótropas de la adenohipófisis, es decir, que estimula a un aumento de
ACTH y, por lo tanto, también de cortisol. Esto provoca una secreción ectópica de
ACTH y CRH a la vez, por lo cual el cortisol aumenta.
-Síndrome de Cushing independiente de ACTH
La característica básica es la existencia de hipercortisolismo en presencia de ACTH
en plasma suprimida a causa de los mecanismos de retroalimentación de asa larga,
estando, por lo tanto, su origen en la glándula suprarrenal.
Las causas habituales son:
*Tumores (adenomas o carcinomas) suprarrenales: suele apreciarse un cortisol
sérico elevado.. Se originan en las células de la zona fasciculada donde secretan
cortisol de manera excesiva. El exceso de cortisol inhibe la secreción de CRH y de
ACTH, lo que lleva a la atrofia del tejido corticosuprarrenal localizado fuera del
tumor.
*Hiperplasia suprarrenal bilateral macronodular: presencia de nódulos compuestos
por cordones y nidos de células claras con corteza internodular atrófica. Existe una
respuesta anormal de las glándulas suprarrenales a distintas hormonas que
estimulan la secreción de cortisol.
*Displasia suprarrenal micronodular: La glándula suprarrenal contiene numerosos
nódulos formados por células hipertróficas que contienen muchos gránulos de
pigmento oscuro y que secretan excesos de cortisol.
López de la Peña, Xavier. 2016 “Fisiopatología médica en esquemas”. México.
Editorial Trillas
Bodelón de Frutos, Alejandra (2014). “Síndrome de Cushing. Enfermedad y avances
genéticos”. UAB
2. De la Enfermedad de Cushing indique su causa y manifestaciones
́ icas.
clin
Correlacione con la historia, examen físico y exámenes de laboratorio
del caso clínico.
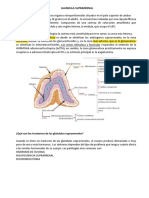
El Síndrome de Cushing es una enfermedad clínica producida por la
exposición prolongada del organismo a cantidades suprafisiológicas de
glucocorticoides. Esta enfermedad puede ser causada por distintas causas:
Causas exógenas o iatrogénicas: Es la causa más común del Síndrome de
Cushing. Consiste en una elevada administración de medicamentos
glucocorticoides o esteroides, que son los derivados de la cortisona o
también, de medicamentos que contienen ACTH (corticotropina), en un
continuo período, es decir, cada día, durante semanas o meses. La
abundancia de este fármaco acaba produciendo un fenotipo de Cushing, ya
que produce un aumento del nivel de cortisol en el cuerpo y en su diagnóstico
se confirma la supresión de cortisol plasmático o urinario.
Causas endógenas: Todos los casos de Cushing endógeno se deben a un
aumento de la producción de cortisol en las suprarrenales, es decir, que el
Síndrome de Cushing es producido por causas internas. Hay de dos tipos:
Las causas de Síndrome de Cushing dependientes de ACTH representan
un 70-75% de los enfermos con causas endógenas. Se basa en un aumento
de los valores de ACTH, que sobreestimulan la producción de cortisol por
parte de la corteza suprarrenal. Esto provoca una pérdida del ritmo normal
de la secreción del cortisol y un incremento de su amplitud. Se distingue
porque presentan un hipercortisolismo con ACTH en plasma normal o
elevada (no suprimida) y las glándulas suprarrenales presentan una
hiperplasia bilateral difusa, es decir, un aumento de su tamaño y de la
producción de hormonas, a veces nodular. Los valores de cortisol plasmático
aumentados inhiben la producción de CRH por el hipotálamo y la de ACTH
por las células hipofisarias normales.
Las causas más frecuentes que provocan este tipo son:
• Tumor (micro o macroadenoma) hipofisario secretor de ACTH (más
conocida como Enfermedad de Cushing) : Esta causa, conocida como
Enfermedad de Cushing, es, sin lugar a duda, la etiología más frecuente de
hipercortisolismo endógeno, ya que puede encontrarse en un 85-90% de los
pacientes con esta enfermedad. Es más frecuente en las mujeres que en los
hombres y, normalmente, se manifiesta en la infancia y la adolescencia. En
la Enfermedad de Cushing el paciente presenta un tumor en la hipófisis,
situada en la parte inferior del cerebro. Generalmente, los tumores
hipofisarios que provocan Síndrome de Cushing no son malignos
(cancerosos), por lo tanto, son llamados adenomas (tumores benignos).
Estos adenomas provocan una hipersecreción crónica de ACTH hipofisaria
(hormona corticotropina), es decir, una producción excesiva de esta
hormona, que envía la señal a las glándulas suprarrenales originando una
hiperplasia suprarrenal bilateral (crecimiento difuso de las glándulas
suprarrenales) y, por lo tanto, una secreción excesiva de cortisol, de
andrógenos suprarrenal y de 11-DOCA.
• Síndrome de secreción ectópica de ACTH y/o CRH: Representa el 10-
15% restante de las causas endógenas dependientes de ACTH. Es una
afección en la cual un tumor no hipofisario, es decir, situado fuera de la
hipófisis o de las glándulas suprarrenales, produce cantidades elevadas de
la hormona ACTH (unos 1000-1500 picogramos), que a su vez, provoca una
hiperplasia suprarrenal bilateral difusa (discreta elevación del cortisol y
crecimiento bilateral).
Las causas de Síndrome de Cushing independientes de ACTH
Representa el 25-30 % de las causas endógenas de esta enfermedad. La
característica básica de los Síndrome de Cushing independientes de ACTH
es la existencia de hipercortisolismo en presencia de ACTH en plasma
suprimida (<10 pg/ml) a causa de los mecanismos de feed-back largos,
estando, por lo tanto, su origen en la glándula suprarrenal.
Las causas habituales son:
• Tumores (adenoma o carcinoma) suprarrenal
• Hiperplasia suprarrenal bilateral macronodular:
• Displasia suprarrenal micronodular:
• Síndrome de Mc Cune-Albright:
Los síntomas generales que padecen la mayoría de las pacientes con
Síndrome de Cushing son:
• Suele existir una obesidad de distribución central, es decir, que afecta
a la parte superior del cuerpo (por encima de la cintura) debido a la
acumulación de grasa en la región abdominal y posterior del cuello, formando
protuberancias en la nuca llamadas ‘’cuello de búfalo’’.
• Cara redonda, roja, llena e hinchada, es decir, una cara en forma de ‘’luna
llena’’.
• Tasa de crecimiento lenta en niños.
• Las extremidades (brazos y piernas) se adelgazan y acaban con un aspecto
fino, porque los músculos de los hombros y de las caderas se atrofian.
Cambios de piel que se ven con frecuencia:
• Es frecuente el acné, el eritema facial y las infecciones de la piel.
• El exceso de glucocorticoides provoca que la piel sea más fina de lo normal
y tenga fragilidad capilar, es decir, que es más frágil. Esta atrofia cutánea da a la
piel un aspecto de papel de fumar y la hace más propensa a la aparición de
hematomas: morados, llamados equimosis o pequeñas lesiones de color rojo
intenso o azuladas, llamadas petequias. Estos hematomas son muy frecuentes en
las zonas de apoyo, como por ejemplo en el caso de los codos.
• Si se produce una herida o un traumatismo, como, rasguños o picaduras de
insectos, la cicatrización es prolongada y defectuosa.
• Aparecen marcas purpúreas o rosadas (de ½ pulgada o más de ancho)
llamadas estrías, normalmente verticales, en la piel del abdomen, los muslos,
brazos, hombros y mamas.
• En ocasiones, se observan micosis de la piel o de las uñas.
Los cambios musculares y óseos abarcan:
• Dolor de espalda que ocurre con las actividades rutinarias
• Dolor o sensibilidad en los huesos
• A menudo se forma una acumulación de grasa en la parte superior de la
espalda, entre los hombros, que da lugar a una joroba.
• Se observa también osteoporosis acelerada, es decir, huesos débiles y
quebradizos, provocada por el efecto de los corticoides sobre la pérdida de masa
de los huesos y una deficiente cicatrización de las heridas. Da lugar a fracturas de
las costillas y la columna vertebral.
• Disminución de la fuerza muscular a causa de que los músculos de los
hombros y de las caderas se atrofian y se vuelven más débiles. Es más frecuente
en las extremidades.
Las mujeres con el Síndrome de Cushing con frecuencia tienen:
• Se puede observar, más llamativamente en las mujeres, rasgos de
virilación, es decir, un crecimiento excesivo de vello más grueso de lo normal,
facial (en la cara) y corporal (sobre todo en el cuello, el pecho, el abdomen y los
muslos) en sitios más frecuentes de los hombres, como bigote.
• También suele existir una frecuente caída de cabello, provocando calvicie.
• El ciclo menstrual se vuelve más irregular o se detiene.
Los hombres pueden tener:
• Disminución o ausencia de deseo sexual,
• muchas veces acompañado por disfunción
• eréctil o impotencia.
• Disminución de la fertilidad.
La frecuencia en la que suelen aparecer estos síntomas es: obesidad central
(90%), HTA (85%), intolerancia a la glucosa (80%), facies pletórica (cara de luna
llena) (80%), estrías rojo-vinosas (65%), acné e hirsutismo (65%), trastornos
menstruales (60%), debilidad muscular (60%), hematomas (fragilidad capilar)
(40%) y osteoporosis (40%).
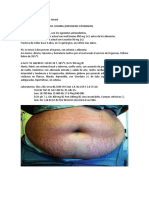
La paciente manifiesta síntomas generales que la mayoría de los pacientes con
Síndrome de Cushing padecen como: cara redonda con hirsutismo y rubicunda,
cuello con acumulación de grasa en la región interescapular, abdomen péndulo y
estrías anchas purpúreas en la piel, además presenta debilidad muscular,
aparición de acné y vello facial, alteraciones menstruales, aumento de peso e
hipertensión arterial. Los exámenes de laboratorio indican valores de cortisol y
ACTH fuera de sus rangos normales, como en la Enfermedad de Cushing
dependiente de ACTH por microadenomas hipofisiarias.
Anda mungkin juga menyukai
- Gushing MedicinaDokumen6 halamanGushing MedicinaYussef Rivas AlvarezBelum ada peringkat
- Sindrome de Cushing. 2020Dokumen10 halamanSindrome de Cushing. 2020Jeyson López100% (2)
- SX de CushingDokumen6 halamanSX de CushingOrianny Quijada MolinaBelum ada peringkat
- Sindrome de CushingDokumen6 halamanSindrome de CushingLiz GarciaBelum ada peringkat
- Sindrome de CushingDokumen2 halamanSindrome de CushingTurma enfermagem1Belum ada peringkat
- Síndrome de CushingDokumen9 halamanSíndrome de CushingChina Vane BCBelum ada peringkat
- Sindrome de CushingDokumen17 halamanSindrome de CushingMaricarmen Bleis UcBelum ada peringkat
- Enfermedades de Las SuprarrenalesDokumen54 halamanEnfermedades de Las SuprarrenalesAguilar Camacho Ramses AlexisBelum ada peringkat
- Caso Clinico Sindrome de Cushing EndogenoDokumen13 halamanCaso Clinico Sindrome de Cushing EndogenoGerman GuadarramaBelum ada peringkat
- CushingDokumen6 halamanCushingCamila Martinez BlaiottaBelum ada peringkat
- FSP Glándula SuprarrenalDokumen39 halamanFSP Glándula SuprarrenalNeil Alex Flores ApazaBelum ada peringkat
- Síndrome de CushingDokumen10 halamanSíndrome de CushingCLARA FERNANDA REYES NEGRETEBelum ada peringkat
- 9-Síndrome de CushingDokumen18 halaman9-Síndrome de CushingEmil HurtadoBelum ada peringkat
- Ordinario de EndocrinoDokumen50 halamanOrdinario de EndocrinoCesar Eduardo Escudero GomezBelum ada peringkat
- Patologia SuprarrenalDokumen7 halamanPatologia Suprarrenalxr46887qkjBelum ada peringkat
- CUSHINGDokumen3 halamanCUSHINGChiara MancifestaBelum ada peringkat
- 02.026 Hiperfunción de La Corteza Suprarrenal Síndrome de CushingDokumen11 halaman02.026 Hiperfunción de La Corteza Suprarrenal Síndrome de CushingGustavo AraujoBelum ada peringkat
- Enfermedades de La Glándula Suprarrenal (Carlos Hernández)Dokumen12 halamanEnfermedades de La Glándula Suprarrenal (Carlos Hernández)Victor MonsalveBelum ada peringkat
- Sindrome de Cushing ListoDokumen12 halamanSindrome de Cushing ListoLuis Antequera BelloBelum ada peringkat
- Síndrome de Cushing y Enfermedad de AddisonDokumen8 halamanSíndrome de Cushing y Enfermedad de AddisonMatias Z.Belum ada peringkat
- Sindrome de CushingDokumen2 halamanSindrome de CushingAlexander JiménezBelum ada peringkat
- HipercortisolismoDokumen6 halamanHipercortisolismoPatsy ParedesBelum ada peringkat
- Todo Lo Que Necesitas Saber Sobre El Síndrome o Enfermedad de CushingDokumen6 halamanTodo Lo Que Necesitas Saber Sobre El Síndrome o Enfermedad de Cushingwilson nicolasBelum ada peringkat
- Síndrome de Cushing - LecturioDokumen18 halamanSíndrome de Cushing - LecturioCLAUDIA BELEN LIZARRAGA SANCHEZBelum ada peringkat
- Cushing ImpppDokumen12 halamanCushing ImpppTP LissethBelum ada peringkat
- Sindrome de CushingDokumen6 halamanSindrome de CushingLinely AbreuBelum ada peringkat
- Glandula SuprarrenalDokumen12 halamanGlandula SuprarrenalShara MejiaBelum ada peringkat
- Cushing AddisonDokumen9 halamanCushing AddisonvanessaBelum ada peringkat
- Caso Clínico 1 EndocrinoDokumen7 halamanCaso Clínico 1 EndocrinoNieves VargasBelum ada peringkat
- Síndrome de CushingDokumen5 halamanSíndrome de CushingEstefania AlcalaBelum ada peringkat
- Síndrome de CushingDokumen6 halamanSíndrome de Cushing_Isil_100% (1)
- Clase 8 - Síndrome de CushingDokumen17 halamanClase 8 - Síndrome de CushingManuela Martinez MaceiraBelum ada peringkat
- Fisiopatologia de Los GlucocorticoidesDokumen5 halamanFisiopatologia de Los GlucocorticoidesMónica CalviñoBelum ada peringkat
- Síndrome de CushingDokumen8 halamanSíndrome de CushingnataliaBelum ada peringkat
- Hi Per Cortisol Is MoDokumen50 halamanHi Per Cortisol Is MoKaralam TorresBelum ada peringkat
- Patología Del Sistema Endocrino - Glandula SuprerrenalDokumen7 halamanPatología Del Sistema Endocrino - Glandula SuprerrenalCamila GoerlaniaBelum ada peringkat
- Hipercortisolismo e Insuficiencia SuprarrenalDokumen6 halamanHipercortisolismo e Insuficiencia SuprarrenalMontserrat GonzalezBelum ada peringkat
- Trastornos SuprarrenalesDokumen46 halamanTrastornos SuprarrenalesAngela Castillo OlivaBelum ada peringkat
- Resumen. Síndrome de CushingDokumen21 halamanResumen. Síndrome de CushingDiana Alonso AguilarBelum ada peringkat
- Trastornos SuprarrenalesDokumen46 halamanTrastornos SuprarrenalesisaacjcrBelum ada peringkat
- Sindrome de CushingDokumen6 halamanSindrome de CushingGuada Romero ChoqueBelum ada peringkat
- Expo SuprarrenalDokumen41 halamanExpo SuprarrenalmaoldiBelum ada peringkat
- Sindrome de Cushing RRDokumen8 halamanSindrome de Cushing RRIzabethel VargasBelum ada peringkat
- SX Chushing Caso ClínicoDokumen22 halamanSX Chushing Caso ClínicoDiana ArequipaBelum ada peringkat
- Sindrome de CushingDokumen7 halamanSindrome de CushingGustavo Alejandro Castro100% (1)
- Síndrome de CushingDokumen27 halamanSíndrome de CushingAlexandra Michaelis D Break100% (1)
- Síndrome de Cushing WikipediaDokumen5 halamanSíndrome de Cushing WikipediawinderBelum ada peringkat
- Resumen Glándula Suprarrenal y OvarioDokumen6 halamanResumen Glándula Suprarrenal y OvarioMarina Nolasco MedinaBelum ada peringkat
- Sindrome CushingDokumen6 halamanSindrome CushingPierina SivinchaBelum ada peringkat
- Sindrome de CushingDokumen5 halamanSindrome de CushingHA-Maribel Espino BenitezBelum ada peringkat
- Sindrome de CushingDokumen13 halamanSindrome de CushingJhansReáteguiBelum ada peringkat
- Sindrome de CushingDokumen5 halamanSindrome de CushingAriel Siervo de DiosBelum ada peringkat
- Sindrome de CushingDokumen17 halamanSindrome de CushingAdriana VillegasBelum ada peringkat
- Sindrome de Cushing, Enfermedad de Cushing y HipopituratismoDokumen48 halamanSindrome de Cushing, Enfermedad de Cushing y HipopituratismoPaulina GutierrezBelum ada peringkat
- Monografía Sindrome de CushingDokumen15 halamanMonografía Sindrome de CushingAngélicaBelum ada peringkat
- Síndrome de CushingDokumen4 halamanSíndrome de CushingValentina Gelves CardenasBelum ada peringkat
- HIPERCORTISOLISMODokumen2 halamanHIPERCORTISOLISMOCarla VallezBelum ada peringkat
- Wa0002.Dokumen9 halamanWa0002.megiamolinajhostynBelum ada peringkat
- Hormonas de La Corteza SuprarrenalDokumen13 halamanHormonas de La Corteza Suprarrenalkathe2293Belum ada peringkat
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDari EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisPenilaian: 4 dari 5 bintang4/5 (9)
- Histología - MesénquimaDokumen2 halamanHistología - MesénquimaMaría B.Belum ada peringkat
- Antropología ResumenDokumen3 halamanAntropología ResumenMaría B.Belum ada peringkat
- Cortisol - FisiologíaDokumen6 halamanCortisol - FisiologíaMaría B.Belum ada peringkat
- Núcleo RojoDokumen2 halamanNúcleo RojoMaría B.Belum ada peringkat
- GLANDULAS Y HORMONAS (S. Endocrino)Dokumen1 halamanGLANDULAS Y HORMONAS (S. Endocrino)Elizabeth SánchezBelum ada peringkat
- Clases Del Primer Parcial (Endocrinología)Dokumen24 halamanClases Del Primer Parcial (Endocrinología)Gabriella SosaBelum ada peringkat
- T Ucsg Pre Med 589 PDFDokumen151 halamanT Ucsg Pre Med 589 PDFAlexsander SarmientoBelum ada peringkat
- Presentación 169 Proyecto de Producto Moderno Geometrico PastelDokumen11 halamanPresentación 169 Proyecto de Producto Moderno Geometrico PastelCarolina CerdaBelum ada peringkat
- Hipófisis PresentaciónDokumen37 halamanHipófisis PresentaciónHugo Corrales-SantanderBelum ada peringkat
- Informe de Caso 1-2Dokumen5 halamanInforme de Caso 1-2Kamill Marie Frías UreñaBelum ada peringkat
- Preguntas Del ForoDokumen4 halamanPreguntas Del ForoValentina DueñezBelum ada peringkat
- Sistema Endocrino PDFDokumen40 halamanSistema Endocrino PDFcmtgpBelum ada peringkat
- Clase#20 Automonitoreo y Monitoreo Continuo de GlucosaDokumen39 halamanClase#20 Automonitoreo y Monitoreo Continuo de GlucosaAljavainBelum ada peringkat
- Dr. Castelan Morales Daniel Armando Grado: 6° Grupo: "C"Dokumen31 halamanDr. Castelan Morales Daniel Armando Grado: 6° Grupo: "C"Krystal HernándezBelum ada peringkat
- Reforzamiento y Nivelación Examen Final 2021-10Dokumen3 halamanReforzamiento y Nivelación Examen Final 2021-10CRISTEL GRACIELA HUAMAN DELGADOBelum ada peringkat
- Cuadro Fisio HormonasDokumen11 halamanCuadro Fisio HormonasAngel Omar Heleria NuricumboBelum ada peringkat
- Seminario E1. Sindrome de Cushing. Dra. Flor Vento. 2016Dokumen26 halamanSeminario E1. Sindrome de Cushing. Dra. Flor Vento. 2016Marycielo NoriegaBelum ada peringkat
- Fármacos Tiroideos y AntitiroideosDokumen7 halamanFármacos Tiroideos y AntitiroideosEmerson PirirBelum ada peringkat
- Pauta Prueba Bio II ADokumen8 halamanPauta Prueba Bio II AAlvaro ValenzuelaBelum ada peringkat
- Tiroides ExpoDokumen92 halamanTiroides ExpoAnonymous CSudLPP1Belum ada peringkat
- Hipotiroidismo ExpoDokumen10 halamanHipotiroidismo ExpoAnonymous pvIaZZ6Belum ada peringkat
- Diabetes y Otros Factores de Riesgo CardiobascularDokumen196 halamanDiabetes y Otros Factores de Riesgo Cardiobasculariatros100% (8)
- Sistema EndocrinoDokumen2 halamanSistema EndocrinoSUSAN ALEXANDRA ZAMORA DIAZBelum ada peringkat
- Hipertiroidismo y TiroiditisDokumen5 halamanHipertiroidismo y Tiroiditispalomazul007Belum ada peringkat
- CUESTIONARIO 5 DeysivvvvvvvvvvvvvvvvvvDokumen3 halamanCUESTIONARIO 5 DeysivvvvvvvvvvvvvvvvvvSamira NamiBelum ada peringkat
- EndocrinoDokumen18 halamanEndocrinoRodrigo EscuderoBelum ada peringkat
- Ejes HormonalesDokumen12 halamanEjes HormonalesAngela Catherine Quispe PoccomoBelum ada peringkat
- Hormonas HipotalámicasDokumen2 halamanHormonas HipotalámicasMaría Fernanda Hurtado B.100% (1)
- Síndromes Clínicos Relacionados A La Concentración de Hormonas Tiroideas CirculantesDokumen9 halamanSíndromes Clínicos Relacionados A La Concentración de Hormonas Tiroideas CirculantesElena NitoBelum ada peringkat
- Hipotiroidismo GPC ExpoDokumen49 halamanHipotiroidismo GPC ExpoSuxy TjoBelum ada peringkat
- Anatomía Hipotálamo HipófisisDokumen51 halamanAnatomía Hipotálamo HipófisisOskr GpBelum ada peringkat
- Eje Hipotálamo-Hipófisis-Hormona de Crecimiento & Eje Hipotálamo-Hipófisis-ProlactinaDokumen193 halamanEje Hipotálamo-Hipófisis-Hormona de Crecimiento & Eje Hipotálamo-Hipófisis-ProlactinaCarla SoberanesBelum ada peringkat
- Mapas GastroDokumen4 halamanMapas GastroMarla LopezBelum ada peringkat
- Complemento De: Repaso UnmsmDokumen2 halamanComplemento De: Repaso UnmsmAndrea ReyesBelum ada peringkat