Cuestionario de Evaluación de La Función Gastrointestinal Bueno
Diunggah oleh
Lirio LópezDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Cuestionario de Evaluación de La Función Gastrointestinal Bueno
Diunggah oleh
Lirio LópezHak Cipta:
Format Tersedia
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Cuestionario De Evaluación De La Función
Gastrointestinal
1. Explica de manera general las principales
funciones del aparato digestivo
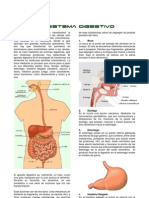
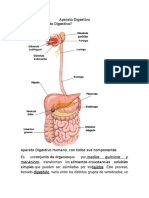
El aparato digestivo es un conjunto de órganos que,
por medios químicos y mecánicos, transforman los
alimentos en sustancias solubles simples que pueden
ser asimiladas por los tejidos.
La digestión incluye procesos mecánicos y
químicos. Los procesos mecánicos consisten en la
masticación para reducir los alimentos a partículas
pequeñas, la acción de mezclar del estómago y la
actividad peristáltica (actividad motora que facilita
el avance del bolo alimenticio) del intestino. Estas
fuerzas desplazan el alimento a lo largo del tubo
digestivo y lo mezclan con varias secreciones.
Aunque los procesos mecánicos son importantes, la transformación de los diferentes
alimentos ingeridos en unidades pequeñas utilizables depende principalmente de los
procesos químicos, que se realizan gracias a la acción de distintas enzimas. La digestión
química se inicia cuando se ingieren los alimentos; las seis glándulas salivares producen
secreciones que se mezclan con los alimentos. La amilasa salival es una enzima presente en
la saliva que rompe el almidón en maltosa, glucosa y oligosacáridos. La saliva también
estimula la secreción de enzimas digestivas y lubrica la boca y el esófago para permitir el
paso de sólidos.
La función esencial del estómago es reducir los alimentos a una masa semifluida de
consistencia uniforme denominada quimo, que pasa luego al duodeno. El estómago también
actúa como reservorio transitorio de alimentos y por al acidez de sus secreciones, tiene una
cierta acción antibacteriana, desde el estomago, la masa de los alimentos predigeridos pasa
al intestino delgado. Éste consta de un tubo de unos 6 metros de longitud y de hasta 3 cm.
de diámetro, cuyo volumen ocupa la cavidad abdominal en su mayor parte. Se distinguen
tres partes: el duodeno, el yeyuno y el íleon. El duodeno se extiende unos 25 cm. a partir
del píloro y tiene forma de U horizontal; en él comienza la digestión intestinal, las
glándulas de su mucosa segregan el jugo duodenal, y en su interior, en un ensanchamiento
llamado ampolla de Vater, desembocan la bilis (a través del conducto colédoco, procedente
de su almacenamiento en la vesícula biliar, e inicialmente producida por el hígado), y el
jugo pancreático.(a través del canal de Wirsung, procedente del páncreas). El duodeno
también alberga otras variadas glándulas, como las de Brunner (segregadora de un mucus
protector), y las de Lieberkühn (segregadora del jugo intestinal). Éstas últimas son más
abundantes en el yeyuno e íleon, y tienen como función aportar las enzimas digestivas que
actúan en la degradación de las grasas, polisacáridos, disacáridos y polipéptidos, tales como
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
la lactasa, amilasa y lipasa. Por su parte, el yeyuno e íleon, son similares al resto del
intestino delgado en lo que se refiere al tipo de tejido, aunque se distinguen unas
vellosidades muy numerosas proyectadas en sus paredes.
El intestino delgado tiene la función de realizar la digestión del quimo mediante la acción
del jugo intestinal, la bilis y el jugo pancreático, y la absorción de los alimentos digeridos a
través de las citadas vellosidades intestinales existentes en el yeyuno e íleon, para
posteriormente ser transportadas y entregadas a la linfa (líquido que circula por los vasos
linfáticos) y a la sangre.
A continuación del intestino delgado, y a través de la válvula ileocecal, se encuentra el
intestino grueso. En él se mezclan, al igual que en el estómago y el intestino delgado, los
alimentos y los jugos mediante movimientos peristálticos. Se trata de un conducto cuyo
diámetro oscila entre los 3,5 y 5 cm., y una longitud de entre 1,5 y 1,8 m. Se encuentra
dividido en tres partes: ciego, colon y recto. El ciego, de unos 5 a 7 cm. de longitud, es un
saco en cuyo extremo se sitúa el apéndice cecal, vermicular o vermiforme (es vestigial en
los humanos), consistente en una prolongación tubular de unos 4 a 5 cm. de longitud, en el
que se forman glóbulos blancos.
El colon rodea al intestino delgado y otras vísceras situadas en el abdomen. Su función es
almacenar los productos residuales de la digestión hasta su expulsión. Se extiende desde el
ciego hasta el recto. Se divide en cuatro partes: ascendente, transversal, descendente e
ileopelviano. El ascendente es una continuación hacia arriba del ciego. El transversal
atraviesa el abdomen de derecha a izquierda a la altura de la tercera y cuarta vértebra
lumbares. La descendente conduce hasta el ileopelviano, o colon sigmoideo, que tiene
forma de S, y que desemboca en la última sección del intestino grueso, el recto. Éste mide
unos 20 cm. de longitud y finaliza en el ano.
El intestino grueso está totalmente tapizado de numerosas glándulas secretoras de mucus, y
en la parte del colon se encuentra la flora intestinal integrada por gran cantidad de bacterias
simbióticas, las cuales se encargan de putrefactar aquellos restos alimenticios procedentes
del intestino delgado que no han podido ser digeridos. Además, en el intestino grueso se
reabsorbe el exceso de agua, así como vitaminas y sales minerales, a la vez que los residuos
son comprimidos formando las heces fecales y almacenadas en el recto. Cuando las heces
alcanzan determinada presión sobre las paredes del recto, se produce un reflejo fisiológico
en el organismo invitando a la defecación, la cual se produce al exterior a través del ano, un
orificio que se encuentra cerrado mediante dos esfinteres, uno de musculatura lisa en su
interior y otro de musculatura estriada en su exterior.
2. Describe como se realiza la absorción de los carbohidratos
Todos los carbohidratos absorbidos en el intestino delgado tienen que ser hidrolizados a
monosacáridos antes de su absorción. La digestión del almidón comienza con la acción de
alfa-amilasa salivar, aunque su actividad es poco importante en comparación con la
realizada por la amilasa pancreática en el intestino delgado. La amilasa hidroliza el almidón
a alfa-dextrinas, que posteriormente son digeridas por gluco-amilasas (alfa-dextrinasas) a
maltosa y maltotriosa. Los productos de la digestión de alfa-amilasa y alfa-dextrinasa, junto
con los disacáridos dietéticos, son hidrolizados a sus correspondientes monosacáridos por
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
enzimas (maltasa, isomaltasa, sacarasa y lactasa) presentes en el borde en cepillo del
intestino delgado.
En una fase de la absorción de carbohidratos, la fructosa es transportada por una
transportador de fructosa hacia el citosol de la célula intestinal, y la glucosa compite con la
galactosa por otro transportador que requiere Na+ para su funcionamiento. Del citosol, los
monosacáridos pasan a los capilares por difusión simple o por difusión facilitada.
Los carbohidratos que no han sido digeridos en el intestino delgado, incluyendo almidón
resistente de alimentos tales como patatas, judías, avena, harina de trigo, así como varios
oligosacáridos y polisacacáridos no-almidón, se digieren de forma variable cuando llegan al
intestino grueso.
3. Describe como se realiza la absorción de los lípidos
La digestión de las grasas comienza en la boca con la secreción de lipasa bucal, un
componente de la saliva, y su actividad aumenta cuando el conjunto saliva-alimento entra
en el estómago y el pH se hace más ácido.
FASE INTRALUMINAL
La parte más activa de la digestión de los lípidos tiene lugar en la porción superior del
yeyuno. El proceso comienza ya con la formación del quimo, que después se mezcla con
las secreciones pancreáticas según se vacía el estómago. La liberación de lecitina por la
bilis facilita el proceso de emulsificación, para que los tres tipos de lipasas pancreáticas y
una coenzima hidrolicen los lípidos. La liberación de estas enzimas se encuentra bajo el
control de CCK, hormona que facilita, además, la salida de bilis de la vesícular biliar.
La lipasa pancreática es responsable de la mayor parte de la hidrólisis y del fraccionamiento
de los ácidos grasos, al actuar sobre la superficie de las micelas que engloban a los
triglicéridos. La enzima pancreática colipasa, favorece la formación del complejo sales
biliares lipasa-colipasa que interviene en la hidrólisis. Como resultado de la actividad de la
lipasa, monoglicéridos, ácidos grasos, y glicerol se reparten por el ambiente acuoso de la
luz intestinal y posteriormente son solubilizados por las sales biliares. Los productos finales
se ponen en contacto con la superficie de los microvilli.
Colesterol esterasa es otra enzima pancreática que hidroliza los ésteres de colesterol.
Fosfolipasa es otra enzima pancreática, de la que existen dos formas A1 y A2, que hidroliza
ácidos grasos de los fosfolípidos. Fosfolipasa A2 hidroliza también la lecitina y se produce
lisolecitina y un ácido graso, que son absorbidos con facilidad. Para la formación de
quilomicrones es necesaria la presencia de fosfolípidos.
La bilis, es un factor importante en la digestión de las grasas.
FASE MUCOSA
Las micelas favorecen que los productos de fraccionamiento de los lípidos se difundan por
la superficie del epitelio intestinal. Y la absorción de las sustancias ligadas a las micelas se
debe a que se difunden por la capa acuosa, proceso que va seguido de su captación por
parte de la membrana plasmática. Los ácidos grasos libres y los monoglicéridos pasan a
través de los microvilli de la membrana por un proceso pasivo, el glicerol necesita un
mecanismo transportador.
Una proteína de bajo peso molecular, presente en el citoplasma de las células de la mucosa,
proteína ligadora de ácidos grasos (FABP), transporta ácidos grasos de cadena larga al
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
retículo endoplásmico liso en donde se resintetizan en triglicéridos. También, parte del
colesterol es reesterificado por acil-CoA-colesterol aciltransferasa (ACAT) o por la
colesterol esterasa de la mucosa. Los triglicéridos reesterificados se incorporan a las
lipoproteínas junto con los fosfolipidos, colesterol, ésteres de colesterol y apoproteína B.
Los quilomicrones migran al aparato de Golgi en donde pueden unirse glicoproteínas. Otros
ácidos grasos, con diez o menos átomos de carbono, se transportan sin esterificar y pasan al
sistema porta, unidos, generalmente a albúmina.
4. Describe como se realiza la absorción de las proteínas
La digestión de las proteínas comienza en el estómago, con la intervención de su
componente ácido, que tiene en este caso dos funciones. La primera es la de activar la
pepsina de su forma zimógeno, la segunda , la de favorecer la desnaturalización de las
proteínas.
La pepsina es una enzima clave que inicia el proceso de hidrólisis proteica. Las células de
la mucosa segregan pepsinógeno, y el HCl del estómago estimula la conversión de
pepsinógeno en pepsina. Esta enzima desdobla proteínas y péptidos, en sitios específicos de
la unión peptídica, como el grupo carboxilo de algunos aminoácidos, fenilalanina,
triptófano y tirosina, y quizás, leucina y otros aminoácidos acídicos.
Cuando la proteína, parcialmente fraccionada, pasa al intestino delgado, las enzimas
pancreáticas tripsina, quimotripsina y carboxipeptidasas A y B son las responsables de
continuar su digestión. Tripsinógeno, quimotripsinógeno y procarboxipeptidasas A y B son
las formas zimógeno de tripsina, quimotripsina y carboxipeptidasas A y B,
respectivamente. Las células de la mucosa intestinal segregan la enzima enteroquinasa, que
desdoblará un hexapéptido del tripsinógeno para formar tripsina activa. Una vez formada,
la tripsina puede también realizar una división hexapéptidica del tripsinógeno,
proporcionando más tripsina. Esta enzima, a su vez, convierte otras formas inactivas de
enzimas pancreáticas en sus formas activas. La tripsina actúa sobre las uniones de péptidos
que afectan los grupos carboxilo de arginina y lisina. Es tambien una endopeptidasa puesto
que escinde péptidos en el interior de la cadena proteica. Quimotripsinógeno es una
endopetidasa. Carboxipeptidasas A y B son consideradas exopeptidasas en cuanto que
escinden aminoácidos del carboxilo final de polipéptidos. Las aminopeptidasas, que son
consideradas unas exopeptidasas, escinden los péptidos en aminoácidos y oligopéptidos.
La hidrólisis final de los péptidos producidos por las enzimas pancreáticas tiene lugar en la
superficie de las membranas de los microvilli de las células de la mucosa intestinal. Y en
resumen, el resultado final de la digestión luminal de las proteinas en el intestino delgado es
la obtención de fragmentos de oligopéptidos, dipéptidos y aminoácidos.
La absorción de la proteína es principalmente en forma de aminoácidos individuales, y se
da en la parte ileal del intestino delgado. Se realiza por un mecanismo que utiliza
transportadores dependientes de energía, los cuales se encuentran en la membrana de los
microvilli. Estos transportadores, lo son para cuatro grupos distintos de aminoácidos: I)
Neutros: a) aromáticos tirosina, triptófano, fenilalanina, b) alifáticos (alanina, serina,
treonina, valina, leucina, isoleucina, glicina, y metionina, histidina, glutamina, asparagina,
cisteína), II) Básicos (lisina, arginina, ornitina, cistina), III) Dicarboxílicos (ácidos
glutámico y aspártico), IV) Aminoácidos: prolina, hidroxiprolina, glicina puede utilizar este
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
portador además del utilizado por los aminoácidos neutros, otros aminoácidos (taurina, D-
alanina, ácido gamma-aminobutírico.
5. Menciona la función de las hormonas intestinales
1. COLECISTOCININA CCK
La CCK es un péptido de 33 aminoácidos, miembro de la “Familia Gastrina CCK”.
Es secretada en las células I de la mucosa duodenal y yeyunal en respuesta a dos tipos de
estímulos fisiológicos:
Monoglicéridos y ácidos grasos
Péptidos pequeños y aminoácidos
Estos estímulos indican a las células la presencia de grasas y proteínas en la comida, que
deben digerirse y absorberse.
La CCK asegura la secreción enzimática y ácidos biliares para ayudar a la digestión, y
absorción.
Las funciones que realizara la CCK serán las siguientes:
Contracción de la vesícula biliar
Incluida también la relajación del esfínter de Oddi se vierte la bilis de la vesícula a la luz
del intestino delgado, siendo la bilis necesaria para emulsificar y solubilizar los lípidos.
Secreción de enzimas pancreáticas
Las lipasas pancreáticas digieren los lípidos ingeridos y los convierten en ácidos grasos,
monoglicéridos y colesterol; todos absorbibles.
La amilasa pancreática a de digerir a los carbohidratos y la proteasa pancreática a las
proteínas.
Secreción de bicarbonato del páncreas
No es un efecto principal pero potencia la acción de la secretina en la secreción de
bicarbonato.
Crecimiento del páncreas exocrino y de la vesícula biliar
Muestra efectos tróficos sobre ambos.
Inhibición del vaciamiento gástrico
Inhibe o hace más lento el vaciamiento gástrico prolongando el tiempo de vaciado, ya que
para posibilitar la digestión y absorción en el intestino delgado se requiere bastante tiempo.
2. POLIPÉPTIDO PANCREÁTICO (PPY)
Es un péptido que se produce en las células PP del páncreas. Su función afecta diversos
procesos gastrointestinales entre los cuales podemos nombrar la secreción de enzimas
intestinales y gástricas y la inhibición de los movimientos intestinales
3. POLIPÉPTIDO INSULINOTROPICO DEPENDIENTE DE GLUCOSA (GIP)
GIP es un péptido de 42 aminoácidos perteneciente a la familia peptídica Glucagón-
secretina y se origina del Pro-GIP constituido por 153 aminoácidos
Secretada por células entero endócrinas especificas o células K, localizadas en el duodeno y
la mucosa intestinal, secreción estimulada por ingesta de carbohidratos y ácidos grasos.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Tiene la capacidad de inhibir la secreción de acido gástrico, presenta propiedades
insulinotropico dependiente de glucosa
4. GLP- 1
Los agentes que causan o estimulan la secreción de GLP-1 incluyen los carbohidratos, las
proteínas y los lípidos. Una vez que el GLP-1 alcanza la circulación, tiene una vida media
de solo 2 minutos, debido a la rápida degradación por parte de enzimática
Aumenta la secreción de insulina por parte del páncreas de manera dependiente de
la glucosa.
Suprime la secreción de glucagón del páncreas.
Incrementa la masa de las células beta y la expresión del gen de la Insulina.
Inhibe la secreción de ácido estomacal y el vaciamiento gástrico.
Suprime la ingesta de alimento por medio de la sensación de saciedad.
5. GLP-2
Es una hormona peptídica de 33 aminoácidos producida por el intestino en las células L
endocrinas y en diversas neuronas del sistema nervioso central.
La GLP-2 es co- segregadora de GLP-1 tras la ingesta de nutrientes.
Promueve el crecimiento intestinal, modula la función intestinal y genera neuro protección
6. OXINTOMODULINA
La oxintomodulina es una hormona de 37 aminoácidos que se encuentra en el colon y
producida por las células parietales presentes en las glándulas de la mucosa oxíntica del
fundus del estómago.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Como función presenta la supresión en el apetito.
7. GHRELINA
Es una hormona peptídica de 28 aminoácidos, sintetizada fundamentalmente por el
estómago que se definió como el ligando natural del receptor de secretagogo de la hormona
del crecimiento (GHS-R).
Sus funciones son:
Secreción de la hormona GH
Regulación del peso corporal y la ingesta con efecto orexigénico
Homeostasis de la presión arterial como agente vaso activo.
Efecto cardioprotector
8. GASTRINA
Es un péptido de cadena recta de 17 aminoácidos, coordina la secreción del ion H por las
células gástricas parietales o células G localizadas en el antro del estómago, como
reacción a la ingesta de comida, distención del estómago por el alimento y por
estimulación vagal.
Los estímulos más potentes para la secreción de gastrina es la presencia de fenilalania y
triptófano en los alimentos de la digestión.
El péptido neurocrino liberado en las terminaciones vagales en el estomago es el péptido
liberador de gastrina (GRP) o bombesina.
La inhibición de la secreción de la gastrina es dada cuando el pH del contenido gástrico es
relativamente bajo
Las acciones de la gastrina han de ser dos:
Estimula la secreción de H por parte de las células parietales gástricas
Estimula el crecimiento de la mucosa gástrica o efecto trófico.
9. PANCREOZIMINA
Secretada por la presencia de proteínas; secretada a nivel duodenal.
Tiene efecto de incrementar la secreción de mucus por las células de Brunner en el intestino
e inhibe la secreción de las células parietales entre otras funciones como:
Estimula la síntesis y entrega de los enzimos pancreáticos.
Al mismo tiempo relaja el esfínter de Oddi y produce la contracción
de la vesícula y de los conductos biliares.
Inhibe la secreción gástrica, cumpliendo así la función de una
hormona reguladora de dicha secreción.
Induce en las células a y b de los islotes de Langerhans pancreáticos
la secreción de glucagón e insulina
10. SECRETINA
Es un péptido de 27 aminoácidos, miembro de la familia “secretina – Glucagón”.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Para mostrar su actividad la secretina debe plegarse en una hélice alfa.
La secretina se libera en las células S des duodeno e respuesta a la presencia de H+ y
ácidos grasos en la luz del intestino delgado, o a un pH menor de 4,5 en el intestino
delgado.
La función de la secretina es promover la secreción de HCO3´pancreatico biliar, que a
continuación neutraliza al H+ en la luz del intestino delgado.
Para la digestión de las grasas es necesario un pH óptimo de 6 a 8 para la correcta acción de
las lipasas pancreáticas, ya que con un pH menor 3 se inactivan o desnaturalizan.
La secretina también inhibe el efecto de la gastrina sobre las células parietales o sea la
secreción de H+ y crecimiento de las mismas.
11. PÉPTIDO GÁSTRICO INHIBIDOR (GIP)
Es un péptido de 42 aminoácidos miembro de la familia “secretina Glucagón“
Secretado en las células de la mucosa duodenal, y es la única que reacciona con los tres
tipos de nutrientes, glucosa, aminoácidos y ácidos grasos
La principal función es estimular la secreción de insulina por las células pancreáticas beta
y ha de inhibir la secreción gástrica de H+
12. PÉPTIDO VASO ACTIVO INTESTINAL VIP
Es una hormona polipeptídica formada por 28 residuos de aminoácidos y es producida por
muchas estructuras como el aparato digestivo y el páncreas.
Se caracteriza por su propiedad vasodilatadora y su actividad de relajación en y la
musculatura gástrica. Inhibe la secreción de enzimas gástricas y estimula la secreción de
glucagón, insulina y Somatostatina, aumenta la adenilciclasa, así como la secreción biliar
en el hígado.
13. MOTILINA
La motilina es una hormona polipeptídica secretada por las células M del intestino delgado.
Su secreción es estimulada por el pH ácido del duodeno. Sus efectos consisten en el
estímulo de la producción de pepsina y el aumento de la actividad motora gástrica mediante
la estimulación del músculo liso.
14. BOMBESINA
La bombesina es una hormona conocida principalmente como "péptido liberador de
gastrina", esta hormona estimula la secreción de HCL, al actuar sobre las células parietales,
independientemente del pH medio; también aumenta la secreción pancreática, la actividad
mio-eléctrica intestinal y la contractilidad del músculo liso.
15. NEUROPÉPTIDO Y (NPY)
El Neuropéptido Y es un neurotransmisor péptido de 36 aminoácidos que se encuentra en el
cerebro, y actúa aumentando los efectos vasoconstrictores de las neuronas noradrenérgicas.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
El papel del NPY en la regulación del balance energético es bien conocida. Forma parte del
sistema lipoestabilizador junto con la leptina y la hormona liberadora de corticotropina
(CRH). Los niveles altos de NPY en el fluido cerebroespinal se asocian con una elevada
ingestión de comida y una actividad física disminuida. La leptina, producida por los
adipocitos en respuesta a los altos niveles de grasa, es detectada por el núcleo arqueado en
el hipotálamo. La actividad incrementada en el núcleo arcuato actúa sobre el núcleo para-
ventricular para inhibir la producción de NPY en ese lugar, reduciendo así el apetito. La
actividad del núcleo arqueado también estimula la liberación de CRH, que también
disminuye el deseo de alimentarse e incrementa el gasto energético.
16. GLUCAGÓN
El glucagón, es una hormona peptídica de 29 aminoácidos que actúa en el metabolismo de
los hidratos de carbono. Es sintetizada por las células α del Páncreas en los islotes de
Langerhans.
Es una hormona que eleva el nivel de glucosa en la sangre, al contrario que la insulina que
lo baja. Cuando el organismo requiere más azúcar en la sangre, las células alfa del páncreas
elaboran glucagón. Este glucagón moviliza las reservas de glucosa presentes en el hígado
en forma de glucógeno.
17. INSULINA
La insulina es un Polipéptido formado por 51 aminoácidos, producida y secretada por las
células beta de los islotes de Langerhans del páncreas como proinsulina para luego
activarse en la zona duodenal.
La insulina interviene en el aprovechamiento metabólico de los nutrientes, sobre todo con
el anabolismo de los carbohidratos, permite disponer a las células del aporte necesario de
glucosa para los procesos de síntesis con gasto de energía.
Su función es la de favorecer la incorporación de glucosa de la sangre hacia las células,
cuando el nivel de glucosa en sangre es alto.
18. SOMATOSTATINA
La somatostatina es una hormona proteica producida por las células delta del páncreas, en
lugares denominados islotes de Langerhans. Interviene indirectamente en la regulación de
la glucemia, e inhibe la secreción de insulina y glucagón. La secreción de la somatostatina
está regulada por los altos niveles de glucosa, aminoácidos y de glucagón. Su déficit o su
exceso provocan indirectamente trastornos en el metabolismo de los carbohidratos.
19. HISTAMINA
La histamina es una amina compuesta por un anillo imidazólico y un grupo etilamino como
cadena lateral.
Es un potente secretagogo gástrico y desencadena excreción abundante de ácido por las
células parietales, al actuar en los receptores H2.
También aumenta la producción de pepsina y factor intrínseco e inhibe casi por completo
las reacciones a la gastrina o a la estimulación vagal.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
20. SEROTONINA
Es una mono amina neurotransmisora sintetizada en las neuronas serotoninérgicas en el
Sistema Nervioso Central (SNC) y las células enterocromafines o células de Kulchitsky, en
el tracto gastrointestinal del ser humano.
Entre las funciones fisiológicas de la serotonina destaca la inhibición de la secreción
gástrica, la estimulación de la musculatura lisa
6. Define que es un síndrome de mal absorción y menciona algunos ejemplos
Dificultad o pérdida de la capacidad del intestino delgado para la normal absorción de uno
o más nutrientes durante el proceso de la digestión.
Ejemplos:
Malabsorción de hidratos de carbono: provoca diarrea crónica, meteorismo y distensión
abdominal.
Malabsorción de grasas: provoca heces voluminosas y malolientes, déficit de absorción de
vitaminas liposolubles como vitamina K (su déficit favorece el sangrado), vitamina A (su
déficit produce alteraciones de las mucosas, dermatitis), vitamina D (su déficit provoca
raquitismo, debilidad ósea) o vitamina E (su déficit produce alteraciones de las mucosas,
alteraciones visuales)
Malabsorción de proteínas: provoca pérdida de peso, pérdida de masa muscular, ascitis,
edemas, ruptura de membranas celulares y pérdida de sus funciones.
Malabsorción de vitamina B12: su déficit provoca anemia o alteraciones neurológicas.
7. ¿Qué es la esteatorrea, cual es su etiología y sus manifestaciones clínicas?
Esteatorrea se define como la cantidad anormal de grasas (lípidos) en las heces. Por lo
general se manifiesta por diarrea heces grasosas hechas de pasta, de color, maloliente y
adherente.
Consideramos que esteatorrea allí cuando la cantidad de grasa eliminada en las heces son
más de 6 gramos por 24 horas.
Estas evacuaciones son brillantes, bastante obvio, y dejar una mancha de grasa en la toalla.
La determinación de grasa en las heces es el único medio para certificar que sí es
esteatorrea.
Síntomas
Malabsorción con deficiencias de vitaminas liposolubles A, D, E y K.
Adelgazamiento;
Cholestéroliformes Stones;
Dolor abdominal
Náusea.
Causas
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Los problemas en el páncreas puede ser debido a que es el órgano que produce las
enzimas lipasas y otros responsables de la disolución de grasas para que sean
absorbidos por los intestinos. Una enfermedad del páncreas como pancreatitis
crónica o cáncer de páncreas pueden ser responsables de este signo. En este último
caso, especialmente la fatiga, pérdida de peso e ictericia, que están a la vanguardia.
De lo contrario, la malabsorción intestinal, incluidas las enfermedades como la
enfermedad celíaca o la enfermedad de Crohn a menudo están involucrados.
Malabsorción
Por ejemplo, si:
enfermedad inflamatoria intestinal,
síndrome de intestino corto,
Mesentérica
abetalipoproteinemia
Maldigestión
Insuficiencia pancreática exocrina
La pancreatitis crónica
coledocolitiasis (obstrucción del conducto biliar por un cálculo biliar)
cáncer de páncreas (si es que se obstaculiza la salida de la vejiga)
colangitis esclerosante
invasión bacteriana
Fisiopatología
La esteatorrea se observa cuando la absorción intestinal de los lípidos es imposible es decir,
en dos mecanismos principales típicos.
la atrofia de la mucosa intestinal, lo que limita el paso de los ácidos grasos
transmural.
alteraciones de la digestión y la insuficiencia exocrina del páncreas (lipasa
pancreática exocrina la secreción de transformar los triglicéridos en ácidos grasos) o
deficiencia de sales biliares (solubilización de los ácidos grasos).
Cualquier cosa que limita el ciclo de los ácidos biliares y la producción y uso lipasa
pancreática digestivo, reduce la absorción de grasas en la dieta. Éstas siguen siendo con el
bolo tan poco hidrolizada.
8. ¿Qué es la enfermedad celiaca, cual es su etiología y sus manifestaciones clínicas?
Sus principales característica son:
a) Malabsorción de prácticamente todos los nutrientes.
b) Lesión celular constante de la capa mucosa del yeyuno.
c) Rápida mejora clínica al eliminar el gluten de la dieta.
La causa de estas alteraciones es el gluten, una proteína contenida en los cereales como
trigo, cebada, centeno y avena, que produce lesiones en la capa mucosa de la pared del
intestino, produciéndose inflamación y destrucción de las vellosidades. Las células
encargadas de la absorción intestinal pierden su forma cilíndrica y adquieren un aspecto
cuboide y sus núcleos se distribuyen de forma anárquica. El borde en cepillo desaparece y
disminuye en el interior de la célula la concentración de sustancias que intervienen en el
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
proceso digestivo. Estas alteraciones provocan una disminución de la superficie de
absorción.
Una característica fundamental de esta enfermedad es la recuperación de la estructura
intestinal una vez transcurrido un tiempo durante el cual el paciente se somete a una dieta
sin gluten. Las células encargadas de absorber los nutrientes recuperan su forma normal,
reaparece el borde en cepillo y aumenta la longitud de las vellosidades.
Causas
Las causas de la enfermedad celíaca no están del todo clara, pero se han propuesto tres
posibles mecanismos: a) fenómenos inmunes, b) deficiencia enzimática, c) factores
genéticos.
La hipótesis de los factores inmunes se basa en la existencia de una respuesta
inmunológica. Se ha observado la existencia de anticuerpos antigluten en suero, heces y
secreciones intestinales de estos pacientes, aunque su presencia también se ha detectado en
otras enfermedades que cursan con lesión de la mucosa intestinal.
Existe también la posibilidad de que se trate de una enfermedad metabólica por algún
déficit enzimático en el que el gluten se digiera de manera incompleta, de forma que la
acumulación de sustancias tóxicas generadas dañe la mucosa intestinal. Estudios realizados
sugieren que el gluten no actúa como tóxico, sino que se requiere una activación de su
toxicidad mediante un mecanismo interno. Este mecanismo parece depender de dos genes.
Es probable que la asociación de ambos genes determine la transformación de la célula
intestinal en un "receptor de gluten" que favorecería la reacción inmunológica defensiva
para destruir el gluten, con la consiguiente liberación de sustancias tóxicas e inmunoactivas
que destruirían las células intestinales.
Síntomas
Los síntomas son los que aparecen descritos en la página anterior. En la enfermedad
celíaca los síntomas aparecen en la infancia. Si la enfermedad no se diagnostica, los
síntomas pueden disminuir e incluso desaparecer en la adolescencia para reaparecer entre la
tercera y la cuarta décadas de la vida, aunque a veces no se manifiesta hasta la vejez. El
comienzo de la enfermedad puede ser agudo, sobre todo en el adulto, desencadenado por
algún otro factor como infección intestinal, embarazo, gastrectomía, etc., o bien puede ir
apareciendo lentamente.
Tratamiento
Consiste en la eliminación indefinida de la dieta de todos los alimentos que contengan
gluten. Así pues deben evitarse todos los productos que contengan trigo, centeno, cebada y
avena, como pan, pastas, pastelería, la mayoría de las conservas y la cerveza. El tratamiento
debe intentar también corregir las deficiencias de minerales y vitaminas.
Si no son tratados, estos pacientes pueden desarrollar una desnutrición acusada y morir
como consecuencia de hemorragias, infecciones recurrentes o insuficiencia suprarrenal.
9. ¿Qué es intolerancia a la lactosa, cual es su etiología y sus síntomas?
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
La intolerancia de lactosa es una afectación de la mucosa intestinal con imposibilidad para
digerir la lactosa (azcar de la leche) debido a una deficiencia de una enzima llamada
lactasa.
SÍNTOMAS
Los síntomas de la intolerancia a la lactosa son el dolor abdominal la diarrea, la distensión
del abdomen y la flatulencia, apareciendo perdida de peso, con malnutrición.
CAUSAS
El motivo es el bajo número de enzimas de lactasa que se encargan de descomponer la
lactosa en formas más simples: glucosa y galactosa.
10. ¿Qué es el síndrome carcinoide, cual es su etiología y sus síntomas?
El síndrome carcinoide es un cáncer, por lo general producido en el tracto gastrointestinal,
que secreta cantidades excesivas de varios tipos de neuropéptidos y aminas, con efectos
semejantes a las hormonas. Si el carcinoide se extiende al hígado, causa rubor, piel azulada,
dolores abdominales, diarrea, lesiones cardíacas y otros síntomas, que constituyen el
síndrome carcinoide.
Los tumores carcinoides producen un exceso de neuropéptidos y aminas como bradicinina,
serotonina, histamina y prostaglandinas. Por lo general, estas sustancias controlan las
funciones internas del cuerpo; sin embargo, en cantidades superiores a lo normal provocan
los síntomas del síndrome de carcinoide.
Los tumores carcinoides se originan en las células productoras de hormonas que revisten el
intestino delgado (células enteroendocrinas) o en otras células del tracto gastrointestinal, el
páncreas, los testículos, los ovarios o los pulmones. Se desconoce la causa de la formación
de estos tumores. En raras ocasiones, otras formas de cáncer como el carcinoma pulmonar
de células en grano de avena (células pequeñas), el carcinoma de células de los islotes del
páncreas y el carcinoma medular del tiroides también secretan sustancias que causan el
síndrome carcinoide.
Cuando estos tumores se producen en el tracto gastrointestinal, las sustancias semejantes a
las hormonas son liberadas en el flujo sanguíneo y fluyen directamente hacia el hígado,
donde las enzimas las destruyen. Los tumores que se han diseminado al hígado
(metastásicos) liberan sus sustancias en la circulación sanguínea sin un procesamiento
previo por parte del hígado.
Por consiguiente, los carcinoides del tracto gastrointestinal no producen por lo general
síntomas, a menos que se hayan diseminado al hígado. En este caso, las sustancias
semejantes a las hormonas circulan a través del organismo y causan síntomas del síndrome
carcinoide que varían según las sustancias secretadas. Los carcinoides en los pulmones y
los ovarios también causan síntomas porque las sustancias que producen evitan pasar por el
hígado y circulan por todo el flujo sanguíneo.
SÍNTOMAS
Menos de un 10 por ciento de las personas con tumores carcinoides desarrolla el síndrome
carcinoide. La mayoría tiene síntomas similares a los de otras formas de cáncer intestinal,
sobre todo dolor cólico y alteraciones en los movimientos del intestino como resultado de la
obstrucción.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
El síntoma más frecuente del síndrome carcinoide y con frecuencia el primero en
presentarse es un enrojecimiento con sensación desagradable, habitualmente de la cabeza y
el cuello, quizás por un exceso de histamina y bradicinina que dilatan los vasos sanguíneos.
El enrojecimiento se desencadena con frecuencia por emociones, por comer, o por beber
alcohol o líquidos calientes. La piel puede cambiar de color de manera espectacular, de
pálido a rojo y de éste a azul (cianosis). El exceso de serotonina contrae los músculos que
rodean los intestinos y, en consecuencia, causa diarrea, dolores de tipo cólico y
malabsorción de los alimentos. La malabsorción conduce a la desnutrición y produce en
algunos casos heces grasas y con un olor muy desagradable.
El síndrome carcinoide puede lesionar el corazón y los pulmones. Es frecuente el desarrollo
de un material fibroso anómalo en el corazón (fibrosis endocárdica) que daña las válvulas
cardíacas y deteriora la capacidad cardíaca de bombeo. Debido a que la serotonina
transportada en la circulación sanguínea se destruye cuando atraviesa los pulmones (antes
de que alcance el lado izquierdo del corazón), casi todos los problemas cardíacos se
localizan en el lado derecho. No se sabe si la serotonina es la única sustancia involucrada ni
cómo el organismo produce el material fibroso. Algunos pacientes con síndrome carcinoide
desarrollan asma con sibilancias; otros pierden interés por el sexo y se vuelven impotentes.
11. ¿Qué son las ulceras, que las causa y cuál es su patogenia?
Las úlceras son llagas en el tejido de revestimiento del tubo digestivo. La mayoría de las
úlceras se localizan en el duodeno. Estas úlceras se llaman úlceras duodenales. Las úlceras
que se localizan en el estómago se llaman úlceras gástricas. Las úlceras en el esófago se
llaman úlceras esofágicas.
CAUSAS
Los médicos solían creer que las úlceras se
producían a causa del estrés o por comer comidas
que contenían demasiado ácido. Esto no es cierto.
Normalmente, el revestimiento del estómago y del
intestino delgado está protegido contra los ácidos
irritantes producidos en el estómago. Si este
revestimiento protector deja de funcionar
correctamente y se rompe, ocasiona inflamación
(gastritis) o una úlcera.
La mayoría de las úlceras ocurren en la primera
capa del revestimiento interior. Un orificio que
atraviesa por completo el estómago o el duodeno se
llama perforación y es una emergencia médica.
La causa más común de este daño es una infección
del estómago por la bacteria llamada Helicobacter
pylori (H. pylori), que la mayoría de las personas
con úlceras pépticas tienen viviendo en su tracto gastrointestinal. Sin embargo, muchas
personas que tienen esta bacteria en su estómago no desarrollan una úlcera.
Los siguientes factores también aumentan el riesgo de padecer úlceras pépticas:
Tomar demasiado alcohol
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Uso regular de ácido acetilsalicílico (aspirin), ibuprofeno o naproxeno u otros
antinflamatorios no esteroides (AINES). Tomar ácido acetilsalicílico o AINES de
vez en cuando es seguro para la mayoría de las personas.
Fumar cigarrillo o masticar tabaco
Estar muy enfermo, como estar con un respirador
Tratamientos de radiación
Una rara afección llamada síndrome de Zolliger-Ellison causa úlceras duodenales y
estomacales. Las personas con esta enfermedad tienen un tumor en el páncreas que secreta
altos niveles de una hormona, la cual causa un aumento en el ácido gástrico.
SÍNTOMAS
Las úlceras pequeñas pueden no causar ningún síntoma. Algunas úlceras pueden causar
sangrado serio.
El dolor abdominal es un síntoma común, pero no siempre se presenta, y puede diferir
mucho de una persona a otra.
Sensación de llenura: incapaz de beber mucho líquido
Hambre y una sensación de vacío en el estómago, a menudo de 1 a 3 horas después
de una comida
Náuseas leves (el vómito puede aliviar el síntoma)
Dolor o molestia en la parte superior del abdomen
Dolor abdominal alto que lo despierta en la noche
Otros posibles síntomas abarcan:
Heces negras y pegajosas o con sangre
Dolor torácico
Fatiga
Vómitos, posiblemente con sangre
Pérdida de peso
12. ¿Cómo se relaciona la malnutrición con la malabsorción?
La malnutrición puede producirse por un aumento de las necesidades metabólicas,
insuficiente ingesta de nutrientes o pérdida de los mismos a causa de la malaabsorción.
13. ¿En qué consiste la evaluación de la grasa en materia fecal y cuál es su utilidad?
El exceso de grasas en heces es causado por un desorden en su digestión y/o absorción que
se conoce como esteatorrea.
La presencia de grasa en heces se puede reconocer en forma macroscópica por la presencia
de gotas de grasa que flotan y microscópicamente con el uso de sudan III. El contenido
normal de grasas en heces puede ser de hasta 5 g en individuos sanos con una dieta normal.
14. ¿En qué consiste la determinación de sangre en las heces y cuál es su utilidad?
Es un examen no agresivo (es decir, que nada ingresa al cuerpo) que detecta la presencia de
sangre oculta en las heces. Esta sangre puede provenir de cualquier sitio del tubo digestivo.
La sangre oculta en heces es con frecuencia el primer y, en muchos casos, el único signo de
alarma que una persona tiene de enfermedad colorrectal, incluyendo el cáncer de colon.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
UNIVERSIDAD AUTÓNOMA DE GUERREO
UNIDAD ACADÉMICA DE CIENCIAS QUÍMICO BIOLÓGICAS
Los métodos de detección de sangre en heces se basan en la capacidad de la hemoglobina
de actuar como peroxidasa y catalizar la reacción entre el peróxido de hidrogeno y un
compuesto orgánico cromogénico.
15. ¿Cómo se determina la intolerancia a la lactosa?
Mediante el análisis de azucares tras la ingesta de lactosa y por la biopsia intestinal.
Test de tolerancia a lactosa:
Tras la ingesta de 100 gramos de lactosa se toman muestras de sangre a los 30,60 y 120
minutos, debiendo aparecer normalmente un aumento de 2 mg/dl de glucosa a las 2 horas
de la ingesta de la lactosa.
Test de hidrógeno en la respiración:
Aumento de hidrógeno en la respiración tras la ingesta de lactosa.
Test de acidez de las heces:
Aumento de acidez en la intolerancia a lactosa.
En la biopsia de intestino delgado, se realiza un test para comprobar la presencia o no de de
lactasa en la mucosa intestinal.
Es una enfermedad que aparece en la infancia pero que va progresando hasta el adulto. La
falta de leche en la dieta puede producir falta de calcio, vitamina D, riboflavina y falta de
proteínas. Por ello se sustituye por leche de soja y otras veces con productos lácteos
tratados con lactasa.
LIRIO IVETH LOPEZ SALAZAR. 501 QBP. QUIMICA CLINCA I, CUESTIONARIO 3
Anda mungkin juga menyukai
- Informe Biologia.. S. Digestivo, Circulatorio, RespiratorioDokumen29 halamanInforme Biologia.. S. Digestivo, Circulatorio, RespiratorioMaickol F BalarezoBelum ada peringkat
- Taller Bioquimica DigestionDokumen8 halamanTaller Bioquimica DigestionESTEBAN BONILLA CHINCHILLABelum ada peringkat
- Guias - A06010601Actividad No 4 Biologia Tercer PeriodoDokumen8 halamanGuias - A06010601Actividad No 4 Biologia Tercer PeriodoEdinson eduardo Ortiz sierraBelum ada peringkat
- Fisiologia Del Aparato Digestivo y Serologia de Helicobacter PyloriDokumen8 halamanFisiologia Del Aparato Digestivo y Serologia de Helicobacter PyloriELVIS DAVID PAUCARA HINOJOSABelum ada peringkat
- Aparato DigestivoDokumen15 halamanAparato Digestivogiselle BasualdoBelum ada peringkat
- TBJ IntestinoDokumen6 halamanTBJ Intestinohasnakhalkhal2005Belum ada peringkat
- TRABAJO DE ANATOMIA - CuestionarioDokumen57 halamanTRABAJO DE ANATOMIA - CuestionarionathyvicBelum ada peringkat
- Resumen BromatologiaDokumen9 halamanResumen BromatologiaAnyhuBelum ada peringkat
- Sistema Digestivo FisiologiaDokumen10 halamanSistema Digestivo FisiologiaJoan william Salazar paguasiBelum ada peringkat
- Sistema DigestivoDokumen2 halamanSistema DigestivoFernando Aguilar100% (1)
- Diferencias Entre Digestion Mecanica y Quimica StevenDokumen2 halamanDiferencias Entre Digestion Mecanica y Quimica StevenAndrea Paola Muñoz Campo72% (36)
- Digestion CuestionarioDokumen6 halamanDigestion CuestionarioricresBelum ada peringkat
- Bibliografía - UNIDAD 3 - ANATOMIADokumen10 halamanBibliografía - UNIDAD 3 - ANATOMIAcarolinaBelum ada peringkat
- SISTEMA DIGEST, Longo Viviana Longo-WPS OfficeDokumen3 halamanSISTEMA DIGEST, Longo Viviana Longo-WPS OfficeVivianaBelum ada peringkat
- Sub 1Dokumen24 halamanSub 1Alexsander SarmientoBelum ada peringkat
- El Proceso Digestivo, Funciones de Los Organos y RecomendacionesDokumen6 halamanEl Proceso Digestivo, Funciones de Los Organos y RecomendacionesAlmacenCiberPreferidoBelum ada peringkat
- Sistema DigestivoDokumen7 halamanSistema DigestivoluvxmarymendezBelum ada peringkat
- Resumen DigestivoDokumen13 halamanResumen DigestivojosefinaBelum ada peringkat
- Aparato DigestivoDokumen6 halamanAparato DigestivoReza RobertoBelum ada peringkat
- Sistema DigestivoDokumen4 halamanSistema Digestivoapi-3699374100% (1)
- Aparato Digestivo Del MonogástricoDokumen24 halamanAparato Digestivo Del MonogástricoDavid Bahamonde OrellanaBelum ada peringkat
- CubaEduca - BiologíaDokumen2 halamanCubaEduca - Biologíatau_tauBelum ada peringkat
- Guia - de - Estudio - de - La - Unidad Digestion y Absorciã - N de Nutrientes y de Bioenergetica 2020.1Dokumen33 halamanGuia - de - Estudio - de - La - Unidad Digestion y Absorciã - N de Nutrientes y de Bioenergetica 2020.1Edersson ReyesBelum ada peringkat
- Unidad II TIEMPOS DE LA NUTRICION 1 1Dokumen31 halamanUnidad II TIEMPOS DE LA NUTRICION 1 1javiercalivaross99Belum ada peringkat
- Cci 2Dokumen4 halamanCci 2Hans DelarBelum ada peringkat
- Biosfera DigestivoDokumen10 halamanBiosfera DigestivoAngeles ArnoBelum ada peringkat
- Digest IvoDokumen11 halamanDigest IvoMichelle RdzBelum ada peringkat
- Funciones de La NutricionDokumen2 halamanFunciones de La Nutricionfrank carlos rodriguezBelum ada peringkat
- DigestivoDokumen16 halamanDigestivoAndrea GarcíaBelum ada peringkat
- Proceso DigestivoDokumen3 halamanProceso DigestivoedanesiBelum ada peringkat
- DigestivoDokumen7 halamanDigestivoDaiana ValdiviesoBelum ada peringkat
- Practica #07 Biología - Con ClavesDokumen13 halamanPractica #07 Biología - Con ClavesTheFirePlayBelum ada peringkat
- INGESTIÓNDokumen5 halamanINGESTIÓNminipabloxd1Belum ada peringkat
- Sistema Digestivo. Trabajo FinalDokumen12 halamanSistema Digestivo. Trabajo FinalNayarelis BenaventeBelum ada peringkat
- Sistema DigestivoDokumen4 halamanSistema DigestivoMariaLauraPriviteraBelum ada peringkat
- Sistema Digestivo Del CerdoDokumen7 halamanSistema Digestivo Del Cerdohugosa37Belum ada peringkat
- Vargas Garcia Victor Hugo - Tarea 9. Resumen Proceso de La DigestionDokumen6 halamanVargas Garcia Victor Hugo - Tarea 9. Resumen Proceso de La DigestionVICTOR HUGO VARGAS GARCIABelum ada peringkat
- Absorción Por Mucosa GastroDokumen5 halamanAbsorción Por Mucosa GastroHector ValdiviaBelum ada peringkat
- Resumen Aparato Digestivo Simon Torres RamónDokumen3 halamanResumen Aparato Digestivo Simon Torres RamónSimon Torres RamónBelum ada peringkat
- Aparato DigestivoDokumen12 halamanAparato DigestivoIzselaDleonBelum ada peringkat
- Sistema Digestivo: Anatomia Y FisiologiaDokumen3 halamanSistema Digestivo: Anatomia Y Fisiologiaalicia purizacaBelum ada peringkat
- Informe, Grupo 4Dokumen8 halamanInforme, Grupo 4Sublime DreamBelum ada peringkat
- Cuidado Del Sistema DigestivoDokumen13 halamanCuidado Del Sistema DigestivoJefferson Roa SantaBelum ada peringkat
- Sistemas Del Ser Humano Relacionados Con La Funcion de NutricionDokumen7 halamanSistemas Del Ser Humano Relacionados Con La Funcion de NutricionXavierBelum ada peringkat
- Aparato DigestivoDokumen5 halamanAparato DigestivoKiara CabanillasBelum ada peringkat
- Aparato DigestivoDokumen5 halamanAparato Digestivoalbertolima200108Belum ada peringkat
- Charla Digest IvoDokumen72 halamanCharla Digest IvoguillaummeBelum ada peringkat
- Sistema DigesivoDokumen19 halamanSistema DigesivoAna Sofia Del Angel FloresBelum ada peringkat
- Fisiologia Del Sistema Digestivo (Alimentacion y Nutricion) Hoy 13 de NovDokumen131 halamanFisiologia Del Sistema Digestivo (Alimentacion y Nutricion) Hoy 13 de Novjesus perezBelum ada peringkat
- Sistema DigestivoDokumen7 halamanSistema DigestivoJose A. Beltrán BolañosBelum ada peringkat
- El Sistema Digestivo EnsayoDokumen11 halamanEl Sistema Digestivo EnsayoGux V Kramer73% (11)
- Glosario Del Sistema DigestivoDokumen2 halamanGlosario Del Sistema DigestivoEmil nahin Jerezano gonzalezBelum ada peringkat
- Proceso DigestivoDokumen6 halamanProceso DigestivoGrecia AntonellaBelum ada peringkat
- Diapositivas ExposicionDokumen3 halamanDiapositivas ExposicionREYES MARTINEZ OCTAVIOBelum ada peringkat
- Nutricion y DigestionDokumen18 halamanNutricion y DigestionAna Maria Mansilla50% (4)
- Digestion y Absorcion de Nutrientes InformeDokumen12 halamanDigestion y Absorcion de Nutrientes InformeDani Slayer IriarteBelum ada peringkat
- Aparato DigestivoDokumen7 halamanAparato DigestivoivanBelum ada peringkat
- 2 libros en 1 - Come para no enfermar: Dime qué comes y te diré de qué vas a enfermar + Probióticos para principiantesDari Everand2 libros en 1 - Come para no enfermar: Dime qué comes y te diré de qué vas a enfermar + Probióticos para principiantesBelum ada peringkat
- Digestion y AbsorcionDokumen31 halamanDigestion y AbsorcionCésar ProfesorBelum ada peringkat
- A QuimotripsinaDokumen10 halamanA QuimotripsinaElizabeth Jurado GarcíaBelum ada peringkat
- BIOQUIMICA RarDokumen59 halamanBIOQUIMICA RarDavid GoyesBelum ada peringkat
- Monografia de Histologia 3Dokumen17 halamanMonografia de Histologia 3MARILIN CUADROSBelum ada peringkat
- AmilasaDokumen10 halamanAmilasaNaranja YariBelum ada peringkat
- Actividad Especial Bioquímica de ProteínaDokumen20 halamanActividad Especial Bioquímica de ProteínaDianaa Isabella FernandezBelum ada peringkat
- Estrategias CatalíticasDokumen37 halamanEstrategias Catalíticasandre carhuallanqui cioccaBelum ada peringkat
- 6 Informe Enzimas ProteoliticasDokumen11 halaman6 Informe Enzimas ProteoliticasDylanTuquerrezBelum ada peringkat
- Informe Inhibidores de Tripsina FinalDokumen12 halamanInforme Inhibidores de Tripsina FinalAlfredo PerezBelum ada peringkat
- 30 Enzimas en El Cuerpo Humano y FuncionDokumen6 halaman30 Enzimas en El Cuerpo Humano y Funcionomar mendez0% (1)
- Ejer Cici OsDokumen3 halamanEjer Cici OsStephany BqBelum ada peringkat
- Metabolismo de Los Aminoácidos PDFDokumen20 halamanMetabolismo de Los Aminoácidos PDFempreomarBelum ada peringkat
- CatecolasaDokumen15 halamanCatecolasaLina marcela unriza garciaBelum ada peringkat
- Toxicos Naturales - AntinutrientesDokumen34 halamanToxicos Naturales - AntinutrientesJomayra Requena100% (2)
- Sesión 09 - Práctica - Digestión de Las ProteínasDokumen2 halamanSesión 09 - Práctica - Digestión de Las ProteínaspricilaBelum ada peringkat
- 7 EnzimasDokumen75 halaman7 EnzimasMaritza Michelle Hernández Camacho100% (1)
- Bioquímica I - Sem-05 - Sesion-09 - 2023-2Dokumen89 halamanBioquímica I - Sem-05 - Sesion-09 - 2023-2Juan AntonioBelum ada peringkat
- CAPÍTULO 60 - Páncreas ExocrinoDokumen17 halamanCAPÍTULO 60 - Páncreas ExocrinoBelen BonillaBelum ada peringkat
- Definición y Aplicaciones Del Análisis de AlimentosDokumen3 halamanDefinición y Aplicaciones Del Análisis de AlimentosBRENDA CRISTINA MARTINEZ AYALABelum ada peringkat
- Preguntas de Razonamiento Proteínas y EnzimasDokumen5 halamanPreguntas de Razonamiento Proteínas y EnzimasAlfonso FernandezBelum ada peringkat
- Goodman B 2010 Insights Into Digestion and Absorption of Major Nutrients in Humans - En.esDokumen10 halamanGoodman B 2010 Insights Into Digestion and Absorption of Major Nutrients in Humans - En.esPaula ManriqueBelum ada peringkat
- Caso ClinicoDokumen67 halamanCaso ClinicoRaul Ramos RamosBelum ada peringkat
- Digestión Absorción y Metabolismo de Las ProteínasDokumen1 halamanDigestión Absorción y Metabolismo de Las ProteínasIngrid GarciaBelum ada peringkat
- Practicas de Laboratorio de BioquímicaDokumen44 halamanPracticas de Laboratorio de BioquímicaLuciaLedezma100% (1)
- Exposicion de ProteinasDokumen12 halamanExposicion de ProteinasHollies Zoe AceboBelum ada peringkat
- Tripsina BioDokumen2 halamanTripsina BioGary AlviaBelum ada peringkat
- Metabolismo PDFDokumen117 halamanMetabolismo PDFMaricruz Lucia Huaman HuamactoBelum ada peringkat
- Digestión de ProteinasDokumen13 halamanDigestión de ProteinasJesus RamosBelum ada peringkat
- Digestion Absorcion Transporte y AlmacenamientoDokumen33 halamanDigestion Absorcion Transporte y AlmacenamientoElenaBelum ada peringkat
- Metabolismo de Proteinas y AminoacidosDokumen56 halamanMetabolismo de Proteinas y AminoacidosYaritza Romero100% (1)