DRI - Managemen Lesi Pleksus Brakhialis Traumatika
Diunggah oleh
arjihansHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
DRI - Managemen Lesi Pleksus Brakhialis Traumatika
Diunggah oleh
arjihansHak Cipta:
Format Tersedia
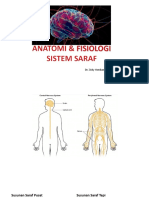
MANAGEMEN LESI PLEKSUS
BRAKHIALIS TRAUMATIKA
dr. Andri R. Winoto, Sp.OT
PENDAHULUAN
Sejarah :
Sebelum abad 19.
1970 1980, Millesi Fasicullar nerve
grafting pada lesi pleksus brakhialis.
Pioner plexus rekonstruksi dengan hasil
memuaskan.
SEJARAH
1980 1990, prosedur operasi dan non-
operasi yang baru.
Akhir 1990, reinnervation of vascularized
muscle transfers.
10 tahun terakhir, peranan nerve graft telah
berkembang.
PENDAHULUAN
Although full recovery of function after
brachial plexus reconstruction still remains
unachievable, the exciting developments of
the past several years have considerably
improved surgical outcomes, and future
directions for research are promising.
PENDAHULUAN
Lesi pleksus brakhialis
Perlu pemahaman tentang anatomi.
Masalah diagnosis dan penatalaksanaan.
Strategi penanganan disesuaikan temuan
klinis spesifik.
Trauma multisistem.
Masalah sosial-ekonomis dan psikologis.
PENDAHULUAN
Penanganan nonoperatif: tim multidisiplin
Penanganan operatifnya: bidang yang sangat
spesialistik
Program preoperatif dan postoperatif yang
tepat hasil optimal
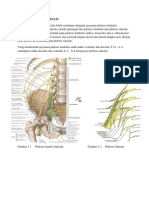
ANATOMI
Terbentuk dari ramus primer
ventralis (saraf spinalis atau
radiks) C5-T1.
Terdiri dari
5 radiks,
3 trunkus (superior, medial, dan inferior),
6 divisi (3 anterior dan 3 posterior),
korda (lateral, posterior, dan medial),
dan cabang multipel
Korda posterior mensuplai n radialis, korda medial mensuplai n
medianus dan semua n ulnaris, sedangkan korda lateralis mensuplai
n medianus dan n muskulokutaneus
ANATOMI
Semua otot ekstremitas atas disuplai oleh
cabang dari pleksus brakhialis kecuali m.
trapezius
Variasi pada pembentukan pleksus
brakhialis sering terjadi
Cadaver study:
Prefixed 28%
Postfixed 16%
Incidence
Kebanyakan pria antara 15 25 thn.
Narakas, 1000 penderita PBI, 70% KLL,
70% sepeda motor dan sepeda, 70%
multiple trauma.
ETIOLOGI
Dapat disebabkan oleh berbagai sebab
Trauma tertutup atau penetrasi terbuka
Sebagian besar kasus oleh trauma tertutup,
yaitu dengan mekanisme distraksi
Trauma tertutup Trauma penetrasi
Traksi
Kompresi
Kombinasi
luka tembak
fraktur
Pisau
PATOFISOLOGI
Trauma dapat mengenai setiap level, atau
beberapa level, sering terjadi campuran
dari radiks saraf, trunkus, dan saraf.
Lesi preganglionik atau postganglionik
Lesi preganglionik
lesi PB prox dari DRG
Lesi postganglionik
lesi PB distal dari DRG
Klasifikasi Cidera Syaraf
Seddon (1943)
1. Neuropraxia
2. Axonotmesis
3. Neurotmesis
Sunderland (1951)
1. Derajat 1
2. Derajat 2
3. Derajat 3
4. Derajat 4
5. Derajat 5
6. Derajat 6 / cidera
campuran
(Mackinnon)
KLINIS
Riwayat
Mekanisme trauma
Keluhan:
Nyeri, terutama pada leher dan bahu
Paresthesia dan disesthesia
Kelemahan atau rasa berat pada ekstremitas
KLINIS
Pemeriksaan fisik
Standar protokol advanced trauma life
support (ATLS)
Abrasi pada kepala, helm, atau ujung bahu
menunjukkan trauma supraklavikula
Ptosis dan miosis (Horners syndrome)
menunjukkan suatu trauma pleksus bagian
bawah yang komplit.
KLINIS
Cidera didaerah bahu
Lesi a. axillary
Fraktur klavikula maupun costa pertama
Pemeriksaan tiap radiks servikal untuk
fungsi motor dan sensori secepatnya
setelah keadaan memungkinkan
PBI, Fr Klavikula
KLINIS
Tes histamin berguna untuk membedakan lesi
preganglionik atau postganglionik
Pemeriksaan neurologik
Pemeriksaan sensorik
pemeriksaan sesuai dengan dermatom.
KLINIS
Pemeriksaan motoris
Root
servikal
Fungsi motor yang relevan
C5 Abduksi bahu, ekstensi, dan eksternal rotasi;
sebagian fleksi siku
C6 Fleksi siku, pronasi dan supinasi lengan bawah,
sebagian ekstensi pergelangan tangan
C7 Hilangnya fungsi difus ekstremitas tanpa paralisis
komplit dari group otot spesifik, mensuplai
latissimus dorsi
C8 Ekstensi jari, fleksi jari, fleksi pergelangan
Tangan, instrinsik tangan
T1 Instrinsik tangan
Akar yang terkena Otot yang terkena Fungsi yg hilang Sensorik yang hilang
C5,6
(Erbs-Duchenne)
(15%)
Deltoid, supraspinatus,
infraspinatus,
subscapularis, biceps,
brakhialis,,
brakhioradialis, supinator,
Eksternal internal rotasi
pundak, abduksi, fleksi siku,
supinasi lengan
Sesuai distribusi C5, C6
C5,6,7
(Erbs Plus)
(20-35%)
Sama seperti diatas,
ditambah triceps, ECRL
dan ECRB, FCR, EDC, EPL,
EPB, APL
Sama seperti diatas, ditambah
ekstensor dari siku,
pergelangan tangan, jari-jari
dan jempol.
Bagian proximal dari
lengan, jempol, telunjuk
dan jari tengah
C(7)-8, Th1
(10%)
(Dejerine-
Klumpke)
(EDC, EPL), FDS, FDP, FPL,
lumbricals dan interossei,
thenars dan hypothenars
(Ekstensi jari), Fleksi jari dan ibu
jari
(Jari tengah), jari
kelingking dan jari
manis
C5-Th1
(Pan Plexus)
(50-75%)
Semua yang diatas Semua yang diatas Semua lengan anestesi
kecuali lengan atas
bagian medial
Pola Klinis yang sering terjadi pada PBI
Horner syndrome mechanism
Horner syndrome mechanism
Horner syndrome mechanism
Branch
Branch
Branch
Branch
Pitfalls
Cidera kepala
Cidera pada korda spinalis
Cidera vaskular
Disosiasi Skapulotorasik
Cidera pada torak.
Studi Radiologis
Standart Foto meliputi:
Cervical spine series (AP, lateral, dan
odontoid view)
fraktur (prosesus tranversus, SCI)
Shoulder AP dan axillary lateral view
fraktur klavikula, fraktur skapula, dan
fraktur humerus
Studi Radiologis
Foto thoraks anteroposterior (AP)
Fraktur Kosta
Jarak antara prosesus spinosus vertebra
thorakalis dan skapula scapulothoracic
dissociation
Computed tomography (CT) scanning
mengevaluasi fraktur servikal, lesi
pembuluh darah subklavia, fraktur
skapula, fraktur humerus, dan fraktur
vertebra thorakal
Studi Radiologis
Mielografi
avulsi radiks atau tampak ekstravasasi
medium kontras sepanjang selaput radiks saraf
(pseudomeningokel)
CT mielografi (CTM)
CTM lebih baik menggambarkan meningokel kecil
(avulsi radiks)
Magnetic resonance imaging (MRI)
untuk memvisualisasikan pleksus brakhialis
postganglionik
Angiografi
Test lain
Sensory nerve action potentials (SNAPs)
membedakan injuri preganglionik dan
postganglionik
respon normal jika lesi tersebut preganglionik
Electromiografi (EMG)
menunjukkan secara obyektif luasnya patologi
Somatosensory evoked potentials(SSEPs)
SNAPs lebih baik
tidak digunakan secara luas
TYPE OF LESION
UPPER TYPE
(C5 C7)
LOWER TYPE
(C8 Th1)
NERVE ROOT
GANGLION
PRE
GANGLIONIC
POST
GANGLIONIC
APEM :
ANHIDROSIS
PTOSIS
ENOPHTALMUS
MYOSIS
Teknik Evaluasi Lesi preganglioner Lesi Postganglioner
Inspeksi Flail arm, winged scapula, sindroma Horners Flail arm
Test Otot
Manual
Kelumpuhan pada otot serratus
anterior,rhomboids, (+) diafragma, dan
kelumpuhan otot-otot dari lengan
Kelumpuhan otot-otot
dari lengan
Sensorik Anestesi pada dermatom yang terkena Anestesi pada dermatom
yang terkena
Tinels sign Tidak didapatkan Positif
Myelography Traumatic pseudomeningoceles, obliteration
of root detail
Normal
EMG Denervasi otototot paravertebral dan lengan Denervasi otototot
lengan
Konduksi saraf Konduksi motorik absen, (+) konduksi sensorik Konduksi motorik dan
sensorik absen
Respon Akson Normal Absen
PENANGANAN
Pendekatan Multi Disiplin
Neurologi
Orthopedi
Fisioterapi
Psikiatri
PENANGANAN
Sebagian besar lesi diterapi konservatif
Setelah 9-12 bulan, setiap defisit residual
pada level bahu dapat dianggap permanen
Penanganan awal harus meliputi pemasangan
splint fungsional dan terapi fisik
PENANGANAN
Terapi medis
Penanganan nonoperatif sangat kompleks
dilakukan oleh tim multidisiplin (orthotist,
terapis okupasi, physical therapists, dokter
rehabilitasi medik, psikolog dan pekerja
sosial)
Bracing
PENANGANAN
Interupsi komplit pleksus brakhialis tidak
dapat ditolong dengan orthosis
Saat ini lesi pleksus brakhialis bagian atas
diterapi tanpa splinting
Beberapa masih menyarankan airplane
orthoses (shoulder abduction stabilizer)
Lesi pleksus brakhialis ringan tanpa
kelemahan otot yang berarti dapat
diberikan program latihan
PENANGANAN
Terapi pembedahan
sangat spesialistik yang terbatas pada
beberapa pusat perawatan
Pembedahan emergensi
lesi pleksus brakhialis yang berhubungan
dengan luka tembus, lesi vaskuler atau
kerusakan jaringan lunak yang hebat
(energi tinggi)
saraf yang terpotong secara clean cut
PENANGANAN
Tujuan terapi pembedahan berdasarkan
prioritas:
mengembalikan fleksi siku
mengembalikan abduksi bahu
mengembalikan sensasi sisi medial dari lengan
dan tangan
Pilihan pembedahan meliputi nerve
transfers, nerve grafting, muscle
transfers, free muscle transfers, dan
neurolysis
PENANGANAN
Stimulasi saraf intraoperatif
diperlukan pada elemen yang rusak
potensial aksi (+) neurolisis
potensial aksi (-) nerve grafting
avulsi radiks nerve transfer
(neurotization)
Jika pemulihan tidak adekuat, harus
dipertimbangkan rekonstruksi perifer.
PENANGANAN
Penting kerjasama, motivasi, dan
pemahaman pasien terhadap tujuan operasi
Post operatif: mempertahankan mobilitas
sendi, meminimalisasi edema, dan menangani
nyeri
Kemampuan nerve transfers untuk kembali
ke kekuatan fungsional menurun secara
dramatis sesuai peningkatan usia
PENANGANAN
Penanganan pembedahan terbaik apabila
dilakukan sebelum 6 bulan
Kontra indikasi terhadap pembedahan
meliputi:
Kontraktur sendi
Edema berat
Pasien umur tua
Pasien tanpa motivasi atau tanpa
pemahaman terhadap tujuan pembedahan
Nerve Grafting
Interfasicular Nerve grafting sering
diperlukan
Pemulihan fungsi bahu dan siku cukup bagus
Hasil akhir untuk lengan bawah dan tangan
mengecewakan
Nerve Transfer
(Neurotization)
Jika avulsi C5 dan C6
n. spinalis asesorius ditransferkan ke n.
Supraskapularis, atau
2 atau 3 saraf interkostalis
ditransferkan ke n. muskulokutaneus
Jika satu radiks tersedia (misalnya C5)
digraftkan pada korda lateral (fleksi siku,
fleksi jari, dan sensasi pada sisi radial
tangan)
Jika dua radiks tersedia (misal C5, C6)
digraftkan pada korda lateral dan posterior
Nerve Transfer (Neurotization)
Jika px datang terlambat atau jika
rekonstruksi gagal rekonstruksi perifer:
tendon transfer, free muscular transfer
atau shoulder arthrodesis
Tendon Transfer
Untuk mendapatkan fleksi siku dapat
ditransfer: pektoralis mayor (Clarkes
transfer), the common flexor origin
(Steindler transfer), latissimus dorsi,
sternokleidomastoideus, atau triseps
Pada bahu:
transfer trapezius pada deltoid (Saha transfer)
untuk mendapatkan fungsi abduksi dan
transfer latissimus dorsi untuk mendapatkan
fungsi rotasi eksternal (LEpiscopo transfer)
SAHA Transfer
Saha Transfer
Steindler Transfer
Steindler Transfer
Tricep & LD Flap
Free Functional
Muscle Transfer (FFMT)
Gracilis, rektus femoris atau latissimus
dorsi kontralateral dapat ditransfer
sebagai suatu free flap dan diinervasi
dengan dua atau tiga saraf interkostalis
Fleksi siku dan ekstensi pergelangan tangan
dapat dicapai
Shoulder Arthrodesis
Diindikasikan jika bahu tidak stabil atau
nyeri
Bermanfaat jika masih ada gerakan aktif
skapulothoraksik dan jika terbukti akan
memperbaiki fleksi siku
Posisi lengan harus disesuaikan dengan
kebutuhan tertentu dari pasien
KOMPLIKASI
Kontraktur akibat beberapa tipe insisi
Deafferentation pain (terbakar hebat pada
ekstremitas, seperti ditembak / diremas,
khasnya, berat dan memiliki komponen
paroksismal)
Tim penanganan nyeri
Antidepressants, anticonvulsants, dan
narcotics
Gabapentin
TENS
Operasi
PROGNOSIS
Injuri distal lebih baik dibandingkan pada
yang proksimal
Hilang motorik inkomplit lebih baik
daripada yang komplit
Injuri fokal lebih baik daripada yang luas
Tergantung pada usia pasien dan tipe
prosedur yang telah dilakukan
Nyeri yang menetap lebih dari 6 bulan
adalah tanda prognosis yang buruk
KONTROVERSI
Tidak ada konsensus yang jelas antara
waktu pembedahan dan indikasi
pembedahan
Nerve rootlet replantation untuk injuri
preganglionik
Penelitian tentang faktor pertumbuhan
yang merangsang regenerasi saraf
KESIMPULAN
Sebagian besar kasus trauma pleksus
brakhialis disebabkan oleh trauma
tertutup dengan mekanisme distraksi
Dengan memeriksa secara sistematis
tiap komponen pleksus brakhialis level
pasti dari lesi dapat diidentifikasi
Strategi penanganan harus
disesuaikan pada tiap pasien
berdasarkan temuan klinis yang
spesifik.
KESIMPULAN
Penanganan lesi pleksus brakhialis
nonoperatif sangat kompleks sehingga
terbaik dilakukan oleh suatu tim
multidisiplin
Penanganan operatif adalah bidang yang
sangat spesialistik dan harus dengan
indikasi dan tujuan yang jelas
Peran rehabilitasi medik sangatlah besar,
baik yang nonoperatif maupun operatif,
dimulai dini, persiapan preoperatif, sampai
penanganan postoperatif yang tepat, serta
peran pada penanganan komplikasi
Tendon Transfer
Program pre operatif tendon
transfer:
1. Mendapatkan luas gerak sendi pasif
yang diperlukan
2. Mendapatkan kekuatan maksimal dari
otot yang diperlukan
3. Pelatihan awal dari persepsi sensasi
kinestetik yang berhubungan dengan
re-edukasi neuromuskuler dari transfer
Tendon Transfer
Ad.1. Mendapatkan luas gerak sendi pasif
yang diperlukan:
Mobilisasi pre operatif
Stretching harus dilakukan dg gentle dalam
periode yang panjang (20-30 menit, 4 kali sehari)
Splinting atau casting statik dan serial, atau tarikan
gentle dengan pita karet yang lama
Kombinasi pemanasan ultrasound dengan
stretching
Surgical release procedure
Tendon Transfer
Ad. 2. Mendapatkan kekuatan maksimal dari
otot yang diperlukan:
Sebelum operasi, otot yang akan ditransfer
harus sekuat mungkin
Ketika otot telah ditransfer, kekuatan
efektifnya menurun satu tingkat
Immobilisasi post operatif harus pada posisi
dimana resting length terpendek dari otot
yang ditransfer
Tendon Transfer
Ad. 3. Pelatihan awal dari persepsi sensasi
kinestetik yang berhubungan dengan re-
edukasi neuromuskuler dari transfer:
Latihan sensori kinestetik dapat dimulai pre
operatif
Persepsi secara sadar terhadap gerakan sendi,
posisi sendi, kontraksi dan relaksasi otot, tenaga
dari kontraksi otot, serta tapping dan stroking
tendon pada kulit diatas otot
Tendon Transfer
Dipilih otot yang sinergistik
Membuat rute tendon harus sedikit mungkin
mengganggu mesotenonnya, harus selurus
dan sesuperfisial mungkin
Anastomosis tendon harus dengan jahitan
nonkonstriktif dan dengan benang yang
tidak iritatif
Tendon Transfer
Kekuatan dan amplitudo dari otot yang akan
ditransfer harus sama atau lebih besar
Immobilisasi setelah tendon transfer harus
dipertahankan pada posisi aman
Tendon Transfer
Penanganan postoperatif:
penanganan anti edema
latihan ROM gentle pasif yang lama
re-edukasi neuromuskuler gerakan dasar
latihan ROM gentle aktif (asistif)
redevelopment penggunaan yang tepat dari otot
yang ditransfer dengan aktifitas fungsional
ringan; dan
redevelopment akurasi dan kecepatan
(koordinasi)
Tendon Transfer
Penanganan anti edema post operatif adalah
sama dengan yang digunakan setelah total
wrist atau metacarpophalangeal joint
replacement
Gerakan pasif, terbatas, terkontrol baik,
gentle, dapat digunakan untuk elongasi
adhesi disekitar tendon tanpa membuat
ruptur
Tendon Transfer
dimulai pada hari ke-3 / ke-4 sampai 1
minggu post operasi, dilakukan 4 x sehari,
tanpa nyeri, dengan range yang sangat kecil
yang ditingkatkan perlahan-lahan selama
dua minggu.
Tiga minggu post operasi, dimulai program
re-edukasi neuromuskuler otot yang
ditransfer (ROM pasif sekitar 30 telah
tercapai)
Tendon Transfer
Saat awal re-edukasi neuromuskuler
pasien diminta melakukan gerakan pada
tempat asal otot yang ditransfer, kemudian
diblok secara manual oleh therapist,
sehingga tendon yang ditransfer sekarang
dapat melakukan gerakan baru.
Tendon Transfer
Segera setelah gerakan dasar baru dapat
dikerjakan secara aktif dimulai latihan
fungsional dengan aktifitas fungsional
ringan
6 minggu post operasi, resistensi yang
diberikan dapat ditingkatkan pada level
menengah, latihan stretching gentle yang
panjang (10-20 menit, 4 x sehari) dapat
ditambahkan
Tendon Transfer
Terapi ultrasound dikombinasi dengan
stretching dapat digunakan jika peningkatan
ROM gagal
Operasi tenolisis dilakukan setelah
penyembuhan tendon komplit (6 bulan)
Strengthening otot yang ditransfer
dilakukan saat digunakan pada aktifitas
fungsional yaitu setelah 2 minggu
Rehabilitation Exercises
begin the exercises when moving neck in all directions (up,
down, right, left) does not cause numbness or tingling down
arm or into hand.
Neck isometric exercises
Neck flexion: Sit tall, eyes straight ahead, and chin level.
Place your palm against your forehead and gently push
your forehead into your palm. Hold for 5 seconds and
release. Do 3 sets of 5.
Neck extension: Clasp your hands together and place them
behind your head. Press the back of your head into your
palm. Hold 5 seconds and release. Do 3 sets of 5.
Neck side bend: Place the palm of your hand at the side of
your temple and press your temple into the palm of your
hand. Hold 5 seconds and release. Do 3 sets of 5 on each
side.
Rehabilitation Exercises
Head lifts
Neck curl: Lie on your back with your knees bent and your
feet flat on the floor. Tuck your chin and lift your head
toward your chest, keeping your shoulders on the floor.
Hold for 5 seconds. Repeat 10 times.
Neck side bend: Lie on your right side with your right arm
laying straight out. Rest your head on your arm, then lift
your head slowly toward your left shoulder. Hold for 5
seconds. Repeat 10 times. Switch to your left side and
repeat the exercise lifting your head toward your right
shoulder.
Hands and knees neck extension: Get on your hands and
knees and look down at the floor. Keep your back straight
and let your head slowly drop toward your chest. Then tuck
your chin and lift your head up until your neck is level with
your back. Hold this position for 5 seconds. Repeat 10
times.
Rehabilitation Exercises
Shoulder shrugs: Stand with your head
directly over your shoulders, with your
spine straight. Shrug your shoulders up and
then relax. Do 3 sets of 10.
Shoulder abduction and adduction: Stand
with your arms at your sides. Bring your
arms up, out to the side, and toward the
ceiling. Hold for 5 seconds. Return to the
starting position. Repeat 10 times.
Seddon (1943)
1. Neuropraxia
2. Axonotmesis
3. Neurotmesis
Neuropraxia / blok konduksi saraf: menunjukkan
kontusio ringan atau tekanan pada saraf tepi dgn
masih bertahannya kontinuitas aksonal.
Penyaluran impuls secara fisiologis terputus pada
beberapa saat, tetapi penyembuhan komplit akan
terjadi dalam beberapa hari atau minggu.
Axonotmesis
terputusnya akson dan terjadi degenerasi wallerian
distal, tetapi sel schwann dan endoneurial tube
masih baik.
Bisa disebabkan oleh terjepit hebat atau traksi.
Regenerasi spontan dengan penyembuhan fungsi
yg baik dapat diharapkan.
Neurotmesis
terputusnya saraf secara komplit, atau avulsi yg
hebat atau crush injury. Sel schwann, akson, dan
endoneural tube terputus komplit. Perineurium
dan epineurium juga terputus bahkan terdapat gap.
Penyembuhan secara spontan tidak dapat
diharapkan.
Sunderland (1951)
1. Derajat 1
2. Derajat 2
3. Derajat 3
4. Derajat 4
5. Derajat 5
6. Derajat 6 / cidera campuran
(Mackinnon)
Cidera derajat 1: konduksi sepanjang
akson secara fisiologis terputus pada sisi
cidera, tetapi akson tidak terputus. Tidak
terjadi degenerasi Wallerian, dan
penyembuhan spontan biasanya terjadi
dalam beberapa hari atau minggu. Serupa
dgn neuropraxia. Tinel sign tidak ada. Hasil
akhirnya adalah pulihnya fungsi secara
komplit
Cidera derajat 2: biasanya terjadi karena terjepit
maupun traksi ringan. Cidera ini serupa dengan
axonotmesis. Terdapat disrupsi dari akson, dengan
terjadinya degenerasi Wallerian distal dari tempat
cidera, dan degenerasi proksimal satu atau lebih
segmen nodus. Integritas dari endoneurial tube
masih utuh. advancing Tinel sign dapat diikuti
sepanjang perjalanan dari saraf dengan kecepatan
rata-rata 1 inchi per bulan
cidera derajat 3, akson dan endoneurial
tube terputus, tetapi perineurium tidak.
Secara klinis gangguan neurologisnya
komplit. Suatu advancing Tinel sign
biasanya ada; tetapi, pulihnya fungsi saraf
komplit tidak terjadi.
cidera derajat 4: akson dan endoneurium
terputus, tetapi beberapa epineurium dan
mungkin juga beberapa perineurium
selamat, sehingga pemutusan komplit
seluruh trunk tidak terjadi. Degenerasi
retrograde lebih berat
Cidera derajat 5: Saraf secara komplit
terpotong, menyebabkan terjadinya gap
antara ujung-ujung saraf. Kemungkinan
terjadinya penyambungan oleh ujung
pertumbuhan aksonal adalah kecil, dan
kemungkinan pulihnya fungsi tanpa
pembedahan yang tepat juga kecil.
Kegagalan regenerasi akan menyebabkan
terbentuknya suatu massa dari ujung
aksonal dan neuroma.
Cidera derajat 6 (Mackinnon) atau cidera
campuran: terjadi dimana suatu nerve
trunk sebagian terpotong dan bagian sisa
dari trunk mengalami cidera derajat empat,
tiga, dua, atau bahkan jarang derajat satu.
PROSES PENYEMBUHAN
1. PERUBAHAN LOKAL
2. PERUBAHAN ANTEROGRADE
3. PERUBAHAN RETROGRADE
4. REGENERASI AKSON
PERUBAHAN LOKAL
Apabila suatu akson terputus, tepi-tepinya
mengalami retraksi beberapa milimeter.
Membran akson berfusi pada permukaan
potongan. kedua ujung potongan (stump)
mulai membengkak. Makrofag migrasi ke
daerah trauma dan memfagosit debris
jaringan yang rusak pada daerah lokal
trauma
PERUBAHAN ANTEROGRADE
Ujung akson segera membengkak, jumlah
neurofilamen bertambah, mitokondria pecah, dan
dalam beberapa hari, suatu debris akan mengisi
ujung akson.
Enzim proteolitik calcium-dependent memecah
komponen aksoplasma menjadi bahan granuler.
Dalam 5-7 hari, ujung sinaptik terlepas dari
membran postsinaptik dan sel schwann menyerbu
daerah kontak sinaptik.
PERUBAHAN ANTEROGRADE
Sel schwann yang berproliferasi, dibantu
oleh makrofag, membersihkan endoneurial
tube dari debris, membentuk Bands of
Bngner,
Setelah aksoplasma dan mielin dibersihkan,
volume dari endoneurial tube menurun dan
diameter dari tube mengecil.
PERUBAHAN ANTEROGRADE
Dalam 1 - 2 minggu, segmen distal akson
yg tersisa mulai berdegenerasi. Lapisan
mielin terpisah dari akson dan terpecah,
akson membengkak dan disintegrasi
menjadi sejumlah fragmen, dan sel schwann
yang berproliferasi memfagosit debris.
Degenerasi anterograde segmen distal
akson yang lebih lambat ini disebut
degenerasi sekunder atau degenerasi
Wallerian
PERUBAHAN RETROGRADE
Reaksi pada proksimal dari titik terputusnya saraf
disebut degenerasi primer, traumatik, atau
retrograde
Selama 2-3 hari pertama setelah lesi, beberapa
segmen proksimal akson dan lapisan mielinnya
berdegenerasi.
Dalam waktu bersamaan, badan sel dan nukleolus
dari neuron yang cidera mulai membengkak, serta
nukleus menjadi eksentrik. Nissl bodies terpecah
menjadi fragmen-fragmen kecil (poliribosom)
yang bergerak kearah perifer. Perubahan pada
badan sel ini secara kolektif disebut
chromatolysis.
REGENERASI AKSON
4 fase:
1. fase awal: dimulai pertumbuhan akson, dan
akson mencapai daerah cidera
2. fase kedua (scar delay): akson harus menembus
jaringan scar pada tempat cidera
3. fase ketiga: akson menyebar melewati tempat
cidera untuk mencapai target perifer
4. fase keempat (penyembuhan fungsional):
terjadi dengan pulihnya pola normal dari
konduksi
TERIMA KASIH
Anda mungkin juga menyukai
- Kelompok 1 - Lesi Pleksus Bracialis Dan LumbosakralDokumen44 halamanKelompok 1 - Lesi Pleksus Bracialis Dan LumbosakralMango SagoBelum ada peringkat
- Laporan KasusDokumen45 halamanLaporan KasusGibrael JirehBelum ada peringkat
- Refrat PlexusDokumen18 halamanRefrat PlexusJosephine Ria PitasariBelum ada peringkat
- Cedera Medulla SpinalisDokumen9 halamanCedera Medulla SpinalisAnonimBelum ada peringkat
- CEDEBRA PLEKSUS BRAKIALISDokumen29 halamanCEDEBRA PLEKSUS BRAKIALISrifkymubarakBelum ada peringkat
- Lapsus OADokumen38 halamanLapsus OAPutuIantaParamaSiwiBelum ada peringkat
- Anatomi & Fisiologi Sistem Saraf - OpenDokumen41 halamanAnatomi & Fisiologi Sistem Saraf - OpenNurliana NingsihBelum ada peringkat
- Pengantar Kuliah Rehab MedikDokumen9 halamanPengantar Kuliah Rehab MedikAndika Laksmana KurniadiBelum ada peringkat
- Meningioma AdalahDokumen12 halamanMeningioma AdalahKares PoenyaBelum ada peringkat
- Traktus Kortikospinalis Neuroanatomi KlinikDokumen2 halamanTraktus Kortikospinalis Neuroanatomi KlinikAhmad SaifulBelum ada peringkat
- Infeksi Medula SpinalisDokumen29 halamanInfeksi Medula SpinalisTaufiq GemawanBelum ada peringkat
- Presus SOL MedspinDokumen41 halamanPresus SOL MedspinCindy PrayogoBelum ada peringkat
- VASIKULAR SUPPLI OTAKDokumen30 halamanVASIKULAR SUPPLI OTAKsteviyaniBelum ada peringkat
- INTERNAL CAPSULEDokumen11 halamanINTERNAL CAPSULEAnak Agung Indah PermatasariBelum ada peringkat
- Korteks SerebriDokumen25 halamanKorteks SerebriIntan KartikasariBelum ada peringkat
- OTOTOKSIKDokumen23 halamanOTOTOKSIKsantri safiraBelum ada peringkat
- Materi 2 - Dr. Dr. Vitriana, Sp. KFR (K) - PerdosriDokumen31 halamanMateri 2 - Dr. Dr. Vitriana, Sp. KFR (K) - PerdosriBunga Octavia MayzontikaBelum ada peringkat
- Spinal and Spinal Cord InfectionDokumen31 halamanSpinal and Spinal Cord InfectionApriliaBelum ada peringkat
- RustDokumen12 halamanRustdrelvBelum ada peringkat
- NEURO Diagnosis Dasar Topik KlinisDokumen4 halamanNEURO Diagnosis Dasar Topik KlinissusnariahmadBelum ada peringkat
- CRANIOSYNOSTOSIS: PENUTUPAN PREMATUR SUTURA KRANIUMDokumen22 halamanCRANIOSYNOSTOSIS: PENUTUPAN PREMATUR SUTURA KRANIUMLeni ruslainiBelum ada peringkat
- Presentation 1Dokumen14 halamanPresentation 1ancillaagraynBelum ada peringkat
- Bedah Saraf (Munawar) PDFDokumen65 halamanBedah Saraf (Munawar) PDFMuhammad TaqwaBelum ada peringkat
- Paresis N 7Dokumen27 halamanParesis N 7Daniel KusnadiBelum ada peringkat
- Direktur Medik dan Keperawatan RSUP Dr. Mohammad Hoesin PalembangDokumen34 halamanDirektur Medik dan Keperawatan RSUP Dr. Mohammad Hoesin PalembangFinlan GiantoroBelum ada peringkat
- Kortikospinal Dan Kortikobulbar 2Dokumen20 halamanKortikospinal Dan Kortikobulbar 2Army Setia KusumaBelum ada peringkat
- Dorsal Root SyndromeDokumen11 halamanDorsal Root SyndromeRilaNurulBelum ada peringkat
- Hemianopsia HomonimDokumen12 halamanHemianopsia HomonimNathania Komalasari WijayaBelum ada peringkat
- DIAGNOSISDokumen34 halamanDIAGNOSISWayu SetiawanBelum ada peringkat
- Panduan Kepaniteraan BEDAHDokumen31 halamanPanduan Kepaniteraan BEDAHFranklin L. SinanuBelum ada peringkat
- Neuroanatomi 2012Dokumen146 halamanNeuroanatomi 2012mongiiiBelum ada peringkat
- Growing Skull FractureDokumen28 halamanGrowing Skull FractureFitri FlorentinaBelum ada peringkat
- PLEXUS LUMBOSACRALDokumen41 halamanPLEXUS LUMBOSACRALRistaEka100% (1)
- PLEKSUS LUMBO-SAKRALISDokumen5 halamanPLEKSUS LUMBO-SAKRALISinnomad100% (1)
- Referat Brachial Plexus Injury (PP)Dokumen22 halamanReferat Brachial Plexus Injury (PP)wendyBelum ada peringkat
- SINDROM BATANG OTAKDokumen20 halamanSINDROM BATANG OTAKHayaBelum ada peringkat
- Rangkuman - NeuroDokumen93 halamanRangkuman - NeurotaniasarasBelum ada peringkat
- Tumor OtakDokumen58 halamanTumor OtakBenaya PhBelum ada peringkat
- OTOT FASIAL DAN MASTIKASIDokumen10 halamanOTOT FASIAL DAN MASTIKASIKryshantine PoetirayBelum ada peringkat
- KULIAH II - Kelemahan Dan Kelainan NeuromuskularDokumen39 halamanKULIAH II - Kelemahan Dan Kelainan NeuromuskularSiti FauziyahBelum ada peringkat
- Acustic NeuromaDokumen25 halamanAcustic NeuromaBrahma Putra JuliansyahBelum ada peringkat
- CEDEBRA PLEXUSDokumen10 halamanCEDEBRA PLEXUSLisa IndrianiBelum ada peringkat
- Kelumpuhan Nervus FasialisDokumen18 halamanKelumpuhan Nervus FasialisnawriirwanBelum ada peringkat
- Spina Bifida AnatomiDokumen27 halamanSpina Bifida AnatomiNur Riswandy MarsukiBelum ada peringkat
- Stroke Iskemik Dan HemoragikPuriFK UNSRIDokumen7 halamanStroke Iskemik Dan HemoragikPuriFK UNSRIMuhammad Agung SwasonoBelum ada peringkat
- Sistem Saraf TepiDokumen22 halamanSistem Saraf TepiAngga KrishnaBelum ada peringkat
- Medula SpinalisDokumen18 halamanMedula SpinalisTrise Friday NugrahaBelum ada peringkat
- Piramidalis Dan EkstrapiramidalisDokumen35 halamanPiramidalis Dan EkstrapiramidalisviolyBelum ada peringkat
- Gangguan Gerakan Movement DisorderDokumen42 halamanGangguan Gerakan Movement DisorderPPDSNeuroUnsri RSMHBelum ada peringkat
- Spondylolisthesis AnatomiDokumen38 halamanSpondylolisthesis AnatomiFrancesc OktofabregasBelum ada peringkat
- Rehabilitasi Medik di KomunitasDokumen22 halamanRehabilitasi Medik di KomunitasfikriBelum ada peringkat
- Differential Diagnosis Nyeri Lutut PBLDokumen111 halamanDifferential Diagnosis Nyeri Lutut PBLArifbagusABelum ada peringkat
- DOKUMENDokumen6 halamanDOKUMENCipanda DipaBelum ada peringkat
- Plexus BrachialisDokumen22 halamanPlexus BrachialislettasamudraBelum ada peringkat
- Pemeriksaan Klinis NeurologiDokumen52 halamanPemeriksaan Klinis NeurologithyadinarBelum ada peringkat
- Aneurisma + AVM2-2Dokumen55 halamanAneurisma + AVM2-2jayanti desi rahmawatiBelum ada peringkat
- Tutorial 3 - Jaras NeuroanatomiDokumen16 halamanTutorial 3 - Jaras NeuroanatomiTristy ScaftweeBelum ada peringkat
- Amyotrophic Lateral Sclerosis (ALS) Sebuah Laporan Kasus Dan Tinjauan Pustaka PDFDokumen10 halamanAmyotrophic Lateral Sclerosis (ALS) Sebuah Laporan Kasus Dan Tinjauan Pustaka PDFIko R. Novrationi - covetBelum ada peringkat
- Makalah Cedera Medula SpinalisDokumen7 halamanMakalah Cedera Medula Spinalisohalu781391Belum ada peringkat
- Spinal Cord InjuryDokumen60 halamanSpinal Cord Injury1130119008 SARTIKA SARIBelum ada peringkat
- Laporan Jaga Pneumothoraks Untuk EditDokumen17 halamanLaporan Jaga Pneumothoraks Untuk EditarjihansBelum ada peringkat
- Flora NormalDokumen9 halamanFlora NormalarjihansBelum ada peringkat
- PENGOBATAN TRAUMA OTAKDokumen19 halamanPENGOBATAN TRAUMA OTAKferdiwiwekoBelum ada peringkat
- Efusi PerikardiumDokumen17 halamanEfusi PerikardiumarjihansBelum ada peringkat