Limfoma Non
Diunggah oleh
Rirish SeichaJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Limfoma Non
Diunggah oleh
Rirish SeichaHak Cipta:
Format Tersedia
Limfoma Non-Hodgkin (LNH) merupakan suatu keganasan pada sel limfosit T maupun sel limfosit B yang sudah matur
di dalam kelenjar getah bening atau sistem getah bening secara keseluruhan. Bisa juga keganasan tersebut dialami oleh sel NK (Natural Killer). Akibatnya adalah terjadi proliferasi berlebihan dari sel limfosit tersebut sehingga membuat kelenjar limfe membesar atau limfadenopati. Etiologi dan Epidemiologi Faktor resiko terjadinya LNH adalah ketika sistem kekebalan tubuh menurun akibat kondisi tertentu seperti setelah mengkonsumsi obat-obat imunosupresan atau pasca transplantasi organ, atau bisa juga ketika tubuh mengalami infeksi dari agen-agen infeksius tertentu, seperti virus HIV yang menyebabkan AIDS, kemudian Epstein Barr Virus (EBV), Helicobacter pylori, Hepatitis C dan sebagainya. Selain itu ditemukan juga bahwa orangorang yang bekerja di perkebunan yang menggunakan bahan pestisida juga beresiko untuk LNH, dan juga bagi orang-orang obesitas dan perokok berat. LNH sering dialami orangorang usia 60 tahun ke atas namun tidak mustahil juga terjadi pada orang-orang usia lebih muda, dan pria lebih banyak insidennya dari wanita. Patogenesis Normalnya, ketika tubuh terpajan oleh zat asing, sistem kekebalan tubuh seperti sel limfosit T dan B yang matur akan berproliferasi menjadi suatu sel yang disebut imunoblas T atau imunoblas B. Pada LNH, proses proliferasi ini berlangsung secara berlebihan dan tidak terkendali. Hal ini disebabkan akibat terjadinya mutasi pada gen limfosit tersebut. Proliferasi berlebihan ini menyebabkan ukuran dari sel limfosit itu tidak lagi normal, ia membesar, kromatinnya menjadi lebih halus, nukleolinya terlihat, dan protein permukaan selnya mengalami perubahan. Hingga jadilah ia sel limfosit yang ganas. Manifestasi Klinis Gejala yang terlihat pada pasien LNH adalah pembengkakan pada kelenjar getah bening (KGB)/ limfadenopati, terutama di daerah leher, atau di tempat lain seperti di aksila (ketiak), dan pangkal paha. Meski bengkak biasanya KGB ini tidak nyeri dan konsistensinya kenyal padat jika limfadenopati ini primer, dan padat jika sekunder (hasil metastasis, jika penyakitnya sudah lebih parah). Gejala lain berupa penurunan berat badan lebih dari 10% dalam 6 bulan tanpa diketahui penyebabnya, demam cukup tinggi, keringat malam, batuk, nyeri dada, sesak napas, lelah berkepanjangan, hingga terasa nyeri di abdomen. Diagnosis Untuk mendiagnosis LNH, pada anamnesis ditemukan gejala-gejala yang bersangkutan, selain itu juga ditanyakan riwayat penyakit keluarga, riwayat pemakaian obat, penyakit infeksi, kelainan darah, atau penyakit auto imun. Pada pemeriksaan fisik didapatkan pembesaran KGB atau bisa juga disertai kelainan/ pembesaran organ. Pemeriksaan penunjang yang bisa mendukung diagnosis adalah pemeriksaan darah rutin, mulai dari pemeriksaan darah lengkap untuk melihat kadar leukosit darah, sediaan apus darah tepi, urin lengkap, kimia klinik darah (SGOT,SGPT,LDH, dll). Pemeriksaan radiologi seperti Foto toraks dan CT Scan abdomen juga dilakukan untuk melihat apakah ada pembengkakan KGB di bagian dalaman tubuh. Akan tetapi untuk menegakkan diagnosis pasti, pemeriksaan
terbaik yang dilakukan adalah biopsi eksisi, yaitu mengangkat KGB yang bengkak tersebut secara keseluruhan/ entirely dan diperiksa secara sitologi dan histopatologi. Biopsi lainnya ada berupa biopsi insisi (mengangkat sebagian saja) atau FNAB (aspirasi jarum halus), akan tetapi biopsi semacam ini belum cukup baik untuk menegakkan diagnosis pasti.
Berdasarkan kesepakatan Ann Arbor stadium LNH dibagi menjadi 4 tingkatan: Stadium I: pembesaran KGB hanya pada satu kelompok (regio), baik di sisi atas diafragma maupun dibawah diafragma. I E: jika hanya terkena 1 organ ekstra limfatik yang berbatas tegas/ tidak difus. Stadium II: pembesaran 2 regio KGB atau lebih, tetapi masih di dalam satu sisi diafragma, baik atas maupun bawah. Stadium III: pembesaran KGB di kedua sisi diafragma, baik atas maupun bawah. Stadium IV: Jika mengenai 1 organ ekstra limfatik namun secara difus. LNH memiliki beberapa tipe: Indolent Lymphoma (low-grade). LNH dengan keganasan rendah, dapat menunjukkan gejala maupun tidak. Aggresive Lymphoma (medium-grade high grade). LNH dengan keganasan tingkat sedang hingga tinggi, biasanya selalu menunjukkan gejala klinis. Penatalaksanaan Untuk terapi pasien LNH, tergantung tipe, stadium, usia dan kondisi kesehatan organ lainnya. Untuk LNH indolen yang tidak menunjukkan gejala (asimptomatik), cukup dilakukan observasi pada pasien dan jika menunjukkan gejala (simptomatik), pada stadium I maupun II, pilihan terapi utamanya adalah radioterapi. Untuk LNH indolen stadium III dan IV, jika proliferasi selnya lambat, bisa diberi kemoterapi dengan obat chlorambucill cyclophosphamid oral, jika cepat dan jangkauannya luas dapat diberikan CVP, C-MOPP atau BACOP. Untuk LNH agresif, terapi yang diberikan adalah kemoterapi kombinasi dosis tinggi. Radioterapi terkadang juga digunakan. Terapi lain yang bisa digunakan adalah transplantasi sumsum tulang dan transplantasi sel induk, serta terapi dengan imunomodulator seperti interferon yang dikombinasi dengan kemoterapi untuk memperpanjang remisi, akan tetapi masih kontroversial. Dari ke semua terapi tersebut, perlu juga dipetimbangkan efek samping yang mungkin ditimbulkan. Prognosis Prognosis LNH sangat beragarm, akan tetapi faktor utama yang menentukan adalah tipe dari LNH itu sendiri. Secara internasional, prognosis ditetapkan melalui International Prognostik Index (IPI), dengan spesifikasi sebagai berikut: 1. Umur < 60 tahun = 0; Umur > 60 tahun = 1
2. 3. 4. 5.
Stadium I atau II = 0; stadium III atau IV = 1 LDH serum normal = 0; LDH serum meningkat = 1 Gejala tidak ada = 0; Gejala ada = 1 Keterlibatan organ ekstranodal 1 tempat = 0; keterlibatan organ ekstranodal > 1 tempat = 1
Skor yang didapat dijumlahkan dan rentangannya adalah 0 5, interpretasinya adalah:
0-1 = resiko rendah (low risk) 2 = resiko sedang (intermediate risk) 3 = resiko sedang-tinggi (high intermediate risk) 4-5 = resiko tinggi (high risk)
Prognostiknya: semakin tinggi resiko, semakin buruk prognosis. Referensi:
Buku Ajar Ilmu Penyakit Dalam Jilid II Edisi IV Hematologi Klinik Ringkas http://www.medicinenet.com
LIMFOMA NON-HODKIN 1. A. BATASAN
Limfoma maligna (LM) adalah proliferasi abnormal sistem lymfoid dan struktur yang membentuknya, terutama menyerang kelenjar getah bening. 1. B. KLASIFIKASI 1. Limfoma Hodgkin (LH) : patologi khas LH, ada sel sel Reed Stern berg dan/ atau sel Hodgkin. 2. Limfoma Non Hodgkin (LNH) : suatu keganasan primer jaringan limfoid yang bersifat padat. 3. C. ETIOLOGI
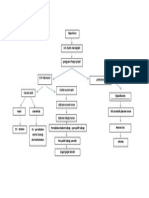
Belum ditemukan penyebap yang pasti, namun terdapat beberapa faktor risiko yang mempengaruhi tejadinya penyakit ini yaitu : 1. Umur : sebagian besar Limfoma Non-Hodkin ditemukan pada orang dengan usia 60 tahun atau lebih. Namun pada beberapa tipe ditemukan juga meyerang orang yang berusia muda. 2. Gender : sebagian besar risiko terjadinya Limfoma Non-Hodkin umumnya terjadi pada laki-laki daripada perempuan. Namun pada beberapa tipe lebih banyak terjadi pada wanita dan tidak diketahui penyebapnya. 3. Ras : di AS orang Amerika kulit putih lebih rentan terkena Limfoma NonHodkin dari pada orang amerika kulit hitam, maupun orang Amerika keturunan Asia.
4. Paparan Zat Kimia : beberapa penelitian mengatakan bahwa bahan kimia seperti benzena dan insektisida berhubungan dalam meningkatkan risiko terkena Limfoma Non-Hodkin. Beberapa juga mengatakan obat-obatan yang digunakan untuk terapi kanker juga dapat meningkatkan risiko terkena Limfoma Non-Hodkin beberapa tahun kemudian. 5. Paparan Radiasi : Orang yang dapat bertahan hidup pada daerah yang pernah mengalami ledakan bom nuklir memiliki risiko lebih tinggi untuk terkena kanker, salah satunya Limfoma Non-Hodkin. Orang yang menjalani pengobatan menggunakan radiasi, juga dapat meningkatkan risiko terkena Limfoma Non-Hodkin di kemudian hari. 6. Sistem imun yang lemah : Seseorang dengan sistem imun yang lemah dapat meningkatkan risiko terkena Limfoma Non-Hodkin. Selain itu seseorang yang terinfeksi virus HIV juga berisiko terkena Limfoma Non-Hodkin. 7. Penyakit Autoimun : penyakit auto imun adalah suatu penyakit dimana sistem imun menyerang jaringan/sel tubuh maupun sel asing yang masuk. Contoh penyakit Autoimun adalah Rheumatoid Arthritis dan Systemic Lupus Erythematosus dapat meningkatkan risiko terkena Limfoma Non-Hodkin. 8. Infeksi virus : infeksi virus yang menyerang DNA maupun Limfosit dapat mengubah DNA dan Limfosit menjadi sel-sel kanker. Virus tersebut diantaranya Epstein-Barr Virus (EBV) dan HTLV-1 virus. 9. D. PATOFISIOLOGI Usia, gender, ras, paparan zat kimia dan radiasi, infeksi virus, penyakit autoimun dan sistem imun yang lemah dapat menyebapkan terjadinya pembesaran kelenjar getah bening. Poliferasi jaringan limfoid yang tidak terkendali karena faktor-faktor risiko diatas menyebapkan terjadinya perubahan rangsangan imunologik yang nantinya akan menimbulkan masalah yaitu adanya ancaman status kesehatan, proses penyakit yang akan mengakibatkan destruksi gangguan saraf serta menimbulkan gangguan metabolisme tubuh. Masalah ancaman perubahan status kesehatan akan mengakibatkan fungsi peran pasien berkurang sehingga pola interaksi juga menurun. Penurunan pola interaksi menyebapkan terjadinya perolehan informasi yang kurang mengenai penyakitnya sehingga biasanya pasien akan cemas. Proses penyakit yaitu pembesaran kelenjar limfoid akan menyebapkan terjadi gangguan pada saraf yaitu adanya tekanan pada saraf oleh kelenjar yang membesar/tumor sehingga akan memunculkan rasa nyeri. Perubahan rangsangan imunologik secara tidak langsung akan mempengaruhi metabolisme tubuh, sehingga ketika rangsangan imunologik berubah menjadi tidak baik, maka akan terjadi gangguan pada metabolisme tubuh. Gangguan metabolisme ini akan menimbulkan perasaan mual, kurang nafsu makan, maupun iritasi lambung karena proses metabolisme yang terganggu. Semua hal tersebut mengakibatkan pemasukan nutrisi untuk tubuh menjadi terganggu yang akan mengakibatkan penurunan berat badan, sehingga memunculkan masalah gangguan nutrisi. 1. A. MANIFESTASI KLINIS :
Gejala yang biasa muncul pada pasien dengan Limfoma Non-Hodgkin yaitu
1. Demam 2. Berkeringat pada malam hari 3. Kehilangan berat badan 4. Keletihan 5. Sakit perut 6. Pembengkakan 7. Nyeri 8. Pembesaran kelenjar limfe 9. Anoreksia 10. Mual
1. B.
PEMERIKSAAN DIAGNOSTIK 1. USG
Banyak digunakan untuk melihat pembesaran kelenjar getah bening. 1. Foto thorak Digunakan untuk menentukan keterlibatan kelenjar getah bening mediastina. 1. CT- Scan Digunakan untuk diagnosa dan evaluasi pertumbuhan limpoma 4. Pemeriksaan laboratorium (pemeriksaan Hb, Dl, pemeriksaan uji fungsi hati / ginjal secara rutin). 5. Laparatomi
Laparatomi rongga abdomen sering dilakukan untuk melihat kondisi kelenjar getah bening pada illiaka, para aortal dan mesentrium dengan tujuan menentukan stadiumnya.
1. C.
STADIUM
Stadium Limpoma (menurut Ann Arbarr) : 1. Stadium I Terserang satu Kelenjar Getah Bening pada daerah tertentu (I) atau ekstra limfatik (IE) 1. Stadium II Terserang lebih dari satu Kelenjar Getah Bening di daerah atas diafragma (II) atau terserang ekstra limfatik dan lebih dari satu Kelenjar Getah Bening diatas diafragma (IIE) 1. Stadium III
Terserang Kelenjar Getah Bening diatas dan dibawah diafragma (III) atau disertai limpoma pada ekstra limfatik (IIIE), spken (IIIS) atau keduanya (10 SE) 1. Stadium IV Tumor tersebar menyeluruh pada organ ekstra limfatik dengan terlibat Kelenjar Getah Bening
1. D.
PENATALAKSANAAN
Terapi yang digunakan biasanya melalui pendekatan multidisiplin. Terapi yang dapat dilakukan adalah : . 1. Derajat Keganasan Rendah (DKR)/indolen Pada prinsipnya simptomatik Kemoterapi : obat tunggal atau ganda (per oral), jika dianggap perlu diberikan COP (Cyclophosphamide, Oncovin dan Prednison) Radioterapi : Limfoma Non-Hodgkin sangat radiosensitif. Radioterapi ini dapat dilakukan untuk lokal dan paliatif. 1. Derajat Keganasan Menengah (DKM) / Agresif Limfoma Stadium I : kemoterapi pemberian CHOP (Cyclophosphamide, Hydroxydouhomycin, Oncovine, Prednisone). Stadium II-IV : kemoterapi parenteral kombinasi, radioterapi berperan untuk paliasi. 1. Derajat Keganasan Tinggi (LNH Lympoblastic) Selalu diberika pengobatan seperti Leukimia Limfoblastik Akut Re-evaluasi hasil dilakukan pada : 1. Setelah siklus kemoterapi ke-4 2. Setelah siklus pengobatan lengkap
1. Therapy Medik
Konsultasi dengan ahli onkology medik ( di RS type A dan B)
Limfoma non hodkin derajat keganasan rendah (IWF) Tanpa keluhan : tidak perlu therapy
Bila ada keluhan dapat diberi obat tunggal siklofosfamide dengan dosis permulaan po tiap hari atau 1000 mg/m 2 iv selang 3 4 minggu. Bila resisten dapat diberi kombinasi obat COP, dengan cara pemberian seperti pada LH diatas Limfona non hodgkin derajat keganasan sedang (IWF) Untuk stadium I B, IIB, IIIA dan B, IIE A da B, terapi medik adalah sebagai terapy utama Untuk stadium I A, IE, IIA diberi therapy medik sebagai therapy anjuran
Minimal : seperti therapy LH Ideal : Obat kombinasi cyclophospamide, hydrokso epirubicin, oncovin, prednison (CHOP) dengan dosis : C H O P : Cyclofosfamide 800 mg/m 2 iv hari I
: hydroxo epirubicin 50 mg/ m 2 iv hari I : Oncovin : Prednison 1,4 mg/ m 2 iv hari I 60 mg/m 2 po hari ke 1 5
Perkiraan selang waktu pemberian adalah 3 4 minggu Lymfoma non hodgkin derajat keganasan tinggi (IWF) Stadium IA : kemotherapy diberikan sebagai therapy adjuvant Untuk stadium lain : kemotherapy diberikan sebagai therapy utama Minimal : kemotherapynya seperti pada LNH derajat keganasan sedang (CHOP) Ideal : diberi Pro MACE MOPP atau MACOP B 1. Therapy radiasi dan bedah Konsultasi dengan ahli radiotherapy dan ahli onkology bedah, selanjutnya melalui yim onkology ( di RS type A dan B).
1. E. LANGKAH PENTAHAPAN (STAGING) 1. Pemeriksaan Laboratorium lengkap, meliputi : Darah tepi lengkap termasuk retikulosit dan LED Gula darah
Fungsi hati termasuk y GT, albumin, dan LDH Fungsi ginjal Imunoglobulin 1. Pemeriksaan biopsi kelenjar atau massa tumor untuk mengetahui sub type LNH, bila perlu sitologi jarum halus (FNAB) ditempat lain yang dicurigai 2. Aspirasi dan biopsi sunsum tulang 3. Ct Scan atau USG abdomen, untuk mengetahui adanya pembesaran kelenjar getah bening pada aorta abdomonal atau KGB lainnya massa tumor abdomen dan metastases ke bagian intra abdominal 4. Pencitraan thoraks (PA & lateral) untuk mengatahui pembesaran kelenjar media stinum, b/p CT scan thoraks 5. Pemeriksaan THT untuk melihat keterlibatan cincin waldeyer terlibat dilanjutkan dengan tindakan gstroskopy 6. Jika diperlukan pemeriksaamn bone scan atau bone survey untuk melihat keterlibatan tulang 7. Jika diperlukan biopsi hati ( terbimbing ) 8. Catat performance status 9. Stadium berdasarkan Aun Amor 10. Untuk ekstra nodal stadium berdasarkan kriteria yang ada
1. F.
KOMPLIKASI 1. Akibat langsung penyakitnya : 1. Penekanan terhadap organ, khususnya jalan nafas, usus dan saraf 2. Mudah terjadi infeksi, 3. Akibat efek samping pengobatan 1. Aplasi sunsum tulang 1. Gagal jantung akibat golongan obat antrasiklin 2. Gagal ginjal akibat sisplatinum 3. Kluenitis akibat obat vinkristin
BAB III ASUHAN KEPERAWATAN PADA PASIEN DENGAN LIMFOMA NON HODGKIN 1. A. PENGKAJIAN 1. 1. Pengumpulan data 1. Identitas
Nama, umur, jenis kelamin, agama , suku dana kebangsaan, pendidikan, pekerjaan, alamat, nomor regester, tanggal Masuk Rumah Sakit , diagnosa medis
1. Keluhan Utama Pada umumnya pasien mengeluh tidak nyaman karena adannya bejolan. 1. Riwayat penyakit sekarang Pada umumnya pasien dengan limfoma didapat keluhan benjolan terasa nyeri bila ditelan kadang-kadang disertai dengan kesulitan bernafas, gangguan penelanan, berkeringat di malam hari. Pasien biasanya mengalami demam dan disertai dengan penurunan BB. 1. Riwayat kesehatan Dahulu Pada Limfoma biasanya diperoleh riwayat penyakit seperti pembesaran pada area leher , ketiak dan lain-lain. pasien dengan transplantasi ginjal atau jantung. 1. Riwayat kesehatan keluarga Melihat apakah terdapat riwayat pada keluarga dengan penyekit vaskuler : HT, penyakit metabolik M atau penyakit lain yang pernah diderita oleh keluarga pasien
1. ADL 1. Nutrisi : Perlu dikaji keadaan makan dan minum pasien meliputi : porsi yang dihabiskan susunan menu, keluhan mual dan muntah, sebelum atau pada waktu MRS, dan yang terpenting adalah perubahan pola makan setelah sakit, terutama menyangkut dengan keluhan utama pasien yaitu kesulitan menelan 2. Istirahat tidur : dikaji kebiasaan tidur siang dan malam, berapa jam sehari dan apakan ada kesulitan waktu tidur dan bagaimana perunbahannya setelah sakit klien dengan LNH 3. Aktifitas : Aktifitas dirumah atau dirumah sakit apakah ada kesenjangan yang berarti misalnya pembatasan aktifitas, pada klien ini biasanya terjadi perubahan aktifitas karena adanya limfoma dan penuruna aktifitas sosial karena perubahan konsep diri 4. Eliminasi : Mengkaji kebiasaan eliminasi alvi dan urin meliputi jumlah, warna, apakah ada gangguan. 5. Personal Hygiene : mengkaji kebersihan personal Hygiene meliputi mandi, kebersihan badan, gigi dan mulut, rambut, kuku dan pakaian dan kemampuan serta kemandirian dalam melakukan kebersihan diri 6. Data Psikologi Perlu dikaji konsep diri apakah ada gangguan dan bagaimana persepsi klien akan penyakitnya terhadap konsep dirinya Perlu dikaji karena pasien sering mengalami kecemasan terhadap penyakit dan prosedur perawatan 1. Data Sosial Bagaimana hubungan klien dengan keluarga dan bagaiman peran klien dirumah dan dirumah sakit
Pada klien dengan LNH mungkin terjadi gangguan interaksi sosial karena perubahan body image sehingga pasien mungkin menarik diri 1. Data Spiritual Bagaimana persepsi klien terhadap penyakit dan hubungan dengan agama yang dianut 1. Pemeriksaan Fisik Secara umum 1. 2. 3. 4. Meliputi keadaan pasien Kesadaran pasien Observasi tanda tanda vital : tensi, nadi, suhu dan respirasi TB dan BB untuk mengetahui keadaan nutrisi
Secara khusus : Dilakukan secara inspeksi, palpasi, perkusi dan auskultasi yang meliputi dari kepala ke kaki terhadap semua organ tubuh antara lain 1. 2. 3. 4. 5. 6. Rambut Mata telinga Hidung mulut Tenggorokan Telinga Leher sangat penting untuk dikaji secara mendetail karena LNH berawal pada serangan di kelenjar lymfe di leher mel;iputi diameter (besar), konsistensi dan adanya nyeri tekan atau terjadi pembesaran 7. Dada Abdomen 8. Genetalia 9. Muskuloskeletal 10. integumen 11. Pemeriksaan penunjang Laboratorium. EKG, Rontgen thoraks serta therapy yang diperoleh klien dari dokter 1. 2. Analisa Data
Data yang dikumpulkan dikelompokkan meliputi : data subyektif dan data obyektif kemudian dari data yang teridentifikasi masalah dan kemungkinan penyebab dapat ditentukan yang menjadi acuan untuk menentukan diagnosa keperawatan.
1. DIAGNOSA KEPERAWATAN
Diagnosa Keperawatan yang mungkin muncul pada pasien dengan penyakit Limfoma NonHodgkin diantaranya : 1. Hipertermi berhubungan dengan perubahan rangsangan imunologik akibat penyakit 2. Nyeri berhubungan dengan penekanan saraf oleh tumor 3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake nutrisi tidak adekuat (mual, anoreksia, iritasi lambung) 4. Ansietas berhubungan dengan kurang informasi mengenai penyakit yang diderita (Limfoma Non-Hodgkin). 5. RENCANA KEPERAWATAN No Diagnosa 1 Hipertermi b/d perubahan rangsangan imunologik akibat penyakit Tujuan & kriteria hasil Setelah dilakukan perawatan selama 224 jam diharapkan suhu tubuh kembali normal dengan kriteria hasil : 1. Suhu tubuh dalam batas normal (36,5- 37o C) 2. Pasien merasa nyaman 3. Kaji penyebap hipertermi 4. Obervasi suhu setiap 4 jam 5. Jelaskan pada pasien pentingnya mempertahankan masukan cairan yang adekuat untuk mencegah dehidrasi secara oral bila tidak ada kontraindikasi atau secara intravena 6. Ajarkan upaya mengatasi hipertermi yaitu : kompres, sirkulasi cukup, pakaian longgar dan kering, pembatasan aktivitas 7. Kolaborasi dengan dokter untuk terapi Rencana tindakan Rasional
farmakologi/ pemberian antipiretik 8. Mengetahui informasi dasar untuk perencanaan dan validasi data 9. Mengetahui perkembang-an kondisi pasien 10. Hipertermi dapat mengakibatkan dehidrasi 11. Membantu menurunkan suhu tubuh 12. Membantu mengembalikan suhu tubuh kembali normal 2 Nyeri b/d penekanan saraf oleh tumor (proses penyakit) Setelah dilakukan perawatan selama 224 jam diharapkan nyeri akut yang dirasakan pasien berkurang sampai dengan hilang dengan kriteria hasil : 1. Keluhan nyeri berkurang 2. Pasien tampak rileks 3. Skala nyeri 0 4. Kaji saat timbulnya nyeri, tentukan tingkat nyeri yang dialami 5. Observasi TTV 6. Kaji pola istirahat 7. Ajarkan teknik relaksasi/distraksi 8. Kolaborasi pemberian analgetik 9. Mengetahui kapan terjadinya nyeri, pola nyeri
dan membantu dalam menentukan penanganan yang tepat 10. Vital sign merupakan acuan untuk mengetahui Keadaan umu pasien 11. Membantu mengurangi nyeri 12. Membantu mengurangi nyeri dan membuat pasien nyaman 13. Mengurangi nyeri yaitu dengan menghambat pembentukan prostaglandin 3 Perubahan Setelah dilakukan nutrisi kurang perawatan selama 324 dari kebutuhan jam diharapkan tubuh b/d kebutuhan nutrisi pasien intake nutrisi terpenuhi dengan kriteria tidak adekuat hasil : (mual, anoreksia, 1. Terjadi iritasi lambung) peningkatan berat badan 2. Peningkatan status nutrisi 3. Nafsu makan mening-kat 4. Mual muntah berkurang 5. Observasi intake makanan 6. Timbang berat badan 7. Berikan asupan nutrisi sedikit tapi sering 8. Jaga kebersihan mulut pasien 9. Atur posisi semifowler saat memberikan
makanan 10. Sajikan makanan yang mudah dicerna 11. Selingi makan dengan minum 12. Kolaborasi dengan tim gizi untuk pemberian diet yang tepat 13. Mengetahui kebutuhan nutrisi pasien 14. Mengetahui perkembang-an kesehatan dan keberhasilan terapi 15. Meningkatla intake makanan 16. Mulut yang bersih meningkatkan nafsu makan pasien 17. Mengurangi regurgitasi 18. Meningkatkan selera makan makan dan intake makan 19. Memudahkan makanan masuk 20. Menentukan diit yang tepat untuk pasien 4 Ansietas b/d kurang informasi tentang penyakit yang diderita. Setelah dilakukan perawatan selama 124 jam diharapkan cemas berkurang dengan kriteria hasil : 1. Pasien tidak tampak gelisah 2. Pasien mengetahui tentang penyakitnya 3. Secara verbal
pasien mengatakan tidak cemas lagi 4. Kaji penyebap dan tingkat kecemasan 5. Berikan penjelasan tentang penyakit, pencegahan dan penyembuhannya 6. Bicara dengan pelan dan tenang menggunakan bahasa yang sederhana 7. Beri fasilitas informasi yang cukup 8. Ajarkan teknik relaksasi dan berpikir positif 9. Jaga ketenangan lingkungan 10. Mengetahui penyebap cemas dan sebagai acuan dalam perencanaan tindakan selanjutnya 11. Menambah informasi pasien tentang penyakitnya 12. Bahasa yang sederhana mudah dimengerti pasien 13. Memudahkan pasien memperoleh informasi tentang penyakitnya 14. Menenangkan pikiran dan mengurangi cemas 15. Menenagkan pikiran dan mengurangi
cemas
1. IMPLEMENTASI Pelaksanaan merupakan pengolahan dari perwujudan rencana tindakan yang meliputi beberapa kegiatan yaitu validasi rencana tindakan keperawatan mendokumentasikan rencana tindakan keperawatan, memberikan asuhan keperawatan dan mengumpulkan data (Lismidar, 1990). 1. EVALUASI Evaluasi merupakan tahap dan langkah dalam proses keperawatan yang dilaksanakan dengan sengaja dan terus-menerus yang dilakukan oleh perawat dan anggota tim kesehatan lainnya dengan tujuan untuk memenuhi apakah tujuan dan rencana keperawatan tercapai dan tidak, serta untuk melakukan pengkajian ulang sehingga dapat diperoleh penilaian sebagai berikut : 1. Tujuan tercapai : kx mampu menunjukkan prilaku pada waktu yang telah ditentukan sesuai dengan pernyataan tujuan yang telah ditentukan. 2. Tujuan tercapai sebagian : kx mampu menunjukkan prilaku Hp hanya sebagian dari tujuan yang diharapkan. 3. Tujuan tidak tercapai : bila kx tidak mampu atau tidak sama sekali menunjukkan prilaku yang harapkan sesuai dengan tujuan yang diharapkan (Lismidar, 1990) DAFTAR PUSTAKA
Tarwanto & Wartonah. 2011. Kebutuhan Dasar Manusia dan Proses Keperawatan. Jakarta : Salemba Medika. Nanda Internasional. 2012. Diagnosis Keperawatan Definisi dan Klasifikasi 20122014. Jakarta : EGC dr. Nugroho, Taufan. 2011. Asuhan Keperawatan Maternitas, Anak, Bedah, dan Penyakit Dalam. Yogyakarta : Nuha Medika Brunner & Suddarth. 2001. Buku Ajar Keperawatan Medikal Bedah Edisi 8. Jakarta : EGC http://www.cancer.org/acs/groups/cid/documents/webcontent/003067-pdf.pdf (diunduh pada tanggal 15 April 2013 pukul 19.20 wita) http://www.roche.co.id/fmfiles/re71755008/Indonesia/media/lembar.informasi/Onkol ogi/Lymphoma/Lembar.informasi.LNH.pdf (diunduh pada tanggal 15 April 2013 pukul 19.25 wita)
http://mydocumentku.blogspot.com/2013/03/asuhan-keperawatan-pada-pasienlimfoma.html (diunduh pada tanggal 17 April 2013 pukul 20.15 wita)
Anda mungkin juga menyukai
- Pathway CKD RirisDokumen1 halamanPathway CKD RirisRirish Seicha50% (2)
- Pathways Ulkus PeptikumDokumen1 halamanPathways Ulkus PeptikumRirish Seicha67% (3)
- Askep Kanker Paru PDFDokumen32 halamanAskep Kanker Paru PDFRirish Seicha100% (4)
- Askep Keluarga HipertensiDokumen13 halamanAskep Keluarga HipertensiRirish SeichaBelum ada peringkat