Asuhan Keperawatan Pada Diare
Diunggah oleh
Yogha AlamiHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Asuhan Keperawatan Pada Diare
Diunggah oleh
Yogha AlamiHak Cipta:
Format Tersedia
Asuhan Keperawatan pada Klien Anak dengan DIARE Posted Desember 10, 2007 by Iwan Sain, S.Kp, M.
Kes in Anak. 27 Komentar A. Pengertian Beberapa pengertian diare: 1. Diare adalah buang air besar (defekasi) dengan tinja berbentuk cairan atau setengah cairan, dengan demikian kandungan air pada tinja lebih banyak dari keadaan normal yakni 100-200 ml sekali defekasi (Hendarwanto, 1999). 2. Menurut WHO (1980) diare adalah buang air besar encer atau cair lebih dari tiga kali sehari. 3. Diare ialah keadaan frekuensi buang air besar lebih dari 4 kali pada bayi dan lebih dari 3 kali pada anak dengan konsistensi feses encer, dapat berwarna hijau atau dapat bercampur lendir dan darah (Ngastiyah, 1997). B. Penyebab 1. Faktor infeksi a. Infeksi enteral; infeksi saluran pencernaan yang merupakan penyebab utama diare, meliputi infeksi bakteri (Vibrio, E. coli, Salmonella, Shigella, Campylobacter, Yersinia, Aeromonas, dsb), infeksi virus (Enterovirus, Adenovirus, Rotavirus, Astrovirus, dll), infeksi parasit (E. hystolytica, G.lamblia, T. hominis) dan jamur (C. albicans). b. Infeksi parenteral; merupakan infeksi di luar sistem pencernaan yang dapat menimbulkan diare seperti: otitis media akut, tonsilitis, bronkopneumonia, ensefalitis dan sebagainya. 2. Faktor Malabsorbsi Malabsorbsi karbohidrat: disakarida (intoleransi laktosa, maltosa dan sukrosa), monosakarida (intoleransi glukosa, fruktosa dan galaktosa). Intoleransi laktosa merupakan penyebab diare yang terpenting pada bayi dan anak. Di samping itu dapat pula terjadi malabsorbsi lemak dan protein. 3. Faktor Makanan: Diare dapat terjadi karena mengkonsumsi makanan basi, beracun dan alergi terhadap jenis makanan tertentu. 4. Faktor Psikologis Diare dapat terjadi karena faktor psikologis (rasa takut dan cemas). C. Patofisiologi Mekanisme dasar yang menyebabkan timbulnya diare ialah: 1. Gangguan osmotik Adanya makanan atau zat yang tidak dapat diserap akan menyebabkan tekanan osmotik dalam lumen usus meningkat sehingga terjadi pergeseran air dan elektroloit ke dalam lumen usus. Isi rongga usus yang berlebihan akan merangsang usus untuk mengeluarkannya sehingga timbul diare. 2. Gangguan sekresi Akibat rangsangan tertentu (misalnya toksin) pada dinding usus akan terjadi peningkatan sekresi, air dan elektrolit ke dalam lumen usus dan selanjutnya timbul diare kerena peningkatan isi lumen usus. 3. Gangguan motilitas usus Hiperperistaltik akan menyebabkan berkurangnya kesempatan usus untuk menyerap makanan sehingga timbul diare. Sebaliknya bila peristaltik usus menurun akan mengakibatkan bakteri tumbuh berlebihan, selanjutnya dapat timbul diare pula.
D. Manifestasi Klinis Diare akut karena infeksi dapat disertai muntah-muntah, demam, tenesmus, hematoschezia, nyeri perut dan atau kejang perut. Akibat paling fatal dari diare yang berlangsung lama tanpa rehidrasi yang adekuat adalah kematian akibat dehidrasi yang menimbulkan renjatan hipovolemik atau gangguan biokimiawi berupa asidosis metabolik yang berlanjut. Seseoran yang kekurangan cairan akan merasa haus, berat badan berkurang, mata cekung, lidah kering, tulang pipi tampak lebih menonjol, turgor kulit menurun serta suara menjadi serak. Keluhan dan gejala ini disebabkan oleh deplesi air yang isotonik. Karena kehilangan bikarbonat (HCO3) maka perbandingannya dengan asam karbonat berkurang mengakibatkan penurunan pH darah yang merangsang pusat pernapasan sehingga frekuensi pernapasan meningkat dan lebih dalam (pernapasan Kussmaul) Gangguan kardiovaskuler pada tahap hipovolemik yang berat dapat berupa renjatan dengan tanda-tanda denyut nadi cepat (> 120 x/menit), tekanan darah menurun sampai tidak terukur. Pasien mulai gelisah, muka pucat, akral dingin dan kadang-kadang sianosis. Karena kekurangan kalium pada diare akut juga dapat timbul aritmia jantung. Penurunan tekanan darah akan menyebabkan perfusi ginjal menurun sampai timbul oliguria/anuria. Bila keadaan ini tidak segera diatsi akan timbul penyulit nekrosis tubulus ginjal akut yang berarti suatu keadaan gagal ginjal akut. E. Penatalaksanaan Prinsip Penatalaksanaan Penatalaksanaan diare akut karena infeksi pada orang dewasa terdiri atas: 1. Rehidrasi sebagai prioritas utama terapi. 2. Tata kerja terarah untuk mengidentifkasi penyebab infeksi. 3. Memberikan terapi simtomatik 4. Memberikan terapi definitif. ad.1. Rehidrasi sebagai prioritas utama terapi. Ada 4 hal yang penting diperhatikan agar dapat memberikan rehidrasi yang cepat dan akurat, yaitu: 1) Jenis cairan yang hendak digunakan. Pada saat ini cairan Ringer Laktat merupakan cairan pilihan karena tersedia cukup banyak di pasaran meskipun jumlah kaliumnya rendah bila dibandingkan dengan kadar kalium tinja. Bila RL tidak tersedia dapat diberiakn NaCl isotonik (0,9%) yang sebaiknya ditambahkan dengan 1 ampul Nabik 7,5% 50 ml pada setiap satu liter NaCl isotonik. Pada keadaan diare akut awal yang ringan dapat diberikan cairan oralit untuk mencegah dehidrasi dengan segala akibatnya. 2) Jumlah cairan yang hendak diberikan. Pada prinsipnya jumlah cairan pengganti yang hendak diberikan harus sesuai dengan jumlah cairan yang keluar dari badan. Jumlah kehilangan cairan dari badan dapat dihitung dengan cara/rumus: - Mengukur BJ Plasma Kebutuhan cairan dihitung dengan rumus: BJ Plasma 1,025 - x BB x 4 ml 0,001 - Metode Pierce Berdasarkan keadaan klinis, yakni:
* diare ringan, kebutuhan cairan = 5% x kg BB * diare sedang, kebutuhan cairan = 8% x kg BB * diare ringan, kebutuhan cairan = 10% x kg BB - Metode Daldiyono Berdasarkan skoring keadaan klinis sebagai berikut: * Rasa haus/muntah = 1 * BP sistolik 60-90 mmHg = 1 * BP sistolik <60 mmHg = 2 * Frekuensi nadi >120 x/mnt = 1 * Kesadaran apatis = 1 * Kesadaran somnolen, sopor atau koma = 2 * Frekuensi napas >30 x/mnt = 1 * Facies cholerica = 2 * Vox cholerica = 2 * Turgor kulit menurun = 1 * Washer womens hand = 1 * Ekstremitas dingin = 1 * Sianosis = 2 * Usia 50-60 tahun = 1 * Usia >60 tahun = 2 Kebutuhan cairan = Skor x 10% x kgBB x 1 ltr 15 3) Jalan masuk atau cara pemberian cairan Rute pemberian cairan pada orang dewasa meliputi oral dan intravena. Larutan orali dengan komposisi berkisar 29 g glukosa, 3,5 g NaCl, 2,5 g NaBik dan 1,5 g KCl stiap liternya diberikan per oral pada diare ringan sebagai upaya pertama dan juga setelah rehidrasi inisial untuk mempertahankan hidrasi. 4) Jadual pemberian cairan Jadual rehidrasi inisial yang dihitung berdasarkan BJ plasma atau sistem skor diberikan dalam waktu 2 jam dengan tujuan untuk mencapai rehidrasi optimal secepat mungkin. Jadual pemberian cairan tahap kedua yakni untuk jam ke-3 didasarkan pada kehilangan cairan selama 2 jam fase inisial sebelumnya. Dengan demikian, rehidrasi diharapkan lengkap pada akhir jam ke-3. 2. Tata kerja terarah untuk mengidentifkasi penyebab infeksi. Untuk mengetahui penyebab infeksi biasanya dihubungkan dengan dengan keadaan klinis diare tetapi penyebab pasti dapat diketahui melalui pemeriksaan biakan tinja disertai dengan pemeriksaan urine lengkap dan tinja lengkap. Gangguan keseimbangan cairan, elektrolit dan asam basa diperjelas melalui pemeriksaan darah lengkap, analisa gas darah, elektrolit, ureum, kreatinin dan BJ plasma. Bila ada demam tinggi dan dicurigai adanya infeksi sistemik pemeriksaan biakan empedu, Widal, preparat malaria serta serologi Helicobacter jejuni sangat dianjurkan. Pemeriksaan khusus seperti serologi amuba, jamur dan Rotavirus biasanya menyusul setelah melihat hasil pemeriksaan penyaring. Secara klinis diare karena infeksi akut digolongkan sebagai berikut:
1) Koleriform, diare dengan tinja terutama terdiri atas cairan saja. 2) Disentriform, diare dengan tinja bercampur lendir kental dan kadang-kadang darah. Pemeriksaan penunjang yang telah disinggung di atas dapat diarahkan sesuai manifestasi klnis diare. 3. Memberikan terapi simtomatik Terapi simtomatik harus benar-benar dipertimbangkan kerugian dan keuntungannya. Antimotilitas usus seperti Loperamid akan memperburuk diare yang diakibatkan oleh bakteri entero-invasif karena memperpanjang waktu kontak bakteri dengan epitel usus yang seyogyanya cepat dieliminasi. 4. Memberikan terapi definitif. Terapi kausal dapat diberikan pada infeksi: 1) Kolera-eltor: Tetrasiklin atau Kotrimoksasol atau Kloramfenikol. 2) V. parahaemolyticus, 3) E. coli, tidak memerluka terapi spesifik 4) C. perfringens, spesifik 5) A. aureus : Kloramfenikol 6) Salmonellosis: Ampisilin atau Kotrimoksasol atau golongan Quinolon seperti Siprofloksasin 7) Shigellosis: Ampisilin atau Kloramfenikol 8) Helicobacter: Eritromisin 9) Amebiasis: Metronidazol atau Trinidazol atau Secnidazol 10) Giardiasis: Quinacrine atau Chloroquineitiform atau Metronidazol 11) Balantidiasis: Tetrasiklin 12) Candidiasis: Mycostatin 13) Virus: simtomatik dan suportif G. Konsep Keperawatan 1. Pengkajian (Anak Usia 3 Tahun) a. Keluhan Utama : Buang air berkali-kali dengan konsistensi encer b. Riwayat Kesehatan Sekarang Pada umumnya anak masuk Rumah Sakit dengan keluhan buang air cair berkali-kali baik disertai atau tanpa dengan muntah, tinja dpat bercampur lendir dan atau darah, keluhan lain yang mungkin didapatkan adalah napsu makan menurun, suhu badan meningkat, volume diuresis menurun dan gejala penurunan kesadaran c. Riwayat Kesehatan Masa Lalu Meliputi pengkajian riwayat : 1) Prenatal Kehamilan yang keberapa, tanggal lahir, gestasi (fulterm, prematur, post matur), abortus atau lahir hidup, kesehatan selama sebelumnya/kehamilan, dan obat-obat yang dimakan serta imunisasi. 2) Natal Lamanya proses persalinan, tempat melahirkan, obat-obatan, orang yang menolong persalinan, penyulit persalinan. 3) Post natal Berat badan nomal 2,5 Kg 4 Kg, Panjang Badan normal 49 -52 cm, kondisi kesehatan baik, apgar score , ada atau tidak ada kelainan kongenital.
4) Feeding Air susu ibu atau formula, umur disapih (2 tahun), jadwal makan/jumlahnya, pengenalan makanan lunak pada usia 4-6 bulan, peubahan berat-badan, masalah-masalah feeding (vomiting, colic, diare), dan penggunaan vitamin dan mineral atau suplemen lain. 5) Penyakit sebelumnya Penyebabnya, gejala-gejalanya, perjalanan penyakit, penyembuhan, kompliksi, insiden penyakit dalam keluarga atau masyarakat, respon emosi terhadap rawat inap sebelumnya. 6) Alergi Apakah pernah menderita hay fever, asthma, eksim. Obat-obatan, binatang, tumbuhtumbuhan, debu rumah 7) Obat-obat terakhir yang didapat Nama, dosis, jadwal, lamanya, alasan pemberian. 8) Imunisasi Polio, hepatitis, BCG, DPT, campak, sudah lengkap pada usia 3 tahun, reaksi yang terjadi adalah biasanya demam, pemberian serum-serum lain, gamma globulin/transfusi, pemberian tubrkulin test dan reaksinya. 9) Tumbuh Kembang Berat waktu lahir 2, 5 Kg 4 Kg. Berat badan bertambah 150 200 gr/minggu, TB bertambah 2,5 cm / bulan, kenaikan ini terjadi sampai 6 bulan. Gigi mulai tumbuh pada usia 6-7 bulan, mulai duduk sendiri pada usia 8-9 bulan, dan bisa berdiri dan berjalan pada usia 10-12 bulan. d. Riwayat Psikososial Anak sangat menyukai mainannya, anak sangat bergantung kepada kedua orang tuanya dan sangat histeris jika dipisahkan dengan orang tuanya. Usia 3 tahun (toddlers) sudah belajar bermain dengan teman sebaya. e. Riwayat Spiritual Anak sudah mengenal beberapa hal yang bersifat ritual misalnya berdoa. f. Reaksi Hospitalisasi 1. Kecemasan akan perpisahan : kehilangan interaksi dari keluarga dan lingkungan yang dikenal, perasaan tidak aman, cemas dan sedih 2. Perubahan pola kegiatan rutin 3. Terbatasnya kemampuan untuk berkomunikasi 4. Kehilangan otonomi 5. Takut keutuhan tubuh 6. Penurunan mobilitas seperti kesempatan untuk mempelajari dunianya dan terbatasnya kesempatan untuk melaksanakan kesenangannya g. Aktivitas Sehari-Hari 1. Kebutuhan cairan pada usia 3 tahun adalah 110-120 ml/kg/hari 2. Output cairan : (a) IWL (Insensible Water Loss) (1) Anak : 30 cc / Kg BB / 24 jam (2) Suhu tubuh meningkat : 10 cc / Kg BB + 200 cc (suhu tubuh 36,8 oC) (b) SWL (Sensible Water Loss) adalah hilangnya cairan yang dapat diamati, misalnya berupa kencing dan faeces. Yaitu : (1) Urine : 1 2 cc / Kg BB / 24 jam
(2) Faeces : 100 200 cc / 24 jam 3. Pada usia 3 tahun sudah diajarkan toilet training. h. Pemeriksaan Fisik a) Tanda-tanda vital Suhu badan : mengalami peningkatan Nadi : cepat dan lemah Pernafasan : frekuensi nafas meningkat Tekanan darah : menurun b) Antropometri Pemeriksaan antropometri meliputi berat badan, Tinggi badan, Lingkaran kepala, lingkar lengan, dan lingkar perut. Pada anak dengan diare mengalami penurunan berat badan. c) Pernafasan Biasanya pernapasan agak cepat, bentuk dada normal, dan tidak ditemukan bunyi nafas tambahan. d) Cardiovasculer Biasanya tidak ditemukan adanya kelainan, denyut nadi cepat dan lemah. e) Pencernaan Ditemukan gejala mual dan muntah, mukosa bibir dan mulut kering, peristaltik usus meningkat, anoreksia, BAB lebih 3 x dengan konsistensi encer f) Perkemihan Volume diuresis menurun. g) Muskuloskeletal Kelemahan fisik akibat output yang berlebihan. h) Integumen lecet pada sekitar anus, kulit teraba hangat, turgor kulit jelek i) Endokrin Tidak ditemukan adanya kelaianan. J) Penginderaan Mata cekung, Hidung, telinga tidak ada kelainan k) Reproduksi Tidak mengalami kelainan. l) Neorologis Dapat terjadi penurunan kesadaran. 2. Pemeriksaan Tingkat Perkembangan 1) Motorik Kasar Sudah bisa naik/turun tangga tanpa dibantu, mamakai baju dengan bantuan, mulai bisa bersepeda roda tiga. 2) Motorik Halus Menggambat lingkaran, mencuci tangan sendiri dan menggosok gigi 3) Personal Sosial Sudah belajar bermain dengan teman sebayanya. 4. Diagnosa Keperawatan a. Kekurangan volume cairan b.d kehilangan berlebihan melalui feses dan muntah serta intake terbatas (mual). b. Perubahan nutrisi kurang dari kebutuhan tubuh b.d gangguan absorbsi nutrien dan peningkatan peristaltik usus.
c. Nyeri (akut) b.d hiperperistaltik, iritasi fisura perirektal. d. Kecemasan keluarga b.d perubahan status kesehatan anaknya e. Kurang pengetahuan keluarga tentang kondisi, prognosis dan kebutuhan terapi b.d pemaparan informasi terbatas, salah interpretasi informasi dan atau keterbatasan kognitif. f. Kecemasan anak b.d perpisahan dengan orang tua, lingkungan yang baru 5. Rencana Keperawatan Dx.1 Kekurangan volume cairan b/d kehilangan berlebihan melalui feses dan muntah serta intake terbatas (mual) Tujuan : Kebutuhan cairan akan terpenuhi dengan kriteria tidak ada tanda-tanda dehidrasi Intervensi Rasional Berikan cairan oral dan parenteral Sebagai upaya rehidrasi untuk mengganti sesuai dengan program cairan yang keluar bersama rehidrasiPantau intake dan output. feses.Memberikan informasi status keseimbangan cairan untuk menetapkan kebutuhan cairan pengganti. Kaji tanda vital, tanda/gejala Menilai status hidrasi, elektrolit dan dehidrasi dan hasil pemeriksaan keseimbangan asam basa laboratorium Kolaborasi pelaksanaan terapi Pemberian obat-obatan secara kausal definitif penting setelah penyebab diare diketahui Dx.2 : Perubahan nutrisi kurang dari kebutuhan tubuh b/d gangguan absorbsi nutrien dan peningkatan peristaltik usus. Tujuan : Kebutuhan nutrisi terpenuhi dengan kriteria terjadi peningkatan bera badan Intervensi Rasional Pertahankan tirah baring dan Menurunkan kebutuhan metabolik pembatasan aktivitas selama fase akut. Pembatasan diet per oral mungkin Pertahankan status puasa selama fase ditetapkan selama fase akut untuk akut (sesuai program terapi) dan menurunkan peristaltik sehingga terjadi segera mulai pemberian makanan per kekurangan nutrisi. Pemberian makanan oral setelah kondisi klien sesegera mungkin penting setelah keadaan mengizinkan klinis klien memungkinkan. Bantu pelaksanaan pemberian Memenuhi kebutuhan nutrisi klien makanan sesuai dengan program diet Kolaborasi pemberian nutrisi Mengistirahatkan kerja gastrointestinal parenteral sesuai indikasi dan mengatasi/mencegah kekurangan nutrisi lebih lanjut Dx.3 : Nyeri (akut) b/d hiperperistaltik, iritasi fisura perirektal. Tujuan : Nyeri berkurang dengan kriteria tidak terdapat lecet pada perirektal Intervensi Rasional Atur posisi yang nyaman bagi klien, Menurunkan tegangan permukaan misalnya dengan lutut fleksi. abdomen dan mengurangi nyeri Lakukan aktivitas pengalihan untuk Meningkatkan relaksasi, mengalihkan
memberikan rasa nyaman seperti masase punggung dan kompres hangat abdomen Bersihkan area anorektal dengan sabun ringan dan airsetelah defekasi dan berikan perawatan kulit
fokus perhatian kliendan meningkatkan kemampuan koping Melindungi kulit dari keasaman feses, mencegah iritasi
Analgetik sebagai agen anti nyeri dan Kolaborasi pemberian obat analgetika antikolinergik untuk menurunkan spasme dan atau antikolinergik sesuai traktus GI dapat diberikan sesuai indikasi indikasi klinis Kaji keluhan nyeri dengan Visual Mengevaluasi perkembangan nyeri untuk Analog Scale (skala 1-5), perubahan menetapkan intervensi selanjutnya karakteristik nyeri, petunjuk verbal dan non verbal Dx.4 : Kecemasan keluarga b/d perubahan status kesehatan anaknya. Tujuan : Keluarga mengungkapkan kecemasan berkurang. Intervensi Rasional Dorong keluarga klien untuk Membantu mengidentifikasi penyebab membicarakan kecemasan dan kecemasan dan alternatif pemecahan berikan umpan balik tentang masalah mekanisme koping yang tepat. Tekankan bahwa kecemasan adalah Membantu menurunkan stres dengan masalah yang umum terjadi pada mengetahui bahwa klien bukan satuorang tua klien yang anaknya satunya orang yang mengalami masalah mengalami masalah yang sama yang demikian Ciptakan lingkungan yang tenang, Mengurangi rangsang eksternal yang tunjukkan sikap ramah tamah dan dapat memicu peningkatan kecemasan tulus dalam membantu klien. Dx.5 : Kurang pengetahuan keluarga tentang kondisi, prognosis dan kebutuhan terapi b/d pemaparan informasi terbatas, salah interpretasi informasi dan atau keterbatasan kognitif. Tujuan : Keluarga akan mengerti tentang penyakit dan pengobatan anaknya, serta mampu mendemonstrasikan perawatan anak di rumah. Intervensi Rasional Kaji kesiapan keluarga klien Efektivitas pembelajaran dipengaruhi oleh mengikuti pembelajaran, termasuk kesiapan fisik dan mental serta latar pengetahuan tentang penyakit dan belakang pengetahuan sebelumnya. perawatan anaknya. Jelaskan tentang proses penyakit Pemahaman tentang masalah ini penting anaknya, penyebab dan akibatnya untuk meningkatkan partisipasi keluarga terhadap gangguan pemenuhan klien dan keluarga dalam proses kebutuhan sehari-hari aktivitas perawatan klien sehari-hari. Jelaskan tentang tujuan pemberian Meningkatkan pemahaman dan partisipasi obat, dosis, frekuensi dan cara keluarga klien dalam pengobatan.
pemberian serta efek samping yang mungkin timbul Meningkatkan kemandirian dan kontrol keluarga klien terhadap kebutuhan perawatan diri anaknya Dx. 6 : Kecemasan anak b.d Perpisahan dengan orang tua, lingkugan yang baru Tujuan : Kecemasan anak berkurang dengan kriteria memperlihatkan tanda-tanda kenyamanan Intervensi Rasional Anjurkan pada keluarga untuk selalu Mencegah stres yang berhubungan dengan mengunjungi klien dan berpartisipasi perpisahan dalam perawatn yang dilakukan Berikan sentuhan dan berbicara pada Memberikan rasa nyaman dan mengurangi anak sesering mungkin stress Lakukan stimulasi sensory atau terapi Meningkatkan pertumbuhan dan bermain sesuai dengan ingkat perkembangan secara optimun perkembangan klien 6. Implementasi Melaksanakan tindakan keperawatan sesuai dengan rencana tindakan yang telah direncanakan sebelumnya 7. Evaluasi Evaluasi merupakan pengukuran keberhasilan sejauhmana tujuan tersebut tercapai. Bila ada yang belum tercapai maka dilakukan pengkajian ulang, kemudian disusun rencana, kemudian dilaksanakan dalam implementasi keperawatan lalau dievaluasi, bila dalam evaluasi belum teratasi maka dilakukan langkah awal lagi dan seterusnya sampai tujuan tercapai. Reference A.H. Markum, 1991, Buku Ajar Kesehatan Anak, jilid I, Penerbit FKUI Ngastiyah, 997, Perawatan Anak Sakit, EGC, Jakarta Price & Wilson 1995, Patofisologi-Konsep Klinis Proses-Proses Penyakit, Buku 1, Ed.4, EGC, Jakarta Soetjiningsih 1998, Tumbuh Kembang Anak, EGC, Jakarta Soeparman & Waspadji, 1990, Ilmu Penyakit Dalam, Jilid I, Ed. Ke-3, BP FKUI, Jakarta. Suharyono, 1986, Diare Akut, lembaga Penerbit Fakultas Kedokteran UI, Jakarta Whaley & Wong, 1995, Nursing Care of Infants and Children, fifth edition, Clarinda company, USA. http://iwansaing.wordpress.com/2007/12/10/asuhan-keperawatan-pada-klien-anak-dengandiare/ Jelaskan dan tunjukkan cara perawatan perineal setelah defekasi
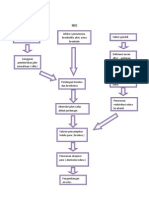
DIARE Definisi Diare adalah kehilangan cairan dan elektrolit secara berlebihan yang terjadi karena frekuensi satu kali atau lebih buang air besar dengan bentuk tinja yang encer atau cair. Patofisiologi Meningkatnya motilitas dan cepatnya pengosongan pada intensinal merupakan akibat dari gangguan absorbsi dan ekskresi cairan dan elektrolit yang berlebihan. Cairan, sodium, potasium dan bikarbonat berpinah dari rongga ektraseluler ke dalam tinjaa, sehingga mengakibatkan dehidrasi kekurangan elektrolit, dan dapat terjadi asidosis metabolik. Diare yang terjadi merupakan proses dari ; Transport aktif akibat rangsangan toksin bakteri terhadap elektrolit ke dalam usus halus. Sel dalam mukosa intestinal mengalami iritasi dan meningkatnya sekresi cairan dan elektrolit. Mikroorganisme yang masuk akan merusak sel mukosa intestinal sehingga menurunkan area permukaan intestinal, perubahan kapasitas intestinal dan terjadi gangguan absorbsi cairan dan elektrolit. Peradangan akan menurunkan kemampuan intestinal untuk mengabsorbsi cairan dan elektrolit dan bahan-bahan makanan. Ini terjadi pada sindrom malabsorbsi. Meningkatnya motilitas intestinal dapat mengakibatkan gangguan absorbsi intestinal. Komplikasi : Dehidrasi Hipokalemi Hipokalsemi Cardiac dysrhythmias akibat hipokalemi dan hipokalsemi Hiponatremi Syok hipovolemik Asidosis Etiologi : Faktor Infeksi : Bakteri; enteropathogenic escherichia coli, salmonella, shigella, yersinia enterocolitica Virus; enterovirus echoviruses, adenovirus, human retrovirua seperti agent, rotavirus. Jamur; candida enteritis Parasit; giardia Clambia, crytosporidium Protozoa Bukan Fakror Infeksi : Alergi makanan; susu, protein Gangguan metabolik atau malabsorbsi; penyakit celiac, cystic fibrosis pada pankreas
Iritasi langsung pada saluran pencernaan oleh makanan Obat-obatan; antibiotik, Penyakit usus; colitis ulcerative, crohn disease, enterocolitis Emosional atau stress Obstruksi usus Penyakit infeksi; otitis media, infeksi saluran nafas atas, infeksi saluran kemih Manifestasi kilinis Sering buang air besar dengan konsistensi tinja cair atau encer Terdapat tanda dan gejala dehidrasi; turgor kulit jelek (elastisitas kulit menurun), ubun-ubun dan mata cekung, membran mukosa kering Keram abdominal Demam Mual dan muntah Anorexia Lemah Pucat Perubahan tanda-tanda vital; nadi dan pernafasan cepat Menurun atau tidak ada pengeluaran urine Pemeriksaan Diagnostik Riwayat alergi pada obat-obatan atau makanan Kultur tinja Pemeriksaan elektrolit; BUN, creatinine, dan glukosa Pemeriksaan tinja; pH, lekosit, glukosa, dan adanya darah Penatalaksanaan Terapeutik Penanganan fokus pada penyebab Pemberian cairan dan elektrolit; oral (seperti; pedialyte atau oralit) atau terapi parenteral Pada bayi, pemberian ASI diteruskan jika penyebab bukan dari ASI Penatalaksanaan Perawatan Pengkajian Kaji riwayat diare Kaji status hidrasi; ubun-ubun, turgor kulit, mata, membaran mukosa mulut Kaji tinja; jumlah, warna, bau, konsistensi dan waktu buang air besar Kaji intake dan output (pemasukan dan pengeluaran) Kaji berat badan Kaji tingkat aktivitas anak
Kaji tanda-tanda vital
1.
2.
Diagnosa Keperawatan Kurangnya volume cairan berhubungan dengan seringnya buang air besar dan cencer Risiko gangguan integritas kulit berhubungan dengan seringnya buang air besar Risiko infeksi pada orang berhubungan dengan terinfeksi kuman diare atau kurangnya pengetahuan tentang pencegahan penyebaran penyakit Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan menurunnya intake (pemasukan) dan menurunnya absorbsi makanan dan cairan Kurangnya pengetahuan berhubungan dengan perawatan anak Cemas dan takut pada anak/orang tua berhubungan dengan hospitalisasi dan kondisi sakit Implementasi Meningkatkan hidrasi dan keseimbangan elektrolit Kaji status hidrasi,; ubun-ubun, mata, turgor kulit dan membran mukosa Kaji pengeluaran urine; gravitasi urine atau berat jenis urine (1.005-1.020) atau sesuai dengan usia pengeluaran urine 1-2 ml/kg per jam Kaji pemasukan dan pengeluaran cairan Monitor tanda-tanda vital Pemeriksaan laboratorium sesuai program; elektrolit, Ht, pH, dan serum albumin Pemberian cairan dan elektrolit sesuai protokol (dengan oralit, dan cairan parenteral bila indikasi) Pemberian obat anti diare dan antibiotik sesuai program Anak diistirahatkan Mempertahankan keutuhan kulit Kaji kerusakan kulit atau iritasi setiap buang air besar Gunakan kapas lembab dan sabun bayi (atau pH normal) untuk membersihkan anus setiap baung air besar Hindari dari pakaian dan pengalas tempat tidur yang lembab Ganti popok / kain apabila lembab atau basah Gunakan obat cream bila perlu untuk perawatan perineal 3. Mengurangi dan mencegah penyebaran infeksi Ajarkan cara mencuci tangan yang benar pada orang tua dan pengunjung Segera bersihkan dan angkat bekas baung air besar dan tempatkan pada tempat yang khusus Gunakan standar pencegahan universal (seperi; gunakan sarung tangan dan lain-lain) Tempatkan pada ruangan yang khusus 4. Meningkatkan kebutuhan nutrisi yang optimum Timbang berat badan anak setiap hari Monitor intake dan output (pemasukan dn pengeluaran)
Setelah rehidrasi, berikan minuman oral dengan sering dan makanan yang sesuai dengan diit dan usia dan atau berat badan anak Hindari minuman buah-buahan Lakukan kebersihan mulut setiap habis makan Bagi bayi, ASI tetap diteruskan Bila bayi tidak toleran dengan ASI berikan formula yang rendah laktosa 5. Meningkatkan pengetahuan orang tua Kaji tingkat pemahaman orang tua Ajarkan tentang prinsip diit dan kontrol diare Ajarkan pada orang tua tentang pentingnya cuci tangan untuk menghindari kontaminasi Jelaskan tentang penyakit, perawatan dan pengobatan Jelaskan pentingnya kebersihan 6. Menurunkan rasa takut/cemas pada anak dan orang tua Ajarkan pad orang tua untuk mengekspresikan perasaan rasa takut dan cemas; dengarkan keluhan orang tua dan bersikap empati, dan sentuhan terapeutik Gunakan komunikasi terapuetik; kontak mata, sikap tubuh dan sentuhan Jelaskan setiap prosedur yang akan dilakukan pada anak dan orang tua Libatkan orang tua dalam perawatan anak Jelaskan kondisi anak, alasan pegobatan dan perawatan Perencanaan Pemulangan Jelaskan penyebab diare Ajarkan untuk mengenal komplikasi diare Ajarkan untuk mencegah penyakit diare dan penularan; ajarkan tentang standar pencegahan Ajarkan perawatan anak; pemberian makanan dan minuman (misalnya;oralit) Ajarkan mengenal tanda-tanda dehidrasi, ubun-ubun dan mata cekung, turgor kulit tidak elastis, membran mukosa kering Jelaskan obat-obatan yang diberikan; efek samping dan kegunaannya Pustaka 1. Betz Cecily L, Sowden Linda A. 2002. Buku Saku Keperawatan Pediatik, Jakarta, EGC 2. Sachasin Rosa M. 1996. Prinsip Keperawatan Pediatik. Alih bahasa : Manulang R.F. Jakarta, EGC 4. Arjatmo T. 2001. Keadaan Gawat yang mengancam jiwa, Jakarta gaya baru 5. Kejang pada anak. www. Pediatik.com / knal.php http://infokesehatandankeperawatan.blogspot.com/2011/10/askep-diare.html
KONSEP MEDIS A. PENGERTIAN - Diare adalah defekasi encer lebih dari 3 kali, dengan/tanpa darah dan/atau lendir dalam tinja (Suharyono, 1988: 51). - Diare adalah keadaan frekuensi buang air besar lebih dari 4 kali pada bayi dan lebih dari 3 kali pada anak, konsistensi feses encer, dapat berwarna hijau atau dapat pula bercampur lendir dan darah/lendir saja (Ngastiyah, 2005: 223). - Diare adalah keluarga tinja air dan elektrolit yang hebat, pada bayi volume tinja > 159/kg/24 jam pada umur 3 tahun, volume tinjanya sudah sama dengan volume orang dewasa, volume lebih dari 200 g/24 jam (Behrman, 1999: 1354). - Diare adalah kehilangan cairan elektrolit secara berlebihan yang terjadi karena frekuensi satu kali/lebih buang air besar dengan bentuk tinja yang encer dan cair (Suriadi, 1987: 83). - Diare adalah buang air besar (defeksi) dengan jumlah tinja yang lebih banyak dari biasanya (normal 100-200 ml per jam tinja), dengan tinja berbentuk cairan atau setengah cair (setengah padat), dapat pula disertai frekuensi defekasi yang meningkat (Mansjoer, 2000: 470). - Diare adalah buang air besar encer atau cair lebih dari 3 kali sehari (WHO, 1980). - Diare adalah defekasi yang kerap dengan tinja B. ETIOLOGI a. Faktor Infeksi 1) Infeksi enteral: infeksi saluran pencernaan makanan yang meriupakan penyebab utama diare pada anak. Meliputi infeksi enteral sebagai berikut: - Infeksi virus: enterovirus (virus ECHO, coxsaxide, poliomyelitis), adeno-virus, rotavirus, astrovirus. - Infeksi parasit: cacing (ascaris, trichuris, oxyuris, strongyloides); protozoa (entamoeba histolytica, giardia lamblia, tri chomonas nominis); jamur (candida albicans). 2) Infeksi parenteral ialah inf eksi di luar alat pencernaan makanan seperti: otitis media akut (OMA), transilitis/tonsilofaringitis, bronkopneumonia, ensefalitis dan sebagainya. Keadaan ini terutama pada bayi dan anak berumur 2 tahun. b. Faktor Malabsorbsi 1) Malabsorbsi karbohidrat: - Disakarida (intoleransi laktosa, maltosa dan sukrosa) - Monosakarida (intoleransi glukosa, fraktosa, galaktosa). Pada bayi dan anak yang terpenting dan tersering (intoleransi laktosa). 2) Malabsorbsi lemak 3) Malabsorbsi protein c. Faktor makanan (makanan basi, beracun, alergi, terhadap makanan) d. Faktor psikologis (rasa takut dan cemas), jarang tapi dapat terjadi pada anak yang lebih besar. e. Faktor imunodefisiensi f. Faktor obat-obatan, antibiotik g. Faktor penyakit usus, colitis ulcerative, croho disease, enterocilitis. C. TANDA DAN GEJALA a. Tanda : - Cengeng - Anus dan daerah sekitar lecet
- BB menurun - Turgor berkurang - Mata dan ubun-ubun besar dan menjadi cekung (pada bayi) - Selaput lendir bibir dan mulut serta kulit tampak kering - Nadi cupat dan kecil - Denyut jantung jadi cepat - TD menurun - Kesadaran menurun - Pucat, nafas cepat - Buang air besar 4x/hari untuk bayi dan > 3x untuk anak-anak atau dewasa. - Suhunya tinggi b. Gejala : - Tidak nafsu makan - Lemas - Dehidrasi - Gelisah - Cengeng - Oliguria - Anuria - Rasa haus D. PATOFISIOLOGI Sebagai akibat diare baik akut/kronis akan terjadi: 1) Kehilangan air dan elektrolit (terjadi dehidrasi) Dehidrasi terjadi karena kehilangan air (output lebih banyak daripada input) merupakan penyebab terjadinya kematian pada diare. 2) Gangguan keseimbangan asambase (asidosis-metabolik) Asidosis metabolik terjadi karena: a. Kehilangan natrium bikarbonat bersama tinja b. Adanya ketosil kelaparan Metabolisme lemak tidak sempurna sehingga benda keton tertimbun di dalam tubuh. c. Terjadi penimbunan asam laktat karena adanya anoksia jaringan. d. Pemindahan ion Na dari cairan ekstra seluler 3) Hipoglikemia Hipoglikemia terjadi pada 2-3% pada anak-anak yang menderita diare. Pada orang dengan gizi cukup (baik, hipoglikemia jarang terjadi, le bih sering terjadi pada anak sebelumnya pernah menderita lalep). 4) Gangguan gizi Ketika orang menderita diare, sering terjadi gangguan gizi dengan akibat terjadinya penurunan BB dalam waktu singkat. Hal ini disebabkan karena makanan yang sering tidak dicerna dan diabsorbsi baik karena hiperperistaltik. Meningkatnya motilitas dan cepatnya pengosongan pada intestinal merupakan akibat dari gangguan absorbsi dan ekskresi cairancairan dan elektrolit yang berlebihan. Mikroorganisme yang masuk akan merusak sel mukosa intestinal sehingga menurunkan area permukaan intestinal, perubahan kapasitas intestinal dan terjadi gangguan absorbsi cairan dan elektrolit. 5) Gangguan sirkulasi darah Sebagai akibat diare dengan/tanpa disertai muntah dapat terjadi gangguan sirkulasi darah
berupa kegiatan (syok) hipovolemik. Akibat perfusi jaringan berkurang dan terjadi hipoksia, asidosis bertambah berat dan mengakibatkan perdarahan pada otak, kesadaran menurun dan bila tidak segera ditolong penderita dapat meninggal. E. MANIFESTASI KLINIS Manifestasi klinis menurut Ngastiyah, 2005 adalah: Mula-mula pasien cengeng, gelisah, suhu tubuh biasanya meningkat, nafsu makan berkurang atau tidak ada, kemudian timbul diare. Tinja cair mungkin disertai lendir atau lendir dan darah. Warna tinja makin lama berubah kehijau-hijauan karena bercampur dengan empedu. Anus dan daerah sekitarnya timbul lecet karena sering defekasi dan tinja makin lama makin asam sebagai ak ibat makin banyak asam laktat yang berasal dari laktosa yang tidak diabsorbsi oleh usus selama diare. Gejala muntah dapat timbul sebelum dan sesudah diare, dan dapat disebabkan karena lambung turut meradang atau akibat gangguan keseimbangan asam basa dan elektrolit. Akan terjadi dehidrasi mulai nampak, yaitu berat badan turun, turgor berkurang, mata dan ubun-ubun besar menjadi cekung (pada bayi), selaput lendir bibir dan mulut serta kulit tampak kering. Manifestasi klinis yang terjadi pada klien diare berdasarkan dehidrasi: a. Diare dengan dehidrasi ringan - Kehilangan cairan 5% dari berat badan - Kesadaran baik (samnolen) - Mata agak cekung - Turgor kulit kurang dan kekenyalan kulit normal - Berak cair 1-2 kali per hari - Lemah dan haus - Ubun-ubun besar agak cekung b. Diare dengan dehidrasi sedang - Kehilangan cairan lebih dari 5-10% dari berat badan - Keadaan umum gelisah - Rasa haus - Denyut nadi cepat dan pernafasan agak cepat - Mata cekung - Turgor dan tonus otot agak berkurang - Ubun-ubun besar cekung - Kekenyalan kulit sedikit berkurang dan elastisitas kembali sekitar 1-2 detik c. Diare dengan dehidrasi berat - Kehilangan cairan lebih dari 10% dari berat badan - Keadaan umum dan kesadarna umum koma (apatis) - Denyut nadi cepat nsekali - Pernafasan kusmaul (cepat sekali) - Ubun-ubun besar cekung sekali - Mata cekung sekali - Turgor/tonus kurang sekali - Selaput lendir kurang/asidosis F. KLASIFIKASI Diare dibagi menjadi 2: - Diare akut - Diare kronis
1. Diare Akut Adalah diare yang terjadi secara mendadak dan berlangsung kurang dari 7 hari pada bayi dan anak yang sebelumnya sehat. 2. Diare Kronis Adalah diare yang berlangsung paling sedikit 2 minggu: a. Diare osmotik - Diare yang berhenti jika pemberian makanan (obat-obatan dihentikan). - Pada diare osmotik, osmolatitas tinja diare merupakan beban osmotik utama yang tidak terabsorbsi dan atau tidak diabsorbsi. - Tinja mempunyai kadar Na+ rendah (< 50 mEq/l dan beda osmotiknya bertambah besar (> 160 mOsm/L). - Dapat disebabkan oleh malabsorbsi makanan, kekurangan kalori protein, bayi berat badan lahir rendah dan bayi baru lahir. - Kelainan-kelainan yang menyebabkan diare osmotik kronis dapat diklasifikasi dari mekanisme patofisiologinya, umur pada saat mulainya/pola tampilannya. b. Diare sekretorik - Diare yang menetap walaupun penderita dipuasakan. - Diare sekretorik jarang dan merupakan kelainan pada bayi. - Frekuensi BAB > 5x/24 jam, encer, volumenya banyak. - Tinja mempunyai kadar Na+ tinggi (> 90 mEq/L) dan perbedaan osmotiknya < 20 mOsm/L. Klasifikasi diare kronik berdasarkan sifat tinja, berair, berlemak, ber darah pada bayi dan anak me nurut Arasu dkk, 1979 antara lain: a. Watery Stools/tinja besar 1) Gastroenteropati alergi - Alergi proten susu sapi - Alergi protein kedelai 2) a) - Defisiensi disakarida - Defisiensi laktase sering sekunder - Defisiensi sukares ismaltase b) Malabsorbsi gluksoa galaktosa 3) Defek imun primer 4) Infeksi usus oleh virus, bakteri dan parasit (Giardk) 5) CSBS (contraminated small bowel syndrome) - Obstruksi usus terhadpa loops, mal rotasi, short bowe syndrome, dan segalanya. 6) Presistent poslenteng diare dengan/tanpa intoleransi karbohidrat. 7) Diare sehubungan dengan penyakit endokrin - Hipoparatiroidisme - Insufisiensi adrenal - Diabetes mellitus Diare sehubungan dengan tumor - Karsinom medula tiroid - Ganglionueuroma 9) Malabsorpsi as. Empedu-cholerrhoeic diarrhoea b. Fatty stools/tinja berlemak 1) Insuifisiensi pankreas - Hipoplasi
- Cystic fibrosis 2) Limfangiektasi usus 3) Kolestasis - Atresia bilians ekstra/intrahepatik - Hepatitis neonatal - Sirosis hepatitis c. Bloody stools/tinja berdarah 1) V. campylobacter, salmonella, shygella 2) Disentri amuba 3) Inflamatory bowel desease 4) Diare berhubungan dengan lesi anal G. PEMERIKSAAN PENUNJANG a. Pemeriksaan Tinja 1. Makroskopis Bentuk tinja dan jumlah tinja dalam sehari kurang lebih 250 mg. 2. Mikroskopis Na dalam tinja ( normal : 56-105 mEq/l ) Chloride dalam tinja ( normal : 55-95 mEq/l ), kalium dalam tinja ( normal : 25-26 mEq/l ), HCO3, dalam tinja ( normal : 14-31 mEq/l ). b. PH dan kadar gula dalam tinja dengan kertas lakmus dan label klining test bisa diduga terjadi intoleransi gula. 1. PH normal kurang dari 6 2. Gula tinja, normalnya tidak terjadi gula dalam tinja. c. Pemeriksaan gangguan keseimbangan asam basa dalam darah, lebih cepat dilakukan dengan pemeriksaan analisa gas darah. Dalam pemeriksaan gas darah nilai jika terjadi alkaliosis metabolic/asidosis respiratorikmaka nilai CO2 lebih tinggi dari nilai O2, sedangkan jiaka terjadi asidosis metabolik alkalosis respiratori maka nilai CO2 lebih rendah dari O2. d. Pemeriksaan kadar urin dan kreatinin untuk mengetahui fool ginjal 1. Urin normal 20-40 mg/dl. Jika terjadi peningkatan menunjukan adanya dehidrasi 2. Kreatinin normal 0,5-1,5 mg/dl. Jika terjadi peningkatan menunjukan adanya penurunan fungsi ginjal. e. Pemeriksaan darah lengkap Darah lengkap meliputi elektroda serum, kreatinin, menunjukan adanya dehidrasi. Nilai normal hemoglobin adalah 13-16 g/dl, hematokrit 40-48 vol%. Hemoglobin dan hematokrit biasanya mengalami penurunan diare akut. f. Duodeual Intubation Gunanya untuk mengetahui kuman secara kuantitatif terutama pada diare kronik. Penyebab yang ditemukan tidak ada yang berupa mikroba tunggal baik itu Shigela, Crypto Sporodium dan E. Colienteroagregatif. Hasil pemeriksaan duodeual intubation berupa +++ ( positif 3 ) menunjukan adanya 3 kuman bakteri yang menjadi penyebab diare. H. PENULARAN Penyakit diare dapat ditularkan melalui: 1. Menggunakan sumber air yang tercemar 2. BAB sembarang tempat 3. Pencemaran makanan oleh serangga (lalat, kecoa) atau oleh tangan kotor
4. Fecal oral melalui makanan dan minuman yang tercemar 5. Melalui makanan yang terkontaminasi oleh penyaji makanan yang mengidap viral gastroenteritis bahkan diperkuat bila orang tersebut tidak mencuci tangannya secara teratur setelah menggunakan kamar mandi. 6. Mengkonsumsi ikan mentah/tidak dimasak yang diambil dari air yang terkontaminasi. 7. Kontak langsung dengan orang yang terinfeksi virus, misalnya dengan makan, minum bersama/menggunakan peralatan makan yang sama dengan orang yang terinfeksi virus diare. I. PENCEGAHAN 1. Mencuci tangan sebelum makan untuk mengurangi infeksi 2. Mendesinfeksi permukaan peralatan rumah tangga. 3. Mencuci pakaian kotor dengan segera sampai bersih 4. Hindari makanan dan air yang terkontaminasi. J. KOMPLIKASI 2. Dehidrasi (ringan, sedang, berat, hipotonik, isotonik/hipertonik). Dehidrasi ( ringan, sedang, berat, hipotonik, isotonik/hipertonik ). Terjadi karena kehilangan cairan dan elektrolit yang banyak dalam waktu yang singkat. a. Berdasarkan kehilangan cairan dan elektrolit atau tonisitas dalam tubuh Dehidrasi tonik Tidak ada perubahan konsistensi elektrolit darah, tonus dan osmolality cairan ekstra sel yang sisa sama dengan vontanela normal, frekuensi jantung normal kadar natrium dalam serumant 130-150 mEq/l Dehidrasi hipotonik Tonus dan tugor mau buruk selaput lender tidak kering( lembab). Pemeriksaan laboratorium kadar ion natrium dalam serum, 131 mEq/l. Dehidrasi hipertonik Caiaran yang keluar lebih banyak mengandung air dari pada garam, terjadi karena cairan peroral sangat kurang excessive evaporative losses misalnya, panas tinggi, hiperventilasi, misalnya bronkopenemonia, pemeriksaan laboratorium kadar ion natrium dalam serum > 150 mEq/l b. Berdeasarkan derajatnya Dehidrasi ringan Berat badan< 5 %, haus meningkat, membran mukosa sedikit kering, tekanan jadi normal, hanya ada ekstremitas perfusi, mata sedikit cekung, fontanela normal, tugor masih baik, status mental normal. Dehidrasi sedang Berat badan turun 5-10%, keadaan umum gelisah, haus meningkat, tugor turun, frekuensi janting meningkat, membran mukosa kering, merah, kadang sianosis, mata cekung, tekanan nadi mengecil, dan frekuesi keluar urin mengurang, kembalinya kapiler lambat,setatus mental normal sampai lesu. Dehidrasi berat Berat badan turun 5-10%, keadaan umum gelisah sampai apatis,bibir kering, merah, kadang sianosis, tugor kulit jelek, mata dan fontanela cekung, tekanan nadi mengecil, dan frekuesi keluar urin tidak ada, nafas frekuesi tachikardi, ekstremitas dingin, haus meningkat 2. Hipernatremia Sering terjadi pada bayi baru lahir sampai usia 1 tahun ( khususnya bayi berumur <6 bulan ).
Biasanya terjadi pada diare yang disertai mutah dengan intake cairan atau makanan kurang / cairan yang diminum terlalu banyak mengandung Na, pada bayi juga dapat terjadi jika setelah diare sembuh diberi oralit dalam jumlah berlebihan. 3. Hiponatremia Terjadi pada penderita diare yang minum sedikit cairan / tidak mengandung Na. Penderita gizi buruk mempunyai kecenderungan mengalami hiponatremia. 4. Demam Demam sering terjdi pada infeksi Shigella disertai dan rota virus. Pada demam umumnya akan timbul jika penyebab diare mengadakan infasi kedalam epitel usus. Demam juga dapat juga terjadi karena dehidrasi. Demam yang terjadi akibat dehidrasi umumnya tidak tinggidan akan turun setelah mengalami hidrasi yang cukup. Demam yang tinggi mungkin diikuti kejang demam. 5. Asidosis Metabolic Ditandai dengan bertambahnya asam/hilangnya basa cairan ekstra seluler. Sebagai kompensasi terjadi asidosis respirasi , yang diatandai dengan pernafasan cepat dan dalam. 6. Hipokalemia ( sereum K,3,0 mMol/L) Penggantian K sealama dehidrasi yang tidak cukup, maka akan terjadi kekurangan K yang ditandai dengan kelemahan pada tungkai, ileus, kerusakan ginjal, dan aritmia jantung 7. Intoleransi sekunder akibat kerusakan vili mukosa usus dan defisiensi enzim laktase 8. Ileus paratukus Komplikasi yang sering dan fatal terutama pada anak kecil sebagai akibat penggunaan obat anti motilitas. 9. Intoleransi laktosa Pada penderita intoleransi laktosa, pemberian susu formula pada penderita diare dapat menimbulkan volume tinja bertambah, BB tidak bertambah, tanda dan gejala dehidarasi memburuk dan tinja terdapat reduksi dalam jumlah cukup banyak. 10. Kejang, terjadi karena : a. Hipoglikemia, kalau anak dipuasakan terlalu lama b. Kejang demam c. Hipernatremia dan hiponatremia d. Penyakit pada SSP yang tidak ada hubunganya dengan diare seperti meningitis, ensefalitis/epilepsi. 11. Malnutrisi energi protein (akibat muntah dan diare, jika lama atau kronik) 12. Cardiac dysrhythmias akibat hipokalsemi dan hipokalsemi. 13. Mutah Dapat disebabkan oleh dehidrasi, iritasi usus karena infeksi ileus yang menyebabkan gangguan fungsi usus yang ber hubungan dengan infeksi sistemik. Mutah dapat disebabkan karena pemberian cairan oral terlalu cepat. K. PENATALAKSANAAN a. Penatalaksanaan Medis Dasar pengobatan diare adalah: 1) Pemberian cairan a. Belum ada dehidrasi Per oral sebanyak anak mau minum (ad libitum) atau 1 gelas tiap defekasi b. Dehidrasi ringan 1 jam pertama: 25-50 ml/kgBB per oral (intragastrik)
selanjutnya: 125 ml/kgBB per oral (intragastrik) c. Dehidrasi sedang 1 jam pertama: 50-100 ml/kgBB per oral/intragastrik (sonde) selanjutnya: 125 ml/kgBB/hari ad libitum. d. Dehidrasi berat Untuk anak umur 1 bulan 2 tahun berat badan 3 10 kg. 1 jam pertama 12 ml/kgBB/jam = 3 tetes /kgBB/menit (set infus berukuran 1 ml = 15 tetes) atau 13 tetes/kgBB/menit (1 set infus 1 ml = 20 tetes). 7 jam berikut: 12 ml/kgBB/jam = 3 tetes/kgBB/menit (1 set infus = 15 tetes) atau 4 tetes/kgBB/menit (set infus 1 ml = 20 tetes). 16 jam berikut: 125 ml/kgBB per oral atau intragastrik. Bila anak tidak mau minum, teruskan DG aa intravena 2 tetes/kgBB/menit (set infus 1 ml = 15 tetes) atau 3 tetes/kgBB/menit (set infus 1 ml = 20 tetes). Untuk anak lebih dari 2 5 tahun dengan berat badan 10-15 kg. 1 jam pertama: 30 ml/kgBB/jam atau 8 tetes/kgBB/menit (1 ml = 15 tetes) atau 10 tetes/kgBB/menit (1 ml = 20 tetes). 7 jam berikutnya: 10 ml/kgBB/jam atau 3 tetes/kgBB/menit (1 ml = 15 tetes) atau 4 tetes/ kgBB/menit (1 ml = 20 tetes). 16 jam berikutnya: 125 ml/kgBB oralit per oral atau intragastrik. Bila anak tidak mau minum dapat diteruskan dengan DG aa intravena 2 tetes/kgBB/menit (1 ml = 15 tetes) atau 3 tetes/kgBB/menit (1 ml = 20 tetes). Untuk anak lebih dari 5 10 tahun dengan BB 15-25 kg 1 jam pertama 20 ml/kgBB/jam atau 5 tetes/kgBB/menit (1 ml = 15 tetes) atau 7 tetes/kgBB/menit (1 ml = 20 tetes). 7 jam berikut: 10 ml/kgBB/jam atau 2 tetes/kgBB/menit (1 ml = 15 tetes) atau 3 tetes/kgBB/menit (1 ml = 20 tetes). 16 jam: 105 ml/kg BB oralit peroral atau bila anak tidak mau minum dapat diberikan DG aa intravena 1 tetes/kgBB/menit (1 ml = 15 tetes) atau 1 tetes/kgBB/menit (set 1 ml = 20 tetes) Untuk bayi baru lahir (neonatus) dengan berat badan 2-3 g Kebutuhan cairan: 125 ml + 100 ml = 250 ml/kgBB/24 jam. Jenis cairan: Cairan 4:1 (4 bagian glukosa 5% + 1 bagian NaHCO3 1 %) Kecepatan: 4 jam pertama: 25 ml/kgBB/jam atau 6 tetes/kgBB/menit (1 ml = 15 tetes) 8 tetes/kgBB/menit (1 ml = 20 tetes).
20 jam berikutnya: 150 ml/kgBB/20 jam atau 2 tetes/kgBB/menit (1 ml = 15 tetes) atau 2 tetes/kgBB/menit (1 ml = 20 tetes). Untuk bayi berat badan lahir rendah, dengan berat badan kurang dari 2 kg . Kebutuhan cairan: 25 ml/kgBB/24 jam Jenis cairan: Cairan 4:1 (4 bagian glukosa 10% + 1 bagian NaHCO3 1 %) Kecepatan: Saa dengan pada bayi baru lahir. Cairan untuk pasien MEP sedang dan berat dengan diare dehidrasi berat. Misalnya untuk anak umur 1 bulan 2 tahun dengan berat badan 3-10 kg. Jenis cairan: DG aa Jumlah cairan: 250 ml/kgBB/24 jam (tabel 3.3). Kecepatan: 4 jam pertama: 60 ml/kgBB/jam atau 15 ml/kgBB/jam atau = 4 tetes/kgBB/menit (1 ml = 15 menit) atau 5 tetes/kgBB/menit (1 ml = 20 jam berikutnya: 150 ml/kgBB/20 jam atau 2 tetes/kgBB/menit (1 tetes). 20 jam berikutnya: 190 ml/kgBB/20 jam atau 10 ml/kgBB/jam atau 2 tetes/kgBB/menit (1 ml = 15 tetes) atau 3 tetes/kgBB/menit (1 ml = 20 tetes). Pemberian cairan pasien MEP tipe marasmik. Kwaskhiorkor dengan diare dehidrasi berat dan pasien MEP 3-10 kg, umur 1 bulan 2 tahun jumlah cairan 200 ml/kg BB/24 jam. 2) Pengobatan dietetik Untuk anak (1 tahun dan > 1 tahun dengan BAB<7 kg, jenis makanannya: - Susu (ASI dan atau formula yang mengandung laktosa rendah dan asam lemak tidak jenuh). - Makanan padat (bubur), makanan padat (nasi tim). - Susu khusus sesuai dengan kelainannya misalnya tidak mengandung laktosa/asam lemak berantai sedang atau jenuh. Cara memberikan: Hari Ket 1. Setelah rehidrasi segera diberikan makanan per oral Bila beri susu tetapi tetap diare, maka beroralit selang-seling dengan ASI. 2-4 Beri susu formula rendah laktosa penuh. 5 Bila tidak ada kelainan dipulangkan. 3) Obat-obatan a. Obat anti sekresi b. Obat spasmolitik c. Antibiotik, diberikan jika jelas penyebabnya misal oleh bakteri. Cairan per oral - Pasien dehidrasi ringan dan sedang diberi cairan per oral yaitu NaCl dan NaHCO3, KCl dan glukosa.
- Pasien diare akut dan koleri umur 6 bulan diberi Natrium 90 mEq/L. - Pasien umur 6 bulan de ngan dehidrasi ringan/sedang diberi Natrium 50-60 mEq/L. - Pemberian formula tidak lengkap (mengandung garam dan gula), lengkap (oralit). Cairan parenteral - Pemberian RL sesuai dengan berat/ringannya penyakit dan juga sesuai umur dan BBnya. b. Penatalaksanaan Keperawatan 1) Resiko terjadi gangguan sirkulasi darah a) Bila dehidrasi masih ringan - Beri minum sebanyak-banyaknya m 1 gelas/pasien defekasi - Cairan mengand ung elektrolit seperti oralit - Jika anak muntah dapat diberikan melalui sonde - Jika lewat oral tidak bisa makan dipasang infus RL sesuai persetujuan dokter. b) Pada dehidrasi berat Selama 4 jam pertama tetesan lebih cepat, jumlah cairan yang masuk tubuh dapat dihitung dengan cara: - Jumlah tetesan permenit dikalikan 60, dibagi 15/20 (sesuai set infus yang dipakai0 - Perhatikan tanda vital: denyut, nadi, pernapasan, suhu dan tekanan darah. - Perhatikan frekuensi buang iar besar anak apakah masih sering, encer/sudah berubah konsistensinya. - Beri minuman teh/oralit 1-2 sendok setiap jam untuk mencegah bibir dan selaput lendir kering. - Jika rehidrasi telah terjadi, infus dihentikan, pasien diberi makan lunak. 2) Kebutuhan nutrisi - Beri makanan mengandung cukup kalori, protein, mineral vitamin tetapi tidak menimbulkan diare kembali. - Beri ASI terus bagi bayi yang masih minum ASI. - Bila bayi tidak minum ASI diberi susu yang cocok. - Bagi anak di atas 1 tahun dan sudah makan biasa dianjurkan makan bubur tanpa sayuran dan minum teh bagi hari masih diare, hari keesokannya jika membaik boleh diberi wortel daging tidak berlemak. 3) Risiko terjadi komplikasi Biasanya terjadi dehidrasi asidosis, dan komplikasi terjadi sebagai akibat tindakan pengobatan sebagai berikut: - Infeksi terjadi hematom, flebitis - Kelebihan cairan terjadi sembab, mengkilap pada kelopak mata bayi, bengkak seluruh wajah, jika berlanjut edema paru, sesak nafas bila edema sampai otak, kejang, sehinga terutama untuk bayi tetesannya harus tepat. - Kulit iritasi dan lecet pada anus dan sekitarnya, dapat dibersihkan dengan kapas yang dibasahi minyak sayur, jangan sesekali beri bedak. - Kejang-kejang karena hipoglikemia atau kelebihan cairan. - Malnutrisi energi protein. 4) Gangguan rasa aman dan nyaman - Karena sering buang air sehingga melelahkan dapat dirawat di atas eltor bed. - Bagi pasien dilakukan biopsi usus perlu diberi penjelasan dan motivasi, karena posisinya miring 2 3 jam. 5) Kurang pengetahuan orang tua mengenai penyakit
- Beri penyuluhan, seperti penularan penyakit melalui 4 F (finger, feces, food, dan fly) yaitu: Mencuci tangah Membiasakan defekasi di jamban Kebersihan lingkungan menghindari lalat Makanan selalu tertutup dan air minum yang di masak. - Jangan lupa memberikan oralit, dan ini hanya untuk pencegahan. CARA PEMBUATAN ORALIT a. Bahan dan Peralatan 1. Satu gelas belimbing air matang hangat 200 cc 2. Satu sendok makan gula pasir 3. Satu jimp[it atau sepucuk sendok the garam dapur b. Cara membuat Masukan gula dan garam ke dalam gelasd yang telah berisi air matang hangat, aduk hingga rata kemudian minumkan kkepada penderita Pathways Diare ASUHAN KEPERAWATAN A. PENGKAJIAN a. Wawancara Anamnesa yang perlu diketahui pada pasien diare sebagai berikut : 1. Umur pada pasien geriatric biasanya akibat tumor , divertikulitis, laksan berlebih. Pada pasien muda dan anak- anak biasanya infeksi, intoleransi lactase, sindrom kolon iritatif. 2. Frekuensi Diare biasanya frekuensi diare oleh infeksi bakteri biasanya dari hari ke hari makin sering, berbeda dengan diare akibat minum laksan atau akibat salah makan 3. Lamanya Diare diare akut biasanya berlangsung cepat, diare kronik berlansung lama 4. Nyeri Abdomen nyeri abdomen disertai diare terjadi pada infeksi bakterial pada usus, sedangkan nyeri sesudah diare yang tidak pernah puas pada infeksi maupun sindrom mauoun usus iritabel b. Data Subyektif 1) Keluhan utama : BAB cair , lemas, gwelisah, mual muntah, anoreksia, badan panas. 2) Frekuensi BAB cair dalam sehari lebih dari 3x 3) Adanya riwayat reaksi alergi terhadap suatu zat, makanan/inuman, atau lingkungan. 4) Pengobatan diare telah dilakukan dan efektifitasnya 5) Kebiasaan dan pola makan anak seperti makan makanan terbuka, suka makan makanan pedas. c. Data Obyektif 1) Mata cekung 2) Ubun ubun besar dan cekung 3) Turgor kulit kurang dan kering 4) Lidah, bibir dan mukosa kering 5) Konsistensi feses cair 6) Peningkatann suhu tubuh 7) Penurunan BB Pasien tampak lemah dan lemas d. Pemeriksaan fisik
kesadaran : compasmentis, pasda dehidrasi berat dapat terjadiapatis, somnolen, kadaang sopokomateus. Keadaan umum : sedamg atau lemah Vital sign : pada dehidrasi berat dapat terjadi renjatan hupovolemik dengan : TD menurun ( missal 90/40 mmHg ) Nadi sepat sekali (tachikardi ) Suhu terjadi peningkatan karena dehidrasi dan dapat juga karena adanya infeksi dalam usus Respirasi cepat jika terjadi dehidrasi akut dam berat karena adanya kompensasi asam basa. Pemerisaan Fisik a. Kepala dan Muka Kepala : inspeksi ada tidaknya ubun ubun yang besar dan agak cekung Rambut : terjadi rontok atau merah karena malnutrisi Mata : mata pada umumnya agak cekung Mulut : mukosa kering, bibir pecah pecah , lidah kering, bibir sianosis. Pipi : pada tulang pipi biasanya menonjol Wajah : tampak lebih pucat b. Leher Umumnya tidak terjadi pembesaran kelenjar tiroid c. Jantung Menimbulkan aritmia jantung d. Abdomen Inspeksi : inspeksi umumnya simetris, supel tidak ada lesi Perkusi : tympani ( kembung) Palpasi : umumnya ada nyeri tekan bagian perut bawah yaitu bagian usus dan dapat terjadi kejang perut . Auskultasi : bising usus >30x / menit e. Anus Anus terjadi iritasi, kemerahan padsa daerah sekitarnya f. Kulit Kekenyalan kulit sedikit kurang dan elastisitas kembali setelah 1 2 detik e. Pemeriksaan Penunjang 1. Data Laboratorium a) Pemeriksaan Tinja 1. makroskopis : Bentuk cair, kurang lebih jumlahnya 250 gram dalam sehari 2. mikroskopis : Na normal dalam tinja 56 105 mEq/l, chloride normal dalam tinja 55 95 mEq/l, kalium normalnya 25 26 mEq/l, HCO3 normalnya 14 31 meq/l. b) PH dan kadar gula dapat diperiksqa dengan kertas lakmus dan tablet clini test bila diduga terjadi intoleransi gula. 1. PH kurang dari 6 2. gula tinja + : 0.5 % ++ : 0.75 % +++ : 1 %
++++ : 2 % normalnya tidak ada gula dalam tinja c) Pemeriksaan gangguan keseimbangan asam basa dalam darah lebih tepat lagi dengan dilakukan pemeriksaan analisa gas darah Pemeriksaan BE CO2 PH Nilai normal 48 mEq/l 27 mEq/l 7,4 Alkalosis metabolic + Alkalosis respiratorik Asidosis metabolic Asidosis respiratorik + d. Pemeriksaan kadar urin dan kreatinin untuk mengetahui faal ginjal 1. urin : normalnya 20 40 mg / dl, jika terjadi peningkatan maka menunjukan terjadi dehidrasi 2. kreatinin : normalnya 0.5 1.5 mg/dl e. Pemeriksaan Darah Darah lengkap meliputi elektrolit serum, kreatinin, BUN menunjukan adanya dehidrasi, hemoglobin, hematokrit, dan BUN biasanya mengalami penurunan pada diare akut f. Duodenal Intubation untuk mengetahui kuiman penyebab secar kuantitatif terutama pada diare kronik. 2. Rekto kolonoskopi kolonoskopi tidak diindikasikan pada diare akuttapiu pada waktu lebih dari 10 hari tidak berhenti / cenderung menjadi kronik maka rekto sigmoidoskopi sangat perlu . Bila diare berdarah mutlak perlu dilakukan rektokolomoskopi. 3. Foto sinar X ( Rontgen ) foto sinar X tidak perlu dilakukan pada diare akut. Pada kasus diare akur peranan Rontgen sudah digantikan oleh endoskopi. Lain halnya pada diare kronik dimana pemeriksaan sinar X memegang peranan yang sama dengan endoskopi. B. DIAGNOSA KEPERAWATAN 1. Kurang volume cairan berhubungan dengan kehilangan cairan dan elektrolit pada tubuh. 2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan absorbsi. 3. Nyeri akut berhubungan dengan hiperperistaltik usus. 4. Kerusakan integritas kulit berhubungan dengan sering defekasi. 5. Hipertermi berhubungan dengan dehidrasi. 6. Kurang pengetahuan berhubungan dengan kurang terpaparnya informasi C. INTERVENSI
1. Kurang volume cairan berhubungan dengan kehilangan cairan dan elektrolit pada tubuh. Tujuan : Setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan kebutuhan cairan dan elektrolit terpenuhi. NOC : Fluid balance KH : 1. Mempertahankan urine output sesuai dengan usia Umur O (ml) 1 thn 3 5 thn 5 8 thn 8 14 thn 14 18 thn 500 600 600 700 700 1000 800 1400 1500 - Bj urine normal 20 40 mg/dl - HT normal - Pada laki-laki : 40 48% - Wanita : 37 43% 2. Tekanan darah, nadi, suhu tubuh dalam batas normal Tekanan darah 1 thn 95/65 mmHg 6 thn 05/65 mmHg 10 13 thn 110/65 mmHg 14 17 thn 120/75 mmHg Nadi Umur Bangun tidur 1 2 thn 80 150 70 120 2 thn 10 thn 70 110 60 90 10 thn 18 thn 55 90 50 90 Suhu tubuh 1 thn 37,7oC 2 5 thn 37,2oC 6 18 thn 37oC 3. Tidak ada tanda-tanda dehidrasi, elastisitas turgor kulit baik. Membran mukosa lembato, tidak ada rasa haus yang berlebihan. Keterangan skala: 1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan NIC : Fluid manajement
1. Timbang pokok/pembalut jika diperlukan 2. Pertahankan catatan intake dan output yang akurat. 3. Monitor status hidrasi (kelemahan membran mukosa, nadi adekuat) 4. Monitor vital sign 5. Monitor cairan/makanan dan hitung intake kalon harian 6. Kolaborasikan pemberian cairan IV 7. Masukkan oral 8. Keluarga untuk membantu pasien maka 2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan absorbsi. Tujuan : Setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan nutrisi pasien terpenuhi NOC : Nutritional status food and fluid intake KH : 1. Adanya peningkatan BB sesuai tujuan (BB dan TB ideal) 2. BB ideal sesuai dengan tinggi badan 3. Mampu mengidentifikasi kebutuhan nutrisi (pasien mengerti jadwal makanan dan jenis makanan) 4. Tidak ada tanda-tanda mal nutrisi (tanda-tanda malnutrisi dan jenis makanan bibir pecahpecah kulit, rambut rontok, BB menurun dan rambut kemerahan) 5. Menunjukkan peningkatan fungsi pengecapan menelan (pasien mau makan, porsi makan habis) 6. Tidak terjadi penurunan berat badan yang berarti (BB normal) Keterangan skala: 1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan NIC : Nutrition management Intervensi : - Kolaborasi dengan gahli gizi untuk menentukan nurisi yang dibutuhkan pasien. - Berikan makanan yang terpilih udah dikonsultasikan dengan ahli gizi. - Monitor jumlah nutrisi dan kandungan kolaborasi. - Kaji kemampuan pasien untuk mendapatkan nutrisi yang dibutuhkan. NIC : Nutrition monitoring Intervensi : - BB pasien dalam batas normal - Monitor adanya penurunan BB pasien. - Monitor interaksi anak/orang tua selama makan. - Monitor kulit kering dan perubahan pigmentasi - Monitor turgor kulit - Monitor makanan kesukaan - Monitor pucat, kemerahan, dan kekeringan jangan konjungtiva. 3. Nyeri akut berhubungan dengan hiperperistaltik usus. Tujuan : Setelah dilakukan tindakan keperawatan diharapkan rasa nyeri berkurang NOC : Control nyeri KH : - Mengenal faktor penyebab (makanan dan frekuensi BAB) - Menggunakan metode pencegahan non analget (ditraksi, relaksasi)
- Mengenali gejala-gejala nyeri (mules, cengeng, gelisah, eksprewi wajah merintih, memegangi perut) Keterangan skala: 1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan NIC : Pain management Intervensi : 1. Kaji secara komprehensif tentang nyeri meliputi lokasi, karakteristik dan durasi frekuensi, kualitas/ beratnya nyeri. 2. Observasi, isyarat-isyarat non verbal dari ketidak-nyamanan, khususnya dalam ketidakmampuan, khususnya dalam ketidakmampuan untuk komunikasi secara efektif. 3. Gunakan komunikasi terapeutik agar pasien dapat mengekspresikan nyeri. 4. Evaluasi tentang keefektifan dan tindakan mengontrol nyeri yang telah digunakan. 5. Kontrol faktor-faktor lingkungan yang dapat mempengaruhi respon pasien terhadap ketidaknyamanan. 6. Tingkatkan tidur/istirahat yang cukup. 4. Kerusakan integritas kulit berhubungan dengan sering defekasi. Tujuan : Setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan integritas kulit kembali normal. NOC : Tissue integrty: skind and mucous membranes. KH : - Integritas kulit yang baik, bisa dipertahankan/kulit elastis, tidak. - Tidak ada luka (lesi pada kulit pada kemerahan, kulit tidak kering). - Mampu melindungi kulit dan mempertahankan kelembahan kulit dan perawat alami (pemberian babyoil/lotioon, tidak diberikan bedak) Keterangan : - Tidak pernah menunjukkan - Jarang menunjukkan - Kadang menunjukkan - Sering menunjukkan - Selalu menunjukkan NIC : Pressure management Intervensi : - Anjurkan pasien untuk menggunakan pakaian yang normal - Jaga kebersihan kulit agar tetap bersih dan kering - Monitor kulit akan adanya kemerahan - Oleskan lotion/minyak/baby oil pada daerah yang tertekan - Memandikan pasien dengan sabun dan air hangat 5. Dx : Hipertermi berhubungan dengan dehidrasi Tujuan : Setelah dilakukan tindak akun keperawatan selama proses keperawatan diharapkan suhu tubuh dalam rentang normal (36,5o C) NOC : Thermoregulation KH : - Suhu tumbuh dalam rentang normal (36,5o C) - Nadi dan RR dalam rentan normal (nadi: 80-100 x/mnt, R: 15 20 x/mnt). - Tidak ada perubahan warna kulit dan tidak ada pusing. NIC : Fever treatment Intervensi : - Monitor suhu sesering mungkin
- Monitor IWL - Beri cairan intravena (infus RL 20 tetes/mm) - Beri anti piretik - Beri kompres pada lipat paha dan aksila Keterangan skala: 1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan 6. Kurang pengetahuan berhubungan dengan kurang terpaparnya informasi Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan pengetahuan pasien betambah. NOC : Knowledge: disease proces KH : - Pasien dan keluarga mengatakan pemahaman tentang penyakit, kondisi, prognosis, program pengobatan. - Pasien dan keluarga mampu melaksanakan prosedur yang dijelaskan secara benar. - Pasien dan keluarga ampu menjelaskan kembali apa yang dijelaskan perawat/tim kesehatan lainnya. Keterangan skala: 1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan sss5. Selalu menunjukkan NIC : Teaching: disease process Intervensi : - Jelaskan patofisiologi, dan penyakit. - Gambarkan tanda dan gejala yang biasa muncul pada penyakit dengan cari yang benar. - Gambarkan proses penyakit dengan cara yang tepat. - Sediakan informasi pada pasien tentang kondisi dengan cara yang tepat. - Diskusikan perubahan gaya hidup yang EVALUASI 1. Kurang volume cairan berhubungan dengan kehilangan cairan dan elektrolit pada tubuh. 1.Mempertahankan urine output sesuai dengan usia (skala 4) Umur O (ml) 1 thn 3 5 thn 5 8 thn 8 14 thn 14 18 thn 500 600 600 700 700 1000 800 1400 1500
Bj urine normal 20 40 mg/dl HT normal Pada laki-laki : 40 48% Wanita : 37 43% 2.Tekanan darah, nadi, suhu tubuh dalam batas normal (skala 4) Tekanan darah 1 thn 95/65 mmHg 6 thn 105/65 mmHg 10 13 thn 110/65 mmHg 14 17 thn 120/75 mmHg Nadi Umur Bangun tidur 1 2 thn 80 150 70 120 2 thn 10 thn 70 110 60 90 10 thn 18 thn 55 90 50 90 Suhu tubuh 1 thn 37,7oC 2 5 thn 37,2oC 6 18 thn 37oC 3.Tidak ada tanda-tanda dehidrasi, elastisitas turgor kulit baik (skala 4) Membran mukosa lembab, tidak ada rasa haus yang berlebihan. 2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan absorbsi. 1. Adanya peningkatan BB sesuai tujuan (BB dan TB ideal) (skala 4) 2. BB ideal sesuai dengan tinggi badan (skala 4) 3. Mampu mengidentifikasi kebutuhan nutrisi (skala 4) (pasien mengerti jadwal makanan dan jenis makanan) 4. Tidak ada tanda-tanda mal nutrisi (skala 4) (tanda-tanda malnutrisi dan jenis makanan bibir pecah-pecah kulit, rambut rontok, BB menurun dan rambut kemerahan) 5. Menunjukkan peningkatan fungsi pengecapan (skala 4) menelan (pasien mau makan, porsi makan habis) 6. Tidak terjadi penurunan berat badan yang berarti (skala 4) (BB normal) 3. Nyeri akut berhubungan dengan hiperperistaltik usus 1. Mengenal faktor penyebab (makanan dan frekuensi BAB) (skala 4) 2. Menggunakan metode pencegahan non analget (skala 4) (ditraksi, relaksasi) 3. Mengenali gejala-gejala nyeri (mules, cengeng, gelisah, (skala 4) eksprewi wajah merintih memegangi perut) 4. Kerusakan integritas kulit berhubungan dengan sering defekasi. 1. Integritas kulit yang baik, bisa dipertahankan/kulit elastis. (skala 4) 2. Tidak ada luka (lesi pada kulit pada kemerahan, (skala 4) kulit tidak kering). 3. Mampu melindungi kulit dan mempertahankan (skala 4) kelembahan kulit dan perawat alami (pemberian baby oil/lotion, tidak diberikan bedak)
5. Hipertermi berhubungan dengan dehidrasi 1. Suhu tumbuh dalam rentang normal (36,5o C) (skala 4) 2. Nadi dan RR dalam rentan normal (skala 4) (nadi: 80-100 x/mnt, R: 15 20 x/mnt). 3. Tidak ada perubahan warna kulit dan tidak ada pusing. (skala 4) 6. Kurang pengetahuan berhubungan dengan kurang terpaparnya informasi 1. Pasien dan keluarga mengatakan pemahaman (skala 4) tentang penyakit, kondisi, prognosis, program pengobatan. 2. Pasien dan keluarga mampu melaksanakan prosedur (skala 4) yang dijelaskan secara benar. 3. Pasien dan keluarga ampu menjelaskan kembali apa (skala 4) yang dijelaskan perawat/tim kesehatan lainnya. Ket skala : 1. Tidak pernah dilakukan 2. Jarang dilakukan 3. Kadang dilakukan 4. Sering dilakukan 5. Selalu dilakukan DAFTAR PUSTAKA Behrman, dkk. 1999. Ilmu Kesehatan Anak Nelson. Jakarta: EGC. Dona. 1996. Pedoman Klinis Keperawatan Pediatrik. Edisi 4. Jakarta: EGC. Hinchliff, Sue. 1999. Kamus Keperawatan Edisi 17. Jakarta: EGC. Mansjoer, Arif, dkk. 2000. Kapita Selekta Kedokteran Edisi Ketiga Jilid I. Jakarta: Media Aesculapius. Ngastiyah. 2002. Perawatan Anak Sakit. Edisi 2. Jakarta: EGC. Ramali, Ahmad. 2003. Kamus Kedokteran Edisi 24. Jakarta: Djambatan. Suharyono, dkk. 1998. Gastroenterologi Anak Praktis. Jakarta: Gaya Baru. Suntosa, Budi. 2005. Panduan Diagnosa Keperawatan Nanda. 2005-2006. Definisi dan Klasifikasi. Yogyakarta: Prima Medika. Suriadi, dkk. 2001. Asuhan Keperawatan pada Anak. Jakarta: PT. Fajar Interprata http://www.nakaturi.com/askep-diare/
Anda mungkin juga menyukai
- Diagnosa Dan Intervensi Keperawatan ASMADokumen4 halamanDiagnosa Dan Intervensi Keperawatan ASMAYogha AlamiBelum ada peringkat
- WalimatulDokumen1 halamanWalimatulYogha AlamiBelum ada peringkat
- ASKEP Anak DGN DMDokumen8 halamanASKEP Anak DGN DMArien Ardianti SukmawinataBelum ada peringkat
- Sap AsmaDokumen7 halamanSap AsmaYogha AlamiBelum ada peringkat
- Anfis EndokrinDokumen12 halamanAnfis EndokrinrorikhaBelum ada peringkat
- Diagnosa Dan Intervensi Keperawatan ASMADokumen4 halamanDiagnosa Dan Intervensi Keperawatan ASMAYogha AlamiBelum ada peringkat
- Anfis EndokrinDokumen12 halamanAnfis EndokrinrorikhaBelum ada peringkat
- WOC - Tetanus UmDokumen1 halamanWOC - Tetanus UmRuri Andrie Rusen100% (1)
- HepatitisDokumen16 halamanHepatitisadnan100% (7)
- WOCDokumen3 halamanWOCYogha AlamiBelum ada peringkat
- HepatitisDokumen16 halamanHepatitisadnan100% (7)
- Assalamualaikum WRDokumen62 halamanAssalamualaikum WRYogha AlamiBelum ada peringkat
- Emfisema. Pak Nur HadiDokumen54 halamanEmfisema. Pak Nur HadiYogha AlamiBelum ada peringkat
- WOCDokumen3 halamanWOCYogha AlamiBelum ada peringkat
- Woc CA ParuDokumen3 halamanWoc CA ParuYogha Alami0% (1)
- WOCDokumen3 halamanWOCYogha AlamiBelum ada peringkat
- Woc CA ParuDokumen3 halamanWoc CA ParuYogha Alami0% (1)