Case TB Paru FADI
Case TB Paru FADI
Diunggah oleh
Muhammad Noor FadillahHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Case TB Paru FADI
Case TB Paru FADI
Diunggah oleh
Muhammad Noor FadillahHak Cipta:
Format Tersedia
Laporan Kasus
TUBERKULOSIS PARU
Disusun Oleh:
M. Noor Fadillah, S.Ked
1208152328
Pembimbing:
dr. Adrianison, Sp.P(K)
Kepaniteraan Klinik
Bagian Ilmu Penyakit Paru RSUD Arifin Achmad
Fakultas Kedokteran Universitas Riau
Pekanbaru
2016
BAB I
PENDAHULUAN
1.1
Latar belakang
Tuberkulosis (TB) adalah penyakit menular langsung yang disebabkan
oleh infeksi bakteri aerob Mycobacterium tuberculosis (M.TB) complex.M.TB
dapat menyerang paru-paru dan atau organ tubuh lainnya.1
Penyakit TB paru merupakan penyakit kronis yang menjadi masalah
kesehatan di Indonesia bahkan dunia sejak pertama kali dinyatakan sebagai
Global Emergency oleh World Health Organization (WHO) pada tahun
1993.Menurut data WHO Global Tuberculosis Report 2014diperkirakan 9 juta
orang menderita TB (sekitar 64% diantaranya TB kasus baru) dan 1,5 juta
diantaranya meninggal dunia di tahun 2013. WHO juga memasukkan Indonesia
dalam 22 negara dengan kasus TB tertinggi di dunia dengan total case notified
sebesar 327.103 kasus.1,2
Peningkatan jumlah kasus dan semakin banyak pasien TB paru yang tidak
berhasil disembuhkan membuat WHO merekomendasikan suatu panduan standar
untuk program penanggulangan TB secara global yaitu International Standart for
Tuberculosis Care (ISTC) dan strategi Directly Observed Treatment Short-course
(DOTS).1,6Di Provinsi Riau angka keberhasilan pengobatan TB paru kasus baru
BTA positif (Succes Rate) tahun 2013 hanya mencapai 81,6% lebih rendah dari
target nasional yaitu >85%.4 Keberhasilan pengobatan yang rendah dapat memicu
terjadinya Multi-Drugs Resistance (MDR) TB.9 WHO melaporkan pada tahun
2013 sedikitnya 480.000 orang di dunia menderita MDR TB.2
Berdasarkan fakta-fakta dan penelitian yang telah dipaparkan sebelumnya
penulis tertarik untuk membuat presentasi kasus dan membahas diagnosis serta
penatalaksanaan TB secara lengkap.
BAB II
TINJAUAN PUSTAKA
2.1
Definisi tuberkulosis
Tuberkulosis (TB) paru adalah suatu penyakit infeksi yang dapat
mengenai paru-paru.TB disebabkan oleh bakteri berbentuk basil tahan asam dan
bersifat aerob yaitu Mycobacterium tuberculosis(M.TB) complex, maka dari itu
TB bukan penyakit keturunan. Selain dapat mengenai paru-paru TB juga dapat
mengenai bagian tubuh lainnya seperti otak, tulang, otot dan lain-lain.1
2.2
Epidemiologi tuberkulosis
Menurut data WHO Global Tuberculosis Report 2014 diperkirakan 9 juta
orang menderita TB (sekitar 64% diantaranya TB kasus baru) dan 1,5 juta
diantaranya meninggal dunia tahun 2013. Dengan jumlah kasus yang dilaporkan
ke WHO sebanyak 6,1 juta kasus 5,7 juta kasus diantaranya adalah kasus TB
baru. WHO juga memasukkan Indonesia dalam 22 negara dengan kasus TB
tertinggi di dunia dengan total case notified 327.103 kasus.2 Menurut Riset
Kesehatan Dasar (Riskesdas) tahun 2013 prevalensi penduduk Indonesia yang
didiagnosis menderita TB paru oleh tenaga kesehatan adalah 0,4%.3
Untuk Case Detection Rate (CDR) TB paru dengan Basil Tahan Asam
(BTA) positif Propinsi Riau tahun 2013 adalah sebesar 35,7% dari total penduduk
5.648.523 jiwa meningkat 0,4% dari tahun 2012 yang dihitung berdasarkan
jumlah penderita yang telah ditemukan dibandingkan dengan jumlah penderita
yang diperkirakan ada di daerah tersebut. Sementara di Kota Pekanbaru angka
CDR TB paru BTA positif tahun 2013 adalah sebesar 37,6% dan angka Case
Notification Rate (CNR) yaitu angka penemuan kasus per 100.000 penduduk di
wilayah tertentu adalah sebesar 121 kasus. Dengan angka keberhasilan
pengobatan kasus baru TB paru BTA positif dibagi per jumlah total TB kasus
baru dikali 100% (Succes Rate) ditahun 2013 hanya mencapai 81,6%. Angka ini
masih lebih rendah dari target nasional yaitu >85%. Keberhasilan pengobatan
yang rendah dapat memicu munculnya Multi-Drugs Resistance (MDR) TB.4
WHO melaporkan pada tahun 2013 sedikitnya 480.000 orang di dunia
menderita MDR TB.Sedangkan di Indonesia MDR TB belum memiliki data yang
akurat.2 Berdasarkan penelitian yang dilakukan oleh Munir SM dkk di Poliklinik
Paru Rumah Sakit Persahabatan yang merupakan rujukan paru nasional selama 3
tahun (2005 s/d 2007), terdapat 554 pasien MDR TB dari 3.727 pasien TB paru
dalam kurun waktu tersebut atau sekitar 14,86%.10
2.3
Etiologi tuberkulosis
M.TB berbentuk batang lurus atau sedikit melengkung dengan panjang 1-
4 mikron dan lebar sekitar 0,3-0,6 mikron. M.TB berproliferasi dengan baik pada
suhu 22-230C dengan pH optimal 6,4-7,0. M.TB berkembang biak dengan cara
membelah diri. Proses pembelahan dari satu menjadi dua membutuhkan waktu
yang lebih lama daripada bakteri lainnya yaitu sekitar 14-20 jam. Komponen
utama M.TB adalah lemak yang menyusun 30% dinding sel bakteri dan
komponen protein utamanya adalah tuberkuloprotein (tuberkulin). Struktur
dinding sel bakteri yang sangat kompleks menyebabkan M.TB tahan terhadap
asam.6,11,12
2.3.1
Cara penularan dan faktor risiko tuberkulosis
Penularan M.TB biasanya berasal dari orang dengan BTA positif apabila
orang tersebut batuk dan atau bersin dan menghasilkan percikan dahak (droplet
nuclei) kemudian terhirup oleh orang lain. Daya penularan M.TB dipengaruhi
oleh banyaknya kuman yang berasal dari paru-paru penderita, daya tahan tubuh
orang yang terhirup dan lamanya pemaparan.M.TB dapat bertahan cukup lama
dalam ruangan yang tertutup dan lembab. Sinar matahari dapat langsung
mematikan M.TB sedangkan ventilasi dapat mengurangi percikan.6,13
Faktor risiko TB antara lain:6
1.
Imunitas tubuh yang rendah.
2.
Infeksi HIV/ AIDS.
3.
Kurang gizi/ malnutrisi.
4.
Tidak ada/ kurangnya ventilasi dalam ruangan.
5.
Padatnya penduduk di daerah tempat tinggal maupun di rumah.
6.
Perilaku dan gaya hidup.
2.4
Klasifikasi tuberkulosis
Klasifikasi berdasarkan organ tubuh yang terkena:6
1.
TB paru adalah TB yang menyerang jaringan parenkim paru dalam hal ini
pleura dan hilus tidak termasuk.
2.
TB ekstra paru adalah TB yang menyerang organ tubuh lain diluar paru
seperti pleura, meningen, perikardium, kelenjar limfe, tulang, persendian,
kulit, usus, ginjal, saluran kemih dan genitalia.
Klasifikasi lain berdasarkan hasil pemeriksaan dahak mikroskopis yaitu:1,6
1. TB paru BTA positif.
a. Minimal 2 dari 3 spesimen dahak mikroskopis menunjukkan BTA
positif.
b. Hasil pemeriksaan menunjukkan 1 dari 3 spesimen dahak mikroskopis
BTA positif dan foto toraks dada menunjukkan gambaran TB aktif.
c. Hasil pemeriksaan menunjukkan 1 dari 3 spesimen dahak mikroskopis
BTA positif dan biakan kuman TB positif.
d. Minimal 1 atau lebih spesimen dahak positif setelah 3 kali
pemeriksaan spesimen dahak mikroskopis yang telah dilakukan
sebelumnya BTA negatif dan tidak ada perbaikan setelah pemberian
antibiotika non Obat Anti Tuberkulosis (OAT).
2. TB paru BTA negatif jika pemeriksaan dahak mikroskopisnya
menunjukkan hasil di luar kriteria TB paru BTA positif dan atau
memenuhi:
a. Minimal 3 spesimen dahak SPS (Sewaktu-Pagi-Sewaktu) hasilnya
BTA negatif.
b. Foto toraks abnormal sesuai dengan gambaran TB.
c. Tidak ada perbaikan setelah pemberian antibiotika non OAT bagi
pasien dengan HIV negatif.
d. Ditentukan (dipertimbangkan) oleh dokter untuk diberi pengobatan.
e. Jika belum dilakukan pemeriksaan dahak mikroskopis atau hasil
pemeriksaan dahak belum keluar keterangan dituliskan.
Klasifikasi pasien berdasarkan riwayat pengobatan yaitu:1,6
1.
Kasus baru
Adalah pasien yang belum pernah diobati dengan OAT sebelumnya atau
sudah pernah menelan OAT kurang dari satu bulan (4 minggu) dengan
hasil pemeriksaan BTA bisa positif atau negatif.
2.
Kasus kambuh (Relaps)
Adalah pasien TB yang sebelumnya pernah mendapat pengobatan TB dan
telah dinyatakan sembuh atau pengobatannya lengkap, kemudian
didiagnosis kembali dengan BTA positif setelah pemeriksaan dahak
(apusan atau kultur). Jika hasil foto toraks menunjukkan gambaran seperti
lesi TB aktif kembali, maka bisa dicurigai juga sebagai infeksi sekunder
atau infeksi jamur.
3.
Kasus putus berobat (Default)
Adalah pasien yang telah berobat dan putus berobat selama 2 bulan atau
lebih dengan BTA positif.
4.
Kasus gagal pengobatan kategori I (Failure)
Adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau kembali
menjadi positif pada bulan kelima atau lebih selama pengobatan.
5.
Kasus Pindahan (Transfer In)
Adalah pasien yang dipindahkan ke register lain untuk melanjutkan
pengobatannya.
6.
Kasus lain
Adalah semua kasus yang tidak memenuhi ketentuan di atas seperti tidak
diketahui riwayat pengobatan sebelumnya atau pernah diobati tetapi tidak
diketahui hasil pengobatannya atau kembali diobati dengan BTA negatif.
2.5
Patofisiologi tuberkulosis
M.TB yang berasal dari percikan dahak yang terhirup akan sangat mudah
bersarang di dalam paru karena sifat kuman yang aerob terutama di bagian apeks
paru yang kaya akan Oksigen. Masuknya kuman ke dalam tubuh akan
memancing aktifnya sistem imunitas. Respon tubuh primer pada orang yang
belum pernah terinfeksi M.TB akan terbentuk, yaitu dengan dilepaskannya
serbukan sel radang seperti Polimorfonukleat (PMN), sel fagosit mononukleus
dan makrofag serta pembentukan granuloma. Proliferasi kuman akan mematikan
sel fagosit sedangkan sel mononukleus akan bertambah banyak dan membentuk
agregat. Kemudial makrofag yang berisi kuman akan mati sementara sel fagosit
mononukleus akan menelan kuman yang baru terlepas. Pertukaran sel fagosit
mononukleus akan menyebabkan monosit semakin membesar dan menjadi sel
epiteloid kemudian membentuk Sel Datia berinti banyak. Keseluruhan proses ini
disebut TB primer.1
Lama kelamaan granuloma akan dikelilingi oleh sel limfosit, sel plasma,
kapiler dan fibroblast. Di bagian tengah granuloma mulai terjadi nekrosis disebut
perkejuan di mana pada saat ini jumlah M.TB akan berkurang. Ada beberapa hal
yang mungkin terjadi:1
1. Akan terbentuk jaring dari jaringan ikat yang mengelilingi reaksi peradangan
apabila jumlah M.TB terus berkurang dan bisa aktif kembali bila imun
tubuh lemah.
2. Apabila virulensi M.TB tinggi atau resistensi jaringan dan imunitas tubuh rendah,
maka
granuloma
akan
membesar. Sel
epiteloid
dan
makrofag
menghasilkan enzim protease dan hidrolase yang berfungsi mencairkan
perkejuan sehingga saat granuloma mencair kuman akan tumbuh cepat
dan menyebar hingga ke ekstra paru.
Proses lanjutan dari TB primer disebut TB post primer.
2.6
Diagnosis tuberkulosis
Diagnosis TB paru ditegakkan berdasarkan gejala klinis, pemeriksaan
fisik dan pemeriksaan penunjang.
2.6.1
Gejala klinis tuberkulosis
Gejala klinis TB dapat dibagi menjadi 2 yaitu gejala lokal (sesuai organ
yang terlibat) dan gejala sistemik. Bila organ yang terkena adalah paru, maka
gejala lokal ialah gejala respiratorik:2,6,13,14
1. Gejala repiratorik bervariasi tergantung dari luas lesi. Bisa asimptomatik
hingga simptomatik.
a. Batuk produktif 2 minggu disertai gejala tambahan.
b. Batuk berkembang dari batuk biasa menjadi purulen hingga batuk
darah (gross haemopthysis).
c. Sesak napas.
d. Nyeri dada non pleuritik.
2. Gejala sistemik
a. Demam
Demam biasanya menyerupai influenza tetapi panas badan kadang
mencapai 40oC 41oC. Serangan demam pertama dapat sembuh
sebentar,tetapi kemudian dapat timbul kembali.Keadaan ini sangat
dipengaruhi oleh daya tahan tubuh penderita dan keparahan infeksi
bakteri tuberkulosis.
b. Batuk
Gejala ini disebabkan terjadi iritasi pada bronkus. Batuk diperlukan
untuk membuang produk radang dari saluran napas.Sifat batuk mulai
dari
batuk
(menghasilkan
kering
dan
sputum)
kemudian
setelah
menjadi
timbul
batuk
produktif
peradangan.
Keadaan
selanjutnya adalah batuk bercampur dengan darah karena adanya
pembuluh darah yang pecah.
c. Sesak napas
Sesak napas belum dirasakan pada penyakit paru. Sesak napas akan
dirasakan oleh penderita apabila infeksi sudah berlanjut, yaitu
infiltrasi sudah meliputi setengah bagian paru-paru.
d. Nyeri dada
Gejala ini jarang ditemukan, tetapi nyeri dada dapat ditimbul jika
infiltrasi radang sudah sampai ke pleura sehingga menimbulkan
pleuritis. Kedua pleura bergesekan ketika penderita menarik atau
melepaskan napas.
e. Malaise
Gejala malaise sering ditemukan berupa anoreksia, tidak ada nafsu
makan, penurunan berat badan, sakit kepala, nyeri otot dan
berkeringat pada malam hari. Gejala malaise semakin lama semakin
berat dan hilang timbul secara tidak teratur.
3. Gejala TB ekstra paru tergantung organ yang terlibat
2.6.2
Pemeriksaan fisik tuberkulosis
Pada pemeriksaan fisik tergantung organ yang terlibat.
Pada TB paru kelainan tergantung luas kerusakan struktur paru. Kelainan
paru pada umumnya terletak di daerah lobus superior terutama daerah apeks dan
segmen posterior (S1 dan S2) serta daerah apeks lobus inferior (S6). Pada
pemeriksaan fisik dapat ditemukan antara lain suara napas bronkial, amforik,
suara napas melemah, ronki basah karena sekret menjadi lebih banyak dan kental
serta tanda-tanda penggunaan otot napas tambahan.1,13
2.6.3
Pemeriksaan penunjang tuberkulosis
A. Pemeriksaan Bakteriologi
Penemuan M.TB mempunyai arti penting untuk menegakkan diagnosis.
Bahan untuk pemeriksaan bakteriologi TB biasanya berasal dari dahak pasien
(bisa juga dari cairan pleura, liquor cerebrospinal dan sebagainya). Bahan
pemeriksaan/spesimen yang berbentuk cairan dikumpulkan/ditampung dalam pot
penampungan khusus. Apabila tenaga kesehatan mampu membuat apusan dahak
ada baiknya dibuat terlebih dahulu sebelum dikirim ke laboratorium.1,6
1. Pemeriksaan dahak mikroskopis
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai
keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan
mikroskopik biasa menggunakan pewarnaan Ziehl-Nielsen. Pemeriksaan dahak
untuk penegakan diagnosis dilakukan dengan mengumpulkan 3 spesimen dahak
yang dikumpulkan dalam dua hari kunjungan berurutan yaitu Sewaktu-PagiSewaktu (SPS):1,6
a. S (Sewaktu): Dahak dikumpulkan saat pasien suspek TB datang
pertama kali kemudian sebelum pulang pasien juga diberikan tempat
penampung dahak/ pot dahak untuk dibawa pulang.
b. P (Pagi): Menggunakan pot dahak yang telah diberikan petugas saat
kunjungan pertama dahak sewaktu pagi hari setelah bangun tidur
dikumpulkan. Kemudian pasien suspek kembali mengantarkan sendiri
dahak tersebut kepetugas.
c. S (Sewaktu): Pada hari kedua kunjungan, saat menyerahkan dahak
yang telah dikumpulkan pagi harinya pasien suspek diminta kembali
menampung dahak.
Interpretasi hasil pemeriksaan dahak dari 3 kali pengambilan
sampel yaitu:1,6
a. Hasil pemeriksaan dahak menunjukkan 3 kali positif atau 2 kali positif
dan 1 kali negatif, maka hasil pemeriksaan BTA dinyatakan positif.
b. Hasil pemeriksaan dahak menunjukkan 1 kali positif, 2 kali negatif:
pemeriksaan BTA kembali diulang apabila setelah pemeriksaan BTA
diulang hasilnya adalah:
1. Didapatkan 1 kali positif dan 2 kali negatif, maka dinyatakan BTA
positif.
2. Didapatkan 3 kali negatif, maka BTA dinyatakan negatif.
2. Pemeriksaan Biakan
Pemeriksaan biakan hanya dilakukan pada pasien suspek TB
tertentu, yaitu:
a. Pasien TB ekstra paru.
b. Pasien TB anak.
c. Pasien TB BTA negatif.
Cara menegakkan diagnosis TB paru berdasarkan hasil pemeriksaan
bakteriologi:1,6
1.
SPS wajib diperiksa pada semua pasien suspek TB paru
2.
Diagnosis TB paru dewasa ditegakkan setelah ditemukannya kuman TB.
Diagnosis biasanya ditegakkan setelah pemeriksaan SPS hasilnya adalah BTA
positif. Untuk pemeriksaan tambahan lainnya seperti foto toraks, biakan dan uji
kepekaan dilakukan sesuai dengan indikasi.
3.
Foto toraks bukan merupakan golden standart diagnosis karena sering
menyebabkan terjadinya over diagnose.
B. Pemeriksaan Radiologi
Pemeriksaan lain yang juga dianjurkan, tapi bukan merupakan golden
standart pemeriksaan ialah foto toraks PA. Gambaran radiologi yang dicurigai
sebagai lesi TB aktif:6,13
1. Adanya bayangan berawan/fibronodular di salah satu apeks atau
keduanya, posterior lobus atas dan segmen superior lobus paru bagian
bawah.
2. Lebih dari satu kavitas dikelilingi bayangan opak berawan atau nodular.
3. Ditemukannya gambaran bercak milier.
4. Umumnya terdapat gambaran efusi pleura unilateral dan atau bilateral,
tetapi hal ini jarang ditemukan.
10
Jika TB semakin parah maka lesi akan membesar dan menjadi lebih halus
atau berbatas halus. Lesi akan bergabung dan terbentuk kavitas sebagai respon
inflamasi lokal yang menyebaban nekrosis dan peluruhan jaringan paru. Luas lesi
pada BTA negatif ada yang membutuhkan pengobatan yaitu apabila:6
1. Lesi minimal bila TB paru menyerang sebagian dari satu atau dua paru
dengan luas tidak lebih dari sela iga ke 2 serta tidak dijumpai kavitas.
2. Lesi luas yaitu apabila lesi lebih besar daripada lesi minimal.
C. Uji tuberkulin
Uji tuberkulin dilakukan karena tuberkulin merupakana salah satu protein
terbanyak penyusun M.TB. Uji tuberkulin dapat menunjukan TB positif namun
hasilnya kurang akurat. Pada 20-25% kasus malnutrisi dan infeksi HIV uji
tuberkulin menghasilkan negatif palsu.1,6,14,15
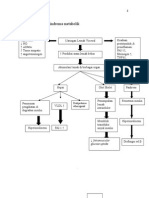
Berikut pada gambar 2.1 akan dijelaskan alur pemeriksaan yang harus
dilakukan untuk menegakkan diagnosis TB paru.
Gambar 2.1Alur diagnosis TB paru6
2.7
Penatalaksanaan tuberkulosis
Pengobatan TB bertujuan untuk menyembuhkan pasien, mencegah
kematian, mencegah kekambuhan, memutuskan rantai penularan dan mencegah
terjadinya resistensi kuman terhadap Obat Anti Tuberkulosis (OAT).
11
Prinsip pengobatan TB yaitu:1,6,13,16
1. OAT yang diberikan adalah kombinasi beberapa jenis obat dalam jumlah
cukup dan dosis tepat sesuai dengan kategori pengobatan.
2. Tidak boleh diberikan OAT tunggal (monoterapi).
3. Dianjurkan pemberian OAT-Kombinasi Dosis Tetap (KDT).
4. Ditunjuknya Pengawas Menelan Obat (PMO) untuk menjaga kepatuhan
pasien dalam meminum obat.
5. Pengobatan TB diberikan dalam 2 tahap yaitu tahap intensif dan lanjutan.
a. Tahap awal (intensif) yaitu pasien mendapat obat setiap hari selama 23 bulan dan mendapat pengawasan langsung untuk mencegah
terjadinya resistensi obat. Bila pengobatan tepat biasanya dalam waktu
2 minggu pasien tidak akan menularkan TB-nya. Sebagian besar
konversi dari TB BTA positif menjadi negatif terjadi dalam waktu 2
bulan.
b. Tahap lanjutan yaitu pasien diberi obat 3 kali dalam seminggu selama
4-7 bulan, tahap lanjutan penting untuk membunuh kuman
persistendan mencegah kekambuhan.
OAT terdiri dari OAT utama (lini I) dan tambahan (lini II) antara lain:6
1.
OAT lini I
Isoniazid/ INH (H), rifampisin (R), pirazinamid (Z),
streptomisin (S) dan etambutol (E).
2.
OAT lini II
: Kanamisin, amikasin, kuinolon, makrolid dan amoksilin serta
asam klavulanat (masih dalam penelitian).
19
Berikut jenis dan dosis OAT yang dianjurkan untuk pengobatan TB paru dan tabel komplikasi serta kontra indikasi OAT seperti yang
ditunjukkan tabel 2.1 dan 2.2.
Tabel 2.1 Jenis dan dosis OAT6
Obat
Dosis
(mg/Kg
BB/Hari)
Dosis yg dianjurkan
DosisMaks
Dosis (mg) / berat badan (kg)
(mg)
Harian (mg/ KgBB/
Intermitten (mg/KgB
Hari)
B/kali)
< 40
40-60
>60
8-12
10
10
600
300
450
600
4-6
10
300
150
300
450
20-30
25
35
750
1000
1500
15-20
15
30
750
1000
1500
15-18
15
15
Sesuai BB
750
1000
Tabel 2.2 Jenis OAT, kontra indikasi dan komplikasinya 13
1000
20
Dosis RataJenis
Dosis
obat
Harian
Rata
Dewasa 2/3
Toksisitas
Kondisi Yang Memerlukan Pertimbangan Khusus
Keterangan
kali
300 mg
Seminggu
600 mg/
Hepatitis, neuritis,
Aman untuk ibu hamil. Hati-hati untuk orang dengan
Monitor fungsi hati, secara
PO
900 mg
gangguan mood/
gangguan fungsi hepar. Orang dengan gangguan fungsi
klinis berinteraksi dengan
kognisi, reaksi lupus.
ginjal turunkan dosis jika parah.
fenitoin dan obat anti jamur
(azole).
600 mg
600 mg/
Hepatitis,
Aman untu ibu hamil. Aman untuk orang dengan
Kunci: Multipel, obat yang
PO; 450
600 mg
trombopenia, nefritis,
gangguan fungsi ginjal. Hati-hati untuk orang dengan
kemungkinan berinteraksi
sindroma flu.
gangguan fungsi hepar.
(lihat kemudian), mengubah
mg BB<
50 kg
warna urin dan cairan menjadi
merah.
2030
3040 mg/
Hepatitis, atralgia dan
Efek pada ibu hamil tidak diketahui, sebaiknya
Kadar asam urat selalu
mg/ kg
kg/ 40-50
arthritis dari
pemberiannya dihindari. Hati-hati pada orang dengan
meningkat, jangan
PO
mg/ kg
hiperurisemia,
gangguan fungsi hepar dan ginjal.
memberikan terapi atau
gangguan pencernaan
memberhentikannya kecuali
dan timbulnya ruam.
Gout yang tidak teratasi
muncul.
21
1520
3035 mg/
Neuritis optik, neuritis
Aman untuk ibu hamil dan orang dengan gangguan
Monitor ketajaman visual dan
mg/ kg
kg/ 40-50
perifer jarang,
fungsi hepar. Hati-hati untuk orang dengan gangguan
warna secara teratur.
PO
mg/ kg
gangguan pencernaan.
fungsi ginjal (turunkan dosis/ frekuensi pemberian)
1215
15 mg/ kg/
Gangguan
Tidak aman untu ibu hamil. Aman untuk orang dengan
Kurangi dosis dan atau
mg/ kg
15 mg/ kg
keseimbangan dan
gangguan fungsi hepar. Hati-hati untuk orang dengan
frekuensi pemberian untuk
pendengaran, deplesi
gangguan fungsi ginjal (turunkan dosis/ frekuensi
orang dengan gangguan
kation.
pemberian.
fungsi ginjal.
IM
21
Paduan OAT yang digunakan di Indonesia:6
1. Kategori I: 2 (HRZE)/ 4 (HR) 3.
Paduan OAT ini diberikan untuk pasien baru:
a. Pasien baru TB paru BTA positif.
b. Pasien TB paru BTA negatif foto toraks positif.
c. Pasien TB ekstra paru.
2. Kategori II: 2 (HRZE) S/ HRZE/ 5 (HR) 3E3.
Paduan OAT ini diberikan untuk pasien BTA positif yang telah
diobati sebelumnya:
a. Pasien kambuh.
b. Pasien gagal.
c. Pasien dengan pengobatan setelah putus berobat (default).
d. Disamping kedua kategori ini disediakan paduan obat sisipan
(HRZE).
Penggunaan untuk pasien baru yang belum jelas status TB-nya atau
indikasi pemberiannya belum jelas, maka tidak bisa menggunakan OAT lini
kedua.
Prinsip pengobatan TB resisten obat, khususnya MDR TB yaitu:6
1. Pengobatan menggunakan minimal 4 macam OAT yang masih efektif.
2. Jangan menggunakan obat dengan kemungkinan resistensi silang (crossresistance) besar.
3. Pembatasan pengunaan obat yang tidak aman.
Berikut tabelrejimen OAT sesuai dengan kategori kasus TB seperti yang
ditunjukkan pada tabel 2.3.
22
Tabel 2.3 Tabel rejimen OAT per-kasus TB:6
23
Kategori
I
II
Kasus
TB paru BTA positif, BTA
negatif , lesiluas
1. Kambuh
2. Gagal pengobatan
Paduan obat yang diajurkan
2 RHZE/ 4 RH atau2 RHZE/ 6 HE
*2RHZE/ 4R3H3
1. RHZES/ 1RHZE/ sesuai hasil uji resistensi atau
Bila streptomisin alergi
2RHZES/ 1RHZE/ 5 RHE
2. 3-6 kanamisin, ofloksasin, etionamid, sikloserin/
dapat diganti kanamisin
15-18 ofloksasin, etionamid, sikloserin atau 2RHZES /
1RHZE / 5RHE
Sesuai lama pengobatan sebelumnya, lama berhenti
III
TB paru putus berobat
minum obat dan keadaan klinis, bakteriologi dan
radiologi saat ini (lihat uraiannya) atau
*2RHZES/ 1RHZE/ 5R3H3E3
TB paru BTA negatif, lesi
IV
minimal
2 RHZE / 4 RH atau6 RHE atau
*2RHZE/4 R3H3
RHZES/ sesuai hasil uji resistensi (minimal OAT yang
Kronik
sensitif) positif obat lini II (pengobatan minimal 18
bulan)
VI
MDR TB
Keterangan
Sesuai uji resistensi positif OAT lini II atau H seumur
hidup
23
Pemantauan kemajuan hasil pengobatan pada orang dewasa dilaksanakan
dengan pemeriksaan ulang dahak secara mikroskopis. Pemeriksaan dahak secara
mikroskopis lebih baik dibandingkan dengan pemeriksaan radiologis dalam
memantau kemajuan pengobatan. Laju Endap Darah (LED) tidak digunakan
untuk memantau kemajuan pengobatan karena tidak spesifik untuk TB.
Untuk memantau kemajuan pengobatan dilakukan pemeriksaan spesimen
sebanyak dua kali (sewaktu dan pagi). Hasil pemeriksaan dinyatakan negatif bila
ke 2 spesimen tersebut negatif. Bila salah satu spesimen positif atau keduanya
positif, hasil pemeriksaan ulang dahak tersebut dinyatakan positif.
Tabel 2.4 Tindak lanjut hasil pemeriksaan ulang dahak
2.8
Directly Observed Treatment Short-course (DOTS) dan International
Standart for Tuberculosis Care (ISCT)
24
WHO dan IUATLD (International Union Againts Tuberculosis and Lung
Disease) mengembangkan strategi pengendalian TB yang dikenal dengan DOTS
(Directly Observed Treatment Short-course) karena meningkatnya kasus TB
ditahun 1990-an. Strategi DOTS terdiri dari 5 komponen kunci yaitu:1
1. Komitmen politis dengan peningkatan dan kesinambungan pendanaan.
2. Penemuan kasus melalui pemeriksaan dahak mikroskopis yang terjamin
mutunya.
3. Pengobatan yang standar dengan supervisi dan dukungan bagi pasien.
4.
Sistem pengelolaan dan ketersediaan OAT yang efektif.
5. Sistem monitoring pencatatan dan pelaporan yang mampu memberikan
penilaian terhadap hasil pengobatan pasien dan kinerja program.
DOTS direkomendasikan sejak tahun 1995 oleh WHO prinsipnya adalah
memutuskan rantai penularan TB dengan cara menemukan dan menyembuhkan
pasien sehingga angka kejadian dan penularan TB dapat diturunkan.6
Sejak tahun 2000 DOTS dijadikan program nasional yang wajib
dilaksanakan oleh seluruh fasilitas layanan kesehatan terutama puskesmas.Salah
satu komponen DOTS adalah pengobatan paduan OAT jangka pendek dengan
pengawasan langsung. Maka dari itu dibentuklah PMO (Pengawas Menelan
Obat), syarat PMO:6
1. Seseorang yang dikenal, dipercaya dan disetujui baik oleh petugas
kesehatan maupun pasien selain itu harus disegani dan dihormati oleh
pasien.
2. Seseorang yang tinggal dekat dengan pasien.
3. Bersedia membantu pasien dengan sukarela.
4. Bersedia dilatih dan atau mendapat penyuluhan bersama-sama dengan
pasien.
ISTC dibuat dengan tujuan untuk mendeskripsikan penanggulangan TB
secara luas kepada seluruh penyedia layanan kesehatan, petugas kesehatan publik
dan perorangan dimana semua harus mengetahui bagaimana cara menghadapi
pasien TB yang dicurgai sebagai suspek atau memiliki faktor resiko tinggi
terkena TB. Standar ini dimaksutkan untuk mempromosikan penanganan
efektifTB kepada penyedia layanan kesehatan dalam menyediakan layanan yang
25
prima untuk semua pasien disegala usia, termasuk pasien TB dengan BTA positif
maupun BTA negatif, TB extrapulmonar, TB-MDR, TB dengan infeksi HIV dan
kormobiditas lain. Bagaimanapun peningkatan kesadaran penting untuk semua
penyedia layanan kesehatan untuk mendeteksi dan mencegah TB. Faktor risiko
meningkat risiko terkena semakin besar pula.14
Prinsip ISCT secara global yaitu penemuan kasus dan diagnosis yang
segera ditegakkan serta akurat.Pengobatan yang dilakukan harus dimonitoring
dan tanggung jawab sebagai pelayanan kesehatan harus ditunjukkan. Diagnosis
yang akurat dan penatalaksanaan yang tepat adalah langkah yang paling efektif
untuk mencegah penularan M.TB.14
2.9 Multi-Drugs Resistance (MDR)
Pasien dengan MDR TB adalah setiap pasien yang menunjukkan tandatanda resistensi minimal terhadap dua jenis obat TB utama yaitu isoniazid dan
rifampisin. Penanganan yang di bawah standar akan berakibat kegagalan
pengobatan, transmisi kuman TB yang berkelanjutan kepada anggota keluarga
dan anggota masyarakat lain serta menimbulkan resistensi obat.Resistensi obat
antituberkulosis (OAT) sangat erat hubungannya dengan riwayat pengobatan
sebelumnya. Pasien yang pernah diobati sebelumnya mempunyai kemungkinan
resisten 4 kali lebih tinggi dan untuk MDR-TB 10 kali lebih tinggi daripada
pasien yang belum pernah menjalani pengobatan1,6,9
Suspek MDR TB adalah semua orang yang mempunyai gejala TB dengan
salah satu atau lebih keriteria suspek dibawah ini:6,9
1. Pasien TB yang gagal pengobatan kategori 2 (kasus kronik).
2. Pasien TB yang tidak konversi pada pengobatan kategori 2.
3. Pasien TB dengan riwayat pengobatan di Fasilitas
4.
5.
6.
Kesehatan(Fasyenkes) non DOTS.
Pasien gagal pengobatan kategori I.
Pasien TB tidak konversi setelah pemberian OAT sisipan.
Pasien TB kambuh.
7.
Pasien TB yang kembali berobat setelah lalai (default).
8.
Pasien TB dengan riwayat kontak erat pasien MDR TB.
9.
ODHA dengan gejala TB HIV.
Layanan
26
BAB III
ILUSTRASI KASUS
Identitas pasien
Nama
: Tn. AF
Umur
: 28 tahun
Jenis Kelamin
: Laki-laki
Pekerjaan
: Service hotel
Masuk RS
: 9 November 2016
Tanggal Pemeriksaan : 14 November 2016
Keluhan utama
Demam yang tidak sembuh sejak 2 minggu SMRS
Riwayat penyakit sekarang
2 minggu SMRS pasien mengeluhkan demam. Demam dirasakan hilang
timbul, tidak terlalu panas, menggigil (+), dan disertai keringat malam hari.
Selain itu pasien juga mengeluhkan batuk berhadak. Dahak berwarna
kekuningan, dan darah (-) dengan volume gelas. Untuk mengobati keluhannya
pasien membeli sendiri obat penurun panas.
1 minggu SMRS keluhan demam dirasakan tidak berkurang. Keluhan
batuk berdahak tidak berkurang dan disertai darah (+) berwarna merah segar.
Selain itu pasien juga mengeluhkan rasa sesak yang tidak disertai nyeri dada dan
tidak dipengaruhi makanan, debu, cuaca, emosi, dan posisi. Riwayat asma (-)
Pasien juga menyatakan nafsu makan menurun dan berat badannya menurun.
BAB dan BAK tidak ada keluhan. Pasien berobat ke klinik dan diberi obat
27
penurun panas dan radang tenggorokan namun pasien tidak ingat nama obat
tersebut. Namun keluhan tetap tidak berkurang.
1 hari SMRS karna keluhan tidak berkurang pasien dating ke IGD RSUD
AA
Riwayat Penyakit dahulu
Pasien belum pernah mengeluhkan keluhan yang sama sebelumnya
Riwayat konsumsi OAT (-)
Hipertensi (-)
Diabetes militus (-)
Asma (-)
Jantung (-)
Riwayat Penyakit Keluarga
Tidak ada anggota keluarga yang mengeluhkan sakit yang sama
Hipertensi (-)
TB (-)
Asma (-)
Diabetes melitus (-)
Riwayat pekerjaan, sosial ekonomi dan kebiasaan
Pasien bekerja sebagai karyawan hotel, pasien mengkonsumsi rokok sejak
2008 1 bungkus perhari. Riwayat minum alkohol (+).
PEMERIKSAAN FISIK
Pemeriksaan umum
Kesadaran
: Komposmentis
Keadaan umum
: Tampak sakit sedang
Tekanan darah
: 120/80 mmHg
Nadi
: 92 x/menit
Nafas
: 26 x/menit
Suhu
: 38,3C (aksila)
28
Pemeriksaan kepala dan leher
Mata
Konjungtiva
: tidak anemis
Sklera
: tidak ikterik
Pupil
: bulat, isokor diameter 2/2 mm, reflex cahaya +/+
Hidung
: dalam batas normal
Mulut
: tidak kering, sianosis (-), lidah tidak kotor.
Leher
: Pembesaran KGB (-), JVP tidak meningkat
Toraks
Paru
Inspeksi
: Bentuk dada normochest, gerakan dinding dada simetris,
penggunaan otot napas tambahan (-), retrasksi (-), sela iga melebar (-)
Palpasi
: Vokal fremitus simetris kiri dankanan
Perkusi
: Sonor pada kedua lapangan paru.
Auskultasi
: Ronki +/+ pada lobus medial paru dextra dan basal paru sinistra,
wheezing -/- diseluruh lapangan paru
Jantung
Inspeksi
: Ictus cordis tidak terlihat
Palpasi
: Ictus cordis tidak teraba
Perkusi
: Batas-batas jantung
Kanan : SIK V linea sternalis dextra
Kiri
: SIK V 2 jari medial linea mid clavicula
sinistra
29
Auskultasi
: S1 S2 reguler, gallop (-), murmur (-)
Abdomen
Inspeksi
: Perut datar, venektasi (-)
Palpasi
: Supel, nyeri tekan (-) pada epigastrium, hepar dan lien tidak
teraba
Perkusi
: Timpani
Auskultasi
: Bising usus (+)/ N
Ekstremitas
Ekstremitas teraba hangat, pitting udem (-), clubbing finger (-), CRT < 2 detik.
PEMERIKSAAN PENUNJANG
Hb
: 13,1 gr/dl
Leukosit
: 15x103 /uL
Trombosit
: 420.000/uL
Hematokrit
: 41,5%
GDS
: 110 mg/dl
Sputum BTA SPS
Rontgen toraks
:+++
30
Interpretasi rontgen :
Identitas sesuai
Marker R
Kekerasan cukup, foto diambil secara P-A
Sudut costofrenikus lancip
Tidak ada penarikan atau pendorongan dari trakea dan jantung. CTR
<50%
Corakan bronkovaskular meningkat, tampak fibroinfiltrat di lapangan
paru kanan. Tampak cavitas dilapangan tengah paru kanan
RESUME
2 minggu SMRS pasien mengeluhkan demam. Demam dirasakan hilang
timbul, tidak terlalu panas, menggigil (+), dan disertai keringat malam hari.
Selain itu pasien juga mengeluhkan batuk berhadak. Dahak berwarna
kekuningan, dan darah (-) dengan volume gelas.
1 minggu SMRS keluhan demam dirasakan tidak berkurang. Keluhan
batuk berdahak tidak berkurang dan disertai darah (+) berwarna merah segar.
Selain itu pasien juga mengeluhkan rasa sesak yang tidak disertai nyeri dada dan
tidak dipengaruhi makanan, debu, cuaca, emosi, dan posisi. asma (-) Pasien juga
menyatakan nafsu makan menurun dan berat badannya menurun. BAB dan BAK
tidak ada keluhan.
Dari pemeriksaan fisik vital sign suhu dan napas meningkat, pemeriksaan
kepala leher normal, pada pemeriksaan fisik paru ditemukan : ronkhi pada
31
lapangan tengah paru kanan dan basal paru kiri. Pada pemeriksaan penunjang
ditemukan pada pemeriksaan darah rutin leukosit meningkat sebesar 15.000 /uL.
Rontgen toraks didapatkan gambaran corakan bronkovaskular meningkat, tampak
fibroinfiltrat di lapangan atas paru kanan. Tampak cavitas dilapangan tengah paru
kanan.
Daftar masalah
Demam
Sesak nafas
Batuk berdahak dan berdarah
Diagnosis kerja
Tuberkulosis paru kasus baru
Diferensial diagnosis
Tuberkulosis paru kasus putus obat
Penatalaksanaan
Non farmakologi :
a. Tirah baring.
b. Anjuran untuk menutup mulut jika batuk dan tidak membuang dahak
sembarangan.
c. Makan makanan yang sehat terutama yang mengandung karbohidrat, serat
dan protein. Hindari konsumsi alkohol dan merokok.
Farmakologi :
IVFD RL20 tpm
Injeksi Ceftriaxon 2 x1 gram
Injeksi ranitidine 2x1 amp 50mg
Ambroxol syr 3x1 cth
32
Paracetamol 3x1 500mg
Rencana Pemeriksaan
BAB IV
PEMBAHASAN
Pada pasien ini, diagnosis TB paru ditegakkan berdasarkan anamnesis,
pemeriksaan fisik, dan pemeriksaan penunjang.Berdasarkan teori, pasien TB paru
memiliki gejala klinis berupa gejala respiratorik dan gejala sistemik. Gejala
respiratorik dapat berupa batuk 2 minggu, batuk berdarah, sesak nafas dan
nyeri dada. Gejala respiratorik ini bervariasi mulai dari tidak ada gejala sampai
gejala yang cukup berat tergantung dari luas lesi.Gejala sistemik dapat berupa
demam, malaise, keringat malam, anoreksia, berat badan menurun.Dari
anamnesis pada pasien ini dapat ditemukan sesak nafas, batuk berdahak 2
minggu,demam, keringat malam, anoreksia dan berat badan menurun.
Dyspnea atau sesak nafas pada TB dapat disebabkan oleh kerusakan
parenkim paru. Karena peradangan yang disebabkan oleh adanya bakteri
tuberkulosis, jaringan paru yang masih sehat dapat mengalami kerusakan dengan
terbentuknya jaringan fibrosis. Jaringan fibrosis yang berlebihan dapat
menyebabkan berkurangnya keregangan paru sehingga paru menjadi kaku dan
terhambatnya jalur difusi gas. Kerusakan dinding alveolar yang luas
menyebabkan fibrosis paru interstisial yang merupakan gambaran utama dari
33
penyakit paru restriktif kronik. Keringat malam hari, anoreksia, demam, malaise
dan penurunan BB adalah gejala klasik namun tidak spesifik untuk TB.
Pada pemeriksaan fisik ditemukan suara nafas tambahan berupa ronkhi di
lobus medial paru kanan dan basal paru kiri. Untuk diagnosis pasti TB yaitu
ditemukan kuman tuberkulosis dengan cara pemeriksaan BTA sputum, cara
pengambilan dahak 3 kali, setiap pagi 3 hari berturut-turut atau dengan cara
sewaktu/spot (dahak sewaktu saat kunjungan), dahak Pagi (keesokan harinya),
Sewaktu/spot (pada saat mengantarkan dahak pagi). Untuk lnterpretasi hasil
pemeriksaan mikroskopik dari 3 kali pemeriksaan ialah bila 2 kali positif, 1 kali
negatif berarti mikroskopik positif, jika 1 kali positif, 2 kali negatif periksa ulang
BTA 3 kali, kemudian bila 1 kali positif, 2 kali negatif berarti mikroskopik
positif bila 3 kali negatif mikroskopik negatif. Bila gambaran radiologik
menunjukkan tuberkulosis aktif, maka hasil pemeriksaan dahak 1 kali positif, 2
kali negatif tidak perlu diulang dan itu sudah dapat ditegakkan diagnosis
Tuberkulosis. Pada pasien ini didapatkan hasil cek sputum BTA positif 2 dan
pada pemeriksaan radiologis didapatkan gambaran fibro infiltrate pada apeks
paru kanan dan cavitas pada lapangan paru tengah Sehingga dapat ditegakkan
diagnosa Tuberkulosis paru BTA positif kasus baru.
Rencana penatalaksanaan OAT kategori 1 maka diberikan yaitu regimen 2
(HRZE)/ 4 (HR)3.
DAFTAR PUSTAKA
34
1. Persatuan
Dokter
Paru
Indonesia.
Pedoman
diagnosis
dan
penatalaksanaan tuberkulosis di Indonesia. Jakarta: Persatuan Dokter Paru
Indonesia; 2011.
2. World Health Organization. Global tuberculosis report 2014. Geneva:
World Health Organization; 2014.
3. Badan Penelitian dan Pengembangan Kesehatan, Kementerian Kesehatan
Republik Indonesia. Riset kesehatan dasar (Riskesdas) tahun 2013.
Jakarta: Kementerian Kesehatan Republik Indonesia; 2013: 69-71.
4. Dinas Kesehatan Provinsi Riau. Laporan tahunan TB tahun 2013.
Pekanbaru: Dinas Kesehatan Provinsi Riau; 2013.
5. Direktorat Jendral Pengendalian Penyakit dan Penyehatan Lingkungan,
Kementerian
Kesehatan
Republik
Indonesia.
Pedoman
nasional
pengendalian tuberkulosis 2011. Jakarta: Kementerian Kesehatan
Republik Indonesia; 2011.
6. Subdit TB, Kementerian Kesehatan Republik Indonesia. Laporan survei
pengetahuan, sikap dan perilaku dokter praktik swasta dalam tata laksana
TB di 12 kota di Indonesia. Jakarta: Kementerian Kesehatan Republik
Indonesia; 2011.
7. Konsil Kedokteran Indonesia. Standar kompetensi dokter indonesia. Jakarta:
Konsil Kedokteran Indonesia; 2012.
8. Burhan
E.
Tuberkulosis
multi
drug
resistance
Maj.Kedokteran Indonesia. Des 2010; 60(12): 535-6.
(TB-MDR).
35
9. Munir SM, Nawas A, Seotoyo DK. Pengamatan pasien tuberkulosis paru
dengan multidrug resistant (TB-MDR) di poliklinik paru RSUP
persahabatan. J.Respir Indo. April 2010; 30(2). 92-104.
10. Saptawati L, Mardiastuti, Karuniawati A, Rumende CM. Evaluasi metode
fastplaquetbtm untuk mendeteksi mycobacterium tuberculosispada sputum
di beberapa unit pelayanan kesehatan di Jakarta-Indonesia. J.Tuberkulosis
Indonesia. Maret 2012; 8: 2-6.
11. Brooks GF, Butel JS, Morse SA. Jawetz, Melnick, Adelbergs medical
microbiology. 23rd ed. United States: McGraw-Hill Companies; 2004.
12. Iseman MD. Tuberculosis. In: Goldman L, MD, Ausilleo D,MD, editors.
Goldman: Cecil Medicine. 23rd ed. Philadhelpia: Saunders Elsevier;
2007.Chap: 345.
13. TB CARE I. International standarts for tuberculosis care. 3rd ed. United
States: The Hague; 2014.
14. Kenyorini, Suradi, Surjanto E. Uji tuberkulin. J.Tuberkulosis Indonesia.
2006; 3(2): 1-5.
15. Tjandra YA. Tuberkulosis: diagnosis, terapi dan masalahnya. Edisi V.
Jakarta: Yayasan Penerbit Ikatan Dokter Indonesia bekerja sama dengan
PPTI; 2005.
16. Kbbi.web.id [web site di internet]. Jakarta: Badan Pengembangan dan
Pembinaan
Bahasa,
Kementerian
Pendidikan
dan
Kebudayaan
[Diperbaharui April 2014; Diakses pada 26 Agustus 2014]. Dikutip dari:
http://kbbi.web.id/tahu.
36
Anda mungkin juga menyukai
- Atresia Ani Laporan KasusDokumen24 halamanAtresia Ani Laporan KasusMuhammad Noor FadillahBelum ada peringkat
- Atresia AniDokumen31 halamanAtresia AniMuhammad Noor FadillahBelum ada peringkat
- Referat Baru Trakeobronkial RuptureDokumen14 halamanReferat Baru Trakeobronkial RuptureMuhammad Noor FadillahBelum ada peringkat
- Manfat Mentimun Pada PenderitaDokumen2 halamanManfat Mentimun Pada PenderitaMuhammad Noor FadillahBelum ada peringkat
- Patofisiologi Sindrom MetabolikDokumen2 halamanPatofisiologi Sindrom MetabolikAwanda HermanBelum ada peringkat