Alur Diagnosis Penyakit Tropis Dengan Ku Demam
Alur Diagnosis Penyakit Tropis Dengan Ku Demam
Diunggah oleh
Jamaluddin Ahmad A.MJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Alur Diagnosis Penyakit Tropis Dengan Ku Demam
Alur Diagnosis Penyakit Tropis Dengan Ku Demam
Diunggah oleh
Jamaluddin Ahmad A.MHak Cipta:
Format Tersedia
ALUR DIAGNOSIS PENYAKIT PENYAKIT TROPIS DENGAN GEJALA
DEMAM
ALUR DIAGNOSIS DEMAM TIFOID
ANAMNESIS
Demam naik secara bertahap tiap hari, mencapai suhu tertinggi pada akhir
minggu pertama, minggu kedua demam terus menerus tinggi.
Anak sering mengigau (delirium), malaise, letargi, anoreksia, nyeri kepala,
nyeri perut
Pada demam tifoid berat dapat dijumpai penurunan kesadaran, kejang, ikterus,
diare atau konstipasi, muntah, perut kembung.
PEMERIKSAAN FISIS
Gejala klinis bervariasi dari yang ringan sampai berat dengan komplikasi.
Kesadaran menurun, delirium, sebagian besar anak mempunyai lidah tifoid
yaitu di bagian tengah kotor dan bagian pinggir hiperemis, meteorismus,
hepatomegali lebih sering dijumpai daripada splenomegali. Kadang-kadang
terdengar ronki pada pemeriksaan paru.
PEMERIKSAAN PENUNJANG
Darah tepi perifer: Anemia, pada umumnya terjadi karena supresi sumsum
tulang, defisiensi Fe, atau perdarahan usus.
Leucopenia, namun jarang kurang dari 3000/ul
Trombositopenia, terutama pada demam tifoid berat
Limfositosis relatif
PEMERIKSAAN SEROLOGI
Serologi Widal :
o kenaikan titer S.typhi titer O 1:200 atau kenaikan 4 kali titer fase akut
ke fase konvalesens kadar IgM dan IgG
o kadar IgM dan IgG (Typhi-dot)
PEMERIKSAAN BIAKAN Salmonella
Biakan darah terutama pada minggu 1-2 dari perjalanan penyakit
Biakan sumsum tulang masih positif sampai minggu ke-4
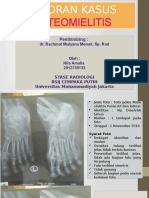
PEMERIKSAAN RADIOLOGIK
Foto toraks, apabila diduga terjadi komplikasi pneumonia
Foto abdomen, apabila diduga terjadi komplikasi intraintestinal seperti
perforasi usus atau perdarahan saluran cerna
Pada perforasi usus tampak :
o Distribusi udara tidak merata
o Airfluid level
o Bayangan radiolusen didaerah hepar
o Udara bebas pada abdomen
ALUR DIAGNOSIS DEMAM BERDARAH DENGUE
ANAMNESIS
Demam merupakan tanda utama, terjadi mendadak tinggi, selama 2-7 hari
Disertai lesu, tidak mau makan, dan muntah
Pada anak besar dapat mengeluh nyeri kepala, nyeri otot, dan nyeri perut
Diare kadang-kadang dapat ditemukan
Perdarahan paling sering dijumpai adalah perdarahan kulit dan mimisan
PEMERIKSAAN FISIS
Gejala klinis DBD diawali dengan demam mendadak tinggi, facial flush,
muntah, nyeri kepala, nyeri otot dan sendi, nyeri tenggorok dengan faring
hiperemis, nyeri di bawah lengkung iga kanan. Gejala penyerta tersebut lebih
mencolok pada DD daripada DBD
Sedangkan hepatomegali dan kelainan fungsi hati lebih sering ditemukan
pada DBD
Perbedaan antara DD dan DBD adalah pada DBD terjadi peningkatan
permeabilitas kapiler sehingga menyebabkan perembesan plasma,
hipovolemia, dan syok.
Perembesan plasma mengakibatkan ekstravasasi cairan ke dalam rongga
pleura dan rongga peritoneal selama 24-48 jam
Fase kritis sekitar hari ke-3 hingga ke-5 perjalanan penyakit. Pada saat ini
suhu yang dapat merupakan awal penyembuhan pada infeksi ringan namun
pada DBD berat merupakan tanda awal syok.
Perdarahan dapat berupa petekie, epistaksis, melena, ataupun hematuria
Tanda-tanda syok :
o Anak gelisah, terjadi penurunan kesadaran, sianosis
o Nafas cepat, nadi teraba lemah kadang-kadang tidak teraba
o Tekanan darah turun, tekanan nadi < 10 mmHg
o Akral dingin, capillary refill menurun
o Diuresis menurun sampai anuria
Apabila syok tidak dapat segera diatasi, akan terjadi komplikasi berupa
asidosis metabolic dan perdarahan hebat.
PEMRIKSAAN PENUNJANG
LABORATORIUM
Darah perifer, kadar hemoglobin, leukosit dan hitung jenis, hematokrit,
trombosit. Pada apusan darah perifer juga dapat dinilai limfosit plasma biru,
peningkatan 15% menunjang diagnosis DBD
Uji serologis, uji hemaglutinasi inhibisi dilakukan saat fase akut atau fase
konvalesens
o Infeksi primer : serum akut < 1: 20, serum konvalesens naik 4x atau
namun tidah melebihi 1:1280
o Infeksi sekunder, serum akut < 1:20 konvalesens 1:2560; atau serum
akut 1:20, konvalesens naik 4x atau lebih
o Persangkaan infeksi sekunder yang baru terjadi (presumptive
secondary infection): serum akut < 1:1280, serum konvalesens dapat
lebih besar atau sama.
Pemeriksaan radiologis (urutan pemeriksaan sesuai indikasi klinis)
o Pemeriksaan foto dada, dilakukan atas indikasi:
1. Dalam keadaan klinis ragu-ragu, namun perlu diingat bahwa
terdapat kelainan radiologis pada perembesan plasma 20-40%
2. Pemantauan klinis, sebagai pedoman pemberian cairan
o Kelainan radiologi, dilatasi pembuluh darah paru terutama hilus
kanan, hemitoraks kanan lebih radio opak dibandingkan kiri dan efusi
pleura.
o USG : Efusi pleura, ascites, kelainan (penebalan) dinding vesica felea
dan vesica urinaria
ALUR DIAGNOSIS MALARIA
ANAMNESIS
Keluhan utama pada malaria adalah demam, menggigil, berkeringat dan dapat disertai
sakit kepala, mual, muntah, diare dan nyeri otot atau pegal-pegal. Pada anamnesis
juga perlu ditanyakan:
1. riwayat berkunjung ke daerah endemik malaria;
2. riwayat tinggal di daerah endemik malaria;
3. riwayat sakit malaria/riwayat demam;
4. riwayat minum obat malaria satu bulan terakhir;
5. riwayat mendapat transfusi darah
PEMERIKSAAN FISIS
1. Demam (>37,5 C aksila)
2. Konjungtiva atau telapak tangan pucat
3. Pembesaran limpa (splenomegali)
4. Pembesaran hati (hepatomegali)
5.Manifestasi malaria berat dapat berupa penurunan kesadaran, demam tinggi,
konjungtiva pucat, telapak tangan pucat, dan ikterik, oliguria, urin berwarna coklat
kehitaman (Black Water Fever), kejang dan sangat lemah
Keterangan : penderita malaria berat harus segera dirujuk ke fasilitas pelayanan
kesehatan yang memiliki sarana dan prasarana yang lebih lengkap untuk mendapatkan
perawatan yang lebih lanjut.
PEMERIKSAAN PENUNJANG
Untuk mendapatkan kepastian diagnosis malaria harus dilakukan pemeriksaan sediaan
darah. Pemeriksaan tersebut dapat dilakukan melalui cara berikut.
1. Pemeriksaan dengan mikroskop
Pemeriksaan dengan mikroskop merupakan gold standard (standar baku) untuk
diagnosis pasti malaria. Pemeriksaan mikroskop dilakukan dengan membuat sediaan
darah tebal dan tipis. Pemeriksaan sediaan darah (SD) tebal dan tipis di rumah
sakit/Puskesmas/lapangan untuk menentukan:
a) Ada tidaknya parasit malaria (positif atau negatif);
b) Spesies dan stadium Plasmodium;
c) Kepadatan parasit:
1) Semi Kuantitatif
(-) = negatif (tidak ditemukan parasit dalam 100 LPB/lapangan pandang besar)
(+) = positif 1 (ditemukan 1 10 parasit dalam 100 LPB)
(++) = positif 2 (ditemukan 11 100 parasit dalam 100 LPB)
(+++) = positif 3 (ditemukan 1 10 parasit dalam 1 LPB)
(++++) = positif 4 (ditemukan >10 parasit dalam 1 LPB)
Adanya korelasi antara kepadatan parasit dengan mortalitas yaitu:
- Kepadatan parasit < 100.000 /ul, maka mortalitas < 1 %
- Kepadatan parasit > 100.000/ul, maka mortalitas > 1 %
- Kepadatan parasit > 500.000/ul, maka mortalitas > 50 %
2) Kuantitatif
Jumlah parasit dihitung per mikro liter darah pada sediaan darah tebal
(leukosit) atau sediaan darah tipis (eritrosit).
Contoh :
Jika dijumpai 1500 parasit per 200 lekosit, sedangkan jumlah lekosit 8.000/uL
maka hitung parasit = 8.000/200 X 1500 parasit = 60.000 parasit/uL.
Jika dijumpai 50 parasit per 1000 eritrosit = 5%. Jika jumlah
eritrosit 4.500.000/uL maka hitung parasit = 4.500.000/1000 X 50
= 225.000 parasit/uL.
2. Pemeriksaan dengan tes diagnostik cepat (Rapid Diagnostic Test/RDT)
Mekanisme kerja tes ini berdasarkan deteksi antigen parasit malaria, dengan
menggunakan metoda imunokromatografi. Tes ini digunakan pada unit gawat darurat,
pada saat terjadi KLB, dan di daerah terpencil yang tidak tersedia fasilitas
laboratorium mikroskopis. Hal yang penting yang perlu diperhatikan adalah sebelum
RDT dipakai agar terlebih dahulu membaca cara penggunaannya pada etiket yang
tersedia dalam kemasan RDT untuk menjamin akurasi hasil pemeriksaan. Saat ini
yang digunakan oleh Program Pengendalian Malaria adalah yang dapat
mengidentifikasi P. falcifarum dan non P. Falcifarum.
3.Pemeriksaan dengan Polymerase Chain Reaction (PCR) dan Sequensing DNA
Pemeriksaan ini dapat dilakukan pada fasilitas yang tersedia. Pemeriksaan ini penting
untuk membedakan antara re-infeksi dan rekrudensi pada P. falcifarum. Selain itu
dapat digunakan untuk identifikasi spesies Plasmodium yang jumlah parasitnya
rendah atau di bawah batas ambang mikroskopis. Pemeriksaan dengan menggunakan
PCR juga sangat penting dalam eliminasi malaria karena dapat membedakan antara
parasit impor atau indigenous.
4. Selain pemeriksaan di atas, pada malaria berat pemeriksaan penunjang yang perlu
dilakukan adalah:
a. pengukuran hemoglobin dan hematokrit;
b. penghitungan jumlah leukosit dan trombosit;
c. kimia darah lain (gula darah, serum bilirubin, SGOT dan SGPT, alkali fosfatase,
albumin/globulin, ureum, kreatinin, natrium dan kalium, analisis gas darah); dan
d. urinalisis
ALUR DIAGNOSIS RUBELLA
ANAMNESIS
Diawali dengan gejala-gejala utama yang ringan, ruam serupa dengan campak
(rubeola) ringan atau demam scarlet
Demam ringan selama ruam menetap selama 1-3 hari
Gatal ringan
Pembengkakan kelenjar leher
Anoreksia, nyeri kepala, malaise, dan pilek
Mata merah
Sakit tenggorok
Pada wanita yang lebih tua dan wanita dewasa, poliartritis dapat terjadi dengan
artralgia, pembengkakan, dan nyeri.
PEMERIKSAAN FISIS
Ruam-berwarna merah terang atau pucat pada hari pertama atau kedua,
menyebar dengan cepat dari wajah ke seluruh tubuh, dan menghilang dengan
cepat pula.
Limfadenopati post aurikuler, oksipital dan servikal posterior
Mukosa faring dan konjugtiva sedikit meradang
Limpa sering membesar
Pemeriksaan darah tepi jumlah sel darah putih normal atau sedikit menurun
PEMERIKSAAN PENUNJANG
Isolasi virus dari berbagai jaringan dan uji serologis: antibody hemaglutinasiinhibisi, aglutinasi lateks, immunoassay enzim, immunoassay flouresen
Tes IgM spesifik Rubella
NAMA: Hila Amalia Mantika
NIM: 2012730132
DAFTAR PUSTAKA
Ilmu Kesehatan Anak Nelson Volume 2. Behrman Klirgman Arvin. EGC.
Halaman 1072-1073
idai.or.id
Anda mungkin juga menyukai
- Tinjauan Pustaka-Herpes ZosterDokumen30 halamanTinjauan Pustaka-Herpes ZosterHila AmaliaBelum ada peringkat
- LAPKAS OsteomielitisDokumen13 halamanLAPKAS OsteomielitisHila AmaliaBelum ada peringkat
- Slide BlsDokumen87 halamanSlide BlsHila AmaliaBelum ada peringkat
- Gout ArthritisDokumen15 halamanGout ArthritisHila AmaliaBelum ada peringkat
- Journal Reading NeuropsikiatriDokumen8 halamanJournal Reading NeuropsikiatriHila AmaliaBelum ada peringkat
- LAPKAS IrfaDokumen13 halamanLAPKAS IrfaHila AmaliaBelum ada peringkat
- Tutorial Guillain BarreDokumen23 halamanTutorial Guillain BarreHila AmaliaBelum ada peringkat
- Ekspertise Radiologi IiiDokumen3 halamanEkspertise Radiologi IiiHila AmaliaBelum ada peringkat
- Referat Epilepsi BasoriDokumen30 halamanReferat Epilepsi BasoriBasory Ok OkBelum ada peringkat
- Laporan Kasus Suspek DislipidemiaDokumen6 halamanLaporan Kasus Suspek DislipidemiaHila AmaliaBelum ada peringkat
- Kejang Non EpilepsiDokumen5 halamanKejang Non EpilepsiHila AmaliaBelum ada peringkat