Laporan Osteomielitis
Diunggah oleh
HeraDeskripsi Asli:
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Laporan Osteomielitis
Diunggah oleh
HeraHak Cipta:
Format Tersedia
LAPORAN PENDAHULUAN DENGAN DIAGNOSA MEDIS
OSTEOMYELITIS
I. KONSEP MEDIS
A. Definisi
Osteomielitis adalah infeksi tulang. Infeksi tulang lebih sulit disembuhkan dari pada
infeksi jaringan lunak karena terbatasnya asupan darah, respon jaringan terhadap inflamasi,
tingginya tekanan jaringan dan pembentukan involukrum (pembentukan tulang baru di
sekeliling jaringan tulang mati). Osteomielitis dapat menjadi masalah kronis yang akan
mempengaruhi kualitas hidup atau mengakibatkan kehilangan ekstremitas (Smeltzer, Suzanne
C, 2002).
Osteomielitis adalah infeksi pada tulang dan sumsum tulang yang dapat disebabkan oleh
bakteri, virus atau proses spesifik (Mansjoer, 2000). Osteomielitis adalah infeksi akut tulang
yang dapat terjadi karena penyebaran infeksi dari darah (osteomielitis hematogen) atau yang
lebih sering, setelah kontaminasi fraktur terbuka atau reduksi (osteomielitis eksogen)
(Corwin, 2001).
Osteomielitis adalah infeksi pada tulang dan medula tulang baik karena infekasi
piogenik atau nonpiogenik. Infeksi ini dapat bersifat akut atau kronik. Pada anak-anak infeksi
ini dapat terjadi sebagai komplikasi dari infeksi pada temapat lain seperti infeksi faring,
telinga, dan kulit ( Nanda, 2015)
B. Etiologi
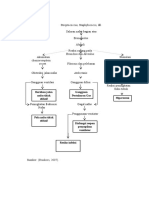
Osteomielitis disebabkan karena adanya infeksi yang disebabkan oleh penyebaran hematogen
( melalui darah ) biasanya terjadi pada tempat dimana terdapat trauma atau dimana terdapat
resistensi rendah.
Adapun penyebab osteomielitis ini adalah:
1. Bakteri.
Menurut Joyce & Hawks (2005), penyebab osteomyelitis adalah Staphylococcus
aureus(70%-80%), selain itu juga bisa disebabkan oleh Escherichia coli, Pseudomonas,
Klebsiella, Salmonella, dan Proteus.
2. Virus, jamur, mikroorganisme lain (Smeltzer, Suzanne C, 2002).
Osteomyelitis juga bisa terjadi melalui 3 cara yaitu:
1. Aliran darah
Infeksi bisa disebabkan oleh penyebaran hematogen (melalui darah) dari fokus infeksi di
tempat lain (misalnya tonsil yang terinfeksi, lepuh, gigi terinfeksi). Aliran darah bisa
membawa suatu infeksi dari bagian tubuh yang lain ke tulang.
Pada anak-anak, infeksi biasanya terjadi di ujung tulang tungkai dan lengan. Sedangkan
pada orang dewasa biasanya terjadi pada tulang belakang dan panggul. Osteomyelitis
akibat penyebaran hematogen biasanya terjadi ditempat di mana terdapat trauma.
2. Penyebaran langsung
Organisme bisa memasuki tulang secara langsung melalui fraktur terbuka, cedera traumatik
seperti luka tembak, selama pembedahan tulang atau dari benda yang tercemar yang
menembus tulang.
3. Infeksi dari jaringan lunak di dekatnya
Osteomyelitis dapat berhubungan dengan penyebaran infeksi jaringan lunak Infeksi pada
jaringan lunak di sekitar tulang bisa menyebar ke tulang setelah beberapa hari atau minggu.
Infeksi jaringan lunak bisa timbul di daerah yang mengalami kerusakan karena cedera,
terapi penyinaran atau kanker, atau ulkus di kulit yang disebabkan oleh jeleknya pasokan
darah (misalnya ulkus dekubitus yang terinfeksi).
Osteomyelitis dapat timbul akut atau kronik. Bentuk akut dicirikan dengan adanya awitan
demam sistemik maupun manifestasi lokal yang berjalan dengan cepat. Osteomyelitis kronik
adalah akibat dari osteomielitis akut yang tidak ditangani dengan baik. Osteomyelitis kronis
akan mempengaruhi kualitas hidup atau mengakibatkan kehilangan ekstremitas. Luka tusuk
pada jaringan lunak atau tulang akibat gigitan hewan, manusia atau penyuntikan
intramuskular dapat menyebabkan osteomyelitis eksogen. Osteomyelitis akut biasanya
disebabkan oleh bakteri, maupun virus, jamur, dan mikroorganisme lain.
Pasien yang beresiko tinggi mengalami osteomielitis adalah mereka yang nutrisinya buruk,
lansia, kegemukan, atau penderita diabetes mellitus. Selain itu, pasien yang menderita artritis
rheumatoid, telah di rawat lama di rumah sakit, menjalani pembedahan ortopedi, mengalami
infeksi luka mengeluarkan pus, juga beresiko mengalami osteomyelitis.
C. Klasifikasi Osteomielitis
Osteomielitis menurut penyebarannya terbagi menjadi 2 yaitu ;
1. Osteomyelitis primer penyebarannya secara hematogen dimana mikroorganisme berasal
dari fokus ditempat lain dan beredar melalui sirkulasi darah.
2. Osteomyelitis Sekunder terjadi akibat penyebaran kuman dari sekitarnya akibat dari bisul,
luka, fraktur, dan sebagainya (Mansjoer, 2000).
D. Manifestasi Klinis
1. Osteomyelitis akut
a. Infeksi dibawa oleh darah
Biasanya awitannya mendadak.
Sering terjadi dengan manifestasi klinis septikemia (mis. Menggigil, demam tinggi,
denyut nadi cepat dan malaise umum).
b. Infeksi menyebar dari rongga sumsum ke korteks tulang : bagian yang terinfeksi
menjadi nyeri, bengkak dan sangat nyeri tekan.
c. Infeksi terjadi akibat penyebaran dari infeksi di sekitarnya atau kontaminasi langsung
Daerah infeksi membengkak, hangat, nyeri dan nyeri tekan.
Sering ada riwayat infeksi sebelumnya atau ada luka
Lab = anemia, leukositosis
2. Osteomyelitis kronik
Ditandai dengan pus yang selalu mengalir keluar dari sinus atau mengalami periode
berulang nyeri, inflamasi, pembengkakan
Lab = LED meningkat
E. Patofisiologi
Staphylococcus aureus merupakan penyebab 70% sampai 80% infeksi tulang. Organisme
patogenik lainnya yang sering dijumpai pada Osteomielitis meliputi : Proteus, Pseudomonas,
dan Escerichia Coli. Terdapat peningkatan insiden infeksi resistensi penisilin, nosokomial,
gram negative dan anaerobik.
Awitan Osteomielitis stelah pembedahan ortopedi dapat terjadi dalam 3 bulan pertama
(akut fulminan stadium 1) dan sering berhubungan dengan penumpukan hematoma atau
infeksi superficial. Infeksi awitan lambat (stadium 2) terjadi antara 4 sampai 24 bulan setelah
pembedahan. Osteomielitis awitan lama (stadium 3) biasanya akibat penyebaran hematogen
dan terjadi 2 tahun atau lebih setelah pembedahan.
Respon terhadap infeksi adalah salah satu dari inflamasi, peningkatan vaskularisasi, dan
edema. Setelah 2 atau 3 hari, trombisis pada pembuluh darah terjadi pada tempat tersebut,
mengakibatkan iskemia dan nefrosis tulang sehubungan dengan penigkatan tekanan jaringan
dan medula. Infeksi kemudian berkembang ke kavitas medularis dan ke bawah periosteum
dan dapat menyebar ke jaringan lunak atau sendi di sekitarnya. Kecuali bila proses infeksi
dapat dikontrol awal, kemudian akan membentuk abses tulang.
Pada perjalanan alamiahnya, abses dapat keluar spontan namun yang lebih sering harus
dilakukan insisi dan drainase oleh ahli bedah. Abses yang terbentuk dalam dindingnya
terbentuk daerah jaringan mati (sequestrum) tidak mudah mencair dan mengalir keluar.
Rongga tidak dapat mengempis dan menyembuh, seperti yang terjadi pada jaringan lunak.
Terjadi pertumbuhan tulang baru (involukrum) dan mengelilingi sequestrum. Jadi meskipun
tampak terjadi proses penyembuhan, namun sequestrum infeksius kronis yang ada tetap
rentan mengeluarkan abses kambuhan sepanjang hidup pasien.
F. Pemeriksaan Penunjang
1. Pemeriksaan darah : sel darah putih meningkat sampai 30.000 gr/dl disertai peningkatan
laju endapan darah.
2. Pemeriksaan titer antibodianti staphylococcus : pemeriksaan kultur darah untuk
menentukan bakteri (50% positif) dan diikuti dengan uji sensitivitas.
3. Pemeriksaan feses : pemeriksaan feses untuk kultur dilakukan apabila terdapat kecurigaan :
infeksi oleh bakteri Salmonella.
4. Pemeriksaan Biopsi tulang.
5. Pemeriksaan ultra sound : pemeriksaan ini dapat memperlihatkan adanya efusi pada sendi.
6. Pemeriksaan radiologis : pemeriksaan photo polos dalam 10 hari pertama tidak ditemukan
kelainan radiologik, setelah dua minggu akan terlihat berupa refraksi tulang yang bersifat
difus.
G. Penatalaksanaan
1. Daerah yang terkena harus diimobilisasi untuk mengurangi ketidaknyamanan dan
mencegah terjadinya fraktur. Dapat dilakukan rendaman salin hangat selama 20 menit
beberapa kali per hari untuk meningkatkan aliran darah.
2. Sasaran awal terapi adalah mengontrol dan menghentikan proses infeksi. Kultur darah,
swab dan kultur abses dilakukan untuk mengidentifikasi organisme dan memilih
antibiotika yang terbaik. Kadang, infeksi disebabkan oleh lebih dari satu pathogen. Begitu
spesimen kultur diperoleh dimulai terapi antibiotika intravena, dengan asumsi bahwa
dengan infeksi staphylococcus yang peka terhadap peningkatan semi sintetik atau
sefalosporin. Tujuannya adalah mengontrol infeksi sebelum aliran darah ke daerah tersebut
menurun akibat terjadinya trombosis. Pemberian dosis antibiotika terus menerus sesuai
waktu sangat penting untuk mencapai kadar antibiotika dalam darah yang terus-menerus
tinggi. Antibiotika yang paling sensitif terhadap organisme penyebab yang diberikan bila
telah diketahui biakan dan sensitivitasnya. Bila infeksi tampak telah terkontrol antibiotika
dapat diberikan per oral dan dilanjutkan sampai 3 bulan. Untuk meningkatkan absorpsi
antibiotika oral, jangan diminum bersama makanan.
3. Bila pasien tidak menunjukkan respons terhadap terapi antibioka, tulang yang terkena
harus dilakukan pembedahan, jaringan purulen dan nekrotik diangkat dan daerah itu
diirigasi secara langsung dengan larutan salin fisiologis steril. Terapi antibiotika
dilanjutkan.
4. Pada osteomielitis kronik, antibiotika merupakan ajuvan terhadap debridemen bedah.
Dilakukan sequestrektomi (pangangkatan involukrum secukupnya supaya ahli bedah dapat
mengangkat sequestrum). Kadang harus dilakukan pengangkatan tulang untuk
menjalankan rongga yang dalam menjadi cekungan yang dangkal (saucerization). Semua
tulang dan kartilago yang terinfeksi dan mati diangkat supaya dapat terjadi penyembuhan
yang permanen.
5. Luka dapat ditutup rapat untuk menutup rongga mati (dead space) atau dipasang tampon
agar dapat diisi oleh jaringan grunulasi atau dilakukan grafting dikemudian hari. Dapat
dipasang drainase berpenghisap untuk mengontrol hematoma dan membuang debris.
Dapat diberikan irigasi larutan salin normal selama 7 sampai 8 hari. Dapat terjadi infeksi
samping dangan pemberian irigasi ini.
6. Rongga yang didebridemen dapat diisi dengan grafit tulang kanselus untuk merangsang
penyembuhan. Pada defek yang sangat besar, rongga dapat diisi dengan transfer tulang
berpembuluh darah atau flap otot (dimana suatu otot diambil dari jaringan sekitarnya
namun dengan pembuluh darah yang utuh). Teknik bedah mikro ini akan meningkatkan
asupan darah, perbaikan asupan darah kemudian akan memungkinkan penyembuhan tulang
dan eradikasi infeksi. Prosedur bedah ini dapat dilakukan secara bertahap untuk
menyakinkan penyembuhan. Debridemen bedah dapat melemahkan tulang, yang kemudian
memerlukan stabilisasi atau penyokong dengan fiksasi interna atau alat penyokong
eksterna untuk mencegah terjadinya patah tulang (Smeltzer, Suzanne C, 2002).
H. Pencegahan
1. Pencegahan Osteomielitis adalah sasaran utamanya. Penanganan infeksi fokal dapat
menurunkan angka penyebaran hematogen. Penanganan infeksi jaringan lunak dapat
mengontrol erosi tulang.
2. Antibiotika profilaksis, diberikan untuk mencapai kadar jaringan yang memadai saat
pembedahan dan Selama 24 sampai 48 jam setelah operasi akan sangat membantu. Teknik
perawatan luka pascaoperasi aseptic akan menurunkan insiden infeksi superficial dan
potensial terjadinya osteomielitis
3. Makan makanan bergizi sehingga dapat meningkatkan daya tahan tubuh, olahraga secara
teratur, dan istrahat yang cukup
II. ASUHAN KEPERAWATAN
A. Pengkajian
1. Riwayat keperawatan
Identifikasi awitan gejala akut : nyeri akut, pembangkakan, eritema, demam atau
keluarnya pus dari sinus disertai nyeri, pembengkakan dan demam.
Kaji faktor resiko : Lansia, DM, terapi kortikosteroid jangka panjang, cedera, infeksi
dan riwayat bedah ortopedi sebelumnya.
Hal-hal yang dikaji meliputi umur, pernah tidaknya trauma, luka terbuka, tindakan
operasi khususnya operasi tulang, dan terapi radiasi. Faktor-faktor tersebut adalah
sumber potensial terjadinya infeksi.
2. Pemeriksaan fisik
Area sekitar tulang yang terinfeksi menjadi bengkak dan terasa lembek bila dipalpasi.
Bisa juga terdapat eritema atau kemerahan dan panas. Efek sistemik menunjukkan
adanya demam biasanya diatas 380 c, takhikardi, irritable, lemah, bengkak, nyeri,
maupun eritema.
3. Riwayat psikososial
Pasien seringkali merasa ketakutan, khawatir infeksinya tidak dapat sembuh, takut
diamputasi. Biasanya pasien dirawat lama di rumah sakit sehingga perawat perlu
mengkaji perubahan-perubahan kehidupan khususnya hubungannya dengan keluarga,
pekerjaan atau sekolah.
4. Pemeriksaan diagnostic
Hasil laboratorium menunjukkan adanya leukositosis dan laju endap darah meningkat.
50% pasien yang mengalami infeksi hematogen secara dini adanya osteomielitis maka
dilakukan scanning tulang. Selain itu dapat pula dengan biopsi tulang atau MRI.
B. Diagnosa Keperawatan
Diagnosa keperawatan yang mungkin muncul pada pasien dengan osteomielitis adalah :
1. Hipertermi berhubungan dengan proses penyakit ( inflamasi )
2. Nyeri berhubungan dengan agen injuri biologis (abses tulang)
3. Hambatan mobilisasi fisik berhubungan dengan nyeri
4. Kerusakan integritas kulit berhubungan dengan tirah baring lama
5. Gangguan citra tubuh berhubungan dengan proses penyakit ( deformitas dan push berbau)
6. Ancietas berhubungan dengan perubahan status kesehatan
7. Defisiensi pengetahuan berhubungan dengan kurang informasi
C. Intervensi Keperawatan
Diagnosa Keperawatan Tujuan/Kriteria Hasil Intervensi
Hipertermia Setelah dilakukan asuhan Fever Treatment
berhubungan dengan keperawatan, diharapkan suhu Monitor tanda vital
respon sistemik dari tubuh klien normal dengan Monitor laboratorium terutama wbc, hb
inflamasi kriteria hasil : dan hct
1. Tanda vital normal TD Monitor intake dan output
(systole 110-130mmHg, Kompres pada lipatan paha dan axila
diastole 70-90mmHg), Tingkatkan sirkulasi udara
HR(60-100x/menit), RR (16- Tingkatkan intake cairan dan nutrisi
24x/menit), suhu (36,5- Kolaborasi pemberian cairan intravena dan
37,50C) antipiretik
2. Tidak ada perubahan warna beritahu tentang penanganan emergency
kulit yang diperlukan
Nyeri akut Setelah dilakukan asuhan Manajemen Nyeri
berhubungan dengan keperawatan, diharapkan nyeri Kaji secara menyeluruh tentang nyeri,
agen injuri biologi klien berkurang dengan kriteria meliputi: lokasi, karakteristik, waktu
(distensi jaringan hasil: kejadian, lama, frekuensi, kualitas,
intestinal oleh 1. Klien mampu mengontrol intensitas/beratnya nyeri, dan faktor-
inflamasi) nyeri (tahu penyebab nyeri, faktor pencetus
mampu menggunakan tehnik Observasi isyarat-isyarat non verbal dari
nonfarmakologi untuk ketidaknyamanan
mengurangi nyeri, mencari Kaji pengalaman individu terhadap
bantuan) nyeri, keluarga dengan nyeri kronis
2. Melaporkan bahwa nyeri Ajarkan penggunaan teknik non-
berkurang dengan farmakologi, ex: relaksasi, guided
menggunakan manajemen imagery, terapi musik, distraksi, aplikasi
nyeri panas-dingin, massase)
3. TD (systole 110-130mmHg, Berikan dukungan terhadap klien dan
diastole 70-90mmHg), keluarga
HR(60-100x/menit), RR (16- Berikan informasi tentang nyeri, seperti:
24x/menit), suhu (36,5- penyebab, berapa lama terjadi, dan
37,50C) tindakan pencegahan
4. Klien tampak rileks mampu Evaluasi tentang keefektifan dari
tidur/istirahat
tindakan mengontrol nyeri yang telah
5. Mampu mengenali nyeri
digunakan
(skala, frekuensi, tanda
Pemberian Analgetik
nyeri)
Tentukan lokasi nyeri, karakteristik,
kualitas,dan keparahan sebelum
pengobatan
Kolaborasi pemberian analgetik
Libatkan klien dalam pemilhan
analgetik yang akan digunakan
Manajemen lingkungan : kenyamanan
Batasi pengunjung
Pantau hal-hal yang menyebabkan
ketidaknyamanan seperti pakaian
lembab, Perhatikan hygiene pasien
untuk menjaga kenyamanan
Atur posisi pasien yang membuat
nyaman, sediakan tempat tidur yang
nyaman dan bersih
Tentukan temperatur ruangan yang
paling nyaman dan lingkungan yang
tenang
Hambatan mobilisasi Setelah di lakukan tindakan Exercise terapi : ambulation
fisik berhubungan keperawatan mobilisasi klien Kaji kemampuan klien dalam mobilisasi
dengan nyeri membaik dengan criteria Monitor ttv sebelum dan sesuda
1. Klien meningkat dalam melakukan aktivitas
aktivitas fisik Kaji respon klien saat memuali aktivitas
2. Mengerti tujuan dan monitor lokasi dan kegelisahan atau
peningkatan mobilitas aktivitas untuk pengalihan nyeri
3. Menverbalisasikan perasaan
libatkan keluarga/pasien untuk
dalam peningkatan kekuatan
membantu pemulihan
4. Mempergunakan alat bantu
beri pakaian pasien yang tidak
untuk mobilasi
membatasi gerak
latih pasien dalam pemenuhan ADL
secara mandiri sesuai kemampuan
damping dan bantu pasien saat
mobilisasi
ajarkan bagaimana merubah posisi dan
berikan bantuan jika diperlukan
berikan alat bantu jika klien
memerlukan
kolaborasi dengan terapi fisik tentang
rencana ambulasi sesuai kebutuhan
Kerusakan integritas Kriteria Hasil Pressure Management
kulit berhubungan 1. Integritas kulit yangbaik Monitor kulit akan adanya kemerahan
dengan tirah baring bisa dipertahankan (sensasi, Monitor aktivitas dan mobilisasi pasien
lama elastisitas, temperatur, Monitor status nutrisi pasien
hidrasi, pigmentasi) Anjurkan pasien untuk menggunakan
2. Tidak ada luka/lesi pada kulit pakaian yang longgar
3. Perfusi jaringan baik Hindari kerutan padaa tempat tidur
4. Menunjukkan pemahaman
Jaga kebersihan kulit agar tetap bersih
dalam proses perbaikan kulit
dan kering
dan mencegah terjadinya Mobilisasi pasien (ubah posisi
cedera berulang
pasien) setiap dua jam sekali
5. Mampu melindungi kulit dan
Oleskan lotion atau minyak/baby oil
mempertahankan
pada derah yang tertekan
kelembaban kuli dan
Memandikan pasien dengan sabun dan
perawatan alami
air hangat
Gangguan citra tubuh Setelah dilakukan tindakan Body image enhancement
berhubungan dengan keperawatan, klien dapat kaji respon klien terhadap keadaan
proses penyakit menunjukan perubahan dengan diriya
( deformitas dan push kriteria : kaji respon nonverbal klien
berbau) 1. body image positif dorong klien mengungkapkan
2. mampu mendeskripksikan perasaannya
kemampuan personal jelaskan tentang pengobatan, perawatan,
3. mempertahankan interaksi kemajuan dan prognosis penyakit
sosial fasilitasi kontak dalam kelompok kecil
dengan individu lain
anjurkan klien utnuk selalu menemani
klien
Ancietas berhubungan Setelah dilakukan asuhan Anxiety Reduction
dengan prognosis keperawatan, diharapkan Kaji tingkat kecemasan
perencanaan operasi kecemasan klien berkurang Dengarkan dengan penuh perhatian
dengan kriteria hasil: Ciptakan hubungan saling percaya
1. mampu mengidentifikasi Evaluasi tingkat ansietas, catat verbal
dan mengungkapkan gejala dan non verbal pasien.
cemas Pahami prospektif klien terhadap stress
2. mampu mengindentifikasi, Jelaskan dan persiapkan untuk tindakan
mengungkapkan dan prosedur sebelum dilakukan
menunjukan teknik Anjurkan keluarga untuk menemani
mengontrol cemas disamping klien
3. postur tubuh, ekspresi wajah Bantu klien untuk mengenal situasi
menunjukan kecemasan yang menimbulkan kecemasan
berkurang Dorong klien untuk mengungkapkan
perasaan, persepsi dan ketakutan
Ajarkan teknik relaksasi
Berikan informasi tentang diagnosa,
prognosis dan tindakan
dampingi pasien untuk mengurangi
kecemasan dan meningkatkan
kenyamanan
beri dukungan spiritual
Kurang pengetahuan setelah diberikan penjelasan, Teaching: Disease Proses
tentang penyakit dan klien mengerti proses Kaji pengetahuan klien tentang
pengobatannya b.d. penyakitnya dan program penyakitnya
kurangnya sumber perawatan serta therapi yg Jelaskan tentang proses penyakit
informasi diberikan dgn kriteria hasil (tanda dan gejala), identifikasi
Pasien mampu: kemungkinan penyebab. Jelaskan
1. Menjelaskan kembali tentang kondisi tentang klien
penyakit, Jelaskan tentang program
2. Mengenal kebutuhan pengobatan dan alternatif pengobantan
perawatan dan pengobatan
Diskusikan perubahan gaya hidup
tanpa cemas
yang mungkin digunakan untuk
mencegah komplikasi
Diskusikan tentang terapi dan
pilihannya
Eksplorasi kemungkinan sumber
yang bisa digunakan/ mendukung
instruksikan kapan harus ke
pelayanan
Tanyakan kembali pengetahuan
klien tentang penyakit, prosedur
perawatan dan pengobatan
DAFTAR PUSTAKA
Corwin, Elizabeth J. 2001. Buku Saku Patofisiologi. Jakarta. EGC.
Helmi, Zairin Noor. 2012. Gangguan Muskuloskeletal. Jakarta. Salemba Medika
Nanda (2015), Diagnosis Keperawatan, Definisi Dan Klasication, 2015-2017. Edisi 10. Jakarta
EGC
___________, Aplikasi Asuhan Keperawatan Berdasrkan Diagnosa Medis. Jilid 3. Jogjakarta.
Medi Action.
Mansjoer, Arif. 2000. Kapita Selekta Kedokteran. Jakarta: Media Aesculapius.
Smeltzer, Suzanne C. 2002. Buku Ajar Keperawatan Medical-Bedah. Jakarta: EGC.
Anda mungkin juga menyukai
- Sap Kejang DemamDokumen11 halamanSap Kejang DemamHeraBelum ada peringkat
- Askep JiwaDokumen61 halamanAskep JiwaHeraBelum ada peringkat
- Home VisitDokumen15 halamanHome VisitHeraBelum ada peringkat
- LP Antenatal CareDokumen24 halamanLP Antenatal CareHera100% (2)
- LP Serotinus SCDokumen17 halamanLP Serotinus SCHeraBelum ada peringkat
- Pathway Partus NormalDokumen1 halamanPathway Partus NormalHera100% (1)
- Pathway Partus NormalDokumen1 halamanPathway Partus NormalHera100% (1)
- Patthw PneumoniaDokumen1 halamanPatthw PneumoniaHeraBelum ada peringkat