Bahan Sirijaj Skor Yang Mau Ditambah PDF
Diunggah oleh
GitaaJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bahan Sirijaj Skor Yang Mau Ditambah PDF
Diunggah oleh
GitaaHak Cipta:
Format Tersedia
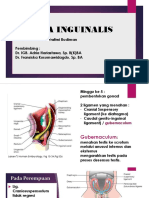
BAB II
TINJAUAN PUSTAKA
II.1. STROKE
II.1.1. Defenisi
Stroke adalah suatu episode disfungsi neurologi akut disebabkan oleh
iskemik atau perdarahan berlangsung 24 jam atau meninggal, tapi tidak
memiliki bukti yang cukup untuk diklasifikasikan (Sacco dkk, 2013).
Dimana iskemik adalah kurangnya aliran darah ke otak sehingga
mengganggu kebutuhan darah dan oksigen ke jaringan otak, sedangkan
haemoragik adalah keluarnya darah ke jaringan otak dan ekstravaskular di
dalam cranium (Sacco dkk, 2013).
Stroke haemoragik adalah disfungsi neurologis yang berkembang
dengan cepat yang disebabkan oleh perdarahan di parenkim otak atau
sistem ventrikel yang tidak disebabkan oleh trauma (Sacco dkk, 2013).
Stroke iskemik adalah tanda klinis disfungsi atau kerusakan jaringan
otak yang disebabkan kurangnya aliran darah ke otak sehingga mengganggu
kebutuhan darah dan oksigen di jaringan otak (Sjahrir, 2003).
17
Universitas Sumatera Utara
18
II.1.2. Epidemiologi
Stroke adalah salah satu sindrom neurologi yang merupakan ancaman
terbesar menimbulkan kecatatan dalam kehidupan manusia. Di Amerika
Serikat, stroke menempati urutan ketiga penyebab kematian setelah penyakit
jantung dan kangker (Misbach, 2009).
Insiden stroke di Amerika Serikat diperkirakan lebih dari 700.000 orang
per tahun, dimana 20% dari insiden tersebut akan meninggal pada tahun
pertama. Diperkirakan jumlah ini akan meningkat menjadi 1 juta per tahun
pada tahun 2050. Insiden global stroke secara internasional tidak diketahui
(Sacco dkk, 2013).
World Health Organization (WHO) memperkirakan insidensi stroke ini
akan meningkat dari 1,1 juta di tahun 2000 menjadi 1,5 juta jiwa pada tahun
2025, berdasarkan proyeksi populasi penduduk. Di Indonesia insiden stroke
sebesar 51,6/100.000 penduduk, dimana penderita laki-laki lebih banyak
daripada perempuan dan profil usia dibawah 41 tahun sebesar 11,8%, usia
45-64 tahun sebesar 54,2% dan usia lebih dari 65 tahun sebesar 33,5%
(Truelsen, 2006).
Secara umum, angka kematian stroke pada negara-negara Asia
kecuali Jepang dan Singapura lebih tinggi daripada di negara Barat, namun
ada baiknya menyebutkan bahwa Jepang memiliki mortalitas stroke yang
tertinggi di dunia pada tahun 1965. Hal ini cepat menurun 80 % selama
periode 1965-1990. Angka kematian stroke di Jepang mirip dengan yang di
Universitas Sumatera Utara
19
negara-negara Barat. Menariknya, tren kematian stroke di Cina dan Korea
Selatan sekarang menunjukkan karakteristik yang mirip dengan tren Jepang
yang diamati di masa lalu. Dimana negara-negara Asia Timur memiliki angka
kematian lebih tinggi pada stroke, tetapi kematian karena penyakit jantung
koroner lebih rendah dari negara-negara Barat. Negara-negara Asia lainnya
memiliki angka kematian yang lebih tinggi pada penyakit jantung koroner dan
stroke daripada negara-negara Asia Timur atau negara-negara Barat
( Sacco dkk, 2013).
Meskipun dapat mengenai semua usia, insiden stroke meningkat
dengan bertambahnya usia dan terjadi lebih banyak pada pria, dimana pada
tahun 2013 Rambe dkk. menyatakan bahwa usia rerata stroke adalah 59
tahun dengan rentan usia antara 20 tahun sampai dengan 95 tahun dan
jumlah subjek yang paling banyak ditemukan pada usia 40-59 tahun.
II.1.3. Klasifikasi Stroke
Dasar klasifikasi yang berbeda-beda diperlukan, sebab setiap jenis
stroke mempunyai cara pengobatan, pencegahan dan prognosa yang
berbeda, walaupun patogenesisnya sama (Misbach, 2009).
I. Berdasarkan patologi anatomi dan penyebabnya :
1. Stroke Iskemik
- Transient Ischemic Attack (TIA)
- Thrombosis serebri
- Emboli serebri
Universitas Sumatera Utara
20
2. Stroke Haemoragik
- Perdarahan intraserebral
- Perdarahan subarachnoid
II. Berdasarkan stadium / pertimbangan waktu
1. Transient Ischemic Attack (TIA)
2. Stroke in evolution
3. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah
1. Sistem Karotis
2. Sistem vetebrobasiler
IV. Klasifikasi Bamford untuk tipe infark yaitu
1. Partial Anterior Circulation Infarct (PACI)
2. Total Anterior Circulation Infarct (TACI)
3. Lacunar Infarct (LACI)
4. Posterior Circulation Infarct (POCI)
V. Klasifikasi stroke iskemik berdasarkan krteria kelompok peneliti
TOAST (Sjahrir, 2003)
a. Aterosklerosis Arteri Besar
Gejala klinik dan penemuan imejing otak yang signifikan
(>50%) stenosis atau oklusi arteri besar di otak atau cabang
arteri di korteks disebabkan oleh proses aterosklerosis.
Gambaran Computed Tomography Scan (CT-Scan) kepala
dan Magnetic Resonance imaging (MRI) menunjukkan
Universitas Sumatera Utara
21
adanya infrak di kortikal, serebellum, batang otak, atau
subkortikal yang berdiameter lebih dari 1,5 mm dan
potensinya berasal dari aterosklerosis arteri besar.
b. Kardioembolisme
Oklusi arteri disebabkan oleh embolus dari jantung. Sumber
embolus dari jantung terdiri dari :
1. Resiko tinggi
- Prostetik katub mekanik
- Mitral stenosis dengan atrial fibrilasi
- Fibrilasi atrial
- Atrial kiri / atrial appendage thrombus
- Sick sinus syndrome
- Miokard infark baru (< 4 minggu)
- Thrombus ventrikel kiri
- Kardiomiopati dilatasi
- Segmen ventricular kiri akinetik
- Infeksi endokarditis
2. Risiko sedang
- Prolaps katub mitral
- Kalsifikasi annulus mitral
- Mitral stenosis tanpa fibrilasi atrial
- Turbulensi atrial kiri
- Aneurisma septal atrial
Universitas Sumatera Utara
22
- Paten foramen ovale
- Atrial flutter
- Lone atrial fibrillation
- Katub kardiak bioprostetik
- Trombotik endokarditis non bacterial
- Gagal jantung kongestif
- Segmen ventrikuler kiri hipokinetik
- Miokard infark (> 4 minggu, < 6 bulan)
c. Oklusi Arteri Kecil
Sering disebut juga infark lakunar, dimana pasien harus
mempunyai satu gejala klinis sindrom lakunar dan tidak
mempunyai gejala gangguan disfungsi kortikal serebral.
Pasien biasanya mempunyai gambaran CT-Scan / MRI
kepala normal atau infark lakunar dengan diameter < 1,5
mm di daerah batang otak atau subkortikal.
d. Stroke Akibat dari Penyebab lain yang Menentukan
1. Non – Aterosklerosis Vaskulopati : Non inflamasi,
- Inflamasi non infeksi
- Infeksi
2. Kelainan Hematologi atau Koagulasi
e. Stroke akibat dari penyebab lain yang tidak dapat ditentukan
Universitas Sumatera Utara
23
II.1.4. Faktor Risiko Stroke
Faktor yang dapat menyebabkan penyakit stroke, dari berbagai studi
yang sudah dilakukan untuk mengetahui beberapa faktor risiko untuk
terjadinya stroke dapat diklasifikasikan berdasarkan kemungkinannya untuk
dimodifikasi atau tidak (nonmodifiable, modifiable, atau potentially modifiable)
dan bukti yang kuat (well documented atau less well documented) (Goldstein
dkk, 2006).
1. Non modifiable risk factors:
1. Usia
2. Jenis kelamin
3. Berat badan lahir rendah
4. Ras/etnis
5. Genetik
2. Modifiable risk factors:
1. Well-documented and modifiable risk factors
a. Hipertensi
b. merokok
c. Diabetes
Universitas Sumatera Utara
24
d. Atrial fibrilasi dan beberapa kondisi jantung tertentu
e. Dislipidemia
f. Stenosis arteri karotis
g. Sickle cell diseases
h. Terapi hormonal pasca menopause
i. Diet yang buruk
j. Inaktifitas fisik
k. Obesitas
3. Less well-documented and modifiable risk factors:
1. Sindroma metabolik 9. Hypercoagulability
2. Penyalahgunaan alcohol 10. Inflamasi
3. Penggunaan kontrasepsi ora 11. Infeksi
4. Sleep-disoerdered breathing
5. Nyeri kepala migren
6. Hiperhomosisteinemia
7. Peningkatan lipoprotein
8. Peningkatan lipoprotein-associated phospholipase
Universitas Sumatera Utara
25
II.1.5. Patofisiologi
Pada stroke iskemik, berkurangnya aliran darah ke otak menyebabkan
hipoksia daerah regional otak dan menimbulkan reaksi berantai yang berakhir
dengan kematian sel-sel otak dan unsur-unsur pendukungnya (Misbach,
2009).
Iskemik dapat dibagi lagi menjadi tiga mekanisme yang berbeda:
trombosis, emboli, dan penurunan perfusi sistemik (Caplan, 2009).
1. Trombosis
Trombosis mengacu pada obstruksi aliran darah karena proses oklusi
lokal dalam satu atau lebih pembuluh darah. Lumen pembuluh darah yang
menyempit atau tersumbat oleh perubahan dalam dinding pembuluh darah
disertai pembentukan bekuan. Jenis yang paling umum dari patologi vaskular
adalah aterosklerosis, di mana jaringan fibrous dan otot tumbuh terlalu cepat
pada subintima, dan materi lemak membentuk plak yang dapat mengganggu
pada lumen.Selanjutnya, platelet atau trombosit menempel ke celah-celah
plak dan membentuk yang berfungsi sebagai nodus untuk pengendapan
fibrin, trombin, dan clot (Caplan, 2009).
2. Emboli
Pada emboli, materi terbentuk di tempat lain dalam sistem vaskular
pada arteri dan memblok aliran darah. Penyumbatan bisa bersifat sementara
atau dapat bertahan selama berjam-jam atau berhari-hari sebelum berpindah
Universitas Sumatera Utara
26
ke area yang lebih distal. Berbeda dengan trombosis, blok emboli lumen tidak
disebabkan oleh proses lokal yang berasal pada arteri yang tersumbat.
Materi yang muncul proksimal, paling sering dari jantung, dari arteri utama
seperti aorta, karotis, dan arteri vertebralis, dan dari vena sistemik (Caplan,
2009).
3. Penurunan Perfusi sistemik
Dalam penurunan perfusi sistemik, berkurangnya aliran ke jaringan
otak disebabkan oleh tekanan perfusi sistemik yang rendah. Penyebab yang
paling umum adalah kegagalan pompa jantung (paling sering karena infark
miokard atau aritmia) dan hipotensi sistemik (karena kehilangan darah atau
hipovolemia). Dalam kasus tersebut, berkurangnya perfusi adalah lebih
umum daripada trombosis lokal atau emboli dan mempengaruhi otak secara
difus dan bilateral (Caplan, 2009).
Secara umum daerah regional otak yang iskemik terdiri dari bagian inti
(core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah ini
akan menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di luar
daerah core iskemik terdapat daerah penumbra iskemik. Sel sel otak dan
jaringan pendukungnya belum mati akan tetapi sangat berkurang fungsi –
fungsinya menyebabkan juga defisit neurologis. Tingkat iskemiknya makin ke
perifer makin ringan. Daerah penumbra iskemik, di luarnya dapat dikelilingi
oleh suatu daerah hiperemik akibat adanya aliran daerah kolateral (luxury
perfusion area). Daerah penumbra iskemik inilah yang menjadi sasaran terapi
Universitas Sumatera Utara
27
stroke iskemik akut supaya dapat direperfusi dan sel sel otak berfungsi
kembali. Reversibilitas tergantung pada faktor waktu dan jika tidak terjadi
reperfusi, daerah penumbra dapat berangsur angsur mengalami kematian.
(Misbach, 2009)
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara
bertahap yaitu: (Sjahrir, 2003)
Tahap 1:
a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energy
d. Terminal depolarisasi dan kegagalan homeostasis ion
Tahap 2:
a. Eksitoksisitas dan kegagalan homeostasis ion
b. Spreading depression
Tahap 3: Inflamasi
Tahap 4: Apoptosis
Perdarahan otak merupakan penyebab stroke kedua terbanyak
setelah infark otak, yaitu 20 – 30% dari semua stroke di Jepang dan Cina.
Sedangkan di Asia Tenggara (ASEAN), pada penelitian stroke oleh Misbach
(1997) menunjukkan stroke perdarahan 26%, terdiri dari lobus 10%,
ganglionik 9%, serebellar 1%, batang otak 2% dan subrakhnoid 4%.
(Misbach, 2009).
Universitas Sumatera Utara
28
Pecahnya pembuluh darah di otak dibedakan menurut anatominya
atas perdarahan intraserebral dan subarakhnoid. Sedangkan berdasarkan
penyebabnya, perdarahan intraserebral dibagi menjadi perdarahan
intraserebral primer dan sekunder (Misbach, 2009).
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di
dalam otak atau massa pada otak, sedangkan pada perdarahan subrakhnoid,
pembuluh yang pecah terdapat di ruang subarakhnoid, di sekitar sirkulus
arteriosus Willisi. Pecahnya pembuluh darah disebabkan oleh kerusakan
dinding arteri (arteriosklerosis) atau karena kelainan kongenital atau trauma
(Misbach, 2009).
II.2. Siriraj Stroke Score
Siriraj Stroke Score (SSS) sudah digunakan di negara Thailand,
Nigeria, Taiwan, dan Malaysia dalam menentukan stroke haemoragik atau
stroke iskemik (Poungvarin dkk, 1991).
Siriraj Stroke Score merupakan scoring stroke yang sederhana,
murah dan mudah yang dapat membedakan stroke haemoragik dengan
stroke iskemik. Pada Siriraj stroke score variable yang digunakan, terdiri dari
Tingkat kesadaran pasien, riwayat muntah setelah onset, riwayat nyeri kepala
2 jam setelah serangan dan atheroma marker (angina, claudicatio, dan
diabetes melitus) serta tekanan darah diastolic (Raghuram dkk, 2012).
1. Tingkat kesadaran terdiri dari : (Kolopo dkk, 2006)
Universitas Sumatera Utara
29
a) Sadar penuh ( Compos mentis) = 0
b) Mengantuk/lemah ( Apatis ) = 1
c) Tidak sadar ( Somnolen sampai dengan Sopor ) = 2
2. Riwayat muntah setelah onset :
a) Tidak dijumpai = 0
b) Dijumpai = 1
3. Nyeri kepala 2 jam setelah serangan :
a) Tidak ada = 0
b) Ada = 1
4. Atheroma marker (angina,claudicatio dan diabetes melitus)
a) Tidak dijumpai = 0
b) Dijumpai satu atau lebih dari atheroma marker = 1
5. Tekanan Darah Diastolik x 0,1
Siriraj stroke score dapat dihitung menggunakan rumus berikut ;
(2.5 x Tingkat kesadaran) + (2 x Muntah) + (2 x Nyeri kepala)
+ ( 0.1 x Tekanan darah diastolik ) – ( 3 x Atheroma markers )
– 12
Skor untuk Siriraj stroke score adalah: (Aboyomi dkk, 2002)
1. Stroke haemoragik jika skor : >+1
2. Stroke iskemik jika skor : < -1
Universitas Sumatera Utara
30
3. Skor antara > -1 sampai < +1 menunjukkan keraguan sehingga
pada kasus seperti ini diperlukan pemeriksaan head CT scan
untuk menegakan diagnosa stroke haemoragik dan stroke
iskemik.
II.3. Allen Stroke Score
Allen stroke score sering disebut juga Guy ̓s Hospital stroke score
yang mengunakan variable yang dijelaskan berikut: (Soman dkk, 2004)
1. Apoplectic onset :
- Penurunan kesadaran
- Sakit kepala dalam waktu dua jam
- Muntah
- Leher kaku
Skor 0 : tidak dijumpai
Skor + 21,9 : Dijumpai atau lebih
2. Tingkat kesadaran ( 24 jam setelah masuk ) :
Skor 0 : Sadar
Skor + 7,3 : Mengantuk
Skor + 14,6 : Tidak sadar
3. Respon Plantar :
Skor 0 : Keduanya Fleksor atau Ekstensor salah satu
Skor + 7,3 : Keduanya Ekstensor
Universitas Sumatera Utara
31
4. Tekanan darah diastolik ( 24 jam setelah masuk ) dikali 0,17
5. Ateroma marker (diabetes, angina, klaudikasio intermiten)
Skor 0 : Tidak dijumpai
Skor – 3,7 : Dijumpai satu atau lebih
6. Riwayat Hipertensi :
Skor 0 : Tidak dijumpai
Skor – 4,1 : Dijumpai
7. Riwayat serangan sebelumnya ( TIA atau stroke sebelumnya)
Skor 0 : Tidak dijumpai
Skor – 6,7 : Dijumpai riwayat TIA atau stroke sebelumnya
8. Penyakit jantung :
Skor O : Tidak dijumpai
Skor – 4,3 : Aorta atau murmur mitral
Skor – 4,3 : Gagal jantung
Skor – 4,3 : Kardiomiopati
Skor – 4,3 : Atrial fibrilasi
Skor – 4,3 : Kardiomegali
Skor – 4,3 : Infark miokard dalam 6 bulan
9. Constant : Skor – 12,6
Allen stroke score dihitung dengan rumus :
Allen Stroke Score =Apoplectic onset + Tingkat kesadaran +
Respon Plantar + (0,17 x Tekanan darah diastolik) – Atheroma
markers – Riwayat Hipertensi – Riwayat serangan
sebelumnya (TIA) – penyakit jantung – 12,6
Universitas Sumatera Utara
32
Skor untuk Allen stroke score adalah:
1. Stroke haemoragik jika skor > 24
2. Stroke iskemik jika skor <4
3. Skor antara 4 sampai 24 menunjukkan keraguan sehingga dianjurkan
pemeriksaan head CT scan untuk menegakan diagnosa.
Allen stroke score membutuhkan informasi yang dikumpulkan dalam
24 jam setelah masuk rumah sakit, pasien dianggap sepenuhnya sadar jika
memiliki skor Glasgow Coma Scale (GCS) lebih besar dari 13, mengantuk
jika mereka memiliki skor GCS 8 sampai dengan 13 dan dikatakan tidak
sadar apabila GCS lebih kecil dari dari 7 (Connor dkk, 2009).
II. 4. Besson stroke score
Dinegara yang besar dan maju stroke haemoragik dan stroke iskemik
dapat dengan mudah dibedakan, hal ini dikarenakan ada dijumpai
ketersedian CT-Scan yang merupakan pemeriksaaan yang paling akurat
untuk membedakan stroke, namun sangat berbanding terbalik dengan
negara-negara yang baru maju dan sedang berkembang yang masih
mengalami keterbatasan akses ketersediaan Head CT-Scan (Besson dkk,
1995).
Dibuat satu sistem penilaian yang baru untuk membedakan stroke
iskemik dan stroke haemoragik yang disebut dengan Besson stroke score,
yang mana skor ini sangat tepat dipergunakan untuk membedakan stroke
Universitas Sumatera Utara
33
sehingga sesegera mungkin dapat diberikan pilihan terapi yang tepat pada
penderita stroke (Goswani dkk, 2013).
Untuk menggatasi keterbatasan tersebut maka dimunculkanlah
Besson stroke score dengan rumus :
( 2 × Riwayat pemakaian alkohol ) + ( 1,5 × Respon plantar ) + ( 3 ×
Riwayat sakit kepala ) + ( 3 × Riwayat hipertensi ) - ( 5 × Riwayat
stroke sebelumnya ) - ( 2 × Penyakit arteri perifer ) - ( 1,5 × Riwayat
hiperlipidemia ) - ( 2,5 × Atrial fibrilasi ).
Pada pemeriksaan ini akan diberikan skor 1 apabila ditemukan
adanya riwayat stroke atau defisit neurologi sebelumnya, riwayat muntah,
riwayat sakit kepala, riwayat penyakit jantung, ditemukan adanya atrium
fibrilasi, riwayat arteri ferifer, riwayat hipertensi, riwayat diabetes mellitus,
riwayat hiperlipidemia, riwayat pemakaian alkohol setiap hari tanpa
memperhitungkan jumlah dan jenis alkohol yang di konsumsi setiap harinya
sedangkan nilai 0 bila tidak dijumpai atau tidak ditemukan adanya riwayat-
riwayat yang di atas. Pada pemeriksaan Elektrokardiogram (EKG) diberikan
skor 1 jika ditemukan adanya atrium fibrilasi, miokard infark, blok
atrioventrikular, hipertrofi ventrikel kiri dan skor 0 bila tidak ditemukan
kelainan pada pemeriksaan EKG (Besson dkk, 1995).
Dikembangkan suatu sistem penilaian untuk membedakan stroke
iskemik dan stroke haemoragik dengan mengikutkan beberapa variable
diantaranya riwayat hiperlipidemia, riwayat pemakaian alkhohol, respon
Universitas Sumatera Utara
34
plantar, atrial fibrilasi, variable yang dihitung dalam 24 jam pertama melihat
tingkat kesadaran, tekanan darah diastolik, selain itu, beberapa variabel
hanya dapat dihitung 24 jam setelah stroke, seperti tingkat kesadaran dan
tekanan darah diastolik. Pada pemeriksaan ini tingkat sensitivitas sebesar
81% untuk stroke haemoragik dan tingkat sensitivitas untuk stroke iskemik
sebesar 88% (Ayrton dkk, 2002).
Membedakan stroke iskemik dengan stroke haemoragik hanya
dengan pemeriksaan klinis dan skor stroke sangatlah tidak akurat, namun
salah satu skor stroke yang digunakan adalah Besson stroke score dimana
dari 200 pasien stroke yang dilakukan pemeriksaan maka dijumpai nilai
prediksi positif antara 93% sampai dengan 100% dengan nilai rata-rata 95%
untuk stroke iskemik. Dalam sistem penilaian ini ditemukan bahwa adanya
riwayat stroke sebelumnya, adanya penyakit arteri perifer, riwayat
hiperlipidemia, dan riwayat atrium fibrilasi biasanya mengarah ke diagnosis
stroke iskemik. Sebaliknya bila dijumpai adanya riwayat pemakaian alkohol,
adanya respon plantar, riwayat hipertensi, dan sakit kepala mengarah ke
diagnosis stroke haemoragik. Dari perhitungan diatas maka nilai skor < 1
merupakan stroke iskemik sedangkan nilai skor > 1 merupakan stroke
haemoragik (Besson dkk, 1995).
Secara klinis stroke sangat susah dibedakan, hal ini di akibatkan
keterbatasan adanya pemeriksaan Head CT-Scan, dari beberapa studi
menjelaskan bahwa kejadian yang tiba-tiba yang mengalami penurunan
Universitas Sumatera Utara
35
kesadaran sampai dengan koma, adanya riwayat sakit kepala yang berat,
dijumpai muntah menyembur, adanya iritasi atau perangsangan meningeal
hal ini biasa dijumpai pada stroke haemoragik. Sedangkan jika hanya
dijumpai adanya defisit neurologi baik berupa hemiparesis, afasia,
Homonymous hemianopsia dan yang lainnya dimana terjadi secara tiba-tiba
dengan disertai adanya faktor resiko stroke seperti hipertensi, atrium fibrilasi,
penyakit jantung, infark miokard, biasanya menggarah ke stroke iskemik
(Khan dan Rehman, 2005).
II. 5 Algoritma Stroke Gadjah Mada
Algoritma stroke Gadjah Mada (ASGM), suatu strategi klinik untuk
membedakan stroke perdarahan intraserebral dengan stroke iskemik akut
atau infark pada stroke fase akut. Pada Algoritma stroke Gadjah Mada,
mempunyai validitas eksternal yang tinggi sebagai suatu strategi klinik untuk
membedakan stroke perdarahan intraserebral dengan stroke iskemik akut
atau stroke infark (Lamsudin, 1997).
Algoritma Stroke Gadjah Mada merupakan suatu strategi klinik untuk
membedakan stroke perdarahan intraserebral dengan stroke iskemik pada
fase akut yang pada dasarnya bahwa Algoritma Stroke Gadjah Mada menilai
3 variabel (Lamsudin, 1997).
Ketiga variable yang dinilai adalah: Tingkat kesadaran, nyeri kepala dan
refleks babinski.
Universitas Sumatera Utara
36
Stroke fase akut Tingkat kesadaran,
nyeri kepala, reflex
babinski
PIS
2 atau 3 variabel (+) ya
k
tida
- Penurunan kesadaran (+)
- Nyeri kepala (-) PIS
ya
- Refleks babinski (-)
k
tida
- Penurunan kesadaran (-)
PIS
- Nyeri kepala (+) ya
- Refleks babinski (-)
tidak
k
tida
- Penurunan kesadaran (-) INFARK
- Nyeri kepala (-) ya
tidak
tidak
- Refleks babinski (+)
- Penurunan kesadaran (-)
ya INFARK
- Nyeri kepala (-)
- Refleks babinski (-)
Gambar 1. Algoritma Stroke Gadjah mada
- Perdarahan intraserebri jika :
1. Terdapat 2 atau 3 dari variable yang dinilai.
2. Penurunan kesadaran (+), nyeri kepala dan refleks babinski (-)
3. Penurunan kesadaran dan refleks babinski (-), nyeri kepala (+)
- Infark serebri jika :
1. Penurunan kesadaran dan nyeri kepala (-), refleks babinski (+)
2. Penurunan kesadaran, nyeri kepala dan refleks babinski (-)
Allen stroke score dan Siriraj stroke score dalam beberapa penelitian
mempunyai nilai evaluasi yang baik dalam membedakan diagnosis stroke
Universitas Sumatera Utara
37
haemoragik dan stroke iskemik, pada penilitian yang dilakukan oleh Nouira
dkk, menemukan bahwa Siriraj stroke Score dan Allen stroke score
merupakan alat yang valid dan berguna untuk memprediksi subtype stroke
secara klinis di karenakan oleh kendala biaya dan ketidaktersediaan alat
untuk melakukan Head CT-Scan (Nouira, 2008).
Abayomi dkk (2002) melakukan penelitian di rumah sakit di Bangkok
untuk mengevaluasi Siriraj stroke score, selanjutnya melakukan validasi
dirumah sakit di Afrika, dari sembilan puluh enam pasien memiliki catatan
klinis yang lengkap dan gambaran CT-Scan yang konsisten dengan stroke
ditemukan bahwa 52 pasien adalah infark serebri dan 44 pasien pendarahan
serebral, dari hasil penilitian ini dijelaskan bahwa Siriraj stroke score tidak
cukup sensitif untuk membedakan antara perdarahan serebral dan infark
serebri, dalam studi ini berpendapat bahwa head CT-Scan harus tetap
menjadi pilihan utama dalam membedakan stroke haemoragik dan stroke
iskemik pada stroke fase akut sebelum memberikan penatalaksaan pada
kasus stroke.
Sebuah studi menunjukkan bahwa sistem penilaian dengan klinis
tidak cukup aman dan akurat untuk membedakan jenis stroke, sehingga
pemberian antitrombotik harus dipertimbangkan. Dalam studi ini dijelaskan
skor stroke sangat bermamfaat dalam membedakan jenis stroke pada rumah
sakit yang tidak memiliki fasilitas CT-Scan dan dipergunakan untuk tujuan
akademis. Temuan ini menjelaskan bahwa pemeriksaan dengan CT-Scan
Universitas Sumatera Utara
38
seharusnya dilakukan untuk pasien-pasien stroke karena pemeriksaan ini
merupakan pemeriksaan yang paling akurat dalam membedakan stroke
iskemik dan stroke haemoragik. Pendekatan diagnostik yang dilakukan
dengan sistematis dengan menggunakan skor stroke dapat digunakan
sebagai panduan untuk dokter yang merawat stroke pada rumah sakit yang
tidak memiliki fasilitas CT-Scan. Dari studi dijelaskan bahwa penilaian yang
dilakukan ini menunjukan bahwa penilaian klinis saja tidak cukup dan kita
harus melakukan pemeriksaan CT-Scan (Khan dan Rehman, 2005).
Dengan keterbatasan CT-Scan, pada negara-negara yang sedang
berkembang maka biasa digunakan skor stroke dalam membedakan stroke
iskemik dengan stroke haemoragik dengan dengan memakai sistem
penilaian seperti Allen stroke score ( Guy Hospital score ), Siriraj Stroke
score dan Besson stroke score. Siriraj stroke Score memiliki tingkat akurasi
yang hampir sama dengan Allen stroke score, karena memiliki variable yang
sederhana sehingga lebih mudah untuk mempergunakannya. Namun skor ini
sangat penting untuk di validasi dimana Allen stroke score (Guy Hospital
score) divalidasi dengan mengambil data dari Oxfordshire community stroke
projecct (OCSP) dan di Rumah Sakit Nasional di London, sedangkan skor
Besson stroke score divalidasi di Rumah Sakit Universitas Grenoble Prancis
sedangkan Siriraj Stroke Score telah dievaluasi di rumah sakit Siriraj
Bangkok Thailand (Kehinde dkk, 2015).
Universitas Sumatera Utara
39
II. 5. Kerangka Teori
STROKE AKUT
Singh dkk, (2001) menjelaskan tingkat Kolopo dkk, (2006) menjelaskan
Sensitifitas : 93,7%, spesifisitas 76,6%, NDP : bahwa nilai duga positif SSS
81,2%, NDN : 92% untuk SI dan 83,37%, adalah 91% untuk SI dan 63%
92,5%, 86,8% dan 92,5% pada SH dengan
nilai akurasi keseluruhan adalah 83,3%,
untuk SH dengan nilai akurasi
secara keseluruhan adalah 80%.
Pavan dkk, (2012) SSS memiliki tingkat
sensitivitas 87,93% dan spesifisitas 77.27% Badam dkk, (2003) menjelaskan
pada SI dan sensivitas 77,27% dan bahwa tingkat sensifitas SSS adalah
spesifikasi 87,93% pada SH dengan akurasi 78,5% untuk SH dan 71% untuk SI
secara keseluruhan 85%. sedangkan pada ASS adalah 81%
untuk SH dan 76,2% untuk SI.
Ayrton dkk, (1991)
menjelaskan NDP :
91% untuk SI dan 63% Lamsudin (1997)
untuk SH dengan menyusun dan melakukan
akurasi 80% validasi ASGM untuk
CLINICAL STROKE SCORE membedakan SH dan SI
Poungvarin dkk, (1991) Siriraj stroke score
menjelaskan tingkat Salawu dkk, (2009)
sensitivitas SSS sekitar Allen stroke score menunjukan tingkat
89% untuk SH dan Besson stroke score sensitifitas, spesifitas,
93% untuk SI dengan NDP, NDN dari ASS :
tingkat akurasi Algoritma stroke Gadjah mada 64,3%, 48,1%, 40%, 71%
keseluruhan : 90%. pada SH dan 48,1%,
62,1%, 71%, 40% pada SI
Wadwani ddk, (2002) menjelaskan tingkat
sensitivitas SSS : 92,54% untuk infark dan Pavan dkk, (2012) menjelaskan tingkat
87% untuk perdarahan sedangkan sensitivitas dan spesifisitas SSS : 87,93%
sensitivitas ASS : 93,42% untuk infark dan dan 77,27% untuk SI dan 77,27% dan
66,66% untuk perdarahan serebral dengan 87,93% untuk SH dimana tingkat akurasi
akurasi secara keseluruhan adalah 87% SSS secara keseluruhan adalah 85%
dimana SSS lebih akurat dibandingkan
dengan ASS.
Celani dkk, (2004) dimana tingkat
Kochar dkk, (2000) menjelaskan tingkat sensitivitas, spesifisitas, nilai
sensitivitas, spesifisitas, nilai prediksi positif prediktif positif dan negatif SSS
dan negatif SSS pada SI : 73%, 85%, 85%, pada SH : 61%, 94%, 93%, dan
71% sedangkan pada SH : 85%, 73%, 71%,
dan 85%
63%
Goswani dkk, (2013) menjelaskan bahwa Sherin dkk, (2011) menyatakan bahwa
dari 200 pasien 129 (64,5%) adalah SI dan tingkat sensitivitas, spesifitas, NDP : 48%,
71 (35,5%) adalah SH dimana BSS 85% , 59% untuk SH sedangkan 61%,
memiliki tingkat spesifitas yang paling baik
74%, 84% untuk SI
yaitu 95% pada SI.
STROKE HAEMORAGIK STROKE ISKEMIK
Universitas Sumatera Utara
40
II. 6. Kerangka konsep
STROKE FASE AKUT
S S
SIRIRAJ
T
STROKE T
R
O
SKORE R
K O
E ALLEN K
STROKE
E
H
SCORE
A
I
E BESSON
M STROKE S
O SCORE K
R
E
A
ALGORITMA M
G
STROKE
I GADJAH MADA I
K K
Universitas Sumatera Utara
Anda mungkin juga menyukai
- KP 4.1.2.6 Demam Tifoid ProdiaDokumen65 halamanKP 4.1.2.6 Demam Tifoid ProdiaGitaaBelum ada peringkat
- Anemia AplastikDokumen41 halamanAnemia AplastikHELNIDABelum ada peringkat
- PPK PneumothoraxDokumen2 halamanPPK PneumothoraxGitaaBelum ada peringkat
- PPK PneumothoraxDokumen2 halamanPPK PneumothoraxGitaaBelum ada peringkat
- Dokumen - Tips Makalah-DisfagiaDokumen3 halamanDokumen - Tips Makalah-DisfagiaGitaaBelum ada peringkat
- 25 - 233Analisis-Sistem Skoring Diagnostik Untuk Stroke-Skor SirirajiDokumen4 halaman25 - 233Analisis-Sistem Skoring Diagnostik Untuk Stroke-Skor SirirajiSamuel Sebastian SirapanjiBelum ada peringkat
- Poster PHBSDokumen1 halamanPoster PHBSGitaa100% (3)
- Referat FixDokumen24 halamanReferat FixGitaaBelum ada peringkat
- Apa Itu CholeraDokumen12 halamanApa Itu CholeraGitaaBelum ada peringkat
- Journal HegDokumen16 halamanJournal Hegsyifa auliaBelum ada peringkat
- Bahan Sirijaj Skor Yang Mau Ditambah PDFDokumen24 halamanBahan Sirijaj Skor Yang Mau Ditambah PDFGitaaBelum ada peringkat
- Macam Macam Cairan Infus Dan IndikasiDokumen9 halamanMacam Macam Cairan Infus Dan IndikasiSutjipto WijonoBelum ada peringkat
- Bahan Sirijaj Skor Yang Mau Ditambah PDFDokumen24 halamanBahan Sirijaj Skor Yang Mau Ditambah PDFGitaaBelum ada peringkat
- Batu GinjalDokumen18 halamanBatu GinjalDian Miftahul MizanBelum ada peringkat
- Pencegahan MiopiaDokumen9 halamanPencegahan MiopiaNiko DemusBelum ada peringkat
- Bab 2 PDFDokumen28 halamanBab 2 PDFGitaaBelum ada peringkat
- Sitasi 1 (Bab 2 HNP) PDFDokumen27 halamanSitasi 1 (Bab 2 HNP) PDFlinawatialimBelum ada peringkat
- Bab 2 PDFDokumen28 halamanBab 2 PDFGitaaBelum ada peringkat
- Hernia Nukleus Pulposus HNPDokumen11 halamanHernia Nukleus Pulposus HNPGitaaBelum ada peringkat
- Barrets EsofagusDokumen27 halamanBarrets Esofagusr_1234ganBelum ada peringkat
- Pedoman Diagnosis Dan Penatalaksanaan Asma Di IndonesiaDokumen105 halamanPedoman Diagnosis Dan Penatalaksanaan Asma Di IndonesiaFadhli Quzwain100% (3)
- Yustina Elisa 22010111130122 Lap - Kti Bab2Dokumen27 halamanYustina Elisa 22010111130122 Lap - Kti Bab2Rizal FadliBelum ada peringkat
- Laporan Kasus TB MilierDokumen25 halamanLaporan Kasus TB MilierHerlina Elin33% (3)
- Hernia Nukleus Pulposus HNPDokumen11 halamanHernia Nukleus Pulposus HNPGitaaBelum ada peringkat
- DocumentDokumen38 halamanDocumentYanny LabokBelum ada peringkat
- Macam Macam Cairan Infus Dan IndikasiDokumen9 halamanMacam Macam Cairan Infus Dan IndikasiSutjipto WijonoBelum ada peringkat
- TUMOR Prof SalmiahDokumen37 halamanTUMOR Prof SalmiahKang FadliBelum ada peringkat
- Anatomi Dan Gambaran Klinis Varikokel: AbstrakDokumen4 halamanAnatomi Dan Gambaran Klinis Varikokel: AbstrakGitaaBelum ada peringkat
- Anatomi Dan Gambaran Klinis Varikokel: AbstrakDokumen4 halamanAnatomi Dan Gambaran Klinis Varikokel: AbstrakGitaaBelum ada peringkat