LP Bronko Ulfa
Diunggah oleh
Mulya Ulfa0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
6 tayangan23 halamanDokumen tersebut memberikan informasi mengenai laporan pendahuluan bronkopneumonia pada anak. Ringkasannya adalah bronkopneumonia adalah radang paru yang disebabkan oleh berbagai etiologi seperti bakteri, virus, dan jamur yang menyebabkan peradangan pada jaringan paru dan bronkus. Manifestasi klinisnya berupa demam, sesak nafas, dan batuk. Penatalaksanaannya meliputi pemberian antibiotik, oksigenasi, serta asuhan keper
Deskripsi Asli:
Judul Asli
Lp Bronko Ulfa
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDokumen tersebut memberikan informasi mengenai laporan pendahuluan bronkopneumonia pada anak. Ringkasannya adalah bronkopneumonia adalah radang paru yang disebabkan oleh berbagai etiologi seperti bakteri, virus, dan jamur yang menyebabkan peradangan pada jaringan paru dan bronkus. Manifestasi klinisnya berupa demam, sesak nafas, dan batuk. Penatalaksanaannya meliputi pemberian antibiotik, oksigenasi, serta asuhan keper
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
6 tayangan23 halamanLP Bronko Ulfa
Diunggah oleh
Mulya UlfaDokumen tersebut memberikan informasi mengenai laporan pendahuluan bronkopneumonia pada anak. Ringkasannya adalah bronkopneumonia adalah radang paru yang disebabkan oleh berbagai etiologi seperti bakteri, virus, dan jamur yang menyebabkan peradangan pada jaringan paru dan bronkus. Manifestasi klinisnya berupa demam, sesak nafas, dan batuk. Penatalaksanaannya meliputi pemberian antibiotik, oksigenasi, serta asuhan keper
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 23
LAPORAN PENDAHULUAN
BRONKOPNEUMONIA
Ruang anak
OLEH :
MULYA ULFA KASWATI ,S.KEP
2109149011184
Preseptor Akademik Preseptor Klinik
( ) ( )
PROGRAM STUDI PROFESI
NERS STIKES YARSI SUMBAR
BUKITTINGGI
2020/2021
A. Pengertian
Bronkopneumonia adalah suatu radang paru yang disebabkan oleh
bermacam-macam etiologi seperti bakteri, virus, jamur, dan benda asing
(Ngastiyah, 2014).
Bronkopneumonia adalah suatu cadangan pada parenkim paru yang
meluas sampai bronkioli atau dengan kata lain peradangan yang terjadi pada
jaringan paru melalui cara penyebaran langsung melalui saluran pernapasan
atau melalui hematogen sampai ke bronkus (Sujono Riyadi dan Sukarmin,
2009).
Bronkopneumonia adalah dimulai dari bronkiolus terminal, yang
tersumbat dengan eksudat mukopurulen yang membentuk bidang yang
terkonsolidasi pada lobus-lobus didekatnya disebut juga pneumonia lobularis
(Wong D.L, dkk, 2008).
Bronchopneumonia adalah salah satu jenis pneumonia yang mempunyai
pola penyebaran berbercak, teratur dalam satu atau lebih area terlokalisasi di
dalam bronchi dan meluas ke parenkim paru yang berdekatan di sekitarnya
(Smeltzer & Suzanne C, 2002 : 572).
B. Etiologi
Secara umum bronkopneumonia diakibatkan penurunan mekanisme
pertahanan tubuh terhadap virulensi organisme patogen. Orang normal dan
sehat memiliki mekanisme pertahanan tubuh terhadap organ pernafasan yang
terdiri atas : reflek glotis dan batuk, adanya lapisan mukus, gerakan silia yang
menggerakkan kuman keluar dari organ dan sekresi humoral setempat.
Timbulnya bronkopneumonia disebabkan oleh bakteri virus dan jamur, antara
lain :
a) Bakteri : Streptococcus, Staphylococcus, H. Influenzae, Klebsiella
b) Virus :Legionella Pneumoniae
c) Jamur :Aspergillus Spesies, Candida Albicans
d) Aspirasi makanan, sekresi orofaringeal atau isi lambung kedalam paru
e) Terjadi karena kongesti paru yang lama (Nurarif dan Kusuma, 2015).
C. Klasifikasi
Berdasarkan pedoman (Samuel, 2014), bronkopneumonia dibedakan
berdasarkan:
a) Bronkopneumonia sangat berat: bila terjadi sianosis sentral dan
anak tidak sanggup minum, maka anak harus dirawat di rumah
sakit dan diberi antibiotik.
b) Bronkopneumonia berat: bula dijumpai retraksi tanpa sianosis
dan masih sanggup minum, maka anak harus dirawat di rumah
sakit dan diberi antibiotik.
c) Bronkopneumonia: bila dijumpai retraksi tanpa sianosis dan
masih sanggup minum, maka anak harus dirawat di rumah sakit
dan diberi antibiotik.
d) Bukan bronkopneumonia: hanya batuk tanpa adanya gejala dan
tanda seperti di atas, tidak perlu dirawat dan tidak perlu diberi
antibiotik.
D. Manifestasi klinis
Manifestasi klinis yang muncul pada penderita bronkopneumonia
menurut Wijayaningsih (2013), ialah :
1) Biasanya didahului infeksi traktus respiratori bagian atas
2) Demam (39o-40oC) kadang-kadang disertai kejang karena
demam yang tinggi.
3) Anak sangat gelisah, dan adanya nyeri dada yang terasa
ditusuk-tusuk, yang dicetuskan saat bernafas dan batuk.
4) Pernafasan cepat dan dangkal disertai pernafasan cuping hidung
dan sianosis sekitar hidung dan mulut.
5) Kadang-kadang disertai muntah dan diare.
6) Adanya bunyi tambahan pernafasan seperti ronchi, wheezing
7) Rasa lelah akibat reaksi peradangan dan hipoksia apabila infeksinya
serius.
8) Ventilasi mungkin berkurang akibat penimbunan mokus yang
menyebabkan atelectasis absorbsi.
E. Pemeriksaan penunjang
1. Pemeriksaan radiologi yaitu foto thoraks, terdapat konsolidasi satu atau
beberapa lobus yang bebercak-bercak.
2. Pemeriksaan laboratorium biasanya terjadi peningkatan leukosit.
3. Pemeriksaan AGD untuk mengetahui status kaardiopulmuner yang
berhubungan dengan oksigen.
4. Pemeriksaan gram/kultur sputum dan darah :untuk mengetahui
mikroorganisme penyebab dan obat yang cocok diberikan.
F. Penatalaksanaan
Ada dua jenis penatalaksanaan pada pasien bronkopneumonia yaitu secara
asuhan keperawatan dan medis
1. Asuhan keperawatan
a) Melakukan fisioterapi dada atau mengajarkan batuk efektif pada
anak yang mengalami gangguan bersihan jalan nafas
b) Mengatur posisi semi fowler untuk memaksimalkan ventilasi
c) Memberikan kompres untuk menurunkan demam
d) Pantau input dan output untuk memonitor balance cairan
e) Bantu pasien memenuhi kebutuhan ADLs
f) Monitor tanda-tanda vital
g) Kolaborasi pemberian O2
h) Memonitor status nutrisi dan berkolaborasi dengan ahli gizi
2. Medis
a) Farmakologi
Pemberian antibiotik misalnya penisilin G, streptomisin,
ampicillin, dan gentamicin. Pemberian antibiotik ini
berdasarkan usia, keaadan penderita, dan kuman penyebab.
G. Komplikasi
Komplikasi dari bronchopneumonia adalah :
a. Atelektasis adalah pengembangan paru-paru yang tidak sempurna
atau kolaps paru merupakan akibat kurangnya mobilisasi atau
refleks batuk hilang.
b. Empisema adalah suatu keadaan dimana terkumpulnya nanah
dalam rongga pleura terdapat di satu tempat atau seluruh rongga
pleura.
c. Abses paru adalah pengumpulan pus dalam jaringan paru yang
meradang.
d. Infeksi sitemik
e. Endokarditis yaitu peradangan pada setiap katup endokardial.
f. Meningitis yaitu infeksi yang menyerang selaput otak.
H. Asuhan keperawatan Bronkopneumoni
1. Pengkajian
Menurut Dermawan (2012) pengkajian adalah pemikiran dasar yang
bertujuan untuk mengumpulkan informasi atau data tentang klien, agar
dapat mengidentifikasi, mengenal masalah-masalah kebutuhan kesehatan
dan keperawatan klien, baik fisik, mental, sosial, dan lingkungan.
Pengkajian pada anak menurut Nursalam (2008) antara lain :
a) Identitas pasien
Nama , tempat tanggal lahir, pendidikan, Usia :
Bronkopneumonia sering terjadi pada anak. Kasus terbanyak
sering terjadi pada anak berusia dibawah 3 tahun dan
kematian terbanyak terjadi pada bayi berusia kurang dari 2
bulan, tetapi pada usia dewasa juga masih sering mengalami
bronkopneumonia (Riyadi, 2009)
b) Jenis kelamin.
Anak yang menderita infeksi saluran nafas paling banyak
pada jenis kelamin laki-laki dikarenakan diameter saluran
pernafasan anak laki-laki lebih kecil dibandingkan anak
perempuan atau adanya perbedaan dalam daya tubuh anak
laki-laki dan perempuan (Paramanindi, 2014)
c) Keluhan Utama
Sebagian besar keluhan utama bronkopneumonia adalah
sesak nafas. Sesak nafas yang muncul akibat dari adanya
eksudat yang menyebabkan sumbatan pada lumen bronkus
(Riyadi, 2009)
d) Riwayat Penyakit Sekarang
Bronkopneumonia biasanya didahului oleh infeksi saluran
pernapasan bagian atas selama beberapa hari. Suhu tubuh
dapat naik sangat mendadak sampai 39-40˚C dan kadang
disertai dengan kejang karena demam yang tinggi (Riyadi,
2009)
e) Riwayat Kesehatan Dahulu
Anak dengan bronkopneumonia sebelumnya pernah
menderita penyakit infeksi yang menyebabkan sistem imun
menurun (Riyadi, 2009)
f) Riwayat Imunisasi
Anak yang tidak mendapatkan imunisasi beresiko tinggi
untuk mendapat penyakit infeksi saluran pernapasan atas
atau bawah karena sistem pertahanan tubuh yang tidak cukup
kuat untuk melawan infeksi sekunder. Imunisasi yang
diperlukan, diantaranya: BCG, DPT, Polio, Hepatitis B dan
Campak (Riyadi, 2009)
g) Pola persepsi sehat-penatalaksanaan sehat
Data yang muncul sering orangtua berpersepsi meskipun
anaknya batuk masih menganggap belum terjadi gangguan
serius, biasanya orangtua menganggap anaknya benar-benar
sakit apabila anak sudah mengalami sesak nafas (Riyadi,
2009)
h) Pola metabolik nutrisi
Anak dengan bronkopneumonia sering muncul anoreksia
(akibat respon sistemik melalui kontrol saraf pusat), mual
dan muntah (karena peningkatan rangsangan gaster sebagai
dampak peningkatan toksik mikroorganisme) (Riyadi, 2009)
i) Pola eliminasi
Penderita sering mengalami penurunan produksi urin akibat
perpindahan cairan melalui proses evaporasi karena demam
(Riyadi, 2009)
j) Pola tidur-istirahat
Data yang sering muncul adalah anak mengalami kesulitan
tidur karena sesak nafas. Penampilan anak terlihat lemah,
sering menguap, mata merah, anak juga sering menangis
pada malam hari karena ketidaknyamanan tersebut (Riyadi,
2009)
k) Pola aktivitas-latihan
Anak tampak menurun aktivitas dan latihannya sebagai
dampak kelemahan fisik. Anak tampak lebih banyak minta
digendong orangtuanya atau bedrest (Riyadi, 2009)
l) Pola kognitif-persepsi
Penurunan kognitif untuk mengingat apa yang pernah
disampaikan biasanya sesaat akibat penurunan asupan nutrisi
dan oksigen pada otak. Pada saat dirawat anak tampak
bingung kalau ditanya tentang hal-hal baru disampaikan
(Riyadi, 2009)
m) Pola persepsi diri-konsep diri
Tampak gambaran orang tua terhadap anak diam kuran
bersahabat, tidak suka bermain, ketakutan terhadap orang
lain meningkat (Riyadi, 2009)
n) Pola peran-hubungan
Anak tampak malas kalau diajak bicara baik dengan teman
sebaya maupun yang lebih besar, anak lebih banyak diam
dan selalu bersama dengan orang terdekat orang tua (Riyadi,
2009)
o) Pola seksualitas-reproduktif
Pada kondisi sakit dan anak kecilmasih sulit terkaji.Pada
anak yang sudah mengalami pubertas mungkin terjadi
gangguan menstruasi pada wanita tetapi bersifat sementara
dan biasanya penundaan (Riyadi, 2009)
p) Pola toleransi stress-koping
Aktivitas yang sering tampak saat menghadapi stress adalah
anak sering menangis, kalau sudah remaja saat sakit yang
dominan adalah mudah tersinggung dan suka marah (Riyadi,
2009)
q) Pola nilai-keyakinan
Nilai keyakinan mungkin meningkat seiring dengan
kebutuhan untuk mendapat sumber kesembuhan dari Allah
SWT (Riyadi, 2009)
r) Pemeriksaan fisik:
1) Keadaan umum : lemah
2) Tingkat kesadaran kesehatan: kesadaran normal,
letargi, stupor, koma, apatis tergantung tingkat
penyebaran penyakit.
3) Tanda-tanda vital:
Frekuensi nadi dan tekanan darah: Takikardi,
hipertensi
Frekuensi pernafasan: Takipnea, dispnea
progresif, pernafasan dangkal, penggunaan
otot bantu pernapasan, pelebaran nasal.
Suhu tubuh: Hipertermi akibat penyebaran
toksik mikroorganisme yang direspon oleh
hipotalamus.
Berat badan dan tinggi badan: Kecenderungan
berat badan anak mengalami penurunan.
4) Integrumen Kulit
Warna: Pucat sampai sianosis
Suhu: Pada hipertermi kulit terbakar panas
akan tetapi setelah hipertermi teratasi kulit
anak akan teraba dingin.
Turgor: Menurun pada dehidrasi.
5) Kepala
Perhatikan bentuk dan kesimetrisan
Palpasi tengkorak adanya nodus atau
pembengkakan yang nyata.
Periksa higiene kulit kepala, ada tidaknya lesi,
kehilangan rambut, perubahan warna.
6) Thorax dan paru-paru
Inspeksi: Frekuensi irama, kedalaman dan
upaya bernafas antara lain: takipnea, dispnea
progresif, pernafasan dangkal, pertus
ekskavatum (dada corong), pektus
karinatum(dada burung), barrel chest.
Palpasi: Adanya nyeri tekan, massa,
peningkatan vokal fremitus pada daerah yang
terkena.
Perkusi: Pekak terjadi bila terisi cairan pada
paru, normalnya timpani (terisi udara)
resonansi.
Auskultasi: Suara pernapasan yang meningkat
intensitasnya: Suara bronkovesikuler atau
bronkhial pada daerah tyang terkena, Suara
pernafasan tambahan-ronchi inspirator pada
sepertiga akhir inspirasi.
s) Pemeriksaan penunjang
Pemeriksaan darah menunjukkan leukositosis dengan
presominan PMN atau dapat ditemukan leukopenia yang
menandakan prognosis buruk. Dapat ditemukan anemia
ringan atau sedang.
t) Pemeriksaan radiologis memberi gambaran bervariasi :
Bercak konsolidasi merata pada bronkopneumonia, Bercak
konsolidasi satu lobus pada pneumonia lobaris. Gambaran
bronkopneumonia difusi atau infiltrat pada pneumonia
stafilokok
u) Pemeriksaan cairan pleura
v) Pemeriksaan mikrobiologik, dapat dibiak dari spesimen usap
tenggorok, sekresi nasofaring, bilasan bronkus atau sputum,
darah, aspirasi trakea, fungsi pleura atau aspirasi paru
(Riyadi, 2009).
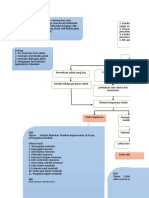
2. Diagnosa keperawatan
a. Bersihan jalan nafas tidak efektif b/d penumpukan sekret
b. Defisit nutrisi b/d anoresia
c. Resiko Ketidakseimbangan elektrolit b/d diare
d. Hipertermi b/d peningkatan suhu tubuh
e. Gangguan pertukaran gas b/d gangguan difusi gas
f. Intoleransi aktifitas b/d fatigue (kelelahan)
3. Intervensi keperawatan
Diagnosa Intervensi Tujuan
Keperawatan (SIKI) (SLKI)
Bersihan jalan Manajemen Jalan Nafas Bersihan jalan nafas meningkat
nafas tidak efektif KH :
b/d penumpukan 1. Observasi 1. Produksi sputum
sekret Monitor pola napas (frekuensi, menurun (5)
kedalaman, usaha napas) 2. Mengi menurun (5)
Monitor bunyi napas 3. Wheezing menurun (5)
tambahan (mis. Gurgling, 4. Dispnea menurun (5)
mengi, weezing, ronkhi
5. Frekuensi nafas
kering)
membaik
Monitor sputum (jumlah, 6. Pola nafas membaik
warna, aroma)
2. Terapeutik
Pertahankan kepatenan jalan
napas dengan head-tilt dan chin-
lift (jaw-thrust jika curiga trauma
cervical)
Posisikan semi-Fowler atau
Fowler
Berikan minum hangat
Lakukan fisioterapi dada, jika
perlu
Lakukan penghisapan lendir
kurang dari 15 detik
Lakukan hiperoksigenasi
sebelum
Penghisapan endotrakeal
Keluarkan sumbatan benda
padat dengan forsepMcGill
Berikan oksigen, jika perlu
3. Edukasi
Anjurkan asupan cairan 2000
ml/hari, jika tidak kontraindikasi.
Ajarkan teknik batuk efektif
4. Kolaborasi
Kolaborasi pemberian
bronkodilator, ekspektoran,
mukolitik, jika perlu.
Defisit nutrisi b/d MANAJEMEN NUTRISI Status nutrisi terpenuhi
anoresia Kh :
1. Observasi 1. Porsi makan yang
Identifikasi status nutrisi dihabiskan
Identifikasi alergi dan meningkat
intoleransi makanan 2. Berat badan/ IMT
Identifikasi makanan yang meningkat
disukai 3. frekuensi makan
Identifikasi kebutuhan kalori dan meningkat
jenis nutrient 4. nafsu makan
Identifikasi perlunya meningkat
penggunaan selang
nasogastrik
Monitor asupan makanan
Monitor berat badan
Monitor hasil pemeriksaan
laboratorium
2. Terapeutik
Lakukan oral hygiene sebelum
makan, jika perlu
Fasilitasi menentukan pedoman
diet (mis. Piramida makanan)
Sajikan makanan secara
menarik dan suhu yang
sesuai
Berikan makan tinggi serat
untuk mencegah konstipasi
Berikan makanan tinggi
kalori dan tinggi protein
Berikan suplemen makanan, jika
perlu
Hentikan pemberian makan
melalui selang nasigastrik jika
asupan oral dapat
Ditoleransi
3. Edukasi
Anjurkan posisi duduk, jika
mampu
Ajarkan diet yang
diprogramkan
4. Kolaborasi
Kolaborasi pemberian
medikasi sebelum makan
(mis. Pereda nyeri,
antiemetik), jika perlu)
Resiko MANAJEMEN CAIRAN Keseimbangan elektrolit meningkat
KH :
Ketidakseimba
ngan elektrolit 1. Observasi 1. Serum natrium
b/d diare Monitor status hidrasi ( mis, frek meningkat (5)
nadi, kekuatan nadi, akral, 2. Seum kalium
pengisian kapiler, kelembapan meningkat (5)
mukosa, turgor kulit, tekanan 3. Serum klorida
darah) meningkat (5)
Monitor berat badan harian
Monitor hasil pemeriksaan
laboratorium (mis. Hematokrit,
Na, K, Cl, berat jenis urin , BUN)
Monitor status hemodinamik (
Mis. MAP, CVP, PCWP jika
tersedia)
2. Terapeutik
1. Catat intake output dan hitung
balans cairan dalam 24 jam
2. Berikan asupan cairan sesuai
kebutuhan
3. Berikan cairan intravena bila
perlu
3. Kolaborasi
Kolaborasi pemberian
diuretik, jika perlu
Hipertermi b/d MANAJEMEN HIPERTERMIA Termogulasi membaik Kh :
1. Menggigil menurun (5)
peningkatan suhu 2. Suhu tubuh
tubuh 1. Observasi
Identifkasi penyebab
hipertermi (mis. dehidrasi
terpapar lingkungan panas
penggunaan incubator)
Monitor suhu tubuh
Monitor kadar elektrolit membaik (5)
Monitor haluaran urine
2. Terapeutik 3. Suhu kulit membaik (5)
Sediakan lingkungan yang
dingin
Longgarkan atau lepaskan
pakaian
Basahi dan kipasi permukaan
tubuh
Berikan cairan oral
Ganti linen setiap hari atau lebih
sering jika mengalami
hiperhidrosis (keringat berlebih)
Lakukan pendinginan eksternal
(mis. selimut hipotermia atau
kompres dingin pada dahi, leher,
dada, abdomen,aksila)
Hindari pemberian
antipiretik atau aspirin
Batasi oksigen, jika perlu
3. Edukasi
Anjurkan tirah baring
4. Kolaborasi
Kolaborasi cairan dan
elektrolit intravena, jika
perlu
Gangguan PEMANTAUAN RESPIRASI Pertukaran gas meningkat Kh :
pertukaran gas 1. Dispnea menurun
b/d gangguan 1. Observasi
2. Bunyi nafas tambahan
difusi gas Monitor frekuensi, irama,
menurun
kedalaman, dan upaya napas
3. Takikardi menurun
Monitor pola napas (seperti
bradipnea, takipnea, 4. PCO2 membaik
hiperventilasi, Kussmaul,
Cheyne-Stokes, Biot, ataksik0 5. Po2 membaik
Monitor kemampuan batuk
efektif
Monitor adanya produksi
sputum
Monitor adanya sumbatan jalan
napas
Palpasi kesimetrisan
ekspansi paru
Auskultasi bunyi napas
Monitor saturasi oksigen
Monitor nilai AGD
Monitor hasil x-ray toraks
2. Terapeutik
Atur interval waktu pemantauan
respirasi sesuai kondisi pasien
Dokumentasikan hasil
pemantauan
3. Edukasi
Jelaskan tujuan dan prosedur
pemantauan
Informasikan hasil
pemantauan, jika perlu
Intoleransi MANAJEMEN ENERGI Toleransi aktifitas
aktifitas b/d meningkat
fatigue 1. Observasi KH :
(kelelahan) Identifkasi gangguan fungsi
1. Frekuensi nadi
tubuh yang mengakibatkan
meningkat
kelelahan
2. SPO2 meningkat
Monitor kelelahan fisik dan
emosional 3. Keluhan lelah
Monitor pola dan jam tidur manurun
Monitor lokasi dan 4. Sianosis menurun
ketidaknyamanan selama
melakukan aktivitas 5. Waran kulit
2. Terapeutik membaik
Sediakan lingkungan nyaman dan 6. Frekuensi napas
rendah stimulus (mis. cahaya, membaik
suara, kunjungan)
Lakukan rentang gerak pasif
dan/atau aktif
Berikan aktivitas distraksi
yang menyenangkan
Fasilitas duduk di sisi tempat
tidur, jika tidak dapat berpindah
atau berjalan
3. Edukasi
Anjurkan tirah baring
Anjurkan melakukan
aktivitas secara bertahap
Anjurkan menghubungi perawat
jika tanda dan gejala kelelahan
tidak berkurang
Ajarkan strategi koping untuk
mengurangi kelelahan
4. Kolaborasi
Kolaborasi dengan ahli gizi
tentang cara meningkatkan
asupan makanan
7. Implementasi keperawatan
Menurut Ghofur (2016) Implementasi keperawatan Serangkaian
kegiatan yang dilakukan oleh perawat untuk membantu klien dari
masalah status kesehatan yang dihadapi kestatus kesehatan yang
baik yang menggambarkan kriteria hasil yang diharapkan. Ukuran
implementiasi keperawatan yang diberikan kepada klien terkait
dengan dukungan, pengobatan, tindakan untuk memperbaiki
kondisi, pendidikan untuk klien-keluarga, atau tindakan untuk
mencegah masalah kesehatan yang muncul dikemudian hari. Proses
pelaksanaan implementasi harus berpusat kepada kebutuhan klien,
faktor-faktor lain yang mempengaruhi kebutuhan keperawatan,
strategi implementasi keperawatan dan kegiatan komunikasi.
8. Evaluasi keperawatan
Hal ini dapat dilakukan dengan melihat respon klien terhadap
asuhan keperawatan yang telah diberikan, sehingga perawat dapat
mengambil keputusan untuk:
a. Mengakhiri rencana asuhan keperawatan (jika klien
telah mencapai tujuan yang telah ditetapkan).
b. Memodifikasi rencana asuhan keperawatan (jika
pasien mengalami kesulitan untuk mencapai tujuan
yang telah ditetapkan).
c. Meneruskan rencana asuhan keperawatan (jika klien
memerlukan waktu yang lebih lama untuk mencapai
tujuan yang telah di tetapkan) (Wilkinson, 2011)
DAFTAR PUSTAKA
F Doenges, Marilynn E. (1999). Rencana Asuhan Keperawatan :Pedoman Untuk
Perencanaan dan Pendokumentasian Perawatan Pasien. Jakarta :EGC
Medika Nettina, Sandra M.(2001).Pedoman Praktik Keperawatan. Jakarta : EGC
Prince, S.A. & Wilson L.M. 2005. Patofisiologi: Konsep Klinis Proses-proses
Penyakit Edisi IV. Jilid 2. Jakarta: EGC.
Reevers, Charlene J, et all. 2000. Keperawatan Medikal Bedah, Jakarta :
Salemba Medika.
Reeves, C.J. 2001. Keperawatan Medikal Bedah. Jakarta: Salemba Medika.
Smeltzer, Suzanne C. 2000. Buku Ajar Keperawatan Medikal Bedah, Volume I.
Jakarta : EGC
Wong, O.L. 2004. Pedoman Klinis Keperawatan Pediatrik. Jakarta: EGC.
Zul, Dahlan. 2000. Ilmu Penyakit Dalam. Edisi II. Jakarta: Balai Penerbit FKUI.
Anda mungkin juga menyukai
- Mind Mapping BBLDokumen6 halamanMind Mapping BBLMulya UlfaBelum ada peringkat
- Studi Kasus Terhadap Ny. U Di Puskesmas Lebaksiu Kabupaten TegalDokumen5 halamanStudi Kasus Terhadap Ny. U Di Puskesmas Lebaksiu Kabupaten TegalMulya UlfaBelum ada peringkat
- Seminar Stase Maternitas Bayi Kembar (BARU)Dokumen38 halamanSeminar Stase Maternitas Bayi Kembar (BARU)Mulya UlfaBelum ada peringkat
- Tugas LP TTNDokumen8 halamanTugas LP TTNMulya UlfaBelum ada peringkat
- Woc TTNDokumen3 halamanWoc TTNMulya UlfaBelum ada peringkat
- Etika Keperawatan PPTDokumen24 halamanEtika Keperawatan PPTMulya UlfaBelum ada peringkat
- Wenti SemhasDokumen11 halamanWenti SemhasMulya UlfaBelum ada peringkat
- LP Rika Cairan, Elektrolit, Asam BasaDokumen14 halamanLP Rika Cairan, Elektrolit, Asam BasaMulya UlfaBelum ada peringkat
- Mind Mapping ANCDokumen3 halamanMind Mapping ANCMulya UlfaBelum ada peringkat
- 2.4 Skripsi RatnaDokumen92 halaman2.4 Skripsi RatnaMulya UlfaBelum ada peringkat