Stroke Iskemik
Diunggah oleh
Sherin Adha Hadia0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
8 tayangan34 halamanJudul Asli
STROKE ISKEMIK
Hak Cipta
© © All Rights Reserved
Format Tersedia
PPTX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
8 tayangan34 halamanStroke Iskemik
Diunggah oleh
Sherin Adha HadiaHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 34
STROKE ISKEMIK
PEMBIMBING : DR. HELDA JULIANI SIAHAAN, SP.S
BAB I
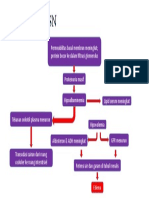
PENDAHULUAN
Stroke merupakan penyebab terbesar kecacatan fisik dan
penyebab utama kematian di negara berkembang. Insidens stroke
meningkat dengan bertambahnya usia, duapertiga penderita stroke
berusia diatas 65 tahun, dan lebih banyak muncul pada laki-laki
dibanding perempuan. Stroke dapat menyebabkan kehilangannya
fungsi neurologis secara tiba-tiba yang disebabkan oleh gangguan
aliran darah ke otak.
BAB II
TINJAUAN PUSTAKA
DEFINISI
Stoke iskemik merupakan kumpulan gejala defisit neurologis
akibat gangguan fungsi otak akut baik fokal maupun global yang
mendadak, disebabkan oleh berkurangnya atau hilangnya aliran
darah pada parenkim otak, retina atau medulla spinalis, yang dapat
disebabkan oleh penyumbatan atau pecahnya pembuluh darah
arteri maupun vena, yang dibuktikan dengan pemeriksaan imaging
dan/atau patologi.
Panduan Praktik Klinis Neurologi 2016
CIRCULUS WILLISY
ANGKA KEJADIAN
Insiden stroke atau angka kejadian
stroke di seluruh dunia adalah 180 per
100.000 penduduk per tahun, atau • 15,9% (usia 45 – 55 tahun)
hampir 0,2%. Sedangkan prevalensinya
sekitar 500-600 per 100.000
penduduk, atau sekitar 0,5%. Data di
Indonesia menunjukkan adanya • 26,8% usia 55 – 65 tahun
peningkatan kasus stroke baik dalam
kematian, kejadian maupun kecacatan.
Angka kematian berdasarkan usia
sebesar • 23,5% usia > 65 tahun
Buku Ajar Neurologi FK UI
ETIOLOGI
1. Trombosis serebri menunjukkan 2. Emboli serebri terjadi akibat oklusi
oklusi trombotik arteri karotis atau arteria karotis atau vetebralis atau
cabangnya, biasanya karena cabangnya oleh trombus atau
arterosklerosis yang mendasari. Proses embolisasi materi lain dari sumber
ini sering timbul selama tidur dan bisa proksimal, seperti bifurkasio arteri
menyebabkan stroke mendadak dan karotis atau jantung. Emboli dari
lengkap. Defisit neurologi bisa timbul bifurkasio karotis biasanya akibat
progresif dalam beberapa jam atau perdarahan ke dalam plak atau ulserasi
intermiten dalam beberapa jam atau di atasnya di sertai trombus yang
hari. tumpang tindih atau pelepasan materi
ateromatosa dari plak sendiri.
Embolisme serebri sering di mulai
mendadak, tanpa tanda-tanda disertai
nyeri kepala berdenyut.
Buku Ajar Neurologi FK UI
FAKTOR RISIKO
Yang tidak dapat di modifikasi Yang dapat di modifikasi
Usia Riwayat Stroke
Jenis Kelamin Hipertensi
Heriditer Penyakit Jantung
Rasa atau Etnik Diabetes Melitus
TIA
Hiperkolestrol
Merokok
Buku Ajar Neurologi FK UI
KLASIFIKASI
Stroke non hemoragik, yang mencakup: Berdasarkan subtype penyebab
TIA (Transient Ischemic Attack) Stroke Lakunar
Stroke in-evolution Stroke trombotik pembuluh
Stroke trombotik besar
Stroke embolik Stroke embolik
Stroke akibat komperesi terhadap Stroke kriptogenik
arteri oleh proses di luar arteri
seperti tumor, abses, granuloma.
Buku Ajar Neurologi FK UI
PATOFISIOLOGI
Sekitar 80% sampai 85% stroke
adalah stroke iskemik, yang terjadi akibat
obstruksi atau bekuan di satu atau lebih
arteri besar pada sirkulasi serebrum.
Obstruksi dapat disebabkan oleh bekuan
(trombus) yang terbentuk di dalam suatu
pembuluh otak atau pembuluh atau
organ distal. Pada trombus vaskular
distal, bekuan dapat terlepas, atau
mungkin terbentuk di dalam suatu organ
seperti jantung, dan kemudian dibawa
melalui sistem aretri ke otak sebagai
suatu embolus.
Buku Ajar Neurologi FK UI
MANIFESTASI KLINIK
Gejala neurologik yang timbul akibat gangguan peredaran darah di otak bergantung
pada berat ringannya gangguan pembuluh darah dan lokalisasinya. Sebagian besar kasus
terjadi secara mendadak, sangat cepat, dan menyebabkan kerusakan otak dalam
beberapa menit.
Gejala utama stroke iskemik akibat trombosis serebri ialah timbulnya defisit neurologik
secara mendadak/subakut, terjadi pada waktu istirahat atau bangun pagi dan kesadaran
biasanya tidak menurun. Biasanya terjadi pada usia lebih dari 50 tahun. Sedangkan
stroke iskemik akibat emboli serebri didapatkan pada usia lebih muda, terjadi mendadak
dan pada waktu beraktifitas. Kesadaran dapat menurun bila emboli cukup besar.
Vaskularisasi otak dihubungkan oleh 2 sistem yaitu sistem karotis dan sistem
vertebrobasilaris. Gangguan pada salah satu atau kedua sistem tersebut akan
memberikan gejala klinis tertentu.
Buku Ajar Neurologi FK UI
DIAGNOSIS
Anamnesis g. Gangguan Neurobehavioral yang meliputi :
Gangguan global berupa gangguan kesadaran • Gangguan atensi
Gangguan fokal yang muncul mendadak,
dapat berupa: • Gangguan memory
a. Kelumpuhan sesisi/kedua sisi, kelumpuhan • Gangguan bicara verbal
satu extremitas, kelumpuhan otot-otot • Gangguan mengerti pembicaraan
penggerak bola mata, kelumpuhan otot-otot
untuk proses menelan, wicara dan sebagainya • Gangguan pengenalan ruang
b. Gangguan fungsi keseimbangan • Gangguan fungsi kognitif lain
c. Gangguan fungsi penghidu
d. Gangguan fungsi penglihatan
e. Gangguan fungsi pendengaran
f. Gangguan fungsi Somatik Sensoris
Panduan Praktik Klinis Neurologi 2016
PEMERIKSAAN FISIK
Pemeriksaan fisiK
•Penurunan GCS
•Kelumpuhan saraf kranial
•Kelemahan motorik
•Defisit sensorik
•Gangguan otonom
•Gangguan neurobehavior
•Alat bantu skoring : Skor Siriraj
Panduan Praktik Klinis Neurologi 2016
PEMERIKSAAN PENUNJANG
• CT Scan + CT Angiografi /MRI + • Thorax foto
MRA Otak
• Urinalisa
• EKG • Echocardiografi (TTE/TEE)
• Doppler Carotis • Pemeriksaan Neurobehavior
• Transcranial Doppler (Fungsi Luhur)
• TCD Bubble Contrast & VMR • DSA Serebral
• Lab
Panduan Praktik Klinis Neurologi 2016
DIAGNOSA BANDING
1. Stroke Hemoragik
2. Ensefalopati toksik/metabolik
3. Ensefalitis
4. Lesi struktural intrakranial (hematoma subdural, hematoma
epidural, tumor otak)
5. Kelainan non neurologis / fungsional (contoh: kelainan jiwa)
6. Trauma kepala
7. Ensefalopati hipertensif
8. Migren hemiplegik
9. Abses otak
10. Sklerosis multipel.
Guideline stroke PERDOSSI 2011
PENATALAKSANAAN
Tatalaksana Umum :
• Stabilisasi jalan nafas dan pernapasan
• Stabilisasi hemodinamik (infus kristaloid)
• Pengendalian tekanan intrakranial (manitol jika diperlukan)
• Pengendalian kejang (terapi anti kejang jika diperlukan)
• Analgetik dan antipiterik, jika diperlukan
• Gastroprotektor, jika diperlukan
• Manajemen nutrisi
• Pencegahan DVT dan emboli paru : heparin atau LMWH
Panduan Praktik Klinis Neurologi 2016
PENATALAKSANAAN
Penatalaksanaan dalam keadaan khusus
Hipertensi
Pada pasien stroke iskemik akut, tekanan darah diturunkan sekitar 15% (sistolik maupun
diastolic) dalam 24 jam pertama setelah awitan apabila tekanan darah sistolik (TDS) >220 mmHg
atau tekanan darah diastolic (TDD) >120 mmHg. Pada pasien stroke iskemik akut yang akan
diberi terapi trombolitik (rtPA), tekanan darah diturunkan hingga TDS <185 mmHg dan TDD
<110 mmHg (AHA/ASA, Class I, Level of evidence B) Selanjutnya tekanan darah harus dipantau
hingga TDS<180 mmHg dan TDD <105 mmHg selama 24 jam setelah pemberian rtPA. Obat
antihipertensi yang digunakan labetalol, nitropaste, nitroprusid, nikardipin dan
diltiazemintravena.
Guideline stroke PERDOSSI 2011
Penurunan tekanan darah pada stroke akut dapat dipertimbangkan
hingga lebih rendah dari target di atas pada kondisi tertentu yang
mengancam target organ lainnya, misalnya diseksi aorta, infark
miokard akut, edema paru, gagal ginjal akut paru, gagal ginjal akut
dan ensefalopati hipertensif. Target penurunan tersebut adalah 15-
25% pada jam pertama, dan TDS 160/90 pertama, dan TDS 160/90
mmHg dalam 6 jam pertama.
Guideline stroke PERDOSSI 2011
Hipotensi
Hipotensi atrial pada stroke akut berhubungan dengan buruknya keluaran
neurologis, terutama bila TDS <100 mmHg atau TDD <70 mmHg. Oleh karena itu
hipotensi pada stroke akut harus diatasi dan dicari penyebabnya, terutama
diseksi aorta, hypovolemia, perdarahan dan penurunan cardiac output karena
iskemia miokardial atau aritmia.
Penggunaan obat vasopressor dapat diberikan dalam bentuk infuse dan
disesuaikan dengan efek samping yang akan ditimbulkan seperti takikardia. Obat-
obat vasopressor yang dapat digunakan antara lain, fenilephrin, dopamine, dan
norepinefrin. Pemberian obat-obat tersebut diawali dengan dosis kecil dan
dipertahankan pada tekanan darah optimal, yaitu TDS berkisar 140 mmHg pada
kondisi akut stroke.
Guideline stroke PERDOSSI 2011
Hiperglikemia
Hiperglikemia terjadi pada hampir 60% pasien stroke akut nondiabetes.
Hiperglikemia setelah stroke akut berhubungan dengan luasnya volume infark
dan gangguan kortikal dan berhubungan dengan buruknya keluaran. Tidak
banyak data penelitian yang menyebutkan bahwa dengan menurunkan kadar
gula darah secara aktif akan memperbaiki keluaran.
Salah satu penelitian yang terbesar adalah penurunan kadar gula darah
dengan infus glukosa-insulin-kalium dibandingkan dengan infus salin standar
yang menunjukkan tidak ditemukan perbaikan keluaran dan turunnya tingkat
kematian pada pasien dengan berhasil diturunkan sarnpai tingkat ringan dan
sedang (median 137 mg/dl). Hindari kadar gula darah melebihi 180 mg/dl,
disarankan dengan infus salin dan menghindari larutan glukosa dalam 24 jam
pertama setelah serangan stroke akan berperan dalam rnengendalikan kadar
gula darah.
Guideline stroke PERDOSSI 2011
1. Indikasi dan syarat-syarat pemberian 2. Kontrol gula darah selama fase akut stroke
insulin
Insulin reguler subkutan menurut skala
Stroke hemoragik dan non hemoragik luncur. Sangat bervariasi dan harus
dengan IDDM atau NIDDM disesuaikan dengan kebutuhan tiap penderita
(tak disebutkan berapa jam sekali) (lihat tabel
Bukan stroke lakunar dengan diabetes 1). Pada hiperglikemia refrakter dibutuhkan IV
mellitus. insulin.
Guideline stroke PERDOSSI 2011
Protokol pemberian insulin intravena
Guideline umum Pemilihan Algoritma
1. Sasaran kadar glukosa Algoritma 1: mulai untuk
darah = 80-180 mg/dl (90- kebanyakan penderita
110 untuk intensive
careunit ICU) Algoritma 2: untuk penderita
yang tak dapat dikontrol
2. Standart drip insulin 100 dengan algoritma 1, atau untuk
U/100 ml 0,9% NaCl via penderita dengan diabetes
infus (IU/1ml). Infus yang menerima insulin > 80
insulin harus dihentikan U/hari sebagai outpatieant
bila penderita makan dan
menerima dosis pertama Algoritma 3: untuk penderita
dari insulin subkutan yang tak dapat dikontrol
dengan algoritma2.
Algoritma 4: untuk penderita
yang tak dapat dikontrol
dengan algoritma3.
Guideline stroke PERDOSSI 2011
Memantau penderita
Periksa gula darah kapiler tiap jam sampai pada sasaran glukosa ( glucose goal
range) selama 4 jam kemudian diturunkan tiap 2 jam. Bila gula darah tetap
stabil, infus insulin dapat dikurangi tiap 4 jam. Pemantauan tiap jam untuk
penderita sakit kritis walaupun gula darah stabil.
Catatan:
1. Seluruh pasien yang memerlukan infus insulin kontinu harus mendapatkan
sumber glukosa secara kontinu baik melalui IV (D5W atau TPN) atau melalui
asupanenteral.
2. Infus insulin dihentikan jika pasien harus meninggalkan ICU untuk tes
diagnostik ataupun karena memang sudah selesai perawatan ICU.
Guideline stroke PERDOSSI 2011
Peralihan dari insulin intravena kesubkutan.
Untuk mencapai glukosa darah pada tingkat sasaran, berilah dosis short-acting atau rapid-acting
insulin subkutan 1-2 jam sebelum menghentikan infus insulin intravena. Dosis insulin basal dan
prandial harus disesuaikan dengan tiap kebutuhan penderita.
Guideline stroke PERDOSSI 2011
Hipoglikemia
Hipoglikemia (< 50 mg/dl) mungkin akan memperlihatkan gejala mirip dengan
stroke infark, dan dapat diatasi dengan pemberian bolus dekstrose atau infus
glukosa 10-20% sampai kadar gula darah 80-110mg/dl.
Hentikan insulin drip
Berikan dextrose 50% dalam air (D50W) intravena
Bila penderita sadar: 25 ml (1/2amp)
Bila tak sadar: 50 ml (1amp)
Periksa ulang gula darah tiap 20 menit dan beri ulang 25 ml D50W intravena bila gula darah
<60mg/dl. Mulai lagi dengan insulin drip bila gula 2 kali > 70 mg/dl (periksa 2 kali). Mulai insulin
drip dengan algoritma lebih rendah (movingdown).
Guideline stroke PERDOSSI 2011
PENATALAKSAAN
Tatalaksana Spesifik
• Trombolisis intravena : alteplase dosis 0.6-0.9 mg/kgBB, pada stroke iskemik onset <6 jam
• Terapi endovascular : trombektomi mekanik, pada stroke iskemik dengan oklusi karotis interna atau
pembuluh darah intrakranial, onset <8 jam
• Manajemen hipertensi (Nicardipin, ARB, ACE-Inhibitor, Calcium Antagonist, Beta blocker, Diuretik)
• Manajemen gula darah (insulin, anti diabetik oral)
• Pencegahan stroke sekunder (antiplatelet :aspirin, clopidogrel, cilostazol atau antikoagulan : warfarin,
dabigatran, rivaroxaban)
• Neroprotektor (citicholin, piracetam, pentoxyfiline, DLBS 1033)
• Perawatan di Unit Stroke
• Neurorestorasi / Neurorehabilitasi
Panduan Praktik Klinis Neurologi 2016
Tindakan Intervensi/Operatif
• Carotid Endartersctomy (CEA), sesuai indikasi
• Carotid Artery Stenting (CAS), sesuai indikasi
• Stenting pembuluh darah intracranial, sesuai indikasi
Panduan Praktik Klinis Neurologi 2016
PENCEGAHAN
PENCEGAHAN PRIMER PENCEGAHAN SEKUNDER
a. Menghindari: rokok, stress, alkohol, kegemukan, a. Obat-obatan, yang digunakan: asetosal (asam asetil salisilat)
konsumsi garam berlebihan, obat-obatan golongan digunakan sebagai obat antiagregasi trombosit pilihan pertama
amfetamin, kokain dan sejenisnya. dengan dosis berkisar antara 80-320 mg/hari, antikoagulan oral
diberikan pada penderita dengan faktor resiko penyakit jantung
b. Mengurangi: kolesterol dan lemak dalam makanan. (fibrilasi atrium, infark miokard akut, kelainan katup) dan kondisi
koagulopati yang lain.
c. Mengendalikan: Hipertensi, DM, penyakit jantung
(misalnya fibrilasi atrium, infark miokard akut, penyakit b. Clopidogrel dengan dosis 1x75 mg. Merupakan pilihan obat
antiagregasi trombosit kedua, diberikan bila pasien tidak tahan
jantung reumatik), dan penyakit vascular aterosklerotik atau mempunyai kontra indikasi terhadap asetosal (aspirin).
lainnya.
c. Modifikasi gaya hidup dan faktor risiko stroke, misalnya
d. Menganjurkan konsumsi gizi yang seimbang seperti, mengkonsumsi obat antihipertensi yang sesuai pada penderita
makan banyak sayuran, buah-buahan, ikan terutama ikan hipertensi, mengkonsumsi obat hipoglikemik pada penderita
salem dan tuna, minimalkan junk food dan beralih pada diabetes, diet rendah lemak dan mengkonsumsi obat
makanan tradisional yang rendah lemak dan gula, serealia antidislipidemia pada penderita dislipidemia, berhenti merokok,
dan susu rendah lemak serta dianjurkan berolah raga berhenti mengkonsumsi alkohol, hindari kelebihan berat badan
secara teratur. dan kurang gerak.
Guideline stroke PERDOSSI 2011
PENCEGAHAN TERTIER
Rehabilitasi Fisik
Rehabilitasi Mental
Rehabilitasi Sosial
Edukasi
• Penjelasan Sebelum MRS (rencana rawat, biaya, pengobatan, prosedur, masa dan tindakan
pemulihan dan latihan, manajemen nyeri, risiko dan komplikasi)
• Penjelasan mengenai stroke iskemik, risiko dan komplikasi selama perawatan
• Penjelasan mengenai factor risiko dan pencegahan rekurensi
• Penjelasan program pemulangan pasien (Discharge Planning)
• Penjelasan mengenai gejala stroke, dan apa yang harus dilakukan sebelum dibawa ke RS
Panduan Praktik Klinis Neurologi 2016
PROGNOSIS
Ad vitam : dubia adbonam
Ad Sanationam : dubia adbonam
Ad Fungsionam : dubia adbonam
Panduan Praktik Klinis Neurologi 2016
BAB III
KESIMPULAN
Stroke adalah sindrom yang terdiri dari tanda dan/atau gejala hilangnya fungsi sistem saraf
pusat fokal atau global yang berkembang cepat ( dalam detik atau menit). Gejala ini
berlangsung lebih dari 24 jam atau menyebabkan kematian, berasal dari gangguan aliran darah
otak dan bukan disebabkan oleh gangguan peredaran darah otak sepintas, tumor otak, stroke
sekunder karena trauma maupun infeksi. Jika terbentuk trombus pada aliran darah cepat, dan
trombus ini melewati permukan kasar seperti plaque arteria maka akan terbentuk white clot
(gumpalan platelet dengan fibrin). Obat yang bermanfaat adalah aspirin untuk mengurangi
agregasi platelet ditambah tiklodipin untuk mengurangi daya pelekatan dari fibrin. Bila
kemudian hal ini diikuti oleh stenosis dan pelambatan aliran darah yang progresif, maka terapi
adalah antikoagulan sampai penyebab dapat dihilangkan atau sampai buntu total dan aliran
darah hanya dari kolateral saja baru antikoagulan dihentikan dan diganti dengan aspirin.
TERIMA KASIH
Anda mungkin juga menyukai
- Uas 3Dokumen6 halamanUas 3Sherin Adha HadiaBelum ada peringkat
- Patofisiologi SNDokumen1 halamanPatofisiologi SNSherin Adha HadiaBelum ada peringkat
- Laporan KasusDokumen19 halamanLaporan KasusSherin Adha HadiaBelum ada peringkat
- Uas 2Dokumen4 halamanUas 2Sherin Adha HadiaBelum ada peringkat
- Last ExamDokumen7 halamanLast ExamSherin Adha HadiaBelum ada peringkat
- Uas 1Dokumen5 halamanUas 1Sherin Adha HadiaBelum ada peringkat
- Lapkas SkizopreniaDokumen16 halamanLapkas SkizopreniaSherin Adha HadiaBelum ada peringkat
- Tugas Radiologi 1 SHERIN ADHA HADIADokumen7 halamanTugas Radiologi 1 SHERIN ADHA HADIASherin Adha HadiaBelum ada peringkat
- Morning Report SherinDokumen17 halamanMorning Report SherinSherin Adha HadiaBelum ada peringkat
- Referat Stroke Iskemik SherinDokumen43 halamanReferat Stroke Iskemik SherinSherin Adha HadiaBelum ada peringkat
- Tugas Radiologi 3 SHERIN ADHA HADIADokumen8 halamanTugas Radiologi 3 SHERIN ADHA HADIASherin Adha HadiaBelum ada peringkat
- Tugas Radiologi 2 SHERIN ADHA HADIADokumen7 halamanTugas Radiologi 2 SHERIN ADHA HADIASherin Adha HadiaBelum ada peringkat
- Status 1 SherinDokumen27 halamanStatus 1 SherinSherin Adha HadiaBelum ada peringkat
- Lapkas Skizoafektif Tipe DepresifDokumen10 halamanLapkas Skizoafektif Tipe DepresifSherin Adha HadiaBelum ada peringkat
- Makalah DinkesDokumen60 halamanMakalah DinkesSherin Adha HadiaBelum ada peringkat
- Rheumatoid AthritisDokumen27 halamanRheumatoid AthritisSherin Adha HadiaBelum ada peringkat
- Perdarahan Ante PartumDokumen44 halamanPerdarahan Ante PartumSherin Adha HadiaBelum ada peringkat
- KRISIS TIROID SHERIN (Interna)Dokumen27 halamanKRISIS TIROID SHERIN (Interna)Sherin Adha HadiaBelum ada peringkat
- Lapkas Obgyn Final 2Dokumen20 halamanLapkas Obgyn Final 2Sherin Adha HadiaBelum ada peringkat
- Malaria SHERIN InternaDokumen41 halamanMalaria SHERIN InternaSherin Adha HadiaBelum ada peringkat