Setengah Jadi Askep
Diunggah oleh
Dwi Cimikago AmerthawatiJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Setengah Jadi Askep
Diunggah oleh
Dwi Cimikago AmerthawatiHak Cipta:
Format Tersedia
KONSEP DASAR ATONIA UTERI I.
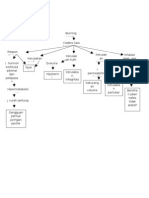
Pengertian Perdarahan Post Partum adalah perdarahan lebih dari 500-600 cc dalam 24 jam setelah anak dan plasenta lahir. Pada kasus perdarahan terutama perdarahan post partum, Atonia Uteri menjadi penyebab lebih dari 90% perdarahan pasca persalinan yang terjadi dalam 24 jam setelah kelahiran bayi (Ripley, 1999). Perdarahan postpartum dapat terjadi karena terlepasnya sebagian plasenta dari rahim dan sebagian lagi belum; karena perlukaan pada jalan lahir atau karena atonia uteri. Atoni uteri merupakan sebab terpenting perdarahan postpartum. Atonia uteri dapat terjadi karena proses persalinan yang lama; pembesaran rahim yang berlebihan pada waktu hamil seperti pada hamil kembar atau janin besar; persalinan yang sering (multiparitas) atau anestesi yang dalam. Atonia uteri juga dapat terjadi bila ada usaha mengeluarkan plasenta dengan memijat dan mendorong rahim ke bawah sementara plasenta belum lepas darirahim. Perdarahan yang banyak dalam waktu pendek dapat segera diketahui. Tapi bila perdarahan sedikit dalam waktu lama tanpa disadari penderita telah kehilangan banyak darah sebelum tampak pucat dan gejala lainnya. Pada perdarahan karena atonia uteri, rahim membesar dan lembek. Atonia uteria (relaksasi otot uterus) adalah Uteri tidak berkontraksi dalam 15 detik setelah dilakukan pemijatan fundus uteri (plasenta telah lahir). (JNPKR, Asuhan Persalinan Normal, Depkes Jakarta ; 2002) II. Penyebab dan faktor predisposisi Beberapa faktor Predisposisi yang terkait dengan perdarahan pasca persalinan yang disebabkan oleh Atonia Uteri, diantaranya adalah : 1. Yang menyebabkan uterus membesar lebih dari normal selama kehamilan, diantaranya : a. Jumlah air ketuban yang berlebihan (Polihidramnion) b. Kehamilan gemelli c. Janin besar (makrosomia)
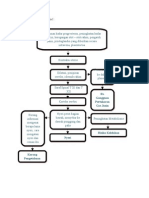
2. Kala satu atau kala 2 memanjang 3. Persalinan cepat (partus presipitatus) 4. Persalinan yang diinduksi atau dipercepat dengan oksitosin 5. Infeksi intrapartum 6. Multiparitas tinggi 7. Magnesium sulfat digunakan untuk mengendalikan kejang pada preeklamsi / eklamsia. Atonia Uteri juga dapat timbul karena salah penanganan kala III persalinan, dengan memijat uterus dan mendorongnya ke bawah dalam usaha melahirkan plasenta, sedang sebenarnya belum terlepas dari uterus. Menurut Roestman (1998), faktor predisposisi terjadinya Atonia Uteri adalah : 1. Umur : umur yang terlalu muda atau tua 2. Paritas : sering dijumpai pada multipara dan grademultipara 3. Obstetri operatif dan narkosa 4. Uterus terlalu diregang dan besar, pada gemeli, hidramnion, atau janin besar 5. Kelainan pada uterus seperti mioma uteri 6. Faktor sosio ekonomi yaitu mal nutrisi III. Pathway (Terlampir) IV. Gejala klinis 1. Uterus tidak berkontraksi dan lembek 2. Perdarahan segera setelah anak lahir (post partum primer) Gejala yang kadang-kadang timbul: Syok (tekanan darah rendah, denyut nadi cepat dan kecil, ekstremitas dingin, gelisah, mual dan lain-lain) V. Pencegahan Pemberian oksitosin rutin pada kala III dapat mengurangi risiko perdarahan pospartum lebih dari 40%, dan juga dapat mengurangi kebutuhan obat
tersebut sebagai terapi. Menejemen aktif
kala III dapat mengurangi jumlah
perdarahan dalam persalinan, anemia, dan kebutuhan transfusi darah. Kegunaan utama oksitosin sebagai pencegahan atonia uteri yaitu onsetnya yang cepat, dan tidak menyebabkan kenaikan tekanan darah atau kontraksi tetani seperti ergometrin. Pemberian oksitosin paling bermanfaat untuk mencegah atonia uteri. Pada manajemen kala III harus dilakukan pemberian oksitosin setelah bayi lahir. Aktif protokol yaitu pemberian 10 unit IM, 5 unit IV bolus atau 10-20 unit per liter IV drip 100-150 cc/jam. VI. Penatalaksanaan 1. Resusitasi Apabila terjadi perdarahan pospartum banyak, maka penanganan awal yaitu resusitasi dengan oksigenasi dan pemberian cairan cepat, monitoring tanda-tanda vital, monitoring jumlah urin, dan monitoring saturasi oksigen. Pemeriksaan golongan darah dan crossmatch perlu dilakukan untuk persiapan transfusi darah. 2. Masase dan kompresi bimanual Masase dan kompresi bimanual akan menstimulasi kontraksi uterus yang akan menghentikan perdarahan.Pemijatan fundus uteri segera setelah lahirnya plasenta (max 15 detik) a. Jika uterus berkontraksi Evaluasi, jika uterus berkontraksi tapi perdarahan uterus berlangsung, periksa apakah perineum / vagina dan serviks mengalami laserasi dan jahit atau rujuk segera b. Jika uterus tidak berkontraksi maka : 1). Bersihkanlah bekuan darah atau selaput ketuban dari vagina & lobang serviks 2). Pastikan bahwa kandung kemih telah kosong
3). Lakukan kompresi bimanual internal (KBI) selama 5 menit. c. Jika uterus berkontraksi, teruskan KBI selama 2 menit, keluarkan tangan perlahan-lahan dan pantau kala empat dengan ketat. d. Jika uterus tidak berkontraksi, maka : Anjurkan keluarga untuk mulai melakukan kompresi bimanual eksternal; Keluarkan tangan perlahan-lahan; Berikan ergometrin 0,2 mg LM (jangan diberikan jika hipertensi); Pasang infus menggunakan jarum ukuran 16 atau 18 dan berikan 500 ml RL + 20 unit oksitosin. Habiskan 500 ml pertama secepat mungkin; Ulangi KBI e. Jika uterus berkontraksi, pantau ibu dengan seksama selama kala empat f. Jika uterus tidak berkontraksi maka rujuk segera 3. Uterotonika Oksitosin merupakan hormon sintetik yang diproduksi oleh lobus posterior hipofisis. Obat ini menimbulkan kontraksi uterus yang efeknya meningkat seiring dengan meningkatnya umur kehamilan dan timbulnya reseptor oksitosin. Pada dosis rendah oksitosin menguatkan kontraksi dan meningkatkan frekwensi, tetapi pada dosis tinggi menyababkan tetani. Oksitosin dapat diberikan secara IM atau IV, untuk perdarahan aktif diberikan lewat infus dengan ringer laktat 20 IU perliter, jika sirkulasi kolaps bisa diberikan oksitosin 10 IU intramiometrikal (IMM). Efek samping pemberian oksitosin sangat sedikit ditemukan yaitu nausea dan vomitus, efek samping lain yaitu intoksikasi cairan jarang ditemukan. Metilergonovin maleat merupakan golongan ergot alkaloid yang dapat menyebabkan tetani uteri setelah 5 menit pemberian IM. Dapat diberikan secara IM 0,25 mg, dapat diulang setiap 5 menit sampai dosis maksimum 1,25 mg, dapat juga diberikan langsung pada miometrium jika diperlukan (IMM) atau IV bolus 0,125 mg. obat ini dikenal dapat menyebabkan vasospasme perifer dan hipertensi, dapat juga menimbulkan nausea dan vomitus. Obat ini tidak boleh diberikan pada pasien dengan hipertensi. Uterotonika prostaglandin merupakan sintetik analog 15 metil
prostaglandin F2alfa. Dapat diberikan secara intramiometrikal, intraservikal, transvaginal, intravenous, intramuscular, dan rectal. Pemberian secara IM atau
IMM 0,25 mg, yang dapat diulang setiap 15 menit sampai dosis maksimum 2 mg. Pemberian secara rektal dapat dipakai untuk mengatasi perdarahan pospartum (5 tablet 200 g = 1 g). Prostaglandin ini merupakan uterotonika yang efektif tetapi dapat menimbulkan efek samping prostaglandin seperti: nausea, vomitus, diare, sakit kepala, hipertensi dan bronkospasme yang disebabkan kontraksi otot halus, bekerja juga pada sistem termoregulasi sentral, sehingga kadang-kadang menyebabkan muka kemerahan, berkeringat, dan gelisah yang disebabkan peningkatan basal temperatur, hal ini menyebabkan penurunan saturasi oksigen. Uterotonika ini tidak boleh diberikan pada pasien dengan kelainan kardiovaskular, pulmonal, dan disfungsi hepatik. Efek samping serius penggunaannya jarang ditemukan dan sebagian besar dapat hilang sendiri. Dari beberapa laporan kasus penggunaan prostaglandin efektif untuk mengatasi perdarahan persisten yang disebabkan atonia uteri dengan angka kesuksesan 84%-96%. Perdarahan pospartum dini sebagian besar disebabkan oleh atonia uteri maka perlu dipertimbangkan penggunaan uterotonika ini untuk mengatasi perdarahan masif yang terjadi. 4. Uterine lavage dan Uterine Packing Jika uterotonika gagal menghentikan perdarahan, pemberian air panas ke dalam cavum uteri mungkin dapat bermanfaat untuk mengatasi atonia uteri. Pemberian 1-2 liter salin 47C-50C langsung ke dalam cavum uteri menggunakan pipa infus. Tangan operator tidak boleh menghalangi vagina untuk memberi jalan salin keluar. Penggunaan uterine packing saat ini tidak disukai dan masih kontroversial. Efeknya adalah hiperdistended uterus dan sebagai tampon uterus. Prinsipnya adalah membuat distensi maksimum sehingga memberikan tekanan maksimum pada dinding uterus. Segmen bawah rahim harus terisi sekuat mungkin, anestesi dibutuhkan dalam penanganan ini dan antibiotika broad-spectrum harus diberikan. Uterine packing dipasang selama 24-36 jam, sambil memberikan resusitasi cairan dan transfusi darah masuk. Uterine packing diberikan jika tidak tersedia fasilitas operasi atau kondisi pasien tidak memungkinkan dilakukan operasi.
5. Operatif Beberapa penelitian tentang ligasi arteri uterina menghasilkan angka keberhasilan 80-90%. Pada teknik ini dilakukan ligasi arteri uterina yang berjalan disamping uterus setinggi batas atas segmen bawah rahim. Jika dilakukan SC, ligasi dilakukan 2-3 cm dibawah irisan segmen bawah rahim. Untuk melakukan ini diperlukan jarum atraumatik yang besar dan benang absorbable yang sesuai. Arteri dan vena uterina diligasi dengan melewatkan jarum 2-3 cm medial vasa uterina, masuk ke miometrium keluar di bagian avaskular ligamentum latum lateral vasa uterina. Saat melakukan ligasi hindari rusaknya vasa uterina dan ligasi harus mengenai cabang asenden arteri miometrium, untuk itu penting untuk menyertakan 2-3 cm miometrium. Jahitan kedua dapat dilakukan jika langkah diatas tidak efektif dan jika terjadi perdarahan pada segmen bawah rahim. Dengan menyisihkan vesika urinaria, ligasi kedua dilakukan bilateral pada vasa uterina bagian bawah, 3-4 cm dibawah ligasi vasa uterina atas. Ligasi ini harus mengenai sebagian besar cabang arteri uterina pada segmen bawah rahim dan cabang arteri uterina yang menuju ke servik, jika perdarahan masih terus berlangsung perlu dilakukan bilateral atau unilateral ligasi vasa ovarian. Ligasi arteri Iliaka Interna Identiffikasi bifurkasiol arteri iliaka, tempat ureter menyilang, untuk melakukannya harus dilakukan insisi 5-8 cm pada peritoneum lateral paralel dengan garis ureter. Setelah peritoneum dibuka, ureter ditarik ke medial kemudian dilakukan ligasi arteri 2,5 cm distal bifurkasio iliaka interna dan eksterna. Klem dilewatkan dibelakang arteri, dan dengan menggunakan benang non absobable dilakukan dua ligasi bebas berjarak 1,5-2 cm. Hindari trauma pada vena iliaka interna. Identifikasi denyut arteri iliaka eksterna dan femoralis harus dilakukan sebelum dan sesudah ligasi. Risiko ligasi arteri iliaka adalah trauma vena iliaka yang dapat menyebabkan perdarahan. Dalam melakukan tindakan ini dokter harus mempertimbangkan waktu dan kondisi pasien. Teknik B-Lynch
Teknik B-Lynch dikenal juga dengan brace suture, ditemukan oleh Christopher B Lynch 1997, sebagai tindakan operatif alternative untuk mengatasi perdarahan pospartum akibat atonia uteri. Histerektomi Histerektomi peripartum merupakan tindakan yang sering dilakukan jika terjadi perdarahan pospartum masif yang membutuhkan tindakan operatif. Insidensi mencapai 7-13 per 10.000 kelahiran, dan lebih banyak terjadi pada persalinan abdominal dibandingkan vaginal.
KOMPRESI BIMANUAL UTERUS ATONI
Gambar 1. Kompresi Bimanual Uterus Atoni Peralatan : sarung tangan steril; dalam keadaan sangat gawat; lakukan dengan tangan telanjang yang telah dicuci Teknik : Basuh genetalia eksterna dengan larutan disinfektan; dalam kedaruratan tidak diperlukan 1. Eksplorasi dengan tangan kiri
Sisipkan tinju kedalam forniks anterior vagina a. Tangan kanan (luar) menekan dinding abdomen diatas fundus uteri dan menangkap uterus dari belakang atas
b. Tangan dalam menekan uterus keatas terhadap tangan luar Tindakan ini tidak hanya menekan uterus, tetapi juga meregang pembuluh darah aferen sehingga menyempitkan lumennya. Kompresi uterus bimanual dapat ditangani tanpa kesulitan dalam waktu 10-15 menit. Biasanya tindakan ini sangat baik mengontrol bahaya sementara dan sering menghentikan perdarahan secara sempurna. Bila uterus refrakter oksitosin, dan perdarahan tidak berhenti setelah kompresi bimanual, maka histerektomi tetap merupakan tindakan terakhir. VII. Prognosis Perdarahan Post Partum adalah perdarahan lebih dari 500-600 cc dalam 24 jam setelah anak dan plasenta lahir. Pada kasus perdarahan terutama perdarahan post partum, Atonia Uteri menjadi penyebab lebih dari 90% perdarahan pasca persalinan yang terjadi dalam 24 jam setelah kelahiran bayi (Ripley, 1999). Prognosis pada klien dengan perdarahan post partum sebenarnya dapat diselamatkan, namun karena akibat perdarahan yang tidak diketahui sebabnya dapat menimbulkan prognosis yang buruk bila tidak ditangani dengan segera.
KONSEP DASAR ASUHAN KEPERAWATAN 1. Pengkajian Pengkajian merupakan langkah awal dari proses keperawatan. Pengkajian yang benar dan terarah akan mempermudah dalam merencanakan tinfakan dan evaluasi dari tidakan yang dilakasanakan. Pengkajian dilakukan secara sistematis, berisikan informasi subjektif dan objektif dari klien yang diperoleh dari wawancara dan pemeriksaan fisik. Pengkajian terhadap klien meliputi : Identitas klien Data diri klien meliputi : nama, umur, pekerjaan, pendidikan, alamat, medical record dan lain lain Riwayat kesehatan 1. Riwayat kesehatan dahulu riwayat penyakit jantung, hipertensi, penyakit ginjal kronik, hemofilia, riwayat pre eklampsia, trauma jalan lahir, kegagalan kompresi pembuluh darah, tempat implantasi plasenta, retensi sisa plasenta. 2. Riwayat kesehatan sekarang Keluhan yang dirasakan saat ini yaitu: kehilangan darah dalam jumlah banyak (>500ml), Nadi lemah, pucat, lokea berwarna merah, haus, pusing, gelisah, letih, tekanan darah rendah, ekstremitas dingin, dan mual. 3. Riwayat kesehatan keluarga Adanya riwayat keluarga yang pernah atau sedang menderita hipertensi, penyakit jantung, dan pre eklampsia, penyakit keturunan hemopilia dan penyakit menular. Riwayat obstetrik 1. Riwayat menstruasi meliputi: Menarche, lamanya siklus, banyaknya, baunya , keluhan waktu haid, HPHT 2. Riwayat perkawinan meliputi : Usia kawin, kawin yang keberapa, Usia mulai hamil 3. Riwayat hamil, persalinan dan nifas yang lalu a. Riwayat hamil meliputi: Waktu hamil muda, hamil tua, apakah ada
abortus, retensi plasenta b. Riwayat persalinan meliputi: Tua kehamilan, cara persalinan, penolong, tempat bersalin, apakah ada kesulitan dalam persalinan anak lahir atau mati, berat badan anak waktu lahir, panjang waktu lahir c. Riwayat nifas meliputi: Keadaan lochea, apakah ada pendarahan, ASI cukup atau tidak dan kondisi ibu saat nifas, tinggi fundus uteri dan kontraksi Riwayat Kehamilan sekarang 1. Hamil muda, keluhan selama hamil muda 2. Hamil tua, keluhan selama hamil tua, peningkatan berat badan, tinggi badan, suhu, nadi, pernafasan, peningkatan tekanan darah, keadaan gizi akibat mual, keluhan lain 3. Riwayat antenatal care meliputi : Dimana tempat pelayanan, beberapa kali, perawatan serta pengobatannya yang didapat Pola aktifitas sehari-hari 1. Makan dan minum, meliputi komposisi makanan, frekuensi, baik sebelum dirawat maupun selama dirawat. Adapun makan dan minum pada masa nifas harus bermutu dan bergizi, cukup kalori, makanan yang mengandung protein, banyak cairan, sayur-sayuran dan buah buahan. 2. Eliminasi, meliputi pola dan defekasi, jumlah warna, konsistensi. Adanya perubahan pola miksi dan defeksi.BAB harus ada 3-4 hari post partum sedangkan miksi hendaklah secepatnya dilakukan sendiri (Rustam Mukthar, 1995 ) 3. Istirahat atau tidur meliputi gangguan pola tidur karena perubahan peran dan melaporkan kelelahan yang berlebihan. 4. Personal hygiene meliputi : Pola atau frekuensi mandi, menggosok gigi, keramas, baik sebelum dan selama dirawat serta perawatan mengganti balutan atau duk
Pengkajian fisik 1. Tanda vital : Tekanan darah : Normal/turun ( kurang dari 90-100 mmHg) Nadi : Normal/meningkat ( 100-120 x/menit) Pernafasan : Normal/ meningkat ( 28-34x/menit ) Suhu : Normal/ meningkat Kesadaran : Normal / turun 2. Fundus uteri/abdomen : lembek/keras, subinvolusi 3. Kulit : Dingin, berkeringat, kering, hangat, pucat, capilary refill memanjang 4. Pervaginam : Keluar darah, robekan, lochea ( jumlah dan jenis ) 5. Kandung kemih : distensi, produksi urin menurun/berkurang 2. Diagnosa keperawatan 1. Kekurangan volume cairan berhubungan dengan kehilangan vaskuler yang berlebihan 2. Perubahan perfusi jaringan berhubungan dengan hipovelemia 3. gangguan pola nafas berhubungan dengan intake O2 yang rendah 4. Nyeri Berhubungan dengan episiotomy dan laserasi 5. Resiko penurunan curah janutng berhubungan dengan hipovolemia 6. Resiko tinggi terjadinya infeksi berhubungan dengan trauma jaringan, Stasis cairan tubuh (hipovolemi) 3. Rencana keperawatan 1. Diagnosa : Kekurangan volume cairan yang berhubungan dengan kehilangan vaskular berlebihan Tujuan : Volume cairan adekuat
Kriteria Hasil : tanda-tanda vital dalam batas normal, pengisian kapiler cepat cairan Intervensi a. Kaji dan catat jumlah, tipe, dan sisi perdarahan. Timbang dan hitung pembalut. Simpan bekuan dan jaringan untuk dievaluasi oleh dokter. Rasional: perkirakan kehilangan darah, arterial versus vena, dan adanya bekuan-bekuan membantu membuat diagnosis banding serta menentukan kebutuhan penggantian (satu gram peningkatan berat pembalut sama dengan kurang lebih 1 ml kehilangan darah) b. kaji lokasi uterus dan derajat kontraktilitas uterus. Dengan masase, penonjolan uterus dengan satu tangan sambil menempatkan tangan kedua tepat di atas simfisis pubis. Rasional: derajat kontraktilitas uterus membantu dalam diagnosis banding. Peningkatan kontraktilitas miometrium dapat menurunkan kehilangan daarah. Penempatan satu tangan diatas simfisis pubis mencegah kemungkinan inversi uterus selama masase c. Perhatikan hipotnsi dan takikardi, perlambatan pengisian kapiler atau sianosis dasar buku, serta membran mukosa bibir. Rasional: tanda-tanda menunjukkan hipovolemik dan terjadinya syock. Perubahan tekanan darah tidak dapat dideteksi sampai volume cairan telah menurun hingga 30-50%. Sianosis adalah tanda akhir dari hipksia. d. Pantau masukan dan keluaran: perhatikan berat jenis urine. Rasional: bermanfaat dalam memperkirakan luas/signifikansi kehilangan cairan. Volume perfusi/sirkulasi adekuat ditunjukkan dengan haluran 3-50 ml/jam atau lebih besar. Sianosis adalah tanda akhir dari hipoksia. e. berikan lingkungan yang tenang dan dukungan psikologis. Rasional: meningkatkan relaksasi, menurunkan ansietas, dan kebutuhan metabolik. (kurang dari 3 detik), sensorium tepat, input dan output seimbang, serta berat jenis urine dalam batas normal
2. Diagnosis
: Perubahan perfusi jaringan yang berhubungan dengan hipovolemia, ditandai dengan pengisian kapilari lambat, pucat,kulit dingin atau lembap.
Tujuan
: perfusi jaringan kembali normal. pengisian kapiler cepat;
Kriteria Hasil : TD, nadi darah arteri, Hb/Ht dalam batas normal; Intervensi: a. Perhatikan Hb atau Ht sebelum dan sesudah kehilangan darah. Kaji status nutrisi, tinggi, dan berat badan. Rasional: nilai bandingan membantu menentukan beratnya kehilangan b. darah. Status sebelumnya dari kesehatan yang buruk meningkatkan luasnya cedera karena kekurangan O2 Pantau tanda vital, catat derajat, dan durasi episode hipovolemik. Rasional: Luasnya keterlibatan hipofisi dapat dihubungkan dengan derajat dan durasi hipotensi. Peningkatan frekuensi pernapasan dapat menunjukkan upaya untuk mengatasi asidosis metabolik. c. perhatikan tingkat kesadaran dan adanya perubahan perilaku. Rasional: perubahan sensorium adalah indikator dini hipopksia, sianosis tanda lanjut, mungkin tidak tampak sampai kadar PO2 turun dibawah 50 mmHg. d. Kaji warna dasar kuku mukosa mulut, gusi, dan lidah serta perhatikan suhu kulit. Rasional: Pada kompensasi vasokonstriksi dan pirau organ vital, sirkulasi pada pembuluh darah perifer diturunkan yang mengakibatkan sianosis dan suhu kulit dingin. Kolaborasi a. pantau kadar pH rasional: membantu dalam mendiagnosis derajat hipoksia jaringan atau asidosis yang diakibatkan oleh terbentuknya asam laktat dari metabolisme anaerobik. b. Berikan terapi oksigen sesuai kebutuhan
Rasional: memaksimalkan ktersediaan oksigen untuk transpor sirkulasi jaringan. 3. (kosong) 4. Diagnose jaringan. Tujuan Intervensi : a.Kaji skala nyeri pasien R : nyeri merupakan respon subjektif yang dapat dikaji dengan skala nyeri. Atur posisi imobilisasi pada daerah nyeri. R : imobilisasi yang adekuat dapat mengurangi nyeri. Bantu klien dalam mengidentifikasi factor pencetus. R : nyeri dipengaruhi oleh kecemasan dan pergerakan sendi. Jelaskan dan bantu klien dengan tindakan pereda nyeri non farmakologi dan non invasive. R : pendekatan dengan menggunakan relaksasi dan tindakan non farmakologi lain menunjukkan keefektifan dalam mengurangi nyeri. Ajarkan teknik distraksi dan relaksasi. R : teknik ini dapat membantu mengurangi nyeri. : nyeri pasien berkurang Kriteria Hasil : pasien tidak tampak meringis (skala 2-5) : Nyeri berhubungan dengan inflamasi dan kerusakan
5. Diagnosa Tujuan
: Risiko penurunan curah jantung b.d hipervolemia : curah jantung dapat dipertahankan secara adekuat
Kriteria Hasil : Tanda vital stabil Denyut nadi perifer normal Status mental baik Tidak ada disritmia
Intervensi 1. Observasi nadi dan denyut jantung saat pasien tidur 2. Auskultasi suara jantung, perhatikan adanya bunyi jantung tambahan, adanya irama gallop dan murmur sistolik. 3. Pantau EKG, catat atau perhatikan kecepatan atau irama jantung dan adanya disritmia 4. batasi aktivitas yang tidak perlu 6. Diagnosa Tujuan : Resiko infeksi berhubungan dengan perdarahan : Tidak terjadi infeksi
Kriteria Hasil : lokea tidak berbau dan TV dalam batas normal Intervensi 1. Catat perubahan tanda vital. Rasionalnya Perubahan tanda vital ( suhu ) merupakan indikasi terjadinya infeksi 2. Catat adanya tanda lemas, yang kedinginan, lembek, tersebut anoreksia, nyeri merupakan lochea. kontraksi uterus dan
panggul.Rasionalnya 3. Monitor involusi
tanda-tanda uterus dan
indikasi terjadinya bakterimia, shock yang tidak terdeteksi pengeluaran Rasoinalnya Infeksi uterus menghambat involusi dan terjadi pengeluaran lokea yang berkepanjangan 4. Perhatikan kemungkinan infeksi di tempat lain, misalnya infeksi saluran nafas, mastitis dan saluran kencing, Infeksi di tempat lain memperburuk keadaan 5. Tindakan kolaborasi Berikan zat besi ( Anemi memperberat keadaan ) Beri antibiotika ( Pemberian antibiotika yang tepat diperlukan untuk keadaan infeksi ).
4. Evaluasi keperawatan DX 1. 1. pengisian kapiler cepat (kurang dari 3 detik), 2. sensorium tepat 3. tanda-tanda vital dalam batas normal 4. input dan output cairan seimbang 5. serta berat jenis urine dalam batas normal DX 2. 1. nadi darah arteri 2. tekanan darah 3. Hb/Ht dalam batas normal 4. pengisian kapiler cepat DX 3. DX 4. 1. Tanda-tanda infeksi tidak terjadi DX 5. DX 6.
Anda mungkin juga menyukai
- Daftar Wawancara PABDokumen5 halamanDaftar Wawancara PABDwi Cimikago AmerthawatiBelum ada peringkat
- Flipp Chart Road ShowDokumen10 halamanFlipp Chart Road ShowDwi Cimikago AmerthawatiBelum ada peringkat
- Sap KatarakDokumen21 halamanSap KatarakDwi Cimikago AmerthawatiBelum ada peringkat
- Persalinan Seluruh Kala LengkapDokumen33 halamanPersalinan Seluruh Kala LengkapDwi Cimikago AmerthawatiBelum ada peringkat
- Pathway Kala 1-4Dokumen5 halamanPathway Kala 1-4Dwi Cimikago AmerthawatiBelum ada peringkat
- LP Myoma UteriDokumen16 halamanLP Myoma UteriDwi Cimikago AmerthawatiBelum ada peringkat
- JDS KaruDokumen8 halamanJDS KaruDwi Cimikago AmerthawatiBelum ada peringkat
- Keperawatan Medikal BedahDokumen52 halamanKeperawatan Medikal BedahDwi Cimikago AmerthawatiBelum ada peringkat
- Bab I Edit JadiDokumen4 halamanBab I Edit JadiDwi Cimikago AmerthawatiBelum ada peringkat
- PathwayDokumen1 halamanPathwayDwi Cimikago AmerthawatiBelum ada peringkat
- Keperawatan Medikal BedahDokumen52 halamanKeperawatan Medikal BedahDwi Cimikago AmerthawatiBelum ada peringkat
- Askep Asfiksia BBL BENARRRDokumen21 halamanAskep Asfiksia BBL BENARRRDwi Cimikago AmerthawatiBelum ada peringkat
- Asma SDH Di EditDokumen18 halamanAsma SDH Di EditDwi Cimikago AmerthawatiBelum ada peringkat