Rangkuman Gimul
Diunggah oleh
Mahesa Nara0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
25 tayangan4 halamanRangkuman Gimul
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniRangkuman Gimul
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
25 tayangan4 halamanRangkuman Gimul
Diunggah oleh
Mahesa NaraRangkuman Gimul
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 4
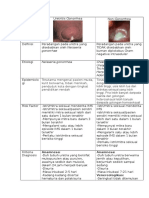
Acute Necrotizing Ulcerative Gingivitis Manifestasi Klinis 5.
Lidah terdorong kebelakang
Etiologi ANUG Acute osteomyelitis 6. Drooling
Lokal 1. Nyeri dalam dan intens 7. Gangguan nafas
1. Merokok 2. Demam tinggi hilang timbul Tatalaksan
2. Trauma 3. Parasthesia atau anesthesia pada bibir 1. ABC
3. Orah Hygiene buruk bawah 2. Rehidrasi cairan dengan NaCl 0,9%
4. Infeksi bakteri fusiform basilus) 4. Gigi masih kuat +dextrose 5%
Sistemik 5. Tidak ada fistula 3. Pemberian antibiotic Penicillin G 2 million IU
1. Imunitas tubuh menurun 6. Pembengkakan minimal IV q8h + metronidazole 500 mg IV
2. Stress Sub Akut 4. Pemberian steroid
3. Gizi buruk 1. Akumulasi pus dibawah perioseteum 5. Rujuk untuk TC/drainase/rawat inap/
Tanda Klinis ANUG 2. Gigi mulai goyang penanganan sepsi/ ekstraksi gigi focal
1. Lesi punch out pada intrapapilla dental 3. Perkusi (+) infeksi
2. Gusi merah dan timbul ulkus dengan 4. Fetid oral odor
pseudomembran Chronic Stomatitis
3. Gusi mudah berdarah spontan 1. Multiple fistula Etiologi
4. Halitosis 2. Palpasi (+) nyeri dan penebalan
1. Poor oral hygiene
5. Nyeri hebat disertai demam 3. Fraktur patologis
2. Trauma: contoh pemasangan gigi palsu
Terapi ANUG 4. Gambaran radiologi: sequester
yang tidak pas
1. Irigasi dan debridement dengan Tatalaksana:
3. Defisiensi nutrisi: vitamin C, B12, asam folat
menggunakan NaCl 0,9% + H2O2 1-2% 1. Hospitalisasi selama 3-5 hari 4. Penggunaan obat (e.g NSAID)
2. Pemberian antibiotic kombinasi untuk 2. Kultur bakteri 5. Alergi
3. Pro foto rontgen 6. Infeksi
bakteri aerob dan anaerob selama 5 hari:
4. Pemberian antibiotic secara IV: penicillin G 2
amoxicillin 500 mg tab XV 3dd tab 1 pc po + Klasifikasi
million IU q8h + metronidazole 500 mg
metronidazole 500 mg tab XV 3dd tab 1 pc 1. Minor Apthosa ulcer berukuran <1cm,
observasi selama 48/ 72 jam perbaikan
po lokasi non-keratinize mucosa yang tidak
ganti dengan penicillin V 500 mg PO q4h +
3. Pemberian analgetic: paracetamol 500 mg menutupi tulang (labial, bukal, vestibular)
metronidazole 500mg PO q6h selama 4 2. Major apthosa ulcer berukuran >1cm,
tab XV 3dd tab 1 pc prn (bila nyeri)
4. Pemberian obat kumur chlorhexidine sampai 6 minggu, jika alergi penicillin lokasi non-keratinize mucosa dapat dimana
gluconate 0,2% gurgle 60 ml fl I 2dd coll oris berikan clindamycin 600-900 mg IV q6h lalu saja
(dikumur jangan ditelan) clindamycin 300-450mg q6h PO 3. Herpeticform kumpulan dari vesicle ulcer,
5. Menghilangkan faktor predisposisi: berhenti 5. Drainase insisi paling sering berlokasi di vermelion bibir
6. Sequestrecomy untuk chronic
merokok, dan asupan nutrisi yang cukup Tatalaksana
7. Ekstraksi focal infeksi
dan seimbang 8. Pro resep antibiotic sesuai hasil kultur & 1. Pemberian obat topical dexamethasone
6. Setelah peradangan reda pasien 2. Pemberian obat kumur chlorhexidine
pemberian analgetik PO
direncanakan scalling dan root planning gluconate 0,2% gurgle 60ml fl no. 1 2dd coll
oris (dikmur jangan ditelan)
Phlegmon
Osteomyelitis 3. Pemberian obat sistemik pada stomatitis
Manifestasi Klinis 4. herpertiform: acyclovir 4x400 mg atau
Etiologi
1. Pembengkakan pada leher bilateral valasiclovir, analgetic, obat kumur, OH, gizi
1. Infeksi bakteri S. aureus, S. epidermidis, S. 2. Bulls neck
hemolitikus seimbang
3. Penarikan kulit tampak licin
2. Fraktur Mandibel 5. Hindari makanan yang tajam, sikat gigi
4. Kepala terangkat keatas
dengan bulu lunak dan hati hati
Rangkuman Gimul-Zulfa Zahrah 1
e. infeksi gigi sekitar 4. Gastointestinal: infeksi lambung, tonsillitis,
Impaksi Molar 3 faringitis
Posis Manifestasi Penyakit Sistemik 5. Aspirasi: laryngitis, brokhitis, trakeitis,
1. Mesioangular 1. Anemia deficiency besi: atropik glossitis, pneumonia
2. Distoangular angular chelitis, mucosa pucat
3. Vertical 2. Leukemia: hipertrofi gusi, petechiae, ANTIBIOTIK
4. Horizontal ecchymosis, ulkus Jenis Antibiotik
5. Bucoangular 3. HIV: linear gingival erythema, oral 1. Bacteriocidal: menghambat pembentukan
6. Linguoangular
candidiasis, pseudomembran candidiasis, dinding sel bakteri langsung membunuh
7. Inverted
oral hairy leukoplakia, angular chelitis tidak melibatkan system imun. E.g.
Manifestasi Klinis
4. DM: Karies, hyperplasia gingiva, xerostomia, penicillin, sephalosporin, metronidazole,
Sistemik
candidiasis ciprofloxacin.
1. Migraine 5. Sjorgens syndrome: fissure tongue,
2. Nyeri tumpul di rahang menyebar ke leher, 2. Bacteriostatic: menghambat sintesis protein
gangguan menelan, depapilasi, chelitis menganggu pertumbuhan sehingga
telinga dan temporal
3. TInnitus melibatkan system imun. E.g. clindamycin,
Manifestasi pada ibu hamil erythromycin, tetracycline
Lokal
1. Gingivitis gravidarum perubahan Prinsip pemberian Antibiotik
1. Operkulitis: perdangan sebagian gingiva
hormonal 1. Sesuai indikasi
pada permukaan oklusal gigi M3 dengan
2. Epulis gravidarum perubahan hormonal 2. Pertimbangan kontraindikasi
manifestasi gingiva hiperemis, 3. Karies gigi peningkatan asam lambung 3. Dosis tepat
pembengkakan minimal nyeri, mahkota 4. Erosi gigi peningkatan asam lambung 4. Keamanan antibiotic (efek samping,
tertutup 5. Xerostomia
penggunaan saat kehamilan)
2. Perikoronitis: peradangan jaringan lunak 6. Periodontitis
5. Utamakan penggunaan bakteriocidal
disekeliling gigi yang akan erupsi dengan Pencegahan
terlebih dahulu setelah itu baru
manifestasi klinis nyeri, saat palpasi nyeri, 1. Menjaga OH: menyikat gigi setelah makan
bakteriostatik
hiperemis, pipi bengkak menutupi sebagian 2. Berkumur setelah muntah
6. Pertimbangkan kepatuhan pasien
makhota 3. Menghindari kebiasaan buruk menggunakan
7. Biaya pengobatan
3. Perikoronal abses: palpasi terdapat pus dan tusuk gigi
Keunggulan bakteriosidal
fluaksi (+) 4. Control ke dokter gigi setiap 3 bulan sekali
5. Mengurangi makanan manis dan asam 1. Tidak melibatkan system imun
Tatalaksana 2. Waktu terapi lebih singkat karena durasi
6. Menghindari paparan radiasi radiologi
1. Foto rontgen obat lebih lama, onset lebih cepat, dosis
2. Pemberian antibiotic & analgetik lebih sedikit
3. Operkuletomi, jika pertumbuhan gigi normal
Infeksi Fokal Indikasi kultur
dalam tulang
Metastase mikroorganisme dari suatu focus infeksi 1. Perkembangan infeksi yang cepat
4. Odontektomi, jika gigi miring
2. Pemberian antibiotic selama 3 hari tanpa
Komplikasi jika tidak dilakukan odontektomi menyebar ke berbagai jaringan organ tubuh lain
perbaikan (resistensi)
a. focus infeksi operkulitis, perikoronitis, Cara penyebaran:
3. Pasien immunocompromised
abses perikoronal 1. Hematogen: endocarditis, akut myocarditis, 4. Rekurensi
b. bisa menjadi kista (dapat mengganggu RHD 5. Luka infeksi akibat pembedahan
pertumbuhan gigi dan menekan nervus 2. Limfatik: lymphadenitis 6. Osteomyelitis
alveolaris) 3. Prekontinuitatum: osteomyelitis, selulitis, Indikasi pemberian antibiotic setelah
c. karies phlegmon ekstraksi
d. crowding gigi anterior
Rangkuman Gimul-Zulfa Zahrah 2
1. Pasien immunocompromised a. Dewasa: 500mg PO q12h cap 3. Pendekatan psikologis untuk mengurangi
2. Pasien usia lanjut b. Anak: 10mg/kg PO q12h 200mg/5ml stress
3. Pasien dengan penyakit sistemik 4. Anasthesi tanpa adrenalin atau adrenalin
4. Luka yang luas EKSTRASI GIGI yang sudah diencerkan 1:100.000
5. Sterilitas alat dan ruangan tidak terjamin 5. Observasi setelah tindakan
Indikasi Ektraksi
6. oral hygiene buruk
1. Gigi goyang grade 3 DM:
7. infeksi jaringan sekitar/ focal infeksi
8. pasien malnutrisi 2. Gigi impaksi molar 3 1. Gula darah harus terkontrol
3. Gigi supernumeralia GDS < 200
Kegagalan pemberian AB
4. Gigi elongasi 2hpp < 140
1. ada infeksi sekunder 5. Gigi sebagai fokal infeksi
2. dosis tidak adekuat puasa < 126
6. Gigi dengan Karies luas >2/3 yang tidak
3. adanya jaringan nekrotik 2. Nilai hbA1c <8%
dapat ditambal
4. adanya interaksi obat 3. Persiapkan air gula untuk menghindari
7. Gigi dengan garis fraktur >1/2 panjang akar
5. muncul resistensi hipoglikemi
8. Keperluan orthodontic
6. salah identifikasi penyebab 4. Anasthesi tanpa adrenalin atau adrenalin
Komplikasi ekstraksi gigi
Alasan resistensi bakteri yang sudah diencerkan 1:100.000
1. Pendarahan
1. Dosis tidak adequate 5. Berikan AB prophylaxis
2. Oedem
2. Penggunaan AB jangka panjang tanpa kultur 6. Observasi setelah tindakan
3. Dry socket
3. Kepatuhan pasien buruk HIV:
4. Trismus
4. Pasien immunocompromised 1. Nilai CD4 >200
5. Paralisi nervus alveolaris
5. Mutasi gen bakteri 2. Pemberian antibiotic 7 hari sebelumnya
6. Trauma gigi sekitar
Contoh AB dan Dosisnya 3. Nilai Hb >10g/dL
Persiapan ekstraksi pada pasien
Bakteriosidal 4. Trombosit >50.000/mm3
Jantung coroner:
1. Amoxicilin 5. Obseervasi setelah tindakan
1. Pastikan sudah cukup istirahat dan tidak
a. Dewasa: 500 mg PO q8h sedian tab
b. Anak: 25 mg/kg/hari PO q8h sediaan stress
Drainase
2. Menghentikan penggunaan anticoagulant 5
125 mg/ 5 ml Fungsi drainase
2. Metronidazole hari sebelum ekstraksi dan 3 hari setelah
3. Waktu pencabutan dilakukan pagi hari 1. Mengeluarkan pus
a. Dewasa: 500 mg PO q8h sedian tab 2. Mengurangi absorpsi bahan toksi
b. Anak: 30-40 mg/kg/hari q8h sedian sekitar jam 9 pagi
3. Mengurangi tekanan supaya tidak nyeri
125 mg/ 5ml 4. Jumlah gigi yang di ekstraksi 1 gigi, kecuali
4. Melancarkan peredaran darah
3. Ciprofloxacin jika ekstraksi akar boleh >1 max 2 gigi 5. Mencegah penyebaran infeksi
a. Dewasa: 500-750 mg PO q12h 5. Anasthesi tanpa adrenalin atau adrenalin
Tipe drainase
4. Amoxiclav yang sudah dilarutkan 1:100.000
1. Insisi: fluktuasi (+)
a. Dewasa: 500mg/125 mg q8h 6. Monitor ttv
2. Aspirasi: abses sublingual
b. Anak: 30-40mg/kgbb/hari 125/5ml 7. Saat ekstraksi siapkan nitrogliserin
3. Ekstraksi
Bakteriostatik 8. Observasi setelah ekstraksi
4. Open boor: periapical abses
1. Clindamycin Hipertensi:
ODONTEKTOMI
a. Dewasa: 300-450 mg q8h cap 1. Tekanan darah sebelum, saat, dan sesudah
Indikasi
b. Anak: 10-20mg/kgbb/hari sediaan ekstraksi harus <160 sistol, <100 untuk
1. Perawatan ortho
75mg/5ml q18h diastol 2. Keinginan pasien
2. Erythromycin 2. Ekstraksi 1 gigi untuk 1x, mencegah 3. Pada garis fraktur
a. Dewasa: 250mg PO q6h tab pendarahan 4. Gangguan reposisi
b. Anak: 30-50mg PO q6h 200mg/5ml 5. Pada karies yang luas >2/3 bagian
3. Azytromycin:
Rangkuman Gimul-Zulfa Zahrah 3
6. Focus infeksi 1. Bersihkan luka hentkan pendarahan (tekan/
Kontraindikasi Indikasi Penambalan jait)
1. Pasien menolak 1. bukan focus infeksi 2. Jika mahkota dan akar utuh cuci dengan
2. Gigi masih bertumbuh 2. keinginan pasien NaCl
3. Peradangan akut 3. luas karies masih memungkinkan 3. Simpan gigi di larutan NaCl/ air susu/
4. Pasien dengan penyakit sistemik yang tidak 4. jaringan pendukung baik
dibawah lidah
5. oral hygiene baik
terkontrol 4. Berikan antibiotic dan analgetik
5. Pasien immunocompromised 5. Rujuk ke SpBM untuk reimplantasi dalam
Indikasi perawatan endodontic / perawatan
6. Letak terlalu dalam dan membahayakan waktu <6 jam
saluran akar
jaringan sekitar 1. akar gigi lurus
Komplikasi 2. saluran akar tidak buntu Pencegahan infeksi silang
1. Laserasi 3. tidak ada peradangan pada bifucartio akar 1. Evaluasi pasien: riwayat penyakit
2. Pendarahan sebelumnya
3. Gigi tertelan Penyakit sistemik yang dapat menyebabkan 2. Perlindungan diri: pakai baju praktek,
4. Dislokasi TMJ pendarahan spontan gloves, masker, google
5. Fraktur mandible
1. ANUG 3. Sterilisasi instrument: dekontaminasi cuci
2. DBD bersih bukus sterilisasi (autoclave &
Fungsi Rontgen 3. Hemophilia uap kimia) penyimpanan aseptic
1. Melihat posisi gigi 4. Hipertensi 4. Desinfeksi permukaan dental unit
2. Melihat kelengkapan gigi 5. Leukeumia (thrombocytopenia) 5. Pembuangan sampah: pisahkan sampah
3. Melihat jaringan penyokong
4. Kepentingan ortodonti medis dan non medis, jaringan tubuh
Penyakit yang menyebabkan halitosis dibuang ketempat khusus, jarum dibuang
5. Kepentingan prosthesa
6. Melihat tumor / kista 1. ANUG ketempat khusus, benda tajam ditempatkan
2. Karies ke benda tahan tajam lalu dibuang.
Fungsi Prosthesa (gigi tiruan) 3. Renal disease
1. Estetika 4. Makanan yang merangsang: jengkol, durian,
2. Fungsi mengunyah pete
3. Fungsi fonatik 5. Osteomyelitis: fetid oral odor
4. Mencegah migrasi gigi
5. Mempertahankan oklusi Penanganan kasus avulsi
6. Agar gusi tidak telruka
Rangkuman Gimul-Zulfa Zahrah 4
Anda mungkin juga menyukai
- REFERAT AbortusDokumen17 halamanREFERAT AbortusNatalia Ihalauw100% (2)
- REFERAT AbortusDokumen17 halamanREFERAT AbortusNatalia Ihalauw100% (2)
- REFERAT AbortusDokumen17 halamanREFERAT AbortusNatalia Ihalauw100% (2)
- Abortus InkomplitDokumen55 halamanAbortus InkomplitMartin Susanto, MD100% (12)
- LPJ Bivoac Seminar AmpDokumen2 halamanLPJ Bivoac Seminar AmpMahesa NaraBelum ada peringkat
- CarDokumen2 halamanCarMahesa NaraBelum ada peringkat
- Demam TifoidDokumen9 halamanDemam TifoidMahesa NaraBelum ada peringkat
- Swot BroDokumen3 halamanSwot BroMahesa NaraBelum ada peringkat
- CarDokumen2 halamanCarMahesa NaraBelum ada peringkat
- Giant Cell Tumor: Case ReportDokumen17 halamanGiant Cell Tumor: Case ReportMahesa NaraBelum ada peringkat
- TesDokumen1 halamanTesMahesa NaraBelum ada peringkat
- Analasis KeluaranDokumen2 halamanAnalasis KeluaranMahesa NaraBelum ada peringkat
- Kuesioner Ibu HamilDokumen3 halamanKuesioner Ibu HamilMahesa NaraBelum ada peringkat
- Kuesioner SusuDokumen2 halamanKuesioner SusuMahesa NaraBelum ada peringkat
- REFERENSIDokumen1 halamanREFERENSIMahesa NaraBelum ada peringkat
- CSS Kortikosteroid Topikal2Dokumen6 halamanCSS Kortikosteroid Topikal2Mahesa NaraBelum ada peringkat
- Duh TubuhDokumen2 halamanDuh TubuhMahesa NaraBelum ada peringkat
- Lemah BadanDokumen1 halamanLemah BadanMahesa NaraBelum ada peringkat
- BAHAN AKTIF DermatoterapiDokumen2 halamanBAHAN AKTIF DermatoterapiMahesa NaraBelum ada peringkat