@pag Anak
Diunggah oleh
DewAyu Trisna0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
5 tayangan5 halamanCONTOH DOKUMEN
Judul Asli
@PAG ANAK
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOC, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniCONTOH DOKUMEN
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOC, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
5 tayangan5 halaman@pag Anak
Diunggah oleh
DewAyu TrisnaCONTOH DOKUMEN
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOC, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 5
LOGO RUMAH SAKIT
PANDUAN ASUHAN GIZI (PAG)
PASIEN ANAK
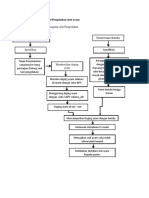
1. PENGERTIAN 1. Metode pemecahan masalah gizi pada pasien anak
yang sistematis dimana dietesien berfikir kritis
dalam membuat keputusan untuk menangani
masalah gizi pasien anak sehingga aman efektif dan
berkualitas.
2. Pasien anak yang dirawat di rumah sakit menurut
Pasal 1 ayat (1) Undang-undang Nomor 23 Tahun
2002 Tentang Perlindungan Anak, menyebutkan
anak adalah seorang yang belum berusia 18 tahun
termasuk anak yang ada dalam kandungan
(Kepmenkes, 2014).
2. ASSESMENT / 1. Kebiasaan hidup
PENGKAJIAN 2. Riwayat penyakit dahulu, sekarang dan riwayat
a. Riwayat Personal penyakit keluarga
3. Sosial ekonomi dan pendidikan
b. Riwayat Makan 1. Riwayat dietary (asupan makan sebelum sakit
dengan FFQ dan foodrecall 24 jam) meliputi :
ASI/ Susu formula
Makanan pokok, lauk, sayur dan buah
Makanan selingan
2. Riwayat allergy, asupan suplemen
3. Antropometri 1. PB,TB, BB, Umur, LLA
2. BB/TB, BB/U, TB/U
3. IMT/U digunakan khusus untuk pasien obesitas
4. LLA , LLA/U digunakan bila ada organomegali
5. LIKA digunakan bila terkait dengan endokrin
4. Fisik/Klinis 1. Vital sign: tensi, nadi, temperatur, respirasi
2. Mual, muntah, diare, sembelit, kesulitan
mengunyah, kesulitan menelan, mikrosefali, flag
sign, old man face, moon face, anemia, bitot spot,
papil lidah atropi, iga gambang, pembesaran hati,
baggy pant, edema kaki, lemak subkutan sedikit.
5. Biokimia Melihat data pemeriksaan
- Hemoglobin (Hb)
- Limfosit
- Albumin
- Gula darah
- Keton urin
- AGD ( PH,PCO3,HCO3)
- Anion Gap
3. DIAGNOSA GIZI/ 1. Malnutrisi merupakan gangguan nutrisi yang
MASALAH GIZI disebabkan karena kekurangan makro dan mikro
nutrient dalam tubuh.
2. Paduan untuk menilai status gizi pasien anak
menggunakan dua cara berdasarkan berat badan
ideal yaitu usia dibawah 5 tahun dengan kurva
WHO 2006 dan diatas 5 tahun dengan Kurva CDC
NCHS 2000.
3. Malnutrisi berat meliputi 3 bentuk klinis yaitu
kwashiorkor, marasmus dan marasmik kwashiorkor.
Untuk gizi buruk tanpa edema dipakai kriteria
(BB/TB : waterlow <70%, WHO – 2006 (˂ -3 SD),
CDC – NCHS 2000 ˂ P3).
4. Malnutrisi sedang (BB/TB : waterlow >70- 80%,
WHO – 2006 (-3 SD), CDC – NCHS 2000 ˂ P5-10).
5. Malnutrisi ringan (BB/TB : waterlow >80- ˂90%,
WHO – 2006 (˂ -2SD) CDC – NCHS 2000 ˂ P10-
25).
6. Gizi baik (BB/TB: waterlow 90-110%, WHO – 2006 (
-2SD - +2SD), CDC – NCHS 2000 ˂ P25-50).
7. Gizi lebih (BB/TB : waterlow >110- ˂120%, CDC –
NCHS 2000 > P 75- ˂95).
8. Obese adalah penyakit yang ditandai penimbunan
jaringan lemak tubuh secara berlebihan (BB/TB:
waterlow ≥120%, WHO – 2006 (>+2SD), IMT/U P≥
95)
9. Gagal tumbuh suatu kondisi klinis dengan indikator
BB/U dibawah persentil 5 standar baku
pertumbuhan menurut umur dan jenis kelamin atau
pertumbuhan berat badan menurun 2 garis persentil
mayor atau 1SD (persentil BBL dipakai sebagai
pedoman pertumbuhan).
10. Perawakan pendek, tinggi badan menurut umur
menggambarkan malnutrisi kronis yang disebabkan
oleh nutrisi atau potensi genetik.
11. Paduan untuk menilai status gizi pasien anak
menggunakan berdasarkan LLA ( Lingkar Lengan
Atas) jika pasien anak dengan organomegali.
- Gizi Baik ( LLA/U : ≥85%)
- Gizi Kurang ( LLA/U : ≥70-˂85%)
- Gizi Buruk ( LLA/U : ˂70%)
12. Asupan makan kurang berkaitan dengan gangguan
pola makan, tidak nafsu makan, riwayat penyakit
ditandai dengan tidak dapat makan makanan RS
hanya dapat menghabiskan makanan kurang dari
80%.
13. Diagnose gizi lain dapat timbul tergantung kondisi
pasien
4. INTERVENSI GIZI/ 1). Diet/ pelayanan makanan
TERAPI GIZI Tujuan
a. Perencanaan : 1. Untuk memenuhi kebutuhan zat gizi
2. Mempertahankan dan meningkatkan status gizi
(normal)
3. Memperbaiki pola makan
Prinsip :
1. Jumlah kalori sesuai dengan kebutuhan
2. Jenis bahan makanan
3. Jadwal makan yang teratur dengan 3 kali makanan
utama, dan 2 kali snack
4. Porsi kecil sering sesuai kondisi dan penyakitnya
Syarat diet dengan memperhatikan
1. Energi, protein, lemak dan KH sesuai dengan
kebutuhan dan kemampuan pasien
2. Zat gizi mikro sesuai dengan AKG
3. Cairan dan densitas
4. Bentuk makanan sesuai dengan kondisi pasien dan
kemampuan untuk mengkonsumsi (cair, saring,
lunak, biasa, enteral/ parenteral)
5. Metode pemberian nutrisi sesuai dengan kondisi
pasien.
6. Lemak (35-45%) ˂2 tahun, (25-35%) ≥ 2 tahun.
7. Karbohidrat sisa dari total perhitungan.
8. Cairan berdasarkan Holiday Segar.
9. Densitas yaitu perbandingan total energy dengan
total cairan.
10. Zat gizi lain sesuai kondisi pasien.
Perhitungan Zat gizi
- Kebutuhan Energi
1. Berdasarkan REE/ BMR (Pemberian
kebutuhan energy terkecil / hanya untuk basal
energi).
2. Berdasarkan RDA
RDA usia tinggi badan dikalikan BBI
berdasarkan tinggi badan
- Kebutuhan Protein
1. Berdasarkan RDA
2. Berdasarkan Rasio Nitrogen
3. Berdasarkan Persentase
b. Implementasi - Menginfokan diet yang akan diberikan kepada
pasien dan keluarga
- Pelaksanaan pemberian makanan sesuai dengan
preskripsi diet.
- Jadwal makan
- Frekuensi pemberian
- Standar porsi
c. Edukasi - Edukasi kepada pasien dan orang tua pasien, selama
pasien dirawat terkait pengaturan diet di rumah sakit,
jadwal makan, tidak membawa dan menyimpan makanan
luar rumah sakit.
d. Konseling Gizi - Konseling gizi diberikan kepada pasien yang akan pulang
terkait cara pengaturan diet, menu makanan dan standar
porsi dan cara pengolahan yang akan dilakukan setelah
pasien pulang dari rumah sakit.
e. Koordinasi dengan - Koordinasi pelayanan gizi dengan tenaga kesehatan lain
tenaga kesehatan lain yaitu dengan dokter, perawat, farmasi dan tenaga
kesehatan lain terkait asuhan pasien.
5. MONITORING DAN - Mengetahui respon pasien terhadap intervensi yaitu
EVALUASI monitor hasil positif maupun negative dari :
Antropometri yang bisa dilakukan
Pemeriksaan biokimia yang terkait gizi
Pemeriksaan fisik/klinis yang terkait gizi
Asupan makan
Toleransi muntah/ mencret/ sisa (residu)
Reefeeding syndrome
Overfeeding syndrome
6. RE ASESMENT Re assesmen kembali bila ada perubahan diet, pasien
dengan gizi buruk dan gizi kurang dilakukan minimal 3 hari
sekali, dan gizi baik minimal 7 hari sekali, tulis di CPPT
Kontrol ulang tergantung hari poli untuk konseling gizi
melihat keberhasilan intervensi gizi/ terapi gizi dan
kepatuhan dalam menjalankan diet setelah pulang dari
rumah sakit.
7. INDIKATOR/OUTCOME 1. Asupan makan ≥80% dari kebutuhan.
2. Status gizi berdasarkan BB/TB, IMT/U, LILA/U
berdasarkan kategori ideal.
8. KEPUSTAKAAN 1. Anggraeni C Adisty. 2012. Asuhan Gizi Nutritional
Care Process. Graha Ilmu. Yogyakarta.
2. Arhana, BNP.dkk. 2017. Panduan Praktik Klinis
Ilmu Kesehatan Anak. RSUP Sanglah Denpasar.
Bali.
3. CDC NCHS . 2000
4. Damayanti, dkk. 2011. Nutrisi Pediatrik dan Penyakit
Metabolik. IDAI, Jakarta.
5. Kepmenkes RI. Pedoman Pelayanan Anak Gizi
Buruk. Dinkes Jakarta.
6. Kepmenkes RI , 2014. Kondisi Pencapaian Program
Kesehatan Anak Indonesia :Indofatin.
7. Leksananingrum, N. dkk. 2008. Perhitungan
Kebutuhan Gizi. RS Saiful Anwar, Malang.
8. SMF Anak Fakultas Kesehatan Anak. Pedoman
pelayanan medis kesehatan anak. 2011. Rsup
Sanglah Denpasar. BALI.p ( 337-341)
9. Who Child Growth Standars: 2006
.
Anda mungkin juga menyukai
- CP FemurDokumen5 halamanCP FemurDewAyu TrisnaBelum ada peringkat
- CP SupracondylarDokumen5 halamanCP SupracondylarDewAyu TrisnaBelum ada peringkat
- PAG PeritonitisDokumen2 halamanPAG PeritonitisDewAyu TrisnaBelum ada peringkat
- Pure PepayaDokumen4 halamanPure PepayaDewAyu TrisnaBelum ada peringkat
- Pag ApendisitisDokumen2 halamanPag ApendisitisDewAyu TrisnaBelum ada peringkat
- PAG Hernia InguinalDokumen2 halamanPAG Hernia InguinalDewAyu TrisnaBelum ada peringkat
- Kredensial Perekam MedisDokumen3 halamanKredensial Perekam MedisDewAyu TrisnaBelum ada peringkat
- Karbohidrat CountingDokumen33 halamanKarbohidrat CountingDewAyu TrisnaBelum ada peringkat
- Form Subjective Global Assessment (Sga)Dokumen3 halamanForm Subjective Global Assessment (Sga)DewAyu TrisnaBelum ada peringkat
- Spo Pencegahan Bunuh DiriDokumen2 halamanSpo Pencegahan Bunuh DiriDewAyu TrisnaBelum ada peringkat
- Diagram Alir Pengolahan-1Dokumen1 halamanDiagram Alir Pengolahan-1DewAyu TrisnaBelum ada peringkat
- Pendokumentasian NCP Basic Bali 18Dokumen25 halamanPendokumentasian NCP Basic Bali 18DewAyu TrisnaBelum ada peringkat
- Kasus LanjutDokumen18 halamanKasus LanjutDewAyu TrisnaBelum ada peringkat