KASUS LP DAN LK KDP KEL I
Diunggah oleh
NovitaWidayanti0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
4 tayangan8 halamanDokumen tersebut berisi ringkasan 8 kasus pasien yang dirawat di RSUD M, meliputi kasus bronkopneumonia pada bayi, GEA pada anak, DHF pada anak, kejang demam pada anak, typhoid pada anak, stroke pada lansia, luka gangrene pada pasien diabetes, dan kanker payudara pada wanita.
Deskripsi Asli:
Judul Asli
Kasus LP dan LK KDP Kel 1
Hak Cipta
© © All Rights Reserved
Format Tersedia
PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDokumen tersebut berisi ringkasan 8 kasus pasien yang dirawat di RSUD M, meliputi kasus bronkopneumonia pada bayi, GEA pada anak, DHF pada anak, kejang demam pada anak, typhoid pada anak, stroke pada lansia, luka gangrene pada pasien diabetes, dan kanker payudara pada wanita.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
4 tayangan8 halamanKASUS LP DAN LK KDP KEL I
Diunggah oleh
NovitaWidayantiDokumen tersebut berisi ringkasan 8 kasus pasien yang dirawat di RSUD M, meliputi kasus bronkopneumonia pada bayi, GEA pada anak, DHF pada anak, kejang demam pada anak, typhoid pada anak, stroke pada lansia, luka gangrene pada pasien diabetes, dan kanker payudara pada wanita.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 8
KASUS LP dan LK KDP DARING KELOMPOK I
NO KASUS LP KASUS LK NO URUT
MAHASISWA
1 Bronchopneumonia ‘Bayi A, seorang pasien bayi laki-laki, berusia 8 1-2
bulan, baru saja masuk ruang perawatan anak
Anyelir 1 RSUD M. Saat datang ke IGD, bayi
datang dengan sesak napas yang tidak disertai
suara mengi, sesak didahului oleh batuk, pilek,
serta demam, sesak tidak dipengaruhi cuaca atau
udara dingin. Pada pemeriksaan fisik didapatkan
keadaan umum tampak sesak napas, kesadaran
composmentis, nadi 130x/menit, pernapasan
51x/menit, suhu 38,3⁰ C, tidak tampak napas
cuping hidung, bibir tidak sianosis, pada thoraks
tampak retraksi subcostal (+/+), suara napas
terdengar vesikuler (+/+) dan ronkhi basah halus
(+/+), jantung dalam batas normal. Pada
ekstremitas superior dan inferior teraba akral
hangat. Pasien didiagnosis bronkopneumonia,
dengan penatalaksanaan yaitu infus RL 7gtt/menit
dan oksigenasi nasal kanul 0,5-1L/menit,
ampicillin 300mg/8jam, gentamicin 20mg/12jam,
serta ambroxol 3x½cth.
2 GEA Anak D, laki-laki berusia 1 tahun, baru dirawat di 3-4
ruang Anyelir I RSUD M, anak mengalami mencret
disertai muntah. Sebelum masuk RS anak mengalami
keluhan panas lebih dari lima hari, mencret-mencret
encer ±4x dalam sehari, sudah berlangsung selama 2
hari dan disertai adanya muntah. Anak tampak nyeri
ringan, tidak ada tanda-tanda dehidrasi berat.
Suhu tubuh 37,7ºC, frekuensi Nadi98 x/menit,
frekuensi napas 35 x/menit. Hasil Lab: Hb: 10,4
G/dl, Leukosit 18.800 µL, Ht 32 %, Trombosit
481.000 µ. Elektrolit: Na 131 mmol/L, K 8,3
mmol/mL, Cl 112 mmol/mL. Terapi yang
diberikan: Infus KA EN 3B + KCl 10 cc, Lacto B
2 x 1, Pct 3 x ½ sendok teh, Zink Syrp 3 x 1, dan
Cefotaxim 2 x 800 gram disuntikan.
3 DHF An.D seorang anak laki laki berusia 12 tahun, 5-6
tengah dirawat di ruang Anyelir RSUD M.
Keluarga klien mengatakan sejak 5 hari yang lalu
pasien panas naik turun, mual dan muntah. Hari
ke 4 dan 5 muntahnya sudah berkurang, namun
anaknya mengalami keringat dingin
kemudian ibunya membawa ke IGD RSUD M
dengan keluhan panas naik turun selama 5 hari
disertai dengan mual dan muntah serta keringat
dingin, hasil menunjukkan anakn a
positif dan disa ankan oleh dokte untuk
a at inap di uang anak hasil
peme iksaan : uhu 38, C, adi 9 x/mnt,
Respirasi 20x/mnt, Tekanan Darah 110/80mmHg.
Hasil laboratorium Leukosit 3,6 10 ³μ l,
Hemoglobin 12,60 g/dl, Hematocrit 34,55 %,
Trombosit 78. Terapi yang didapat: Infus. Asering
1500/24 jam, Inj. Antrain : 2 x 500 g, Inj.
Ranitidin : 2 x 50 mg.
4 Kejang Demam An.G, laki-laki berusia 4 tahun, tengah dirawat di 7-8
ruang anyelir 1 RSUD M. Saat dilakukan
pengkajian, orangtua An.G mengatakan badan
An.G panas namun pagi ini sudah tidak kejang.
Kemarin Klien dibawa ke IGD dengan keluhan
demam Sejak 2hari disertai kejang 1 kali
berdurasi ± 5 menit. Hasil pemeriksaan tanda-
tandavital di dapat Nadi 100X/menit,
pe napasan 4x/menit, suhu 38,3⁰C Terpasang
infus RL 1000 cc/24 jam. Therapy yang didapat
yaitu Oral: Salbutamolsirup 3x1mg , paracetamol
sirup 3x110mg, Terapi Injeksi :
Diazepam3x1mg diberikan jika An, N >
38oC, Ondancentron1x1mg, Cefotaxim
3x325mg/8 jam.
5 Typhoid An.M berusia 5 Tahun, datang ke IGD RSUD M 9-10
dengan diantar oleh kedua orangtuanya, masuk
dengan keluhan panas tinggi, hasil pemeriksaan
tanda-tanda vital, suhu tubuh 40⁰C, HR:
100x/mnt, RR: 22x/mnt, SPO2: 98%. Di rumah
klien mengalami mual muntah, mengeluh nyeri
perut, dan nafsu makannya menurun. Klien
kemudian diberikan obat paracetamol 250mg dan
diberi Infus RL 20 tpm. Klien tampak lemas,
pucat, keadaan lidah kotor (terdapat warna putih).
Dokter menyarankan agar klien melaksanakan tes
widal.
6 Stroke Tn.R 65 tahun, tengah dirawat di ruang Alamanda 11-12
III RSUD M. Kurang lebih 4 jam sebelum masuk
RS, pasien ditemukan oleh istri terjatuh dalam
posisi terlentang di sawah. Pasien ditemukan
dalam keadaan tidak sadarkan diri. Kemudian
langsung dibawa ke RSUD M, Kurang lebih 1 jam
SMRS dalam perjalanan ke RSUD pasien
sadarkan diri dan mengalami muntah secara tiba-
tiba sebanyak satu kali. Didapatkan pasien
mengalami bicara pelo / berbicara tidak jelas dan
terdapat kelemahan pada anggota gerak kanan.
Tidak disertai dengan keluhan kejang. Diakui
mempunyai riwayat hipertensi dikeluarga. Hasil
Lab: emoglobin: 14,9, ekosit: 11,7 ↑, E it osit
: 4,8, Hematokrit : 42, Trombosit: 253, MCV :
87, MCH: 31, MCHC : 36, imfosit%: 18,5 ↓,
Monosit% : 3,4, Eusinofil % : 3,0%, Basofil %
: 0,2%, Netrofil %: 74,9%, LED I : 9, II : 1 ↑.
Gula Darah Sewaktu : 135, Ureum : 44,
Creatinin : 1,0, Kolesterol: 160, Treigliserida :
183 ↑, sam u at : 6,4 asil pengkajian, tidak
terdapat nyeri kepala, terjadi muntah proyektil 1 x,
terjadi penurunan kesadaran, kaku kuduk (–),
terjadi kelumpuhan cepat hemipharese dekstra,
tidak terjadi kejang, terdapat reflex patologis
positif, terdapat riwayat hipertensi. Hasil Head
CT-scan tampak lesi hiperdens dengan edema
perifokal pada daerah putamen, capsula externa
sampai corona radiate kiri. Berdasarkan gejala dan
hasil CT-scan menunjukkan pasien ini mengalami
perdarahan intraserebral. Rencana terapi: Infus RL
20 tpm, Urin Cateter, Citicolin 2 x 500 mg,
Piracetam 3x 3 gr, Ranitidin 2×1, Metilcobalamin
1×1, Manitol 4|3|2|2|1 x 125 mg, Ceftriakson 2 x 1
gr, Furosemid 1×1. Rencana rawat Intensif di
ICU.
7 Luka Gangrene Tn.M usia 47 tahun, dirawat di ruang Alamanda 13-14
III RSUD M. Keluhan Utama Nyeri pada luka di
kaki. Pasien datang dengan keluhan nyeri dan luka
di kaki kanannya yang di alaminya 2 minggu ini.
Luka yang dialaminya diakibatkan oleh gesekan
sepatu boat. Semula luka yang dialaminya kecil
dan semakin hari semakin membesar. Pasien juga
mengeluh luka tersebut berwarna kehitaman dan
menjalar ke bagian atas serta berbau. Pasien
mengeluh nyeri pada luka yang dialaminya
tersebut seperti perasaan terbakar/panas. Selain itu
pasien juga mengeluh sering BAK di malam hari,
banyak makan, banyak minum dan terjadi
penurunan berat badan yang cukup drastic,
awalnya 58 kg menjadi 46 kg. Pasien mengeluh
kakinya kebas-kebas. Riwayat penyakit dahulu,
Pasien memiliki riwayat diabetes melitus dan
artritis reumatoid 4 tahun yang lalu. Hasil Lab:
Hb: 12,8 gr%, Leukosit: 21,3x103/mm3, Eritrosit:
x106/mm3, Trombosit: x103/mm3, Glukosa
sewaktu: 690 mg/dl. Diagnosis Kerja Diabetes
mellitus tipe II + gangren diabetikum et regio
pedis dextra. Pengobatan: NaCl 10 gtt, Cefotaxim
1gr/12 jam, Ranitidin 1 amp/8 jam, Ondansetron 1
amp/8 jam, Kalnex 1 amp/8 jam, Vitamin K 1
amp/ hari, Spironolakton 2x1.
8 Cancer Mammae Ny.E 56 tahun dirawat di ruang Alamanda III 15-16
RSUD M. Saat dikaji, pasien mengeluh nyeri
karena ada benjolan di payudara kirinya. Benjolan
pada payudara kirinya berdiameter kira-kira 10cm
dan sudah mengalami luka terbuka. Pasien sudah
menjalani pengobatan alternatif selama 3 tahun,
namun tidak membuahkan hasil. Pasien merasa
cemas dengan penyakitnya. Pasien direncanakan
untuk operasi mastektomi radikal payudara
sebelah kiri.
9 Ca Colon Ny.Y 52 tahun, dirawat di ruang Alamanda III 17-18
RSUD M. Klien masuk ke IGD dengan alasan
perut sakit yang berkepanjangan, perut bengkak
sebelah kiri bawah, dan BAB encer berwarna
hitam kadang BAB darah berwarna merah segar,
berat badan turun secara drastic dalam 3 bulan
terakhir dari 68 kg turun menjadi 48 kg, klien
sering sulit tidur dan klien mengatakan susah
makan sejak 3 bulan ini. Saat dilakukan
pengkajian, klien mengatakan nyeri pada
bagian bekas operasi laparatomi dan kolostomi
karena baru POD ke 3. Klien merasakan tidak
nafsu makan, klien juga susah bergerak akibat
nyeri bekas insisi pembedahan, klien mengatakan
tidak nyaman dan gelisah dengan
kolostominya. Klien mengatakan cemas, khawatir
penyakitnya tidak akan sembuh. Hasil Lab:
Hemoglobin 11.9 (g/dl), Eritrosit 4.62(10ᶺ6/ul),
Hematokrit 36.6(%), Leukosit 10.71 (10ᶺ3/ul),
NEUT 76.5 %, LYMPH 16.7%, PLT
457(10ᶺ3/ul). Terapi: Ceftiaxon 2 x 1 hari /mg,
Metronidazole 3 x 1 hari /mg, Omeperazole 1 x40
mg, Keterolak 3 x 30 mg, Infus RL 500 cc 20 tts.
10 Anemia Ny. R masuk RSUD M pada malam hari tanggal 19-20
20 Mei 2021 melalui ruang IGD, lalu masuk ruang
rawat inap bedah Alamanda III. Keesokan harinya
ketika dikaji oleh perawat pada pukul 10.30 WIB
klien mengeluh pusing, klien mengeluh
pandangan kabur, badannya terasa lemah, dan
cepat lelah saat beraktivitas, klien tampak pucat,
lemah, konjungtiva anemis dan akral dingin,
keluar keringat dingin, HB awal 6,1 gr/dl, CTR
>3dtk, klien mengatakan cemas dengan
penyakitnya dan ingin cepat pulang. Hasil TTV:
TD: 80/60 mmHg, N: 110 x/menit, RR:
22x/menit, S: 36,5°C. Saat di timbang berat
badannya 62kg, klien mengatakan berat badan
menurun karena tidak nafsu makan. Klien
mengeluh mual dan muntah. Diagnosa Anemia.
11 Penyakit Jantung Bayi Ny.B usia 19 hari, tengah dirawat di ruang 21-22
Kongenital Alamanda II RSUD M. Pada saat pengkajian ibu
mengatakan anaknya sesak napas dan tidak dapat
mengisap ASI sejak lahir. Klien terpasang
oksigen, terpasang OGT, muntah tidak ada,
kebiruan tidak ada, kejang tidak ada. Bayi
direncanakan dilakukan pemeriksaan jantung
dengan ekokardiogram dan direncanakan dirawat
di ruang NICU.
12 Hipertensi Tn. H usia 60 tahun, datang ke poli klinik RSUD 23-24
M dengan mengeluh nyeri kepala, tengkuk terasa
berat dan kaku, dan tangan terasa kesemutan.
Hasil pemeriksaan TTV: TD 170/110 mmHg, HR
98 x/menit, 4x/menit, suhu 36,9˚C Klien
memiliki riwayat hipertensi dari 5 tahun yang lalu,
namun tidak teratur dalam memeriksakan tekanan
darah dan tidak teratur dalam mengkonsumsi
amlodipine.
13 Status Asmatikus Seorang bayi laki-laki usia 14 bulan dirujuk 25-26
dengan status asmatikus dan respiratory failure
untuk dirawat di Unit Perawatan Intensif RSUP
HS. Aloanamnesis dari ibu pasien diketahui
bahwa 5 hari sebelum dirawat, pasien mengalami
batuk dan pilek, tanpa demam, saat itu ibu pasien
juga sedang menderita batuk. Asupan oral masih
baik. Satu hari sebelum masuk RS batuk semakin
sering, sehingga asupan oral kurang. Batuk
terutama pada malam hari sehingga pasien sering
terbangun. Sepuluh jam sebelum masuk rumah
sakit, batuk makin sering disertai dengan dahak
yang bertambah banyak. Pasien kemudian dibawa
ke fisioterapis dan mendapat terapi inhalasi,
namun batuk tidak berhenti dan pasien bertambah
rewel. Enam jam sebelum masuk rumah sakit
pasien tampak sesak dan napas berbunyi ngik-
ngik. Kemudian diberi cairan infus, steroid
intravena, serta inhalasi dua kali. Saat itu hasil
analisis gas darah menunjukkan pH 7,281, pCO2
49,9 mmHg, pO2 71,9 mmHg, HCO3 - 23,1
meq/L, base excess -3,8 meq/L, saturasi O2
92,9%. Saat dikaji, didapatkan kesadaran pasien
kompos mentis, tampak sesak, nafas cuping
hidung, tidak pucat maupun sianosis. Laju nadi
136 kali per menit, teratur, isi cukup, laju napas
60 kali per menit, suhu (aksila) 37,8°C.
14 Tb Paru Tn. K, 50 tahun, seorang petani, datang dengan 27-28
keluhan batuk tidak berdahak. Pasien mengatakan
batuk dirasakan lebih sering pada malam hari
dibandingkan pagi atau siang hari. Keluhan
tersebut telah dirasakan sejak 3 bulan yang lalu.
Awalnya pasien mengatakan batuk timbul pada
saat menyangkul dan bertambah berat pada saat
menyemprot pestisida pada kebunnya. Pasien juga
mengatakan adanya demam, keringat malam,
penurunan nafsu makan, dan penurunan berat
badan yang awalnya 50 kg menjadi 47 kg dalam
satu bulan. Pasien mempunyai kebiasaan yang
tidak baik seperti membuang dahak sembarangan,
tidak memakai masker pada saat batuk. Pasien
juga mempunyai riwayat kontak dengan penderita
TB yaitu istrinya yang sudah meninggal dunia.
Hasil pengkajian: Tekanan darah 110/70 mmHg,
nadi 80 x/menit, frekuensi napas 17 x/menit, suhu
tubuh 37,0oC. Konjungtiva mata anemis. Di
RSUD M pasien telah dilakukan pemeriksaan foto
rontgen anterior posterior (AP) dan didapatkan
adanya kavitas pada pulmo dekstra dan sinistra.
Setelah dilakukan foto rontgen, pasien datang ke
Puskesmas untuk pengambilan dahak.
Pengambilan dahak dilakukan sebanyak dua kali
dengan hasil yang pertama negatif kemudian
diulangi dan didapatkan hasilnya +2. Pasien
diberikan obat paket berupa Rifampicin 150 mg,
Isoniazid 75 mg, Pirazinamid 400 mg, Etambutol
275 mg. Pasien sudah mendapatkan pengobatan
selama 1 bulan.
15 Sepsis Seorang wanita, usia 50 tahun, masuk ke ruang 29-30
resusitasi Instalasi Gawat Darurat RSUD M
dengan keluhan utama penurunan kesadaran
suspek appendicitis perforasi. Awalnya 2 minggu
sebelumnya pasien mengeluh nyeri perut bagian
bawah seperti ditarik/turun berok, 2 hari kemudian
pasien mengeluh demam, menggigil, mengalami
mual muntah, dan tidak nafsu makan. Hasil
pengkajian Suhu 39⁰C, TD 130/90mmHg, RR
24x/mnt, HR 100x/mnt, terdapat tanda-tanda
pasien dalam kondisi sepsis yaitu didapatkan
adanya takikardia, takipnea, penurunan kesadaran,
leukositosis. Pasien lalu dilakukan pemeriksaan
USG abdomen dan apendikogram, dinyatakan
appendicitis perforasi, disarankan operasi namun
keluarga pasien menolak, 2 hari terakhir kondisi
kesehatan pasien semakin menurun.
16 Diabetes Mellitus Tn.P 56 tahun, dirawat di ruang Alamanda III 31-32
RSUD M. Pasien mengeluh pusing dan kepala
terasa berat. Sejak 2 bulan lalu, badan terasa
sering kesemutan. Awalnya rasa kesemutan
dirasakan di telapak kaki, makin lama rasa
kesemutan benyebar ke bagian tubuh lainya
hingga ke jari dan tangan. Selain kesemutan
pasien juga mengeluhkan sering kencing sejak 4
bulan belakangan. Keluhan sering kencing
dirasakan pasien terutama saat tidur dimalam hari.
Setiap malam pasien bisa terbangun lebih dari 2-3
kali untuk kencing. Keluhan kecing tidak disertai
nyeri saat kencing dan tidak disertai dengan
perubahan warna urin. Selain sering kencing
pasien juga mengeluhkan merasa sering haus
sejak 4bulan terakhir. Sering haus dirasakan setiap
saat sekalipun pasien sudah berkali kali minum
airhingga lebih dari 8 gelas/ harinya. Nafsu makan
pasien meningkat sejak sekitar kurang lebih
setahun yang lalu. Pasien dikatakan sering merasa
laparhingga harus memakan nasi lebih dari 3 x /
harinya dengan porsi yang cukup banyak. Namun
demikian pasien mengeluhkan berat badan yang
menurun sejak setahun terakhir, walaupun nafsu
makan pasien meningkat. Hasil pemeriksaan:
Kadar GDP: 302mg/dL. Farmakologis yang
diberikan: Metformin tab 3 x 500 mg (bersamaan
dengan asupan makan pertama), Glibenclamid ½
(pagi hari), Vit B Kompleks 1 x 1 tab.
17 Hernia Tn.P 57 tahun tengah dirawat di ruang Alamanda 33-34
III RSUD M, mengeluh adanya benjolan pada
lipatan paha dan buah zakar sebelah kanan yang
hilang timbul sejak ± 4 tahun yang lalu. Menurut
pasien benjolan timbul saat bekerja terlalu lama
dan berat, kadang muncul juga saat pasien merasa
terlalu lelah. Awalnya benjolan hanya muncul di
lipatan paha kemudian turun sampai ke buah zakar
sehinga buah zakar pasien terlihat membesar dan
berbentuk lonjong. Benjolan tidak dapat masuk
kembali sendiri, dengan menggunakan jari
benjolan tersebut dapat masuk. Saat benjolan
muncul pasien merasa nyeri. Kecurigaan klinis
mengarah Hernia Inguinalis lateral dextra
ireponibilis. Hasil pengkajian pada Inspeksi
tampak benjolan berbentuk lonjong pada inguinal
dextra berukuran ± 4 cm, warna seperti warna
kulit sekitar, pada Palpasi dirasakan tidak teraba
hangat, kenyal, batas atas tidak jelas, serta tidak
ada nyeri tekan dan pada auskultasi terdengar
bising usus dalam keadaan normal. Pada Regio
scrotalis dextra didapatkan Inspeksi adanya
terdapat benjolan berbentuk lonjong pada scrotum
dextra berukuran ± 10 cm x 4 cm, warna seperti
warna kulit sekitar, pada palpasi dirasakan tidak
teraba hangat, kenyal, batas atas tidak jelas, serta
tidak ada nyeri tekan. Pasien direncanakan untuk
operasi.
Note: dikarenakan setiap 2 orang mahasiswa mendapat kasus yang sama, maka setiap individu
mahasiswa dalam LP harus menggunakan referensi yang berbeda, dan dalam LK harus
menambahkan data tambahan yang tdk tertulis di dalam kasus.
Anda mungkin juga menyukai
- Konsep Hospitalisasi Pada Anak Dan Kelua PDFDokumen34 halamanKonsep Hospitalisasi Pada Anak Dan Kelua PDFHendri RahmatulubisBelum ada peringkat
- RM (Tunagrahita) NopitaDokumen27 halamanRM (Tunagrahita) NopitaNovitaWidayantiBelum ada peringkat
- SGD Anak Prematur Dan AskepDokumen25 halamanSGD Anak Prematur Dan AskepNovitaWidayantiBelum ada peringkat
- Spider WebDokumen1 halamanSpider WebNella KanaBelum ada peringkat
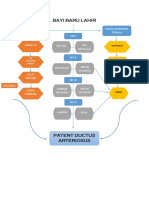
- Skema PDADokumen1 halamanSkema PDANovitaWidayantiBelum ada peringkat
- Buku Bagan Manajemen Terpadu Balita Sakit Mtbs Depkes Ri 2008 WWW Elhooda ComDokumen62 halamanBuku Bagan Manajemen Terpadu Balita Sakit Mtbs Depkes Ri 2008 WWW Elhooda ComEalsa CTBelum ada peringkat
- Manajemen Terpadu Balita Sakit) : Denni Fransiska H.M., M.KepDokumen105 halamanManajemen Terpadu Balita Sakit) : Denni Fransiska H.M., M.KepSuleha 01Belum ada peringkat
- Kep. Anak - Marasmus KwashiorkorDokumen50 halamanKep. Anak - Marasmus KwashiorkorNovitaWidayantiBelum ada peringkat
- Anak Berkebutuhan Khusus - Retardasi MenDokumen14 halamanAnak Berkebutuhan Khusus - Retardasi MenAnonymous vZySekDJ4ABelum ada peringkat
- TEORI MODEL KLINIKDokumen18 halamanTEORI MODEL KLINIKNovitaWidayantiBelum ada peringkat
- Atraumatic Care Untuk AnakDokumen12 halamanAtraumatic Care Untuk AnakNovitaWidayantiBelum ada peringkat
- SIMKDokumen61 halamanSIMKNovitaWidayantiBelum ada peringkat
- Modul SIK AccessDokumen24 halamanModul SIK AccessNovitaWidayantiBelum ada peringkat
- Penggunaan Tanda Baca Sesuai EYDDokumen10 halamanPenggunaan Tanda Baca Sesuai EYDNovitaWidayantiBelum ada peringkat
- GASTROENTERISTISDokumen14 halamanGASTROENTERISTISNovitaWidayantiBelum ada peringkat
- FARMAKODINAMIKDokumen29 halamanFARMAKODINAMIKNovitaWidayantiBelum ada peringkat
- EUTANASIA DAN BUNUH DIRIDokumen19 halamanEUTANASIA DAN BUNUH DIRINovitaWidayantiBelum ada peringkat
- Katakana Dakuten dan HandakutenDokumen6 halamanKatakana Dakuten dan HandakutenNovitaWidayantiBelum ada peringkat
- Sistem PernafasanDokumen27 halamanSistem PernafasanNovitaWidayantiBelum ada peringkat
- Robot For HealthDokumen17 halamanRobot For HealthNovitaWidayantiBelum ada peringkat
- ASKEP Medikasi 2017Dokumen137 halamanASKEP Medikasi 2017NovitaWidayantiBelum ada peringkat
- Latihan OfficeDokumen12 halamanLatihan OfficeNovitaWidayantiBelum ada peringkat
- Materi 1 Konsep KegawatdaruratanDokumen13 halamanMateri 1 Konsep KegawatdaruratanUkhtia Aulia AddawiBelum ada peringkat
- Kel.1 Multiple TraumaDokumen53 halamanKel.1 Multiple TraumaNovitaWidayantiBelum ada peringkat
- ACS Coronary Syndrome AkutDokumen31 halamanACS Coronary Syndrome AkutEllysa Dwi EllydhaBelum ada peringkat
- Buku SDIDTK Bab I-VDokumen59 halamanBuku SDIDTK Bab I-VRahmatiaMozaike100% (1)
- Askep Covid-19Dokumen41 halamanAskep Covid-19NovitaWidayanti86% (14)
- 9 Rekam Medis, Rujukan, SOAPDokumen16 halaman9 Rekam Medis, Rujukan, SOAPNovitaWidayantiBelum ada peringkat
- PHBS MENJADI GERAKAN BERSAMADokumen31 halamanPHBS MENJADI GERAKAN BERSAMANovitaWidayantiBelum ada peringkat
- KOMUNIKASI INTERPROFESIDokumen5 halamanKOMUNIKASI INTERPROFESIitsme elBelum ada peringkat