Woc TBC - Eko Apriyanto - P1337420920035
Diunggah oleh
Eko ApriyantoJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Woc TBC - Eko Apriyanto - P1337420920035
Diunggah oleh
Eko ApriyantoHak Cipta:
Format Tersedia
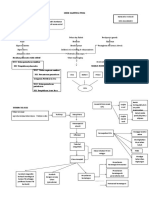
WEB OF CAUTION TB PARU
Droplet mengandung Udara tercemar
NAMA : EKO APRIYANTO Mycobacterium Tuberculosis Mycobacterium Tuberculosis
NIM : P1337420920035
Terhirup lewat saluran pernafasan
Faktor dari luar: Masuk ke Paru Faktor dari dalam:
- Alhohol - Usia muda/ bayi
- Rokok Alveoli - Gizi buruk
- Sosial ekonomi rendah - Lanjut usia
- Terpapar penderita TBC Mycobacterium menetap
- Lingkungan buruk
Imunitas tubuh menurun
Proses peradangan
Manifestasi Klinik
1. Demam
2. Batuk/ Batuk Berdarah
3. Sesak Napas
4. Nyeri dada
5. Malaise
Pemeriksaan Diagnostik TUBERCULOSIS PARU
1. Pemeriksan spesimen dahak Definisi: Suatu penyakit infeksius yang disebabkan oleh bakteri Mycobacterium Tuberculosa
2. Foto toraks yang menyerang paru serta dapat juga menyerang bagian tubuh yang lainnya yang secara
SIKI khas ditandai oleh pembentukan granuloma dan menimbulkan nekrosis jaringan. Penyakit ini
Observasi bersifat menahun dan dapat menular dari penderita kepada orang lain Klasifikasi
Monitor pola napas (frekuensi, kedalaman, usaha napas) (Suzanne C. Smeltzer & Brenda G. Bare. 2002)
Monitor bunyi napas tambahan (mis, gurgling, mengi, wheezing, ronkhl kering)
Monitor sputum (jumlah, warna, aroma) 1. Berdasarkan organ yang terkena 2. Berdasarkan hasil pemeriksaan dahak
Teraupetik a. TB Paru a. TB Paru BTA Positif
Pertahankan kepatenan jalan napas dengan head-tilt dan chin-lift Jaw-thrust jika curiga trauma servikal) PENGKAJIAN FOKUS b. TB Ekstra Paru b. TB Paru BTA Negatif
Posisikan semi-Fowler atau Fowler 1. Riwayat penyakit sekarang
Berikan minum hangat 2. Riwayat penyakit terdahulu
Lakukan fisioterapi dada, jika perlu 3. Pola napas Komplikasi
Lakukan penghisapan lendir kurang dari 15 detik 4. Respiration Rate 1. Hemoptosis berat
Lakukan hiperoksigenasi sebelum penghisapan endotrakeal 5. Karakteristik Sputum 2. Kolaps dari lobus akibat ratraksi bronkial
Keluarkan sumbatan benda padat dengan forsep McGill 3. Bronkietasis
Berikan oksigen, jika perlu 4. Pneumotorak
Edukasi SLKI ANALISA DATA 5. Metastase infeksi ke organ lain
Anjurkan asupan cairan 2000 ml/hari, jika tidak kontraindikasi Setelah dilakukan asuhan kep selama 3x24 jam diharapkan 6. Insufisiensi Kardio Pulmoner
Ajarkan teknik batuk efektif maka bersihan jalan napas meningkat dengan kriteria hasil: Subjektif Objektif
Kolaborasi 1. Batuk Efektif 1. Pasien mengeluh panas 1. Terdengar suara Ronchi basah, kasar,
Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik, jika perlu. 2. Produksi Sputum Menurun 2. Pasien mengeluh batuk/ batuk berdahak dan nyaring Keperawatan:
3. Mengi menurun 3. Pasien mengeluh sesak napas 2. Atropi dan retraksi interkostal pada a. Promotif: Penyuluhan
4. Frekuensi napas 12-20 kali/menit 4. Pasien mengeluh nyeri dada keadaan lanjut dan fibrosis b. Preventif: Vaksinasi BCG, Menggunakan isoniazid (INH), menjaga kebersihan lingkungan
5. Pasien mengeluh malaise dan kelelahan 3. Bila mengenai pleura terjadi efusi pleura Penatalaksanaan
4. Pembesaran kelenjar biasanya multipel Medis:
5. Benjolan/ pembesaran kelenjar pada leher a. Jangka pendek: Dengan tata cara pnegobatan setiap hari dengan jangka waktu 1-3 bulan
(servical), axila, inguinal, dan submandibula b. Jangka panjang: setiap 2x seminggu, selama 13-18 bulan
6. Kadang terjadi abses
SDKI SDKI
1. Bersihan Jalan Napas Tidak Efektif b/d Hipersekresi Jalan Napas DIAGNOSA DAN TINDAKAN KEPERAWATAN 2. Pola Napas Tidak Efektif b/d Hambatan upaya napas
SLKI SIKI
SDKI Setelah dilakukan asuhan kep selama 3x24 jam diharapkan Observasi
3. Defisit Nutrisi b/d Faktor psikologis maka pola napas klien membaik dengan kriteria hasil: Monitor frekuensi, irama, kedalaman dan upaya napas
1. Frekuensi napas membaik Monitor pola napas (seperti bradipnea, takipnea, hiperventilasi, Kussmaul, Cheyne-Stokes, Biot, ataksik)
2. kedalaman napas membaik Monitor kermampuan batuk efektif
SIKI 3. ekskursi dada membaik Monitor adanya produksi sputum
Observasi SLKI 4. penggunaan otot bantu napas membaik Monitor adanya sumbatan jalan napas
Identifikasi status nutrisi Setelah dilakukan asuhan kep selama 3x24 jam diharapkan Palpasi kesimetrisan ekspansi paru
Identifikasi alergi dan intoleransi makanan diharapkan defisit nutrisi membaik dengan kriteria hasil : Auskultasi bunyi napas
Identifikasi makanan yang disukai 1. Frekuensi makan Monitor saturasi oksigen
Identifikasi kebutuhan kalori dan jenis nutrien 2. Nafsu makan Monitor nilai AGD
Identifikasi pertlunya penggunaan selang nasogastrik 3. bising usus Monitor hasil x-ray toraks
Monitor asupan makanan 4. membran mukosa Teraupetik
Monitor berat badan 5. sikap terhadap makanan/minuman sesuai dengan tujuan Atur interval pemantauan respirasi sesuai kondisi pasien
Monitor hasil pemeriksaan laboratorium kesehatan Dokumentasikan hasil pemantauan
Teraupetik Edukasi
Lakukan oral hygiene sebelum makan, jika perlu Jelaskan tujuan dan prosedur pemantauan
Fasilitasi menentukan pedoman diet (mis. piramida makanan) Informasikan hasil pemantauan, jika perlu
Sajikan makanan secara menarik dan suhu yang sesual
Berikan makanan tinggi serat untuk mencegah konstipasi
Berikan makanan tinggi kalori dan tinggi protein
Berikan suplemen makanan, jika perlu
Hentikan pemberian makan melalui selang nasogatrik jika asupan oral dapat ditoleransi
Edukasi
Anjurkan posisi duduk, jika mampu
Ajarkan diet yang diprogramkan
Kolaborasi
Kolaborasi pemberian medikasi sebelum makan (mis. pereda nyeri, antiemetik), jika perlu
Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan jenis nutrien yang dibutuhkan jika perlu
Anda mungkin juga menyukai
- WOC TB Paru - Ardi AryantoDokumen1 halamanWOC TB Paru - Ardi AryantoArdi AryantoBelum ada peringkat
- WOC TB Paru REFISIDokumen1 halamanWOC TB Paru REFISIhananBelum ada peringkat
- WOC TB Paru - Latifah SiregarDokumen1 halamanWOC TB Paru - Latifah SiregarShinta Muspitasari100% (2)
- Mind Map TB ParuDokumen1 halamanMind Map TB ParuemrithadellaBelum ada peringkat
- WOC EditDokumen1 halamanWOC EditermawatiukiBelum ada peringkat
- Fatimah Azahara Mind Map Abses ParuDokumen1 halamanFatimah Azahara Mind Map Abses ParuFatimah Azzahra Rambe ZahraBelum ada peringkat
- Mind Mapping PpokDokumen1 halamanMind Mapping Ppokdiva wahyuliBelum ada peringkat
- Woc BBLRDokumen1 halamanWoc BBLRUlfaBelum ada peringkat
- Leaflet TB ParuDokumen2 halamanLeaflet TB ParuSurya Agung Pranata100% (1)
- Woc PneumoniaDokumen1 halamanWoc PneumoniaYoga Agung Perdana100% (1)
- LEAFLET BronkopneumoniaDokumen2 halamanLEAFLET BronkopneumoniaMonica Ria LoboBelum ada peringkat
- Leaflet TB Paru JunitaDokumen2 halamanLeaflet TB Paru Junitajunita handayaniBelum ada peringkat
- Spider Web.Dokumen1 halamanSpider Web.Gagan Smith100% (1)
- Portofolio Sabrina Elys HTB 19031019 Preklinik Kep - Anak 1Dokumen60 halamanPortofolio Sabrina Elys HTB 19031019 Preklinik Kep - Anak 1Liza Ermita AmzarBelum ada peringkat
- Leaflet IspaDokumen2 halamanLeaflet IspaGALUHBelum ada peringkat
- Rangkuman Mikrobiologi ICM-1Dokumen42 halamanRangkuman Mikrobiologi ICM-1Harsya Parma PhastikaBelum ada peringkat
- Leaflet CampakDokumen2 halamanLeaflet CampakLya NatalyaBelum ada peringkat
- Leaflet Campak BPDokumen2 halamanLeaflet Campak BPBudiBelum ada peringkat
- Mindmap COVID FG2Dokumen1 halamanMindmap COVID FG2Ade SaprinaBelum ada peringkat
- UntitledDokumen13 halamanUntitledDwiki Kevin PribadiBelum ada peringkat
- UntitledDokumen1 halamanUntitledNelsya SyaftikaBelum ada peringkat
- Woc Mas 1Dokumen1 halamanWoc Mas 1Itoh MasitohBelum ada peringkat
- LEAFLET Bronkopneumonia AnakDokumen2 halamanLEAFLET Bronkopneumonia AnakAnonymous ANy56lOBelum ada peringkat
- Untitled NotebookDokumen28 halamanUntitled NotebookTrisialdilla RevaniaBelum ada peringkat
- Woc TBDokumen1 halamanWoc TBNabila AuliaBelum ada peringkat
- Leaflet BronkopneumoniDokumen2 halamanLeaflet BronkopneumoniAniy PigomeBelum ada peringkat
- WOC BronkopneumoniaDokumen1 halamanWOC BronkopneumoniaAprilia nur aini100% (1)
- Mind Maping Asma FixDokumen1 halamanMind Maping Asma FixYasinta Fadilasari0% (1)
- Leaflet BronkopneumoniaDokumen2 halamanLeaflet BronkopneumoniaJamal AchmadBelum ada peringkat
- DS Case 5 RS - TB PDFDokumen21 halamanDS Case 5 RS - TB PDFYulia NovaBelum ada peringkat
- Tabel ParasitologiDokumen3 halamanTabel ParasitologiRasy SBelum ada peringkat
- LEAFLET BronkopneumoniaDokumen2 halamanLEAFLET BronkopneumoniafitriBelum ada peringkat
- Underlying KARDIODokumen2 halamanUnderlying KARDIORenaldiPrimaSaputraBelum ada peringkat
- Leafleat BronchopneumoniaDokumen3 halamanLeafleat BronchopneumoniazakauteamBelum ada peringkat
- WOC DifteriDokumen1 halamanWOC DifteriHendri Tri YuliantoBelum ada peringkat
- FORMAT PENGKAJIAN KomunikasiDokumen8 halamanFORMAT PENGKAJIAN KomunikasisintaBelum ada peringkat
- Gangguan Respirasi Pada AnakDokumen2 halamanGangguan Respirasi Pada AnakZui IlyBelum ada peringkat
- Leaflet AnakDokumen3 halamanLeaflet AnakEvita Sari CahayaniBelum ada peringkat
- Mind Map Pneumonia 1Dokumen1 halamanMind Map Pneumonia 1Azazel NishizumiBelum ada peringkat
- Leaflet ASMA - Kel 3 - Kep DasarDokumen2 halamanLeaflet ASMA - Kel 3 - Kep DasarmastifahBelum ada peringkat
- Leaflet Morbili TopDokumen2 halamanLeaflet Morbili TopAndhika WicaksanaBelum ada peringkat
- Leaflet CampakDokumen2 halamanLeaflet Campakruli edianaBelum ada peringkat
- Pamflet AsmaDokumen2 halamanPamflet AsmaErollah OktoberoBelum ada peringkat
- PneumoniaDokumen2 halamanPneumoniaAbdulBelum ada peringkat
- Leaflet Bronco PnemoniaDokumen2 halamanLeaflet Bronco Pnemoniadwie_olshopBelum ada peringkat
- PNEUMONIA TugasDokumen39 halamanPNEUMONIA TugasYasid DayyariBelum ada peringkat
- Identifikasi Resiko Terhadap Lingkungan Dan MasyarakatDokumen3 halamanIdentifikasi Resiko Terhadap Lingkungan Dan MasyarakatIrra auliaBelum ada peringkat
- Ilmu PercacinganDokumen4 halamanIlmu PercacinganRedika DjanasutaBelum ada peringkat
- CacingDokumen4 halamanCacingAmandaa FauziBelum ada peringkat
- PathwayDokumen1 halamanPathwayDeyunBelum ada peringkat
- Web of Caution Pp. NormalDokumen1 halamanWeb of Caution Pp. NormalRizki PrayudiBelum ada peringkat
- Otitis Media Supuratif Kronis (OMSK)Dokumen1 halamanOtitis Media Supuratif Kronis (OMSK)puputnazizahBelum ada peringkat
- Leaflet PneumoniaDokumen2 halamanLeaflet PneumoniaNovita Fajar SariBelum ada peringkat
- LeafletDokumen2 halamanLeafletEko ApriyantoBelum ada peringkat
- Leaflet Rendam Kaki Dan Pijat Refleksi Kaki Untuk HipertensiDokumen2 halamanLeaflet Rendam Kaki Dan Pijat Refleksi Kaki Untuk HipertensiEko ApriyantoBelum ada peringkat
- Laporan Pendahuluan DM GerontikDokumen20 halamanLaporan Pendahuluan DM GerontikEko ApriyantoBelum ada peringkat
- LP DM Pada KehamilanDokumen18 halamanLP DM Pada KehamilanEko ApriyantoBelum ada peringkat