WOC Edit
Diunggah oleh
ermawatiuki0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
20 tayangan1 halamanJudul Asli
WOC edit
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
20 tayangan1 halamanWOC Edit
Diunggah oleh
ermawatiukiHak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 1
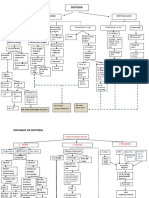
WOC SEPSIS NEONATORUM Port d’en tree
Prenatal (in utero) Postnatal
Perinatal
Paparan mikroorganisme dari aliran Nosokomial, petugas kesehatan, alat
Darrah maternal meliputi plasenta Kontak langsung dengan mikroorganisme kesehatan Gangguan pada Hematopoetik
Dari saluran GU/GI maternal
Leukosit > 12.000 sel/mm atau < 400 sel/mm
Gonococus, Candida albican, Herpes Port d’antrea : tali pusat, kulit, mukosa mata,
Ingesti/aspirasi cairan amnion yang terinfeksi hidung, faring, telinga, & sistem internal Jaundice
Simpleks II, clamydia, Listeria
(respirasi, saraf, GI & kemih) Pucat
Petekie, ekimosis
splenomegaly
Stafilococus, Klebseila, anterococci
Ketuban peccah dini, perdarahan maternal
(placenta previs)
Resiko tinggi infeksi b.d. pertahanan imunologis yang
Neonatal Sepsis
kurang
Risk factor : Risk factor :
Low birth weigh (<2500) Hospital-acquired Nosocominal
Febrile illnes in the mother Infection Pasien tidak menunjukan tanda-tanda inveksi
Foul smelling/meconius (ivasive procedure, mechanical nosokomial
stanied liquor EanyOnset Sepsis/EOS ( < 3 hari Late Onset Sepsis/Laos ( 1-3 minggu ventilation)
Kelahiran/< 72 jam) kelahiran/> 72 jam)
Rupture membranes Community acquired Nosocominal
Vaginal examinations >3 Infection (sepricemia pnemonia,
meningitis, poor hygiene, poor cord Pastikan bahwa semua pemberi perawatan mencuci
During labor v v
Prolonged labor care, bottle feeding tangan sebelum dan sesudah mengurus bayi
Perinatal asphisia Pastikan bahwa semua alat yang kontak dengan bayi
sudah bersih/steril
Beri therapy antibiotik sesuai instruksi
Pastiikan asepsis ketat/sterilitas untuk tindakan infasif
lakukan tindakan keperawatan yang meminimalkan
resiko nosokomial infeksi termasuk tehnik cuci
Sindrom Respon Inflamasi Sistemik tangan yang baik
Respiratorius Susunan saraf pusat Cardiovaskuler (sirkulasi) Gastrointestinal Intergumen
Dunkel, B.,& Corley, K.T. (2015). Pathophysiology,
Tachipnea, apnea, dyspnea Bayi tidak “bertingkah baik” Tachicardia Menyusu buruk diagnosis and treatment of neonatal sepsis. 27,92-98.
Struktur kulit immatur,
Intoleransi pemberian susu https://doi.org/10.111/eve.12234
Sianosis Kontrol suhu buruk hipotermia (< 36̊C) atau prosedur invasit
Muntah Kim, W.Y.,& Hong, S.B. (2016). Sepsis and acute
Retraksi hipertemia (>38̊C)
Diare, penurunan defekasi respiratory distress syndrome: Recent update.
Grunting Tubercolosis and Respyiratory Disease, 79(2), 53-57.
Resiko tinggi kekurangan/kelebihan volume Distensi abdomen
cairan b.d. karakteristik fisiologis immatur, https://doi.org/10.4046/trd.2016.79.2.53
Aktivitas berkurang (letargi, hiporefleksia, Hepatomegali
Resiko tinggi ggn intergritas kulit b.d. Marcea, D., Grive, R., Allen E., Sadique, Z., Morris, K.,
coma) penyakit
struktur kulit imatur, immobilitas, Pappachan, J., ... Elbourne, D. (2014). A Randomized
Aktivitas meningkat (iritable, tremor, penurunan status nutrisi, prosedur trial of hyperglycemic control in pediatric iintensive
Pola nafas tidak efektif b.d. Imaturitas paru kejang) invasif care. New england Journal of medicine, 370(2), 107-
& neuromuskuler, penurunan energi & Peningkatan/penurunan tonus Perubahan nutrisi kurang dari kebutuhan 118. https://doi.org/10.1056/nejmoa1302564
keletihan Gerakan mata abnormal Pasien menunjukan status hidrasi adekuat tubuh (resiko tingggi) b.d.ketidakmampuan
mencerna nutrisi karna penyakit
Pasien mempertahankan integritas kulit
Kaji status hidrasi turgor kulit, TD, edema, BB,
Termoregulasi tidak efektif b.d. kontrol suhu
Pasien menunjukan oksigenasi yang adekuat yang imatur, penurunan lemak tubuh membran mukosa, dll) Kaji status nutrisi pasien
(subkutan) Pantau dengan ketat cairan & elektrolit terhadap Pertahankan cairan parenteral/nutrisi sesuai
terapi yang meningkatkan kehilangan cairan instruksi
tak disadari Pantau adanya intoleransi terhadap tterapi
Bersihkan kulit dengan air hangat biasa, sabun
Lakukan strategi untuk meminimalkan IWL parenteral total terutama protein dan glukosa
lembut non alkoohol
Pastikan dan atur masukan cairan Kaji kesiapan bayi untuk menyusu pada ibu
Pasien mempertahankan suhu tubuh yang stabil Bersihkan mata, are oral, perianal, & area
oral/parenteral yang adekuat terutama kemampuan untuk koordinasi
Observasi & kaji pola nafas pasien dimana terjadi kerusakan kulit setiap hari
Hindari pemberian cairan hipertonik menelan dan bernafas
Beri posisi untuk pertukaran udara yang optimatimal Beri zat pelembab setelah dibersihkan
Pantau keluaran urine & nialai laboratorium Gunakan pemberian makanan OGT bila bayi
Observasi adanya penyimpangan fungsi nafas, kenali tanda-tanda distres Pastikan jari-jari tangan/kaki dapat terlihat bila
mudah lelah saat mengisap, refleks
(mengorok, sianosis, apnea) Pantau suhu pada bayi yang tidak stabil digunakan untuk jalur IV
muntah/menelan lemah
Lakukan therapy dada sesuai ketentuan Tempatkan bayi dalam inkubator/penghangat, beri Gunakan matras penghangat/pengurang tekanan
Bantu ibu menyusui bila memungkinkan
Pertahankan susu lingkungan yang netral pakaian hangat
Observasi dan kaji respon pasien terhadap terapi ventilasi dan oksigenasi Pantau tanda-tanda hipertemia (kemerahan, ruam,
diaforesis)
Hindari situasi yang dapat mengakibatkan bayi
kehilangan panas
Kolaborasi untuk therapy antipiretik
Anda mungkin juga menyukai
- Tabel ParasitologiDokumen3 halamanTabel ParasitologiRasy SBelum ada peringkat
- Pathway OmphaloceleDokumen3 halamanPathway Omphalocelerahmat khairulBelum ada peringkat
- Pathway OmphaloceleDokumen3 halamanPathway Omphalocelemega putri kustiantiBelum ada peringkat
- Spider WebDokumen1 halamanSpider WebNella KanaBelum ada peringkat
- WOC Asfiksia Eko Sarwo Wibowo G3A020028Dokumen1 halamanWOC Asfiksia Eko Sarwo Wibowo G3A020028Eko SarwowibowoBelum ada peringkat
- Dr. Rudy Agus R - Transformasi Pelayanan Primer Melalui Skrining StuntingDokumen64 halamanDr. Rudy Agus R - Transformasi Pelayanan Primer Melalui Skrining StuntingPuspita GasaliBelum ada peringkat
- Lapsus OmsaDokumen38 halamanLapsus OmsaJOLANDA ANGELINBelum ada peringkat
- Obstetri & GinekologiDokumen42 halamanObstetri & GinekologiSekar LarasatiBelum ada peringkat
- Woc MeningitisDokumen1 halamanWoc MeningitisIwan SinagaBelum ada peringkat
- Biar Lulus OspeDokumen4 halamanBiar Lulus OspewidyasyifBelum ada peringkat
- PATHWAYDokumen1 halamanPATHWAYwiwiBelum ada peringkat
- CBD Revisi 1Dokumen22 halamanCBD Revisi 1AndriHernadiBelum ada peringkat
- WOC Episiotomi-1Dokumen2 halamanWOC Episiotomi-1Eunike ChrystinaBelum ada peringkat
- WOC Demam Berdarah - SWDokumen1 halamanWOC Demam Berdarah - SWPuji JatmikoBelum ada peringkat
- Rangkuman Mikrobiologi ICM-1Dokumen42 halamanRangkuman Mikrobiologi ICM-1Harsya Parma PhastikaBelum ada peringkat
- SK 2Dokumen8 halamanSK 2TALBIYAH SABDAH RIZAN TAUPIQ -Belum ada peringkat
- Register B. VaskularDokumen8 halamanRegister B. VaskularJaya NdaruBelum ada peringkat
- Untitled Notebook (2) - 1Dokumen19 halamanUntitled Notebook (2) - 1choirurrizqiBelum ada peringkat
- PDF Mind Map Diare - CompressDokumen1 halamanPDF Mind Map Diare - CompressRahmatbeslyBelum ada peringkat
- Woc BronkopneumoniaDokumen2 halamanWoc BronkopneumoniaYenni SulistyaBelum ada peringkat
- KraniofaringiomaDokumen22 halamanKraniofaringiomaWira Amaz GahariBelum ada peringkat
- Tabel ParasitoDokumen25 halamanTabel ParasitoPapay MaulidyaBelum ada peringkat
- Infodatin Kelainan BawaanDokumen6 halamanInfodatin Kelainan BawaanRumah Sakit Bergerak Mamberamo RayaBelum ada peringkat
- Larasati Dyah Pertiwi - P1337420920140 - WOC MIOMA UTERIDokumen2 halamanLarasati Dyah Pertiwi - P1337420920140 - WOC MIOMA UTERIdivauki karisidianaBelum ada peringkat
- Buku Pin ThyroidDokumen10 halamanBuku Pin ThyroidLuna Fitria KusumaBelum ada peringkat
- HISTEREKTOMIDokumen14 halamanHISTEREKTOMIFerlisan TabanciBelum ada peringkat
- CacingDokumen3 halamanCacingHanung FirmanBelum ada peringkat
- Afina Maghfiroh Safitri 131311133143 Mind Map BBL PDFDokumen1 halamanAfina Maghfiroh Safitri 131311133143 Mind Map BBL PDFzagad04Belum ada peringkat
- Woc HidrocephalusDokumen1 halamanWoc HidrocephalusSimmeria IndonesiaBelum ada peringkat
- Pathway Tumor NasalDokumen1 halamanPathway Tumor NasalsuarnadiBelum ada peringkat
- Makalah MumpsDokumen11 halamanMakalah MumpsWulan Rohmah DpeBelum ada peringkat
- Kelompok 17 Pemicu 05Dokumen1 halamanKelompok 17 Pemicu 05ZHAFIRA ZHAFIRABelum ada peringkat
- Tropical Medicine - PARASITEDokumen5 halamanTropical Medicine - PARASITEavininditaBelum ada peringkat
- Lapsus THT VentyDokumen11 halamanLapsus THT VentyventyperdanasariBelum ada peringkat
- Kasus Poli - Impaksi SerumenDokumen23 halamanKasus Poli - Impaksi SerumenSABRINA DHIA SALSABILA 1Belum ada peringkat
- WOC DifteriDokumen1 halamanWOC DifteriHendri Tri YuliantoBelum ada peringkat
- Woc Patent Ductus Arteriosus 1Dokumen1 halamanWoc Patent Ductus Arteriosus 1Muhammad Iksan100% (1)
- Contoh PPT OMK Dan KomplikasinyaDokumen39 halamanContoh PPT OMK Dan KomplikasinyaarisdaBelum ada peringkat
- Hemiparesis (Srifadhila 21066)Dokumen1 halamanHemiparesis (Srifadhila 21066)mahasiswifkBelum ada peringkat
- Woc TBC - Eko Apriyanto - P1337420920035Dokumen1 halamanWoc TBC - Eko Apriyanto - P1337420920035Eko ApriyantoBelum ada peringkat
- Rangkuman - Omsa (Lnjutn)Dokumen3 halamanRangkuman - Omsa (Lnjutn)GNBelum ada peringkat
- Parasitologi 1Dokumen2 halamanParasitologi 1Chairunnisa NurlailiBelum ada peringkat
- PDF Pathway Tumor Nasal DLDokumen1 halamanPDF Pathway Tumor Nasal DLSST KBelum ada peringkat
- InfeksiDokumen13 halamanInfeksiAdlin FirdausBelum ada peringkat
- Bismillah Osce 4 BonamDokumen48 halamanBismillah Osce 4 BonamLiza AngraeniBelum ada peringkat
- Asesmen Awal Medis Rawat InapDokumen3 halamanAsesmen Awal Medis Rawat InapNoor Fitri AyuandiBelum ada peringkat
- Pathway Distosia OkDokumen2 halamanPathway Distosia OkVie CuTteBelum ada peringkat
- BBLR Skema Patofisiologi KeperawatanDokumen1 halamanBBLR Skema Patofisiologi KeperawatanRetri CintiaBelum ada peringkat
- Serumen PropDokumen28 halamanSerumen PropAndre HotabilardusBelum ada peringkat
- NASOFARING SWAB UpdateDokumen30 halamanNASOFARING SWAB UpdateLaboratorium Charitas BelitangBelum ada peringkat
- Woc NecDokumen2 halamanWoc Necakbar dianBelum ada peringkat
- Laporan Kasus THTDokumen22 halamanLaporan Kasus THTSiti KhadijaBelum ada peringkat
- Mind Map Kehamilan NormalDokumen1 halamanMind Map Kehamilan NormalPrameswari AyuBelum ada peringkat
- WOC Sepsis NeonatorumDokumen2 halamanWOC Sepsis NeonatorumNorifumi Afrido Äxcël Syatria100% (4)
- Kontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 1Dokumen7 halamanKontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 1ermawatiukiBelum ada peringkat
- Diagnosa KeperawatanDokumen2 halamanDiagnosa KeperawatanermawatiukiBelum ada peringkat
- Edukasi Perawatan Bayi Di RumahDokumen2 halamanEdukasi Perawatan Bayi Di RumahermawatiukiBelum ada peringkat
- Reflektif 1Dokumen3 halamanReflektif 1ermawatiukiBelum ada peringkat
- Catatan Perkembangan KeperawatanDokumen9 halamanCatatan Perkembangan KeperawatanermawatiukiBelum ada peringkat
- Reflektif 2Dokumen5 halamanReflektif 2ermawatiukiBelum ada peringkat
- Kontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 1Dokumen11 halamanKontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 1ermawatiukiBelum ada peringkat
- Implementasi Dan EvaluasiDokumen5 halamanImplementasi Dan EvaluasiermawatiukiBelum ada peringkat
- Woc CKDDokumen2 halamanWoc CKDermawatiukiBelum ada peringkat
- Jurnal Reflektif Ika 1Dokumen6 halamanJurnal Reflektif Ika 1ermawatiukiBelum ada peringkat
- Reflektif Non Infeksi IDokumen3 halamanReflektif Non Infeksi IermawatiukiBelum ada peringkat
- Teori Dan Konsep Perilaku Ke-2Dokumen22 halamanTeori Dan Konsep Perilaku Ke-2ermawatiukiBelum ada peringkat
- Kontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 2Dokumen15 halamanKontrak Belajar Praktik Residensi Keperawatan Anak Lanjut 2ermawatiukiBelum ada peringkat
- Reflektif 1Dokumen3 halamanReflektif 1ermawatiukiBelum ada peringkat
- Reflektif 2Dokumen3 halamanReflektif 2ermawatiukiBelum ada peringkat
- Logbook Non-Infeksi Residensi Fik-UiDokumen7 halamanLogbook Non-Infeksi Residensi Fik-UiermawatiukiBelum ada peringkat
- Makalah Bu Erma (Sem.4)Dokumen215 halamanMakalah Bu Erma (Sem.4)ermawatiukiBelum ada peringkat
- Kti Sri UtamiDokumen69 halamanKti Sri UtamiermawatiukiBelum ada peringkat