Bab5 AirwayManagement
Bab5 AirwayManagement
Diunggah oleh
GWKNANDAJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bab5 AirwayManagement
Bab5 AirwayManagement
Diunggah oleh
GWKNANDAHak Cipta:
Format Tersedia
Chapter 5.
Airway Management
Konsep utama
Teknik sungkup wajah yang tidak tepat dapat mengakibatkan deflasi kantong reservoir anestesi ketika katup
APL tertutup, yang menandakan suatu kebocoran yang substansial di sekitar sungkup. Dan sebaliknya,
penggunaan sirkuit pernafasan bertekanan tinggi namun gerakan dada dan bunyi nafas minimal menandakan
adanya obstruksi jalan nafas.
Laryngeal Mask Airway (LMA) secara parsial melindungi larynx dari sekresi rongga tenggorokan (tetapi bukan
regurgitasi lambung), dan pemasangannya tetap dipertahankan sampai pasien sudah mendapat kembali
refleks jalan nafasnya.
Setelah insersi tracheal tube (TT), cuff dipompa dengan jumlah udara paling sedikit yang diperlukan untuk
menciptakan suatu segel selama ventilasi tekanan positif untuk memperkecil tekanan pada mukosa trakea.
Meski pendeteksian CO2 dengan capnograph adalah konfirmasi terbaik penempatan ETT di trakea,tetap tidak
bisa meniadakan kemungkinan bronchial intubasi. Manifestasi yang paling awal terjadinya intubasi bronchial
adalah adanya peningkatan peak inspiratory pressure.
Setelah intubasi cuff TT harus tidak dirasakan di atas tulang rawan krikoid, karena posisi intralaryngeal yang
berkeperpanjangan dapat mengakibatkan parau sesudah operasi dan meningkatkan risiko dari ekstubasi
tanpa sengaja.
Mencegah intubasi esophageal yang tak disengaja bergantung pada visualisasi langsung ujung TT yang
melintas pita suara, auskultasi seksama untuk bunyi nafas bilateral tidak adanya gurgling yang berhubungan
dengan lambung, analisa gas yang dihembuskan untuk mengetahui adanya CO2 (metoda paling dapat
dipercaya), radiografi dada, atau penggunaan dari fiberoptic bronchoscopy .
Tanda-tanda terjadinya intubasi bronchial termasuk nafas yang unilateral, hipoksia tak diduga dengan pulse
oximetry (tidak dapat dipercaya bila dengan high inspired oxygen concentrations ), ketidak-mampuan untuk
meraba cuff TT di dalam sternal notch selama inflasi cuff, dan kurangnya compliance kembang kantong
nafas.
Tekanan negatif intratoraks yang besar yang dihasilkan oleh pasien yang mengalami laryngospasme dapat
mengakibatkan timbulnya edema paru tekanan negatif bahkan dapat terjadi pada orang dewasa muda yang
sehat.
MANAJEMEN JALAN NAFAS: PENDAHULUAN
Keahlian manajemen jalan nafas adalah satu ketrampilan penting untuk seorang anesthesiologist. Bab ini
meninjau ulang anatomi yang berhubungan dengan pernapasan bagian atas, menguraikan peralatan yang
diperlukan, menyajikan teknik-teknik, dan mendiskusikan kesulitan-kesulitan laryngoscopy, intubasi, dan
ekstubasi. Keselamatan pasien bergantung pada suatu pemahaman yang seksama dari tiap topik-topik ini.
ANATOMI
Selain dari membantu pasien untuk tidak merasakan nyeri, tidak ada karakteristik yang lebih baik dari
seorang anesthesiologist dibanding kemampuannya untuk "mengatur" jalan nafas dan pernafasan pasien.
Kesuksesan intubasi, ventilasi, cricothyrotomy, dan anesthesia regional dari larynx memerlukan pengetahuan
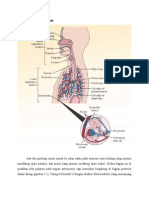
yang terperinci tentang anatomi jalan nafas. Ada dua bagian terbuka pada jalan nafas manusia: hidung, yang
menuju ke arah nasofaring (pars nasalis), dan mulut, yang menuju ke arah oropharynx (pars oralis). Saluran
ini dipisahkan secara anterior oleh langit-langit mulut, tetapi mereka bergabung secara posterior di dalam
pharynx (Gambar 51). Pharinx adalah suatu bentuk-U fibromuscular struktur yang meluas dari dasar
tengkorak ke tulang rawan krikoid di pintu masuk ke esofagus. Pharinx membuka secara anterior ke dalam
rongga hidung, mulut, pangkal tenggorokan, dan nasofaring, oropharynx, dan laryngopharynx (pars laryngea),
berturut-turut. Nasopharinx terpisah dari oropharynx oleh satu garis khayal yang meluas ke posterior. Di dasar
dari lidah, epiglottis secara fungsional memisahkan oropharynx dari laryngopharynx (atau hipofaring). Epiglotis
mencegah aspirasi dengan menutup glottis selama menelan. Larynx adalah suatu tulang rangka cartilaginous
disatukan oleh ligament dan otot. Larynx terdiri atas sembilan tulang rawan (Gambar 52): thyroid, cricoid,
epiglottic, dan arytenoids (sepasang), corniculate, dan cuneiform.
Persyarafan jalan nafas bagian atas berasal dari saraf kranium (Gambar 53). Selaput mukosa dari hidung di
inervasi bagian ophthalmic (V1) dari nervus trigeminus anterior (anterior nervus ethmoidal) dan oleh bagian
maxillary (V2) posterior (nervus sphenopalatine). Nervus palatine menyediakan serabut-serabut berhubungan
dengan sensorik dari nervus trigeminus (V) ke superior dan inferior dari palatum mole dan durum. Nervus
lingual (suatu cabang dari bagian mandibula [V3] dari nervus trigeminus) dan nervus glosopharinx (saraf
kranium yang kesembilan) mempersyarafi dua pertiga anterior dan sepertiga posterior dari lidah, berturut-turut.
Cabang dari nervus fasial (VII) dan saraf glosofaring menyediakan sensasi rasa kepada bagian tersebut,
berturut-turut. Saraf glosofaring juga memberi persyarafan pada atap dari pharynx, tonsil, dan bagian bawah
dari palatum mole. Saraf vagus (saraf kranium yang kesepuluh) mempersyarafi jalan nafas di bawah epiglotis.
Cabang superior larinngeal dari vagus membagi dalam satu yang nervus eksternal (motor) dan satu yang
nervus internal (sensorik) laryngeal yang mempersyarafi sensoris pada larynx antara epiglottis dan pita suara.
Cabang lain dari vagus, nervus recurrent laringeal, memberi persyarafan larynx di bawah pita suara dan
trakea..
Otot-otot dari larynx dipersyarafi oleh nervus recurrent laryngeal terkecuali otot cricothyroid, yang di persyarafi
oleh nervus laryngeal external (motor), cabang dari nervus laryngeal superior. Otot cricoarytenoid posterior
mengabduksi pita suara, sedangkan otot-otot cricoarytenoid lateral adalah otot adduktor yang pokok.
Fonasi melibatkan tindakan-tindakan kompleks bersama oleh beberapa otot-otot pangkal tenggorokan.
Kerusakan pada saraf motor yang mempersyarafi larynx menyebabkan gangguan bicara. (tabel 51).
Denervasi unilateral suatu otot cricothyroid menyebabkan gangguan klinis sulit diketahui. Kelumpuhan bilateral
nervus recurrent laryngeal mengakibatkan suara parau dan suara yang mudah lelah, tetapi kendali jalan nafas
tidak dibahayakan.
Kelumpuhan unilateral N.recurrent laryngeal mengakibatkan kelumpuhan dari pita suara yang ipsilateral,
menyebabkan kerusakan kualitas suara. Dibandingkan bila N.laryngeal superior utuh, kelumpuhan bilateral
akut N. recurrent laryngeal dapat mengakibatkan stridor dan respiratory distress karena tegangan otot-otot
cricothyroid yang menetap. Permasalahan jalan nafas lebih sedikit terjadi pada kelumpuhan N.recurrent
laryngeal kronis oleh karena pengembangan dari berbagai mekanisme-mekanisme kompensasi (misalnya,
atrofi dari otot-otot laryngeal).
Kerusakan bilateral dari nervus vagus mempengaruhi nervus superior dan recurrent laryngeal. Jadi,
denervasi bilateral mengakibatkan flasid , midposisi pita suara yang mirip terlihat setelah pemberian
succinylcholine. Meski fonasi sangat rusak parah pada pasien-pasien ini namun kendali jalan nafas jarang
terjadi masalah.
Suplai darah ke larynx berasal dari cabang dari arteri thyroid. Arteri cricothyroid berasal dari Arteri
Thyroid superior itu sendiri, cabang yang pertama keluar dari arteri karotid luar, dan menyilang selaput
cricothyroid yang bagian atas, yang meluas dari tulang rawan krikoid ke tulang rawan the thyroid. Arteri
Thyroid superior ditemukan sepanjang sisi lateral dari selaput cricothyroid. Ketika merencanakan suatu
cricothyrotomy, anatomi arteri cricothyroid dan arteri thyroid harus dipertimbangkan tetapi jarang perlu
mempengaruhi praktek. Cara yang terbaik adalah tetap di dalam midline, di pertengahan antara cricoid dan
tulang rawan thyroid.
EQUIPMENT
Oral & Nasal Airways
Hilangnya tonus otot jalan nafas bagian atas (misalnya, kelemahan dari otot genioglossus) pada pasien-
pasien yang di anestesi menyebabkan lidah dan epiglottis untuk jatuh ke belakang dinding posterior dari
faring. Reposisi kepala atau jaw thrust adalah teknik yang lebih disukai untuk membuka jalan nafas. Untuk
memelihara pembukaan,satu jalan nafas tiruan dapat disisipkan melalui mulut atau hidung untuk menciptakan
satu jalan udara antara lidah dan dinding posterior pharingeal (Gambar 5-4). Pasien sadar atau pasien-pasien
teranestesi ringan dapat batuk atau bahkan berkembang menjadi laryngospasm selama penyisipan jalan nafas
jika refleks laryngeal masih intact. Penempatan dari suatu oral airway kadang-kadang dimudahkan dengan
supresi refleks jalan nafas dan, sebagai tambahan, kadang-kadang dengan penekanan lidah dengan suatu
spatel lidah. Oral airway orang dewasa pada umumnya mulai dari yang kecil (80mm [Guedel No. 3]), medium
(90 mm [Guedel No. 4]), dan yang besar (100mm [Guedel No. 5]).
Panjang suatu nasal airway dapat diperkirakan sebagai jarak dari ceruk hidung ke meatus telinga, dan harus
kira-kira 2-4 cm lebih panjang dibanding oral airway. Oleh karena resiko dari epistaxis, nasal airway harus
tidak digunakan untuk pasien-pasien yang mendapat anticoagulan atau pada anak-anak dengan adenoid yang
menonjol. Juga, nasal airway tidak boleh digunakan pada setiap pasien yang mempunyai fraktur basilar
tengkorak. Setiap tube yang disisipkan melalui hidung (misalnya, nasal airway, nasogastric kateter,
nasotracheal kateter) harus dilumasi dan dimasukkan sepanjang dasar dari saluran nasal, tidak seperti usaha
orang baru untuk melakukan, melalui apex saluran nasal untuk menghindari trauma konka hidung. Nasal
airway biasanya lebih ditoleransi dibanding oral airway pada pasien-pasien dengan anestesi ringan.
Face Mask Design & Technique
Pemakaian suatu face mask dapat memudahkan pemberian oksigen atau gas anestesi dari suatu sistim
pernafasan ke pasien dengan menciptakan satu segel yang kedap udara dengan muka pasien itu (Gambar 5
5). Sisi dari face mask dibentuk untuk dapat sesuai dengan bermacam bentuk wajah. Lubang facemask 22-
mm terhubung ke sirkuit pernafasan dengan konektor bersudut siku. Ada beberapa desain facemask. Face
mask transparan memudahkan pengamatan atas gas yang dihembuskan dan mengetahui segera bila terjadi
muntah. Face mask k dari karet hitam bersifat cukup lembut untuk menyesuaikan diri dengan struktur-struktur
fasial yang tidak biasa. Face mask dapat dipertahankan dengan menyangkutkan hook disekitar lubang
facemask dengan tali pengikat kepala, sehingga facemask tidaklah harus terus menerus dipegang. tempat.
Beberapa mask anak secara khusus dirancang untuk memperkecil dead space piranti (Gambar 56).
Ventilasi yang efektif memerlukan baik facemask yang kedap-gas serta cocok dan suatu jalan nafas yang
paten. Teknik facemask yang tidak tepat dapat mengakibatkan deflasi kantong reservoir anestesi ketika katup
pembatasan tekanan yang dapat disetel tertutup, hal ini biasanya menandakan suatu kebocoran yang
substansial di sekitar facemask. Dan sebaliknya, pemberian pernafasan dengan tekanan tinggi namun dengan
gerakan dada dan nafas bunyi minimal menyiratkan satu jalan nafas yang obstruksi. Keduanya permasalahan
ini biasanya dipecahkan oleh teknik yang tepat.
Jika topeng dipegang dengan tangan kiri, tangan kanan dapat digunakan untuk menghasilkan ventilasi
tekanan positif dengan penekanan kantong pernafasan.Facemask dipegang dengan menekan kebawah ke
arah wajah dengan menggunakan ibu jari dan telunjuk. (Gambar 57). Jari tengah dan jari manis memegang
mandibula untuk memudahkan ekstensi sambungan atlantooccipital. Tekanan jari harus ditempatkan di
madibula yang bertulang dan bukan di jaringan lunak dasar lidah, yang dapat menghalangi jalan nafas.
Kelingking itu ditempatkan di bawah sudut rahang dan digunakan untuk mendorong rahang ke anterior, yang
merupakan manuver paling penting untuk membuka ventilasi ke pasien.
Di dalam kondisi yang sulit, dua tangan bisa digunakan untuk memberikan jaw thrust adekuat dan
menciptakan suatu mask seal. Oleh karena itu, satu asisten dibutuhkan untuk memeras kantong anestesi.
Dalam kasus-kasus yang demikian, ibu jari memegang facemask ke bawah dan ujung jari mendorong rahang
maju (Gambar 58). Obstruksi selama ekspirasi dapat disebabkan tekanan mengarah ke bawah yang
berlebihan dari mask atau dari ball-valve effect dari jaw thrust. Obstruksi karena tekanan yang berlebihan
dapat dibebaskan dengan mengurangi tekanan di mask dan yang belakangan dengan pelepasan jaw thrust
selama tahap ini selama siklus pernapasan. Pada pasien-pasien edentulous sering sulit untuk membentuk
mask yang pas dengan pipi-pipi. Membiarkan gigi palsu dirongga mulut (tidak direkomendasikan) atau mengisi
rongga-rongga yang oral dengan kain kasa mungkin bisa membantu. Positive-pressure ventilasi sebaiknya
secara normal dibatasi pada 20 cm H2O untuk menghindari inflasi lambung.
Kebanyakan jalan nafas pasien dapat dipertahankan dengan face mask, dan nasal atau oral airway. Ventilasi
dengan mask untuk periode lama dapat mengakibatkan pressure injury kepada cabang dari trigeminal atau
nervus fasialis. Oleh karena tidak ada tekanan positif airway selama ventilasi spontan, hanya dibutuhkan
tekanan ke bawah minimal pada mask untuk menciptakan satu segel yang cukup. Jika tali pengikat mask dan
mask digunakan untuk periode-periode yang lama, posisi itu harus secara teratur diubah untuk mencegah
luka. Harus diperhatikan juga tekanan di mata, dan mata harus ditutup plester untuk memperkecil resiko dari
abrasi kornea.
Laryngeal Mask Design & Technique
Laryngeal Mask Airway (LMA) semakin banyak digunakan sebagai pengganti suatu mask atau TT
selama administrasi dari suatu anesthetic, untuk memudahkan ventilasi dan jalan lintasan dari TT pada
pasien dengan sulit jalan nafas, dan untuk membantu di dalam ventilasi selama bronchoscopy fiberoptic juga
pada penempatan bronchoscope. LMA lebih mengungguli Combitube sebagai suatu alat yang lebih disukai
untuk mengatur jalan nafas yang sulit. Empat jenis dari LMAs biasanya digunakan: Reusable LMA, improved
disposable LMA, ProSeal LMA yang mempunyai satu mulut dengan mana suatu nasogastric dapat disisipkan
dan memudahkan ventilasi tekanan positif, dan suatu Fastrach LMA yang memudahkan intubasi pasien-
pasien dengan jalan nafas yang sulit.
LMA terdiri dari satu lubang tube yang lebar/luas yang ujung proximalnya disambungkan ke suatu sirkuit
pernafasan dengan suatu konektor 15-mm yang standar, dan ujung distalnya melekat cuff berbentuk lonjong
yang dapat dipompa melalui suatu Pilot tube. Cuff yang telah dikempeskan dilumasi dan disisipkan secara
blind ke dalam hipofaring sehingga, ketika dipompa, cuff membentuk suatu segel yang bertekanan rendah di
sekitar pintu masuk itu ke laringeal. Hal ini memerlukan satu kedalaman anesthetic sedikit lebih besar dari
yang diperlukan untuk penyisipan dari oral airway. Meski penyisipan adalah secara relatif sederhana (Gambar
59), perhatian yang tepat kepada detil akan memperbaiki tingkat kesuksesan (tabel 52). Cuff idealnya
diposisikan pada perbatasan dari dasar superior lidah, lateral sinus pyriform, dan otot sphincter esophageal
yang bagian atas yang inferior. Jika esophagus berada di dalam tepi dari cuff, distention dan regurgitasi
lambung bisa terjadi. Variasi-variasi Anatomi menyebabkan LMA tidak berfungsi baik pada beberapa pasien.
Bagaimanapun, jika satu LMA tidak berfungsi dengan baik setelah usaha-usaha untuk memperbaiki
"ketepatan" dari LMA gagal, kebanyakan praktisi-praktisi akan mencoba LMA lain satu ukuran lebih kecil atau
lebih besar. Karena down-folding epiglottis atau distal cuff bertanggung jawab atas banyak kegagalan,
penyisipan LMA dengan visualisasi langsung dengan suatu laringoskop atau bronchoscope fiberoptic
membuktikan lebih menguntungkan di dalam kasus-kasus yang sulit. Demikian juga, inflasi parsial cuff
sebelum penyisipan bisa sangat menolong. LMA dapat difiksasi dengan tape, sebagaimana halnya dengan
fiksasi TT.
LMA secara parsial melindungi larynx dari sekresi pharyngeal (bukan regurgitasi lambung), dan LMA perlu
dipertahankan di dalam sampai pasien sudah mendapatkan kembali refleks jalan nafasnya. Ini biasanya
ditandai dengan batuk dan pembukaan mulut yang di perintah. Reusable LMA yang autoclavable, dibuat dari
karet silikon dan ada tersedia di dalam banyak ukuran (tabel 53).
LMA menyediakan satu alternatif ventilasi selain face mask atau TT (tabel 54). Kontraindikasi untuk LMA
termasuk pasien-pasien pharyngeal patologi (misalnya, abses), Obstruksi pharyngeal, Abdomen penuh
(misalnya, kehamilan, hiatal hernia), atau low pulmonary compliance (misalnya, restrictive airway disease)
memerlukan tekanan inspiratory peak lebih besar dari 30 cm H2O. Secara kebiasaan, LMA dihindarkan pada
pasien-pasien dengan bronkospasme atau airway resistance, tetapi bukti baru menyatakan bahwa karena
LMA tidak ditempatkan di dalam trakea, penggunaan dari LMA lebih sedikit menyebabkan bronkospasme
dibanding TT. Meski jelas LMA bukan sebagai pengganti untuk tracheal intubasi. LMA sudah membuktikan
terutama sekali sangat menolong sebagai pengganti sementara pada pasien-pasien dengan jalan nafas yang
sulit (mereka yang tidak bisa diventilasi atau diintubasi) oleh karena kemudahan insersi dan tingkat sukses
tinggi secara relatif (9599%). Selain itu juga dapat digunakan sebagai suatu saluran untuk stilet intubasi
(misalnya, Gum-Elastic Bougie), ventilating jet stilet, FOB yang fleksibel, atau kecil-garis tengah (6.0-mm) TT.
Beberapa LMAs ada yang telah dimodifikasi untuk memudahkan penempatan dari TT yang lebih besar
dengan atau tanpa pemakaian FOB. Penyisipan dapat dilaksanakan di bawah topical anesthesia dan blok
nervus laryngeal bilateral jika jalan nafas harus dijamin aman selagi pasien tetap terbangun.
EsophagealTracheal Combitube Design & Technique
Esophagealtracheal Combitube terdiri dari dua tabung yang dipadukan, masing-masing dengan suatu
konektor 15-mm diujung proksimalnya. Tabung biru yang lebih panjang mempunyai satu tip distal yang
tertutup yang memaksa gas untuk keluar melalui perforasi-perforasi sisi. Tabung jernih yang lebih pendek
mempunyai satu tip yang terbuka dan tidak ada perforasi sisi. Combitube biasanya disisipkan secara buta
melalui mulut dan dimasukkan sampai 2 cincin hitam di batang terletak di antara gigi atas dan bawah.
Combitube mempunyai dua cuff yang dapat digelembungkan, satu proximal cuff 100-mL dan satu distal cuff
15-mL, kedua-duanya harus secara penuh dipompa setelah penempatan. Lumen distal dari Combitube yang
biasanya masuk ke esophagus kira-kira 95%, sehingga ventilasi melalui tabung biru yang lebih panjang akan
memaksa gas melalui perforasi-perforasi sisi ke larynx. Tabung lebih pendek, yang jernih dapat digunakan
untuk dekompresi lambung. Sebagai alternatif, jika Combitube masuk trakea, ventilasi melalui tabung yang
jernih akan menyebabkan gas langsung ke dalam trakea. Meski Combitube itu masih didaftarkan sebagai
salah satu opsi untuk memanage suatu jalan nafas yang sulit di dalam algoritma Advanced Cardiac Life
Support, namun jarang digunakan oleh anesthesiologists yang menyukai LMA atau alat-alat lain untuk
memanage pasien-pasien dengan jalan nafas yang sulit.
Tracheal Tubes
TT dapat digunakan untuk menyalurkan gas-gas anesthetic secara langsung ke dalam trakea dan
menyebabkan kendali ventilasi dan oksigenasi yang terbaik. Standar TT pabrikasi (Standar Nasional Amerika
untuk Anesthetic Equipment; ANSI Z79). TT paling umum dibuat dari polivinil khlorida. Di masa. lalu, TTS
ditandai "I.T." atau "Z79" untuk menunjukkan bahwa mereka tadinya diuji untuk memastikan tidak ketoksikan.
Bentuk dan kekakuan TT dapat diubah dengan menyisipkan suatu stilet. Ujung akhir dari tabung adalah bevel
untuk membantu visualisasi dan insersi melalui pita suara. Murphy tube mempunyai suatu lubang (Murphy
eye) untuk mengurangi risiko keadaan oklusi bila distal tube yang terbuka tertutup dinding karina atau batang
tenggorok (Gambar 510).
Resistensi aliran udara tergantung terutama pada diameter tabung, tetapi juga dipengaruhi oleh panjangnya
tabung dan lengkungan. Ukuran TT biasanya ditunjuk di dalam milimeter dari garis tengah yang internal atau,
lebih sedikit biasanya, di dalam French-scale (garis tengah luar di dalam milimeter-milimeter dikalikan dengan
3). Pilihan dari diameter tabung adalah selalu suatu kompromi antara memaksimalkan arus dengan suatu
ukuran yang besar dan memperkecil trauma jalan nafas dengan suatu ukuran yang kecil (tabel 55).
Kebanyakan TT orang dewasa mempunyai suatu sistim inflasi cuff terdiri dari suatu klep, balon pilot, tabung
pompa, dan cuff (Gambar 510). Klep mencegah udara bocor setelah inflasi cuff. Balon pilot menyediakan
suatu indikasi bruto inflasi cuff. Tabung pompa menghubungkan klep ke cuff dan menyatukan dengan dinding
tube menciptakan suatu segel tracheal. TT dapat digunakan untuk ventilasi tekanan positif dan mengurangi
kemungkinan aspirasi. Tube uncuffed biasanya digunakan untuk anak-anak untuk memperkecil resiko dari
luka tekanan dan pasca intubasi batuk-sesak pada anak-anak (lihat Bab 44).
Ada dua jenis utama dari cuff: tekanan tinggi (volume rendah) dan tekanan rendah (volume tinggi). Cuff
tekanan tinggi dihubungkan dengan lebih ischemic pada mukosa tracheal dan bersifat kurang cocok untuk
intubasi-intubasi lama. Low-pressure meningkatkan kemungkinan dari sakit tenggorokan (lebih besar kontak
dengan mukosa), aspirasi,, extubasi secara spontan, dan insersi sulit (oleh karena cuff yang lunak). Meskipun
begitu, oleh karena timbulnya kerusakan mukosa lebih rendah, cuff dengan tekanan rendah lebih biasa
direkomendasikan.
Tekanan cuff bergantung pada beberapa faktor-faktor: volume inflasi, garis tengah dari cuff dalam
hubungannya dengan trakea, tracheal dan cuff compliance, dan tekanan intratoraks (tekanan cuff meningkat
dengan batuk). Tekanan cuff boleh naik selama anesthesia umum sebagai hasil difusi nitro oxida dari mukosa
tracheal ke dalam cuff TT.
TTS telah dimodifikasi karena bermacam aplikasi-aplikasi yang khusus.Yang fleksibel, Berpilin, kawat
memperkuat TT (armored tubes) mencegah terlipat dan terbukti berguna pada bedah kepala dan leher atau
pada posisi prone. Jika satu tabung yang armored menjadi terlipat dari tekanan yang ekstrim (misalnya, pasien
terbangun dan menggigitnya), bagaimanapun, lumen akan cenderung untuk oklusi dan tube perlu diganti.
Tube yang khusus lain termasuk microlaryngeal tube (lihat Bab 39), RAE preformed tubes (lihat Figures 391
dan 393), dan double lumen TT (lihat Gambar 248). Sekarang ada suatu Parker FlexTip TT yang
mempunyai suatu pembukaan distal yang diruncingkan yang lebih elastis. Semua TT memiliki satu garis yang
ditempelkan yang terlihat opak di gambar hasil sinar x untuk visualisasi TT insitu.
Rigid Laryngoscopes
Laringoskop adalah satu instrumen yang digunakan untuk memeriksa laring dan untuk memudahkan
intubasi trakeal. Handle laringoskop biasanya berisi baterei untuk menerangi suatu bohlam di ujung the blade
(Gambar 511), atau sebagai alternative sumber energy fiberoptic yang diletakkan di ujung blade. Lampu
fiberoptic cenderung lebih langsung dan lebih sedikit baur. Juga, laringoskop dengan lampu fiberoptic di
bladenya dibuat compatible untuk magnetic Resonance Imaging (MRI). Blade Macintosh dan Miller adalah
desain bengkok/lurus yang paling popular di Amerika Serikat. Pilihan dari Blade bergantung pada anatomi
pasien. Karena tidak ada blade yang sempurna untuk semua situasi, dokter seharusnya menjadi lebih familiar
dengan bermacam desan blade (Gambar 512 ).
Specialized Laryngoscopes
15 tahun lalu, dua laringoskop yang baru telah dikembangkan yang membantu anesthesiologist
mengamankan jalan nafas pada pasien kesulitan jalan nafasthe Bullard laringoskop dan laringoskop Wu
(Gambar 513). Keduanya mempunyai sumber cahaya fiberoptic dan blade bengkok dengan ujung-ujung yang
diperpanjang dan dirancang untuk membantu melihat pembukaan yang glottic pada pasien-pasien dengan
lidah-lidah yang besar atau pembukaan glottis yang sangat anterior. Banyak anesthesiologists percaya bahwa
alat-alat ini lebih disukai pada pasien-pasien dimana kesulitan jalan nafas telah diantisipasi. Bagaimanapun,
seperti halnya alat-alat lain yang digunakan untuk mengatur jalan nafas pasien, keahlian di dalam
penggunaannya harus diperoleh pada pasien-pasien normal sebelum menggunakannya secara emergensi
dan urgent pada pasien dengan jalan nafas yang sulit.
Flexible Fiberoptic Bronchoscopes
Dalam beberapa situasi, contohnya pasien-pasien dengan tulang belakang cervical yang tidak stabil atau
dengan range yang buruk atau mereka yang mempunyai anomali jalan nafas bagian atas baik diperoleh atau
congenital - direct laryngoscopy dengan suatu laringoskop yang rigid mustahil atau tidak dapat dilakukan.
Suatu FOB yang fleksibel dapat melakukan indirek visualisasi laring dalam kasus-kasus yang sedemikian
atau untuk setiap situasi di mana awake intubasi (dilakukan pada pasien sadar) direncanakan (Gambar 5-14).
Bronchoscopes dibuat dari serat kaca yang memancarkan cahaya dan gambaran-gambaran pemantulan
internal, dengan kata lain, suatu berkas cahaya menjadi terkumpul di dan keluar tanpa perubahan di ujung sisi
lainnya. Tabung insersi berisi dua bundel dari serabut-serabut, masing-masing terdiri dari 10,000 sampai
15,000 serabut. Bundel pertama mentransmisikan cahaya sedangkan yang lainnya memberikan gambaran
high-resolution.
Teknik Direk Laringoskopi dan Intubasi
Indikasi untuk Intubasi
Menyisipkan suatu ETT ke dalam trakea sudah menjadi suatu rutinitas yang dilakukan pada anestesia
umum. Intubasi bukan suatu prosedur bebas risiko, bagaimanapun, dan tidak semua pasien menerima
anesthesia umum dan memerlukan ETT, tetapi suatu TT sering ditempatkan untuk melindungi jalan nafas
untuk akses jalan nafas. Secara umum, intubasi diindikasikan untuk pasien-pasien yang resiko untuk terjadi
aspirasi dan bagi mereka yang menjalani prosedur-prosedur yang berhubungan. Dengan rongga di tubuh dan
kepala dan leher. Mask Ventilasi atau ventilasi dengan satu LMA biasanya merupakan prosedur memuaskan
untuk prosedur minor yang singkat seperti cystoscopy, pengujian di bawah anesthesia, repair hernia inguialis,
dll.
Persiapan untuk laringoskop rigid
Persiapan untuk intubasi termasuk peralatan dan memposisikan pasien dengan baik. TT juga harus diuji.
Cuff pada tube harus diuji dengan memompa cuff menggunakan syringe 10-mL. setelah itu pastikan cuff dan
valvenya berfungsi baik. Beberapa anesthesiologists memotong TT untuk mengurangi risiko intubasi bronchial
atau sumbatan karena tube terlipat (table 5-5). Connector itu harus dimasukkan ke dalam tube sejauh yang
mungkin untuk mengurangi kemungkinan terlepas. Jika stilet digunakan, haruslah dimasukkan ke dalam TT,
yang kemudian dibengkokan menyerupai suatu stik hoki (Gambar 5-15). Bentuk ini memudahkan intubasi
laring anterior. Bilah yang diinginkan dikunci ke tangkai laringoskop, dan fungsi lampu diuji. Intensitas terang
perlu dipertahankan sekali pun lampu itu digoncangkan. Satu tangkai yang tambahan, bilah, TT (satu ukuran
lebih kecil), dan stilet harus tersedia. Sebuah unit suction yang berfungsi diperlukan untuk membersihkan jalan
nafas dari sekret, darah, atau muntahan.
Kesuksesan intubasi sering kali bergantung pada posisi pasien yang benar. Kepala pasien harus sejajar
dengan pinggang anesthesiologist atau yang lebih tinggi untuk mencegah ketegangan pada punggung yang
tak perlu selama laryngoscopy. Laryngoscopy kaku menggeser jaringan lunak faring untuk menciptakan
visualisasi langsung dari mulut ke pembukaan glottis. Elevasi kepala moderat (510 cm di atas meja operasi)
dan ekstensi persendian atlantooccipital untuk membuat pasien ke dalam sniffing position (Gambar 516).
Bagian yang lebih rendah di tulang belakang cervical di fleksikan dengan meletakkan kepala di atas bantal.
Persiapan untuk induksi dan intubasi juga meliputi preoxygenation rutin. Preoxygenation dengan beberapa
(empat pada kapasitas paru-paru total) tarikan nafas dalam dengan oksigen 100% menyediakan satu batas
aman tambahan jika pasien tidak mudah diventilasi setelah induksi. Preoxygenation dapat tidak dilakukan
pada pasien-pasien yang menolak menggunakan sungkup, dan yang bebas dari penyakit yang berkenaan
dengan paru-paru, dan siapa yang tidak mempunyai jalan nafas yang sulit.
Setelah dilakukan induksi anesthesia umum, anesthesiologist menjadi pengawal pasien itu. Karena
anesthesia umum menghilangkan refleks corneal yang bersifat melindungi, perawatan yang harus dilakukan
selama periode ini supaya tidak melukai mata pasien tanpa disengaja karena terkelupasnya kormea mata.
Dengan demikian, mata secara rutin ditutup dengan plester, sering kali setelah diberikan obat salep mata.
Intubasi Orotracheal
Laringoskop dipegang di tangan kiri. Dengan mulut pasien terbuka lebar, bilah dimasukkan ke dalam sisi
kanan oropharynxsecara hati-hati untuk menghindari gigi. Lidah disapu ke kiri dan atas ke dalam lantai
orofaring oleh bilah laringoskop. Ujung bilah bengko disisipkan ke dalam vallecula, dan bilah yang lurus
menutup epiglottis. Dengan bilah manapun, tangkai itu diangkat atas dan menjauh dari pasien pada suatu
bidang tegak-lurus dengan mandibula pasien itu untuk melihat pita suara (Gambar 517). Terjebaknya bibir
antara gigi dan bilah dan pengungkitan di gigi harus dihindarkan. TT diambil dengan tangan kanan, dan tip nya
dilewati pita suara yang abduksi.. Laringoskop ditarik, lagi; dengan penuh hati-hati untuk menghindari gigi
rusak. Cuff dipompa dengan jumlah paling sedikit udara yang diperlukan untuk menciptakan suatu segel
selama ventilasi tekanan yang positif untuk memperkecil tekanan yang dipancarkan kepada mukosa tracheal.
Dengan merasakan tekanan balon pilot bukan suatu metoda yang dapat dipercaya tentang ketercukupan dari
tekanan cuff
Setelah intubasi, dada dan epigastrium segera di auskultasi dan capnographic dimonitor untuk memastikan
lokasi intratracheal (Gambar 518). Jika ada keraguan apakah TT itu di dalam esophagus atau trakea, adalah
bijaksana untuk mencabut TT dan ventilasi pasien dengan facemask . Jika tidak, TT di plester atau diikat untuk
mengamankan posisi nya. Meski pendeteksian CO2 oleh suatu capnograph adalah konfirmasi terbaik
penempatan trakea dari suatu TT, namun tetap tidak bias menyingkirkan intubasi bronchial. Manifestasi paling
awal intubasi bronchial yaitu adanya peningkatan di dalam tekanan puncak inspirasi. Lokasi tabung yang tepat
dapat dikonfirmasi ulang dengan perabaan cuff di dalam strnal notch selagi mengembangkan balon pilot
dengan tangan yang lain. Cuff seharusnya tidak dirasakan lagi di atas tingkat tulang rawan krikoid, karena
suatu lokasi intralaryngeal berkepanjangan dapat mengakibatkan suara parau sesudah operasi dan
meningkatkan risiko dari ekstubation tanpa sengaja. Posisi tabung dapat didokumentasikan oleh radiografi
dada, tetapi ini jarang diperlukan, kecuali dalam satu unit gawat darurat.
Uraian dipaparkan di sini dengan mengasumsikan pada pasien yang tak sadar. Oral Intubasi biasanya dengan
kurang baik ditoleransi oleh pasien-pasien yang sadar. Jika perlu, pada kasus berikutnya, sedasi intravena,
aplikasi anestetik lokal spray ke dalam oropharynx, blok syaraf regional, dan menenangkan perasaan pasien
akan memperbaiki penerimaan pasien.
Suatu intubasi yang gagal tidak boleh diikuti oleh usaha-usaha berulang yang yang sama. Perubahan-
perubahan harus dibuat untuk meningkatkan kemungkinan dari sukses, seperti memposisikan kembali pasien,
mengurangi ukuran TT, menambahkan suatu stilet, memilih suatu bilah yang berbeda, mencoba suatu rute
nasal, atau meminta bantuan dari anesthesiologist yang lain. Jika pasien tersebut adalah juga sulit untuk
ventilasi dengan sungkup, bentuk alternative dari manajemen jalan nafas (misalnya, LMA, Combitube,
cricothyrotomy dengan jet ventilasi, tracheostomy) harus dengan segera dilakukan. Suatu guideline
dikembangkan oleh American Society of Anesthesiologists (ASA) untuk manajemen suatu kesulitan jalan
nafas termasuk suatu algoritma rencana perawatan (Gambar 519).
Intubasi Nasotracheal
Intubasi nasal adalah serupa dengan intubasi oral kecuali bahwa TT dimasukkan terlebih dahulu melalui
hidung dan nasofaring ke dalam oropharynx sebelum laryngoscopy. Lubang hidung di mana pasien bernafas
(meniup paling dengan mudah terpilih terlebih dahulu dan disiapkan). Phenylephrine obat tetes hidung (05%
atau 025%) membuat vasokontriksi pembuluh darah dan mengkerutkan mukosa membran. Bagaimanapun,
administrasi berlebihan phenylephrine nasal dapat menyebabkan arah tekanan darah tinggi, takikardia, dll.
Jika pasien sadar, anestetik lokal drops dan blok saraf dapat digunakan.
TT yang telah dilumasi dengan jelly yang larut-air dimasukkkan sepanjang dasar hidung, di bawah konka
inferior, dengan sudut tegak-lurus terhadap muka. Bevel dari TT diarahkan secara lateral menjauh dari yang
konka. Untuk memastikan bahwa TT lewat sepanjang dasar dari rongga hidung, ujung proksimal TT itu harus
ditarik ke arah kepala. TT secara berangsur-angsur didorong sampai ujungnya dapat terlihat di dalam
oropharynx. Laryngoscopyuntuk melihat pita suara yang terbuka. Sering kali ujung distal TT itu dapat didorong
melewati trakea tanpa kesukaran. Namun jika kesukaran ditemui, agar ujung TT dapat melalui pita suara bias
dimudahkan dengan manipulasi menggunakan forcep Magill, tetapi harus hati-hati supaya tidak merusak cuff.
TT intranasal, nasal airway, atau pipa NGT sangat berbahaya di lakukan pada pasien-pasien dengan trauma
midfacial yang parah karena risiko dari penempatan intracranial.
Flexible Fiberoptic Nasal Intubation
Kedua lubang hidung dipersiapkan terlebih dahulu menggunakan vasokostriktor drop. Tentukan lubang
hidung mana pasien lebih mudah untuk bernafas. Oksigen dapat dialirkan melalui port suction dan melalui
saluran aspirasi untuk memperbaiki oksigenasi dan menghilangkan sekret dari ujungnya
Sebagai alternatif, nasal airway yang besar (misalnya, 36F) dapat disisipkan ke dalam lubang hidung
contralateral. Sirkuit pernafasan dapat langsung disambungkan ke ujung nasal airway ini untuk memberikan
100% oksigen selama laryngoscopy. Jika pasien itu adalah tak sadar dan tidak bernafas secara spontan,
mulut itu dapat diplester dan ventilasi dicoba melalui nasal airway tunggal. Ketika teknik ini digunakan,
ketercukupan ventilasi dan pengoksigenan harus konfirmasi oleh capnography dan pulse oximetry. Sebuah TT
dilumasi dan disisipkan ke dalam lubang hidung yang lain sepanjang suatu nasal airway. Batang yang dilumasi
dari FOB dimasukkan ke lumen TT. Selama endoscopy, penting untuk membantu scope ke dalam lumen-
jangan di dorong kecuali dinding atau selaput mukosa dapat dilihat. Adalah penting juga untuk mejaga batang
dari bronchoscope tetap relatif lurus (Gambar 5-21) sehingga jika kepala dari bronchoscope itu diputar dalam
satu arah, akhir yang distal akan bergerak ke suatu derajat tingkat yang serupa dan ke arah yang sama.
Seperti ujung FOB lewat melalui yang distal akhir dari TT, katup napas atau celah suara harus kelihatan.
Selanjutnya ujung bronchoscope dimanipulasi seperlunya untuk melewati pita suara.
Tidak usah tergesa-gesa karena pada pasien sadar harus bisa diventilasi cukup dan pada pasien dianestesi,
jika yang baik ventilasi atau oksigenisasi menjadi tidak cukup, FOB harus ditarik keluar untuk memventilasi
pasien dengan suatu sungkup. Mempunyai satu asisten mendorong rahang maju atau menerapkan tekanan
cricoid dapat memperbaiki visualisasi di dalam kasus-kasus yang sulit. Jika pasien itu sedang bernafas secara
spontan, menarik lidah maju dengan suatu pengapit dapat juga memudahkan intubasi.
Sekali dalam trakea, FOB itu didorong sampai terlihat karina. Terlihatnya cincin trakea dan
karina membuktikan posisi yang tepat. TT terdorong oleh FOB. Sudut tajam di sekitar tulang rawan aritenoid
dan katup napas dapat menyulitkan masuknya TT. Penggunaan dari suatu tube yang non kinking biasanya
dapat mengurangi masalah ini karena fleksibilitasnya dan lebih membentuk sudut di distal. Posisi TT yang
tepat ditetapkan dengan mengamati ujung tabung di atas karina sebelum FOB itu ditarik mundur.
TECHNIQUES OF EXTUBATION
Menentukan kapan untuk mencabut suatu TT menjadi bagian dari seni dari anesthesiology yang
berkembang dengan pengalaman. Dan menjadi bagian yang sangat penting dalam praktik karena lebih
banyak kesulitan-kesulitan muncul segera selama ekstubation dibanding dengan intubasi. Secara umum,
ekstubation yang terbaik dilaksanakan baik ketika pasien masih teranestesi dalam atau sadar. Pada kasus
yang manapun, pemulihan yang cukup dari obat neuromuskular blok harus dipastikan sebelum ekstubation.
Jika obat muscular blok digunakan pada pasien menggunakan ventilator, karena itu pasien harus di weaning
dari ventilator sebelum ekstubasi dilakukan.
Ekstubation selama anesthesia ringan (dengan kata lain, suatu keadaan antara yang anestesi dalam
dan terjaga) dihindarkan oleh karena resiko yang meningkat dari laryngospasm. Pembedaan antara
anesthesia ringan dan yang dalam adalah biasanya terlihat selama pengisapan faring: setiap reaksi karena
pengisapan (misalnya, menahan napas, batuk) tanda-tanda dari anesthesia ringan, sedangkan tidak ada
reaksi adalah karakteristik dari anestesi yang dalam. Dengan cara yang sama, pembukaan mata atau
gerakan-gerakan penuh arti menyiratkan bahwa pasien adalah telah sadar.
Ekstubasi pada pasien sadar biasanya berhubungan dengan batuk di TT. Reaksi ini meningkatkan
laju denyutj antung, tekanan pembuluh darah pusat, tekanan darah arteri, tekanan intracranial tekanan, dan
tekanan intraokular. Mungkin juga menyebabkan luka dehiscence dan berdarah. Adanya sebuah TT pada
pasien yang menderita asma sering kali mencetuskan bronkospasme. Meski konsekuensi-konsekuensi ini bisa
dikurangi oleh pre treatment dengan 15 mg/kg lidocaine kedalam pembuluh darah 12 menit sebelum
pengisapan dan ekstubation, ekstubation selama anesthesia yang dalam bisa lebih baik pada pasien-pasien
yang tidak bisa mentoleransi efek-efek tersebut. Sebaliknya, ekstubasi akan menjadi kontraindikasi pada
pasien yang berhadapan dengan risiko untuk aspirasi atau siapa saja memiliki jalan nafas sulit untuk dikontrol
setelah pencabutan TT.
Dengan mengabaikan TT itu dicabut ketika pasien itu adalah teranesthesi dalam atau terjaga, faring pasien itu
dihisap sebelum ekstubation untuk mengurangi risiko aspirasi atau laryngospasme. Sebagai tambahan,
pasien-pasien harus diventilasi dengan oksigen 100% jika menjadi sulit untuk mempertahankan jalan nafas
setelah TT dicabut. Tepat sebelum ekstubation, plester dan ikatanya dilepas dan cuff nyadikosongkan.
Memberikan sedikit tekanan positif pada kantong anestesi dapat membantu mendorong sekret terkumpul
chepalad dari cuff dimana secret dapat dihisap ditempat tersebut. Apakah tube dicabut ketika pasien pada
saat akhir ekspirasi atau akhir inspirasi adalah bukan sesuatu yang sangat penting. Tube dicabut dalam satu
tarikan,dengan gerakan lembut, dan sungkup biasanya diberikan untuk mengirim 100% oksigen sampai
pasien cukup stabil untuk transportasi ke Ruangan pemulihan. Dalam beberapa lembaga; institusi, pemberian
oksigen denagn sungkup dipertahankan selama periode transportasi.
KOMPLIKASI LARYNGOSCOPY &INTUBASI
Komplikasi laryngoscopy dan intubasi termasuk hipoksia, hypercarbia, gigi dan trauma jalan
nafas, malposisi tube, respon-respon fisiologis kepada instrumentasi jalan nafas, atau tube malfunction.
Komplikasi ini dapat terjadi selama laryngoscopy dan intubasi, baik ketika tube itu masih pada tempatnya,
atau setelah ekstubation (tabel 56).
Airway Trauma
Alat-alat laringoskop besi dan insersi TT yang kaku sering kali melukai jaringan lunak pada jalan nafas. Meski
gigi rusak merupakan hal paling umum penyebab seorang anesthesiologist dituntut melakukan malpraktek,
laryngoscopy dan intubasi dapat menyebabkan komplikasi mulai dari sakit tenggorokan hingga tracheal
stenosis. Kebanyakan hal tersebut terjadi karena tekanan luar yang lama pada struktur-struktur jalan nafas
yang sensitif. Ketika tekanan-tekanan ini melebihi tekanan darah capillary-arteriolar (kira-kira 30 juta Hg),
iskemia jaringan dapat memicu terjadinya inflamasi, ulceration, granulasi, dan stenosis. Inflasi cuff TT dengan
tekanan minimum untuk menciptakan suatu segel selama ventilasi tekanan positif yang rutin (biasanya
sedikitnya 20 mm Hg) mengurangi aliran darah tracheal sebesar 75% di lokasi cuff. Inflasi cuff lebih besar atau
tekanan darah rendah yang terinduksi dapat secara total menghilangkan aliran darah mucosa.
Pada anak-anak batuk-sesak napas pasca intubasi yang disebabkan oleh edema glottic, pangkal
tenggorokan, atau tracheal merupakan masalah serius. Efikasi dari kortikosteroid (misalnya, dexamethasone-
02 mg/kg, sampai ke maksimum 12 mg) di dalam mencegah edema postextubation jalan nafas tetap
kontoversi; bagaimanapun, penggunaannya bersifat manjur pada anak-anak dengan batuk-sesak napas dari
penyebab-penyebab lainnya. Kelumpuhan pita suara karena cuff atau trauma lain kepada syaraf recurrent
laryngeal mengakibatkan suara parau dan meningkatkan resiko aspirasi. Sebagian dari kesulitan ini bisa
dikurangi dengan menggunakan suatu TT yang dibentuk untuk menepati anatomi dari jalan nafas (misalnya,
Lindholm Anatomical Tracheal Tube). Timbulnya suara parau sesudah operasi muncul meningkat dengan
obesitas, intubasi sulit, dan anesthesia yang lama. Memberikan suatu pelican yang larut-air atau satu 'gel'
anesthetic kepada ujung atau cuff dari TT itu tidak mengurangi timbulnya insidens dari sakit tenggorokan
pasca operasi atau suara parau. TT lebih kecil (ukuran 6.5 pada wanita dan ukuran 7.0 pada pria)
dihubungkan dengan lebih sedikit keluhan-keluhan sakit tenggorokan sesudah operasi. Usaha berulang pada
laryngoscopy selama intubasi sulit dpat menyebabkan edema periglottic dan ketidak-mampuan untuk ventilasi
dengan sungkup, dapat menyebabkan yang tidak baik yang dapat mengancam jiwa (Gambar 5-21).
Errors of Tracheal Tube Positioning
Intubasi esophageal yang tak disengaja dapat mengakibatkan masalah yang sangat serius.
Pencegahan dari kesulitan ini bergantung pada visualisasi langsung ujung TT yang melewati pita suara,
auscultation seksama untuk memastikan dari bunyi nafas bilateral dan tidak adanya dari gurgling yang
berhubungan dari lambung ketika melakukan ventilasi melalui TT, analisa dari gas yang dihembuskan untuk
mendeteksi CO2 (metoda paling dapat dipercaya), radiografi dada, atau penggunaan dari FOB.
Meskipun telah dipastikan bahwa TT telah berada di trakea, tetap ada kemungkinan TT tidak secara
benar diposisikan. Over insersi biasanya mengakibatkan intubasi bronkus utama kanan oleh karena
mempunyai sudut lebih sedikit dengan trakea. Petunjuk terjadinya intubasi bronchial termasuk bunyi nafas
yang unilateral, hipoksia tak diduga dengan pulse oximetry (yang tak dapat dipercaya bila dengan high
inspired oxygen concentrations), ketidak-mampuan untuk meraba cuff TT pada sternal notch selama inflasi
cuff, dan kurangnya compliance breathing bag (tekanan high peak inspiratory).
Sebaliknya, kedalaman insersi yang tidak cukup akan memposisikan cuff di dalam laring, dan
mengakibatkan trauma laring. Kedalaman yang tidak cukup dapat dideteksi oleh palpasi cuff di atas tulang
rawan thyroid.
Karena tidak ada satupun teknik melindungi dari berbagai kemungkinan untuk salah meletakkan suatu
TT, pemeriksaan minimal yang perlu antara lain auscultation dada, capnography rutin, dan adakalanya
dilakukan perabaan cuff.
Jika dilakukan perubahan posisi pasien, penempatan tube harus dikonfirmasi ulang. Ekstensi leher atau rotasi
lateral dapat menggerakkan TT menjauhi karina, sedangkan fleksi leher dapat menggerakkan TT menuju
karina.
Physiological Responses to Airway Instrumentation
Laryngoscopy dan tracheal intubasi mengganggu refleks proteksi jalan nafas pasien sehingga
dapat mengakibatkan tekanan darah tinggi dan takikardia. Insersi LMA hanya sedikit mengakibatkan
perubahan hemodynamic. Perubahan hemodynamic ini dapat dikurangi dengan pemberian obat-obat
intravena -lidocaine (15 mg/kg) 1-2 min, remifentanil (10 ug/kg) 1 min, alfentanil (10-20 ug/kg) 2-3 min, atau
fentanyl (0.5-1.0 ug/kg) 4-5 min sebelum laryngoscopy. Obat-obat Hypotensive, termasuk sodium
nitroprusside, nitrogliserin, hydralazine, B-blockers, dan calsium channel blockers, secara efektif mengurangi
hypertensi yang temporer yang berihubungan dengan laryngoscopy dan intubasi. Berhubungan dengan
dysrhythmias jantung khususnya ventricular bigeminy- bukan yang hal yang biasa selama intubasi dan
biasanya menandai adanya anesthesia ringan.
Laryngospasm adalah suatu spasme involunter yang kuat dari otot-otot yang laring disebabkan oleh
rangsangan sensorik nervus laryngeal superior. Pencetusnya termasuk adanya rangsangan sekresi di faring
dan TT yang melewati laring selama extubation. Laryngospasm biasanya dapat dicegah jika ekstubasi
dilakukan selama pasien tertidur dalam atau telah sadar penuh, tetapi laryngospasme tetap dapat terjadi
sangat jarang pada pasien terjaga. Penatalaksanaam laryngospasm termasuk menyediakan ventilasi
tekanan positif dengan satu kantong anesthesia dan sungkup yang menggunakan 100% oksigen atau
memberikan lidocaine intravena (11,5 mg/kg). Jika laryngospasm tetap terjadi dan terjadi hipoksia,
succinylcholine (0,251 mg/kg [biasanya cakupan dosis yang lebih rendah]) harus diberikan untuk relaksasi
otot-otot laring dan ventilasi dapat dikendalikan. Tekanan negatif intratoraks yang besar yang pasien hasilkan
selama laryngospasm dapat mengakibatkan timbulnya negative pressure pulmonary edema bahkan pada
orang dewasa muda yang sehat.
Jika laryngospasm muncul akibat suatu refleks sensitive yang abnormal, aspirasi dapat diakibatkan oleh
refleks laryngeal yang terdepresi akibat intubasi berkeperpanjangan dan anesthesia umum.
Bronkospasme merupakan respon refleks yang lain akibat intubasi dan paling umum terjadi pada
pasien-pasien yang menderita asma. Bronkospasme kadang-kadang merupakan suatu petunjuk terjadinya
intubasi bronchial. Efek patofisiologi lain akibat intubasi termasuk peningkatan tekanan intracranial dan
intraokular.
Tracheal Tube Malfunction
TT tidak selalu berfungsi sebagaimana diharapkan. Risiko dari pengapian tabung polivinil khlorida
dalam satu lingkungan kaya O2/N2O dibahas di Bab 2. Katup atau cuff yang rusak harus disingkirkan sebelum
insersi TT. Obstruksi TT dapat diakibatkan oleh kinking, dari aspirasi benda asing, atau sekresi yang tebal di
dalam lumen TT.
CASE DISCUSSION: EVALUATION & MANAGEMENT OF A DIFFICULT AIRWAY
Seorang perempuan 17 tahun datang ke IGD untuk drainase abses submandibula
Apa saja pertimbangan dalam bidang anestesi selama evaluasi preoperative pada pasien dengan jalan
nafas abnormal?
Induksi untuk Anestesi umum yang diikuti laringoskopi langsung dan oral intubasi adalah sangat
berbahaya, jika hal tersebut bukan tidak memungkinkan, pada beberapa situasi (table 5-7)
Untuk menentukan teknik intubasi yang optimal, anesthesiologist harus mencari penyebab masalah
jalan nafas dan secara hati-hati memeriksa kepala dan leher pasien. Setiap riwayat anesthesia sebelumnya
harus ditinjau untuk permasalahan dalam manajemen jalan nafas. Jika deformitas wajah sangat parah dan
menghalangi sungkup yang baik, ventilasi tekanan positif tidak mungkin dilakukan. Lebih lanjut, pasien-pasien
dengan penyakit hypopharyngeal lebih tergantung pada tonus otot selama sadar untuk mempertahankan
patensi jalan nafas. Dua kelompok pasien diatas tidak boleh menjadi apneic karena alasan apapun termasuk
induksi anesthesia, pemberian obat penenang, atau kelumpuhan otot sampai jalan nafas mereka dijamin
aman.
Jika ada pergerakan terbatas abnormal persendian temporomandibular yang mungkin tidak dapat dihilangkan
dengan kelumpuhan otot, suatu pendekatan nasal dengan FOB harus dipertimbangkan. Infeksi terbatas pada
dasar mulut biasanya tidak menghalangi intubasi nasal. Jika hipofaring setinggi level tulang hioid,
bagaimanapun, setiap usaha translaryngeal akan sulit. Petunjuk-petunjuk lain pada suatu laryngoscopy
berpotensi sulit termasuk ekstensi leher yang terbatas (<35), jarak antara ujung tulang mandibula dan hioid
dari pasien itu kurang dari 7 cm, suatu jarak sternomental kurang dari 12,5 cm dengan kepala secara penuh
ekstensi dan mulut tertutup, dan visualisasi uvula selama protrusi lidah kurang baik (Gambar 522). Itu harus
ditekankan bahwa karena tidak ada teknik pengujian adalah sangat mudah dan tanda-tanda dari suatu jalan
nafas sulit mungkin tidak jelas, jadi seorang anesthesiologist harus selalu dipersiapkan untuk berbagai
kesulitan tidak diantisipasi.
Anesthesiologist itu perlu juga mengevaluasi pasien untuk tanda-tanda dari obtruksi jalan nafas (misalnya,
retraksi dada, stridor) dan hipoksia (agitasi, gelisah, cemas, letargi). Pneumonia aspirasi lebih mungkin jika
pasien baru saja makan atau jika pus yang sedang didrainage masuk ke dalam mulut. Di dalam kasus yang
lain, teknik yang mengablasi refleks laring (misalnya, anesthesia topikal) harus dihindarkan.
Trauma atau penyakit cervical adalah faktor yang harus dievaluasi sebelum laryngoscopy direk. Radang
sendi cervical atau riwayat cervical fusion sebelumnya dapat menyebabkan kesulitan untuk memposisikan
kepala menjadi sniffing position; pasien-pasien ini adalah kandidat untuk bronchoscopy untuk mengamankan
jalan nafas seperti yang dibahas sebelumnya. Pasien-pasien trauma dengan leher yang tidak stabil juga
kandidat bronchoscopy untuk intubasi tracheal. Sebagai alternatif, jika laryngoscopy langsung lebih disukai
dan individu ini bersifat trampil di dalam manajemen jalan nafas, seseorang dapat memegang kepala dan
leher di suatu posisi tetap dan dua yang lain dapat memberikan ventilasi dan mengintubasi pasien (Gambar 5
23).
Teknik Intubasi yang mana di indikasikan?
Intubasi nasal dan oral rutin telah digambarkan untuk pasien-pasien yang dianestesi. Keduanya dapat
juga dilaksanakan pada pasien-pasien yang sadar. Apakah pasien itu terjaga atau tertidur atau apakah
intubasi adalah nasal atau oral, dapat dilaksanakan dengan laryngoscopy kaku, visualisasi fiberoptic, atau
teknik blind. Dengan demikian, ada sedikitnya 12 metode dari intubasi translaryngeal (misalnya,
awake/nasal/fiberoptic) yang mungkin dengan suatu TT. Teknik-teknik alternatif menggunakan LMA, trachlite
atau pendekatan retrograde, atau Combitube, dan tracheostomy atau cricothyrotomy bisa merupakan suatu
metode life saving dari pemeliharaan jalan nafas.
Intubasi mungkin sulit di dalam pasien ini; bagaimanapun, ada pus yang mengalir ke dalam mulut, dan
ventilasi tekanan positif bisa mustahil. Walau Induksi anesthesia perlu, namun ditunda sampai setelah jalan
nafas sudah dijamin aman. Lokasi abses submandibular mendukung pilihan dari pendekatan nasal dan
meniadakan penggunaan laryngoscopy kaku. Oleh karena itu, alternatif-alternatif itu antara lain intubasi
awake/nasal/fiberoptic dan awake/nasal/blind intubasi. Keputusan terakhir bergantung pada ketersediaan dari
suatu FOB dan personal yang berpengalaman dalam penggunaannya.
Dengan mengabaikan alternatif yang dipilih, emergensi tracheotomy mungkin diperlukan. Oleh karena
itu, satu tim yang berpengalaman termasuk suatu ahli bedah harus ada di kamar operasi, semua peralatan
yang perlu harus tersedia dan dibuka, dan leher harus dipersiapkan dan dibersihkan.
Obat Premedicasi apa yang akan Sesuai Dengan Pasien Ini?
Setiap hilangnya kesadaran atau interferensi dengan refleks jalan nafas bisa mengakibatkan obstruksi
jalan nafas atau aspirasi. Glycopyrrolate akan menjadi suatu pilihan yang baik premedicasi karena dapat
mengurangi sekresi jalan nafas bagian atas tanpa melintas bloodbrain barrier (lihat Bab 11). Obat penenang
parenteral harus sangat hati-hati dititrasi atau dihilangkan sama sekali. Persiapan psikologis pasien, termasuk
menjelaskan masing-masing langkah yang direncanakan di dalam pengamanan jalan nafas, dapat
memperbaiki kooperasi pasien. Manajemen pasien-pasien dengan risiko aspirasi adalah pokok diskusi kasus
yang dibahas di Bab 15.
Deskripsi Nasotracheal Intubasi.
Sebuah TT dilumasi dengan gel lidocaine dan mengubah bentuk untuk beberapa menit untuk membuatnya
menjadi lebih menekuk (Gambar 524). Kepala pasien itu harus ditempatkan pada sniffing position. Setelah
mempersiapkan lubang hidung mana yang akan dimasukkan, ujung TT di arahkan dengan lemah-lembut ke
dalam lubang hidung dengan tegak-lurus terhadap muka. Pergerakan udara melalui tabung itu harus secara
terus menerus dirasakan, terdengar, atau dimonitor oleh capnography. TT didorong terus ke dalam selama
inspirasi. Jika pasien masih terus bernafas tetapi tidak ada aliran udara yang terdeteksi melalui TT, berarti
ujung TT telah melewati glottis dan berada dalam esofagus. Jika terjadi, TT harus ditarik mundur dan didorong
kembali lagi. Breathholding dan batuk merupakan isyarat telah dekat kepada laring; TT harus terus didorong
bersamaan dengan inspirasi.
Jika TT sulit masuk trakea, beberapa maneuver dapat meningkatkan keberhasilan. Ekstensi kepala akan
cenderung untuk memandu tabung lebih anterior, sedangkan rotasi kepala akan menggerakkan ujung TT
secara menyamping. Laring atau tekanan cricoid dapat mengubah hubungan antara ujung dan glottis. Inflasi
cuff TT di dalam hipofaring dapat memaksa ujung TT ke anterior. Jika TT terus menerus masuk ke dalam
esofagus, menjulurkan lidah secara sadar akan mencegah menelan dan dapat menggerakkan lidah dan TT ke
anterior.
Setelah intubasi selesai, induksi intravena dapat dilakukan. Pada akhir prosedur, pasien itu harus secara
total terjaga, dengan refleks proteksi jalan nafas utuh, sebelum ekstubasi dicoba. Peralatan dan personil harus
tersedia untuk reintubasi tak diinginkan.
Mengapa perlu dipersiakan untuk Emergency Tracheotomy?
Laryngospasm adalah suatu komplikasi yang selalu dapat terjadi dalam intubasi pada pasien
nonparalisis, bahkan pada pasien yang tetap sadar. Dan hal tersebut membuat ventilasi tekanan positif
dengan sungkup menjadi mustahil. Jika succinylcholine diberikan untuk menghilangkan spasme, relaksasi
otot-otot faringeal dapat menyebabkan obstruksi jalan nafas bagian atas dan membuat pasien tetap tidak
dapat diventilasi. Dalam kasus ini trakeotomi emergensi merupakan livesaving
What Are Some Alternative Techniques That Might Be Successful?
Other possible strategies include the retrograde passage of a long guidewire or epidural catheter through
a needle inserted across the cricothyroid membrane. The catheter is guided cephalad into the pharynx and out
through the nose or mouth. A TT is passed over the catheter, which is withdrawn after the tube has entered the
larynx. Variations of this technique include passing the retrograde wire through the suction port of a flexible
FOB or the lumen of a reintubation stylet that has been preloaded with a TT. These thicker shafts help the TT
negotiate the bend into the larynx more easily. Obviously, a vast array of specialized airway equipment exists
and must be readily available for management of difficult airways (Table 58). Another possibility is
cricothyrotomy, which is described in Chapter 47. Either of these techniques would have been difficult in the
patient described in this case because of the swelling and anatomic distortion of the neck that can accompany
a submandibular abscess.
Apakah ada beberapa teknik alternatif lain yang mungkin berhasil?
Strategi memugkinkan yang lain termasuk teknik retrograde menggunakn guidewire yang panjang atau
kateter epidural melalui suatu jarum yang dimasukkan ke membrane cricothyroid. Kateter dipandu ke arah
chepalad ke arah faring dan ke luar melalui hidung atau mulut. Suatu TT dilewatkan melalui kateter yang
ditarik mundur setelah tabung sudah memasuki laring. Variasi-variasi dari teknik ini termasuk melewati wire
retrograde melalui port suction FOB atau lumen suatu stilet reintubasi yang sudah dipasangi TT. Batang yang
lebih tebal tersebut membantu TT melekuk lebih mudah ke dalam laring. Jadi jelas, banyak alat-alat khusus
untuk manajemen jalan nafas yang harus siap dan tersedia untuk manajemen jalan nafas yang sulit (Tabel 5
8). Kemungkinan lain adalah cricothyrotomy, yang digambarkan di Bab 47. Teknik-teknik tersebut dapat saja
sulit dilakukan pada pasien ini oleh karena bengkak dan penyimpangan anatomic leher yang dapat menyertai
suatu abses submandibular.
SUGGESTED READING
Adams AP, Hewitt PB, Grande CM (editors): Emergency Anaesthesia, 2nd ed. Oxford University Press, 1998.
Dorsch JA, Dorsch SE: Understanding Anesthesia Equipment, 4th ed. Williams & Wilkins, 1999. Endotracheal
tubes, laryngoscopes, face masks, and airways are described.
Hurford WE: Orotracheal intubation outside the operating room: anatomic considerations and techniques.
Respir Care 1999;44:615.
Jaeger JM, Durbin CG Jr: Special purpose endotracheal tubes. Respir Care 1999;44:661.
Kim ES, Bishop MJ: Endotracheal intubation, but not laryngeal mask airway insertion, produces reversible
bronchoconstriction. Anesthesiology 1999;90:391. [PMID: 9952142]
Langeron O, Masso E, Huraux C, et al: Prediction of difficult mask ventilation. Anesthesiology 2000;92:1217.
Prospective study of more than 1500 patients. Five factors that predict difficult mask ventilation are identified: >
55 years of age, BMI > 26 kg/m2, a beard, lack of teeth, and a history of snoring.
Ovassapian A (editor): Fiberoptic Airway Endoscopy and the Difficult Airway. Lippincott-Raven Press, 1996.
Extensively illustrated.
Rosenblatt WH: Airway management. In: Clinical Anesthesia, 4th ed. Barash PG, Cullen BF, Stoelting RK
(editors). Lippincott, Williams & Wilkins, 2001. An excellent, more in depth review of airway management
issues.
Shelly MP, Nightingale P: ABC of intensive care. Respiratory support. BMJ 1999;318:1674. [PMID: 10373174]
Stauffer JL: Complications of endotracheal intubation and tracheostomy. Respir Care 1999;44:828.
Stix MS, O'Connor CJ Jr: Depth of insertion of the ProSeal laryngeal mask airway. Br J Anaesth 2003;90:235.
As LMA variants appear, it is important to understand the differences in their characteristics. This article
summarizes a study of 274 patients; all women received a #4 and the men received a #5.
Thompson AE: Issues in airway management in infants and children. Respir Care 1999;44:650.
Watson CB: Prediction of a difficult intubation: methods for successful intubation. Respir Care 1999;44:777.
Anda mungkin juga menyukai
- Airway Management MorgansDokumen50 halamanAirway Management MorgansAyu SastinawatiBelum ada peringkat
- Manajemen Jalan NafasDokumen19 halamanManajemen Jalan NafasQeis RamadhanBelum ada peringkat
- Intubasi PDFDokumen26 halamanIntubasi PDFAde Vella Feliza Rauf100% (1)
- Bab5.Airway Management LengkapDokumen50 halamanBab5.Airway Management LengkaprisanataliasiburianBelum ada peringkat
- Referat Difficult AirwayDokumen36 halamanReferat Difficult AirwayVallensia Nurdiana FebriyantiBelum ada peringkat
- Teori Stenosis SubglotisDokumen21 halamanTeori Stenosis SubglotisMudsa Iing IletoBelum ada peringkat
- Ett, Ventilator, Obat FixDokumen52 halamanEtt, Ventilator, Obat FixAgung KusumaBelum ada peringkat
- Referat Difficult AirwaysDokumen30 halamanReferat Difficult AirwaysAyu Nabila Kusuma PradanaBelum ada peringkat
- Referat Bedah Thorvas Trauma ThoraxDokumen19 halamanReferat Bedah Thorvas Trauma Thoraxbang8rosBelum ada peringkat
- REFERAT Penanganan Jalan NapasDokumen32 halamanREFERAT Penanganan Jalan NapasElsya ParamitasariBelum ada peringkat
- Referat - Airway ManagementDokumen28 halamanReferat - Airway ManagementSunny TahirBelum ada peringkat
- Referat Airway ManagementDokumen30 halamanReferat Airway Managementagatha kristantiBelum ada peringkat
- Anatomi Jalan NapasDokumen6 halamanAnatomi Jalan NapasromiBelum ada peringkat
- Trauma Tumpul ThoraxDokumen17 halamanTrauma Tumpul ThoraxAn ORdinary K-Chazwin100% (2)
- Anestesi Dengan LmaDokumen21 halamanAnestesi Dengan LmaAnggri SeptyanBelum ada peringkat
- Anestesi OkDokumen25 halamanAnestesi OkviraBelum ada peringkat
- Tri RefaratDokumen37 halamanTri RefaratTri Wahyuni ApriantiBelum ada peringkat
- Referat Anestesi PDF NEW-dikonversiDokumen37 halamanReferat Anestesi PDF NEW-dikonversiKevin AldrianoBelum ada peringkat
- Referat Airway ManagementDokumen42 halamanReferat Airway ManagementfafajungBelum ada peringkat
- Anestesi Dengan LmaDokumen4 halamanAnestesi Dengan LmaAulia TeftaniBelum ada peringkat
- Referat Airway Management - Syafhira Alika Putri (1102016211)Dokumen28 halamanReferat Airway Management - Syafhira Alika Putri (1102016211)syafhira alikaBelum ada peringkat
- Tatalaksana Jalan NapasDokumen18 halamanTatalaksana Jalan NapasFauzan ZanneBelum ada peringkat
- Manajemen Jalan NafasDokumen55 halamanManajemen Jalan Nafasrmurtia83% (6)
- Bab I PendahuluanDokumen38 halamanBab I PendahuluanPrimidia SusantiBelum ada peringkat
- No. 4 AirwayDokumen64 halamanNo. 4 AirwayHASNA MAHYUNIBelum ada peringkat
- Jurnal Kesehatan B.InggrisDokumen11 halamanJurnal Kesehatan B.InggrisAlvin W. KurniawanBelum ada peringkat
- Penatalaksanaan Jalan NafasDokumen16 halamanPenatalaksanaan Jalan NafasSyarif HidayatullohBelum ada peringkat
- Refrat AirwayDokumen57 halamanRefrat AirwaymandasetwulBelum ada peringkat
- Obstruksi Saluran Nafas AtasDokumen10 halamanObstruksi Saluran Nafas Atassyukur1991Belum ada peringkat
- Penatalaksanaan Jalan NafasDokumen17 halamanPenatalaksanaan Jalan NafasAli AdrianBelum ada peringkat
- Referat Airway ManagementDokumen35 halamanReferat Airway ManagementDzulArminaBelum ada peringkat
- Kasbes Anestesi AdelDokumen45 halamanKasbes Anestesi AdelAdeliaBelum ada peringkat
- Laporan Kasus Anestesi LmaDokumen48 halamanLaporan Kasus Anestesi Lmawinda parmanaBelum ada peringkat
- Manajemen Jalan Napas BAB 19Dokumen20 halamanManajemen Jalan Napas BAB 19Fadiyah UlfahBelum ada peringkat
- Anastesi Bls AirwayDokumen44 halamanAnastesi Bls AirwayUlva HirataBelum ada peringkat
- REFERATDokumen70 halamanREFERATHarianti Ayu WBelum ada peringkat
- Anestesi Dengan LmaDokumen20 halamanAnestesi Dengan LmaTirta SaputraBelum ada peringkat
- Anastesi FebriDokumen52 halamanAnastesi FebrifebriqurrotaainiBelum ada peringkat
- Referat LPR (AutoRecovered) 2Dokumen29 halamanReferat LPR (AutoRecovered) 2Dianita Utami SyahbirinBelum ada peringkat
- Referat AnestesiDokumen26 halamanReferat AnestesiMif Al-HudaBelum ada peringkat
- Airway ManagementDokumen28 halamanAirway ManagementIkaBelum ada peringkat
- Bab IDokumen9 halamanBab IAde Vella Feliza RaufBelum ada peringkat
- Referat - Pengelolaan Jalan NafasDokumen30 halamanReferat - Pengelolaan Jalan NafasAyu FitrianiBelum ada peringkat
- Intubasi SulitDokumen25 halamanIntubasi SulitOcsrin HandayaniBelum ada peringkat
- Airway ManagementDokumen32 halamanAirway ManagementSusi DesmaryaniBelum ada peringkat
- Tracheostomi Dan Penanganan StomaDokumen19 halamanTracheostomi Dan Penanganan StomaNur Halima IshakBelum ada peringkat
- LP Gadar Baru 1Dokumen47 halamanLP Gadar Baru 1Rizki SamsulBelum ada peringkat
- Airway ManagementDokumen29 halamanAirway ManagementNisa UrrahmaBelum ada peringkat
- Trakeostomi Kel.5Dokumen18 halamanTrakeostomi Kel.5Melina DelviaBelum ada peringkat
- Lapsus Intubasi SulitDokumen49 halamanLapsus Intubasi SulitAnonymous ndHr5EMsKbBelum ada peringkat
- Jurnal AnestesiDokumen30 halamanJurnal AnestesiNbls StrawhatBelum ada peringkat
- Tugas Manajemen Jalan Nafas Anestesi ErlandaDokumen49 halamanTugas Manajemen Jalan Nafas Anestesi ErlandarezaihzamahendraBelum ada peringkat
- CSS - Airway Management FixDokumen46 halamanCSS - Airway Management FixfebraamBelum ada peringkat
- Kista OvariumDokumen32 halamanKista OvariumGWKNANDABelum ada peringkat
- Anestesi Pada AnemiaDokumen4 halamanAnestesi Pada AnemiaGWKNANDA100% (1)
- Laporan Kasus EklampsiaDokumen27 halamanLaporan Kasus EklampsiaGWKNANDABelum ada peringkat
- Lapsus Nyeri Kanker FixDokumen62 halamanLapsus Nyeri Kanker FixGWKNANDA100% (1)
- Anatomi CerebellumDokumen59 halamanAnatomi CerebellumGWKNANDA100% (2)