KGD LBM 1
Diunggah oleh
nurmalitaJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
KGD LBM 1
Diunggah oleh
nurmalitaHak Cipta:
Format Tersedia
1
Sumbatan Jalan Nafas
STEP 7
1. Jelaskan mengenai primary survey
BASIC LIFE SUPPORT (BLS) PRIMARY SURVEY
Assess
Airway
-
Action
Buka airway menggunakan teknik
Apakah jalan napasnya terbuka?
non-invasif (headtilt-chinlift / jaw
thrust
mengextensikan
kepala jika duiduga trauma).
Look, listen, and feel. Jika tak ada
Breathing
-
tanpa
Apakah respirasinya adekuat?
napas, beri 2x bantuan napas. Beri
sekitar
detik
setiap
bantuan
napas. Setiap bantuan napas harus
membuat dada korban terangkat.
Jangan melakukan ventilasi terlalu
cepat
terlalu
banyak
(volume).
Periksa pulsasi a. Carotis (dewasa)
Circulation
-
atau
Apakah ada pulsasi?
atau a. Femoralis / a. brachialis
(infant) paling tidak 5 detik tapi
tidak lebih lama dari 10 detik.
Siapkan shock jika ada indikasi.
Defibrillation
-
Jika pulsasi tidak ada, periksa bila
Ikuti segera setiap shock dengan
ada irama yang shockable maka
CPR, mulai dengan kompresi dada.
gunakan defibrillator atau AED
(Automated
External
Defibrillation)
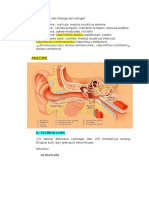
A. AIRWAY
Menilai jalan nafas dan pernafasan :
Bila penderita sadar dapat berbicara kalimat panjang : Airway baik,
Breathing baik
Bila penderita tidak sadar bisa menjadi lebih sulit
Lakukan penilaian Airway-Breathing dengan cara : Lihat-Dengar-Raba
Obstruksi jalan nafas
Sumbatan Jalan Nafas
Merupakan pembunuh tercepat, lebih cepat dibandingkan gangguan
breathing dan circulation.lagipula perbaikan breathing tidak mungkin
dilakukan bila tidak ada Airway yang baik.
a. Obstruksi total
Pada obstruksi total mungkin penderita ditemukan masih sadar atau
dalam keadaan tidak sadar. Pada obstruksi total yang akut, biasanya
disebabkan tertelannya benda asing yang lalu menyangkut dan
menyumbat di pangkal larink, bila obstruksi total timbul perlahan
(insidious) maka akan berawal dari obstruksi parsial menjadi total.
- Bila penderita masih sadar
Penderita akan memegang leher, dalam keadaan sangat gelisah.
Kebiruan (sianosis) mungkin ditemukan, dan mungkin ada kesan masih
bernafas (walaupun tidak ada udara keluar-masuk/ventilasi). Dalam
keadaan ini harus dilakukan perasat Heimlich (abdominal thrust). Kontraindikasi Heimlich manouvre atau kehamilan tua dan bayi.
b. Obstruksi parsial
Disebabkan beberapa hal, biasanya penderita masih dapat bernafas
sehingga timbul beraneka ragam suara, tergantung penyebabnya
(semuanya saat menarik nafas, inspirasi)
- Cairan (darah, sekret, aspirasi lambung dsb), bunti kumur-kumur.
- Lidah yang jatuh kebelakang-mengorok
- Penyempitan di larink atau trakhea-stridor
Pengelolaan Jalan nafas
a. Penghisapan (suction) bila ada cairan
b. Menjaga jalan nafas secara manual
Bila penderita tidak sadar maka lidah dapat dihindarkan jatuh kebelakang
dengan memakai :
= Angkat kepala-dagu (Head tilt-chin manouvre), prosedur ini tidak boleh
dipakai bila ada kemungkinan patah tulang leher.
= Angkat rahang (jaw thrust)
B. BREATHING DAN PEMBERIAN OKSIGEN
Bila Airway sudah baik, belum tentu pernafasan akan baik sehingga perlu
selalu dilakukan pemeriksaan apakah ada pernafasan penderita sudah
adekuat atau belum.
1. Pemeriksaan Fisik penderita.
a. Pernafasan Normal, kecepatan bernafas manusia adalah :
Dewasa : 12-20 kali/menit (20)
Anak-anak : 15-30 kali/menit (30)
Pada orang dewasa abnormal bila pernfasan >30 atau <10 kali/menit
b. Sesak Nafas (dyspnoe)
Bila penderita sadar, dapat berbicara tetapi tidak dapat berbicara kalimat
panjang : Airway baik, Breathing terganggu, penderita terlihat sesak.
Sesak nafas dapat terlihat atau mungkin juga tidak. Bila terlihat maka
akan ditemukan :
- Penderita mengeluh sesak
Sumbatan Jalan Nafas
- Bernafas cepat (tachypnoe)
- Pemakaian otot pernafasan tambahan
- Penderita terlihat ada kebiruan
2. Pemberian Oksigen
a. Kanul hidung (nasal canule)
b. Masker oksigen (face mask)
3. Pernafasan Buatan (artificial ventilation)
Bila diperlukan, pernafasan buatan dapat diberikan dengan cara :
a. Mouth to mouth ventilation ( mulut ke mulut )
Dengan cara ini akan dicapai konsentrasi oksigen hanya 18%
(konsentrasi udara paru saat ekspirasi).
Frekuensi Ventilasi Buatan
Dewasa 10-20 x/menit
Anak 20 x/menit
Bayi 20 x/menit
b. Mouth to mask ventilation
c. Bantuan Pernafasan memakai kantung (Bag-Valve-Mask, Bagging)
C. CIRCULATION
1. Umum
a. Frekuensi denyut jantung
Frenkuensi denyut jantung pada orang dewasa adalah 60-80/menit.
b. Penentuan denyut nadi
pada orang dewasa dan anak-anak denyut nadi diraba pada a.radialis
(lengan bawah, dibelakang ibu jari) atau a.karotis, yakni sisi samping dari
jakun.
2. Henti jantung
Gejala henti jantung adalah gejala syok yang sangat berat. Penderita
mungkin masih akan berusaha menarik nafas satu atau dua kali. Setelah
itu akan berhenti nafas. Pada perabaan nadi tidak ditemukan a.karotis
yang berdenyut.
Bila ditemukan henti jantung maka harus dilakukan masase jantung luar
yang merupakan bagian dari resusitasi jantung paru (RJP,CPR). RJP hanya
menghasilkan 25-30% dari curah jantung (cardiac output) sehingga
oksigen tambahan mutlak diperlukan.
1. Algoritma dasar BLS (LANGKAH2)
Algortima Dasar PPGD
1.Ada pasien tidak sadar
2.Pastikan kondisi tempat pertolongan aman bagi pasien dan penolong
3.Beritahukan kepada lingkungan kalau anda akan berusaha menolong
4.Cek kesadaran pasien
a. Lakukan dengan metode AVPU
b. A --> Alert : Korban sadar jika tidak sadar lanjut ke poin V
Sumbatan Jalan Nafas
c. V --> Verbal : Cobalah memanggil-manggil korban dengan berbicara
keras di telinga korban (pada tahap ini jangan sertakan dengan
menggoyang atau menyentuh pasien ), jika tidak merespon lanjut ke P
d.P --> Pain : Cobalah beri rangsang nyeri pada pasien, yang paling
mudah adalah menekan bagian putih dari kuku tangan (di pangkal kuku),
selain itu dapat juga dengan menekan bagian tengah tulang dada
(sternum)
dan
juga
areal
diatas
mata
(supraorbital).
e.U --> Unresponsive : Setelah diberi rangsang nyeri tapi pasien masih
tidak bereaksi maka pasien berada dalam keadaan unresponsive.
5. Call for Help, mintalah bantuan kepada masyarakat di sekitar untuk
menelpon ambulans (118) dengan memberitahukan :
a. Jumlah korban
b. Kesadaran korban (sadar atau tidak sadar)
c. Perkiraan usia dan jenis kelamin ( ex: lelaki muda atau ibu tua)
d. Tempat terjadi kegawatan ( alamat yang lengkap)
6. Bebaskan lah korban dari pakaian di daerah dada ( buka kancing baju
bagian atas agar dada terlihat
7. Posisikan diri di sebelah korban, usahakan posisi kaki yang mendekati
kepala sejajar dengan bahu pasien
8. Cek apakah ada tanda-tanda berikut :
a. Luka-luka dari bagian bawah bahu ke atas (supra clavicula)
b. Pasien mengalami tumbukan di berbagai tempat (misal : terjatuh dari
sepeda motor)
c. Berdasarkan saksi pasien mengalami cedera di tulang belakang bagian
leher
9. Tanda-tanda tersebut adalah tanda-tanda kemungkinan terjadinya
cedera pada tulang belakang bagian leher (cervical), cedera pada bagian
ini sangat berbahaya karena disini tedapat syaraf-syaraf yg mengatur
fungsi vital manusia (bernapas, denyut jantung)
Sumbatan Jalan Nafas
a. Jika tidak ada tanda-tanda tersebut maka lakukanlah Head Tilt and
Chin
Lift.
Chin lift dilakukan dengan cara menggunakan dua jari lalu mengangkat
tulang dagu bagian dagu yang keras) ke atas. Ini disertai dengan
melakukan Head tilt yaitu menahan kepala dan mempertahankan posisi
seperti figure berikut. Ini dilakukan untuk membebaskan jalan napas
korban.
b. Jika ada tanda-tanda tersebut, maka beralihlah ke bagian atas pasien,
jepit kepala pasien dengan paha, usahakan agar kepalanya tidak bergerakgerak lagi (imobilisasi) dan lakukanlah Jaw Thrust
Gerakan ini dilakukan untuk menghindari adanya cedera lebih lanjut pada
tulang belakang bagian leher pasien.
10. Sambil melakukan a atau b di atas, lakukan lah pemeriksaan kondisi
Airway (jalan napas) dan Breathing (Pernapasan) pasien.
11. Metode pengecekan menggunakan metode Look, Listen, and Feel
Sumbatan Jalan Nafas
Look : Lihat apakah ada gerakan dada (gerakan bernapas), apakah
gerakan tersebut simetris ?
Listen : Dengarkan apakah ada suara nafas normal, dan apakah ada
suara nafas tambahan yang abnormal (bisa timbul karena ada hambatan
sebagian)
Jenis-jenis suara nafas tambahan karena hambatan sebagian jalan nafas :
a. Snoring : suara seperti ngorok, kondisi ini menandakan adanya kebuntuan
jalan napas bagian atas oleh benda padat, jika terdengar suara ini maka
lakukanlah pengecekan langsung dengan cara cross-finger untuk
membuka mulut (menggunakan 2 jari, yaitu ibu jari dan jari telunjuk
tangan yang digunakan untuk chin lift tadi, ibu jari mendorong rahang atas
ke atas, telunjuk menekan rahang bawah ke bawah). Lihatlah apakah ada
benda yang menyangkut di tenggorokan korban (eg: gigi palsu dll).
Pindahkan
benda
tersebut
Sumbatan Jalan Nafas
b. Gargling : suara seperti berkumur, kondisi ini terjadi karena ada
kebuntuan yang disebabkan oleh cairan (eg: darah), maka lakukanlah
cross-finger(seperti di atas), lalu lakukanlah finger-sweep (sesuai
namanya, menggunakan 2 jari yang sudah dibalut dengan kain untuk
menyapu rongga mulut dari cairan-cairan).
c. Crowing : suara dengan nada tinggi, biasanya disebakan karena
pembengkakan (edema) pada trakea, untuk pertolongan pertama tetap
lakukan maneuver head tilt and chin lift atau jaw thrust saja
Jika suara napas tidak terdengar karena ada hambatan total pada jalan
napas, maka dapat dilakukan :
a. Back Blow sebanyak 5 kali, yaitu dengan memukul menggunakan
telapak tangan daerah diantara tulang scapula di punggung
Sumbatan Jalan Nafas
b. Heimlich Maneuver, dengan cara memposisikan diri seperti gambar,
lalu menarik tangan ke arah belakang atas.
c. Chest Thrust, dilakukan pada ibu hamil, bayi atau obesitas dengan cara
memposisikan diri seperti gambar lalu mendorong tangan kearah dalam
atas.
Feel : Rasakan dengan pipi pemeriksa apakah ada hawa napas dari korban
?
12. Jika ternyata pasien masih bernafas, maka hitunglah berapa frekuensi
pernapasan pasien itu dalam 1 menit (Pernapasan normal adalah 12 -20
kali permenit)
13. Jika frekuensi nafas normal, pantau terus kondisi pasien dengan tetap
melakukan Look Listen and Feel
14. Jika frekuensi nafas < 12-20 kali permenit, berikan nafas bantuan
(detail tentang nafas bantuan dibawah)
15. Jika pasien mengalami henti nafas berikan nafas buatan (detail
tentang
nafas
buatan
dibawah)
16. Setelah diberikan nafas buatan maka lakukanlah pengecekan nadi
Sumbatan Jalan Nafas
carotis yang terletak di leher (ceklah dengan 2 jari, letakkan jari di tonjolan
di tengah tenggorokan, lalu gerakkan lah jari ke samping, sampai
terhambat oleh otot leher (sternocleidomastoideus), rasakanlah denyut
nadi carotis selama 10 detik.
17. Jika tidak ada denyut nadi maka lakukanlah Pijat Jantung diikuti dengan
nafas buatan,ulang sampai 6 kali siklus pijat jantung-napas buatan, yang
diakhiri
dengan
pijat
jantung.
18. Cek lagi nadi karotis (dengan metode seperti diatas) selama 10 detik,
jika teraba lakukan Look Listen and Feel (kembali ke poin 11) lagi. jika
tidak teraba ulangi poin nomer 17.
19. Pijat jantung dan nafas buatan dihentikan jika
a.Penolong kelelahan dan sudah tidak kuat lagi
b.Pasien sudah menunjukkan tanda-tanda kematian (kaku mayat)
c.Bantuan sudah datang
d.Teraba denyut nadi karotis
20. Setelah berhasil mengamankan kondisi diatas periksalah tanda-tanda
shock
pada
pasien
:
a.Denyut nadi >100 kali per menit
b.Telapak tangan basah dingin dan pucat
c.Capilarry Refill Time > 2 detik ( CRT dapat diperiksa dengan cara
menekan ujung kuku pasien dg kuku pemeriksa selama 5 detik, lalu
lepaskan, cek berapa lama waktu yg dibutuhkan agar warna ujung kuku
merah lagi)
21. Jika pasien shock, lakukan Shock Position pada pasien, yaitu dengan
mengangkat kaki pasien setinggi 45 derajat dengan harapan sirkulasi
darah
akan
lebih
banyak
ke
jantung
Sumbatan Jalan Nafas
10
22. Pertahankan posisi shock sampai bantuan datang atau tanda-tanda
shock
menghilang
23. Jika ada pendarahan pada pasien, coba lah hentikan perdarahan
dengan cara menekan atau membebat luka (membebat jangan terlalu erat
karena dapat mengakibatkan jaringan yg dibebat mati).
24. Setelah kondisi pasien stabil, tetap monitor selalu kondisi pasien
dengan Look Listen and Feel, karena pasien sewaktu-waktu dapat
memburuk secara tiba-tiba.
ACLS Provider Manual. AHA, 2006
2. Mengapa pada pasien didapatkan RR meningkat ?
3. Mengapa pasien mengeluarkan banyak darah dr ronga mulut dan hub
dengan suara mengorok atau berkumur?
Jenis-jenis suara nafas tambahan karena hambatan sebagian jalan nafas :
a)
Snoring : suara seperti ngorok, kondisi ini menandakan adanya
kebuntuan jalan napas bagian atas oleh benda padat, jika terdengar suara
ini maka lakukanlah pengecekan langsung dengan cara cross-finger untuk
membuka mulut (menggunakan 2 jari, yaitu ibu jari dan jari telunjuk
tangan yang digunakan untuk chin lift tadi, ibu jari mendorong rahang atas
ke atas, telunjuk menekan rahang bawah ke bawah). Lihatlah apakah ada
benda yang menyangkut di tenggorokan korban (eg: gigi palsu dll).
Pindahkan benda tersebut.
b)
Gargling : suara seperti berkumur, kondisi ini terjadi karena ada
kebuntuan yang disebabkan oleh cairan (eg: darah), maka lakukanlah
cross-finger(seperti di atas), lalu lakukanlah finger-sweep (sesuai
namanya, menggunakan 2 jari yang sudah dibalut dengan kain untuk
menyapu rongga mulut dari cairan-cairan).
Sumbatan Jalan Nafas
11
c)
Crowing : suara dengan nada tinggi, biasanya disebakan karena
pembengkakan (edema) pada trakea, untuk pertolongan pertama tetap
lakukan maneuver head tilt and chin lift atau jaw thrust saja
BERKUMUR/GURGLING
Gargling : suara seperti berkumur, kondisi ini terjadi karena ada
kebuntuan yang disebabkan oleh cairan (eg: darah), maka lakukanlah
cross-finger(seperti di atas), lalu lakukanlah finger-sweep (sesuai
namanya, menggunakan 2 jari yang sudah dibalut dengan kain untuk
menyapu rongga mulut dari cairan-cairan).
\
Suaranya timbul akibat turbulensi aliran udara pada saluran nafas
atas akibat sumbatan. Tempat terjadinya sumbatan biasanya di basis
lidah
atau palatum. Sumbatan terjadi akibat kegagalan otot-otot dilator saluran
nafas atas menstabilkan jalan nafas di mana otot-otot faring berelaksasi,
lidah dan palatum jatuh ke belakang sehingga terjadi obstruksi.
MENGOROK / SNORING
Mengorok
Mendengkur (snoring) atau lebih dikenal dengan mengorok, merupakan
proses bergetarnya struktur pernapasan, yang akhirnya menghasilkan
suara. Mendengkur diakibatkan oleh terjadinya hambatan gerakan udara
yang terjadi saat seseorang sedang tidur. Sumbatan pada saluran napas
dapat mempersempit saluran pernapasan. Semakin sempit saluran napas,
Sumbatan Jalan Nafas
12
maka aliran udara menjadi lebih besar dan meningkatkan getaran
jaringan. Inilah yang menyebabkan terjadinya suara keras saat
mendengkur.
Tanda-tanda adanya sumbatan (ditandai adanya suara nafas tambahan) :
Mendengkur(snoring), berasal dari sumbatan pangkal lidah. Cara
mengatasi : chin lift, jaw thrust, pemasangan pipa orofaring/nasofaring,
pemasangan pipa endotrakeal.
Berkumur (gargling), penyebab : ada cairan di daerah hipofaring.
Cara mengatasi : finger sweep, pengisapan/suction.
Stridor (crowing) atau suara melengking, sumbatan di plika vokalis.
Cara mengatasi :cricotirotomi, trakeostomi.
Snoring : suara seperti ngorok, kondisi ini menandakan adanya
kebuntuan jalan napas bagian atas oleh benda padat, jika terdengar suara
ini maka lakukanlah pengecekan langsung dengan cara cross-finger untuk
membuka mulut (menggunakan 2 jari, yaitu ibu jari dan jari telunjuk
tangan yang digunakan untuk chin lift tadi, ibu jari mendorong rahang atas
ke atas, telunjuk menekan rahang bawah ke bawah). Lihatlah apakah ada
benda yang menyangkut di tenggorokan korban (eg: gigi palsu dll).
Journal of The Royal Society of Medicine 2003; 96: 343 4. Can
Med Assoc J 2007; 176(9): 1299-303.
4. Mengapa setelah di lakukan TAM kondisi pasien tmbh memburuk ?
LANGKAH-LANGKAH MENILAI JALAN NAPAS :
1. LOOK:
Kesadaran; the talking patient : pasien yang bisa bicara berarti airway
bebas, namun tetap perlu evaluasi berkala.
Agitasi
Nafas cuping hidung
Sianosis
Retraksi
Accessory respiratory muscle
2. LISTEN:
Snoring, akibat sumbatan sebagian jalan napas setinggi faring
Gurgling, (suara berkumur) menunjukkan adanya cairan/ benda asing
Sumbatan Jalan Nafas
13
Stridor, dapat terjadi akibat sumbatan sebagian jalan napas jalan napas
setinggi larings (Stridor inspirasi) atau stinggin trakea (stridor ekspirasi)
Hoarnes, akibat sumbatan sebagian jalan napas setinggi faring
Afoni, pada pasien sadar merupakan petanda buruk, pasien yang
membutuhkan napas pendek untuk bicara menandakan telah terjadi gagal
napas
3. FEEL:
Aliran udara dari mulut/ hidung
Posisi trakea terutama pada pasien trauma, Krepitasi
Sumbatan Jalan Nafas
14
PEMBUKAAN DAN PEMELIHARAAN JALAN NAPAS ATAS
Pada pasien yang tidak sadar, penyebab tersering sumbatan jalan napas
yang terjadi adalah akibat hilangnya tonus otot-otot tenggorokan. Dalam
kasus ini lidah jatuh ke belakang dan menyumbat jalan napas ada bagian
faring
1) Pembukaan Jalan nafaas secara manual
Teknik dasar pembukaan jalan napas atas adalah dengan megangkat
kepala-angkat dagu (Head Tilt-Chin Lift). Teknik dasar ini akan efektif bila
obstruksi napas disebabkan lidah atau relaksasi otot pada jalan napas
atas. Bila pasien yang menderita trauma diduga mengalami cedera leher,
lakukan penarikan rahang tanpa mendorong kepala. Karena mengelola
jalan napas yang terbuka dan memberikan ventilasi merupakan prioritas,
maka gunakan dorong kepala tarik dagu bila penarikan rahang saja tidak
membuka jalan napas.
2) Pemeliharaan jalan napas atas
Agar pasien dapat bernapas secara spontan, maka jalan napas atas harus
dijaga agar tetap terbuka. Oleh karena itu, pada pasien yang dalam
keadaan tidak sadar tanpa adanya refleks batuk atau muntah, pasanglah
OPA atau NPA untuk mengelola patensi jalan napas.
Sumbatan Jalan Nafas
15
Bila anda menemukan seorang pasien tersedak yang tidak sadar dan
henti napas, bukalah mulutnya lebar-lebar dan carilah benda asing di
dalamnya. Bila anda menemukannya, keluarkan dengan menggunakan jari
anda. Bila anda tidak melihat adanya benda asing, mulai lakukan RJP. Tiap
kali anda membuka jalan napas untuk memberikan napas, bukalah
mulutnya lebar-lebar dan carilah benda asing di dalamnya. Bila ada
keluarkan dengan menggunakan jari anda. Bila tidak ada benda asing,
lanjutkan RJP
Dalam melakukan teknik membebaskan jalan nafas agar selalu diingat
untuk melakukan proteksi Cervical-spine terutama pada pasien
trauma/multipel trauma. jalan napas pasien tidak sadar sering tersumbat
oleh lidah, epiglotis, dan juga cairan, agar jalan napas tetap terbuka perlu
dilakukan manuver head tilt,chin lift dan juga jaw thrust. Bisa sebagian
atau kombinasi ketiganya (tripple airway manouver). Head tilt dan chin lift
adalah teknik yang sederhana dan efektif untuk membuka jalan napas
tetapi harus dihindari pada kasus cedera tulang leher/servikal.
Head tilt
Bila tidak sadar, pasien dibaringkan dalam posisi terlentang dan
horizontal, kecuali pada pembersihan jalan napas dimana bahu dan kepala
pasien harus direndahkan dengan posisi semilateral untuk memudahkan
drainase lendir, cairan muntah atau benda asing. Kepala diekstensikan
dengan cara meletakkan satu tangan di bawah leher pasien dengan
sedikit
mengangkat leher ke atas. Tangan lain diletakkan pada dahi depan
pasien sambil mendorong / menekan ke belakang. Posisi ini dipertahankan
sambil berusaha dengan memberikan inflasi bertekanan positif secara
intermittena .
Chin lift
Jari - jemari salah satu tangan diletakkan bawah rahang, yang kemudian
secara hati hati diangkat ke atas untuk membawa dagu ke arah depan.
Ibu jari tangan yang sama, dengan ringan menekan bibir bawah untuk
membuka mulut, ibu jari dapat juga diletakkan di belakang gigi seri
(incisor) bawah dan, secara bersamaan, dagu dengan hati hati
diangkat. Maneuver chin lift tidak boleh menyebabkan hiperekstensi leher.
Manuver ini berguna pada korban trauma karena tidak membahayakan
penderita dengan kemungkinan patah ruas rulang leher atau mengubah
patah tulang tanpa cedera spinal menjadi patah tulang dengan cedera
spinal.
Sumbatan Jalan Nafas
16
Jaw thrust
Penolong berada disebelah atas kepala pasien. Kedua tangan pada
mandibula, jari kelingking dan manis kanan dan kiri berada pada angulus
mandibula, jari tengah dan telunjuk kanan dan kiri berada pada ramus
mandibula sedangkan ibu jari kanan dan kiri berada pada mentum
mandibula. Kemudian mandibula diangkat ke atas melewati molar pada
maxila.
ALAT BANTU JALAN NAFAS DASAR/SEDERHANA
Posisi jalan nafas atas yang benar harus dijaga pada pasien tidak sadar
yang dapat bernapas secara spontan. Pada pasien yang tidak sadar tanpa
reflek batuk atau muntah, dapat dipasang alat bantu napas sederhana.
1. OROPHARYNGEAL AIRWAY (OPA)
Manfaat OPA : Menahan lidah dari menutupi hipofaring. Sebagai fasilitas
suction dan mencegah tergigitnya lidah dan ETT (Endotracheal Tube).
Sumbatan Jalan Nafas
17
Pemasangan pada anak-anak harus hati- hati karena dapat melukai
jaringan lunak.
Alat bantu napas ini hanya digunakan pada pasien yang tidak sadar bila
angkat kepala-dagu tidak berhasil mempertahankan jalan napas atas
terbuka. Alat ini tidak boleh digunakan pada pasien sadar atau setengah
sadar karena dapat menyebabkan batuk dan muntah. Jadi pada pasien
yang masih ada refleks batuk atau muntah tidak diindikasikan untuk
pemasangan OPA.
Indikasi :
a. Napas spontan
b. Tidak ada reflek muntah
c. Pasien tdk sadar,tdk mampu manuver manual
Komplikasi :
a. Obstruksi jalan napas
b. Laringospasme ~ ukuran OPA
c. Muntah
d. Aspirasi
Cara pemilihan OPA : pangkal OPA pd sudut mulut, ujung OPA pd angulus
mandibula. Apabila terlalu kecil maka tidak dapat efektif membebaskan
airway dan dapat mendorong lidah semakin ke belakang. Apabila terlalu
besar akan melukai epiglotis, merangsang muntah dan laringospasme.
Sumbatan Jalan Nafas
18
Setelah pemasangan OPA, lakukan pemantauan pada pasien. Jagalah
agar kepala dan dagu tetap berada pada posisi yang tepat untuk menjaga
patensi jalan napas. Lakukan penyedotan berkala di dalam mulut dan
faring bila ada sekret, darah atau muntahan.
Perhatikan hal-hal berikut ini ketika menggunakan OPA :
Bila OPA yang dipilih terlalu besar dapat menyumbat laring dan
menyebabkan trauma pada struktur laring.
Sumbatan Jalan Nafas
19
Bila OPA terlalu kecil atau tidak dimasukkan dengan tepat dapat menekan
dasar lidah dari belakang dan menyumbat jalan napas.
Masukkan dengan hati-hati untuk menghindari terjadinya trauma jaringan
lunak pada bibir dan lidah.
2. NASOPHARYNGEAL AIRWAY
Indikasi NPA :
a. Sadar/tdk sadar,
b. Napas spontan,
c. Ada refleks muntah,
d. Kesulitan dg OPA.
Kontraindikasi NPA :
a. Fraktur wajah
b. Fraktur tulang dasar tengkorak.
Jelaskan cara pemilihan NPA (ada gambar pd slide), cara pemasangan
NPA (bevel menghadap lateral).
Komplikasi NPA :
a. Trauma,
b. Laringospasme,
c. Muntah,
d. Aspirasi,
e. Insersi intrakranial (pd fr. tlg wajah/tlg. dasar tengkorak)
Sumbatan Jalan Nafas
20
Pemeliharaan jalan napas perlu dilakukan setelah pembukaan jalan
napas, dapat dilakukan secara manual, dengan alat sederhana ataupun
dengan alat bantu lanjut. Dalam pemeliharaan jalan napas juga perlu
dilakukan pemeriksaan sumbatan jalan napas oleh cairan / benda asing
secara berkala menggunakan sapuan jari tangan.
BANTUAN ALAT LANJUT
LARYNGEAL MASK AIRWAY
Ukuran LMA dan peruntukannya
Uku
ran
1.0
1.3
2.0
2.3
3.0
4.0
Usia
Neonatus
Bayi
Anak kecil
Anak
Dewasa
kecil
Dewasa
normal
Berat
badan (kg)
<3
3 10
10-20
20 30
30 40
40 60
Sumbatan Jalan Nafas
5.0
Dewasa
besar
21
> 60
LMA berupa sebuah pipa dengan ujung distal yang menyerupai sungkup
dengan tepi yang mempunvai balon sekelilingnya. Pada terpasang bagian
sungkup ini harus berada di daerah hipofaring, sehingga saat balon
dikembangkan maka bagian terbuka dari sungkup akan menghadap
kearah lubang trakhea membentuk bagian dari jalan napas.
Beberapa kelebihan LMA sebagai alat bantu jalan napas adalah :
Dapat dipasang tanpa laringoskopi.
atau leher sehingga menguntungkan pada pasien dengan cedera leher
atau pada pasien yang sulit dilakukan visualisasi lubang trakhea.
Karena LMA tidak perlu masuk kedalam trakhea maka resiko kesalahan
intubasi dengan segala akibatnya tidak ditemukan pada LMA.
Kekurangan LMA adalah tidak dapat melindungi kemungkinan aspirasi
sebaik ETT.
Cara pemasangan LMA dapat dilakukan dengan atau tanpa bantuan
laringoskop. Sebenarnya alat ini dibuat dengan tujuan antara lain agar
dapat dipasang langsung tanpa bantuan alat dan dapat digunakan bila
intubasi trakhea diramalkan akan mengalami kesulitan. LMA memang
tidak dapat menggantikan kedudukan intubasi trakhea, tetapi ia terletak di
antara sungkup muka dan intubasi trakhea.
Pemasangan hendaknya menunggu anestesi cukup dalam atau
menggunakan pelumpuh otot untuk menghindari trauma rongga mulut,
faring-laring. Setelah alat terpasang, untuk menghindari pipa napasnya
Sumbatan Jalan Nafas
22
tergigit, maka dapat dipasang gulungan kain kasa (bite block) atau pipa
napas mulut faring (OPA).
COMBITUDE
Alat ini merupakan gabungan ETT dengan obturator oesophageal. Pada
alat ini terdapat 2 daerah berlubang, satu lubang di distal dan beberapa
lubang ditengah, lubang lubang ini dihubungkan melalui 2 saluran yang
terpisah dengan 2 lubang di proksimal yang merupakan interface untuk
alat bantu napas. Selain itu terdapat 2 buah balon, satu proksimal dari
lubang distal dan satu proksimal dari deretan lubang di tengah. Ventilasi
melalui trakhea dapat dilakukan melalui lubang distal (ETT) dan tengah
(obtutator). Alat ini dimasukan tanpa laringoskopi, dari penelitian dengan
cara memasukan seperti ini 80% kemungkinan masuk ke eosophagus.
Setelah alat ini masuk kedua balon dikembangkan dan dilakukan
Sumbatan Jalan Nafas
23
pemompaan, mula-mula pada obturator seraya dilakukan inspeksi dan
auskultasi apabila ternyata dari pengamatan ini tidak tampak adanya
ventilasi paru pemonpaan dipindahkan pada ETT dan lakukan kembali
pemeriksaan klinis. Kinerja ventilasi, oksigenasi dan perlindungan
terhadap aspirasi alat ini sepadan dengan ETT dengan keunggulan lebih
mudah dipasang dibanding ETT.
INTUBASI DENGAN ETT
Pemasangan Endotracheal Tube (ETT) atau Intubasi adalah memasukkan
pipa jalan nafas buatan kedalam trachea melalui mulut. Tindakan Intubasi
baru dapat di lakukan bila : cara lain untuk membebaskan jalan nafas
(airway) gagal, perlu memberikan nafas buatan dalam jangka panjang,
ada resiko besar terjadi aspirasi ke paru.
TUJUAN
1.
Membebaskan
jalan
2. Untuk pemberian pernafasan mekanis (dengan ventilator).
:
nafas
PROSEDUR :
1. Posisi pasien terlentang dengan kepala ekstensi (bila dimungkinkan
pasien di tidurkan dengan obat pelumpuh otot yang sesuai )
2.
Petugas
mencuci
tangan
3.
Petugas
memakai
masker
dan
sarung
tangan
4.
Melakukan
suction
5. Melakukan intubasi dan menyiapkan mesin pernafasan (Ventilator)
buka blade pegang tangkai laryngoskop dengan tenang
buka mulut pasien
24
Sumbatan Jalan Nafas
masukan blade pelan-pelan menyusuri dasar lidah-ujung blade sudah
sampai di pangkal lidah- geser lidah pelan-pelan ke arah kiri
angkat tangkai laryngoskop ke depan sehingga menyangkut ke seluruh
lidah ke depan sehingga rona glotis terlihat
ambil pipa ETT sesuai ukuran yang sudah di tentukan sebelumnya
masukkan dari sudut mulut kanan arahkan ujung ETT menyusur ke
rima glotis masuk ke cela pita suara
dorong pelan sehingga seluruh balon ETT di bawah pita suara
cabut stylet
tiup balon ETT sesuai volumenya
cek adakah suara keluar dari pipa ETT dengan Menghentak dada
pasien dengan ambu bag
cek ulang dengan stetoskop dan dengarkan aliran udara yang masuk
leawt ETT apakah sama antara paru kanan dan kiri
fiksasi ETT dengan Plester
hubungkan ETT dengan konektor sumber oksigen
6. Pernafasan yang adekuat dapat di monitor melalui cek BGA (Blood Gas
Analysis)
1jam
setelah
intubasi
selesai
7.
Mencuci
tangan
sesudah
melakukan
intubasi
8. catat respon pernafasan pasien pada mesin ventilator
Penanganan Penderita Gawat Darurat, FK Undip
5. Mengapa stlh dilakukan
menjadi turun ??
pemasangan
oksigen
rebreathing,
saturasi
Penyebab sumbatan yg sering kita jumpai adalah dasar lidah, palatum
mole, darah atau benda asing yg lain. Dasar lidah sering menyumbat jalan
nafas pada penderita koma, karena pada penderita koma otot lidah dan
leher lemas sehingga tidak mampu mengangkat dasar lidah dari dinding
belakang faring. hal ini sering terjadi bila kepala penderita dalam posisi
fleksi.
Sumbatan Jalan Nafas
25
Benda asing seperti tumpahan atau darah di jalan nafas atas yang tidak
dapat ditelan atau dibatukkan oleh penderita yg tidak sadar dapat
menyumbat jalan nafas. Penderita yg mendapat anestesi atau tidak, dapat
terjadi laringospasme an ini biasanya terjadi oleh karena rangsangan jalan
nafas atas pada penderita stupor atau koma yg dangkal.
Sumbatan nafas juga dapat trjdi pad jalan nafas baigian bawh, dan ini
terjadi sebagai akibat bronkospasme, sembab mukosa, sekresi mukosa,
masuknya isi lambung atau benda asing ke dalam paru.
Buku Penanganan Penderita Gawat Darurat, Prof. DR.dr. I.
Riwanto, Sp.BD, FK UNDIP
Sebab Terjadinya obstruksi :
1. Trauma
Trauma dapat disebabkan oleh karena kecelakaan, gantung diri, atau
kasus percobaan pembunuhan. Lokasi obstruksi biasanya terjadi di tulang
rawan sekitar, misalnya aritenoid, pita suara dll.
2. Benda Asing
Benda Asing tersebut dapat tersangkut pada :
a.
Laring
Terjadinya obstruksi pada laring dapat diketahui melalui tanda-tanda
sebagai berikut, yakni secara progresif terjadi stridor, dispneu, apneu,
digagia, hemopsitis, pernafasan dgn otot-otot nafas tambahan, atau dapat
pula terjadi sianosis. Gangguan oleh benda-benda asing ini biasanya
terjadi pada anak-anak yg disebabkan oleh berbagai biji-bijian dan tulang
ikan tg tdk teratur bentuknya.
b.
Saluran nafas
Berdasarkan lokasi benda-benda yg tersangkut dalam saluran nafas
maka dibagi atas :
Pada Trakhea
Benda asing pada trakhea jauh lebih berbahaya dari pada di dalam
bronkhus, karena dapat menimbulkan asfiksia. Benda asing didalam trakea
tidak dapat dikeluarkan, karena tersangkut di dalam rima glotis dan
akhirnya tersangkut dilaring dan menimbulkan gejala obstruksi laring
Pada Bronkhus
Biasanya akan tersangkut pada bronkhus kanan, oleh karena
diameternya lebih besar dan formasinya dilapisi oleh sekresi bronkhus
sehingga menjadi besar
Buku Agenda Gawat Darurat, Jilid 2, Prof. Dr.. H. Tabrani Rab
Total : bila tdk dikeroksi dalam waktu 5 10 menit dpt mengakibatkan
asfiksi,henti nafas dan henti jantung.Tidak terdengar suara nafas atau
tidak terasa adanya aliran udara lewat hidung atau mulut. Adanya retraksi
26
Sumbatan Jalan Nafas
pada daerah supraclvikula dan sela iga bila penderita masih bisa bernafas
spontan dan dada tdk mengembang pd waktu inspirasi.
Parsial : harus dikoreksi krn dpt menyebabkan kerusakan otak,sembab
otak,sembab paru,kepayahan,henti nafas dan henti jantung sekunder.
Terdengar aliran udara yg berisik dan kadang2diserai retraksi. Bunyi
lengking menandakan adanya laringospasme dan bunyi seperti orang
kumur menandakan adanya sumbatan oleh benda asing.
Penanganan penderita gawat darurat-FK UNDIP
6. Jelaskan tentang TAM, OPA, DA, dan NPA
Prosedur Airway Positioning Head-tilt, chin-lift
1. Letakan/tempatkan pasien dalam posisi supine/terlentang.
2. Angkat dagu ke depan untuk memindahkan mandibula ke depan
sementara gerakan kepala pasien ke belakang dengan satu tangan yang
berada di dahi (lihat gbr. 1). Manuver ini mengakibatkan hiperekstensi
leher dan (kontraindikasi jika diketahui/dicurigai adanya trauma leher)
Prosedur Airway Positioning Jaw thrust dan Chin lift
1. Jika manuver head-tilt, chin-lift tidak berhasil
digunakan, maka lakukan jaw thrust atau chin lift.
atau
tidak
dapat
2. Prosedur jaw thrust:
a. Letakan/tempatkan pasien dalam posisi supine/terlentang.
b. Angkat mandibula ke depan dengan jari telunjuk sambil mendorong
melawan arkus zigomatik dengan ibu jari (lihat gbr. 2). Ibu jari
memberikan tekanan berlawanan untuk mencegah pergerakan kepala saat
mandibula didorong ke depan.
3.
Prosedur chin lift:
a. Letakan satu lengan (lengan kiri anda) pada dahi untuk menstabilkan
kepala dan leher pasien.
b. Pegang/tangkaplah mandibula pasien dengan ibu jari dan jari lainnya
(lengan kanan anda), kemudian angkat mendibula ke arah depan (ligar
gbr. 3).
Sumbatan Jalan Nafas
27
c. Keji kembali (kaji ulang) kepatenan jalan napas setelah dilakukan
tindakan.
Pertimbangan Untuk Usia Tertentu
1. Untuk tindakan head-tilt, chin-lift pada bagi (infant), tempatkan satu
lengan pada dahi bayi dan angkat kepala secara hati-hati ke belakang
dalam suatu posisi netral. Leher akan sedikit ekstensi. Ini disebut
sebagai sniffing position (lihat gbr. 4). Hiperekstensi pada leher bayi
dapat menyebabkan gangguan atau obstruksi jalan napas. Tempatkan jarijari di bawah bagian tulang dagu bawah, kemudian angkat mandibula ke
atas dan ke luar. Perhatikan agar mulut tidak tertutup atau terdorong pada
jaringan lunak di bawah dagu, karena dapat mengobstruksi jalan napas
2.
Pada anak yang memperlihatkan gejala epiglottitis, seperti demam
tinggi, drolling, distres pernapasan, dsb, jangan dipaksa pada posisi
supine, yang akan menyebabkan obstruksi komplit jalan napas. Biarkan
anak untuk memelihara/mempertahankan posisi nyaman sampai tindakan
definitif pada jalan napas tersedia.
Somantri,Irman.2008.Askep Pada Pasien dengan
Sistem Pernapasan.Jakarta : Salembah Medika.
Gangguan
Head tilt
Bila tidak sadar, pasien dibaringkan dalam posisi terlentang dan
horizontal, kecuali pada pembersihan jalan napas dimana bahu dan kepala
pasien harus direndahkan dengan posisi semilateral untuk memudahkan
drainase lendir, cairan muntah atau benda asing. Kepala diekstensikan
dengan cara meletakkan satu tangan di bawah leher pasien dengan
sedikit
mengangkat leher ke atas. Tangan lain diletakkan pada dahi depan
pasien sambil mendorong / menekan ke belakang. Posisi ini dipertahankan
sambil berusaha dengan memberikan inflasi bertekanan positif secara
intermittena .
Chin lift
Jari - jemari salah satu tangan diletakkan bawah rahang, yang kemudian
secara hati hati diangkat ke atas untuk membawa dagu ke arah depan.
Ibu jari tangan yang sama, dengan ringan menekan bibir bawah untuk
membuka mulut, ibu jari dapat juga diletakkan di belakang gigi seri
(incisor) bawah dan, secara bersamaan, dagu dengan hati hati
diangkat. Maneuver chin lift tidak boleh menyebabkan hiperekstensi leher.
Manuver ini berguna pada korban trauma karena tidak membahayakan
penderita dengan kemungkinan patah ruas rulang leher atau mengubah
patah tulang tanpa cedera spinal menjadi patah tulang dengan cedera
spinal.
28
Sumbatan Jalan Nafas
Jaw thrust
Penolong berada disebelah atas kepala pasien. Kedua tangan pada
mandibula, jari kelingking dan manis kanan dan kiri berada pada angulus
mandibula, jari tengah dan telunjuk kanan dan kiri berada pada ramus
mandibula sedangkan ibu jari kanan dan kiri berada pada mentum
mandibula. Kemudian mandibula diangkat ke atas melewati molar pada
maxila.
AIRWAY
European Resusciation Council Guidelines for Resusciation 2010
Airway
definitif
DEFINITIVE
SURGICAL
TRAKEOSTOMI
NON DEFINITIVE
NON SURGICAL
OPA
NPA
COMBITUDE
INTUBASI OROTRAKEAL
SURGICAL CRICOTIROIDOTOMI
INTUBASI NASOTRAKEAL
LMA
Sumbatan Jalan Nafas
29
Terdapat tiga jenis airway definitif yaitu : pipa orotrakeal, pipa
nasotrakeal,
dan
airway
surgical
(krikotiroidotomi
atau
trakeostomi).
Penentuan pemasangan airway definitif didasarkan pada
penemuan-penemuan
klinis antara lain (ATLS, 2004):
1. Adanya apnea
2. Ketidakmampuan mempertahankan airway yang bebas dengan
cara cara
yang lain
3. Kebutuhan untuk melindungi airway bagian bawah dari
aspirasi darah atau
vomitus
4. Ancaman segera atau bahaya potensial sumbatan airway
5. Adanya cedera kepala yang membutuhkan bantuan nafas (GCS
< 8)
6. Ketidakmampuan mempertahankan oksigenasi yang adekuat
dengan Pemberian
oksigen tambahan lewat masker wajah
Intubasi orotrakeal dan nasotrakeal merupakan cara yang paling
sering
digunakan.
Adanya
kemungkinan
cedera
servikal
Sumbatan Jalan Nafas
30
merupakan hal utama yang harus diperhatikan pada pasien yang
membutuhkan perbaikan airway. Faktor yang paling menentukan
dalam pemilihan intubasi orotrakeal atau nasotrakeal adalah
pengalaman dokter. Kedua teknik tersebut aman dan efektif
apabila dilakukan dengan tepat. Ketidakmampuan melakukan
intubasi trakea merupakan indikasi yang jelas untuk melakukan
airway surgical.
Apabila pernafasan membaik, jaga agar jalan nafas tetap terbuka
dan periksa dengan cara (Haffen, Karren, 1992) :
1. Lihat (look), melihat naik turunnya dada yang simetris dan
pergerakan dinding
dada yang adekuat.
2. Dengar (listen), mendengar adanya suara pernafasan pada
kedua sisi dada.
3. Rasa (feel), merasa adanya hembusan nafas.
SURGICAL
TRAKEOSTOMI
Sumbatan Jalan Nafas
31
Sumbatan Jalan Nafas
32
Sumbatan Jalan Nafas
33
Sumbatan Jalan Nafas
34
Sumbatan Jalan Nafas
CRICOTIROIDOTOMI
35
Sumbatan Jalan Nafas
36
Krikotirodotomi merupakan tindakan penyelamat pada pasien
dalam keadaan gawat napas.Dengan cara membelah membrane
krikotiroid untuk dipasang kanul. Membrane ini terletak dekat
kulit, tidak terlalu kaya darah sehingga lebih mudah dicapai.
Tindakan ini harusdikerjakan cepat walaupun persiapannya
darurat.
Tujuan : Memperlancar jalan nafas pada klien yang mengalami
sumbatan jalan nafas bagian atas.
Indikasi : Sumbatan total jalan nafas atas
Prosedur :
Petugas menggunakan masker, handscoen
Posisi pasien terlentang dengan leher dalam posisi netral, lakukan palpasi
tiroid, notch cricothiroid internal dan eksternal notch untuk orientasi
Disinfeksi dengan propidone, iodine 10 % dan anastesi local daerah
operasi
Buat insisi transversal di atas membran cricothyroid
Buka jalan nafas dengan klem atau dengan spreader trachea atau dengan
pegangan scalpel dengan memutar 90 derajat
Balon tube dikembangkan
Observasi pengembangan paru dan auskultasi dada untuk menilai
ventailasi 8. lakukan fiksasi tube agar posisi tidak berubah
NON SURGICAL
INTUBASI OROTRAKEAL
Intubasi orotrakeal dilakukan pada pasien-pasien:
1.
Ancaman atau risiko terjadinya aspirasi yang lebih besar
2.
Pemberian bantuan napas dengan menggunakan sungkup sulit
dilakukan
3.
Ventilasi direncanakan dalam waktu yang lama
4.
Intubasi orotrakeal juga dilakukan sebagai prosedur tindakan
bedah, seperti bedah kepala-leher, intratorak, dan lainnya.
Teknik Intubasi Orotrakeal
Intubasi orotrakeal biasanya menggunakan laringoskop dengan dua
jenis blade yang paling umum digunakan, yaitu Macintosh dan
Miller. Blade Macintosh berbentuk lengkung. Ujungnya dimasukkan ke
Sumbatan Jalan Nafas
37
dalam Valekula (celah antara pangkal lidah dan permukaan faring dari
epiglotis). Pemakaian blade Macintosh ini memungkinkan insersi pipa
endotrakeal lebih mudah dan dengan risiko trauma minimal pada epiglotis.
Ukuran pada blade Macintosh pun beragam dari nomor 1 hingga nomor 4.
Untuk dewasa, pada umumnya digunakan ukuran nomor 3.
Sedangkan blade Miller berbentuk lurus, dan ujungnya berada tepat di
bawah permukaan laringeal dari epiglotis. Epiglotis kemudian diangkat
untuk melihat pita suara. Kelebihan dari bladeMiller ini adalah
anestesiologis dapat melihat dengan jelas terbukanya epoglotis, namun di
sisi lain jalur oro-hipofaring lebih sempit. Ukuran bervariasi dari nomor 0
hingga nomor 4, dengan ukuran yang paling umum digunakan untuk
dewasa berkisar antara nomor 2 atau 3.
Pasien diposisikan dalam posisi sniffing, dimana oksiput diangkat atau
dielevasi dengan bantuan bantal atau selimut yang dilipat dan leher dalam
posisi ekstensi. Biasanya posisi seperti ini akan memperluas pandangan
laringoskopik. Sedangkan posisi leher fleksi mempersulit dalam pasien
membuka mulut.
Gambar 8. Sniffing Position
Laringoskop
dipegang
tangan
kiri
pada
sambungan
antarahandle dan blade. Setelah memastikan mulut pasien terbuka
dengan teknik cross finger dari jari tangan kanan, laringoskop
dimasukkan ke sisi kanan mulut pasien sambil menyingkirkan lidah ke sisi
kiri. Bibir dan gigi pasien tidak boleh terjepit oleh blade. Blade kemudian
diangkat sehingga terlihat epiglotis terbuka. Laringoskop harus diangkat,
Sumbatan Jalan Nafas
38
bukan didorong ke depan agar kerusakan pada gigi maupun gusi pada
rahang atas dapat dihindari.
Ukuran pipa endotrakeal (endotracheal tube / ETT) bergantung pada usia
pasien, bentuk badan, dan jenis operasi yang akan dilakukan. ETT dengan
ukuran 7.0 mm digunakan untuk hampir seluruh wanita, sedangkan
ukuran 8.0 pada umumnya digunkan pada pria. ETT dipegang dengan
tangan kanan seperti memegang pensil lalu dimasukkan melalui sisi kanan
rongga mulut kemudian masuk ke pita suara. Bila epiglotis terlihat tidak
membuka dengan baik, penting untuk menjadikan epiglotis sebagai
landasan dan segera masukkan ETT di bawahnya lalu masuk ke trakea.
Tekanan eksternal pada krikoid maupun kartilago tiroid dapat membantu
memperjelas pandangan anestesiologis. Ujung proksimal dari balon ETT
ditempatkan di bawah pita suara, lalu balon dikembangkan dengan udara
positif dengan tekanan 20-30 cmH2O.
Pemasangan ETT yang benar dapat dinilai dari auskultasi pada lima area,
yaitu kedua apeks paru, kedua basal paru, dan epigastrium. Bila suara
napas terdengar hanya pada salah satu sisi paru saja, maka diperkirakan
telah terjadi intubasi endobronkial dan ETT harus ditarik perlahan hingga
suara napas terdengar simetris di lapangan paru kanan dan kiri. ETT
kemudian difiksasi segera dengan menggunakan plester.
INTUBASI NASOTRAKEAL
Intubasi nasotrakeal dapat dilakukan pada pasien-pasien yang akan
menjalani operasi maupun tindakan intraoral. Dibandingkan dengan pipa
orotrakeal, diameter maksimal dari pipa yang digunakan pada intubasi
39
Sumbatan Jalan Nafas
nasotrakeal biasanya lebih kecil oleh karenanya tahanan jalan napas
menjadi cenderung meningkat. Intubasi nasotrakeal pada saat ini sudah
jarang dilakukan untuk intubasi jangka panjang karena peningkatan
tahanan jalan napas serta risiko terjadinya sinusitis.
Kontraindikasi dari pemasangan pipa nasotrakeal antara lain fraktur basis
cranii, khususnya pada tulang ethmoid, epistaksis, polip nasal,
koagulopati, dan trombolisis.
Anestesia topikal dan vasokonstriksi pada mukosa hidung dapat diperoleh
dengan mengaplikasikan campuran antara 3% lidokain dan 0.25%
phenylephrine. Pada umumnya, ukuran ETT 6.0 hingga 6.5 mm digunakan
pada hampir semua wanita, sedangkan untuk laki-laki digunakan ETT
dengan ukuran 7.0 hingga 7.5 mm. Setelah ETT melewati rongga hidung
kemudian ke faring, pipa ETT masuk ke glotis yang telah membuka.
Intubasi dapat dilakukan dengan bantuan laringoskop atau fiberoptik
bronkoskop, atau dengan forsep Magill.
Komplikasi yang dapat terjadi hampir sama seperti yang terjadi pada
intubasi orotrakeal. Namun ada sedikit penambahan seperti terjadinya
epistaksis dan diseksi submukosa. Bila dibandingkan dengan intubasi
orotrakeal,
intubasi
nasotrakeal
dihubungkan
dengan
peningkatan
insidensi dari sinusitis dan bakteremia.
pd09.fk.uns.ac.id/wp-content/uploads/2012/05/AIRWAY.ppt
OROPHARYNGEAL AIRWAY (OPA)
Manfaat OPA : Menahan lidah dari menutupi hipofaring. Sebagai fasilitas
suction dan mencegah tergigitnya lidah dan ETT (Endotracheal Tube).
Pemasangan pada anak-anak harus hati- hati karena dapat melukai
jaringan lunak.
Alat bantu napas ini hanya digunakan pada pasien yang tidak sadar bila
angkat kepala-dagu tidak berhasil mempertahankan jalan napas atas
terbuka. Alat ini tidak boleh digunakan pada pasien sadar atau setengah
sadar karena dapat menyebabkan batuk dan muntah. Jadi pada pasien
yang masih ada refleks batuk atau muntah tidak diindikasikan untuk
pemasangan OPA.
Sumbatan Jalan Nafas
40
Indikasi :
a. Napas spontan
b. Tidak ada reflek muntah
c. Pasien tdk sadar,tdk mampu manuver manual
Komplikasi :
a. Obstruksi jalan napas
b. Laringospasme ~ ukuran OPA
c. Muntah
d. Aspirasi
Prasenohadi. Manajemen Jalan Napas; Pulmonologi Intervensi
dan Gawat Darurat Napas. FK UI, Jakarta, 2010.
Penentuan pemasangan airway definitif didasarkan pada penemuanpenemuan klinis antara lain (ATLS, 2004):
1. Adanya apnea
2. Ketidakmampuan mempertahankan airway yang bebas dengan cara
cara
yang lain
3. Kebutuhan untuk melindungi airway bagian bawah dari aspirasi darah
atau
vomitus
4. Ancaman segera atau bahaya potensial sumbatan airway
5. Adanya cedera kepala yang membutuhkan bantuan nafas (GCS < 8)
6. Ketidakmampuan mempertahankan oksigenasi yang adekuat dengan
Pemberian oksigen tambahan lewat masker wajah
http://repository.usu.ac.id/bitstream/123456789/37618/4/Chapter
%20II.pdf
Sumbatan Jalan Nafas
7. Identifikasi sumbatan jalan nafas, apa saja ?
41
42
Sumbatan Jalan Nafas
Asuhan
Keperawatan
pd
Pasien
dgn
Gangguan
Sistem
Pernapasan. Irman Somantri. 2007. Penerbit Salemba Medika
a. Sebagian (parsial)
i. Korban mungkin masih mampu melakukan pernapasan, namun kualitas
pernapasan dapat baik atau buruk.
ii. Pada korban dengan pernapasan yang masih baik, korban biasanya masih
dapat melakuakan tindakan batuk dengan kuat, usahakan agar korban
tetap bisa melakukan batuk dengan kuat sampai benda asing tersebut
dapat keluar.
iii. Bila sumbatan jalan napas partial menetap, maka aktifkan sistem
pelayanan medik darurat.
iv. Obstruksi jalan napas partial dengan pernapasan yang buruk harus
diperlakukan sebagai obstruksi jalan napas komplit.
b. Komplit (total)
i. Korban biasanya tidak dapat berbicara, bernapas, atau batak.
ii. Biasanay korban memegang lehernya diantara ibu jari dan jari lainnya.
Saturasi oksigen akan dengan cepat menurun dan otak akan mengalami
kekurangan oksigen sehinga menyebabkan kehilangan kesadaran, dan
kematian akan cepat terjadi jika tidak diambil tindakan segera.
Berdasarkan tingkat obstruksi yg trjdi pda saluran nafas dibagi mnjdi 3
bagian, yaitu :
43
Sumbatan Jalan Nafas
a.
Dimana obstruksi yg tjd dpt menganggu ventilasi, maka hanya
ditemukan wheezing tanpa ditemukan gangguan pada parenkim paru
b.
Bila
terjadi
obstruksi
parsial,
maka
dapat
terjadi
check
valve
phenomen atau empisema paru
c.
Bila terjadi obstuksi total, maka akan terjadi atelektasis
Buku Agenda Gawat Darurat, Jilid 2, Prof. Dr.. H. Tabrani Rab
Obstruksi yg trjdi dibagi menjadi 3 yaitu :
a.
Obstruksi total
Terjadi
perubahan
yg
akut
berupa
hipoksemia
yg
menyebabkan
terjadinya kegagalan pernafasan secara cepat. Sementara kegagalan
pernafasan
sendiri
menyebabkan
terjadinya
kegagalan
fungsi
kardiovaskuler dan menyebabkan pula terjadinya kegagalan SSP dimana
penderita kehilangan kesadaran secara cepat diikuti dengan kelemahan
motorik bahkan mungkin pula terdapat renjatan (seizure0. Kegagalan
fungsi
ginjal
mengikuti
kegagalan
fungsi
darah
dimana
terdapat
hipoksemia, hiperkapnia, dan lambat laun terjadi asidosis respiratorik dan
metabolik
b.
Fenomena Check Valve
yaitu udara dapat masuk, tetapi tdk keluar. keadaan ini menyebabkan
terjadinya empisema paru, bahkan dapat terjadi empisema mediastinum
atau empisema subkutan
c.
Udara dapat keluar masuk walaupun terjadi penyempitan saluran nafas
dari 3 bentuk keadaan ini, Obstruksi total adalah keadaan yg terberat dan
memerlukan tindakan yg cepat. dalam keadaan PCO2
tinggi dgn
kecepatan pernafasan 30/menit dlm usaha kompensasi maksimal. Di atas
Sumbatan Jalan Nafas
44
keadaan ini, pasien tidak dapat mentoleransi. Bila terjadi hipoksemia,
menandakan fase permulaan terjadinya kegagalan pernafasan.
Buku Agenda Gawat Darurat, Jilid 2, Prof. Dr.. H. Tabrani Rab
8. Mengapa didapatkan penurunan kesadaran dr pasien tsb dan sianosis pd
pasien ? Penilaian untuk penurunan kesadaran apa saja ?
Penyebab utama jalan napas pada korban tidak sadar adalah hilangnya
tonus otot tenggorokan sehingga pangkal lidah jatuh menyumbat farink
dan epiglottis menutup laring. Bila korban masih bernapas, berarti terjadi
sumbatan partial yang menyebabkan bunyi napas saat inspirasi bertambat
(stridor), sianosis (pucat, sebagai tanda lanjut) dan retraksi otot
pernapasan tambahan. Tanda ini akan hilang pada korban yang tidak
bernapas.
Syok hipovolemia dapat menurunkan perfusi jaringan. Kulit yang dingin,
pucat, berbercak dan sianosis dapat mengindikasikan penurunan perfusi
jaringan
repository.unand.ac.id/.../Neo%20GAWAT%20NAPAS%20kul
%20print...
PENILAIAN GCS
Sumbatan Jalan Nafas
45
Sumbatan Jalan Nafas
a.
i.
ii.
iii.
1)
2)
3)
4)
5)
46
GCS
3 - 8 berat
9 - 12 sedang
13 15 ringan
Skor
Skor
Skor
Skor
Skor
14-15
12-13
11-12
8-10
<5
:
:
:
:
:
compos mentis
apatis
somnolent
stupor
koma
Buku Ajar Ilmu Bedah, Wim de Jong
Cara Pemeriksaan
a.
Derajat
Membuka Mata
Spontan
Dengan diajak bicara
3
47
Sumbatan Jalan Nafas
Dengan rangsang nyeri
Tidak membuka mata
b.
Respons verbal
Sadar dan orientasi ada
Berbicara tanpa kacau
Berkata tanpa arti
Hanya mengerang
Tidak ada suara
c.
Respon motorik
Sesuai perintah
Terhadap rangsang nyeri :
Timbul gerakan normal
Fleksi cepat dan abduksi bahu
Fleksi lengan dengan adduksi bahu
Ekstensi lengan, adduksi, endorotasi
bahu, pronasi lengan bawah
Tidak ada gerakan
Nilai tertinggi scala coma Glasgow : 4+5+6 = 15
Nilai terendah : 1 +1 +1 = 3
Scoring : 15 = composmentis
3 = coma
Buku Panduan Gawat Darurat, Jilid 1, FKUI
PEMERIKSAAN AVPU
A awakeness
V respons to verbal
P response to pain
2
1
Sumbatan Jalan Nafas
48
U unresponsiveness
4.Cek kesadaran pasien
a. Lakukan dengan metode AVPU
b. A --> Alert : Korban sadar jika tidak sadar lanjut ke poin V
c. V --> Verbal : Cobalah memanggil-manggil korban dengan berbicara
keras di telinga korban (pada tahap ini jangan sertakan dengan
menggoyang atau menyentuh pasien ), jika tidak merespon lanjut ke P
d.P --> Pain : Cobalah beri rangsang nyeri pada pasien, yang paling
mudah adalah menekan bagian putih dari kuku tangan (di pangkal kuku),
selain itu dapat juga dengan menekan bagian tengah tulang dada
(sternum)
dan
juga
areal
diatas
mata
(supraorbital).
e.U --> Unresponsive : Setelah diberi rangsang nyeri tapi pasien masih
tidak bereaksi maka pasien berada dalam keadaan unresponsive.
Tingkat kesadaran
Compos Mentis (conscious), yaitu kesadaran normal, sadar sepenuhnya,
dapat menjawab semua pertanyaan tentang keadaan sekelilingnya..
Apatis, yaitu keadaan kesadaran yang segan untuk berhubungan dengan
sekitarnya, sikapnya acuh tak acuh.
Delirium, yaitu gelisah, disorientasi (orang, tempat, waktu), memberontak,
berteriak-teriak, berhalusinasi, kadang berhayal.
Somnolen (Obtundasi, Letargi), yaitu kesadaran menurun, respon
psikomotor yang lambat, mudah tertidur, namun kesadaran dapat pulih
bila dirangsang (mudah dibangunkan) tetapi jatuh tertidur lagi, mampu
memberi jawaban verbal.
Stupor (soporo koma), yaitu keadaan seperti tertidur lelap, tetapi ada
respon terhadap nyeri.
Coma (comatose), yaitu tidak bisa dibangunkan, tidak ada respon
terhadap rangsangan apapun (tidak ada respon kornea maupun reflek
muntah, mungkin juga tidak ada respon pupil terhadap cahaya).
Buku Ajar Ilmu Bedah, Wim de Jong
9. Pada keadaan bagaimana pasien dikasin O2? Berp banyak dikasihnya O2 ?
indikasi pemberian oksigen konsentrasi tnggi, rendah, ?
Pemberian Oksigen dengan Berbagai Cara
Pengertian
Sumbatan Jalan Nafas
49
Pemberian oksigen ke dalam paru-paru melalui saluran pernapasan
dengan menggunakan alat bantu dan oksigen. Pemberian oksigen pada
klien dapat melalui kanula nasal dan masker oksigen. (Suparmi, 2008:66)
Tujuan Umum
1.
Meningkatkan ekspansi dada
2.
Memperbaiki status oksigenasi klien dan memenuhi kekurangan
oksigen
3.
Membantu kelancaran metabolisme
4.
Mencegah hipoksia
5.
Menurunkan kerja jantung
6.
Menurunkan kerja paru paru pada klien dengan dyspnea
7.
Meningkatkan rasa nyaman dan efisiensi frekuensi napas pada
penyakit paru(Aryani, 2009:53)
Indikasi
Efektif diberikan pada klien yang mengalami :
1.
Gagal
nafas
Ketidakmampuan tubuh dalam mempertahankan tekanan parsial normal
O2 dan CO2 di dalam darah, disebabkan oleh gangguan pertukaran O 2 dan
CO2 sehingga sistem pernapasan tidak mampu memenuhi metabolisme
tubuh.
2.
Gangguan
jantung
(gagal
jantung)
Ketidakmampuan jantung untuk memompa darah dalam jumlah yang
cukup untuk memenuhi kebutuhan jaringan terhadap nutrien dan oksigen.
3.
Kelumpuhan
alat
pernafasan
Suatu keadaan dimana terjadi kelumpuhan pada alat pernapasan untuk
memenuhi kebutuhan oksigen karena kehilangan kemampuan ventilasi
secara adekuat sehingga terjadi kegagalan pertukaran gas O2 dan CO2.
4. Perubahan
pola
napas.
Hipoksia (kekurangan oksigen dalam jaringan), dyspnea (kesulitan
bernapas, misal pada pasien asma),sianosis (perubahan warna menjadi
kebiru-biruan pada permukaan kulit karena kekurangan oksigen), apnea
(tidak bernapas/ berhenti bernapas), bradipnea (pernapasan lebih lambat
dari normal dengan frekuensi kurang dari 16x/menit), takipnea
Sumbatan Jalan Nafas
50
(pernapasan lebih cepat dari normal dengan frekuensi lebih dari 24x/menit
(Tarwoto&Wartonah, 2010:35)
5.
Keadaan
gawat
(misalnya
:
koma)
Pada keadaan gawat, misal pada pasien koma tidak dapat
mempertahankan sendiri jalan napas yang adekuat sehingga mengalami
penurunan oksigenasi.
6.
Trauma
paru
Paru-paru sebagai alat penapasan, jika terjadi benturan atau cedera akan
mengalami gangguan untuk melakukan inspirasi dan ekspirasi.
7.
Metabolisme
yang
meningkat
:
luka
bakar
Pada luka bakar, konsumsi oksigen oleh jaringan akan meningkat dua kali
lipat sebagai akibat dari keadaan hipermetabolisme.
8.
Post
operasi
Setelah operasi, tubuh akan kehilangan banyak darah dan pengaruh dari
obat bius akan mempengaruhi aliran darah ke seluruh tubuh, sehingga sel
tidak mendapat asupan oksigen yang cukup.
9.
Keracunan
karbon
monoksida
Keberadaan CO di dalam tubuh akan sangat berbahaya jika dihirup karena
akan menggantikan posisi O2 yang berikatan dengan hemoglobin dalam
darah.
(Aryani, 2009:53)
Kontraindikasi
Tidak ada konsentrasi pada pemberian terapi oksigen dengan syarat
pemberian jenis dan jumlah aliran yang tepat. Namun demikan,
perhatikan pada khusus berikut ini
1.
Pada klien dengan PPOM (Penyakit Paru Obstruktif Menahun) yang
mulai bernafas spontan maka pemasangan masker partial rebreathing dan
non rebreathing dapat menimbulkan tanda dan gejala keracunan oksigen.
Hal ini dikarenakan jenis masker rebreathing dan non-rebreathing dapat
mengalirkan oksigen dengan konsentrasi yang tinggi yaitu sekitar 90-95%
2.
Face mask tidak dianjurkan pada klien yang mengalami muntahmuntah
3.
Jika klien terdapat obstruksi nasal maka hindari pemakaian nasal
kanul.
(Aryani, 2009:53)
Sumbatan Jalan Nafas
51
Hal - hal yang perlu diperhatikan
Perhatikan jumlah air steril dalam humidifier, jangan berlebih atau
kurang dari batas. Hal ini penting untuk mencegah kekeringan membran
mukosa dan membantu untuk mengencerkan sekret di saluran pernafasan
klien
Pada beberapa kasus seperti bayi premature, klien dengan penyakit
akut, klien dengan keadaan yang tidak stabil atau klien post operasi,
perawat harus mengobservasi lebih sering terhadap respon klien selama
pemberian terapi oksigen
Pada beberapa klien, pemasangan masker akan memberikan tidak
nyaman karena merasa terperangkat. Rasa tersebut dapat di minimalisir
jika perawat dapat meyakinkan klien akan pentingnya pemakaian masker
tersebut.
Pada klien dengan masalah febris dan diaforesis, maka perawat perlu
melakukan perawatan kulit dan mulut secara extra karena pemasangan
masker tersebut dapat menyebabkan efek kekeringan di sekitar area
tersebut.
Jika terdapat luka lecet pada bagian telinga klien karena pemasangan
ikatan tali nasal kanul dan masker. Maka perawat dapat memakaikan
kassa berukuran 4x4cm di area tempat penekanan tersebut.
Akan lebih baik jika perawat menyediakan alat suction di samping klien
dengan terapi oksigen
Pada klien dengan usia anak-anak, biarkan anak bermain-main
terlebih dahulu dengan contoh masker.
Jika terapi oksigen tidak dipakai lagi, posisikan flow meter dalam posisi
OFF
Pasanglah tanda : dilarang merokok : ada pemakaian oksigen di pintu
kamar klien, di bagian kaki atau kepala tempat tidur, dan di dekat tabung
oksigen. Instrusikan kepada klien dan pengunjung akan bahaya merokok di
area pemasangan oksigen yang dapat menyebabkan kebakaran.
(Aryani, 2009:53)
PEMBERIAN OKSIGEN MELALUI NASAL KANULA
Pengertian
Pemberian oksigen pada klien yang memerlukan oksigen secara kontinyu
dengan kecepatan aliran 1-6 liter/menit serta konsentrasi 20-40%, dengan
cara memasukan selang yang terbuat dari plastik ke dalam hidung dan
mengaitkannya di belakang telinga. Panjang selang yang dimasukan ke
dalam lubang dihidung hanya berkisar 0,6 1,3 cm. Pemasangan nasal
Sumbatan Jalan Nafas
52
kanula merupakan cara yang paling mudah, sederhana, murah, relatif
nyaman, mudah digunakan cocok untuk segala umur, cocok untuk
pemasangan jangka pendek dan jangka panjang, dan efektif dalam
mengirimkan oksigen. Pemakaian nasal kanul juga tidak mengganggu
klien untuk melakukan aktivitas, seperti berbicara atau makan. (Aryani,
2009:54)
Tujuan
a. Memberikan oksigen dengan konsentrasi relatif rendah saat
kebutuhan oksigen minimal.
b. Memberikan oksigen yang tidak terputus saat klien makan atau
minum.
(Aryani, 2009:54)
Indikasi
Klien yang bernapas spontan tetapi membutuhkan alat bantu nasal
kanula untuk memenuhi kebutuhan oksigen (keadaan sesak atau tidak
sesak). (Suparmi, 2008:67)
Prinsip
a. Nasal kanula untuk mengalirkan oksigen dengan aliran ringan atau
rendah, biasanya hanya 2-3 L/menit.
b. Membutuhkan pernapasan hidung
c. Tidak dapat mengalirkan oksigen dengan konsentrasi >40 %.
(Suparmi, 2008:67)
53
Sumbatan Jalan Nafas
PEMBERIAN OKSIGEN MELALUI MASKER OKSIGEN
Pengertian
Pemberian oksigen kepada klien dengan menggunakan masker yang
dialiri oksigen dengan posisi menutupi hidung dan mulut klien. Masker
oksigen umumnya berwarna bening dan mempunyai tali sehingga dapat
mengikat kuat mengelilingi wajah klien. Bentuk dari face mask bermacammacam. Perbedaan antara rebreathing dan non-rebreathing mask terletak
pada
adanya vulve yang
mencegah
udara
ekspirasi
terinhalasi
kembali. (Aryani, 2009:54)
Macam
Bentuk
Masker
a. Simple face mask mengalirkan oksigen konsentrasi oksigen 40-60%
dengan kecepatan aliran 5-8 liter/menit.
b. Rebreathing mask mengalirkan oksigen konsentrasi oksigen 60-80%
dengan kecepatan aliran 8-12 liter/menit. Memiliki kantong yang terus
mengembang baik, saat inspirasi maupun ekspirasi. Pada saat inspirasi,
oksigen masuk dari sungkup melalui lubang antara sungkup dan kantung
reservoir, ditambah oksigen dari kamar yang masuk dalam lubang
ekspirasi pada kantong. Udara inspirasi sebagian tercampur dengan udara
ekspirasi sehingga konsentrasi CO2 lebih tinggi daripada simple face mask.
(Tarwoto&Wartonah, 2010:37)
Sumbatan Jalan Nafas
54
Indikasi : klien dengan kadar tekanan CO2 yang rendah. (Asmadi,
2009:33)
c. Non rebreathing mask mengalirkan oksigen konsentrasi oksigen
sampai 80-100% dengan kecepatan aliran 10-12 liter/menit. Pada
prinsipnya, udara inspirasi tidak bercampur dengan udara ekspirasi karena
mempunyai 2 katup, 1 katup terbuka pada saat inspirasi dan tertutup saat
pada saat ekspirasi, dan 1 katup yang fungsinya mencegah udara kamar
masuk pada saat inspirasi dan akan membuka pada saat ekspirasi.
(Tarwoto&Wartonah, 2010:37)
Indikasi : klien dengan kadar tekanan CO2 yang tinggi. (Asmadi, 2009:34)
Sumbatan Jalan Nafas
55
Tujuan
Memberikan tambahan oksigen dengan kadar sedang dengan
konsentrasi dan kelembaban yang lebih tinggi dibandingkan dengan
kanul. (Suparmi, 2008:68)
Prinsip
Mengalirkan oksigen tingkat sedang dari hidung ke mulut, dengan aliran
5-6 liter/menit dengan konsentrasi 40 - 60%. (Suparmi, 2008:68)
METODE PEMBERIAN O2
Metode pemberian O2 dapat dibagi atas 2 tehnik, yaitu :
1. Sistem aliran rendah
Tehnik system aliran rendah diberikan untuk menambah konsentrasi
udara ruangan. Tehnik ini menghasilkan FiO2 yang bervariasi tergantung
pada tipe pernafasan dengan patokan volume tidal pasien. Pemberian O2
sistem aliran rendah ini ditujukan untuk klien yang memerlukan O2 tetapi
masih mampu bernafas dengan pola pernafasan normal, misalnya klien
dengan Volume Tidal 500 ml dengan kecepatan pernafasan 16 20 kali
permenit.
Contoh system aliran rendah ini adal;ah :
(1) kataeter nasal,
(2) kanula nasal,
(3) sungkup muka sederhana,
(4) sungkup muka dengan kantong rebreathing,
(5) sungkup muka dengan kantong non rebreathing.
Keuntungan dan kerugian dari masing-masing system :
Kateter nasal
Sumbatan Jalan Nafas
56
Merupakan suatu alat sederhana yang dapat memberikan O2 secara
kontinu dengan aliran 1 6 L/mnt dengan konsentrasi 24% - 44%.
Keuntungan : Pemberian O2 stabil, klien bebas bergerak, makan dan
berbicara, murah dan nyaman serta dapat juga dipakai sebagai kateter
penghisap.
Kerugian : Tidak dapat memberikan konsentrasi O2 yang lebih dari 45%,
tehnik memasuk kateter nasal lebih sulit dari pada kanula nasal, dapat
terjadi distensi lambung, dapat terjadi iritasi selaput lendir nasofaring,
aliran dengan lebih dari 6 L/mnt dapat menyebabkan nyeri sinus dan
mengeringkan mukosa hidung, kateter mudah tersumbat.
Kanula nasal
Merupakan suatu alat sederhana yang dapat memberikan O2 kontinu
dengan aliran 1 6 L/mnt dengan konsentrasi O2 sama dengan kateter
nasal.
Keuntungan : Pemberian O2 stabil dengan volume tidal dan laju
pernafasan teratur, mudah memasukkan kanul disbanding kateter, klien
bebas makan, bergerak, berbicara, lebih mudah ditolerir klien dan
nyaman.
Kerugian : Tidak dapat memberikan konsentrasi O2 lebih dari 44%, suplai
O2 berkurang bila klien bernafas lewat mulut, mudah lepas karena
kedalam kanul hanya 1 cm, mengiritasi selaput lendir.
Sumbatan Jalan Nafas
57
Sungkup muka sederhana
Merupakan alat pemberian O2 kontinu atau selang seling 5 8 L/mnt
dengan konsentrasi O2 40 60%.
Keuntungan : Konsentrasi O2 yang diberikan lebih tinggi dari kateter atau
kanula nasal, system humidifikasi dapat ditingkatkan melalui pemilihan
sungkup berlobang besar, dapat digunakan dalam pemberian terapi
aerosol.
Kerugian : Tidak dapat memberikan konsentrasi O2 kurang dari 40%,
dapat menyebabkan penumpukan CO2 jika aliran rendah.
Sungkup muka dengan kantong rebreathing
Suatu tehinik pemberian O2 dengan konsentrasi tinggi yaitu 60 80%
dengan aliran 8 12 L/mnt.
Sumbatan Jalan Nafas
58
Keuntungan : Konsentrasi O2 lebih tinggi dari sungkup muka sederhana,
tidak mengeringkan selaput lendir
Kerugian : Tidak dapat memberikan O2 konsentrasi rendah, jika aliran
lebih rendah dapat menyebabkan penumpukan CO2, kantong O2 bisa
terlipat.
Sungkup muka dengan kantong non rebreathing
Merupakan tehinik pemberian O2 dengan Konsentrasi O2 mencapai 99%
dengan aliran 8 12 L/mnt dimana udara inspirasi tidak bercampur
dengan udara ekspirasi.
Keuntungan : Konsentrasi O2 yang diperoleh dapat mencapi 100%, tidak
mengeringkan selaput lendir.
Kerugian : Kantong O2 bisa terlipat.
2. Sistem aliran tinggi
Suatu tehnik pemberian O2 dimana FiO2 lebih stabil dan tidak
dipengaruhi oleh tipe pernafasan, sehingga dengan tehnik ini dapat
menambahkan konsentrasi O2 yang lebih tepat dan teratur. Adapun
Sumbatan Jalan Nafas
59
contoh tehnik system aliran tinggi yaitu sungkup muka dengan ventury.
Prinsip pemberian O2 dengan alat ini yaitu gas yang dialirkan dari tabung
akan menuju ke sungkup yang kemudian akan dihimpit untuk mengatur
suplai O2 sehingga tercipta tekanan negatif, akibatnya udaraluar dapat
diisap dan aliran udara yang dihasilkan lebih banyak. Aliran udara pada
alat ini sekitas 4 14 L/mnt dengan konsentrasi 30 55%.
Keuntungan : Konsentrasi O2 yang diberikan konstan sesuai dengan
petunjuk pada alat dan tidak dipengaruhi perubahan pola nafas terhadap
FiO2, suhu dan kelembaban gas dapat dikontrl serta tidak terjadi
penumpukan CO2
Kerugian : Kerugian system ini pada umumnya hampir sama dengan
sungkup muka yang lain pada aliran rendah.
BAHAYA BAHAYA PEMBERIAN OKSIGEN
Pemberian O2 bukan hanya memberiakan efek terapi tetapi juga dapat
menimbulkan efek merugikan, antara lain :
Kebakaran
O2 bukan zat pembakar tetapi O2 dapat memudahkan terjadinya
kebakaran, oleh karena itu klein dengan terapi pemberian O2 harus
menghindari : Merokok, membukan alat listrik dalam area sumber O2,
menghindari penggunaan listrik tanpa Ground.
Depresi Ventilasi
Pemberian O2 yang tidak dimonitor dengan konsentrasi dan aliran yang
tepat pada klien dengan retensi CO2 dapat menekan ventilasi
Keracunan O2
Dapat terjadi bila terapi O2 yang diberikan dengan konsentrasi tinggi
dalam waktu relatif lama. Keadaan ini dapat merusak struktur jaringan
paru seperti atelektasi dan kerusakan surfaktan. Akibatnya proses difusi di
paru akan terganggu
DAFTAR PUSTAKA :
Black, Joyce M. Medical Surgical Nursing ; Clinical Management For
Sumbatan Jalan Nafas
60
Continuity Of Care, W.B Sunders Company, 1999
Brunner & Suddarth. Buku Ajar Medikal Bedah, edisi bahasa Indonesia,
vol. 8,
Jakarta, 2001
Carpenito, LYnda Juall. Rencana Asuhan dan Dokumentasi Keperawatan,
EGC,
Jakarta, 1999
Doengoes, Merilin E. Rencana Asuhan Keperawatan, Edisi ketiga, Jakarta,
EGC, 1999
Engram, Barbara. Rencana Asuhan Keperawatan Medikal Bedah, EGC,
Jakarta, 1999
Long, Barbara C. Perawatan Medikal Bedah, YIAPK, Bandung, 1996
Potter, Patricia A. Perry, Anne G. Fundamental of Nursing ; Concepts,
Process
and Practice, Mosby Year Book, St. Louis, 1997
Taylor, Calor. Et al. Fundamentals of Nursing ; The Art and Science of
Nursing
Care, Lipincott, Philadelphia, 1997
, Dasar Dasar Keperawatan Kardiotarasik, Edisi ketiga, Rumah
Sakit
Jantung Harapan Kita, Jakarta 1993
dalam http://library.usu.ac.id
10.
Jelaskan tentang cidera otak
http://repository.usu.ac.id/bitstream/123456789/16495/4/Chapter
%20II.pdf
11.
Apa yg harus kita lakukan terkait scenario ? Penatalaksanaan
SUDAH ADA
12.
Komplikasi akibat sumbatan jalan nafas
Komplikasi
61
Sumbatan Jalan Nafas
A. Obstruksi Nasal
1. Tumor hidung
Tidak dapat bermetastasis, tetapi sangat destruktif disekitarnya dapat
menyebar memenuhi nasofaring dan terlihat dari orofaring.
2. Karsinoma Nasofaring
Metastasis jauh ke tulang, hati dan paru dengan gejala khas, nyeri pada
tulang, batuk-batuk dan gangguan fungsi hati.
3. Polip Hidung
Terjadinya pertautan endotel yang terbuka, menandakan kebocoran
pembuluh darah.
B. Obstruksi Larings
Abses Peritonsial (Quinsy)
Abses parafaringeal
Abses retrofaringeal dan edema larings
Dehidrasi perdarahan
Aspirasi paru
Mediastinitis
Trambus sinus kavernosus
Meningitis dan abses otak. (Arif Mansjoer, dkk, 1999)
Berdasarkan pada data pengkajian, potensial komplikasi yang mungkin
terjadi termasuk:
Distres pernapasan (hipoksia, obstruksi jalan napas, edema trakea)
Hemoragi
Infeksi. (Brunner & Suddarth,2001:559)
Somantri,Irman.2008.Askep Pada Pasien dengan
Sistem Pernapasan.Jakarta : Salembah Medika.
STEP 4
Gangguan
Sumbatan Jalan Nafas
Cedera kepala
Sianosis Suara snoring + gargling
Sumbatan jala nafas
Primary survey
Pulse oxymetri
TAM
LOOK
LISTEN
FEEL
OPA
Definitive airway
NPA
curiga fraktur impresi 02
62
Anda mungkin juga menyukai
- Nurmalita Caesarlia LBM 5 THTDokumen39 halamanNurmalita Caesarlia LBM 5 THTnurmalitaBelum ada peringkat
- LBM 1 MataDokumen20 halamanLBM 1 MatanurmalitaBelum ada peringkat
- LBM 4 JiwaDokumen36 halamanLBM 4 JiwanurmalitaBelum ada peringkat
- LBM 3 TumbangDokumen9 halamanLBM 3 TumbangnurmalitaBelum ada peringkat
- LBM 4 JiwaDokumen36 halamanLBM 4 JiwanurmalitaBelum ada peringkat
- MasterDokumen2 halamanMasternurmalitaBelum ada peringkat
- LBM 4 KBDokumen7 halamanLBM 4 KBnurmalitaBelum ada peringkat
- LBM 2 MataDokumen16 halamanLBM 2 MatanurmalitaBelum ada peringkat
- Nurmalita LBM 1 MataDokumen20 halamanNurmalita LBM 1 MatanurmalitaBelum ada peringkat
- Nurmalita LBM 2 THTDokumen32 halamanNurmalita LBM 2 THTnurmalitaBelum ada peringkat
- LBM 3 JiwaDokumen13 halamanLBM 3 JiwanurmalitaBelum ada peringkat
- Anatomi EsofagusDokumen4 halamanAnatomi EsofagusnurmalitaBelum ada peringkat
- Nurmalita LBM 3 THTDokumen15 halamanNurmalita LBM 3 THTnurmalitaBelum ada peringkat
- Leflet DepanDokumen1 halamanLeflet DepannurmalitaBelum ada peringkat
- Nurmalita LBM 1 THTDokumen30 halamanNurmalita LBM 1 THTnurmalitaBelum ada peringkat
- Penyuluhan DMDokumen24 halamanPenyuluhan DMnurmalitaBelum ada peringkat
- Step 7 LBM 3 HerbalDokumen7 halamanStep 7 LBM 3 HerbalnurmalitaBelum ada peringkat
- LBM 2 HerbalDokumen4 halamanLBM 2 HerbalnurmalitaBelum ada peringkat
- LBM 3 HerbalDokumen5 halamanLBM 3 HerbalnurmalitaBelum ada peringkat
- Anatomi EsofagusDokumen4 halamanAnatomi EsofagusnurmalitaBelum ada peringkat
- Tatalaksana HT EmergencyDokumen4 halamanTatalaksana HT EmergencynurmalitaBelum ada peringkat
- Nurmalita LBM 1 KBDokumen15 halamanNurmalita LBM 1 KBnurmalitaBelum ada peringkat
- Nurmalita Caesarlia LBM 5 THTDokumen39 halamanNurmalita Caesarlia LBM 5 THTnurmalitaBelum ada peringkat
- LBM 5 KGDDokumen4 halamanLBM 5 KGDnurmalitaBelum ada peringkat
- Bab 1 Rinitis AlergiDokumen4 halamanBab 1 Rinitis AlerginurmalitaBelum ada peringkat
- LBM 3 HerbalDokumen5 halamanLBM 3 HerbalnurmalitaBelum ada peringkat
- Nurmalita LBM 4 THTDokumen17 halamanNurmalita LBM 4 THTnurmalitaBelum ada peringkat
- Artikel Ilmiah HusnilDokumen19 halamanArtikel Ilmiah HusnilFuad AnshariBelum ada peringkat
- LBM 2 Herbal Step 7Dokumen6 halamanLBM 2 Herbal Step 7nurmalitaBelum ada peringkat