BHD Aha 2010
Diunggah oleh
Zaen Nuril0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
267 tayangan31 halamanBhd Aha
Judul Asli
Bhd Aha 2010
Hak Cipta
© © All Rights Reserved
Format Tersedia
PPT, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniBhd Aha
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPT, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
267 tayangan31 halamanBHD Aha 2010
Diunggah oleh
Zaen NurilBhd Aha
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPT, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 31
BANTUAN HIDUP DASAR
OLEH :L IZDIAT UNZI
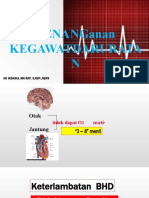
2
Otak
tidak dapat O2 mati
Jantung
3 8 menit
3
Keterlambatan BHD
Keterlambatan Kemungkinan
BHD berhasil
1 menit 98 dari 100
3 menit 50 dari 100
10 menit 1 dari 100
Indikasi BHD
Henti napas.
Henti jantung
4
Tujuan BHD
1. Mencegah berhentinya sirkulasi atau
berhentinya pernafasan
2. Memberikan bantuan eksternal terhadap
sirkulasi dan ventilasi dari pasien yang
mengalami henti jantung atau henti nafas
melalui resusitasi jantung paru ( RJP ).
5
Langkah-langkah BHD
1. Pastikan keamanan penolong dan
pasien
2. Pastikan keamanan lingkungan
6
NILAI RESPON PASIEN
Segera setelah aman
Are you all right ?
Hati-hati kemungkinan trauma leher
Jangan pindahkan / mobilisasi pasien bila
tidak perlu
AKTIFKAN EMS
7
Memeriksa korban dengan cara
menggoncangkan bahu
8
SEGERA BERTERIAK MINTA
PERTOLONGAN
9
MEMPERBAIKI POSISI PASIEN
MEMPERBAIKI POSISI
PENOLONG
10
CIRCULATION ( BANTUAN
SIRKULASI )
Memastikan ada tidaknya denyut jantung
11
3. PERIKSA NADI
(Check Pulse)
Tentukan ada tidaknya nadi dalam waktu
< 10 detik
Rekomendasi AHA 2010 :
Circulation lebih prioritas dibanding Airway dan Breathing
Sering sulit dideteksi jika >10 detik mulai kompresi dada
Tidak menekankan pemeriksaan nadi sebagai mekanisme untuk menilai
henti jantung karena penolong sering mengalami kesulitan mendeteksi
nadi
Penolong awam tidak harus memeriksa denyut nadi
Anggap cardiac arrest jika pasien tiba-tiba tdk sadar, tdk bernapas atau
bernapas tapi tdk normal (hanya gasping)
KOMPRESI JANTUNG LUAR
pada 1/2 bawah sternum, diantara 2 putting susu
Kedalaman kompresi jantung minimal 5 cm
1 menit 100 x/menit
Rasio Kompresi Jantung Luar - Nafas Bantu 30 : 2
( satu atau 2 penolong)
13
KOMPRESI JANTUNG LUAR
14
AIRWAY (JALAN NAFAS)
PEMERIKSAAN JALAN NAFAS
15
MEMBUKA JALAN NAFAS
Head tild - Chin lif atau Jaw thrust
16
6. BREATHI NG (PERNAPASAN)
MULUT KE MULUT MULUT KE MASK
SUMBER: DIR JEN BINA PELAYANAN MEDIK DEP KES RI,
2005, GELS,
18
BAG VALVE MASK
( AMBU BAG )
19
20
"Bagging" : lebih baik berdua
BREATHING
Evaluasi airway & breathing
Jika mengalami kesulitan untuk memberikan
nafas buatan yang efektif, periksa apakah
masih ada sumbatan di mulut pasien serta
perbaiki posisi tengadah kepala dan angkat
dagu yang belum adekuat. Lakukan sampai
dapat dilakukan 2 kali nafas buatan yang
adekuat.
21
Evaluasi airway & breathing
Bila pasien kembali bernafas spontan dan normal tetapi tetap
belum sadar, ubah posisi pasien ke posisi miring mantap, bila
pasien muntah tidak terjadi aspirasi .
Waspada terhadap kemungkinan pasien mengalami henti nafas
kembali, jika terjadi segera terlentangkan pasien dan lakukan
nafas buatan kembali.
22
RJP Sebelum & Sesudah Intubasi
Sebelum intubasi
Dewasa (>8 th) = Rasio 30 : 2 (utk 1 & 2
penolong)
Anak (1-8 th)
Bayi (<1 th )
Setelah intubasi
Kompresi 100 x/mnt
Ventilasi 8 - 10 x/mnt
5 x siklus 30 :2 (= 2mnt) nilai ulang
sirkulasi
23
30 : 2 (1 penolong)
15 : 2 (2 penolong)
EVALUASI
Sesudah 5 siklus ventilasi dan kompresi kemudian pasien
dievaluasi kembali.
Jika tidak ada nadi karotis, dilakukan kembali kompresi dan
bantuan nafas dengan rasio 30:2.
Jika ada nafas dan denyut nadi teraba letakan pasien pada
posisi mantap.
Jika tidak ada nafas tetapi nadi teraba, berikan bantuan nafas
sebanyak 8 10 x/menit dan monitor nadi
Jika sudah terdapat pernafasan spontan dan adekuat serta
nadi teraba, jaga agar jalan nafas tetap terbuka.
24
POSISI UNTUK MENJAGA
JALAN NAPAS/POSISI SISI
MANTAP
25
RJP DIHENTIKAN
Kembalinya ventilasi & sirkulasi
spontan
Ada yang lebih bertanggung jawab
Penolong lelah atau sudah 30 menit
tidak ada respon
Tanda kematian yang irreversibel
26
RJP TIDAK DILAKUKAN
Tanda kematian :
Sebelumnya dengan fungsi vital
yang sudah sangat jelek dengan
terapi maksimal
Bila menolong korban akan
membahayakan penolong
27
KOMPLIKASI RJP
Fraktur iga & sternum,sering terjadi terutama pada
orang tua, RJP tetap diteruskan walaupun terasa ada
fraktur iga. Fraktur mungkin terjadi bila posisi tangan
salah.
Pneumothorax
Hemothorax
Kontusio paru
Laserasi hati dan limpa, posisi tangan yang terlalu
rendah akan menekan procesus xipoideus ke arah
heper (limpa)
Emboli lemak
28
The 2010 BLS Guidelines :
Pengenalan segera pd sudden cardiac arrest (SCA)
didasarkan unresponsive dan tdk napas normal
(tidak bernapas atau hanya gasping)
Look, Listen & Feel dihilangkan dari algoritma BLS
Menganjurkan hand-only (chest compression
only) CPR pd penolong awam yg tdk terlatih
Sekuens berubah dari ABC CAB
Penolong terus melakukan CPR hingga terjadi return
of spontaneous circulation (ROSC)
The 2010 BLS Guidelines (Lanjutan...)
Peningkatan fokus pd metode untuk memastikan
bahwa RJP diberikan dengan high-quality :
Kecepatan dan kedalaman kompresi
adekuat
Memungkinkan full chest recoil antara
kompresi
Meminimalkan interupsi saat kompresi
dada
Menghindari ventilasi berlebihan
Tidak menekankan pemeriksaan nadi bagi
penolong awam maupun bagi healthprovider
Anda mungkin juga menyukai
- Bantuan Hidup DasarDokumen30 halamanBantuan Hidup DasarNur Ida rahmayanti100% (4)
- Bantuan Hidup Dasar - 2Dokumen43 halamanBantuan Hidup Dasar - 2Yohanes Eko Saputra100% (3)
- BHD Untuk AwamDokumen25 halamanBHD Untuk AwamrizkiBelum ada peringkat
- Bantuan Hidup Dasar (BHD)Dokumen34 halamanBantuan Hidup Dasar (BHD)ozge.liaBelum ada peringkat
- Bantuan Hidup Dasar (AHA 2015) : Basic Life SupportDokumen35 halamanBantuan Hidup Dasar (AHA 2015) : Basic Life SupportMega ZulhadjiBelum ada peringkat
- Bantuan Hidup DasarDokumen46 halamanBantuan Hidup DasarFikri A MafaziBelum ada peringkat
- Bantuan Hidup Dasar (BHD) 2019Dokumen34 halamanBantuan Hidup Dasar (BHD) 2019rs.bhayangkara.palemBelum ada peringkat
- BHD Bantuan Hidup DasarDokumen39 halamanBHD Bantuan Hidup DasarPutri NurhaidaBelum ada peringkat
- RJP PDFDokumen25 halamanRJP PDFHerdyansyah Nugroho100% (1)
- BHD PerawatDokumen39 halamanBHD PerawatRiandinirizka AfriditiaBelum ada peringkat
- Resusitasi Jantung ParuDokumen29 halamanResusitasi Jantung ParuDita TifaniadiBelum ada peringkat
- Bantuan Hidup DasarDokumen30 halamanBantuan Hidup DasarGondoriyo PkmBelum ada peringkat
- BHD Hipercci 2022Dokumen123 halamanBHD Hipercci 2022Widya BargunaBelum ada peringkat
- Bantuan Hidup Dasar (RJP) (Update AHA 2010)Dokumen40 halamanBantuan Hidup Dasar (RJP) (Update AHA 2010)bambang aryanto100% (2)
- SK TPP 2021 FinalDokumen23 halamanSK TPP 2021 FinalZaen Nuril100% (2)
- BHD Dewasa N QDokumen56 halamanBHD Dewasa N QLucky SeonBelum ada peringkat
- Asuhan Keperawatan Klien Dengan Gawat Darurat Gagal JantungDokumen80 halamanAsuhan Keperawatan Klien Dengan Gawat Darurat Gagal JantungAgung Nur Rasyid100% (1)
- Materi 3 Bantuan Hidup DasarDokumen72 halamanMateri 3 Bantuan Hidup DasarAhmad Risdiannoor WardhanaBelum ada peringkat
- BHD CAB Edit HendriDokumen45 halamanBHD CAB Edit HendriekaBelum ada peringkat
- Resusitasi Jantung Dan Paru Bahasa Indonesia Versi AHA 2010Dokumen12 halamanResusitasi Jantung Dan Paru Bahasa Indonesia Versi AHA 2010Ruslan Muchtar100% (9)
- Modul 3 Bantuan Hidup DasarDokumen34 halamanModul 3 Bantuan Hidup DasarAdly AlpiansyahBelum ada peringkat
- Powerpoint Print - Pak Suwandi LunetoDokumen73 halamanPowerpoint Print - Pak Suwandi LunetoSuci Buchari100% (1)
- BHD TerkiniDokumen50 halamanBHD TerkiniYantro PutrobrBelum ada peringkat
- Bantuan Hidup Dasar (Nobo)Dokumen41 halamanBantuan Hidup Dasar (Nobo)Irene DaysBelum ada peringkat
- BHD-profesi DokterDokumen35 halamanBHD-profesi Dokterdwisyasqita prtwBelum ada peringkat
- Askep Keluarga OaDokumen45 halamanAskep Keluarga OaZaen NurilBelum ada peringkat
- Resusitasi Jantung ParuDokumen49 halamanResusitasi Jantung ParuNina AnggraeniBelum ada peringkat
- Konsep BHD - PekertiDokumen82 halamanKonsep BHD - PekertiIdawatiBelum ada peringkat
- Basic Life SupportDokumen36 halamanBasic Life SupportIsty SakulBelum ada peringkat
- Bantuan Hidup DasarDokumen30 halamanBantuan Hidup DasarMuhammad Rizki RamadanaBelum ada peringkat
- BHD RJPDokumen43 halamanBHD RJPZoom KSA1Belum ada peringkat
- Aha 2015Dokumen32 halamanAha 2015ISMA PRASETYA WARDANIBelum ada peringkat
- Bantuan Hidup DasarDokumen68 halamanBantuan Hidup DasarFathy SyirriBelum ada peringkat
- Modul BLS - AEDDokumen43 halamanModul BLS - AEDUmi MaghfirohBelum ada peringkat
- 5) Bantuan Hidup DasarDokumen33 halaman5) Bantuan Hidup DasarKiki MariaBelum ada peringkat
- Langkah BHDDokumen3 halamanLangkah BHDdonapriemayantiBelum ada peringkat
- Resusitasi Jantung ParuDokumen35 halamanResusitasi Jantung ParuDesty AndiniBelum ada peringkat
- Materi in House Training Kegawatdaruratan Fix2Dokumen63 halamanMateri in House Training Kegawatdaruratan Fix2Kusmawan IdBelum ada peringkat
- BHD Sinkronisasi Dengan ModulDokumen66 halamanBHD Sinkronisasi Dengan ModulfadlanBelum ada peringkat
- Life Support 2015 RS UNAIR 2Dokumen27 halamanLife Support 2015 RS UNAIR 2Crystine SinatraBelum ada peringkat
- Bantuan Hidup DasarDokumen4 halamanBantuan Hidup Dasarlilim dzakyBelum ada peringkat
- 04 Bantuan Hidup Dasar (BHD)Dokumen48 halaman04 Bantuan Hidup Dasar (BHD)Zahida ShintaBelum ada peringkat
- Indikasi BHDDokumen6 halamanIndikasi BHDKrisno BaniBelum ada peringkat
- 4.CPR 2010 - Aritmia - DCDokumen38 halaman4.CPR 2010 - Aritmia - DCBayu SuartawanBelum ada peringkat
- Resusitasi Jantung Paru: Duddy GumilarDokumen134 halamanResusitasi Jantung Paru: Duddy GumilarDhilaBelum ada peringkat
- BHD Sinkronisasi Dengan ModulDokumen76 halamanBHD Sinkronisasi Dengan ModulsamuelsiagianBelum ada peringkat
- Pembuangan Jarum Suntik - SopDokumen89 halamanPembuangan Jarum Suntik - SopAstrid Ghea GayatriBelum ada peringkat
- Aha 2015 Materi TerbaruDokumen78 halamanAha 2015 Materi TerbaruIndahazhurralaurench BenchBelum ada peringkat
- BHD Covid 2021Dokumen52 halamanBHD Covid 2021Hananya ManroeBelum ada peringkat
- BHD CabDokumen56 halamanBHD CabDenny SelendraBelum ada peringkat
- Bantuan Hidup DasarDokumen46 halamanBantuan Hidup DasarAnonymous FNXYB8BBelum ada peringkat
- Slide Rjpo PPT FixDokumen34 halamanSlide Rjpo PPT FixDokter AnestesiBelum ada peringkat
- BHD AKBID Engkus2Dokumen86 halamanBHD AKBID Engkus2Anonymous FNXYB8BBelum ada peringkat
- Cardiac-Emergency-ACLS DR RobbyDokumen42 halamanCardiac-Emergency-ACLS DR Robby82Rizqa Atina Mira Hamzah PKM Citangkil IIBelum ada peringkat
- RJP CPR BHDDokumen2 halamanRJP CPR BHDDavid ConnerBelum ada peringkat
- RJP HalimahDokumen65 halamanRJP HalimahGratia JemaliBelum ada peringkat
- BHD Resusitasi Jantung Paru AHA 2015Dokumen54 halamanBHD Resusitasi Jantung Paru AHA 2015Leni YulisBelum ada peringkat
- Basic Trauma and Cardiac Life SavingDokumen41 halamanBasic Trauma and Cardiac Life SavingIbnu KharismanBelum ada peringkat
- Bantuan Hidup DasarDokumen14 halamanBantuan Hidup DasarAnonymous 4h5SyaxBelum ada peringkat
- Makalah Pembelajaran Praktikum 4Dokumen8 halamanMakalah Pembelajaran Praktikum 4Zaen NurilBelum ada peringkat
- Formulir Isian Pegawai CPNS Pemprov NTBDokumen5 halamanFormulir Isian Pegawai CPNS Pemprov NTBZaen NurilBelum ada peringkat
- Makalah Komptensi Perawat Kel 2Dokumen7 halamanMakalah Komptensi Perawat Kel 2Zaen Nuril100% (1)
- MAKALAH KDokumen12 halamanMAKALAH KZaen NurilBelum ada peringkat
- Askep Keluarga OaDokumen44 halamanAskep Keluarga OaZaen NurilBelum ada peringkat
- Askep Keluarga OaDokumen44 halamanAskep Keluarga OaZaen NurilBelum ada peringkat
- VignetteDokumen4 halamanVignetteZaen NurilBelum ada peringkat