Laporan Pendahuluan CA Paru
Diunggah oleh
Sada CtyHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Laporan Pendahuluan CA Paru
Diunggah oleh
Sada CtyHak Cipta:
Format Tersedia
LAPORAN PENDAHULUAN CA PARU
DISUSUN OLEH: MURSADA 09.IK.024
PROGRAM STUDI ILMU KEPERAWATAN SEKOLAH TINGGI ILMU KESEHATAN SARI MULIA BANJARMASIN 2011
LAPORAN PENDAHULUAN CA PARU
A. Pengertian Menurut Hood Alsagaff, dkk. 1993, karsinoma bronkogenik adalah tumor ganas paru primer yang berasal dari saluran napas. Sedangkan menurut Susan Wilson dan June Thompson, 1990, kanker paru adalah suatu pertumbuhan yang tidak terkontrol dari sel anaplastik dalam paru. Kanker paru-paru adalah pertumbuhan sel kanker yang tidak terkendali dalam jaringan paru. (Wikipedia) Kanker paru merupakan abnormalitas dari sel sel yang mengalami proliferasi dalam paru (Underwood, Patologi, 2000).
B. Etiologi Seperti kanker pada umumnya, etiologi yang pasti dari karsinoma bronkogenik masih belum diketahui, namun diperkirakan bahwa inhalasi jangka panjang dari bahan karsinogenik merupakan faktor utama, tanpa mengesampingkan kemungkinan peranan predisposisi hubungan keluarga ataupun suku bangsa/ ras serta status
immunologis. Bahan inhalasi karsinogenik yang banyak disorot adalah rokok. Selain itu beberapa factor yang dimungkinkan dapat ikut berperan dalam peningkatan angka kejadian kanker paru antara lain: asap dari pabrik/ industri yang mengandung asbestos, bahan radioaktif, uranium; penyakit TB paru, serta factor lingkungan lainnya.
C. Patofisiologi Dari etiologi yang menyerang percabangan segmen/ sub bronkus menyebabkan cilia hilang dan deskuamasi sehingga terjadi
pengendapan karsinogen. Dengan adanya pengendapan karsinogen maka menyebabkan metaplasia,hyperplasia dan displasia. Bila lesi
perifer yang disebabkan oleh metaplasia, hyperplasia dan displasia menembus ruang pleura, biasa timbul efusi pleura, dan bisa diikuti invasi langsung pada kosta dan korpus vertebra. Lesi yang letaknya sentral berasal dari salah satu cabang bronkus yang terbesar. Lesi ini menyebabkan obstuksi dan ulserasi bronkus dengan diikuti dengan supurasi di bagian distal. Gejala gejala yang timbul dapat berupa batuk, hemoptysis, dispneu, demam, dan dingin.Wheezing unilateral dapat terdengan pada auskultasi. Pada stadium lanjut, penurunan berat badan biasanya menunjukkan adanya metastase, khususnya pada hati. Kanker paru dapat bermetastase ke struktur struktur terdekat seperti kelenjar limfe, dinding esofagus, pericardium, otak, tulang rangka.
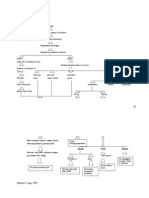
D. Pathways
E. Manifestasi klinik 1) Gejala awal. Stridor lokal dan dispnea ringan yang mungkin disebabkan oleh obstruksi bronkus. 2) Gejala umum. a. Batuk Kemungkinan akibat iritasi yang disebabkan oleh massa tumor. Batuk mulai sebagai batuk kering tanpa membentuk sputum, tetapi berkembang sampai titik dimana dibentuk sputum yang kental dan purulen dalam berespon terhadap infeksi sekunder. b. Hemoptisis Sputum bersemu darah karena sputum melalui permukaan tumor yang mengalami ulserasi. c. Anoreksia, lelah, berkurangnya berat badan.
F. Komplikasi 1) Efusi pleura 2) Sindroma vena superior 3) Sidrom penekanan tulang belakang
G. Penatalaksanaan 1) Radiologi a. Foto thorax posterior anterior (PA) dan leteral serta Tomografi dada. Merupakan pemeriksaan awal sederhana yang dapat
mendeteksi adanya kanker paru. Menggambarkan bentuk, ukuran dan lokasi lesi. Dapat menyatakan massa udara pada bagian hilus, effuse pleural, atelektasis erosi tulang rusuk atau vertebra. b. Bronkhografi. Untuk melihat tumor di percabangan bronkus. 2) Laboratorium. a. Sitologi (sputum, pleural, atau nodus limfe). Dilakukan untuk mengkaji adanya/ tahap karsinoma. b. Pemeriksaan fungsi paru dan GDA Dapat dilakukan untuk mengkaji kapasitas untuk memenuhi kebutuhan ventilasi. c. Tes kulit, jumlah absolute limfosit. Dapat dilakukan untuk mengevaluasi kompetensi imun (umum pada kanker paru). 3) Histopatologi. a. Bronkoskopi. Memungkinkan visualisasi, pencucian bagian,dan pembersihan sitologi lesi (besarnya karsinoma bronkogenik dapat diketahui). b. Biopsi Trans Torakal (TTB).
Biopsi dengan TTB terutama untuk lesi yang letaknya perifer dengan ukuran <>b. Paliatif. Mengurangi dampak kanker, meningkatkan kualitas hidup. c. Rawat rumah (Hospice care) pada kasus terminal. Mengurangi dampak fisis maupun psikologis kanker baik pada pasien maupun keluarga. d. Supotif. Menunjang pengobatan kuratif, paliatif dan terminal sepertia pemberian nutrisi, tranfusi darah dan komponen darah, obat anti nyeri dan anti infeksi. (Ilmu Penyakit Dalam, 2001 dan Doenges, rencana Asuhan Keperawatan, 2000) (1) Pembedahan. Tujuan pada pembedahan kanker paru sama seperti penyakit paru lain, untuk mengankat semua jaringan yang sakit sementara mempertahankan sebanyak mungkin fungsi paru paru yang tidak terkena kanker. (a) Toraktomi eksplorasi. Untuk mengkomfirmasi diagnosa tersangka penyakit paru atau toraks khususnya karsinoma, untuk melakukan biopsy. (b) Pneumonektomi pengangkatan paru). Karsinoma bronkogenik bilaman dengan lobektomi tidak semua lesi bisa diangkat. (c) Lobektomi (pengangkatan lobus paru). Karsinoma bronkogenik yang terbatas pada satu lobus, bronkiaktesis bleb atau bula emfisematosa; abses paru; infeksi jamur; tumor jinak tuberkulois. (d) Resesi segmental. Merupakan pengankatan satau atau lebih segmen paru. (e) Resesi baji.
Tumor jinak dengan batas tegas, tumor metas metik, atau penyakit peradangan yang terlokalisir. Merupakan pengangkatan dari permukaan paru paru berbentuk baji (potongan es). (f) Dekortikasi. Merupakan pengangkatan bahan bahan fibrin dari pleura viscelaris) (2) Radiasi Pada beberapa kasus, radioterapi dilakukan sebagai pengobatan kuratif dan bisa juga sebagai terapi adjuvant/ paliatif pada tumor dengan komplikasi, seperti mengurangi efek obstruksi/ penekanan terhadap pembuluh darah/ bronkus. (3) Kemoterafi. Kemoterapi digunakan untuk mengganggu pola
pertumbuhan tumor, untuk menangani pasien dengan tumor paru sel kecil atau dengan metastasi luas serta untuk melengkapi bedah atau terapi radiasi.
H. Diagnose keperawatan 1) Nyeri akut/kronis b.d agen cidera: biologis NOC: Tingkat kenyamanan perasaan senang secara fisik & psikologis Prilaku mengendalikan nyeri Nyeri: efek merusak terhadap emosi dan prilaku yang diamati Tingkat nyeri: jumlah nyeri yang dilaporkan
Kriteria evaluasi: Menunjukkan nyeri efek merusak dengan skala 1-5: ekstrim, berat, sedang, ringan, atau tidak ada Menunjukkan teknik relaksasi secara individu yang efektif
Mengenali factor penyebab dan menggunakan tindakan untuk mencegah nyeri.
NIC: Pemberian analgesik Sedasi sadar Penatalaksanaan nyeri Bantuan Analgesika yang Dikendalikan oleh Pasien
Aktivitas keperawatan: Minta pasien untuk menilai nyeri/ketidak nyamanan pada skala 0 sampai 10 Lakukan pengkajian nyeri yang komprehensif Observasi isyarat ketidak nyamanan nonverbal
2) Ansietas b.d perubahan dalam: status kesehatan NOC: Kontrol Agresi: Kemampuan untuk menahan perilaku kekerasan, kekacauan, atau perilaku destruktif pada orang lain. Kontrol Ansietas: Kemampuan untuk menghilangkan atau
mengurangi perasaan khawatir dan tegang dari suatu sumber yang tidak dapat diidentifikasi. Koping: Tindakan untuk mengatasi stressor yang membebani sumber-sumber individu. Kontrol Impuls: Kemampuan untuk menahan diri dari perilaku kompulsif atau impulsive. Penahanan Mutilasi Diri: Kemampuan untuk berhenti dari tindakan yang mengakibatkan cedera diri sendiri (non-letal) yang tidak diperhatikan. Keterampilan Interaksi Sosial: Penggunaan diri untuk melakukan interaksi yang efektif. Tuuan/Kriteria Hasil: Ansietas berkurang Menunjukkan Kontrol Ansietas
NIC: Pengurangan Ansietas: Minimalkan kekhawatiran, ketakutan, berprasangka atau rasa gelisah yang dikaitkan dengan sumber bahaya yang tidak dapat diidentifikasi dari bahaya yang dapat diantisipasi. Aktivitas Keperawatan: Kaji dan dokumentasikan tingkat kecemasan pasien secara berkala Menentukan pasien. Aktivitas Kolaboratif: Berikan pengobatan untuk mengurangi ansietas, sesuai dengan kebutuhan 3) Difisiensi pengetahuan b.d keterbatasan kognitif NOC: Pengetahuan: Pengendalian infeksi : tingkat pemahaman pada apa yang disampaikan. Tujuan/Kriterioa Hasil: Menunjukkan pengetahuan: Pengendalian Infeksi: dibuktikan dengan indicator 1-5: tidak ada, terbatas, cukup, banyak, atau luas. Mengidentifikasi keperluan untuk penambahan informasi kemampuan pengambilan keputusan pada
menurut penanganan yang dianjurkan. NIC: Panduan Sistem Kesehatan: memfasilitasi daerah pasien dan penggunaan layanan kesehatan yang tepat. Pengajaran, Proses Penyakit: Membantu pasien dalam
memahami informasi yang berhubungan dengan proses timbulnya penyakit secara khusus. Pengajaran, Individu: Perencanaan, implementasi, dan evaluasi penyusunan program pengajaran yang dirancang uuntuk
kebutuhan khusus pasien.
Aktivitas Keperawatan: Tentukan kebutuhan pengajaran pasien Lakukan penilaian tingkat pengetahuan pasien dan pahami isinya Tentukan kemampuan pasien untuk mempelajari informasi khusus Berinteraksi kepada pasien dengan cara yang tidak
menghakimi untuk memfasilitasi pengajaran 4) Risiko infeksi NOC: Status imun: Keadekuatan alami yang didapat dan secara tepat ditujukan eksternal. Pengetahuan: Pengendalian Infeksi: tingkat pemahaman untuk menahan antigen-antigen internal maupun
mengenai pencegahan dan pengendalian infeksi. Pengendalian resiko: tindakan untuk menghilangkan atau
mengurangi ancaman kesehatan akual, pribadi, serta dapat dimodifikasi. Deteksi Resiko: indakan yang dilakukan untuk mengidentifikasi ancaman kesehatan seseorang. Tujuan/Kriteria Evaluasi: Fakto resiko infeksi akan hilang dengan dibuktikan oleh keadekuatan status imun pasien. Pasien menunjukkan Pengendalian Risiko.
NIC: Pemberian Imunisasi/Vaksinasi: Pemberian imunisasi untuk
mencegah penyakit menuar. Pengendalian Infeksi: Meminimalkan penularan agen infeksius. Perlindungan terhadap Infeksi: Mencegah dan mendeteksi dini infeksi pada pasien yang berisiko. Aktivitas Keperawatan:
Pantau tanda gejala infeksi Kaji factor yang meningkatkan serangan infeksi Patau hasil laboratorium Amati penampilan praktik hygiene pribadi untuk perlindungan terhadap infeksi
Aktivitas Kolaboratif: Berikan terapi antibiotic, bila diperlukan
5) Gangguan pola tidur b.d gangguan (nyeri yang dirasakan) NOC: Tingkat Kenyamanan: Perasaan fisik dan psikologis yang nyaman. Tingkat Nyeri: Banyaknya nyeri yang dilaporkan atau diperlihatkan. Penyesuaian Psikososial: Perubahan Hidup: Adaptasi psikososial dar seseorang terhadap perubahan hidup. Kepuasan Hidup: Pengungkapan kepuasan individu dengan kehidupan saat ini. Istirahat: Tingkat dan pola berkurangya aktivitas untuk pemulihan fisik dan mental. Tidur: Tingkat dan pola tidur untuk pemulihan fisik dan mental. Kesejahteraan: Pengungkapan kepuasan individu terhadap status kesehatannya. Tujuan/Krieria Evaluasi: Pasien menunjukkan tidur, ditandai dengan indicator berikut (sebutkan nilainya 1-5: ekstrem, berat, sedang, ringan, atau tidak ada gangguan) Mengidentifikasi tidur/istirahat Menunukan kesejahteraan fisik dan psikologis. tindakan yang dapat meningkatkan
NIC: Peningkatan Tidur: Fasilitas siklus tidur/bangun yang teratur. Aktivitas Keperawatan: Pantau pola tidur pasien dan catat factor-faktor fisik (mis. Apnea saat tidur, sumbatan jalan nafas, nyeri/ketidak
nyamanan, dan sering berkemih) atau fakto-faktor psikologis (mis. Ketakutan ansietas) yang dapat menggangu pola tidur pasien Diskusikan dengan dokter tentang perlunya meninjau kembali program pengobatan jika berpengaruh pada pola tidur. Dukung penggunaan obat tidur yang tidak mengandung supresor fase tidur REM. Hindari suara keras dan penggunaan lampu saat tidu malam, berikan lingkungan yang tenang, damai, dan minimalkan gangguan. Cari teman sekamar yang cocok bagi pasien, jika
memungkinkan. Ajarkan pasien untuk menghindari makanan dan minuman pada jam tidur yang dapat mengganggu tidur. Lakukan pijatan yang nyaman, pengaturan posisi, dan
sentuhan efektif. Berikan tidur siang, jika diperlukan untuk memenuhi kebutuhan tidur.
Daftar Pustaka Herdman, Heather T. 2010. Diagnosis Keperawatan Definisi dan Klasifikasi 2009-2011. Jakarta : EGC. Allih bahasa: Made Sumarwati, Dwi Widiarti, Etsu Tiar.
Wilkinson, M. Judith. 2007. Buku Saku Diagnosis Keperawatan edisi 7. Jakarta : EGC.
Anda mungkin juga menyukai
- Laporan Pendahuluan CA ParuDokumen44 halamanLaporan Pendahuluan CA ParuAndik Ok100% (1)
- Laporan Pendahuluan CA Paru Terbaru 2018Dokumen20 halamanLaporan Pendahuluan CA Paru Terbaru 2018YayiBelum ada peringkat
- ASKEP Tumor ParuDokumen24 halamanASKEP Tumor ParuYudha Wirawan100% (1)
- Asuhan Keperawatan Tumor MediastinumDokumen14 halamanAsuhan Keperawatan Tumor MediastinumHartantiUtamiBelum ada peringkat
- Askep Ca ParuDokumen27 halamanAskep Ca Parudoraemon tembemBelum ada peringkat
- LP Ca RenalDokumen13 halamanLP Ca RenalDaniaMadaniyahBelum ada peringkat
- Laporan Pendahuluan Klien Dengan CA RectiDokumen26 halamanLaporan Pendahuluan Klien Dengan CA RectiMary Peterson67% (3)
- Laporan Pendahuluan CA ColonDokumen19 halamanLaporan Pendahuluan CA ColonMiming WidiyasihBelum ada peringkat
- Laporan Pendahuluan TBDokumen20 halamanLaporan Pendahuluan TBHety WidyaBelum ada peringkat
- LP Tumor ParuDokumen12 halamanLP Tumor ParuNurul Chairini0% (1)
- ANALISA DATA MaagDokumen3 halamanANALISA DATA MaagMaria Ulfah0% (1)
- LP FamDokumen10 halamanLP FamEra Lafrana100% (1)
- LP Nyeri DadaDokumen25 halamanLP Nyeri Dadakrisssss_100% (1)
- LK Ca ParuDokumen63 halamanLK Ca Parueka supardyeBelum ada peringkat
- LP Ca - ParuDokumen31 halamanLP Ca - ParudianaBelum ada peringkat
- LP PPCMDokumen9 halamanLP PPCMAtria GeeanillaBelum ada peringkat
- Laporan Pendahuluan Soft Tissue TumorDokumen20 halamanLaporan Pendahuluan Soft Tissue Tumorulya arum priyantiBelum ada peringkat
- LP TBCDokumen18 halamanLP TBCRaVit Bisaj0% (1)
- LP + LK TB Paru + Efusi PleuraDokumen44 halamanLP + LK TB Paru + Efusi PleuraSaifudin Machfud100% (3)
- LP JantungDokumen13 halamanLP Jantungmadyarahman100% (1)
- LP CA TiroidDokumen13 halamanLP CA TiroidSri Sulistyawati Anton100% (2)
- Sap MelenaDokumen5 halamanSap MelenaIskuswantoTunggaliBelum ada peringkat
- Asuhan Keperawatan Pada Klien Kanker ParuDokumen30 halamanAsuhan Keperawatan Pada Klien Kanker ParuRisma Danti100% (2)
- Pathway CA ParuDokumen2 halamanPathway CA ParuYusi Yanuari Fandi100% (1)
- Askep Tumor ParuDokumen23 halamanAskep Tumor ParuNadia JowonoBelum ada peringkat
- LP KolitisDokumen41 halamanLP KolitisRaff Habibie Rizzkhanbjm100% (2)
- Laporan Pendahuluan TYPHOIDDokumen14 halamanLaporan Pendahuluan TYPHOIDAyya PutriBelum ada peringkat
- Askep CA ParuDokumen16 halamanAskep CA ParuandisutandiBelum ada peringkat
- Laporan Pendahuluan CA ParuDokumen44 halamanLaporan Pendahuluan CA ParuN Gita Ardiati RBelum ada peringkat
- Laporan Pendahuluan CA. ColonDokumen17 halamanLaporan Pendahuluan CA. ColonMochamad Shofaul Qulub100% (5)
- Sap GGKDokumen17 halamanSap GGKRendy HermawanBelum ada peringkat
- LEAFLET Perawatan CA MamaeDokumen2 halamanLEAFLET Perawatan CA MamaeKiki RamadhanBelum ada peringkat
- LP Meningitis FarohDokumen38 halamanLP Meningitis Farohfaroh100% (1)
- Fisiologi Dan Anatomi Herpes ZoosterDokumen27 halamanFisiologi Dan Anatomi Herpes ZoosterEvine RossBelum ada peringkat
- Askep Kanker TiroidDokumen25 halamanAskep Kanker TiroidIna Ajah0% (1)
- Fever of Unknow Origin (FUO) Dapat Diartikan Sebagai Suatu Keadaan DimanaDokumen24 halamanFever of Unknow Origin (FUO) Dapat Diartikan Sebagai Suatu Keadaan DimanaIlham rianda100% (1)
- LP Tumor ParuDokumen14 halamanLP Tumor Parusiti_sari_2Belum ada peringkat
- Laporan Pendahuluan Respiratory Distress SyndromeDokumen12 halamanLaporan Pendahuluan Respiratory Distress SyndromeWenny Artha Mulia67% (3)
- Laporan Pendahuluan Angina Pektoris Tidak StabilDokumen21 halamanLaporan Pendahuluan Angina Pektoris Tidak StabilLuthfi Rnd75% (4)
- LP Bronkitis Pada AnakDokumen4 halamanLP Bronkitis Pada AnakYeche MinozBelum ada peringkat
- SAP Perawatan Luka.Dokumen4 halamanSAP Perawatan Luka.Linda Senja Agustina100% (1)
- LP PneumothoraxDokumen25 halamanLP Pneumothoraxtania lestariBelum ada peringkat
- Askep Teoritis DMDokumen5 halamanAskep Teoritis DMDarma Putra100% (1)
- Laporan Pendahuluan VarisesDokumen17 halamanLaporan Pendahuluan VarisesNurdIen Ibnu Idrus100% (1)
- Asuhan Keperawatan Keluarga Tuan "S': Babakan, Poncosari, Srandakan, BantulDokumen14 halamanAsuhan Keperawatan Keluarga Tuan "S': Babakan, Poncosari, Srandakan, BantulaandananBelum ada peringkat
- Sap TBCDokumen11 halamanSap TBCRina AndriantiBelum ada peringkat
- Laporan Pendahuluan TiroidDokumen14 halamanLaporan Pendahuluan TiroidAndi Manny Sumarny50% (2)
- SAP Pijat PayudaraDokumen8 halamanSAP Pijat PayudaraFindraAlfyantiBelum ada peringkat
- Askep Tumor LaringDokumen10 halamanAskep Tumor LaringStiawan Akbar100% (1)
- Laporan Pendahuluan CA MammaeDokumen19 halamanLaporan Pendahuluan CA Mammaejaggu1928630250% (2)
- Askep Tumor ParuDokumen10 halamanAskep Tumor ParuPasopati PsikBelum ada peringkat
- LP Tumor ParuDokumen5 halamanLP Tumor ParufandiBelum ada peringkat
- Tumor ParuDokumen32 halamanTumor ParuRisky Rahma Sari PutriBelum ada peringkat
- Laporan Pendahuluan Tumor ParuDokumen10 halamanLaporan Pendahuluan Tumor ParuElly Salim100% (1)
- Askep CA ParuDokumen22 halamanAskep CA ParuFitria WildaBelum ada peringkat
- Lung Cacer (Tumor Paru) Laporan PendahuluanDokumen7 halamanLung Cacer (Tumor Paru) Laporan PendahuluanSu'ud DeLoco'sBelum ada peringkat
- Laporan Pendahuluan CA ParuDokumen12 halamanLaporan Pendahuluan CA Paruiin damayantiBelum ada peringkat
- Tumor Paru.Dokumen22 halamanTumor Paru.Nurul Anak BapakBelum ada peringkat
- Laporan Pendahuluan Tumor ParuDokumen12 halamanLaporan Pendahuluan Tumor ParuLayla DhylaBelum ada peringkat
- Tugas KMB 1Dokumen20 halamanTugas KMB 1Nanna 17Belum ada peringkat
- LP CKBDokumen13 halamanLP CKBSada CtyBelum ada peringkat
- Pathway DermatitisDokumen1 halamanPathway DermatitisSada CtyBelum ada peringkat
- Halaman 45Dokumen2 halamanHalaman 45Sada CtyBelum ada peringkat
- Konsep Dasar DermatitisDokumen15 halamanKonsep Dasar DermatitisSada CtyBelum ada peringkat
- LP Ketuban Pecah Dini KPDDokumen14 halamanLP Ketuban Pecah Dini KPDSada Cty100% (1)
- Asuhan Keperawatan Pada Klien HemaptoeDokumen10 halamanAsuhan Keperawatan Pada Klien HemaptoeSada Cty100% (1)
- Halaman 45Dokumen2 halamanHalaman 45Sada CtyBelum ada peringkat
- Laporan Pendahuluan Fraktur VertebraDokumen15 halamanLaporan Pendahuluan Fraktur VertebraSada Cty67% (3)
- Konsep Dasar HerniaDokumen3 halamanKonsep Dasar HerniaSada CtyBelum ada peringkat
- Laporan Pendahuluan ANEMIA GravisDokumen7 halamanLaporan Pendahuluan ANEMIA GravisSada Cty67% (6)