Bab III Ilmu Kedokteran Dasar Fix
Diunggah oleh
Ramos SiregarHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bab III Ilmu Kedokteran Dasar Fix
Diunggah oleh
Ramos SiregarHak Cipta:
Format Tersedia
26
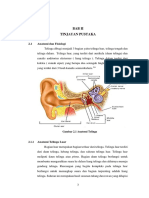
BAB III
ILMU KEDOKTERAN DASAR
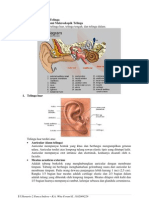
3.1 Anatomi Telinga Tengah
Telinga tengah terdiri dari suatu ruang yang terletak diantara membran
timpani dan kapsul telinga dalam, tulang-tulang dan otot yang terdapat di
dalamnya beserta penungjangnya, tuba eustachius dan sistem sel-sel udara
mastoid.
1
Gambar 3.1 Telinga Tengah
2
3.1.1. Membran Timpani
1,3
Membran timpani dibentuk dari dinding lateral kavum timpani dan
memisahkan liang telinga luar dari kavum timpani. Membran ini panjang vertikal
rata-rata 9-10 mm dan diameter anteroposterior kira -kira 8-9 mm, ketebalannya
rata-rata 0,1 mm.
27
Gambar 3.2 Membran Timpani
2
Letak membran timpani tidak tegak lurus terhadap lubang telinga akan tetapi
miring yang arahnya dari belakang luar ke muka dalam dan membuat sudut 45
0
dari dataran sagital dan horizontal. Membran timpani merupakan kerucut, dimana
bagian puncak dari kerucut menonjol ke arah kavum timpani, puncak ini
dinamakan umbo. Dari umbo ke muka bawah tampak refleks cahaya ( cone of
light).
Membran timpani mempunyai tiga lapisan yaitu :
1. Stratum cutaneum ( lapisan epitel) berasal dari lubang telinga.
2. Stratum mukosum (lapisan mukosa) berasal dari kavum timpani.
3. Stratum fibrosum ( lamina propria) yang letaknya antara stratum
cutaneum dan mukosum.
28
Lamina propria yang terdiri atas dua lapisan anyaman penyambung elastis
yaitu bagian dalam sirkuler dan luar radier. Secara Anatomis membrana timpani
dibagi dalam 2 bagian :
1. Pars tensa
Merupakan bagian terbesar dari membran timpani suatu permukaan yang
tegang dan bergetar sekeliling menebal dan melekat pada anulus fibrosus pada
sulkus timpanikus bagian tulang dari tulang temporal.
2. Pars flasida atau membran Shrapnell, letaknya di bagian atas muka dan lebih
tipis dari pars tensa dan pars flasida dibatasi oleh 2 lipatan yaitu :
a. Plika maleolaris anterior (lipatan muka).
b. Plika maleolaris posterior (lipatan belakang).
Membran timpani terletak dalam saluran yang dibentuk oleh tulang
dinamakan sulkus timpanikus. Akan tetapi bagian atas muka tidak terdapat sulkus
ini dan bagian ini disebut insisura timpanika (Rivini). Permukaan luar dari
membran timpani disarafi oleh cabang n. aurikulo temporalis dari nervus
mandibula dan nervus vagus. Permukaan dalam dipersarafi oleh n. timpani cabang
dari nervus glosofaringeal. Aliran darah membrana timpani berasal dari
permukaan luar dan dalam. Pembuluh-pembuluh epidermal berasal dari aurikula
yang dalam cabang dari arteri maksilaris interna. Permukaan mukosa telinga
tengah diperdarahi oleh timpani anterior cabang dari arteri maksilaris interna dan
oleh stilomastoid cabang dari arteri aurikula posterior.
29
3.1.2. Kavum Timpani
1,3
Kavum timpani terletak didalam pars petrosa dari tulang temporal, bentuknya
bikonkaf, atau seperti kotak korek api. Diameter anteroposterior atau vertikal 15
mm, sedangkan diameter transversal 2-6 mm. Kavum timpani mempunyai 6
dinding yaitu bagian atap, lantai, dinding lateral, dinding medial, dinding anterior,
dinding posterior.
a. Atap kavum timpani.
Dibentuk oleh lempengan tulang yang tipis disebut tegmen timpani. Tegmen
timpani memisahkan telinga tengah dari fossa kranial dan lobus temporalis dari
otak. Bagian ini juga dibentuk oleh pars petrosa tulang temporal dan sebagian lagi
oleh skuama dan garis sutura petroskuama. Dinding ini hanya dibatasi oleh tulang
yang tipis atau ada kalanya tidak ada tulang sama sekali (dehisensi).
Pada anak-anak, penulangan dari sutura petroskuamosa belum terbentuk pada
daerah tegmen timpani, sehingga memungkinkan terjadinya penyebaran infeksi
dari kavum timpani ke meningen dari fossa kranial media. Pada orang dewasa
bahkan vena-vena dari telinga tengah menembus sutura ini dan berakhir pada
sinus petroskuamosa dan sinus petrosal superior dimana hal ini dapat
menyebabkan penyebaran infeksi dari telinga tengah secara langsung ke sinus-
sinus venosus kranial.
b. Lantai kavum timpani
Dibentuk oleh tulang yang tipis memisahkan lantai kavum timpani dari
bulbus jugularis, atau tidak ada tulang sama sekali hingga infeksi dari kavum
timpani mudah merembet ke bulbus vena jugularis.
30
c. Dinding medial.
Dinding medial ini memisahkan kavum timpani dari telinga dalam, ini juga
merupakan dinding lateral dari telinga dalam. Dinding ini pada mesotimpanum
menonjol ke arah kavum timpani, yang disebut promontorium. Tonjolan ini oleh
karena di dalamnya terdapat koklea. Di dalam promontorium terdapat beberapa
saluran yang berisi saraf-saraf yang membentuk pleksus timpanikus.
Di belakang dan atas promontorium terdapat fenestra vestibuli atau foramen
ovale (oval windows), bentuknya seperti ginjal dan berhubungan pada kavum
timpani dengan vestibulum, dan ditutupi oleh telapak kaki stapes dan diperkuat
oleh ligamentum anularis. Foramen ovale berukuran 3,25 mm x 1,75 mm. Di atas
fenestra vestibuli, sebagai tempat jalannya nervus fasialis. Kanalis ini di dalam
kavum timpani tipis sekali atau tidak ada tulang sama sekali (dehisensi).
Fenestra koklea atau foramen rotundum ( round windows), ditutupi oleh suatu
membran yang tipis yaitu membran timpani sekunder, terletak di belakang bawah.
Foramen rotundum ini berukuran 1,5 mm x 1,3 mm pada bagian anterior dan
posterior 1,6 mm.
Kedua lekukan dari foramen ovale dan rotundum berhubungan satu sama lain
pada batas posterior mesotimpanum melalui suatu fossa yang dalam yaitu sinus
timpanikus. Suatu ruang secara klinis sangat penting ialah sinus posterior atau
resesus fasial yang didapat disebelah lateral kanalis fasial dan prosesus piramidal.
Dibatasi sebelah lateral oleh anulus timpanikus posterosuperior, sebelah
superior oleh prosesus brevis inkus yang melekat ke fossa inkudis. Lebar resesus
fasialis 4,01 mm dan tidak bertambah semenjak lahir. Resesus fasialis penting
31
karena sebagai pembatas antara kavum timpani dengan kavum mastoid sehingga
bila aditus as antrum tertutup karena suatu sebab maka resesus fasialis bisa dibuka
untuk menghubungkan kavum timpani dengan kavum mastoid.
d. Dinding posterior
Dinding posterior dekat ke atap, mempunyai satu saluran disebut aditus, yang
menghubungkan kavum timpani dengan atrum mastoid melalui epitimpanum. Di
bawah aditus terdapat lekukan kecil yang disebut fossa inkudis yang merupakan
suatu tempat prosesus brevis dari inkus dan melekat pada serat-serat ligamen.
Di bawah fossa inkudis dan di medial dari korda timpani adalah piramid,
tempat terdapatnya tendon muskulus stapedius, tendon yang berjalan keatas dan
masuk ke dalam stapes. Diantara piramid dan anulus timpanikus adalah resesus
fasialis.
Di belakang dinding posterior kavum timpani adalah fossa kranii posterior
dan sinus sigmoid. Di sebelah dalam dari piramid dan nervus fasialis merupakan
perluasan ke arah posterior dari mesotimpani adalah sinus timpani. Perluasan sel-
sel udara kearah dinding posterior dapat meluas bahwa apabila diukur dari ujung
piramid, sinus dapat meluas sepanjang 9 mm kearah tulang mastoid. Dinding
medial dari sinus timpani kemudian berlanjut ke bagian posterior dari dinding
medial kavum timpani dimana berhubungan dengan dua fenestra dan
promontorium.
e. Dinding anterior
Dinding anterior kavum timpani merupakan tempat bertemunya dinding
medial dan dinding lateral kavum timpani. Dinding anterior bawah adalah lebih
32
besar dari bagian atas dan terdiri dari lempeng tulang yang tipis menutupi arteri
karotis pada saat memasuki tulang tengkorak dan sebelum berbelok ke anterior.
Dinding ini ditembus oleh saraf timpani karotis superior dan inferior yang
membawa serabut-serabut saraf simpatis ke pleksus timpanikus dan oleh satu atau
lebih cabang timpani dari arteri karotis interna.
Dinding anterior ini terutama berperan sebagai muara tuba eustachius. Tuba
ini berhubungan dengan nasofaring dan mempunyai dua fungsi. Pertama
menyeimbangkan tekanan membran timpani pada sisi sebelah dalam, kedua
sebagai drainase sekresi dari telinga tengah, termasuk sel-sel udara mastoid. Di
atas tuba terdapat sebuah saluran yang berisi otot tensor timpani. Di bawah tuba,
dinding anterior biasanya tipis dimana ini merupakan dinding posterior dari
saluran karotis.
f. Dinding lateral
Dinding lateral kavum timpani adalah bagian tulang dan membran. Bagian
tulang berada di atas dan bawah membran timpani. Kavum timpani dibagi
menjadi 3 bagian yaitu :
1) Epitimpanum.
Berada di bagian atas membran timpani yang merupakan bagian superior
kavum timpani, disebut juga atik karena terletak di atas membran timpani.
Sebagian besar atik diisi oleh maleus inkus. Di bagian superior epitimpanum
dibatasi oleh suatu penonjolan tipis os posterior. Dinding medial atik dibentuk
oleh kapsul atik yang ditandai oleh penonjolan kanalis semisirkularis lateral. Pada
33
bagian anterior terdapat ampula kanalis superior, dan lebih anterior ada ganglion
genikulatum, yang merupakan tanda ujung anterior ruang atik.
Dinding anterior terpisah dari maleus oleh suatu ruang yang sempit, disini
dapat dijumpai muara sel-sel udara yang membuat pneumatisasi pangkal tulang
pipi (zygoma). Dinding lateral atik dibentuk oleh os skuama yang berlanjut kearah
lateral sebagai dinding liang telinga luar bagian tulang sebelah atas. Di posterior,
atik menyempit menjadi jalan masuk ke antrum mastoid, yaitu aditus ad antrum.
2) Mesotimpanum
Terletak kearah medial dari membran timpani. Di sebelah medial dibatasi
oleh kapsul otik, yang terletaknya lebih rendah dari pada nervus fasialis pars
timpani. Dinding anterior mesotimpani terdapat orifisium timpani tuba eustachius
pada bagian superior dan membentuk bagian tulang dinding saluran karotis
asendens pada bagian inferior. Dinding ini biasanya mengalami pneumatisasi
yang baik dan dapat dijumpai bagian-bagian tulang lemah.
3) Hipotimpanum atau resesus hipotimpanikus
Terletak dibawah membran timpani, berhubungan dengan bulbus jugulare.
Kavum timpani terdiri dari :
1. Tulang-tulang pendengaran ( maleus, inkus, stapes).
2. Dua otot.
3. Saraf korda timpani.
4. Saraf pleksus timpanikus.
Tulang-tulang pendengaran terdiri dari :
1. Malleus ( hammer / martil).
34
2. Inkus ( anvil/landasan)
3. Stapes ( stirrup / pelana)
3.1.3 Tulang-tulang pendengaran
1,3
Gambar 3.3 Tulang-tulang Pendengaran
2
a. Malleus
Malleus adalah tulang yang paling besar diantara semua tulang-tulang
pendengaran dan terletak paling lateral, leher, prosesus brevis (lateral), prosesus
anterior, lengan (manubrium). panjangnya kira-kira 7,5 sampai 9,0 mm.
Manubrium terdapat di dalam membran timpani, bertindak sebagai tempat
perlekatan serabut-serabut tunika propria. Ruang antara kepala dari maleus dan
membran Shrapnell dinamakan Ruang Prussak.
Maleus ditahan oleh ligamentum maleus anterior yang melekat ke tegmen
dan juga oleh ligamentum lateral yang terdapat diantara basis prosesus brevis dan
pinggir lekuk Rivinus.
35
b. Inkus
Inkus terdiri dari badan inkus (corpus) dan 2 kaki yaitu prosesus brevis dan
prosesus longus. Sudut antara prosesus brevis dan longus membentuk sudut lebih
kurang 100 derajat. Inkus berukuran 4,8 mm x 5,5 mm pada pinggir dari corpus,
prosesus longus panjangnya 4,3 mm-5,5 mm.
Inkus terletak pada epitimpanum, dimana prosesus brevis menuju antrum,
prosesus longus jalannya sejajar dengan manubrium dan menuju ke bawah. Ujung
prosesus longus membengkok ke medial merupakan suatu prosesus yaitu prosesus
lentikularis. Prosesus ini berhubungan dengan kepala dari stapes.
Maleus dan inkus bekerja sebagai satu unit, memberikan respon rotasi
terhadap gerakan membran timpani melalui suatu aksis yang merupakan suatu
garis antara ligamentum maleus anterior dan ligamentum inkus pada ujung
prosesus brevis.
Gerakan-gerakan tersebut tetap dipelihara berkesinambungan oleh
inkudomaleus. Gerakan rotasi tersebut diubah menjadi gerakan seperti piston pada
stapes melalui sendi inkudostapedius.
c. Stapes
Merupakan tulang pendengaran yang teringan, bentuknya seperti sanggurdi
beratnya hanya 2,5 mg, tingginya 4 - 4,5 mm. Stapes terdiri dari kepala, leher,
krura anterior dan posterior dan telapak kaki (foot plate), yang melekat pada
foramen ovale dengan perantara ligamentum anulare.
Tendon stapedius berinsersi pada suatu penonjolan kecil pada permukaan
posterior dari leher stapes. Kedua krura terdapat pada bagian leher bawah yang
36
lebar dan krura anterior lebih tipis dan kurang melengkung dari pada posterior.
Kedua berhubungan dengan foot plate yang biasanya mempunyai tepi superior
yang melengkung, hampir lurus pada tepi posterior dan melengkung di anterior
dan ujung posterior.
3.1.4 Otot-otot pada kavum timpani
1,3
Terdiri dari otot tensor timpani (m. tensor timpani) dan otot stapedius (m.
stapedius). Otot tensor timpani adalah otot kecil panjang yang berada 12 mm di
atas tuba eustachius. Otot ini melekat pada dinding semikanal tensor timpani.
Kanal ini terletak di atas lubang telinga bagian tulang dan terbuka ke arah liang
telinga sehingga disebut semikanal. Serabut-serabut otot bergabung dan menjadi
tendon pada ujung timpani semikanal yang ditandai oleh prosesus kohleoform.
Prosesus ini membuat tendon tersebut membelok ke arah lateral ke dalam telinga
tengah.
Tendon berinsersi pada bagian atas leher maleus. Muskulus tensor timpani
disarafi oleh cabang saraf kranial ke V. Kerja otot ini menyebabkan membran
timpani tertarik ke arah dalam sehingga menjadi lebih tegang dan meningkatkan
frekuensi resonansi sistem penghantar suara serta melemahkan suara dengan
frekuensi rendah.
Otot stapedius adalah otot yang relatif pendek. Bermula dari dalam kanalnya
di dalam eminensia piramid, serabut ototnya melekat ke perios kanal tersebut.
Serabut-serabutnya bergabung membentuk tendon stapedius yang berinsersi pada
apek posterior leher stapes. M. stapedius dipersarafi oleh salah satu cabang saraf
37
kranial ke VII. Saraf tersebut melewati m. stapedius tersebut pada perputarannya
yang kedua.
Kerja m.stapedius menarik stapes ke posterior mengelilingi suatu pasak pada
tepi posterior basis stapes. Keadaan ini stapes kaku, memperlemah transmisi suara
dan meningkatkan frekuensi resonansi tulang-tulang pendengaran.
3.1.5 Pleksus timpanikus
1,3
Pleksus ini berasal dari n. timpani cabang dari nervus glosofaringeus dan
dengan nervus karotikotimpani yang berasal dari pleksus simpatetik di sekitar
arteri karotis interna. Saraf dari pleksus ini dan kemudian berlanjut pada :
1. Cabang-cabang pada membrana mukosa yang melapisi kavum timpani, tuba
eustachius, antrum mastiod dan sel-sel mastoid.
2. Sebuah cabang yang berhubungan dengan nervus petrosus superfisial mayor.
3. Pada nervus petrosus superfisial minor, yang mengandung serabut serabut
parasimpatis dari N. IX.
Secara sempurna saraf berjalan melalui tulang temporal, di lateral sampai
nervus petrosus superfisial mayor, di atas dasar fosa kranial media, di luar
durameter. Kemudian berjalan melalui foramen ovale dengan nervus mandibula
dan arteri meningeal assesori sampai ganglion otik. Kadang-kadang saraf ini tidak
berjalan pada foramen ovale tetapi melalui foramen yang kecil sampai foramen
spinosum.
Serabut post ganglion dari ganglion otik menyuplai serabut-serabut
sekremotor pada kelenjar parotis melalui nervus aurikulotemporalis.
38
3.1.6 Saraf fasial
1,3
Meninggalkan fosa kranii posterior dan memasuki tulang temporal melalui
meatus akustikus internus bersamaan dengan N. VIII. Saraf fasial terutama terdiri
dari dua komponen yang berbeda, yaitu :
1. Saraf motorik untuk otot-otot yang berasal dari lengkung brankial kedua
(faringeal) yaitu otot ekspresi wajah, stilohioid, posterior belly m. digastrik dan m.
stapedius.
2. Saraf intermedius yang terdiri dari saraf sensori dan sekretomotor
parasimpatetis preganglionik yang menuju ke semua glandula wajah kecuali
parotis.
Saraf kranial VII mencapai dinding medial kavum timpani melalui auditori
meatus di atas vestibula labirin tulang. Kemudian membelok ke arah posterior
dalam tulang di atas feromen ovale terus ke dinding posterior kavum timpani.
Belokan kedua terjadi dinding posterior mengarah ke tulang petrosa melewati
kanal fasial keluar dari dasar tengkorak melewati foramen stilomastoidea. Saraf
petrosa superfisial yang besar bercabang dari saraf kranial VII pada ganglion
genikulatum, masuk ke dinding anterior kavum timpani, terus ke fossa kranial
tengah. Bagian lain dari saraf kranial VII membentuk percabangan motor ke otot
stapedius dan korda timpani. Korda timpani keluar ke fossa intra temporal melalui
handle malleus, bergerak secara vertikal ke inkus dan terus ke fisura
petrotimpanik. Korda timpani mengandung jaringan perasa dari 2/3 anterior lidah
dan jaringan sekretorimotor dari ganglion submandibula. Sel jaringan perasanya
terdapat di ganglion genikulatum.
39
3.1.7 Perdarahan Kavum Timpani
1,3
Pembuluh-pembuluh darah yang memberikan vaskularis asi kavum timpani
adalah arteri-arteri kecil yang melewati tulang yang tebal. Sebagian besar
pembuluh darah yang menuju kavum timpani berasal dari cabang arteri karotis
eksterna. Pada daerah anterior mendapat vaskularisasi dari a. timpanika anterior,
yang merupakan cabang dari a. maksilaris interna yang masuk ke telinga tengah
melalui fisura petrotimpanika.
Pada daerah posterior mendapat vaskularisasi dari a. timpanika psoterior,
yang merupakan cabang dari a. mastoidea yaitu a. stilomastoidea. Pada daerah
superior mendapat perdarahan dari cabang a. meningea media juga a. petrosa
superior, a. timpanika superior dan ramus inkudomalei.
Pembuluh vena kavum timpani berjalan bersama-sama dengan pembuluh
arteri menuju pleksus venosus pterigoid atau sinus petrosus superior. Pembuluh
getah bening kavum timpani masuk ke dalam pembuluh getah bening retrofaring
atau ke nodulus limfatikus parotis.
3.1.8 Tuba Eustachius
1,3
Tuba eustachius disebut juga tuba auditori atau tuba faringotimpani.
Bentuknya seperti huruf S. Tuba ini merupakan saluran yang menghubungkan
kavum timpani dengan nasofaring. Pada orang dewasa panjang tuba sekitar 36
mm berjalan ke bawah, depan dan medial dari telinga tengah dan pada anak di
bawah 9 bulan adalah 17,5 mm.
Tuba terdiri dari 2 bagian yaitu :
1. Bagian tulang terdapat pada bagian belakang dan pendek (1/3 bagian).
40
2. Bagian tulang rawan terdapat pada bagian depan dan panjang (2/3 bagian).
Gambar 3.4 Tuba Eustachius
2
Bagian tulang sebelah lateral berasal dari dinding depan kavum timpani, dan
bagian tulang rawan medial masuk ke nasofaring. Bagian tulang rawan ini
berjalan ke arah posterior, superior dan medial sepanjang 2/3 bagian keseluruhan
panjang tuba (4 cm), kemudian bersatu dengan bagian tulang atau timpani.
Tempat pertemuan itu merupakan bagian yang sempit yang disebut ismus.
Bagian tulang tetap terbuka, sedangkan bagian tulang rawan selalu tertutup dan
berakhir pada dinding lateral nasofaring. Pada orang dewasa muara tuba pada
bagian timpani terletak kira-kira 2-2,5 cm, lebih tinggi dibanding dengan
ujungnya nasofaring. Pada anak-anak, tuba pendek, lebar dan letaknya mendatar
maka infeksi mudah menjalar dari nasofaring ke telinga tengah. Tuba dilapisi oleh
mukosa saluran nafas yang berisi sel-sel goblet dan kelenjar mukus dan memiliki
lapisan epitel bersilia di dasarnya. Epitel tuba terdiri dari epitel silinder berlapis
dengan sel selinder. Di sini terdapat silia dengan pergerakannya ke arah faring.
Sekitar ostium tuba terdapat jaringan limfosit yang dinamakan tonsil tuba. Otot
41
yang berhubungan dengan tuba eustachius yaitu m. tensor veli palatini, m.
elevator veli palatini, m. tensor timpani, dan m. salpingofaringeus.
Fungsi tuba eustachius sebagai ventilasi telinga yaitu mempertahankan
keseimbangan tekanan udara di dalam kavum timpani dengan tekanan udara luar,
drainase sekret dari kavum timpani ke nasofaring dan menghalangi masuknya
sekret dari nasofaring ke kavum timpani.
3.1.9 Prosesus Mastoideus
1,3
Rongga mastoid berbentuk seperti bersisi tiga dengan puncak mengarah ke
kaudal. Atap mastoid adalah fosa kranii media. Dinding medial adalah dinding
lateral fosa kranii posterior. Sinus sigmoid terletak di bawah duramater pada
daerah ini. Pada dinding anterior mastoid terdapat aditus ad antrum.
Aditus antrum mastoid adalah suatu pintu yang besar iregular berasal dari
epitimpanum posterior menuju rongga antrum yang berisi udara, sering disebut
sebagai aditus ad antrum. Dinding medial merupakan penonjolan dari kanalis
semisirkularis lateral. Di bawah dan sedikit ke medial dari promontorium terdapat
kanalis bagian tulang dari n. fasialis.
Antrum mastoid adalah sinus yang berisi udara di dalam pars petrosa tulang
temporal. Berhubungan dengan telinga tengah melalui aditus dan mempunyai sel-
sel udara mastoid yang berasal dari dinding-dindingnya. Antrum sudah
berkembang baik pada saat lahir dan pada dewasa mempunyai volume 1 ml,
panjang dari depan ke belakang sekitar 14 mm, dari atas ke bawah 9 mm dan dari
sisi lateral ke medial 7 mm.
42
3.2 Fungsi Telinga Tengah
Telinga tengah sangat penting karena berfungsi sebagai penghantar
gelombang suara dari telinga luar ke telinga dalam. Suara yang ditangkap dan
dikumpulkan oleh pinna (daun telinga) diarahkan ke liang telinga, kemudian
diteruskan ke membran timpani. Gelombang suara ini membentuk suatu tekanan
yang kemudian menggetarkan membran timpani. Getaran ini akan menggerakkan
tulang-tulang pendengaran (maleus, inkus, stapes). Pergerakan tulang-tulang
pendengaran ini selanjutnya akan menggetarkan foramen ovale sehingga
mengakibatkan bergetarnya cairan yang berada di telinga dalam. Dari peristiwa ini
dapat disimpulkan bahwa telinga tengah berfungsi merubah getaran suara di udara
yang ditangkap oleh membran timpani, menjadi getaran mekanis pada tulang-
tulang pendengaran dan selanjutnya melalui foramen ovale merubah getaran
cairan di dalam labirin.
3.3 Fisiologi Pendengaran
1,3
Getaran suara ditangkap oleh daun telinga yang dialirkan ke lubang telinga
dan mengenai membran timpani, sehingga membran timpani bergetar. Getaran ini
diteruskan ke tulang-tulang pendengaran yang berhubungan satu sama lain.
Selanjutnya stapes menggerakkan tingkap lonjong (foramen ovale) yang juga
menggerakkan perilimf dalam skala vestibuli. Getaran diteruskan melalui
membran Reissener yang mendorong endolimf dan membran basal ke arah
bawah, perilimf dalam skala timpani akan bergerak sehingga tingkap (foramen
rotundum) terdorong ke arah luar.
43
Skala media yang menjadi cembung mendesak endolimf dan mendorong
membran basal, sehingga menjadi cembung ke bawah dan menggerakkan perilimf
pada skala timpani. Pada waktu istirahat ujung sel rambut berkelok-kelok, dan
dengan berubahnya membran basal ujung sel rambut menjadi lurus. Rangsangan
fisik tadi diubah oleh adanya perbedaan ion kalium dan natrium menjadi aliran
listrik yang diteruskan ke cabang-cabang n.VII, yang kemudian meneruskan
rangsangan itu ke pusat sensorik pendengaran di otak (area 39-40) melalui saraf
pusat yang ada di lobus temporalis.
3.4 Etiologi
Pseudomonas aeruginosa termasuk dalam famili Pseudomonadaceae.
Pseudomonas biasanya hidup di tanah dan air. Pseudomonas aeruginosa adalah
patogen oportunistik, yaitu memanfaatkan kerusakan pada mekanisme
pertahanan inang untuk memulai suatu infeksi. Bakteri ini dapat menyebabkan
infeksi saluran kemih, infeksi saluran pernafasan, dermatitis, infeksi jaringan
lunak, infeksi tulang dan sendi.
Pseudomonas aeruginosa adalah bakteri gram negatif berbentuk batang
lurus atau lengkung, berukuran sekitar 0,6 x 2 nm. Dapat ditemukan soliter,
berpasangan dan kadang membentuk rantai pendek, tidak mempunyai spora,
tidak mempunyai selubung (sheath), serta mempunyai flagel monotorika (flagel
tunggal pada kutub) sehingga selalu bergerak.
Infeksi yang telah terbentuk sulit untuk diobati karena Pseudomonas
aeruginosa sering resisten terhadap banyak antimikroba. Angka keberhasilan
44
suatu pengobatan cukup rendah dan bakteri cepat membentuk resistensi bila
digunakan hanya satu jenis antimikroba, maka pengobatan sebaiknya secara
kombinasi. Sinergi ditunjukkan antara penisilin anti pseudomonas dan
aminoglikosida. Tes kepekaan terhadap antimikroba dilakukan dalam memilih
regimen yang efektif. Pseudomonas aeruginosa umumnya peka terhadap
penisilin anti-pseudomonas, sefalosporin generasi ketiga, aminoglikosida,
ciprofloksasin.
3.5 Stadium Otitis Media Akut
Perjalanan otitis media pada umumnya melalui stadium sebagai berikut
a. Stadium Peradangan
Stadium awal otitis media akut ditandai oleh hiperemis dan edema
mukoperiosteum telinga tengah dan mastoid. Pada membran timpani tampak
gerakan pembuluh darah sepanjang lengan maleus dan anulus. Kemudian terjadi
eksudasi cairan serofibrinosa ke dalam telinga tengah. Jumlah cairan bertambah
sampai mengisi kavum dan mendesak membran timpani.
Pada mulanya timbulnya rasa penuh di telinga kemudian meningkat
menjadi rasa nyeri di dalam telinga. Hal ini disertai dengan gejala toksis dan
demam. Mula-mula gangguan pendengaran hanya ringan, tetapi dengan
bertambahnya cairan yang terkumpul di telinga tengah, maka ketulian semakin
berat.
Pada pemeriksaan tampak membran timpani suram atau kebiruan dengan
45
gerakan pembuluh darah sepanjang lengan maleus dan anulus. Bila penyakit
berlanjut, membran menebal dan merah. Pars tensa menggembung dan bagian-
bagiannya tak jelas. Hal ini menunjukkan bahwa membran timpani terancam
perforasi.
b. Stadium Supurasi
Bila penyakit berlanjut dan tidak dilakukan miringotomi, maka membran
timpani akan pecah sendiri, biasanya di kuadran anteroinferior, tetapi ada kalanya
di setengah bagian posterior membran timpani. Cairan yang keluar pada mulanya
serosanguinosa, kemudian segera menjadi mukopurulen. Mukosa jelas menebal
dan berwarna merah dengan corakan banyak neokapiler. Proses ini terjadi pada
seluruh telinga dan mastoid, sehingga menyumbat sel-sel mastoid yang kecil-
kecil. Mukosa yang menebal dapat menutup aditus ad antrum, sehingga drainase
mastoid terganggu.
Setelah telinga mengeluarkan cairan, keluhan nyeri akan hilang, karena
penekanan pada membran timpani hilang. Gejala toksemia dan demam mulai
berkurang. Kini perubahan mukosa menyebabkan pendengaran jelas berkurang.
Bila mukopus tertahan di mastoid, akan terasa nyeri serta nyeri tekan di bagian
belakang telinga dan merupakan pertanda terhadap kesulitan lebih lanjut.
Pada pemeriksaan tampak sekret mukopurulen yang sering berpulsasi, keluar
melalui perforasi pada pars tensa membran timpani. Bila dapat terlihat, tampak
mukosa menebal, berwarna merah dan lembut. Pada perforasi yang kecil mungkin
tampak mukosa yang edema menonjol keluar melalui lubang perforasi dan sekret
keluar dari tengahnya, hal ini disebut perforasi puting susu.
46
Gambar radiologik otitis media supuratif akut stadium 1 dan 2 menunjukkan
sistem sel mastoid berselubung karena terkumpulnya sekret dan edema mukosa.
Tidak terdapat perubahan yang destruktif.
c. Stadium Komplikasi
Komplikasi utama mastoiditis dengan perluasan sekunder ke sinus venosus,
meningen atau labirin timbul karena drainase yang tidak adekuat melewati aditus
ad antrum akibat mukosa atik yang menebal. Akibatnya mastoid terisi oleh
mukosa granuler yang edema serta sekret mukopus yang mempunyai tekanan.
Kemudian proses ini akan menyebabkan absorpsi dinding tulang mastoid yang
tipis, meluas sepanjang alur vena ke perifer dan merusak periosteum mastoid.
Proses pada stadium awal bersifat reversibel, sedang yang lanjut memerlukan
tindakan pembedahan untuk memperbaiki drainase sebelum terjadi perluasan ke
sinus lateral atau meningen.
Dengan keluarnya cairan dari telinga, keluhan nyeri menghilang untuk
sementara waktu, kemudian gejala ringan timbul kembali. Terjadi demam
subfebril dan toksisitas yang disertai oleh rasa nyeri pada daerah mastoid. Hal ini
dapat terjadi walaupun sekret yang keluar dari telinga tengah sudah berkurang,
sehingga menurut istilah orang awam sekretnya mengalir ke dalam yang
merupakan tanda bahaya.
Bila tidak diobati atau oleh infeksi yang virulen, penyakit dapat berlanjut
keluar daerah mastoid, meluas ke sinus lateralis, labirin, meningen atau otak.
Terdapat nyeri tekan dan penebalan periosteum korteks mastoid, kemudian
berlanjut menjadi massa yang berfluktuasi bila terjadi abses subperiosteum.
47
Pada pemeriksaan otoskopi tampak dinding posterosuperior liang telinga
menggantung (sagging). Gambaran membran timpani tidak jelas dengan
sebelumnya. Gambaran radiologis saat ini menunjukkan sel-sel mastoid yang
berselubung dan terlihat penipisan (rarefaction) serta batas-batas sel mastoid
menghilang.
d. Stadium Resolusi
Pada stadium ini infeksi mereda dan terjadi penyembuhan telinga. Sekret
telinga segera kering. Penebalan mukosa dan edema akan berkurang perlahan-
lahan, namun bila sudah kembali normal, maka pendengaranpun lambat laun akan
kembali normal.
Perforasi membran timpani yang kecil dapat cepat menyembuh, biasanya
tanpa terbentuk jaringan parut, tetapi kadang-kadang terbentuk parut atrofi kecil.
Ini merupakan titik lemah pada membran timpani, dan sewaktu-waktu dapat bocor
kembali bila infeksi terjadi lagi serta lebih cepat mengeluarkan sekret telinga,
tetapi hanya disertai dengan otalgia ringan.
Penimbunan sedikit cairan steril dapat tetap ada untuk beberapa tahun dalam
daerah coalescent di rongga mastoid tanpa menimbulkan gejala. Hal ini kadang-
kadang dapat terlihat secara radiologik sebagai area radiolusen yang terisolasi.
Anda mungkin juga menyukai
- ANATOMI TELINGADokumen28 halamanANATOMI TELINGAkepikbaruBelum ada peringkat
- OMSK TelingaDokumen24 halamanOMSK Telingayua2nanaBelum ada peringkat
- Otitis Media KronikDokumen27 halamanOtitis Media KronikDian Kasihsa SondiBelum ada peringkat
- Otitis Media Supuratif KronikDokumen31 halamanOtitis Media Supuratif KronikYunike WirahmaningrumBelum ada peringkat
- Otitis Media KronikDokumen22 halamanOtitis Media KronikFebrianti BarungBelum ada peringkat
- ANATOMI TELINGADokumen63 halamanANATOMI TELINGAHercule HolmesBelum ada peringkat
- Askep Klien Dengan Otitis Media Akut Serosa KronikDokumen37 halamanAskep Klien Dengan Otitis Media Akut Serosa KronikAdye Mayantrye PutraBelum ada peringkat
- OMSKDokumen27 halamanOMSKDwiMeiviyantiBelum ada peringkat
- Anatomi Dan Fisiologi TelingaDokumen15 halamanAnatomi Dan Fisiologi TelingaTeti AndriBelum ada peringkat
- Tugas Mandiri Skenario 2 Otitis Media AkutDokumen19 halamanTugas Mandiri Skenario 2 Otitis Media AkutOlivia Oktaviani Prastiwi PutriBelum ada peringkat
- Bab IiDokumen11 halamanBab IiirmaBelum ada peringkat
- Ome Ec Hipertrofi AdenoidDokumen34 halamanOme Ec Hipertrofi AdenoidauliyasaumaBelum ada peringkat
- Makalah Otomikosis ReworkedDokumen24 halamanMakalah Otomikosis ReworkedAlhoi lesley davidsonBelum ada peringkat
- REFERAT THT TimpanoplastiDokumen31 halamanREFERAT THT Timpanoplastiandien_sp100% (1)
- Referat Omsk.Dokumen27 halamanReferat Omsk.dhikamaharBelum ada peringkat
- Perforasi Membran TimpaniDokumen19 halamanPerforasi Membran Timpaniniki67% (3)
- Mastoidektomi NilaDokumen40 halamanMastoidektomi NilaNila Santia DewiBelum ada peringkat
- Anatomi TelingaDokumen8 halamanAnatomi TelingaCrashana SiregarBelum ada peringkat
- Anatomi Telinga TengahDokumen5 halamanAnatomi Telinga TengahMuchaa MuzdalifahBelum ada peringkat
- ANATOMI TELINGA DAN OTITIS MEDIADokumen18 halamanANATOMI TELINGA DAN OTITIS MEDIAEdsel QasswaraBelum ada peringkat
- Otitis Media Supuratif AkutDokumen20 halamanOtitis Media Supuratif AkutWilliam LimadhyBelum ada peringkat
- KolesteatomDokumen18 halamanKolesteatomAquilando David Mario SimatupangBelum ada peringkat
- Referat THTDokumen22 halamanReferat THTvinnie ladacingBelum ada peringkat
- Pretest MeDokumen48 halamanPretest MeJulita MelisaBelum ada peringkat
- Anatomi Dan Fisiologi PngdengaranDokumen10 halamanAnatomi Dan Fisiologi PngdengaranDhimas Narra JunioBelum ada peringkat
- Anatomi Membran TimpaniDokumen7 halamanAnatomi Membran TimpaniRisna Annisa0% (1)
- Anatomi Fisiologi Membran TimpaniDokumen28 halamanAnatomi Fisiologi Membran TimpaniResti Ayu NuraziizahBelum ada peringkat
- Anatomi Dan Fisiologi Telinga TengahDokumen15 halamanAnatomi Dan Fisiologi Telinga Tengahnheeny100% (1)
- Referat Otitis Media Supuratif AkutDokumen21 halamanReferat Otitis Media Supuratif AkutSauZen SalaZar100% (1)
- Bab IiDokumen61 halamanBab IiKdx NanthryBelum ada peringkat
- Tuli Karena BisingDokumen28 halamanTuli Karena BisingMuhammad BadarBelum ada peringkat
- Presbikusis Tugas THTDokumen19 halamanPresbikusis Tugas THTarsghhtomiBelum ada peringkat
- PBL TelingaDokumen27 halamanPBL TelingaCahya Dwi LestariBelum ada peringkat
- Anatomi TelingaDokumen103 halamanAnatomi TelingaVeronika MutuBelum ada peringkat
- Referat THT OMSADokumen29 halamanReferat THT OMSAdapi253Belum ada peringkat
- 111111Dokumen1 halaman111111Retri AdindaBelum ada peringkat
- Referat Otitis Media Supuratif AkutDokumen21 halamanReferat Otitis Media Supuratif AkutFarinLimandaMuliaBelum ada peringkat
- Abses CitelliDokumen14 halamanAbses CitelliDafrosa Elleonora NamangBelum ada peringkat
- Makalah PBL Blok 6Dokumen25 halamanMakalah PBL Blok 6AflianmengkoBelum ada peringkat
- TUBOTIMPANIDokumen19 halamanTUBOTIMPANIMatra Adi PrawiraBelum ada peringkat
- Otitis Media SerosaDokumen24 halamanOtitis Media SerosaDaniel Matius100% (1)
- Otitis LP - MergedDokumen56 halamanOtitis LP - MergedsryBelum ada peringkat
- BAB II OtotoksikDokumen64 halamanBAB II Ototoksiknadiya janataBelum ada peringkat
- Oma OklusiDokumen21 halamanOma OklusinuriajunitBelum ada peringkat
- TelingaDokumen5 halamanTelingaRaisa Mentari MoeisBelum ada peringkat
- OMSKDokumen29 halamanOMSKBaiq alfiraBelum ada peringkat
- Referat THTDokumen8 halamanReferat THTBrenda JaparBelum ada peringkat
- Diskusi MiringotomiDokumen14 halamanDiskusi MiringotomiPutri Kuntum UnzilaBelum ada peringkat
- Organisasi Kesehatan ADDokumen40 halamanOrganisasi Kesehatan ADyulia90% (10)
- JUDULDokumen38 halamanJUDULAris WintoloBelum ada peringkat
- JUDULDokumen46 halamanJUDULRamos SiregarBelum ada peringkat
- Latihan Soal Kimia SMK Kelas XDokumen24 halamanLatihan Soal Kimia SMK Kelas XAmelie Yuliana13Belum ada peringkat
- Cover, Daftar Isi FixDokumen9 halamanCover, Daftar Isi FixRamos SiregarBelum ada peringkat
- Dukungan Kesehatan Dalam Rangka Hut Kodam ViDokumen5 halamanDukungan Kesehatan Dalam Rangka Hut Kodam ViRamos SiregarBelum ada peringkat
- SOP Forensik KlinikDokumen2 halamanSOP Forensik KlinikMuhamad Lucky N. Prameswara100% (1)
- Materi P4GNDokumen38 halamanMateri P4GNRamos SiregarBelum ada peringkat
- Bab Iii KesimpulanDokumen3 halamanBab Iii KesimpulanRamos SiregarBelum ada peringkat
- BAB 1 Mini Project SkabiesDokumen4 halamanBAB 1 Mini Project SkabiesRamos SiregarBelum ada peringkat
- Dukungan Kesehatan Dalam Rangka Hut Kodam ViDokumen5 halamanDukungan Kesehatan Dalam Rangka Hut Kodam ViRamos SiregarBelum ada peringkat
- Farmasi Klinik dan Pelayanan FarmasiDokumen56 halamanFarmasi Klinik dan Pelayanan FarmasiRamos Siregar100% (1)
- Semi SolidaDokumen29 halamanSemi SolidaRamos SiregarBelum ada peringkat
- Isolasi MangiferinDokumen18 halamanIsolasi MangiferinRamos SiregarBelum ada peringkat
- Prposal SumdokDokumen2 halamanPrposal SumdokRamos SiregarBelum ada peringkat
- AppendixDokumen19 halamanAppendixRamos SiregarBelum ada peringkat
- Prposal SumdokDokumen2 halamanPrposal SumdokRamos SiregarBelum ada peringkat
- PDF Abstrak Id Abstrak-20367496Dokumen1 halamanPDF Abstrak Id Abstrak-20367496Ramos SiregarBelum ada peringkat
- Laporan Kegiatan Home VisiteDokumen2 halamanLaporan Kegiatan Home VisiteRamos SiregarBelum ada peringkat
- Data Mini Proyek SkabiesDokumen9 halamanData Mini Proyek SkabiesRamos SiregarBelum ada peringkat
- Daftar Pustaka SkabiesDokumen3 halamanDaftar Pustaka SkabiesRamos SiregarBelum ada peringkat
- Kuisioner Mini Project Skabies ADokumen3 halamanKuisioner Mini Project Skabies ARamos SiregarBelum ada peringkat
- Mini Project SLIDEDokumen20 halamanMini Project SLIDERamos SiregarBelum ada peringkat
- SP3 Feb 2014Dokumen34 halamanSP3 Feb 2014Ramos SiregarBelum ada peringkat
- Kasus TB Paru Baru 2014 SukarameDokumen4 halamanKasus TB Paru Baru 2014 SukarameRamos SiregarBelum ada peringkat
- 980Dokumen14 halaman980Khoirun Mukhsinin PutraBelum ada peringkat
- Sp3 April 2014Dokumen33 halamanSp3 April 2014Ramos SiregarBelum ada peringkat
- AppendixDokumen19 halamanAppendixRamos SiregarBelum ada peringkat
- 980Dokumen14 halaman980Khoirun Mukhsinin PutraBelum ada peringkat
- ReferenceDokumen3 halamanReferenceRamos SiregarBelum ada peringkat