Gbs Fix
Diunggah oleh
Krisna HerdiyantoDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Gbs Fix
Diunggah oleh
Krisna HerdiyantoHak Cipta:
Format Tersedia
SOCA (Student Oral Case Analysis)
Guillain Barre Syndrome
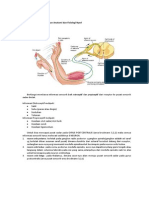
1. ANATOMI SISTEM SARAF PERIFER Sistem saraf perifer tediri atas: 1. Nervi spinalis 2. Nervi cranialis 3. Susunan saraf otonom
1. Nervi Spinalis
Dari sulcus Postero Lateralis & Antero Lateralis muncul akar rambut saraf yang akan berkumpul ke lateral sebagai Radix Spinalis Nn. Spinalis N. Spinalis keluar melalui Foramina Intervertebrace Jumlah : 31 pasang Semua akar rambut berjalan dalam Sputum Sub arachnoid. Tujuh saraf Cervical I mendapat nama menurut Vert. yang langsung diatas tempat keluarnya melalui Foramina intervert. misalnya C III berjalan diantara For. Int II III Saraf Spinal lain diberi nama menurut Vertebra yang terdapat dibawah tempat keluarnya
Tiap N.Spinalis mempunyai :
Radix Dorsalis terdiri atas serabut sensorik menuju Reseptor. Radix Dorsalis somatik & visceral mengandung Gl.Spinalis. R.Ventralis serabut Eferen. Badan sel terletak dalam Subs Grisea, terdiri atas serabut motorik somatik & visceral
Jadi nervi spinalis berfungsi untuk sifat sensoris (rasa suhu + nyeri + rasa ruang) dan sifat sensoris untuk gerakan. Distal dari tempat munculnya saraf spinal di columna vertebra saraf ini akan bercabang : R. Dorsalis Otot Intrinsik punggung R. Ventralis Saraf Perifer & Plexus R.CommunicansTruncus symphaticus R. Meninges Meningen & A & V Pl.Cervicalis (R.ant. C1C4) mensyarafi leher & bagian belakang kepala. Bersifat sensoris. Pl.Brachialis (C5 Th-1) anggota badan atas Pl.lumbosacralis: - Pl. Lumbalis (Th12 L4)
Ramus ventralis N.spinalis membentuk plexus distal dari tempat munculnya:
Pl.Sacralis (L4 S4)
Mempersarafi extremitas Inferior dan perineum. Di Thoracal tetap teratur segmental sebagai Nervi intercostales bercabang 2 : Sistem Saraf Perifer Membri Superior 1. Plexus cervicalis rami lateralis sensoris rami ventralis sensoris + motoris
Cabang Plexus Cervicalis: Cabang Profundus = ramus dorsalis menuju ke otot leher sifat motoris 1. M. sternocleimomastoideus : C:2-3 2. M. trapezius } 3. M. levator scapulae } C:3-4 4. Mm. scaleni } 5. Mm. prevertebrale (Mm. Rectus & Splenius capitis) C:1-4 6. Mm. infrahyoidei (ansa cervicalis)C1-3 + Diaphragma ( nervus phrenicus) C3-5 + Rami communicans dengan saraf otak N. X, XI, & XII + Truncus sympathecicus
2. Plexus Brachialis
Plexus brachialis mempersarafi lengan: Anyaman rami ventralis nervi spinalis C5-Th1 Sifat multi segmental campur sensoris + motoris mempersarafi lengan
Sistem Saraf Perifer Membri Inferior 1. Plexus lumbalis (cabang ventral T12 L1-L4)
Rami ventrales plexus lumbalis : - N. Femoralis - N. Lumbo-inguinalis - N. Cutaneous femoralis lateralis - N. Obturatorius dan N. Obturatorius lateralis Memberikan 2 cabang utama : N. Femoralis: ke M .quadriceps femoris dan M. Sartorius Mempersarafi otot dan kulit tungkai atas. Kulit sisi ventral tungkai atas berkahir dengan N. Saphenus mepersarafi regio infra-patellae dan medial kulit tungkai bawah. N. Obturatorius Ramus anterior : M. Adductor longus, M. Adductor brevis, M. Gracilis, M. Pectineus, dan sisi medial tungkai atas dan bawah serta sendi lutut. Ramus posterior : M. Obturator internus, M. Adductor magnus, M.Adductor brevis.
2. Plexus sacralis ( L4-S4)
Cabang terbesar : N. ischiadicus bercabang menjadi N. peroneus communis dan N. tibialis untuk otot sisi dorsal tungkai atas dan bawah + sensibilitas kulit.
3. Persarafan Tungkai Berasal dari Plexus lumbalis Dari rami posteriores N. lumbales & sacrales: - Nervi clunium superiors - Nervi clunium media Dari rami ventrales plexus lumbalis: - N. femoralis - N. lumbo-inguinalis - N. cutaneus femoris lateralis - N. obturatorius & N. obturatorius accesorius Berasal dari Plexus sacralis: - N. gluteus superior - N. Gluteus inferior - N. cutaneus femoris posterior - N. Ischiadicus: N. tibialis, N. peroneus communis (bercabang menjadi N. peroneus superficialis dan N. peroneus profundus).
4. N. Femoralis Mempersarafi otot & kulit tungkai atas: M. quadriceps femoris & M. Sartorius Kulit sisi ventral tungkai atas. Berakhir sebagai N. saphenus mempersarafi Regio infrapatellae dan kulit tungkai bawah sisi medial. 5. N. Lumboinguinal Mempersarafi kulit region subinguinal. 6. N. Cutaneus femoris lateralis mempersarafi kulit tungkai atas sisi lateral 7. N. Obturatorius (L3-L4) Ramus anterior: M. adductor longus, M. adductor brevis, M. gracilis, M. pectineus, dan cabang kulit: sisi medial tungkai atas dan bawah dan sendi lutut. Ramus posterior: M. obturator internus, M. adductor magnus, M. adductor brevis. 8. N. Gluteus Superior mempersarafi: M. Gluteus medius, M. gluteus minimus, dan M. tensor fasciae latae. 9. mempersarafi: M. Gluteus maximus, Rami perinealis cabang kulit perineum dan scrotum, dan Rami femoralis & suralis kulit tungkai atas betis dan tumit. 10. N. Ischiadicus (L4-L5 S1-2-3) Di Tungkai atas ada komponen: N. Tibialis M. Semitendinosus, M. Semimembranosus, M. biceps femoris caput longum N. Peroneus communis M. biceps femoris caput breve 11. N. Peroneus communis Pada tepi medial M. biceps femoris lalu melingkari capitulum fibulae becabang: N. peroneus superficialis ke M. peroneus longus & brevis - Mempersarafi m. peroneus longus dan brevis. - Mempersarafi kulit tungkai bawah sisi anterolateralis - cabang akhir: N. cutaneus dorsalis pedis medialis dan intermedius inervasi kulit dorsum pedis + jari kaki. N. peroneus profundus ke otot-otot ventral tungkai bawah: - M. tibialis anterior - M. extensor digitorum longus - M. extensor hallucis longus Mempersarafi kulit pangkal jari antara jari I & II.
12. Inervasi Kulit Dorsum Pedis - N. cutaneus dorsalis pedis medialis & intermedius dari N. peroneus superficialis. - N. cutaneus dorsalis pedis lateralis dari N. suralis. - N. saphenus dari kulit kaki sisi medial. 13. N. Tibialis Mempersarafi otot-otot dorsal tungkai bawah: - M. tibialis posterior - M. flexor digitorum longus - M. flexor hallucis longus Di plantar pedis berakhir sebagai: - N. plantaris medialis kulit 3 jari sisi medial - N. plantaris lateralis kulit 1 jari sisi lateral
2. Nervi Cranialis Semua Nn.cranialis mempunyai hubungan yang erat dengan batang otak, kecuali N.olfactorius dan N.opticus. Di dalam batang otak terdapt pola susunan Topografi Nc.cranialis. Nc. yang mempunyai kwalitas yang sama membentuk kolom-kolom cranio-caudal di dalam batang otak. Susunan nervi cranialis:
3. Susunan Saraf Otonom Tidak dikontrol atas kemauan kita secara sadar. Aktivitasnya dimodulasi oleh susunan saraf pusat yaitu medulla spinalis dan batang otak, hypothalamus & amygdale, cortex cerebri. Saraf otonom merupakan bagian susunan saraf yang termasuk visceral motoris ( eferen ) umum mempersarafi otot polos+otot jantung+ kelenjar. Susunan saraf otonom terdiri dari komponen aferens dan eferens, masing-masing terdapat komponen neuron sensoris dan neuron motoris.
Komponen aferens: berperan pada: 1. Refleks otonom 2. Menyalurkan impuls nyeri visceral 3. Regulasi fungsi visceral Sedangkan komponen eferens berperan terorganisir dalam 2 sistem yaitu: Susunan saraf symphatis Thoracolumbal. Susunan saraf parasymphatis Craniosacral.
Perbandingan Saraf Simpatis dan Parasimpatis
S simpatis parasimpatis
P pusat di thoracolumbal pusat di craniosacral
n Neuron postganglioner ada di plexus / truncus simpaticus reaksi umum menambah kewaspadaan neuron postganglioner ada di target organ
R efek local
S stimulasi metabolism jaringan: Aktivitas otot polos digestivus dan urinarius dihentikan sementara. Kontraksi sphincter >>> Konstriksi pembuluh darah kulit Aliran darah ke oto jantung, otot skeletal dan otak >> Aliran darah >> cepat Heart rate >> dan tensi >> stimulasi aktivitas visceral: Aktivitas organ pencernaan >> Sekresi saliva dan pencernaan >> Gaster+ otot polos digestivus:
stimulasi peristaltic + defekasi Tractus urinarius kontraksi: stimulasi urinasi >> Relaksasi sphincter
M mobilisasi energy tubuh: Pernafasan >> cepat dan dalam Jalan pernafasan dilatasi Kewaspadaan mental >> Merasa badan hangat+keringat >> heart rate << dan tensi << Metabolisme >> aktivitas menghemat energy: Kebutuhan energy minimal Metabolism << Relaksasi badan+menenangkan
N neurotransmitter: Preganglioner: Ach Postganglioner: adrenalis neurotransmitter Preganglioner: Ach Postganglioner: Ach
Perjalanan ransang sensorik dan motorik Jalur sensorik melaui: 1. kolumna dorsal sistem lemniskus medial yang terbagi menjadi fasciculus gracilis dan fasciculus cuneatus. 2. Tractus spinocerebral yang terbagi menjadi tractus spinocerebral anterior dan tractus spinocerebral posterior. 3. Sistem anterolateral yang terbagi menjadi tractus spinothalamicus lateral dan tractus spinothalamicus anterior. Pada berkas dalam medulla spinalis ditemukan adanya perjalanan ransang motorik dan sensorik. Jalan ransangan sensorik yang terkenal dua traktus yaitu: 1. Traktus spinotalamikus mengantarkan impuls seperti nyeri, sentuhan kasar dan perubahan tempratur kulit.d imulai dari receptor dan potensial aksi medula spinalis, di medula spinalis menyilang melalui traktus Lissauer, bentuknya pendek dan melintang ke atas bergabung dengan collum dorsal neuron naik ke thalamus untuk di teruskan ke cortex cerebri bagian gyrus postcentralis.
2. Traktus lemnikus medialis menghantarkan impuls sentuhan halus, getar dan propioreceptor. Receptor dan potensial aksi medula spinalis medula oblongata melalui fasiculus gracilis di medula oblongata menyilang pada decussation lemnikus. Dari situ akan disebut sebagai jalur lemnikus medial sampai ke thalamus. Di thalamus akan dilanjutakan ke area sensorik atau gyrus postcentralis.
Jalur motoris berfungsi menyampaikan pesan-pesan dari otak ke neuron eferen: 1. Tractus corticospinalis, yaitu jalur desendens, badan selnya terutama berasal dari daerah motoris cortex cerebrum dan akson akson nya berjalan ke bawah untuk berakhir di corda spinalis pada badan-badan sel neuron motorik eferen yang mempersarafi otot-otot rangka. spinalis, di decussatio pyramidum Medulla spinalis (tractus corticospinalis lateral dan tractus cortico spinalis anterior) Radix medulla spinalis otot (efektor).
2. FISIOLOGI NEURON Neuron adalah suatu sel saraf dan merupakan unit anatomis dan fungsional system saraf. Setiap neuron mempunyai badan sel yang mempunyai satu atau beberapa tonjolan. Dendrite adalah tonjolan yang menghantarkan informasi menuju badan sel. Tonjolan tunggal dan panjang menghantarkan informasi keluar dari badan sel disebut Axon. Dendrite dan axon secara kolektif sering disebut sebagai serabut saraf atau tonjolan saraf. Kemampuan untuk menerima, menyampaikan, dan meneruskan pesan-pesan neural disebabkan oleh karena sifat khusus membrane sel neuron yang mudah dirangsang dan dapat menghantarkan pesan elektrokimia. Neuron dapat diklasifikasikan menurut bentuknya atas neuron unipolar, bipolar, dan multipolar. Neuron unipolar hanya mempunyai satu serabut yang dibagi menjadi satu cabang sentral yang berfungsi sebagai satu akson dan satu cabang perifer yang berguna sebagai satu dendrite. Jenis neuron ini merupakan neuron-neuron sensorik saraf perifer (misalnya, selsel ganglion cerebrospinalis). Neuron bipolar mempunyai dua serabut, satu dendrite dan satu akson. Jenis neuron ini dijumpai dalam epitel olfaktorius, dalam retina mata, dan dalam telinga dalam. Neuron multipolar mempunyai beberapa dendrite dan satu akson. Jenis neuron ini merupakan yang paling sering dijumpai pada system saraf sentral (misalnya, sel-sel mototris pada cornu anterior dan lateralis medula spinalis, sel-sel ganglion otonom). Neurotransmitter merupakan zat kimia yang disintesis dalam neuron dan disimpan dalam gelembung sinaptik pada ujung akson. Zat kimia ini dilepaskan dari ujung akson terminal dan juga direabsorbsi untuk daur ulang. Neurotransmitter merupakan cara komunikasi antar neuron melepaskan satu transmitter. Zat-zat kimia ini menyebabkan perubahan permeabilitas sel neuron, sehingga neuron menjadi lebih kurang dapat menyalurkan impuls. Diketahui atau diduga menjadi lebih kurang dapat menyalurkan impuls. Diketahui atau diduga terdapat sekitar tigapuluh macam neurotransmitter, diantaranya adalah Noreephineprin, Acetylcholin, Dopamin, serotonin, asam Gama-Aminobutirat (GABA) dan Glisin. Tempat-tempat dimana neuron mengadakan kontak dengan neuron lain atau dengan organorgan efektor disebut sinaps. Sinaps merupakan satu-satunya tempat dimana suatu impuls dapat lewat dari suatu neuron ke neuron lainnya atau efektor. Ruang antara satu neuron dengan neuron berikutnya (atau organ efektor) dikenal dengan nama celah sinaptik (synaptic cleft). Neuron yang menghantarkan impuls saraf menuju ke sinaps disebut
neuron prasinaptik. Neuron yang membawa impuls dari sinaps disebut neuron postsinaptik.
Impuls Saraf Komponen listrik dari transmisi saraf menangani transmisi impuls di sepanjang neuron. Permeabilitas membrane sel neuron terhadap ion natrium dan kalium bervariasi dan dipengaruhi oleh perubahan kimia serta listrik dalam neuron tersebut (terutama neurotransmitter dan stimulus organ reseptor). Dalam keadaan istirahat, permeabilitas membrane sel menciptakan kadar kalium intrasel yang tinggi dan kadar natrium intrasel yang rendah, bahkan pada kadara natrium extrasel yang tinggi. Impuls listrik timbul oleh pemisahan muatan akibat perbedaan kadar ion intrasel dan extrasel yang dibatasi membrane sel. Secara skematis perjalanan impuls saraf diuraikan sebagai berikut: 1. Keadaan listrik pada membrane istirahat (polarized). Extrasel lebih banyak ion natrium, sebaliknya intrasel lebih banyak ion kalium. Membrane dalam keadaan relative impermeable terhadap kedua ion. 2. Jika stimulus cukup kuat, potensial aksi akan dialirkan secara cepat ke sepanjang membrane sel. 3. Repolarisasi: potensial istirahat kembali terjadi. Ion kalium keluar dari dalam sel dan permeabilitas membrane berubah kembali. Terjadi pemulihan keadaan negative di dalam sel dan positif di luar sel. Potensial aksi yang terjadi atau impuls pada saat terjadi depolarisasi dialirkan ke ujung saraf dan mencapai ujung akson (akson terminal). Saat potensial aksi mencapai akson
terminal akan dikeluarkanlah neurotransmitter, yang melintasi synaps dan dapat saja merangsang saraf berikutnya. Timbulnya Kontraksi Otot Timbulnya kontraksi otot rangka mulai dengan potensial aksi dalam serabut-serabut otot. Potensial aksi ini menimbulkan arus listrik yang menyebar ke bagian dalam serabut, dimana menyebabkan dilepaskannya ion-ion kalsium dari reticulum sarkoplasma. Selanjutnya ion kalsium menimbulkan peristiwa-peristiwa kimia proses kontraksi. Perangsangan Serabut Otot Rangka Oleh Saraf Dalam fungsi tubuh normal, serabut-serabut otot rangka dirangsang oleh serabut-serabut otot rangka dirangsang oleh serabut-serabut saraf besar bermielin. Serabut-serabut saraf ini melekat pada serabut-serabut otot rangka dalam hubungan saraf otot (neuromuscular junction) yang terletak di pertengahan otot. Ketika potensial aksi sampai pada neuromuscular junction, terjadi depolarisasi dari membrane saraf, menyebabkan dilepaskan Acetylcholin, kemudian akan terikat pada motor end plate membrane, menyebabkan terjadinya pelepasan ion kalsium yang menyebabkan terjadinya ikatan aktinmiosin yang akhirnya menyebabkan kontraksi otot. Oleh karena itu potensial aksi menebar dari tengah serabut kea rah kedua ujungnya, sehingga kontraksi hampir bersamaan terjadi di seluruh sarkomer otot. Potensial Berjenjang dan Potensial Aksi Sel saraf dan otot diketahui sebagai jaringan yang dapat tereksitasi (excitable tissue) karena keduanya dapat dengan cepat mengubah permeabilitas membrane sehingga mengalami perubahan potensial membrane sementara apabila tereksitasi. Terdapat dua macam perubahan potensial: 1. Potensial berjenjang, yang berfungsi sebagai sinyal jarak dekatyang cepat menghilang dalam rentang jarak yang pendek dari bagian membrane tempat potensial tersebut dimulai. 2. Potensial aksi, yaitu sinyal jarak jauh. Selama depolarisasi membrane ke potensial ambang mencetuskan serangkaian perubahan permeabilitas akibat perubahan konformasi saluran-saluran gerbang voltase. Perubahan permeabilitas ini menyebabkan pembalikan potensial membrane secara singkat, dengan
influx Na+ sebagai penyebab fase naik (dari -70 mV ke +30 mV), diikuti oleh efluks K+ selama fase turun (dari puncak kembali ke potensial istirahat). Sebelum kembali ke istirahat, potensial aksi menimbulkan potensial aksi baru yang identik di daerah sebelahnya melalui aliran arus, sehingga daerah yang sebelumnya inaktif mencapai ambang. Siklus yang terus-menerus ini berlanjut sampai potensial aksi menyebar ke seluruh membrane sel tanpa mengalami penyusutan. Terdapat dua cara perambatan potensial aksi: 1. Hantaran oleh aliran arus local pada saat serat tidak bermielin, dalam hal ini potensial aksi menyebar di sepanjang setiap bagian membrane; dan 2. Hantaran saltatorik yang lebih cepat di serat bermielin, yaitu impuls melompati bagian-bagian saraf yang ditutup oleh insulator myelin. Pompa Na+ - K+ secara bertahap memulihkan ion-ion yang berpindah selama perambatan potensial aksi ke lokasi semula untuk mempertahankan gradient konsentrasi. Bagian membrane yang baru saja dilewati oleh potensial aksi tidak mungkin dirangsang kembali sampai bagian tersebut terasa pulih dari periode refrakternya. Periode refrakter memastikan perambatan satu-arah potensial aksi menjauhi tempat pengaktifan semula. Potensial aksi timbul secara maksimal sebagai respons terhadap rangsangan atau tidak timbul sama sekali. Variasi kekuatan rangsanagn atau tidak timbul samasekali. Variasi kekuatan rangsangan tercermin bukan oleh variasi kekuatan (besarnya) potensial aksi tetapi oleh variasi frekuensinya. Sinaps dan Integrasi Neuron Cara utama suatu neuron berinteraksi langsung dengan neuron lain adalah melalui suatu sinaps. Sebuah potensial aksi di neuron prasinaps mencetuskan pengeluaran suatu
neurotransmitter yang berikatan dengan reseptor di neuron pascasinaps. Pengikatan ini mengubah sel pasca sinaps melalui salah satu dari dua cara: 1. Respons paling khas adalah terbukanya saluran-saluran gerbang-perantara kimia. Apabila saluran Na+ dan K+ terbuka, fluks-fluks ion yang terjadi menyebabkan EPSP, suatu depolarisasi kecil yang membawa sel pascasinaps mendekati ambang. Di pihak lain kemungkinan bahwa neuron pascasinaps akan mencapai ambang lenyap apabila timbul IPSP, suatu hiperpolarisasi kecil, akibat terbukanya saluran K+ atau Cl-, atau keduanya. 2. Pada mekanisme sinaps alternative, suatu system perantara kedua intrasel, misalnya AMP siklik, diaktifkan oleh pengikatan neurotransmitter-reseptor. AMP siklik dapat
menyebabkan pembukaan saluran atau menimbulkan efek yang lebih lama bertahan pada sel, termasuk mengubah ekspresi genetic sel. Walaupun terdapat sejumlah neurotransmitter yang berbeda-beda, setiap sinaps selalu mengeluarkan
neurotransmitter yang sama untuk menimbulkan resposn tertentu apabila berikatan dengan reseptor tertentu. Respon selesai apabila neurotransmitter dibersihkan dari celah sinaps oleh cara-cara yang spesifik untuk sinaps tersebut. Banyak neuron juga mengelarkan neuropeptida berukuran lebih besar dan bekerja lebih lambat dibandingkan neurotransmitter. Neuropeptida befungsi di bagian-bagian non-sinaps baik di neuron prasinaps maupun neuron pascasinaps untuk meningkatkan atau menekan efektivitas sinaps. Jalur-jalur sinaps yang menghubungkan berbagai neuron sangatlah rumit akibat adanya convergensi masukan neuron dan divergensi keluarannya.biasanya banyak masukan prasinaps berkonvenrgensi ke sebuah neuron dan secara bersama-sama mengontrol tingkat eksitabilitas neuron tersebut. Sebaliknya, neuron ini melakukan divergensi untuk sinaps dengan dan mempengaruhi eksitabilitas banyak neuron lain. Dengan demikian setiap neuron memiliki tugas untuk menghitung keluaran ke banyak sel lain dari serangkaian masukan kompleks yang datang kepadanya. Pada setiap saat, bergantung pada kombinasi sinyal yang ia terima dari berbagai masukan prasianps, suatu neuron dapat berinteraksi dengan: 1. Melepaskan potensial aksi di sepanjang akson 2. Tetap berada dalam keadaan istirahat dan tidak meneruskan sinyal 3. Mengalami penurunan tingkat eksitabilitas Apabila aktivitas dominan berada pada masukan eksitatorik, sel pascasinaps kemungkinan akan terbawa ke ambang dan mengalami potensial aksi. Hal ini dapat terjadi melalui penjumlahan temporal (EPSP-EPSP dari sebuah masukan prasinaps yang terus-menerus datang dalam waktu yang hampir bersamaan sehingga saling memperkuat) atau penjumlahan spasial (menambahkan EPSP-EPSP yang timbul secara simultan dari bebrapa masukan prasinaps yang berbeda). Karena axon hillock memiliki ambang terendah, potensial aksi tercertus di sini. Frekuensi potensial aksi mencerminkan besarnya penjumlahan EPSP. Apabila masukan inhibitorik yang dominan, potensial pascasinaps
akan dibawa semakin menjauhi ambang. Apabila aktivitas eksitatorik dan inhibitorik ke neuron pascasinaps seimbang, membrane akan tetap berada dalam keadaan istirahat.
3. HISTOLOGI SISTEM SARAF PERIFER Sistem saraf tepi, selanjutnya disebut SST, tersusun atas akson-akson yang keluar menuju organ efektor dan diorganisasikan menjadi saraf. Akson SST pada ummnya termielinasi, sehingga terlihat berwarna putih. Saraf-saraf tepi terdiri atas serabut-serabut saraf (akson) yang saling berkumpul bersama, dan disatukan melalui jaringan penyambung, sehingga menghasilkan kumpulan serabut saraf, disebut dengan fasikulus. Dalam satu fasikel pada umumnya mengandung
persarafan baik sensorik maupun motorik. Beberapa fasikulus membentuk bundel berkas serat saraf. Bundel berkas serat saraf ini diikat oleh Epineurium, yakni suatu jaringan ikat yang padat, tidak beraturan, tersusun mayoritas oleh kolagen dan sel-sel fibroblas. Epineurium menyelimuti beberapa fasikulus yang bersatu membentuk saraf. Di epineurium pula bisa ditemukan pembuluh darah. Ketebalan epineurium bervariasi, paling tebal di daerah dura yang dekat dengan SSP, makin tipis hingga percabangan saraf-saraf ke arah distal. Perineurium adalah selaput pembungkus satu fasikulus yang tersusun atas jaringan ikat padat kolagen yang tersusun secara kosentris, serta sel-sel fibroblas. Di bagian dalam perineurium terdapat pula lapisan sel-sel epiteloid yang direkatkan melalui zonula okludens; serta dikelilingi oleh lamina basal yang menjadikan suatu barrier (sawar) materi bagi fasikulus. Endoneurium adalah lapisan terdalam yang mengelilingi satu akson. Lapisan ini tersusun ats jaringan ikat longgar (berupa serat retikuler yang dihasilkan oleh sel Schwann yang bertanggung jawab untuk akson tersebut), sedikit fibroblas, dan serat kolagen. Di daerah distal akson, endoneurium hampir tidak ada lagi, hanya menyisakan sedikit serat retikuler yang menyertai basal lamina sel Schwann.
Klasifikasi Neuron (Secara Struktural) Neuron unipolar Neuron bipolar Neuron multipolar Neuron pseudounipolar
Klasifikasi Neuron (Secara panjang pendeknya jaras)
- neuron golgi tipe I : disebut juga tipe Deiter. Tipe ini memiliki banyak dendrit dan
sebuah axon yang panjang yang berakhir membentuk percabangan yang komplek disebut axon terminal atau telodendron.
- neuron golgi tipe II : neuron ini mempunyai banyak dendrit dan sebuh axon yang
pendek dan berakhir tidak jauh dari badan selnya. Umumnya terdapat pada substansia grisea dan tidak sampai memasuki daerah substansia alba. Axon terminalnya disebut juga neuropodia. Klasifikasi Neuron (Secara Fungsional) - Sel saraf motorik Berfungsi untuk menghantarkan impuls dari reseptor ke sistem saraf pusat. Ujung akson saraf berhubungan dengan saraf asosiasi (intemediate). - Sel saraf sensorik Berfungsi untuk mengirim impuls dari sistem saraf pusat ke otot atau kelenjar yang hasilnya berupa suatu respon. Dendritnya pendek dan berhubungan dengan saraf asosiasi, sedangkan aksonnya sangat panjang. - Sel saraf intermediate Disebut juga dengan saraf asosiasi. Sel saraf ini berfungsi untuk menghubungkan sel saraf motorik dengan sensorik.
Morfologi Neuron 1. Badan sel saraf/soma Disebut juga perikarion. Terdapat badan Nissl. Badan Nissl ada dalam RER dan Ribosom yang nampak bergranula dan bersifat basofilik. Ditemukan di kebanyakan neuro, terutama neuron motorik. Badan Golgi dan Mitokondria tersebar di badan sel. Fungsinya menyalurkan impuls saraf dan mengendalikan metabolisme seluruh neuron. Memiliki nukleus berbentuk bulat dan relatif besar, nukleolus tampak jelas. Terdapat pigmen lipofusin dan pigmen melanin. 2. Dendrit Merupakan bagian yang menerima banyak sinaps dan sebagai tempat penerimaan sinyal. Bercabang-cabang sehingga memperluas daerah penerimaan. Spina dendrit merupakan daerah ujung dendrit yang kebanyakan menerima sinaps. Perpanjangan sitoplasma yang biasanya berganda dan pendek, berfungsi untuk menghantarkan impuls ke seluruh tubuh. Permukaan dendrite penuh dengan neuron dendrite untuk berhubungan dengan neuron lain, Neuro fibrik dan badan nissl memanjang ke dalam dendrite.
3. Akson oleh beberapa neuron. Namun ada juga yang tidak memiliki (neuron-neuron yang ada di SSP). Membran plasma di akson disebut aksolemma dan isinya disebut aksoplasma. Pada akson bermielin, daerah titik awal muara akson dengan awal mielinisasi disebut segmen inisial. Segmen ini sebagai tempat berkumpulnya stimulus yang merangsang atau menghambat, diputuskan terus atau tidak suatu potensial aksi. Aksoplasma mengandung mitokondria, mikrotubulus, dan mikrofilamen. Tidak ada RER dan ribosom sehingga bergantung pada badan sel. Makromolekul dan organel disintesis dalam badan sel dan diangkut secara kontinyu disepanjang akson ke bagian terminalnya oleh aliran Anterograd. Ada 3 kecepatan dalam aliran Anterograd: - Lemah / Lambat : Mengangkut protein dan mikrofilamen - Sedang : Mengangkut mitokondria - Cepat (100 kali lebih cepat) : mengangkut neurotransmitter. Kebalikan dari aliran Anterograd yaitu aliran Retrograd (dari akson menuju badan sel), biasanya mengangkut virus dan toksin. Fungsi: menyalurkan impuls dari badan sel ke neuron lain Origo Akson: akson yang beradal dari badan sel pada akson hillock 4. Sel Schwan Semua akson di dalam sistem saraf perifer di bingkus dengan lapisan schwan. Akson besar memilikilapusan dalam disebut myelin akson yang tampak berwrna putih disebut serabut termielinasi. Dalam system saraf perifer sel schwan melingar dalam bentuk jeli. Mielin berfungsi sebagai insukator listrik dan mempercepat hantaran saraf. Nodis ranvier merupakan celah diantara sel schwan yang berdekatan.
Jenis Sinapsis - Axodendritik Sinaps yang dibentuk antara axon dengan dendrit, merupakan bentuk sinaps yang paling banyak. - Axosomatik Sinaps yang dibentuk antara axon dengan badan sel. - Dendrodendritik Sinaps yang dibentuk antara dendrit dengan dendrit - Axo-axonik Sinaps yang dibentuk antara axon dengan axon, merupakan bentuk sinaps yang paling jarang ditemui. Sususan Saraf Tepi Secara Mikroskopik - Jaringan saraf tepi / nervus Terdiri dari serat saraf dan jaringan penyokong antar serat saraf + pembungkusnya. Serat saraf = akson + selubung saraf. Serat saraf terbagi menjadi 2, yaitu; serat saraf bermielin (akson + selubung mielin + selubung schwann) dan serat saraf tak bermielin / remak (akson + selubung schwann). Mielinisasi di saraf perifer dilakukan oleh sel schwann.
Ganglion saraf Terdiri dari Sel ganglion, jaringan penyokong antar serat saraf + pembungkusnya dan terdapat juga pembuluh darah. Ganglion terbagi menjadi 2, yaitu; Ganglion spinalis dan ganglion otonom. Ganglion spinalis memiliki karakteristik sebagai berikut; neuron pseudounipolar, extramural, serat saraf bermielin, terdapat sel satelit / sel kapsel, terdapat kapsula jaringan penyokong, serabut sensoris. Ganglion otonom memiliki karakteristik sebagai berikut; neuron unipolar, intramural, serat saraf tak bermielin, mengandung sedikit sel satelit / sel kapsul, tidak terdapat kapsula jaringan penyokong, serabut parasimpatis.
Neuroglia Neuroglia berfungsi sebagai jaringan penyokong. Mencakup hampir setengah volume jaringan otak. Neuroglia dapat bereplikasi sepanjang hayat. Di saraf tepi terdapat 2 neuroglia, yaitu; sel schwann dan sel satelit.
Serabut Saraf Tak Bermyelin Sel Scwhann membentuk selubung processus sel saraf. Serabut Saraf Tak
Bermyelin atau serabut Remak, merupakan serabut kecil yang tak bermyelin atau hanya diselubungi satu lapisan myelin. Serabut-serabut itu diselubungi oleh invaginasi memanjang sel Schwann. Tetapi serabut tersebut tidak di dalam sitoplasma, tetapi hanya dibungkus oleh plasmalemma sel Schwann. Selubung semacam itu disebut selubung Schwann atau selubung neurolemma. Sel Schwann disebut juga sel neurolemma. Plasmalemma sel Schwann yang membungkus axis silinder disebut mesaxon. Fungsi sel Schwann disini yang tepat belum jelas. Tetapi mungkin untuk proses reparasi. Serabut saraf tak bermyelin berukuran kecil, kecepatan konduksi kecil. Serabut Saraf Bermyelin merupakan serabut saraf yang paling besar dan memiliki kecepatan konduksi yang tertinggi. Fungsi myelin disini sama dengan isolator pada kabel listrik. Oligodendrogliosit dan sel Schwann bertanggung jawab untuk pembentukan myelin. Meskipun cara dan produk akhir sedikit berbeda, tetapi hasil akhir menunjukan bahwa serabut saraf dibungkus selubung myelin. Axis silinder atau processus sel saraf memiliki axio plasma dan dibatasi oleh membran sel, disebut axolemma. Ruangan dekat axis slinder terisi dengan selubung myelin. Pada pengecatan rutin, hilangnya lipida akan mengubah gambaran gulungan membran. Yang tertinggal hanyalah komponen nonlipida selubung myelin disebut neurokeratin, tampak sebagai jari-jari roda. Di perifer neurokeratin terdapat sel Schwann. Sel memiliki nukleus besar, vesikula dengan gumpalan chromatin di perifer. Sitoplasma sel Schwann yang membatasi myelin disebut neurolemma atau selubung Schwann. Sebuah sel Schwann tidak menyelubungi seluruh panjang serabut saraf, tetapi sebuah serabut saraf diselubungi oleh sel-sel Schwann yang bersambung-sambung. Tempat persambungan ini disebut nodus Ranvier . Nodus ini tampak sebagai bagian yang menyempit yang tidak memiliki myelin, tetapi processus sel Schwann tetap menyelubungi axolemma. Axis silinder sendiri tidak pernah terputus di rodus. Gambaran elektron mikroskopik lebih menjelaskan hubungan antara selubung myelin, axis silinder dan elemen neuroglia . Selubung myelin terbentuk dari gulungan kontinyu yang dibentuk oleh processus sitoplasmatik sel neuroglia. Mesaxon internal dibentuk oleh processus sel Schwann yang berhadapan dengan processus sel saraf.
Myelinasi Proses myelinasi serabut saraf dari sistem saraf perifer merupakan akibat dari hubungan yang erat antara serabut saraf dan sel Schwann. Myelinasi pada serabut saraf sistem saraf pust terjadi karena adanya hubungan erat antara serabut saraf dan oligodendrogliasit. Banyak serabut saraf tak bermyelin diselubungi oleh sebuah sel Schwann. Pada proses myelinasi pada saraf perifer maka sebuah serabut saraf mengisi invaginasi sepanjang sel Schwann. Suatu penjuluran berbentuk mirip lidah dari sel Schwann membungkus mengelilingi axis silinder. Selanjutnya sitoplasma dari penjuluran menghilang, sehingga membran plasma menjadi saling berdekatan. Derajad myelinasi atau tebalnya selubung myelin tergantung pada banyaknya putaran selama terjadi proses myelinasi. Sebuah sel Schwann bertanggung jawab pada proses myelinasi serabut saraf antara sebuah nodus Ranvier dengan berikutnya. Ada sedikit perbedaan antara proses myelinasi di perifer dan di sentral. Jaringan pengikat tidak banyak ditemukan di sistim saraf pusat. Serabut saraf bermyelin yang berdekatan tidak dibatasi dengan lamina basalis. Badan sel oligodendrogliasit dapat membentuk selubung myelin tetapi berhubungan dengan myelin melalui processus sel. Sebuah oligodendrogliasit dapat membentuk selubung untuk lebih dari 1 sel saraf, maupun menyelubungi lebih dari satu daerah internodal. Sel neuroglia penting untuk memelihara integritas selubung myelin di samping untuk proses remyelinasi setelah terjadi demyelinasi setelah serangan penyakit atau akibat kerusakan.
GUILLAIN BARRE SYNDROME
1. Definisi Sindroma guillain-barre adalah sindroma klinis yang disebabkan oleh proses autoimun yang mengakibatkan demielinisasi polineuropati akut yang bersifat paralisis asenden yang mengenai saraf perifer, radiks saraf serta nervus kranialis yang sering terjadi 1 - 3 minggu setelah infeksi akut.
2. Epidemiologi Penyakit ini terjadi diseluruh dunia dan Puncak insidensi antara usia 15 - 35 tahun dan antara 50 - 74 tahun, Jarang mengenai usia kurang dari 2 tahun. Laki-laki dan wanita sama jumlahnya. Lebih sering terjadi pada ras kulit putih. Insiden tertinggi pada bulan April s/d Mei dimana terjadi pergantian musim hujan dan kemarau. Insidensi GBS bervariasi antara 0,6 1,9 per 100.000 orang/tahun.
3. Etiologi Etiologi GBS sampai saat ini masih belum dapat diketahui dengan pasti dan masih menjadi bahan perdebatan. Teori yang dianut sekarang ialah suatu kelainan imunobiologik, baik secara primary immune response maupun immune mediated process. Pada umumnya sindrom ini sering didahului oleh beberapa keadaan/penyakit dan mungkin ada hubungannya dengan terjadinya GBS, antara lain: infeksi, vaksinasi, pembedahan, penyakit sistematik (keganasan, systemic lupus erythematosus, tiroiditis, penyakit Addison), dan kehamilan atau dalam masa nifas. GBS sering sekali berhubungan dengan infeksi akut non spesifik. Insidensi kasus GBS yang berkaitan dengan infeksi ini sekitar antara 56% - 80%, yaitu 1 sampai 4 minggu sebelum gejala neurologi timbul seperti infeksi saluran pernafasan atas atau infeksi gastrointestinal.
infeksi
definite
probable
possible
Virus
CMV
HIV
Influenza
EBV
Varicella-zooster
Measles
Vaccinia/smallpox
Mumps
Rubella
Hepatitis
Coxsackie
Echo
Bakteri
Campylobacter
Typhoid
Borrelia B
Jejuni
Paratyphoid
Mycoplasma
Brucellosis
Pneumonia
Chlamydia
Legionella
Listeria
4. Faktor Resiko Usia antara 15 35 tahun dan antara 50 74 tahun Infeksi gastro intestinal oleh bakteri atau virus Infeksi saluran pernapasan oleh bakteri atau virus Pasca vaksinasi, terutama vaksinasi influenza dan meningococus Pasca pembedahan Riwayat limfoma dan lupus eritematosus
5. Perjalanan Penyakit Perjalanan penyakit ini terdiri dari 4 fase : 1. Fase prodormal Fase sebelum gejala klinis muncul, berlangsung selama kurang lebih 1 28 hari dan rata-rata 9 hari 2. Fase progresif Fase defisit neurologis mulai muncul, berlangsung selama beberapa hari hingga mencapai 4 minggu, jarang melebihi 8 minggu. Kelumpuhan yang bertambah berat hingga maksimal. Jika perburukan melebihi 8 minggu disebut dengan Chronic
Inflammatory Demyelinating Polyradiculoneuropathy (CIPD). Pada fase ini akan timbul nyeri, kelemahan progresif dan gangguan sensorik; derajat keparahan gejala bervariasi tergantung seberapa berat serangan pada penderita. Terapi secepatnya akan mempersingkat transisi menuju fase penyembuhan, dan mengurangi resiko kerusakan fisik yang permanen. Terapi berfokus pada pengurangan nyeri serta gejala. 3. Fase Plateu Kelumpuhan telah mencapai batas yang maksimal dan menetap. Merupakan fase yang singkat, 2 hari hingga lebih dari 3 minggu, jarang melebihi 7 minggu. Pada pasien biasanya didapati nyeri hebat akibat saraf yang meradang serta kekakuan otot dan sendi; namun nyeri ini akan hilang begitu proses penyembuhan dimulai. 4. Fase Penyembuhan Fase perbaikan kelumpuhan motorik dalam beberapa bulan. Dalam fase ini Sistem imun berhenti memproduksi antibodi yang menghancurkan myelin, dan gejala berangsur-angsur menghilang, penyembuhan saraf mulai terjadi. Kadang masih didapati nyeri, yang berasal dari sel-sel saraf yang beregenerasi. Lama fase ini juga bervariasi, dan dapat muncul relaps.
6. Patofisiologi Penyakit ini didahului oleh infeksi pernapasan ringan atau infeksi gastro-intestinal, pembedahan, imunisasi, Penyakit hodgkin atau limfoma lain dan lupus eritematosus. Infeksi yang paling sering terjadi adalah infeksi Campylobacter jejuni dan CMV. Akibat yang ditimbulkan dari infeksi atau proses inflamasi tersebut menyebabkan terjadinya perubahan sel dalam sistem saraf sehingga sistem imun mengenali sel tersebut sebagai sel asing (molekular mimikri). Sebelum respon imunitas seluler terjadi pada saraf tepi antigen harus dikenalkan pada limfosit T (CD4) melalui makrofag. Makrofag yang telah memfagosit antigen akan memproses antigen tersebut oleh antigen presenting cell (APC). Kemudian antigen tersebut akan dikenali oleh limfosit T. Setelah itu limfosit T menjadi tersensitisasi karena aktivasi marker dan pelepasan substansi interlekuin (IL2), IFN- serta TNF-. Setelah itu, limfosit T yang telah tersensitisasi dan makrofag akan menyerang sel schwann dan selubung mielin (merusak protein mielin P0, P1, PMP22), hal ini dapat terjadi karena pada selubung mielin terdapat gangliosid GM1 yang menyerupai dinding lipopolisakarida dari bakteri Campylobacter pylori sehingga limfosit T menjadi salah target. Selain itu, limfosit T juga menginduksi limfosit B untuk menghasilkan antibodi yang menyerang bagian tertentu dari selubung mielin dan pada akhirnya akan menimbulkan kerusakan pada selubung mielin. Akibatnya adalah cedera pada mielin dari ringan hingga berat yang mengganggu konduksi impuls (impuls melambat atau menghilang) dalam saraf perifer yang terserang. Hilangnya atau rusaknya selubung mielin yang menyelimuti akson disebut dengan demielinisasi yang dapat mengakibatkan terjadinya flaksid paralisis. GBS dapat dibedakan berbagai jenis tergantung dari kerusakan yang terjadi. Bila selubung myelin yang menyelubungi akson rusak atau hancur , transmisi sinyal saraf yang melaluinya akan terganggu atau melambat, sehingga timbul sensasi abnormal ataupun kelemahan. Ini adalah tipe demyelinasi; dan prosesnya sendiri dinamai demyelinasi primer. Akson merupakan bagian dari sel saraf 1, yang terentang menuju sel saraf 2. Selubung myelin berbentuk bungkus, yang melapisi sekitar akson dalam beberapa lapis. Pada tipe aksonal, akson saraf itu sendiri akan rusak dalam proses demyelinasi sekunder; hal ini terjadi pada pasien dengan fase inflamasi yang berat. Apabila akson ini putus, sinyal saraf akan diblok, dan tidak dapat ditransmisikan lebih lanjut, sehingga timbul kelemahan dan paralisis pada area tubuh yang dikontrol oleh saraf tersebut. Tipe ini terjadi paling sering setelah gejala diare, dan memiliki prognosis yang kurang baik, karena
regenerasi akson membutuhkan waktu yang panjang dibandingkan selubung myelin, yang sembuh lebih cepat. Tipe campuran merusak baik akson dan myelin. Paralisis jangka panjang pada penderita diduga akibat kerusakan permanen baik pada akson serta selubung saraf. Saraf-saraf perifer dan saraf spinal merupakan lokasi utama demyelinasi, namun, saraf-saraf kranialis dapat juga ikut terlibat. Perubahan patologi mengikuti pola yang tetap : infiltarsi limfosit terjadi dalam ruang perivaskular yang berdekatan dengan saraf tersebut dan menjadi fokus degenerasi mielin. Sel kornu anterior medulla spinalis dan nukleus motorik saraf kranialis juga dapat terkena sebagai perluasan inflamasi secara proksimal dari akson saraf perifer Demielinisasi akson saraf perifer menyebabkan timbulnya gejala positif dan negatif. Gejala positif adalah nyeri dan paraestesia yang berasal dari aktivitas impuls abnormal dalam serat saraf sensoris. Gejala negatif adalah kelemahan atau paralisis otot, hilangnya refleks tendon akibat dari akson motorik dan menurunnya sensasi akibat dari kerusakan serabut saraf sensorik. Sistem saraf otonom juga dapat terkena dan menimbulkan gejala seperti; hipotensi postural, sinus takikardia dan tidak ada kemampuan untuk berkeringat. Bila saraf kranial terlibat, paralisis akan menyerang otot facial, okular dan orofaringeal.
7. Sub-Tipe GBS Acute Inflamatory Demyelinating Polyneuropathi (AIDP) Merupakan bentuk yang paling sering ditemukan dan sering di sinonimkan dengan GBS. AIDP paling sering disebabkan oleh infeksi bakteri dan virus. Disebabkan oleh respon autoimun yang menyerang sel schwann. Pada umumnya gejala akan membaik dengan remyelinisasi. Acute Motor Axonal Neuropathy (AMAN) Merupakan gangguan motorik murni yang memiliki prevalensi tinggi pada anak-anak. AMAN pada umumnya ditandai dengan kelemahan simetris dalam waktu yang cepat dan berlanjut pada kegagalan napas. Hal ini disebabkan oleh karena respon autoimun yang menyerang aksoplasma saraf perifer. Hampir 70-75% dari pasien seropositif untuk Campylobacter. Pasien biasanya memiliki titer antibodi yang tinggi untuk Gangliosida (yaitu; GM1, GD1a, GD1b). Acute Motor-Sensory Axonal Neuropathy (AMSAN) Penyakit akut yang berbeda dengan AMAN, pada AMSAN saraf dan radiks sensorik juga terkena. AMSAN sering terjadi pada orang dewasa. AMSAN sering muncul dengan gejala berupa disfungsi motorik dan sensorik yang berat. Atrofi otot merupakan karakterisitik dari AMSAN dan pemulihan AMSAN lebih buruk dibanding AMAN dan sering tidak sempurna. Miller-Fisher Syndrome (MFS) Merupakan varian GBS yang paling jarang terjadi dan bermanifestasi sebagai paralisis desendens, berlawanan dengan GBS yang biasanya terjadi. MFS merupakan sindroma klinik yang memiliki trias klasik berupa; ataxia, areflexia, opthalmoplegia. Opthalmoplegi akut merupakan manifestasi klinik yang utama, pasien mungkin juga mengalami kelemahan ekstremitas yang ringan, ptosis, facial palsy serta bulbar palsy. Anti-GQ1b antibodi yang menonjol di MFS, dan memiliki spesifisitas yang relatif tinggi dan sensitivitas untuk penyakit ini. konsentrasi padat dari ganglioside GQ1b ditemukan dalam nervus oculomotorius, troklearis, dan abducens, yang dapat menjelaskan hubungan antara anti-GQ1b antibodi dan ophthalmoplegia. Proses penyembuhan pada umumnya terjadi selama 1 3 bulan. Acute Panautonomic Neuropathy Merupakan varian GBS yang paling jarang terjadi. Penyakit ini meyerang sistem saraf otonom simpatis dan parasimpatis. Gejalanya berupa; postural hipotensi yang berat,
retensis vesika urinaria dan gastrointestinal, anhidrosis, penurunan salivasi dan lakrimasi dan abnormalitas pupil. Sistem cardiovaskular seringkali terlibat dan disritmia sangat signifikan menyebabkan terjadian kematian. Pemulihan terjadi secara bertahap dan sering tidak komplit. Pure sensory GBS Merupakan penyakit yang ditandai dengan hilangnya fungsi sensorik dengan onset yang cepat dan arefleksia yang simetris. Pada pungsi lumbal didapatkan disosiasi sitoalmbumin di dalam CSF. EMG menunjukkan gambaran yang khas berupa proses demielinisasi yang terjadi di saraf perifer.
8. Keluhan Utama Keluhan utama penderita adalah prestasi pada ujung-ujung ekstremitas, kelumpuhan ekstremitas atau keduanya. Kelumpuhan bisa pada kedua ekstremitas bawah saja atau terjadi serentak pada keempat anggota gerak.
9. Gejala Penyakit Kelemahan (paralisis) Manifestasi klinis utama adalah kelemahan otot-otot ekstremitas tipe lower motor neuron Pada sebagian besar penderita kelemahan dimulai dari kedua ekstremitas bawah kemudian menyebar secara asenderen ke badan, anggota gerak atas dan saraf kranialis. Kadang-kadang juga bisa keempat anggota gerak dikenai secara serentak, kemudian menyebar ke badan dan saraf kranialis. Kelumpuhan otot-otot ini simetris dan diikuti oleh hiporefleksia atau arefleksia. Biasanya derajat kelumpuhan otot-otot bagian proksimal lebih berat dari bagian distal, tapi dapat juga sama beratnya, atau bagian distal lebih berat dari bagian proksimal. Hal yang sama juga terjadi, bila proses kerusakan selaput myelin terjadi pada tingkat akar saraf thoracal, karena akan terjadi kelemahan otot-otot pernafasan yakni: otot intercostal. Bahkan bila menyerang tingkat cervical, diafragma mengalami gangguan juga, akibatnya bahkan semakin rumit, oleh karena ekspansi dada berkurang. Hal ini berakibat berkurangnya kapasitas vital paru yang berujung pada kegagalan napas, kemampuan batukpun menurun, sehingga kemampuan untuk membersihkan saluran pernafasan menjadi berkurang. Hal tersebut disebabkan terjadinya kerusakan akson motorik.
Gangguan sensibilitas (Parestesia dan Nyeri) Parestesia biasanya lebih jelas pada bagian distal ekstremitas, bagian wajah juga bisa dikenai dengan distribusi sirkum-oral. Defisit sensoris objektif biasanya minimal dan sering dengan distribusi seperti pola kaus kaki dan sarung tangan. Sensibilitas ekstroseptif lebih sering dikenal dari pada sensibilitas proprioseptif. Rasa nyeri otot sering ditemui seperti rasa nyeri setelah melakukan suatu aktifitas fisik. Rasa nyeri sering timbul pada daerah pinggang bawah dan bokong, namun dapat juga terjadi di daerah paha dan pundak. Parastesia terjadi karena aktivitas impuls abnormal dari saraf sensoris yang rusak atau terjadi cross-talk listrik antara akson yang rusak. Gangguan saraf kranialis Saraf kranialis yang paling sering dikenal adalah N.VII. Kelumpuhan otot-otot muka sering dimulai pada satu sisi (asimetris) tapi kemudian segera menjadi bilateral, sehingga bisa ditemukan berat antara kedua sisi. Semua saraf kranialis bisa dikenai kecuali N.I dan N.VIII. Diplopia bisa terjadi akibat terkenanya N.III, N.IV, dan N.VI Bila N.IX, N.X, dan N.XI terkena akan menyebabkan gangguan berupa sukar menelan, disfonia dan pada kasus yang berat menyebabkan kegagalan pernafasan karena paralisis n. laringeus. Gangguan fungsi otonom Gangguan fungsi otonom dijumpai pada 25 % penderita GBS dan mencakup saraf simpatis dan parasimpatis. Apabila kerusakan selaput myelin mencapai tulang belakang tingkat thoracal (T1-L2), maka akan terjadi juga gangguan saraf otonom simpatik dan apabila gangguan selaput myelin mencapai nervus vagus (N.X) akan terjadi gangguan parasimpatik, hal ini karena saraf tepi otonom berakar dari akar saraf yang keluar dari antara tulang belakang thoracal dan nervus vagus. Gangguan tersebut berupa sinus takikardi atau lebih jarang sinus bradikardi, muka jadi merah (facial flushing), hipertensi atau hipotensi yang berfluktuasi, hilangnya keringat atau episodic profuse diaphoresis. Retensi urin atau inkontinensia urin jarang dijumpai. Gangguan otonom ini jarang yang menetap lebih dari satu atau dua minggu.
10. Pemerikaan Fisik (Khas) Pemeriksaan reflex tendon hiporefleks atau arefleks. Kelumpuhan otot terjadi secara simetris. Kelumpuhan terjadi karena kerusakan saraf tepi.
Banyak ahli membuat kesimpulan bahwa kerusakan saraf yang terjadi pada sindroma ini adalah melalui mekanisme imunlogi. Bukti-bukti bahwa imunopatogenesa merupakan mekanisme yang menimbulkan jejas saraf tepi pada sindroma ini adalah: - didapatkannya antibodi atau adanya respon kekebalan seluler (celi mediated immunity) terhadap agen infeksious pada saraf tepi. - adanya autoantibodi terhadap sistem saraf tepi - didapatkannya penimbunan kompleks antigen antibodi dari peredaran pada pembuluh darah saraf tepi yang menimbulkan proses demyelinisasi saraf tepi. Proses demyelinisasi saraf tepi pada GBS dipengaruhi oleh respon imunitas seluler dan imunitas humoral yang dipicu oleh berbagai peristiwa sebelumnya, yang paling sering adalah infeksi virus. Pemeriksaan saraf sensorik dan motorik parastesi yang lebih jelas pada bagian distal ekstremitas. Muka juga bisa dikenai dengan distribusi sirkumoral. Deficit sensoris objektif biasanya minimal dan sering dengan distribusi seperti GloveStocking Phenomena. Pemeriksaan masing-masing fungsi saraf kranialis, biasanya ditemukan: kelumpuhan otot-otot muka akibat kerusakan N.VII, diplopia akibat kerusakan N. III, IV, dan VI , gangguan menelan akibat kerusakan N.X, disfoni, kegagalan pernafasan karena paralisis nervus laringeus. Pemeriksaan tekanan darah: hipertensi atau hipotensi yang berfluktuasi. Pemeriksaan mata: papiledem, penyebabnya belum diketahui dengan pasti. Diduga karena peninggian kadar protein dalam cairan otot yang menyebabkan penyumbatan vili arachoidales sehingga absorbs cairan otak berkurang.
11. Pemeriksaan Laboratorium Gambaran laboratorium yang paling menonjol adalah peningkatan kadar protein di dalam cairan otak yang mencapai 0,5 mg% ( 100 - 1000 mg/dl) tanpa diikuti peningkatan jumlah sel (pleiositosis) dalam cairan otak, keadaan ini disebut dengan disosiasi sito-albumin. Peninggian kadar protein dalam otak ini dimulai pada minggu ke 1 2 dari onset penyakit dan mencapai puncaknya setelah 3 6 minggu. Jumlah sel mononuklear (leukosi) < 10 sel/mm3. Protein likuor yang normal tidak menyingkirkan adanya GBS, sebab pada 10 % kasus protein tetap normal. Pada darah tepi, didapati leukositosis polimorfonuklear sedang dengan pergeseran ke bentuk yang imatur, limfosit cenderung rendah selama fase awal dan
fase aktif penyakit. Pada fase lanjut, dapat terjadi limfositosis; eosinofilia jarang ditemui. Laju endap darah dapat meningkat sedikit atau normal, sementara anemia bukanlah salah satu gejala.Immunoglobulin serum dapat meningkat.
12. Pemeriksaan Penunjang EKG - Gelombang T yang mendatar atau terbalik - Peninggian kompleks QRS - Deviasi sumbu ke kiri - Penurunan segmen ST - Memanjangnya interval QT - Kelainan ini dapat terjadi pada keadaan tekanan darah normal dan tidak ada hubungannya dengan derajat kelumpuhan. Kecepatan Hantar Saraf (KHS) Manifestasi elektrofisiologis yang khas dari GBS terjadi akibat demyelinasi saraf, antara lain prolongasi masa laten motorik distal (menandai blok konduksi distal) dan prolongasi atau absennya respon gelombang F (tanda keterlibatan bagian proksimal saraf), blok hantar saraf motorik, serta berkurangnya KHS. Pada 90% kasus GBS yang telah terdiagnosis, KHS kurang dari 60% normal. EMG menunjukkan berkurangnya rekruitmen motor unit Dapat pula dijumpai degenerasi aksonal dengan potensial fibrilasi 2-4 minggu setelah onset gejala, sehingga ampilitudo CMAP dan SNAP kurang dari normal. Derajat hilangnya aksonal ini telah terbukti berhubungan dengan tingkat mortalitas yang tinggi serta disabilitas jangka panjang pada pasien GBS, akibat fase penyembuhan yang lambat dan tidak sempurna. Sekitar 10% penderita menunjukkan penyembuhan yang tidak sempurna, dengan periode penyembuhan yang lebih panjang (lebih dari 3 minggu) serta berkurangnya KHS dan denervasi EMG. Pemeriksaan patologi anatomi umumnya didapati pola dan bentuk yang relatif konsisten; yakni adanya infiltrat limfositik mononuklear perivaskuler serta demyelinasi multifokal. Pada fase lanjut, infiltrasi sel-sel radang dan demyelinasi ini akan muncul bersama dengan demyelinasi segmental dan degenerasi wallerian dalam berbagai derajat Saraf perifer dapat terkena
pada semua tingkat, mulai dari akar hingga ujung saraf motorik intramuskuler, meskipun lesi yang terberat bila terjadi pada ventral root, saraf spinal proksimal, dan saraf kranial. Infiltrat sel-sel radang (limfosit dan sel mononuclear lainnya) juga didapati pada pembuluh limfe, hati, limpa, jantung, dan organ lainnya.
13. Gambaran Patologi Pada pemeriksaan makroskopis tidak tampak jelas gambaran pembengkakan saraf tepi. Dengan mikroskop sinar tampak perubahan pada saraf tepi. Perubahan pertama berupa edema yang terjadi pada hari ke tiga atau ke empat, kemudian timbul pembengkakan dan iregularitas selubung myelin pada hari ke lima, terlihat beberapa limfosit pada hari ke sembilan dan makrofag pada hari ke sebelas. poliferasi sel schwan pada hari ke tigabelas. Perubahan pada myelin, akson, dan selubung schwan berjalan secara progresif, sehingga pada hari ke enampuluh enam, sebagian radiks dan saraf tepi telah hancur. Asbury dkk mengemukakan bahwa perubahan pertama yang terjadi adalah infiltrasi sel limfosit yang ekstravasasi dari pembuluh darah kecil pada endoneural dan epineural. Keadaan ini segera diikuti demyelinisasi segmental. Bila peradangannya berat akan berkembang menjadi degenerasi Wallerian. Kerusakan myelin disebabkan makrofag yang menembus membran basalis dan melepaskan selubung myelin dari sel schwan dan akson.
14. Kriteria Diagnostik Kriteria diagnosa yang umum dipakai adalah criteria dari National Institute of Neurological and Communicative Disorder and Stroke (NINCDS), yaitu: 1. Ciri-ciri yang perlu untuk diagnosis: Terjadinya kelemahan yang progresif Hiporefleksi
2. Ciri-ciri yang secara kuat menyokong diagnosis SGB: a. Ciri-ciri klinis: Progresifitas: gejala kelemahan motorik berlangsung cepat, maksimal dalam 4 minggu, 50% mencapai puncak dalam 2 minggu, 80% dalam 3 minggu, dan 90% dalam 4 minggu. Relatif simetris Gejala gangguan sensibilitas ringan
Gejala saraf kranial 50% terjadi parese N VII dan sering bilateral. Saraf otak lain dapat terkena khususnya yang mempersarafi lidah dan otot-otot menelan, kadang < 5% kasus neuropati dimulai dari otot ekstraokuler atau saraf otak lain.
Pemulihan: dimulai 2-4 minggu setelah progresifitas berhenti, dapat memanjang sampai beberapa bulan. Disfungsi otonom. Takikardi dan aritmia, hipotensi postural, hipertensi dan gejala vasomotor. Tidak ada demam saat onset gejala neurologis
b. Ciri-ciri kelainan cairan serebrospinal yang kuat menyokong diagnosa: Protein CSS. Meningkat setekah gejala 1 minggu atau terjadi peningkatan pada LP serial. Jumlah sel CSS < 10 MN/mm3
Varian: - Tidak ada peningkatan protein CSS setelah 1 minggu gejala - Jumlah sel CSS: 11-50 MN/mm3
c. Gambaran elektrodiagnostik yang mendukung diagnosa: Perlambatan konduksi saraf bahkan blok pada 80% kasus. Biasanya kecepatan hantar kurang 60% dari normal
15. Diagnosis Banding Gejala klinis SGB biasanya jelas dan mudah dikenal sesuai dengan criteria diagnostik dari NINCDS, tetapi pada stadium awal kadang-kadang harus dibedakan dengan keadaan lain, seperti: Miastenia gravis akut, tidak muncul sebagai paralisis asendens, meskipun terdapat ptosis dan kelemahan okulomotor. Otot mandibula penderita GBS tetap kuat, sedangkan pada miastenia otot mandibula akan melemah setelah beraktivitas; selain itu tidak didapati defisit sensorik ataupun arefleksia. Thrombosis arteri basilaris, dibedakan dari GBS dimana pada GBS, pupil masih reaktif, adanya arefleksia dan abnormalitas gelombang F; sedangkan pada infark batang otak terdapat hiperefleks serta refleks patologis Babinski.
Paralisis periodik, ditandai oleh paralisis umum mendadak tanpa keterlibatan otot pernafasan dan hipo atau hiperkalemia. Botulisme, didapati pada penderita dengan riwayat paparan makanan kaleng yang terinfeksi. Gejala dimulai dengan diplopia disertai dengan pupil yang non-reaktif pada fase awal, serta adanya bradikardia; yang jarang terjadi pada pasien GBS.
Tick paralysis, paralisis flasid tanpa keterlibatan otot pernafasan; umumnya terjadi pada anak-anak dengan didapatinya kutu (tick) yang menempel pada kulit. Porfiria intermiten akut, terdapat paralisis respiratorik akut dan mendadak, namun pada pemeriksaan urin didapati porfobilinogen dan peningkatan serum asam aminolevulinik delta.
Neuropati akibat logam berat; umumnya terjadi pada pekerja industri dengan riwayat kontak dengan logam berat. Onset gejala lebih lambat daripada GBS. Cedera medulla spinalis, ditandai oleh paralisis sensorimotor di bawah tingkat lesi dan paralisis sfingter. Gejala hamper sama yakni pada fase syok spinal, dimana refleks tendon akan menghilang.
Poliomyelitis, didapati demam pada fase awal, mialgia berat, gejala meningeal, yang diikuti oleh paralisis flasid asimetrik. Mielopati servikalis. Pada GBS, terdapat keterlibatan otot wajah dan pernafasan jika muncul paralisis, defisit sensorik pada tangan atau kaki jarang muncul pada awal penyakit, serta refleks tendon akan hilang dalam 24 jam pada anggota gerak yang sangat lemah dalam melawan gaya gravitasi.
DD untuk fase awal GBS: Mielitis akut, Poliomyelitis anterior akut, Porphyria intermitten akut, Polineuropati post difteri.
16. Penatalaksanaan Pada sebagian besar penderita dapat sembuh dengan sendirinya. Pengobatan secara umum bersifat suportif. Selain pengobatan secara umum, ada juga pengobatan yang bersifat spesifik yang bertujuan untuk mengurangi beratnya penyakit dan mempercepat penyembuhan melalui sistem imunitas. Selain terapi yang telah tercantum diatas, rehabilitasi medik juga diperlukan untuk mengembalikan keadaan dan fungsi tubuh pasien seperti sebelum sakit. Terapi yang dilakukan secara dini setelah timbulnya onset akan mempengaruhi prognosis jangka panjang. Pasien yang telah terdiagnosa GBS harus
dirawat dirumah sakit untuk pemantauan secara ketat sampai penyakit mencapai fase plateu. Terapi Suportif Penanganan terapeutik awal bersifat suportif yang terfokus pada dukungan ventilasi, tekanan darah, fungsi jantung, nutrisi dan pencegahan infeksi. Pada beberapa literatur dikatakan, bahwa dapat dilakukan pemeriksaan forced vital capasity (FVC), karena pemeriksaan ini juga dianggap dapat menuntun penyusunan terapi. Jika FVC kurang dari 20 mL/kg, pasien direkomendasikan untuk dirawat di ICU, dan bila FVC < 15 mL/kg, pasien dianjurkan untuk diintubasi. Literatur lain mengatakan bahwa apabila FVC < 18 mL/kg atau saturasi oksigen kurang dari < 70 mmHg maka perlu dipertimbangkan tindakan trakeotomi pada pasien yang telah mengalami kegagalan napas dalam waktu yang lama dan terutama pada pasien yang telah menggukan ventilasi mekanik lebih dari 2 minggu. Pemantaun tekanan darah dan fungsi jantung penting untuk menilai keadaan umum yang dapat mengancam jiwa. Pemberian obat anti-hipertensi pada pasien dengan sistem saraf otonom yang tidak stabil harus hati-hati karena perubahan hemodinamik yang berhubungan dengan disfungsi otonom biasanya hanya sementara. Pemberian nutrisi secara enteral atau parenteral diperlukan untuk memenuhi gizi pada pasien yang menggunakan ventilasi mekanik atau pada pasien tanpa bantuan ventilasi mekanik tetapi mengalami disfagia yang berat. Pencegahan komplikasi akibat immobilitas juga diperlukan. Heparin berat molekul rendah dan thromboguard sering digunakan untuk pencegahan terhadap deep vein thrombosis (DVT) dan emboli pulmonal. Sering merubah posisi tubuh berguna untuk mencegah terjadinya kontraktur sendi dan ulkus dekubitus Penggunaan analgesia untuk mengurangi rasa nyeri mungkin diperlukan, yaitu penggunaan AINS atau acetaminofen. Terapi modalitas seperti TENS (Transcutaneous Electrical Nerve stimulation) dapat digunakan untuk mengatasi myalgia. Terapi Spesifik Pengobatan medikamentosa pada saat ini terutama ditujukan pada imunomodulasi. Menurut petunjuk guideline dari American Academy of Neurology (AAN), maka pengobatan GBS yang dimulai secara dini dalam waktu 2 4 minggu setelah gejala pertama timbul, dapat mempercepat waktu penyembuhan. Hanya plasmaferesis (plasma exchange therapy) dan imunoglobulin intravena (IVIg 7s) yang terbukti efektif. Kedua
modalitas pengobatan ini telah terbukti dapat memperpendek waktu penyembuhan sampai 50 %. Efektivitas ke 2 regimen pengobatan itu hampir sama dan komparabel. Plasmaferesis secara historis dan case control studies terbukti menurunkan beratnya penyakit dan gejala-gejalanya dan memperpendek durasi GBS, namun efeknya biasanya tidak segera dan tidak dramatis. Plasmaferesis berguna untuk mengeluarkan autoantibodi, kompleks imun serta konstituen yang bersifat sitotoksik. Plasmaferesis sebaiknya diberikan secepat mungkin pada penderita GBS yang tidak dapat berjalan tanpa bantuan. Plasma yang akan diganti dalam 4 5 kali plasmaferesis yang dilakukan dalam jangka waktu 7 10 hari seluruhnya adalah kira-kira 200 - 250 cc/kgbb. Harus dipakai suatu alat dengan pengaliran yang terus-menerus (continuous flow machine), dan cairan pengganti plasma yang dipakai adalah albumin 5%. plasmaferesis dilakukan di vena perifer dan bisa juga dilakukan didaerah subklavia. Komplikasi yang bisa timbul adalah instabilitas otonom, hiperkalsemia dan perdarahan karena faktor
pembekuan ikut dihilangkan. Imunoglobulin intravena (IVIG 7s) digunakan untuk memperbaiki aspek klinis dan imunologis dari GBS dan mengurangi produksi autoantibodi dan meningkatkan pelarutan dan penyingkiran kompleks imun. IVIg menetralisir antibodi mielin yang bersirkulasi melalui antibodi anti idiotipik dan men- down-regulate sitokinin proinflamatoir termasuk interferon gamma (IFN-). Selain itu juga memblok kaskade komplemen dan mempromosikan terjadinya remielinisasi. Dosis dewasa adalah 0,4 g/kg/hari selama 5 hari atau cara lain dengan pemberian 2g/kg IVIg yang diberikan sekaligus sebagai dosis tunggal. pemberian dengan pompa infus (infusion pump) dan bila perlu diulang setelah 4 minggu. Kontraindikasi adalah hipersensitivitas terhadap regimen ini dan defisiensi IgA dan antibodi anti IgE / IgG. Sebaiknya tidak diberikan pada wanita hamil. pemberian IVIg dapat meninggikan viskositas serum dan ada kemungkinan terjadinya kejadian tromboembolik, dan infus tersebut juga meninggikan risiko terjadinya serangan migren, dan bisa terjadi aseptik meningitis (10%), urtikaria, pruritus atau petechiae yang bisa terjadi 2-5 hari post-infus sampai 30 hari. Juga ada peningkatan risiko terjadinya nekrosis renal tubuler pada manula, dan pada penderita diabetes, juga bila ada penyakit ginjal sebelumnya.
Rehabilitasi Medik
Program rehabilitasi medik bertujuan untuk mengurangi defisit fungsional neurologis dan mengurangi disabilitas yang ditimbulkan oleh GBS.
Pada fase awal GBS pasien mungkin tidak dapat sepenuhnya berpartipasi dalam fisioterapi aktif, oleh sebab itu dilakukan fisioterapi pasif berupa ROM exercise (Range of Motion) yang berguna untuk mencegah terjadinya pemendekan serabut otot dan kontraktur sendi. Selain itu, pergantian posisi tubuh juga diperlukan untuk mencegah terjadinya ulkus dekubitus. Fisioterapi aktif yang berguna untuk melatih kekuatan otot secara aktif dilakukan secara perlahan lahan. Selama melakukan fisioterapi, ketidakstabilan hemodinamik dan intensitas latihan harus diperhatikan karena latihan yang berlebihan dapat meningkatkan kelemahan otot. Terapi bicara bertujuan untuk melatih berbicara dan meningkatkan kemampuan mengunyah pada pasien yang mengalami kelemahan orofaringeal yang berat yang ditandai dengan disarthria dan disphagia. fisioterapi pasif pada sistem respirasi hanya bisa dilakukan dengan bantuan ventilator atau manual hyperinflation. Dengan terpenuhinya volume sesuai dengan kapasitas vital paru, maka pertukaran gas dalam alveoli meningkat dan mampu memenuhi kebutuhan ventilasi. Dengan demikian bila kekuatan otot intercostal sudah kembali membaik, rongga dada sudah siap kembali mengembang. Oleh karena tekanan positif yang
diberikan lewat ventilator atau manual hyperinflation bisa memberikan efek samping, maka latihan aktif harus segera diberikan. Latihan aktif berupa latihan nafas melalui dada dan perut serta latihan batuk yang berguna untuk mengeluarkan sekresi yang menumpuk dalam paru dan saluran nafas. Apabila pasien belum mampu batuk, dalam mengeluarkan sekresi dapat dibantu dengan ventilator atau manual hyperinflation yang diatur dengan teknik tertentu, di mana panjang ekspirasi diperpendek, sehingga kecepatan udara yang keluar pada waktu ekspirasi bisa meningkat. Dengan demikian sekresi saluran nafas bisa dikeluarkan. Problem sensasi pada pasien SGB yang muncul adalah rasa terbakar, kesemutan, rasa tebal atau nyeri. Tidak banyak yang bisa dilakukan untuk mengurangi ketidaknyamanan akibat rasa tebal, rasa terbakar dan rasa kesemutan. Secara teori rasa nyeri bisa dikurangi dengan pemberian TENS (Transcutaneus Electrical Nerve Stimulation).
17. Komplikasi
18. Prognosis Prognosis GBS sulit untuk diprediksi karena terdapat variasi outcome yang sangat luas. Beberapa faktor yang dapat menunjukkan prognosis yang buruk adalah usialanjut, tingkat keparahan GBS pada awal penyakit, blok konduksi pada pemeriksaan KHS dan penurunan vital capacity lebih dari 20%.Sistem skoring prognostik (The Erasmus GBS Outcome Score (EGOS) kini digunakan untuk menilai prognosis. Skor ini terdiri dari GBS disability score saat 2 minggu setelahmasuk RS, ada atau tidak nya kejadian diare seblumnya, dan usia saat onset, untuk menentukan kecenderungan untuk dapat berjalan tanpa bantuan 6 bulan setelah GBS. Untuk menghitung EGOS, satu poin diberikan untuk tiap GBS disability score (yaitu 1 sampai 5). Poin yang ditambahkan ke GBS dissability score adalah : 1 poin untuk usia di atas 60 tahun, 0.5 poin untuk usia 41-60 tahun dan tidak ada poin untuk usia 40 tahun atau kurang. Satu poin ditambahkan jika ada riwayat diare. Jika nilai EGOS sama dengan 3, data menunjukkan bahwa terdapat <5% kemungikanan tidak berjalan tanpa bantuan saat 6 bulan, jika EGOSbernilai 4, kemungkinannya ~ 7%; jika nilai EGOS 5 kemungkinannya ~ 25%; jika nilaiEGOS 6 kemungkinannya ~ 55% dan jika nilai EGOS 7 kemungkinan untuk tidak berjalan tanpa bantuan setelah 6 bulan adalah ~ 85%.
Anda mungkin juga menyukai
- Sistem SensorikDokumen6 halamanSistem SensorikmichelleBelum ada peringkat
- Sistem Syaraf TepiDokumen34 halamanSistem Syaraf TepiheriBelum ada peringkat
- Anfis Sistem PersarafanDokumen86 halamanAnfis Sistem PersarafanSalahudin AhmadBelum ada peringkat
- Isi (Repaired)Dokumen47 halamanIsi (Repaired)shindrummerBelum ada peringkat
- Medula SpinalisDokumen43 halamanMedula Spinalislailafitri22Belum ada peringkat
- Medula SpinalisDokumen43 halamanMedula SpinalisahlibedahBelum ada peringkat
- Sistem Saraf PeriferDokumen51 halamanSistem Saraf PeriferIchwan HabibieBelum ada peringkat
- Referat Tumor Medulla SpinalisDokumen18 halamanReferat Tumor Medulla SpinalisDaniel MatiusBelum ada peringkat
- Pertanyaan ParapelgiaDokumen15 halamanPertanyaan ParapelgiaRina Sriana KarimBelum ada peringkat
- HNPDokumen27 halamanHNPvaneshaBelum ada peringkat
- Systema Nervosum PeriphericumDokumen14 halamanSystema Nervosum PeriphericumNamira QisthinaBelum ada peringkat
- ANATOMI MEDULADokumen9 halamanANATOMI MEDULAkevin gregorius kevinBelum ada peringkat
- (KP 1.3.2.2 Dan 1.3.2.3) Anatomi SST 1,2 Dan Saraf OtonomDokumen51 halaman(KP 1.3.2.2 Dan 1.3.2.3) Anatomi SST 1,2 Dan Saraf OtonomHanisaBelum ada peringkat
- Sistem Saraf ManusiaDokumen18 halamanSistem Saraf ManusiaTri Widya Ceuchi AidyarrieshakyBelum ada peringkat
- Medula Spinalis Terletak Di Dalam Canalis VertebralisDokumen6 halamanMedula Spinalis Terletak Di Dalam Canalis VertebralisshindrummerBelum ada peringkat
- BAB II Saraf SpinalDokumen8 halamanBAB II Saraf Spinales3mailindaBelum ada peringkat
- Sensori Dan Laluan MotorDokumen12 halamanSensori Dan Laluan MotorHafizuddinBelum ada peringkat
- Mkanisme NyeriDokumen28 halamanMkanisme NyeriAprilla HandayaniBelum ada peringkat
- Case PerbahasanDokumen38 halamanCase PerbahasanErwin TanadyBelum ada peringkat
- NERVUS KRANIALDokumen12 halamanNERVUS KRANIALSista ChoiriyahBelum ada peringkat
- 2 Sistem Saraf PeriferDokumen51 halaman2 Sistem Saraf PeriferarialBelum ada peringkat
- Susunan Saraf - AnitaDokumen62 halamanSusunan Saraf - AnitaPutri Agatha SihombingBelum ada peringkat
- SARAFDokumen17 halamanSARAFTri Widya Ceuchi AidyarrieshakyBelum ada peringkat
- Saraf Anatomi - PPT Revisi 2Dokumen101 halamanSaraf Anatomi - PPT Revisi 2Pam BudionoBelum ada peringkat
- Persarafan Ekstremitas BawahDokumen10 halamanPersarafan Ekstremitas BawahoniekBelum ada peringkat
- Anatomi Dan Fisiologi Sistem LimbikDokumen13 halamanAnatomi Dan Fisiologi Sistem LimbikYoga Dananjaya67% (3)
- ANATOMIMSSDokumen9 halamanANATOMIMSSMalika JamalBelum ada peringkat
- Neuroanatomi (Cintya Claudia Rambu - 2065050118)Dokumen19 halamanNeuroanatomi (Cintya Claudia Rambu - 2065050118)Cintya RambuBelum ada peringkat
- DCML ReferatDokumen13 halamanDCML ReferatLidia WatiBelum ada peringkat
- Skenario 3 Blok NeuroDokumen44 halamanSkenario 3 Blok NeuroNiken Audi LestariBelum ada peringkat
- 2.2 SISTEM SARAF PERIFERI ShaheDokumen43 halaman2.2 SISTEM SARAF PERIFERI ShaheAzrul AzlanBelum ada peringkat
- Medula SpinalisDokumen15 halamanMedula Spinalisyuda firmansyahBelum ada peringkat
- Sken3 NeuroDokumen35 halamanSken3 NeuroEka Budi UtamiBelum ada peringkat
- Fisiologi Jaras Sensorik, MotorikDokumen39 halamanFisiologi Jaras Sensorik, MotorikNadya Shabirah Zahra Yuhanis0% (1)
- Memahami Dan Menjelaskan Anatomi Dan Fisiologi NyeriDokumen41 halamanMemahami Dan Menjelaskan Anatomi Dan Fisiologi NyeriRivoBelum ada peringkat
- Susunan Saraf Tepi 1. Nervi Craniales - Terdapat Sebanyak 12 PasangDokumen6 halamanSusunan Saraf Tepi 1. Nervi Craniales - Terdapat Sebanyak 12 PasangArini DwiBelum ada peringkat
- Perjalanan Trctus AscendensDokumen10 halamanPerjalanan Trctus AscendensshindrummerBelum ada peringkat
- Anatomi - Susunan SarafDokumen6 halamanAnatomi - Susunan SarafAuraBelum ada peringkat
- ANATOMIDokumen6 halamanANATOMITaufiq ZulyasmanBelum ada peringkat
- Topografi Inervasi Upper LimbDokumen33 halamanTopografi Inervasi Upper LimbnaurahprincesskatiliBelum ada peringkat
- Traktus Spinotalamikus dan Goll-BurdachDokumen9 halamanTraktus Spinotalamikus dan Goll-BurdachDarryl Shawn GodongBelum ada peringkat
- Anatomy Brachial Plexus and Lower LimbDokumen7 halamanAnatomy Brachial Plexus and Lower Limbanon_526533404Belum ada peringkat
- Menjelaskan Jaras Motorik Dan SensorikDokumen7 halamanMenjelaskan Jaras Motorik Dan SensorikAkmal Nugraha60% (5)
- Fungsi Sensorik Sistem SarafDokumen8 halamanFungsi Sensorik Sistem SarafmichelleBelum ada peringkat
- Memahami Dan Menjelaskan Anatomi Dan Fisiologi NyeriDokumen39 halamanMemahami Dan Menjelaskan Anatomi Dan Fisiologi NyeriSyifa Nuraini100% (2)
- Sistem PersarafanDokumen49 halamanSistem PersarafanfarhaniBelum ada peringkat
- Traktus SpinotalamikusDokumen11 halamanTraktus SpinotalamikusRyan FeizalBelum ada peringkat
- Anatomi 12Dokumen11 halamanAnatomi 12putrie auraBelum ada peringkat
- Draft Sooca RadiculopathyDokumen15 halamanDraft Sooca RadiculopathyNurul Fauziah MahmudahBelum ada peringkat
- Makalah Penting CDokumen6 halamanMakalah Penting CImam AdliBelum ada peringkat
- Konsep BiopsikologiDokumen57 halamanKonsep BiopsikologiKrisna FebriantiBelum ada peringkat
- SARAFOTAKDokumen10 halamanSARAFOTAKKrisnha Dian Ayuningtyas100% (1)
- PLEKSUS BRAKIALISDokumen5 halamanPLEKSUS BRAKIALISyusnita jmBelum ada peringkat
- MTE - Jaras Kortikospinal Dan SpinotalamikusDokumen40 halamanMTE - Jaras Kortikospinal Dan SpinotalamikusArrinalhaq Andre SondakhBelum ada peringkat
- Traktus Ascenden IlDokumen7 halamanTraktus Ascenden IlMarisa SukoBelum ada peringkat
- Bismillah Neuro FixDokumen36 halamanBismillah Neuro FixElsa NovitaBelum ada peringkat
- Medulla SpinalisDokumen8 halamanMedulla SpinalisViachi Akemi AdmBelum ada peringkat
- Pengantar psikologi emosi: Dari Darwin hingga ilmu saraf, apa itu emosi dan bagaimana cara kerjanyaDari EverandPengantar psikologi emosi: Dari Darwin hingga ilmu saraf, apa itu emosi dan bagaimana cara kerjanyaBelum ada peringkat
- Susunan Saraf PusatDokumen33 halamanSusunan Saraf PusatKrisna HerdiyantoBelum ada peringkat
- Amenorea SekunderDokumen68 halamanAmenorea SekunderKrisna HerdiyantoBelum ada peringkat
- Hasil Penelitian IntiDokumen82 halamanHasil Penelitian IntiKrisna HerdiyantoBelum ada peringkat
- ULKUS KORNEADokumen25 halamanULKUS KORNEAKarina Ibnu50% (2)
- VSD 1Dokumen22 halamanVSD 1Krisna HerdiyantoBelum ada peringkat
- Mata - THT - Gigi (KKD)Dokumen14 halamanMata - THT - Gigi (KKD)Najua SalehBelum ada peringkat
- Referat Fraktur Ekstremitas Pada Orang Dewasa (UKURAN KECIL)Dokumen87 halamanReferat Fraktur Ekstremitas Pada Orang Dewasa (UKURAN KECIL)Krisna HerdiyantoBelum ada peringkat
- Presentasi Klasifikasi Hipertensi Who Dr. Widya NewDokumen15 halamanPresentasi Klasifikasi Hipertensi Who Dr. Widya NewAtid AmandaBelum ada peringkat
- ENURESIS NewDokumen15 halamanENURESIS NewFarid TaufiqBelum ada peringkat
- Radiologi GinjalDokumen18 halamanRadiologi GinjalKrisna HerdiyantoBelum ada peringkat
- Susunan Saraf PusatDokumen33 halamanSusunan Saraf PusatKrisna HerdiyantoBelum ada peringkat
- New Sistem Skeletal (MP 5)Dokumen42 halamanNew Sistem Skeletal (MP 5)nessyuarniBelum ada peringkat
- Sinusitis frontal dan maksilarisDokumen10 halamanSinusitis frontal dan maksilarisKrisna HerdiyantoBelum ada peringkat
- TB Paru Referat GandhiDokumen56 halamanTB Paru Referat GandhiMuhammad Firman Syarif Al-AsyiBelum ada peringkat
- Soal Osce CuyDokumen13 halamanSoal Osce CuyKrisna HerdiyantoBelum ada peringkat
- TB Putus ObatDokumen17 halamanTB Putus ObatKrisna HerdiyantoBelum ada peringkat
- Skin Test Tinjauan BaruDokumen10 halamanSkin Test Tinjauan BaruqiqiqiqiqiBelum ada peringkat
- The AviatorDokumen8 halamanThe AviatorKrisna HerdiyantoBelum ada peringkat
- Foto Thoraks PA Dengan Gambaran Impending Decomp KiriDokumen14 halamanFoto Thoraks PA Dengan Gambaran Impending Decomp KiriKrisna HerdiyantoBelum ada peringkat
- Pa To GenesisDokumen3 halamanPa To GenesisKrisna HerdiyantoBelum ada peringkat
- Lapsus & KesimDokumen5 halamanLapsus & KesimKrisna HerdiyantoBelum ada peringkat
- Cover MachopDokumen1 halamanCover MachopKrisna HerdiyantoBelum ada peringkat
- Parasit Kustian 1Dokumen40 halamanParasit Kustian 1Krisna HerdiyantoBelum ada peringkat
- Gangguan KepribadianDokumen88 halamanGangguan KepribadianPutu Kristalina WitariBelum ada peringkat
- Sindrom Lisis TumorDokumen7 halamanSindrom Lisis TumorKrisna HerdiyantoBelum ada peringkat
- BAB I OrifDokumen4 halamanBAB I OrifKrisna HerdiyantoBelum ada peringkat
- Sepsis Pada AnakDokumen21 halamanSepsis Pada AnakAnjung Sekar Arum100% (1)
- Referat StrokeDokumen7 halamanReferat Strokedbluekokok50% (2)
- Stroke Non HemoragikDokumen3 halamanStroke Non HemoragikpokiludBelum ada peringkat
- Diabetes Mellitus Pada AnakDokumen29 halamanDiabetes Mellitus Pada AnakKanisius Rarih Persada82% (11)