SOP Manajemen Klinis Covid-19 Terbaru
Diunggah oleh
Bima Mas ChedirieHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
SOP Manajemen Klinis Covid-19 Terbaru
Diunggah oleh
Bima Mas ChedirieHak Cipta:
Format Tersedia
1.
MANAJEMEN KLINIS CORONAVIRUS
DISESASE (COVID-19)
Nomor
Dokumen Ditetapkan di
No.Revisi Mengetahui
DINAS Tanggal terbit
Halaman
KESEHATAN SOP
2. Pengertian Manajemen klinis adalah serangkaian kegiatan yang dilakukan oleh tenaga
medis dan tenaga kesehatan untuk menegakkan diagnosis, melaksanakan
tata laksana pengobatan dan tindakan terhadap pasien COVID-19 sesuai
indikasi klinis. Tenaga medis yang terlibat sebagai Dokter Penanggung
Jawab Pelayanan (DPJP) adalah dokter spesialis paru, dokter penyakit
dalam, dokter sub spesialis penyakit dalam paru, dokter sub spesialis
penyakit dalam tropik infeksi, dokter anak, dokter anak sub spesialis paru,
dan dokter spesialis lain atau dokter sub spesialis lain sesuai dengan
kebutuhan medis. Dalam hal di rumah sakit tidak terdapat dokter spesialis,
maka dokter umum dapat merawat pasien COVID-19 sesuai dengan
kewenangannya. Tenaga kesehatan yang terlibat dalam pelayanan COVID-
19 adalah perawat dan tenaga kesehatan lainnya sesuai kebutuhan medis
pasien.
3. Tujuan Tata kelola klinis secara optimal dan berkualitas, supaya pasien
mendapatkan pelayanan yang komprehensif berfokus pada pasien (patien
centered care) secara berkesinambungan sesuai kebutuhan medis pasien,
berbasis keselamatan pasien
4. Kebijakan dan Pedoman pencegahan dan pengendalian COVID-19 revisi ke-5 Kemenkes
Referensi RI, Juli 2020
5. Alat dan a. Alat Tulis Menulis, Media Elektronik Komputer/Laptop dan Media
Bahan Komunikasi HP Android dengan data selluler, Wifi,
b. Persiapan formulir pemantauan harian sebagaimana terlampir dalam
Pedoman pencegahan dan pengendalian COVID-19 revisi ke-5
Kemenkes RI, Juli 2020.
c. Persiapan logistik (termasuk APD yaitu Masker bedah, Google/face
shield, Handscoen Sarung tangan karet sekali pakai (jika harus kontak
dengan cairan tubuh pasien), Pengukur Suhu badan (Thermo-gun),
Hand sanitizer (cairan untuk cuci tangan berbasis alkohol) Baju
dinas/scrub jika diperlukan dan obat-obatan jika diperlukan
d. Informasi KIE tentang COVID-19 dan daftar nomor-nomor penting
e. Identitas diri petugas dan Surat Tugas dari pihak yang berwenang
Langkah- a. Triage: Deteksi Dini Pasien dalam Pengawasan COVID-19
langkah 1) Kegiatan ini merupakan penapisan dan pemisahan pasien yang
Manajemen dicurigai COVID-19 harus dilakukan pada kontak pertama pasien
Klinis COVID- dengan fasyankes, di FKTP maupun di FKRTL baik di IGD dan
rawat jalan. Langkah awal dalam identifikasi individu yang diduga
19
atau dikonfirmasi COVID-19 adalah dengan skrining semua
pengunjung fasyankes pada titik kontak pertama. Pelaksanaan
skrining dilakukan di semua fasyankes seperti rumah sakit,
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 1
puskesmas, klinik, dan praktik perorangan, serta dapat juga melalui
call center pelayanan gawat darurat 119/Public Safety Center (PSC
119). Panduan petugas pelayanan call center pelayanan gawat
darurat 119/Public Safety Center (PSC 119) dapat merujuk pada
panduan terlampir.
2) Skrining dapat menggunakan serangkaian kegiatan seperti
pemeriksaan suhu tubuh dengan thermal gun, pertanyaan
sederhana seperti ada demam atau riwayat demam, batuk, nyeri
tenggorokan, hidung tersumbat, sesak nafas, malaise, sakit kepala,
nyeri otot, riwayat kontak erat dengan pasien konfirmasi dan atau
riwayat perjalanan dalam 14 hari dari negara atau wilayah transmisi
lokal untuk mendapatkan status awal pasien ada tidaknya gejala
COVID-19.Sebaiknya membuat protokol skrining di semua titik
akses masuk ke fasyankes dan selama kegiatan pelacakan
kontak/contact tracing.
3) Pertimbangkan COVID-19 sebagai etiologi yang paling
memungkinkan untuk pasien yang mengalami ISPA berat dan
memenuhi kriteria definisi operasional surveilans. Infeksi COVID-19
dapat menyebabkan gejala ISPA ringan sampai berat bahkan sampai
terjadi Acute Respiratory Distress Syndrome (ARDS), sepsis dan
syok septik.
4) Deteksi dini manifestasi klinis (tabel 5.1) akan memberikan
kesempatan yang cukup untuk penerapan tatalaksana dan PPI yang
tepat.
5) Setelah skrining pasien pada triase dengan dugaan COVID-19
dilakukan evaluasi pasien untuk menentukan tingkat keparahan
penyakit.
6) Setelah penilaian awal, manajemen dan stabilisasi, pasien diarahkan
ke tujuan perawatan COVID-19 yang sesuai, yaitu di dalam
fasyankes (unit perawatan kritis atau bangsal), atau dirujuk ke
fasyankes yang berbeda, fasilitas komunitas atau rumah, sesuai
dengan kebutuhan medis pasien. Mayoritas pasien dengan gejala
ringan tidak memerlukan rawat inap kecuali ada kekhawatiran
tentang kemungkinan terjadinya perburukan yang cepat dan sesuai
dengan pertimbangan medis. Pasien yang berusia lanjut dan
memiliki penyakit komorbid (contohnya: penyakit kardiovaskuler
dan diabetes) memiliki resiko lebih besar untuk mengalami gejala
yang lebih berat dan mengalami kematian, sehingga dapat
dipertimbangkan untuk mendapat perawatan. Deteksi cepat
COVID-19 diselenggarakan sesuai manifestasi klinis dan sesuai
definisi operasional surveilans COVID-19.
7) Sebagian pasien yang dirawat (15%) akan mengalami sakit berat
yang memerlukan terapi oksigen dan sekitar 5% akan dirawat di
ICU dan sebagian diantaranya memerlukan ventilator mekanik.
Pnemonia berat merupakan diagnosis yang paling umum untuk
pasien COVID-19 yang sakit berat.
8) Pasien dengan gejala ringan, sedang atau berat/kritis dapat dirawat
di rumah sakit rujukan COVID-19 atau rumah sakit lain yang
memiliki fasilitas sesuai standar pelayanan yang telah ditentukan,
sementara itu pasien dengan gejala ringan hingga sedang dapat juga
dirawat di Rumah Sakit Lapangan/Rumah Sakit Darurat terutama
bagi pasien yang dapat mandiri/self handling selama dirawat.
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 2
b. Anamnesis dan Pemeriksaan Fisik
1) Anamnesis dilakukan dengan wawancara baik langsung pada
pasien (Auto anamnese) atau pada orang tua atau sumber lain (Allo
anamneses) untuk menegakkan diagnosa.
2) Pemeriksaan fisik atau pemeriksaan klinis adalah sebuah proses dari
tenaga medis memeriksa tubuh pasien untuk menemukan tanda
klinis penyakit.
Kriteria gejala klinis dan manifestasi klinis yang berhubungan
dengan infeksi covid-19
Kriteria Gejala Manifestasi Klinis Penjelasan
Tanpa Gejala Sakit ringan tanpa Pasien tidak menunjukkan gejala apapun
(asimptomatik) komplikasi
Sakit ringan Sakit ringan tanpa Pasien dengan gejala non-spesifik seperti
komplikasi demam, batuk, nyeri tenggorokan, hidung
tersumbat, malaise, sakit kepala, nyeri
otot. Perlu waspada pada usia lanjut dan
imunocompromised karena gejala dan
tanda tidak khas.
Sakit Sedang Pneumonia ringan Pasien Remaja atau Dewasa dengan
tanda klinis pneumonia (demam, batuk,
dyspnea, napas cepat) dan tidak ada
tanda pneumonia berat.
Anak dengan pneumonia ringan
mengalami batuk atau kesulitan bernapas
+ napas cepat: frekuensi napas: <2 bulan,
≥60x/menit; 2–11 bulan, ≥50x/menit; 1–5
tahun, ≥40x/menit dan tidak ada tanda
pneumonia berat.
Sakit Berat Pneumonia berat / Pasien remaja atau dewasa dengan
ISPA berat demam atau dalam pengawasan infeksi
saluran napas, ditambah satu dari:
frekuensi napas >30 x/menit, distress
pernapasan berat, atau saturasi oksigen
(SpO2) <90% pada udara kamar.
Pasien anak dengan batuk atau kesulitan
bernapas, ditambah setidaknya satu dari
berikut ini:
sianosis sentral atau SpO2 <90%;
distres pernapasan berat (seperti
mendengkur, tarikan dinding dada
yang berat);
tanda pneumonia berat:
ketidakmampuan menyusui atau
minum, letargi atau penurunan
kesadaran, atau kejang.
Tanda lain dari pneumonia yaitu: tarikan
dinding dada, takipnea :
<2 bulan, ≥60x/menit;
2–11 bulan, ≥50x/menit;
1–5 tahun, ≥40x/menit;
>5 tahun, ≥30x/menit.
Diagnosis ini berdasarkan klinis;
pencitraan dada dapat membantu
penegakan diagnosis dan dapat
menyingkirkan komplikasi.
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 3
Sakit Kritis Acute Respiratory Onset: baru terjadi atau perburukan dalam
Distress Syndrome waktu satu minggu.
(ARDS) Pencitraan dada (CT scan toraks, atau
ultrasonografi paru): opasitas bilateral,
efusi pluera yang tidak dapat dijelaskan
penyebabnya, kolaps paru, kolaps lobus
atau nodul.
Penyebab edema: gagal napas yang
bukan akibat gagal jantung atau kelebihan
cairan. Perlu pemeriksaan objektif (seperti
ekokardiografi) untuk menyingkirkan
bahwa penyebab edema bukan akibat
hidrostatik jika tidak ditemukan faktor
risiko.
KRITERIA ARDS PADA DEWASA:
ARDS ringan: 200 mmHg
<PaO2/FiO2 ≤ 300 mmHg (dengan
PEEP atau continuous positive airway
pressure (CPAP) ≥5 cmH2O, atau
yang tidak diventilasi)
ARDS sedang: 100 mmHg <PaO2 /
FiO2 ≤200 mmHg dengan PEEP ≥5
cmH2O, atau yang tidak diventilasi)
ARDS berat: PaO2 / FiO2 ≤ 100
mmHg dengan PEEP ≥5 cmH2O, atau
yang tidak diventilasi)
Ketika PaO2 tidak tersedia, SpO2/FiO2
≤315 mengindikasikan ARDS (termasuk
pasien yang tidak diventilasi)
KRITERIA ARDS PADA ANAK :
Usia Eksklusi pasien
dengan penyakit
paru perinatal
Waktu Dalam 7 hari sejak
onset penyakit
Penyebab edema Gagal napas yang
tidak dapat
dijelaskan oleh
gagal jantung atau
kelebihan cairan
(fluid overload)
Radiologis Infiltrat baru
konsisten dengan
penyakit paru akut
Oksigenasi Ventilasi mekanis
non invasive
PARDS
Masker full face
ventilasi bi-level
atau CPAP ≥
Ringan
4 ≤ OI ≤8
Ventilasi mekanis
invasive
Sedang
8 ≤ OI ≤ 16
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 4
Berat
OI ≥ 16
POPULASI KHUSUS :
Penyakit jantung sianotik Kriteria standar usia, waktu, penyebab edema, dan
radiologis sama seperti di atas, disertai perburukan
oksigenasi akut yang tidak dapat dijelaskan oleh
penyakit jantung dasar
Penyakit paru kronis Kriteria standar usia, waktu, dan penyebab edema
sama seperti diatas, disertai gambaran radiologis
konsisten dengan infiltrate baru dan perburukan
oksigenasi akut dari nilai sebelumnya, yang sesuai
dengan kriteria oksgenasi di atas
Disfungsi ventrikel kiri Kriteria standar usia, waktu, dan penyebab edema,
dengan gambaran radiologis konsisten dengan
infiltrate baru dan perburukan oksigenasi akut, yang
memenuhi kriteria di atas, namun tidak dapat
dijelaskan oleh disfungsi ventrikel kiri
Syok septik Pasien dewasa: hipotensi yang menetap meskipun
sudah dilakukan resusitasi cairan dan
membutuhkan vasopresor untuk mempertahankan
mean arterial pressure (MAP) ≥65 mmHg dan kadar
laktat serum> 2 mmol/L.
Pasien anak: hipotensi (TDS < persentil 5 atau >2
SD di bawah normal usia) atau terdapat 2-3 gejala
dan tanda berikut: perubahan status
mental/kesadaran; takikardia atau bradikardia (HR
<90 x/menit atau >160 x/menit pada bayi dan HR
<70x/menit atau >150 x/menit pada anak); waktu
pengisian kembali kapiler yang memanjang (>2
detik) atau vasodilatasi hangat dengan bounding
pulse; takipnea; mottled skin atau ruam petekie atau
purpura; peningkatan laktat; oliguria; hipertermia
atau hipotermia
c. Pemeriksaan Penunjang
Pemeriksaan penunjang dilakukan sesuai dengan manifestasi klinis,
antara lain:
1) Laboratorium: Darah lengkap/Darah rutin, LED, Gula Darah,
Ureum, Creatinin, SGOT, SGPT, Natrium, Kalium, Chlorida, Analisa
Gas Darah, Procalcitonin, PT, APTT, Waktu perdarahan, Bilirubin
Direct, Bilirubin Indirect, Bilirubin Total, pemeriksaan laboratorium RT-
PCR, dan/atau semua jenis kultur MO (aerob) dengan resistensi Anti
HIV.
2) Radiologi: Thorax AP/PA
d. Komplikasi
1) Komplikasi akibat penggunaan ventilasi mekanik invasif (IMV) yang
lama
2) ventilator-associated pneumonia (VAP)
3) tromboemboli vena
4) catheter-related bloodstream
5) stres ulcer dan pendarahan saluran pencernaan
6) kelemahan akibat perawatan di ICU
7) komplikasi lainnya selama perawatan pasien
e. Komorbid
1) Diabetes Mellitus
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 5
a) Diabetes Mellitus Tipe 1
b) Diabetes Mellitus Tipe 2
c) Glucocorticoid-associated diabetes
2) Penyakit terkait Geriatri
3) Penyakit terkait Autoimun
4) Penyakit Ginjal
5) ST Segment Elevation Myocardial Infarction (STEMI)
6) Non-ST-segment Elevation Myocardial Infarction (NSTEMI)
7) Hipertensi
8) Penyakit Paru Obstruktif Kronik (PPOK)
9) Tuberculosis
10) Penyakit kronis lain yang diperberat oleh kondisi penyakit COVID-
19
6. Dokumen Formulir Notifikasi Penemuan Kasus Pada Pelaku Perjalanan
Terkait Formulir Pemantauan Harian (Digunakan Untuk Kontak
Erat/Suspek/Probable)
Laporan Notifikasi Penemuan Kasus COVID-19 Di Fasyankes
Pemeriksaan Laboratorium RT-PCR
Terapi dan Penatalaksanaan Klinis Pasien COVID-19
7. Unit terkait Dinas Kesehatan Kab/Kota
Pelayanan faskes (Puskesmas/Klinik/RS/RS Swasta)
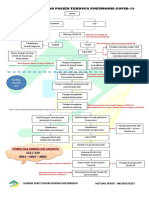
8. Bagan alir
SOP TRACING CONTACT CORONAVIRUS DISESASE (COVID-19) Page 6
Anda mungkin juga menyukai
- RUJUKAN COVIDDokumen3 halamanRUJUKAN COVIDYurico IkoBelum ada peringkat
- SOP CORONA PUSDOKKES - 1-DikonversiDokumen3 halamanSOP CORONA PUSDOKKES - 1-DikonversiVera Suci Lestari80% (5)
- SOP Manajemen Klinis COVIDDokumen4 halamanSOP Manajemen Klinis COVIDAndi TatatBelum ada peringkat
- Sop Rujukan Kasus Ke Rs Rujukancovid-19Dokumen4 halamanSop Rujukan Kasus Ke Rs Rujukancovid-19NIKENBelum ada peringkat
- Resume Manajemen Pengelolalan PasienDokumen65 halamanResume Manajemen Pengelolalan PasienMilkha AmaliaBelum ada peringkat
- Sop Alur Pelayanan Pasien Covid Di Puskesmas Rawat InapDokumen2 halamanSop Alur Pelayanan Pasien Covid Di Puskesmas Rawat InapPuskesmas KawaliBelum ada peringkat
- SOP Alur Pelayanan Pasien Masa Pandemi COVID-19Dokumen2 halamanSOP Alur Pelayanan Pasien Masa Pandemi COVID-19dr putriBelum ada peringkat
- Sop Penjemputan Pasien 115Dokumen3 halamanSop Penjemputan Pasien 115Mirza Sang KaptenBelum ada peringkat
- SOP Pelayanan CovidDokumen3 halamanSOP Pelayanan CovidYudi Solehudin100% (3)
- SOP Panduan Pelaporan Ke Pengurus RT RW Lurah Camat Jika Ada Warga Yang DIdiga TerpaparDokumen2 halamanSOP Panduan Pelaporan Ke Pengurus RT RW Lurah Camat Jika Ada Warga Yang DIdiga TerpaparSungging GinanjarBelum ada peringkat
- Spo Penerimaan Pasien Covid IgdDokumen1 halamanSpo Penerimaan Pasien Covid IgdRahayu Pamungkas100% (3)
- Sop Rujukan CovidDokumen3 halamanSop Rujukan CovidUsti Sri NBelum ada peringkat
- Sop Rujukan PDP Covid-19Dokumen5 halamanSop Rujukan PDP Covid-19Anang SetianaBelum ada peringkat
- SKRINING COVID-19 DI PUSKESMASDokumen4 halamanSKRINING COVID-19 DI PUSKESMASNova Imanda marandyBelum ada peringkat
- Alur Pasien COVID-19Dokumen12 halamanAlur Pasien COVID-19Muh. Taufik Azis100% (9)
- ODP PemantauanDokumen5 halamanODP Pemantauanmarlin100% (8)
- Sop Manajemen Pasien CovidDokumen3 halamanSop Manajemen Pasien Covidirsyad robani100% (1)
- SKRIP PANDUAN COVID-19Dokumen61 halamanSKRIP PANDUAN COVID-19Dianaapriana100% (1)
- Pedoman Covid RSUDTL Rev4Dokumen42 halamanPedoman Covid RSUDTL Rev4sentekor100% (1)
- Sop CovidDokumen11 halamanSop CovidguptaBelum ada peringkat
- SOP ALUR PELAYANAN RAWAT JALAN PASIEN Covid 19Dokumen2 halamanSOP ALUR PELAYANAN RAWAT JALAN PASIEN Covid 19muhammad hidayat100% (3)
- PENYULUHAN CORONA DI UNIVERSITAS YARSIDokumen8 halamanPENYULUHAN CORONA DI UNIVERSITAS YARSINanda Nurdara Tahara100% (5)
- COVID-19 RUJUKANDokumen2 halamanCOVID-19 RUJUKANpsc119 serang80% (5)
- Manajemen Penanganan CovidDokumen48 halamanManajemen Penanganan CovidElric Brahm MalelakBelum ada peringkat
- Referat - Penatalaksanaan COVID-19 - Ridhoullah (702019036)Dokumen47 halamanReferat - Penatalaksanaan COVID-19 - Ridhoullah (702019036)Achmad Ridhoullah PratamaBelum ada peringkat
- Standar Pelayanan UGDDokumen9 halamanStandar Pelayanan UGDPkm SanankulonBelum ada peringkat
- SKRINING COVIDDokumen15 halamanSKRINING COVIDNur Indah Febriana100% (1)
- SKRINING COVID DI RS PMCDokumen3 halamanSKRINING COVID DI RS PMCyunni46Belum ada peringkat
- SOP Triase UgdDokumen1 halamanSOP Triase UgdAmelia PutriBelum ada peringkat
- Covid 19Dokumen19 halamanCovid 19Puskesmas BumiajiBelum ada peringkat
- Pedoman Tata Laksana COVID-19 (Mei 2020)Dokumen8 halamanPedoman Tata Laksana COVID-19 (Mei 2020)PERDHAKI89% (9)
- SOP Alur Pelayanan Covid Di IgdDokumen4 halamanSOP Alur Pelayanan Covid Di IgdNaifahLuthfiyahPutriBelum ada peringkat
- SPO Orientasi Pasien Baru RG Rawat Inap FlamboyanDokumen5 halamanSPO Orientasi Pasien Baru RG Rawat Inap Flamboyanmbnet mbnetBelum ada peringkat
- Alur COVID 19 PDFDokumen1 halamanAlur COVID 19 PDFALan Andi SondakhBelum ada peringkat
- Persiapan Pasien Rujuk CovidDokumen5 halamanPersiapan Pasien Rujuk CovidBunda Syafa100% (1)
- SOP Pelacakan Kontak EratDokumen4 halamanSOP Pelacakan Kontak EratMonyet LepasBelum ada peringkat
- Deteksi Dan Alur Pasien CovidDokumen6 halamanDeteksi Dan Alur Pasien Covidhari s100% (1)
- Sop OtgDokumen2 halamanSop OtgfetyBelum ada peringkat
- Pedoman Pelayanan Balai PengobatanDokumen15 halamanPedoman Pelayanan Balai PengobatanAziz Nainata100% (3)
- SOP Penanganan Pasien Gawat DaruratDokumen3 halamanSOP Penanganan Pasien Gawat DaruratSindhu BuanaBelum ada peringkat
- Apk 3.1 Panduan Rujukan PasienDokumen25 halamanApk 3.1 Panduan Rujukan Pasienratnarspktcom100% (3)
- Kerangka Acuan Kerja Pemeriksaan Kontak SerumahDokumen4 halamanKerangka Acuan Kerja Pemeriksaan Kontak Serumahsyaiful lailiBelum ada peringkat
- Sop Rujukan Covid ShelterDokumen4 halamanSop Rujukan Covid ShelteraditBelum ada peringkat
- Edukasi COVID-19 Untuk Masyarakat (Terbaru) Edit PDFDokumen25 halamanEdukasi COVID-19 Untuk Masyarakat (Terbaru) Edit PDFWanda GoniBelum ada peringkat
- Sop Skrining Covid-19 Kepada PasienDokumen4 halamanSop Skrining Covid-19 Kepada PasienNurul SafitriBelum ada peringkat
- Sop Observasi Pasien GawatDokumen1 halamanSop Observasi Pasien GawatZaim Al RasyidBelum ada peringkat
- Kak Penyelidikan Epidemiologi KLBDokumen3 halamanKak Penyelidikan Epidemiologi KLBRINI ARYANIBelum ada peringkat
- Alur Pemeriksaan dan Penatalaksanaan Pasien Covid-19Dokumen2 halamanAlur Pemeriksaan dan Penatalaksanaan Pasien Covid-19Hambali Humam50% (2)
- Sop Deteksi Dini Covid-19Dokumen2 halamanSop Deteksi Dini Covid-19Aan Oktavia Yuman LubisBelum ada peringkat
- SKRINING COVIDDokumen5 halamanSKRINING COVIDnandanwt100% (2)
- COVID-19 Pencegahan dan PengendalianDokumen55 halamanCOVID-19 Pencegahan dan PengendalianAnnissa Oktaira100% (1)
- Sop Injeksi HectingDokumen3 halamanSop Injeksi Hectingmatius kaharapBelum ada peringkat
- Kapusren-Gun - Sosialisasi KMK 2539 & Juknis Insentif Covid-19 - 1Dokumen33 halamanKapusren-Gun - Sosialisasi KMK 2539 & Juknis Insentif Covid-19 - 1Qaisha Arbey100% (6)
- Bab II PembahasanDokumen6 halamanBab II PembahasanIrnayanti MamiDgSiameBelum ada peringkat
- OPTIMALKAN RSDokumen6 halamanOPTIMALKAN RSreka wibawaBelum ada peringkat
- LHK HivDokumen4 halamanLHK HivMahresya KamajayaBelum ada peringkat
- New SOP COVIDDokumen9 halamanNew SOP COVIDsetyowati watikBelum ada peringkat
- Sop Skrining CovidDokumen3 halamanSop Skrining CovidWifa SalwanaBelum ada peringkat
- Spo Covid-19Dokumen2 halamanSpo Covid-19wahiraBelum ada peringkat
- Sop Skrining CovidDokumen3 halamanSop Skrining Covidpuskesmas sukamahiBelum ada peringkat
- Irrda Pengelolaan Obsitas PDFDokumen26 halamanIrrda Pengelolaan Obsitas PDFBima Mas ChedirieBelum ada peringkat
- Pengaturan Pola Makan ObesitasDokumen22 halamanPengaturan Pola Makan ObesitasBima Mas ChedirieBelum ada peringkat
- Pengaturan Aktifitas Fisik ObesitasDokumen23 halamanPengaturan Aktifitas Fisik ObesitasBima Mas ChedirieBelum ada peringkat
- Surat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaDokumen1 halamanSurat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaBima Mas ChedirieBelum ada peringkat
- COVID-19 MANAJEMEN KLINISDokumen6 halamanCOVID-19 MANAJEMEN KLINISBima Mas ChedirieBelum ada peringkat
- Surat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaDokumen1 halamanSurat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaBima Mas ChedirieBelum ada peringkat
- COVID-19 MANAJEMEN KLINISDokumen6 halamanCOVID-19 MANAJEMEN KLINISBima Mas ChedirieBelum ada peringkat
- Irrda Pengelolaan Obsitas PDFDokumen26 halamanIrrda Pengelolaan Obsitas PDFBima Mas ChedirieBelum ada peringkat
- Proposal Bab1Dokumen5 halamanProposal Bab1Bima Mas ChedirieBelum ada peringkat
- COVID-19 MANAJEMEN KLINISDokumen6 halamanCOVID-19 MANAJEMEN KLINISBima Mas ChedirieBelum ada peringkat
- ScanDokumen7 halamanScanBima Mas ChedirieBelum ada peringkat
- Materi Penyuluhan PHBS DiareDokumen4 halamanMateri Penyuluhan PHBS DiareBima Mas ChedirieBelum ada peringkat
- Sop Rujukan Pasien EmergensiDokumen1 halamanSop Rujukan Pasien Emergensialul84747450% (4)
- Surat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaDokumen1 halamanSurat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaBima Mas ChedirieBelum ada peringkat
- Surat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaDokumen1 halamanSurat Pernyataan Penerimaan SK Pensiun Normalisasi Masa KerjaBima Mas ChedirieBelum ada peringkat
- Standar Pengkajian Klinis PentingDokumen2 halamanStandar Pengkajian Klinis PentingBima Mas ChedirieBelum ada peringkat
- Rujukan Pasien BPJS EmergensiDokumen2 halamanRujukan Pasien BPJS EmergensiMar'atus Sholikhah100% (2)
- ASESMEN KOMPREHENSIFDokumen26 halamanASESMEN KOMPREHENSIFMohd IsmarezzaBelum ada peringkat
- Standar Pengkajian Klinis PentingDokumen2 halamanStandar Pengkajian Klinis PentingBima Mas ChedirieBelum ada peringkat
- Standar Pengkajian Klinis PentingDokumen2 halamanStandar Pengkajian Klinis PentingBima Mas ChedirieBelum ada peringkat
- Petunjuk Pengisian Analisis Beban KerjaDokumen1 halamanPetunjuk Pengisian Analisis Beban KerjaBima Mas ChedirieBelum ada peringkat
- Materi Penyuluhan PHBS DiareDokumen4 halamanMateri Penyuluhan PHBS DiareBima Mas ChedirieBelum ada peringkat
- AkreditasiDokumen1 halamanAkreditasinuraeni fitrianiBelum ada peringkat
- Standar Pengkajian Klinis PentingDokumen2 halamanStandar Pengkajian Klinis PentingBima Mas ChedirieBelum ada peringkat
- Pedoman KustaDokumen198 halamanPedoman KustaNur Ainatun Nadrah100% (7)
- Petunjuk Pengisian Analisis Beban KerjaDokumen1 halamanPetunjuk Pengisian Analisis Beban KerjaBima Mas ChedirieBelum ada peringkat
- Petunjuk Pengisian AnjabDokumen13 halamanPetunjuk Pengisian AnjabBima Mas ChedirieBelum ada peringkat
- Nom. Jab Pelaksana Permenpan No 41 Tahun 2018 PDFDokumen499 halamanNom. Jab Pelaksana Permenpan No 41 Tahun 2018 PDFAjis Pandenri Sewaktu Dikale95% (20)
- Petunjuk Pengisian AnjabDokumen13 halamanPetunjuk Pengisian AnjabBima Mas ChedirieBelum ada peringkat