Anatomi Dan Fisiologi Sistem Pernapasan GT
Diunggah oleh
Putri DiantariJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Anatomi Dan Fisiologi Sistem Pernapasan GT
Diunggah oleh
Putri DiantariHak Cipta:
Format Tersedia
SISTEM RESPIRASI
Oleh:
I PUTU ROBBY SAPUTRA NI MADE CITRA DWI UTAMI I MADE ADI GUNAWAN PUTRI DIANTARI I KETUT JUNIARTHA SEMARA PUTRA PUTU DEWI PRADNYANI I PUTU ARNAWA I NYOMAN SWANDIPA ( P07120011005 ) ( P07120011007 ) ( P07120011009 ) ( P07120011012 ) ( P07120011014 ) ( P07120011016 ) ( P07120011026 ) ( P07120011136 )
POLTEKKES KEMENKES DENPASAR JURUSAN KEPERAWATAN 2012
sistem respirasi
Sistem pernapasan atau sistem respirasi adalah sistem organ yang digunakan untuk pertukaran gas. Pada hewan berkaki empat, sistem pernapasan umumnya termasuk saluran yang digunakan untuk membawa udara ke dalam paru-paru di mana terjadi pertukaran gas. Diafragma menarik udara masuk dan juga mengeluarkannya. Berbagai variasi sistem pernapasan ditemukan pada berbagai jenis makhluk hidup. Bahkan pohon pun memiliki sistem pernapasan.
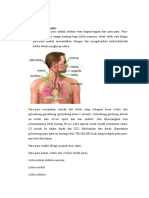
I. ANATOMI SISTEM PERNAPASAN Anatomi saluran pernapasan terdiri atas saluran pernapasan atas (rongga hidung, sinus paranasal, dan faring), saluran pernapasan bagian bawah (faring, trachea, bronchus, dan alveoli), sirkulasi pulmonal (ventrikel kanan, arteri pulmonal, arteriola pulmonal, kapiler pulmonal, venula pulmonal, vena pulmonal, dan atrium kiri), paru-paru (paru-paru kanan 3 lobus dan paru-paru kiri 2 lobus), rongga perut, dan otot-otot pernapasan.
A. Saluran Pernapasan Atas 1. Rongga Hidung Rongga hidung dilapisi dengan epitelium silinder dan sel spitel berambut yang mengandung sel cangkir atau sel lendir sehingga permukaan nares basah dan berlendir. Selaput lendir ini kaya akan pembuluh darah, yang bersambung dengan lapisan farinx dan dengan semua sinus yang mempunyai lubang masuk dalam rongga hidung.
Hidung menghubungkan lubang-lubang sinus udara para nasalis yang masuk kedalam rongga hidung dan lubang naso-lakrimal yang menyalurkan air mata (bawah rongga nasalis). Fungsi hidung antara lain: a. Menghangatkan udara. Udara dihangatkan oleh permukaan konka dan septum nasalis setelah melewati faring dengan suhu kurang lebih 36C. b. Melembabkan udara. Sejumlah besar udara dilembabkan sebelum melewati hidung dan bila mencapai faring kelembaban kurang lebih 75%. c. Menyaring udara yang masuk. Udara yang disaring oleh bulu-bulu hidung jauh lebih banyak dan partikel diatas rongga disaring oleh rambut vestibular, lapisan mukosilier dan lisozim. 2. Sinus Paranasal Sinus paranasal berperan dalam menyekresi mucus, membantu pengaliran air mata melalui saluran nasolakrimalis, dan membantu dalam menjaga permukaan rongga hidung tetap bersih dan lembap. Sinus paranasal juga termasuk dalam wilayah pembau di bagian posterior rongga hidung. Wilayah pembau tersebut terdiri atas permukaan inferior palatum kribriform, bagian superior septum nasal, dan bagian superior konka hidung. Reseptor di dalam epitel pembau ini akan merasakan sensasi bau.
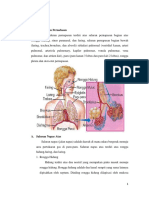
3. Faring Faring merupakan tempat persimpangan antara jalan pernafasan dan jalan makanan. Faring merupakan bagian belakang dari rongga hidung dan rongga mulut (Scanlon, 2007). Faring dibagi menjadi 3 bagian yaitu (Rumahorbo, 2000) : a. Nasofaring Nasofaring merupakan bagian utama dari faring. Disamping sebagai saluran udara, nasofaring juga mempunyai peran sebagai penangkal infeksi dan penunjang fungsi telinga. b. Orofaring Orofaring merupakan bagian tengah dari faring yang terletak dibelakang rongga mulut dan berperan sebagai saluran udara serta saluran makanan. c. Laringofaring Laringofaring merupakan bagian terakhir dari faring. Seperti orofaring, bagian ini berperan sebagai saluran udara dan saluran makanan. B. Saluran Pernapasan Bawah 1. Laring Laring (pangkal tenggorokan) merupakan saluran udara dan bertindak sebagai pembentukan udara, bagian pertama dari saluran pernapasan bagian bawah. Laring terletak di antara faring dan trachea. Berdasarkan letak vertebra servikalis, laring berada di ruas ke-4 atau ke-5 dan berakhir di vertebra servikalis ruas ke-6. Laring disusun oleh 9 kartilago yang disatukan oleh ligamen dan otot rangka pada tulang hiouid di bagian atas dan trachea di bawahnya. Kartilago yang terbesar adalah kartilago tiroid, dan di depannya terdapat benjolan subkutaneus yang dikenal sebagai jakun yang terlihat nyata pada pria. Kartilago tiroid dibangun oleh dua lempeng besar yang bersatu di bagian anterior membentuk sebuah sudut seperti huruf V yang disebut tonjolan laringeal. Kartilago krikoid adalah kartilago berbentuk cincin yang terletak di bawah kartilago tiroid (ini adalah satu-satunya kartilago yang berbentuk lingkaran lengkap). Kartilago aritenoid adalah sepasang kartilago yang menjulang di belakang krikoid, dan di atasnya terdapat kartilago kuneiform dan kurnikulata yang sangat kecil. Di atas kartilago tiroid terdapat epiglottis yang berupa katup dan berfungsi membantu menutup laring saat menelan makanan. Laring dilapisi oleh selaput lendir, kecuali pita suara dan bagian epiglotis yang dilapisi oleh sel epitelium berlapis. Pita suara ini berjumlah dua: bagian atas adalah pita suara palsu dan tidak mengeluarkan suara yang disebut dengan ventrikularis, bagian bawah adalah pita suara yang sejati yang membentuk suara disebut dengan vokalis. Laring mempunyai peran utama yaitu sebagai saluran udara, sebagai pintu pengatur perjalanan udara pernafasan dan makanan (switching mechanism) serta sebagian organ
penimbul suara. Peran sebagai pengatur perjalanan udara pernafasan dan makanan dilakukan oleh epiglotis sedangkan peran sebagai organ penimbul suara dilakukan oleh pita suara (korda vokalis). 2. Trakhea Trakea merupakan lanjutan dari laring yang dibentuk oleh 16 sampai dengan 20 cincin yang terdiri dari tulang-tulang rawan yang berbentuk seperti pipa atau kuku kuda (huruf C). Panjang trakea kurang lebih 9 - 11 cm berdiameter 2,5 cm. Pada pinggir bawah trakea vertebrae torakalis ke-4, trakea bercabang dua menjadi bronkhus kiri dan bronhus kanan yang memisahkan trakea menjadi bronkhus kiri dan bronkhus kanan disebut karina. 3. Bronkus Bronkhus (cabang tenggorokan) merupakan lanjutan dari trakea yang terdapat dari vertebra torakalis ke-IV dan ke-V. Bronkhus kanan lebih pendek dan lebih besar dari pada bronkhus kiri, terdiri dari 6 8 cincin dan mempunyai tiga cabang. Bronkhus kiri lebih panjang dan lebih ramping dari yang kanan, terdiri dari 9 12 cincin yang mempunyai dua cabang. Bronkus-bronkus itu berjalan ke bawah dan kesamping ke arah tampuk paru. Bronckus kanan lebih pendek dan lebih lebar, dan lebih vertikal daripada yang kiri, sedikit lebih tinggi darl arteri pulmonalis dan mengeluarkan sebuah cabang utama lewat di bawah arteri, disebut bronckus lobus bawah. Bronkus kiri lebih panjang dan lebih langsing dari yang kanan, dan berjalan di bawah arteri pulmonalis sebelurn di belah menjadi beberapa cabang yang berjalan kelobus atas dan bawah. Cabang utama bronchus kanan dan kiri bercabang lagi menjadi bronchus lobaris dan kernudian menjadi lobus segmentalis. Percabangan ini berjalan terus menjadi bronchus yang ukurannya semakin kecil, sampai akhirnya menjadi bronkhiolus terminalis, yaitu saluran udara terkecil yang tidak mengandung alveoli (kantong udara). Bronkhiolus terminalis memiliki garis tengah kurang lebih I mm. Bronkhiolus tidak diperkuat oleh cincin tulang rawan. Tetapi dikelilingi oleh otot polos sehingga ukurannya dapat berubah. Seluruh saluran udara ke bawah sampai tingkat bronkbiolus terminalis disebut saluran penghantar udara karena fungsi utamanya adalah sebagai penghantar udara ke tempat pertukaran gas paru-paru. 4. Alveoli Alveolus yaitu tempat pertukaran gas assinus terdiri dari bronkhiolus dan respiratorius yang terkadang memiliki kantong udara kecil atau alveoli pada dindingnya. Ductus alveolaris seluruhnya dibatasi oleh alveoilis dan sakus alveolaris terminalis merupakan akhir paru-paru, asinus atau kadang disebut lobolus primer memiliki tangan kira-kira 0,5 s/d 1,0 cm. Terdapat sekitar 20 kali percabangan mulai dari trachea sampai Sakus Alveolaris. Alveolus dipisahkan oleh dinding yang dinamakan pori-pori kohn. Di
sini terjadi pertukaran oksigen dan karbondioksida dari pembuluh darah kapiler dengan udara. Terdapat sekitar 300 juta alveoli di kedua paru dengan diameter masing-masing rata-rata 0,2 milimeter. 5. Paru-paru Paru-paru adalah salah satu organ sistem pernapasan yang sebagian besar terdiri dari gelembung (gelembung hawa, alveoli) Banyaknya gelembung paru-paru ini kurang lebih 700.000.000 buah (paru-paru kiri dan kanan), berada didalam kantong yang dikelilingi oleh pleura parietalis dan viseralis (Syaifuddin, 2006 Letak paru-paru di rongga dada datarnya menghadap kerongga tengah dada atau kavum mediastinum. Pada bagian tengah terdapat tampuk paru-paru atau hilus. Pada mediastinum dapat terdapat jantung. Paru-paru dibungkus oleh selaput yang disebut pleura. Pleura dibagi menjadi dua yaitu pleura viseral (selaput dada pembungkus) yaitu selaput paru yang langsung membungkus paru-paru dan pleura parietal ini terdapat rongga (kavum) yang disebut kavum pleura. Kavum pleura ini (hampa udara) sehingga paru-paru dapat berkembang kempis dan juga terdapat sedikit cairan (eksudat) yang berguna untuk meminyaki permukaannya (pleura), menghindakan gesekan antara paru-paru dan dinding dada sewaktu ada gerakan bernapas (Syaifuddin, 2006)
Paru-paru dibagi menjadi 2 bagian, yaitu paru-paru kanan dan paru-paru kiri. Paruparu kanan terdiri dari 3 lobus dan mempunyai 10 segmen, yaitu 3 buah segmen pada lobus superior, 2 buah segmen pada lobus medialis, dan 5 buah segmen pada lobus inferior. Paru-paru kiri terdiri dari 2 lobus dan mempunyai 8 segmen, yaitu 4 buah segmen pada lobus superior dan 4 buah segmen pada lobus inferior. Tiap-tiap segmen terbagi lagi menjadi belahan-belahan yang bernama lobulus. Diantara lobulus satu dengan yang lainnya dibatasi oleh jaringan ikat yang berisi pembuluh-pembuluh darah. Getah bening
dan saraf-saraf, dalam tiap-tiap lobus terdapat sebuah bronkhiolus. Bronkhiolus ini bercabang-cabang banyak sekali, cabang-cabang ini disebut duktus alveolus. Tiap-tiap duktus alveolus berakhir pada alveolus yang diameternya antara 0,2-0,3 mm (Syaifuddin,2006). Diperkirakan bahwa stiap paru-paru mengandung 150 juta alveoli, sehingga mempunyai permukaan yang cukup luas untuk tempat permukaan/pertukaran gas. Suplai Darah 1. arteri pulmonalis 2. arteri bronkialis Innervasi 1. Parasimpatis melalui nervus vagus 2. Simpatis mellaui truncus simpaticus Sirkulasi Pulmonal Paru-paru mempunyai 2 sumber suplai darah, dari arteri bronkialis dan arteri pulmonalis. Darah di atrium kanan mengair keventrikel kanan melalui katup AV lainnya, yang disebut katup semilunaris (trikuspidalis). Darah keluar dari ventrikel kanan dan mengalir melewati katup keempat, katup pulmonalis, kedalam arteri pulmonais. Arteri pulmonais bercabangcabang menjadi arteri pulmonalis kanan dan kiri yang masing-masing mengalir keparu kanan dan kiri. Di paru arteri pulmonalis bercabang-cabang berkali-kali menjadi erteriol dan kemudian kapiler. Setiap kapiler memberi perfusi kepada saluan pernapasan, melalui sebuah alveolus, semua kapiler menyatu kembali untuk menjadi venula, dan venula menjadi vena. Vena-vena menyatu untuk membentuk vena pulmonalis yang besar. Darah mengalir di dalam vena pulmonalis kembali keatrium kiri untuk menyelesaikan siklus aliran darah. Jantung, sirkulasi sistemik, dan sirkulasi paru. Tekanan darah pulmoner sekitar 15 mmHg. Fungsi sirkulasi paru adalah karbondioksida dikeluarkan dari darah dan oksigen diserap, melalui siklus darah yang kontinyu mengelilingi sirkulasi sistemik dan par, maka suplai oksigen dan pengeluaran zat-zat sisa dapat berlangsung bagi semua sel.
II. FISIOLOGI SISTEM PERNAPASAN Luas permukaan paru-paru yang luas, yang hanya dipisahkan oleh membran tipis dari sistem sirkulasi, secara teoritis mengakibatkan seseorang mudah terserang oleh masuknya benda asing (debu) dan bakteri yang masuk bersama udara inspirasi. Tetapi, saluran respirasi bagian bawah dalam keadaan normal adalah steril. Terdapat beberapa mekanisme pertahanan yang mempertahankan sterilitas ini. Kita telah mengetahui refleks menelan atau refleks muntah yang mencegah masuknya makanan atau cairan ke dalam trakea, juga kerja eskalator mukosiliaris yang menjebak debu dan bakteri kemudian memindahkannya ke kerongkongan. Selanjutnya, lapisan mukus yang mengandung faktor-faktor yang mungkin efektif sebagai pertahanan, yaitu immunoglobulin (terutama IIgA), PMNs, interferon, dan antibodi spesifik.
Refleks batuk merupakan suatu mekanisme lain yang lebih kuat untuk mendorong sekresi ke atas sehingga dapat ditelan atau dikeluarkan. Makrofag alveolar merupakan pertahanan yang paling akhir dan paling penting terhadap invasi bakteri ke dalam paru-paru. Makrofag alveolar merupakan sel fagositik dengan ciri-ciri khas dapat bermigrasi dan mempunyai sifat enzimatik, Sel ini bergerak bebas pada permukaan alveolus dan meliputi serta menelan benda atau bakteri. Sesudah meliputi partikel mikroba maka enzim litik yang terdapat dalam makrofag akan membunuh dan mencernakan mikroorganisme tersebut tanpa menimbulkan reaksi peradangan yang nyata. Proses fisiologis respirasi di mana oksigen dipindahkan dari udara ke dalam jaringanjaringan, dan karbon dioksida dikeluarkan ke udara ekspirasi dapat dibagi menjadi tiga stadium. 1. Stadium pertama adalah ventilasi, yaitu masuknya campuran gas-gas ke dalam dan ke luar paru-paru. 2. Stadium ke dua, transportasi, yang terdiri dari beberapa aspek : (a) difusi gas-gas antara alveolus dan kapiler paru-paru (respirasi eksterna) dan antara darah sistemik dan selsel jaringan; (b) distribusi darah dalam sirkulasi pulmoner dan penyesuaiannVa dengan distribusi udara dalam alveolus-alveolus; dan (c) reaksi kimia dan fisik dari oksigen dan karbon dioksida dengan darah. 3. Respirasi sel atau respirasi interna merupakan stadium akhir dari respirasi. Selama respirasi ini metabolit dioksidasi untuk mendapatkan energi, dan karbon dioksida terbentuk sebagai sampah proses metabolisme sel dan dikeluarkan oleh paru-paru. Otot-otot yang berfungsi dalam bernafas adalah sebagai berikut :
1. interkostalis eksterrnus (antar iga luar) yang mengangkat masing-masing iga. 2. sternokleidomastoid yang mengangkat sternum (tulang dada).
3. skalenus yang mengangkat 2 iga teratas. 4. interkostalis internus (antar iga dalam) yang menurunkan iga-iga. 5. otot perut yang menarik iga ke bawah sekaligus membuat isi perut mendorong diafragma ke atas. 6. otot dalam diafragma yang dapat menurunkan diafragma. A. Ventilasi Udara bergerak masuk dan keluar dari paru-paru karena selisih tekanan yang terdapat antara atmosfer dan alveolus oleh kerja mekanik otot-otot. Seperti yang telah disebutkan sebelumnya, dinding toraks berfungsi sebagai hembusan. Seiama inspirasi, volume toraks bertambah besar karena diafragma turun dan iga terangkat akibat kontraksi beberapa otot. M. sternokleidomastoideus mengangkat sternum ke atas dan m. serratus, m. scalenus dan m. intercostalis externus berperanan mengangkat iga. Toraks membesar dalam tiga arah : anteroposterior, lateral dan vertikal. Peningkatan volume ini menyebabkan penurunan tekanan intrapleura, dari sekitar -4 mm Hg (relatif terhadap tekanan atmosfer) menjadi sekitar -8 mm Hg bila paru-paru mengembang pada waktu inspirasi. Pada saat yang sama tekanan intrapulmonal atau tekanan saluran udara menurun sampai sekitar -2 mm Hg (relatif terhadap tekanan atmosfer) dari 0 mm Hg pada waktu mulai inspirasi. Selisih tekanan antara saluran udara dan atmosfer rnenyebabkan udara mengalir ke dalam paru-paru sampai tekanan saluran udara pada akhir inspirasi sama lagi dengan tekanan atmosfer. Selama pernapasan tenang, ekspirasi merupakan gerakan pasif akibat elastisitas dinding dada dan paru-paru. Pada waktu m. intercostalis externus relaksasi, dinding dada turun dan lengkung diafragma naik ke atas ke dalam rongga toralks, menyebabkan volume toraks berkurang, m. interkostalis internus dapat menekan iga ke bawah dan ke dalam dengan kuat pada waktu ekspirasi kuat dan aktif, batuk, muntah, atau defekasi. Selain itu otot-otot abdomen mungkin berkontraksi sehingga tekanan intra abdominal membesar dan menekan diafragma ke atas. Pengurangan volume toraks ini meningkatkan tekanan iintrapleura maupun tekanan intrapulmonal. Tekanan intrapulmonal sekarang meningkat sampai sekitar I sampai 2 mmHg di atas tekanan atmosfer. Selisih tekanan antara saluran udara dan atmosfer sekarang terbalik sehingga udara mengalir ke luar dari paru-paru sampai tekanan saluran udara dan tekanan atmosfer sama kembali pada akhir ekspirasi. Perhatikan bahwa tekanan intrapleura selalu di bawah tekanan atmosfer selama siklus respirasi. Perubahan pada ventilasi dapat diperkirakan dengan tes fungsional paru-paru. B. Difusi Stadium ke dua proses respirasi mencakup proses difusi gas-gas melintasi membran antara alveolus-kapiler yang tipis (tebalnya kurang dari 0.5 um). Kekuatan pendorong untuk pernindahan ini adalah selisih tekanan parsial antara darah dan fase gas. Tekanan parsial oksigen dalam atmosfer pada permukaan laut besarnya sekitar 149 mm Hg (21 persen dari 760 mm Hg). Pada waktu oksigen diinspirasi dan sampai pada alveolus maka tekanan parsial
ini mengalami penurunan sampai sekitar 103 mm Hg. Penurunan tekanan parsial ini diperkirakan atas dasar fakta bahwa udara inspirasi tercampur dengan udara dalam ruang rugi anatomis saluran udara, dan dengan uap air. Ruang rugi anatomis ini dalam keadaan normal mempunyai volume sekitar 1 ml udara per pound berat badan (150 ml/150 lb pria). Hanya udara bersih yang sampai ke alveolus yang merupakan ventilasi efektif. Tekanan parsial oksigen dalam darah vena campuran (PV 02) dalam kapiler paru-paru besarnya sekitar 40 mm Hg. Karena tekanan parsial oksigen dalam kapiler lebih rendah daripada tekanan dalam alveolus (P A02 = 103 mm Hg), maka oksigen dapat dengan mudah berdifusi ke dalam aliran darah. Selisih tekanan C02 antara darah dan alveolus yang jauh lebih rendah (6 mmHg) menyebabkan karbon dioksida berdifusi ke dalam alveolus. Karbon dioksida ini kemudian dikeluarkan ke atmosfer, di mana konsentrasinya pada hakekatnya nol. Selisih C02 antara darah dan alveolus memang kecil sekali tapi cukup karena dapat berdifusi kirakira 20 kali lebih cepat dibandingkan dengan oksigen, melintasi membran alveolus-kapiler karena daya larutnya yang lebih besar. C. Hubungan Ventilasi-Perfusi Pemindahan gas secara efektif antara alveolus dan kapiler paru-paru membutuhkan distribusi udara dalam paru-paru dan perfusi (aliran darah) dalam kapiler. Dengan perkataan lain, ventilasi dan perfusi dari unit pulmoner harus sesuai. Pada orang normal dengan posisi tegak dan keadaan istirahat maka ventilasi dan perfusi hampir seimbang kecuali pada apeks paru-paru. Sirkulasi pulmoner yang bertekanan dan resistensi rendah mengakibatkan aliran darah di basis paru-paru lebih besar daripada di bagian apeks paru-paru, disebabkan pengaruh gaya tarik bumi. Tetapi ventilasinya cukup merata. Nilai rata-rata rasio antara ventilasi terhadap perfusi (V/Q) adalah 0,13. Angka ini didapatkan dari rasio rata-rata laju ventilasi alveolar normal (4 liter/menit) dibagi dengan curah jantung normal (5 liter/menit). keadaan normal dari ventilasi dan perfusi paru-paru yang seimbang mendekati nilai 0,8. Kebanyakan penyakit respirasi mengalami ketidakseimbangan antara proses ventilasiperfusi. Akibatnya ventiIasi terbuang sia-sia (V/Q = tak terhingga). Unit respirasi abnormal yang ke dua merupakan shunt unit, di mana tak ada ventilasi, tetapi perfusi normal, sehingga perfusi terbuang sia-sia (V/Q = 0). Unit yang terakhir merupakan unit diam, di mana tidak ada ventilasi dan perfusi. Tentu saja terdapat variasi-variasi di antara ke tiga kasus ekstrim tersebut, tergantung dari keseimbangan secara menyeluruh antara ventilasi dan perfusi paruparu. D. Transpor Oksigen Dalam Darah Oksigen dapat ditranspor dari paru-paru ke jaringan melalui dua jalan : secara fisik larut dalam plasma atausecara kimia berikatan dengan hemoglobin sebagai oksihemoglobin (HbO2). Ikatan kimia oksigen dan hemoglobin ini bersifat reversibel. Jumlah sungguhnya yang diangkut dalam bentuk ini mempunyai hubungan nonlinear dengan PaO2 (tekanan parsial oksigen dalam darah arteri), yang ditentukan oleh jumlah oksigen yang secara fisik
larut dalam plasma darah. Sebaliknya, jumlah oksigen yang secara fisik larut dalam plasma mempunyai hubungan langsung dengan tekanan parsial oksigen dalam alveolus (PAO2). Kecuali itu juga tergantung dari daya larut oksigen dalam plasma. Jumlah oksigen yang dalam keadaan normal larut secara fisik sangat kecil karena daya larut oksigen dalam plasma yang rendah. hanya sekitar satu persen dari jumlah oksigen total ang ditranspor ke jaringanjaringan ditranspor dengan cara ini. Cara transpor seperti ini tidak mempertahankan hidup walaupun dalam keadaan istirahat sekalipun. Sebagian besar oksigen diangkut oleh hemoglobin yang terdapat dalam sel darah merah. Dalam keadaan tertentu (misalnya : keracunan karbon monoksida atau hemolisis masif di mana terjadi insufisiensi hemoglobin maka oksigen yang cukup untuk mempertahankan hidup dapat ditranspor dalam bentuk larutan fisik dengan memberikan oksigen dengan tekanan yang lebih tinggi dari tekanan atmosfir (ruang oksigen hiperbarik). Satu gram hemoglobin dapat berikatan dengan 1,34 ml oksigen. Karena konsentrasi hemoglobin rata-rata dalam darah pada pria dewasa besarnya sekitair 15gr per 100 ml, maka 100 ml darah dapat mengangkut (15 x 1,34 = 20,1) 20,1 ml oksigen kalau darah jenuh sekali (SaO2 = 100 persen). Tetapi darah yang sudah teroksigenisasi dan meninggalkan kapiler paru-paru mendapatkan sedikit tambahan darah vena yang merupakan darah campuran, dari sirkulasi bronkial. Proses pengenceran ini yang menjadi penyebab sehingga darah yang meninggalkan paru-paru hanya jenuh 97 persen, dan 19,5 persen volume diangkut ke jaringan. Pada tingkat jaringan, oksigen mengalami disosiasi dari hemoglobin dan berdifusi ke dalam plasma. Dari plasma oksigen masuk ke sel-sel jaringan tubuh untuk memenuhi kebutuhan jaringan-jaringan yang bersangkutan. Meskipun sekitar 75 persen dari hemoglobin masih berikatan dengan oksigen pada waktu hemoglobin kembali ke paru-paru dalam bentuk darah vena campuran. Jadi sesungguhnya hanya sekitar 25 psersen oksigen dalam darah arteri yang digunakan untuk keperluan jaringan. Hemoglobin yang melepaskan oksigen pada tingkat jaringan disebut hemoglobin tereduksi (Hb). Hemoglobin tereduksi berwarna ungu dan menyebabkan warna kebiruan pada darah vena, seperti yang kita lihat pada vena superfisial, misainya : pada tangan. Sedangkan oksihemoglobin (hemoglobin yang berikatan dengan oksigen) berwarna merah terang dan menyebabkan warna kemerah-merahan pada darah arteri. E. Transport Karbon Dioksida Dalam Darah Transport CO2 dari jaringan keparu-paru melalui tiga cara sebagai berikut: 1. Secara fisk larut dalam plasma (10 %) 2. Berikatan dengan gugus amino pada Hb dalam sel darah merah (20%) 3. ditransport sebagai bikarbonat plasma (70%) Karbon dioksida berikatan dengan air dengan reaksi seperti dibawah CO2 + H2O = H2CO3 = H+ +HCO3-
ini:
Reaksi ini reversibel dan dikenal dengan nama persamaan dapa asam bikarbonat-asam karbonik. Hiperventilasi adalah ventilasi alveolus dalam keadaan kebutuhan metabolisme berlebihan alkalosis sebagai akibat eksresi CO2 berlebihan keparu-paru. Hipoventilasi adalah ventilasi alveoli yang tak dapat memenuhi kebutuhan metabolisme, sebagai akibat dari retensi CO2 oleh paru-paru.
ASUHAN KEPERAWATAN PADA PASIEN GANGGUAN SISTEM RESPIRASI
1.
Pengkajian Pasien Gangguan Pulmonal Riwayat Kesehatan Sebelum melakukan pengkajian fisik, maka perawat perlu mengumpulkan data riwayat kesehatan. Perawat perlu mengkaji tanda-tanda distress pernafasan akut sebelum mengajukan pertanyaan-pertanyaan. Tanda-tanda distress pernafasan antara lain pasien payah, gelisah, tidak dapat mengikuti percakapan dan pernafasan gaduh. Bila mendapat pasien seperti ini, segera beri bantuan bila mungkin lakukan wawancara dengan keluarga untuk mengetahui masalah/riwayat kesehatan sekarang dan sewaktu pasien sudah tenang, pengumpulan riwayat kesehatan lengkap dapat dilakukan. Pengumpulan data riwayat kesehatan dimulai dengan mengamati factor-faktor umum yang mempengaruhi fungsi pernafasan, seperti usia, jenis kelamin, dan keadaan lingkungan tempat tinggal pasien. Kemudian ajukan pertanyaan yang berkaitan dengan masalah pernafasan. Data riwayat kesehatan yang dikumpulkan meliputi : keadaan kesehatan sekarang, kesehatan dulu, kesehatan keluarga, system fisiologis, perkembangan, pola pemeliharaan kesehatan, serta pola berhubungan peran (morton, 1991). Pertanyaan dasar yang berkaitan dengan keadaan kesehatan sekarang antara lain meliputi pertanyaan tentang keadaan pernapasan (napas pendek), nyeri dada, batuk, sputum. Pertanyaan untuk mengetahui keadaan kesehatan dulu meliputi jenis gangguan kesehatan yang baru saja dialami, cidera dan pembedahan. Untuk mengetahui keadaan kesehatan keluarga dapat diajukan pertanyaan misalnya adakah anggota keluarga yang menderita empisema, asma, alergi dan tuberkulosa. Karena system pernapasan berkaitan dengan sistem-sistem yang lain maka untuk pasien yang mengalami gangguan pernafasan perlu diberi pertanyaan mengenai keadaan sistem yang lain yang mungkin menunjukkan gejala yang berkaitan dengan masalah utama, misalnya demam, menggigil, lemah, keringat dingin malam hari merupakan gejala yang berkaitan dengan tuberkulosa. Status perkembangan juga merupakan factor yang harus menjadi pertimbangan dalam mengumpulkan data riwayat kesehatan. Misalnya ibu yang melahirkan bayi premature perlu ditanya apakah sewaktu hamil mempunyai masalah-masalah resiko dan apakah usia kehamilan cukup. Ini penting karena bayi premature dapat memiliki gangguan perkembangan sistem pernafasan sewaktu lahir. Pada usia lanjut perlu ditanya apakah ada perubahan pola nafas, cepat lelah sewaktu naik tangga, sulit bernafas sewaktu berbaring, atau apakah bila flu sembuhnya lama. Ini penting diajukan karena pasien usia lanjut mudah mengalami gangguan pernafasan
karena adanya keterbatasan dinding dada dan kelemahan otot pernafasan. Perubahan system imunitas juga menyebabkan usia lanjut mudah mengalami flu dan infeksi Data pola pemeliharaan kesehatan diperoleh dengan memberi pertanyaan pada pasien tentang pekerjaan, obat yang tersedia di rumah, pola tidur-istirahat dan stress. Untuk mengetahui pola peranan kekerabatan maka pasien ditanya adakah pengaruh dari gangguan/penyakitnya terhadap dirinya dan keluarga, serta apakah gangguan yang dialami mempunyai pengaruh terhadap peran sebagai istri/suami, dan dalam melakukan hubungan seksual.
2.
Pemeriksaan Fisik Tanda dan Gejala (head to too) Sistem Pernafasan Inspeksi Dada Posterior dan Anterior Inspeksi pasien meliputi pemeriksaan terhadap adanya atau tidak adanya beberapa faktor. a. Sianosis atau biasa disebut kebiruan. Sianosis memang sulit untuk mendeteksi bila pasien anemis, dan pasien yang mengalami polisitemik dapat mengalami sianosis pada ekstremitas meskipun tekanan oksigen normal. Secara umum kita membedakan antara sianosis perifer dengan sianosis sentral. Sianosis perifer terjadi pada ekstremitas atau pada ujung hidung atau telinga, meskipun dengan tekanan oksigen normal, atau bila ada penurunan aliran darah pada area ini, khususnya bila area ini dingin atau sakit. Sianosis sentral terlihat pada lidah dan bibir, mempunyai arti paling besar; ini berarti pasien secara nyata mengalami penurunan tekanan oksigen. Pernapasan bekerja adalah tanda penting untuk diperiksa; kita tertarik untuk mengetahui apakah pasien menggunakan otot asesori pernapasan. Terdapat bicara terbata-bata dapat diobservasi. Pola bicara yang terhenti ini disebabkan oleh udara napas. Kadang-kadang jumlah kata yang dapat disebutkan oleh pasien sebelum menarik napas untuk napas berikutnya adalah pengukuran yang baik terhadap jumlah pernapasan bekerja. Peningkatan diameter anteroposterior (AP) dada (misalnya peningkatan dalam ukuran dada dari depan ke belakang) juga diperiksa. Ini sering disebabkan oleh ekspansi maksimal paru pada penyakit paru obstruksi, tetapi peningkatan dalam diameter AP juga dapat terjadi pada pasien yang mengalami kifosis (lengkung ke depan pada tulang belakang). Deformitas dan jaringan parut dada penting dalam membantu menentukan penyebab distres paru. Sebagai contoh, jaringan parut dapat merupakan indikasi pertama bahwa pasien pernah mengalami pengangkatan paru. Deformitas paru seperti kifoskoliosis dapat menunjukan mengapa pasien mengalami distres paru. Postur pasien juga harus dikaji, karena pasien dengan penyakit paru obstruktif sering duduk dan menyangga diri dengan tangan atau menyangga dengan siku di meja sebagai upaya untuk tetap-mengangkat klavikula sehingga memperluas kernampuan ekspansi dada.
b.
c. Posisi trakea juga penting diobservasi. Efusi pleural atau tekanan pneumotoraks selalu membuat deviasi trakea ke sisi jauh dari yang sakit. Pada atelektasis, trakea sering tertarik pada sisi yang sakit. Frekuensi pernapasan adalah parameter penting untuk diperhatikan, ini harus dihitung sedikitnya 15 detik lebih sering dari biasanya. Seringkali frekuensi pernapasan dicatat sebagai 20 kali per menit, yang sering berarti bahwa frekuensi diperkirakan daripada menghitungnya. d. Kedalaman pernapasan sering berarti sebagai frekuensi pernapasan. Sebagai contoh, bila pasien bernapas 40 kali per menit, seseorang dapat berpikir masalah pernapasan berat terjadi, tetapi bila pernapasan sangat dalam pada frekwensi tersebut, ini dapat berarti pasien mengalami pernapasan Kussmaul sehubungan dengan sidosis diabetik atau asidosis lain. Namun demikian, bila pernapasan dangkal pada frekuensi 40 kali per menit, dapat menunjukan distres pernapasan berat karena penyakit paru obstruktif, penyakit paru restriktif, atau masalah paru lain. Durasi inspirasi versus durasi ekspirasi penting dalam menentukan apakah ada obstruksi jalan napas. Pada pasien dengan penyakti paru obstruktif, ekspirasi memanjang lebih dari 1 kali panjang inspirasi. e. Observasi ekspansi dada umum adalah bagian integral dalam pengkajian pasien. Secara normal kita mengharapkan kurang lebih 3 inci ekspansi pada ekspirasi maksimal ke inspirasi maksimal. Gerakan abdomen dalarn upaya pernapasan (normal terjadi pada pria daripada wanita) dapat diobservasi. Spondilitis ankilosis atau artritis Marie- StAimpell adalah satu kondisi dimana ekspansi dada umurn terbatas. Perbandingan ekspansi dada atas dengan dada bawah dan observasi gerakan diafragma untuk menentukan apakah pasien dengan penyakit obstruksi paru difokuskan pada ekspansi dada bawah dan penggunaan diafragma dengan benar. Lihat pada ekspansi satu sisi dada versus sisi yang lain, memperlihatkan bahwa atelektasis, khususnya yang disebakan oleh plak mukus, dapat menyebabkan menurunnya ekspansi dada unilateral. Emboli paru, pneumonia, efusi pleural, pnemotoraks, atau penyebab nyeri dada lain seperti fraktur iga, dapat menimbulkan menurunnya ekspansi paru. Pemasangan endotrakeal atau nasotrakeal yang terlalu dalarn sehingga meluas ke antara trakea kedalam salah satu cabang utama bronkus (biasanya kanan) adalah penyebab serius dan sering menurunkan ekspansi salah satu dada. Bila selang masuk ke cabang utama bronkus kanan maka paru kanan tidak ekspansi, dan pasien biasanya mengalami hipoksemia dan atelektasis pada sisi kiri. Untungnya perawat selalu menyadari potensial masalah ini sehingga mengenali masalah ini. Bila terjadi retraksi interkostal (misalnya penyedotan pada otot dan kulit atau iga selama inspirasi) selalu berarti bahwa pasien membuat upaya lebih besar pada inspirasi daripada normal. Biasanya ini menandakan bahwa paru kurang komplain (lebih kaku) dari biasanya. Penggunaan otot bantu napas, yang terlihat dengan mengangkat bahu, menunjukan peningkatan kerja pernapasan. f. Efektivitas dan frekuensi batuk pasien penting untuk dilaporkan, juga karakteristik sputum seperti jumlah, warna, dan konsistensi.
Palpasi Dada Posterior dan Anterior Palpasi dada dilakukan dengan meletakan tumit tangan mendatar di atas dada pasien. Seringkali kita menentukan apakah fremitus taktil ada. Kita melakukan ini dengan meminta pasien mengatakan sembilan-sembilan. Secara normal, bila pasien mengikuti instruksi itu, vibrasi terasa pada luar dada di tangan pemeriksa. Ini mirip dengan vibrasi yang terasa pada peletakan tangan di dada kucing bila ia sedang mendengkur. Pada pasien normal fremitus taktil ada. Ini dapat menurun atau tidak ada bila terdapat sesuatu dintara tangan pemeriksa dan paru pasien serta dinding dada. Sebagai contoh, bila ada efusi pleural, penebalan pleural atau pneumotorak akan tidak mungkin merasakan vibrasi ini atau vibrasi menurun. Bila pasien mengalami atelektasis karena sumbatan jalan napas, vibrasi juga tidak dapat dirasakan. Fremitus taktil agak meningkat pada kondisi konsolidasi, tetapi deteksi terhadap ini sulit. Hanya dengan palpasi pada dada pasien dengan napas perlahan, seseorang dapat merasakan ronki yang dapat diraba yang berhubungan dengan gerakan mukus padajalan napas besar.
Perkusi Dada Posterior dan Anterior Pada perkusi dada pasien, kita harus mengunakan jari yang ditekan mendatar di atas dada, ujung jari ini diketokan di atas tulang tengah jari dengan jari dominan. Normalnya dada mempunyai bunyi resonan atau gaung perkusi. Pada penyakit dimana ada peningkatan udara pada dada atau, paru-paru seperti pada pneumotoraks dan emfisema dapat terjadi hiperesonan (bahkan lebih seperti bunyi drum). Perkusi hiperesonan kadang-kadang sulit dideteksi. yang lebih penting adalah perkusi pekak atau kempis seperti terdengar bila perkusi di atas bagian tubuh yang berisi udara. Perkusi pekak dan kempis terdengar bila paru di bawah tangan pemeriksa mengalami atelektasis, pnemonia, efusi pleural, penebalan pleural atau lesi massa. Perkusi pekak atau kempis juga terdengar pada perkusi di atas jantung.
Auskultasi Dada Posterior dan Anterior Pada auskultasi, secara umum menggunakan diafragma stetoskop dan menekannya di atas dinding dada. Penting untuk mendengarkan intensitas atau kenyaringan bunyi napas dan menyadari bahwa secara normal ada peningkatan kenyaringan bunyi napas bila pasien menarik napas dalam maksimum sebagai lawan napas sunyi. Intensitas bunyi napas dapat menurun karena penurunan aliran udara melalui jalan napas atau peningkatan penyekat antara stetoskop dengan paru. Pada obstruksi jalan napas seperti penyakit paru obstruksi menahun (PPOM) atau atelektasis, intensitas bunyi napas menurun. Dengan napas dangkal ada penurunan gerakan udara melalui jalan napas dan bunyi napas juga tidak keras. Pada gerakan ter batas dari diafragma toraks, dapat menurunkan bunyi napas pada area yang terbatas gerakannya. Pada penebalan pleural, efusi pleural, pneumotoraks, dan kegemukan ada substansi abnormal Oaringan fibrosa,
cairan, udara, atau lemak) antara stetoskop dan paru di bawahnya; substansi ini menyekat bunyi napas dari stetoskop, membuat bunyi napas menjadi tak nyaring. Secara umum, ada tiga tipe bunyi yang terdengar pada dada normal: a. bunyi napas vesikuler, yang terdengar pada perifer paru normal; b. bunyi napas bronkial, yang terdengar di atas trakea; c. bunyi napas bronkovesikuler yang terdengar pada kebanyakan area paru dekat jalan napas utama Bunyi napas bronkial adalah bunyi nada tinggi yang tampat terdengar dekat telinga, keras, dan termasuk penghentian antara inspirasi dan ekspirasi. Bunyi napas vesikuler lebih rendah, mempunyai kualitas desir, dan termasuk takada penghentian antara inspirasi dan ekspirasi. Bunyi napas bronkovesikuler menunjukan bunyi setengah jalan antara kedua tipe bunyi napas. Bunyi napas bronkial, selain terdengar pada trakea orang normal, juga terdengar pada beberapa situasi dimana ada konsolidasi-contohnya pnemonia. Bunyi napas bronkial juga terdengar di atas efusi pleural dimana paru normal tertekan. Dimanapun terdengar napas bronkial, di sini bisa juga terjadi dua hal lain yang berhubungan dengan perubahan: (1) perubahan E ke A, dan (2) desiran otot pektoralis. Perubahan E ke A hanya berarti bahwa bila seseorang mendengar dengan stetoskop dan pasien mengatakan E apa yang didengar orang tersebut secara nyata adalah bunyi A daripada bunyi E. Ini terjadi bila ada konsolidasi. Desiran otot pektoralis adalah adanya volume keras yang terdengar melalui stetoskop bila pasien berbisik. Pada pernapasan bronkial dan dua perubahan akan ada, yang harus ada juga adalah (1) terbukanya jalan napas dan tertekannya alveoli, atau (2) alveoli dimana udara telah digantikan oleh cairan. Bunyi lain yang terdengar dengan stetoskop meliputi crackles, mengi, dan gesekan. a. Crackles adalah bunyi yang jelas, bunyi terus menerus terbentuk oleh jalan napas kecil yang terbuka kembali atau tertutup kembali selama akhir inspirasi. Crackles terjadi padapnernonia, gagal jantung kongestif, dan fibrosis pulmonalis. Baik crackles inspirasi maupun ekspirasi dapat terauskultasi pada bronkiektaksis. Crackles keras dapat terdengar pada edema pulmonalis dan pada pasien sekarat. Seringkali crackles keras dapat terdengar tanpa stetoskop karena ini terjadi padajalan napas besar. b. Dispnea (kesulitan bernapas atau pernapasan labored, napas pendek) adalah gejala umum pada banyak kelainan pulmonal dan jantung terutama jika terdapat peningkatan kekakuan paru dan tahanan jalan napas. Dispnea mendadak pada individu normal dapat menunjukkan pneumotoraks (udara dalam rongga pleura). Pada pasien yang sakit atau setelah menjalani pembedahan disonea mendadak menunjukkan adanya embolisme pulmonal.
c. Orthopnea (tidak dapat bernapas dengan mudah kecuali dalam posisi tegak, mungkin ditemukan pada orang yang mengidap penyakit jantung dan penyakit obstruktif paru menahun (PPOM). Pernapasan bising dapat dijumpai akibat penyempitan jalan napas atau obstruksi setempat bronkus besar oleh tumor atau benda asing. d. Bunyi ekstra seperti mengi berarti adanya penyempitan jalan napas. Ini dapat disebabkan oleh asma, benda asing, mukus di jalan napas, stenosis, dan lain-lain. Bila mengi terdengar hanya pada ekspirasi, disebut mengi; bila bunyi mengi terjadi pada inspirasi dan ekspirasi, biasanya berhubungan dengan tertahannya sekresi. Friction rub terdengar bila ada penyakit pleural seperti emboli pulmonal, pnemonia perifer, atau pleurisi, dan ini sering sulit untuk membedakannya dari ronki. Bila bunyi abnormal makin jelas setelah batuk, biasanya berarti bunyi tersebut lebih sebagai ronki daripada friction rub.
3.
Pengkajian Kemampuan Bernafas Frekuensi Pernafasan Orang dewasa normal yang cukup istirahat bernapas 12 s.d 18 kali permenit (Brunner, 2000). Bradipnea, atau pernapasan lambat berkaitan dengan penurunan tekanan intra kranial, cedera otak, dan takar lajak obat, sedangakan takipnea adalah pernapasan cepat, umumnya tanpak pada pasien pneumonia, edema pulmonal, asidosis metabolik, septikemia, nyeri hebat, dan fraktur iga. Frekuensi napas normal tergantung umur : a. b. c. d. e. f. g. Usia baru lahir sekitar 35 50 x/menit Usia < 2 tahun 25 35 x/menit Usia 2-12 tahun 18 26 x/menit Dewasa 16 20 x/menit. Takhipnea :Bila pada dewasa pernapasan lebih dari 24 x/menit Bradipnea : Bila kurang dari 10 x/menit disebut Apnea : Bila tidak bernapas .
Volume Paru Pengukuran volume menunjukan jumlah udara. dalam paru-paru selama beberapa berbagai siklus pernapasan. Tiap volume tidak dapat dibagi kedalam bagian ang lebih kecil, karena ini menunjukan unit dasar.
a.
Volume tidal (VT) adalah volume udara yang digerakkan masuk dan keluar pada tiap pernapasan normal. Ini terukur kurang lebih 500 ml pada pria muda normal. Volume cadangan inspirasi (VCI) menunjukkan jumlah udara dimana seseorang dapat dengan sekuat-kuatnya menghirup udara setelah inspirasi tidal normal. VC1 biasanya kira-kira 3.000 MI. Volume cadangan ekspirasi (VCE) adalah volume udara dimana seseorang dapat dengan sekuat-kuatnya mengeluarkan udara setelah ekshalasi tidal normal. VCE biasanya kira-kira 1. 100 MI. Volume residu (VR) adalah volume udara sisa setelah ekspirasi kuat. Volume ini dapat diukur hanya dengan spirometer tak langsung, sedangkan yang lain dapat diukur secara langsung. Kapasitas Paru Pengukuran kapasitas menghitung sebagian siklus paru-paru. Ini diukur sebagai kombinasi volume sebelumnya.
b.
c.
d.
a.
Kapasitas inspirasi (KI) adalah jumlah udara yang dapat diinhalasi (dihirup) sengan kuat bila mulai dari tingkat ekspirasi normal. Ini sama dengan VT ditambah VCI dan kurang lebih 3.500 ml. Kapasitas residu fungsional (KRF) adalah j umlah sisa udara pada akhir ekspirasi normal. Ini adalah jumlah dari VCE dan VR dan kurang lebih 2.300 ml. Kapasitas vital (KV) adalah jumlah maksimal udara yang dapat dengan kuat diekspirasi setelah inspirasi kuat maksimal. Ini jumiah dari VD VT, dan VCE. Volume ini kurang lebih 4.600 ml pada pria normal. Kapasitas paru total (KPT) sama dengan volume dimana paru-paru dapat diekspansi dengan upaya inspirasi paling kuat. Volume kapasitas kurang lebih 5.800 ml.
b.
c.
d.
4.
Pemeriksaan Penunjang Fungsi Pernafasan Uji Fungsi Pulmonal Pemeriksaan fungsi paru menentukan kemampuan paru-paru untuk melakukan pertukaran oksigen dan karbon dioksida secara efisien. Pemeriksaan ventilasi dasar dilakukan dengan menggunakan spirometer dan alat pencatat sementara khen bernapas melalui masker mulut (mouthpiece) yang dihubungkan dengan selang penghubung. Pengukuran yanc, dilakukan mencakup volume tidal (Vt), volume reserve inspirasi (IRV), volume residual (VR), dan volume ekspirasi yang dipaksa selama 1 detik (FEV1).
Pemeriksaan fungsi paru biasanya dilakukan di laboratorium fungsi pulmonar. Perawat mempersiapkan klien dengan menjelaskan prosedur. Sebuah klip hidung mencegah klien menghirup udara atau mengeluarkan udara melalui hidung. Klien bernapas melalui sebuah masker mulut yang dihubungkan ke spirometer, yang berfungsi untuk mengukur volume paru. Klien diminta pada waktu-waktu tertentu untuk menghirup udara atau mengeluarkan sebanyak mungkin udara. Kerja sama klien sangat penting untuk memastikan hasil yang akurat. Kecepatan aliran ekspirasi puncak (peak expiratory flow rate [PEFR]) adalah titik aliran tertinggi yang dicapai selama ekspirasi maksimal dan titik ini mencerminkan terjaclinya perubahan ukuran jalan napas menjadi besar. Pengukuran ini sangat berkorelasi dan sama dengan FEV, (Walsh, 1992). Meter aliran ekspirasi puncak merupakan alat yang dipegang tangan sehingga memungkinkan klien asma mengikuti sejauh mina jalan napas terbuka. Informasi tentang kecepatan aliran ekspirasi puncak merupakan data pengkajian esensial untuk klien asma.
Analisa Gas Darah (Arteri, Vena, PCO2, Po2, PH) Pengukuran gas darah arteri dilakukan bersamaan dengan pemeriksaan fungsi paru untuk menentukan konsentrasi ion hidrogen, tekanan parsial oksigen dan karbon dioksida, dan saturasi oksihemoglobin. Pemeriksaan gas darah arteri memberikan informasi tentang difusi gas melalui membran kapileralveolar dan keadekuatan oksigenasi jaringan Oksintetri. Pengukuran saturasi oksigen kapiler yang kontinu dapat dilakukan dengan menggunakan oksimetri kutaneus (Prosedur 44-1). Saturasi oksigen (0, sat) adalah persentase hemoglobin yang disaturasi oksigen. Keun- tungan pengukuran oksimetri transkutaneus meliputi pengukura dilakukan, tidak invasif, dan dengan mudah diperoleh (Whitney, 1990). Oksimetri tidak menimbulkan nyeri, jika dibandingkan dengan pungsi arteri. Klien yang mencyalami kelainan perfusi/ventilasi, seperti pneumonia, emfisema, bronkitis kronik, asma, embolisms pulmonar, gagal jantung kongestif merupakan kandidat ideal untukmenggunakan oksmetri nadi (Ahrens dan Rutherford, 1993). Oksimetri yang paling umum digunakan adalah oksimeter nadi. Tips oksimeter ini melaporkan amplitude nadi dengan data saturasi oksigen. Perawat biasanya mengikatkan sensor noninvasif ke jari tangan, jari ari kaki, atauhidung klien yang inemantau saturasi oksigen darah. Nasal probe (alas untuk menyelidiki kedalaman) direkomendasi untuk kondisi perfusi darah yang sangat rendah. Aliran darah di dalam arteri ethmoid anterior septum nasal tetap lebih besar daripada aliran darah ke jari-jari dalam kondisi aliran terganuou (Ahrens dan Rutherford, 1993). Pemantauan saturasi oksigen yang kontinu bermanfaat dalam pengkajian gangguan tidur, toleransi terhadap latihan fisik, penyapihan dari ventilasi mekanis, dan penurunan sementara saturasi oksigen. Keakuratan nilai oksimetri nadi secara langsung berhubungan dengan perfusi di daerah probe. Pengukuran oksimetri pada klien yang memiliki perfusi jaringan yang disebabkan syok, hipotermia, atau penyakit vaskular perifer mungkin tidak dapat dipercaya. Keakuratan
oksi-metri nadi kurang dari 90 mm Hg. Data hasil pengukuran oksimetri memiliki sedikit nilai klinis. Tren saat ini memberikan informasi terbaik tentang status oksigenasi klien. Hitung darah lengkap menentukan jumlah dan tipe sel darah merah dan set darah putih per mm3 darah. Perawat memperoleh contoh darah vena dengan menggunakan pungsi vena. Nilai normal untuk hitung darah lengkap bervariasi menurut usia dan jenis kelamin. Hitung darah lengkap mengukur kadar hemoglobin dalam set darah merah (eritrosit). Defisiensi set darah merah akan menurunkan kapasitas darah yang membawa oksigen karena molekul hemoglobin yang tersedia untuk mengangkut oksigen ke jaringan lebih sedikit. Apabila jumlah set darah merah meningkat, misalnya polisitemia pada kondisi paru kronis dan kondisi jantung sianosis, kapasitas darah yang mengangkut oksigen meningkat. Namun, peningkatan jumlah set darah merah akan meningkatkan kekentalan (viskositas) darah dan risiko klien terbentuknya trombus.
Pemeriksaan Radiografi Dada Pemeriksaan sinar-X pada dada, bronkoskopi, dan pemindaian paru digunakan untuk memvisuali- sasi struktur sistem pernapasan. Pemeriksaan sinar-X dada. Pemeriksaan sinar-X dada terdiri dari radiografi thoraks, yang memungkinkan perawat dan dokter mengobservasi lapangan paru untuk mendeteksi adanya cairan (mis. seperti yang terjadi pada pneumonia), massy (mis. kanker paru), fraktur (mis. fraktur klavikula dan tulang iga), dan proses-proses abnormal lain (mis. tuberkulosis). Biasanya suatu film lateral dan PA (posterior-anterior) dilakukan untuk mem-visualisasi lapangan paru secara adekuat.
Prosedur Endosekopi Bronkoskopi adalah inspeksi dan pemeriksaan langsung terhadap laring, trakea, dan bronki baik melalui bronkoskop serat optik yang fleksibel atau bronkoskop yang kaku. a. 1. 2. Bronkoskopi diagnostik bertujuan : untuk memeriksa jaringan dan mengumpulksn sekret. untuk menentukan lokasi dan keluasan proses proses patologi dan untuk mendapatkan contoh jaringan guna menegakkan diagnosis (dengan forsep biopsi, kuretase, sikat biopsi). menentukan apakah suatu tumor dapat direseksi atau tidak melalui tindakan bedah. mendiagnosa tempat perdarahan (sumber hemoptisis)
3. 4.
b. 1. 2.
Bronkoskopi terapeutik bertujuan: mrngangkat benda asing dari pohon trakeobronkial. mengangkat sekresi yang menyumbat pohon trakeabronkial, ketika pasien tidak dapat membersihkannya. memberikan pengobatan pascaoperatif pada atelektase. menghancurkan dan mengeksisi lesi
3. 4.
Komplikasi bronkoskop mencakup: reaksi terhadap anestesi lokal, infeksi, aspirasi, bronkospasme, hipoksemia pneumotoraks, perdarahan dan perfusi.
Pemeriksaan Sputum Spesimen sputum diambil untuk mengidentifikasi tipe organisme yang berkembang dalam sputum. Suatu sputum kultur dan sensitivitas sputum (C dan S) mengidentifikasi mikroorganisme tertentu dan resistansi serta sensitivitasnya terhadap obat. Spesimen sputum juga dapat diambi I untuk mengidentifikasi adanya tuberkel basilus (TB), sputum untuk basilus cepat-asam (sputum for acid-fast bacillus [AFB]). Spesimen AFB diperoleh riga hari berturut-turut pada awal pagi hari. Sputum untuk sitologi adalah spesimen sputum yang diambil untuk mengidentifikasi kanker paru abnormal dengan tipe set. Pemeriksaan ini dilakukan dengan melakukan serangkaian pengumpulan spesimen riga hari berturut-turut pada awal pagi hari. Perawat harus memastikan spesimen sputum yang mengandung lendir dari bagian dalam bronkus dan bukan saliva. Carat warna, konsistensi, jumlah, dan bau sputum dan dokumentasi tanggal dan waktu spesimen dikirim ke laboratorium khusus untuk dianalisis.
Torasentesis Torasentesis merupakan perforasi bedah dinding dada dan ruang pleura dengan jarum untuk mengaspirasi cairan untuk tujuan diagnostik atau tujuan terapeutik atau untuk mengangkat spesimen untuk biopsi. Prosedur dilakukan dengan teknik aseptik dengan meng-gunakan anestesi lokal. Klien biasanya ducluk tegak dengan thoraks anterior yang ditopang bantal atau dengan meja di etas tempat tidur. Sakit tidaknya prosedur ini tergantung pada toleransi klien terhadap nyeri. Perawat dapat mengurangi rasa cemas klien dengan menjelaskan prosedur dan mengatakan kepada klien apa yang akan terjadi seat prosedur dilakukan. Klien harus memahami pentingnya menahan napas sesuai instruksi dan untuk tidak batuk selama dilakukan prosedur. Gerakan mendadak dapat
menyebabkan pungsi paru jarum torasentesis. Klien diinstruksikan untuk memberi tabu dokter sebelum batuk atau bersin sehingga jarum dapat ditarik. Setelah prosedur, perawat memantau klien untuk melihat adanya tanda-tanda pneumothoraks; sesak napas mendadak, deviasi trakea, desaturasi oksigen, dan an-sietas. Terjadinya pneumothoraks setelah pelaksanaan torasentesis merupakan suatu situasi kedaruratan. Tipe pneumotoraks ini dikenal sebagai tension pneumotoraks dan tipe ini dapat menyebabkan henti kardiopulmonar jika tidak ditangam segera.
Biopsi Pleura Biopsi pleural diselesaikan dengan biopsi jarum pleural atau dengan pleuroskopi, yang merupakan eksplorasi visual bronkoskopi serat optik yang dimasukka kedalam spasium pleural. Biopsi pleural dilakukan ketika terdapat kebutuhan untuk kultur atau pewarnaan jaringan untuk mengidentifikasi tuberkulosis atau fungi. Prosedur diagnostik Radioisotop (pemindaian paru), terdapat 3 pemindaian paru yaitu pemindaian perfusi, pemindaian ventilasi, dan pemindaianinhalasi. Prosedur ini digunakan untuk mendetekasi fungsi normal paru, suplai vaskuler pulmonal, dan pertukaran gas.
Prosedur Diagnostik Radioisotop (Pemindaian Paru) Pemindaian paru yang paling umum adalah pemindaian computed tomografi (CT). Pemindaian CT mengombinasikan sinar-X dan teknologi komputer. Cahaya sinar-X melalui suatu bagian atau bidang thoraks dari sudut-sudut yang berbeda dan kompu-ter menghitung absorpsi jaringan dan memperlihatkan hasil cetakan dan gambar pemindaian jaringan, yang memperhatikan densitas (kepadatan) berbagai struktur intrathorak. Sebuah pemindaian CT dapat mengidentifikasi massa abnormal melalui ukuran dan lokasi tetapi tidak dapat mengidentifikasi tipe jaringan. Identifikasi tipe Jaringan harus dilakukan dengan biopsi.
Prosedur Biopsi Paru Ada 3 biopsi paru non bedah dengan angka kesakitan yang rendah yaitu: a. Penyikatan bronkial trankateter prosedur ini berguna untuk evaluasi sitologi lesi paru dan untuk identifikasi organisme patogenik, metode ini hanya menyagkut pemasukan kateter melalui membrane transkrikotiroid dengan pungsi jarum, setelah prosedur ini pasien diinstruksikan untuk menekankan jari atau ibu jari diatas tempat pungsi ketika batuk untuk menghambat kebocoran udara kedalam jaringan sekitarnya.
b. Biopsi jarum perkutan aspirasi menggunakan jarum jenis spinal yang memberikan spesimen jaringan untuk pemeriksaan histologi. c. Biopsi paru tranbronkial menggunakan forsep pemotong yang dimasukkan dengan bronkoskop serat optik. Biopsi diindikasikan ketika diduga lesi paru dan pemeriksaan sputum rutin, serta pencucian bronkoskop menunjukkan hasil negatif. Anestesi diberikan sebelum prosedur. Kulit tempat biopsi dibersihkan dan dianestesi dan dibuat insisi kecil. Jarum biopsi dimasukkan melalui insisi kedalam pleura dengan pasien menahan napas saat midekspirasi.
Biopsi Nodus Limfe Biopsi ini dilakukan untuk mendeteksi penyebaran penyakit pulmonal melalui nodus limpe dan untuk menegakkan diagnosa atau prognosis pada penyakit seperti penyakit hodgkin, sarkoidosis, penyakit jamur, tuberkulosis dan karsinoma. Mediastinoskopi pemeriksaan endoskopi mediastinum untuk mengeksplorasi dan biopsi nodus limpe mediastinum yang mengaliri paru-paru. Biopsi dilakukan melalui insisi suprasternal.Mediastinotomi anterior insisi dibuat pada kartilago kosta kedua atau ketiga. Mediastinum dieksplorasi, dan biopsi dilakukan pada nodus limpe yang ditemukan. Drainase selang dada akan dibutuhkan setelah prosedur. Diagnmosis ini sangat bermanfaat untuk menentukan apakah Lesi pulmonal dapat direseksi.
NB
DAFTAR PUSTAKA http://aseprahmat.wordpress.com/2009/04/26/anfis-saluran-pernafasan/ http://www.sarjanaku.com/2010/10/sistem-pernafasan.html
Anda mungkin juga menyukai
- LP CPC ParuDokumen30 halamanLP CPC ParuTessa Elviana SeptiBelum ada peringkat
- Kor PulmonalDokumen35 halamanKor PulmonalHendy Tri Saputra SigaiBelum ada peringkat
- Makalah PBL Blok 7Dokumen15 halamanMakalah PBL Blok 7Maria YullivaBelum ada peringkat
- AZALIA Makalah Cor PulmonalDokumen12 halamanAZALIA Makalah Cor PulmonalAzalia FarhahBelum ada peringkat
- Sistem Pernapasan, Sistem Persyarafan, Dan Sistem KardiovaskulerDokumen41 halamanSistem Pernapasan, Sistem Persyarafan, Dan Sistem KardiovaskulerHjratih IndahBelum ada peringkat
- Analisa Tindaka NebulizerDokumen10 halamanAnalisa Tindaka NebulizerLalak DewiBelum ada peringkat
- Anatomi ParuDokumen44 halamanAnatomi ParuVicky Ilda Viantini100% (2)
- Anatomi Dan Fisiologi BronkopneumoniaDokumen3 halamanAnatomi Dan Fisiologi BronkopneumoniaAl Na100% (2)
- LP Asma BronkhialDokumen17 halamanLP Asma Bronkhialverryefriliyana0% (1)
- Pemenuhan Kebutuhan OksigenasiDokumen28 halamanPemenuhan Kebutuhan OksigenasikrismaandianiBelum ada peringkat
- Bahan Kuliah Blok RespirasiDokumen54 halamanBahan Kuliah Blok RespirasiAris MahfuzhiBelum ada peringkat
- Tugasan ToturialDokumen5 halamanTugasan ToturialNurashikin AdnanBelum ada peringkat
- LP Ispa AnakDokumen25 halamanLP Ispa AnakSiti Fatimahtusz07Belum ada peringkat
- Bab 2Dokumen46 halamanBab 2rizkyBelum ada peringkat
- Askep Penyakit Jantung ParuDokumen24 halamanAskep Penyakit Jantung ParuNuning HusainBelum ada peringkat
- Anatomi SesakDokumen5 halamanAnatomi Sesaknur halisaBelum ada peringkat
- Askep Penyakit Jantung ParuDokumen24 halamanAskep Penyakit Jantung ParuDipo RompiesBelum ada peringkat
- RESUME (Kardio, Pernafasan, Hematologi)Dokumen56 halamanRESUME (Kardio, Pernafasan, Hematologi)DevypahrunBelum ada peringkat
- AnatomiDokumen47 halamanAnatomielsaBelum ada peringkat
- Tugas Sistem Pernapasan KDMDokumen33 halamanTugas Sistem Pernapasan KDMiman labajoBelum ada peringkat
- Learning Issues Skenario B Blok 4 J. Aisyah Kamilah AriefDokumen16 halamanLearning Issues Skenario B Blok 4 J. Aisyah Kamilah AriefWiwin WiteBelum ada peringkat
- Anfis, PemeriksaanDokumen8 halamanAnfis, Pemeriksaanadeline adelinBelum ada peringkat
- Anatomi Dan Fisiologi Sistem PernafasanDokumen36 halamanAnatomi Dan Fisiologi Sistem PernafasanDaryusman Dt Rajo Intan100% (1)
- Anatomi Dan Fisiologi Sistem RespirasiDokumen8 halamanAnatomi Dan Fisiologi Sistem RespirasiagungBelum ada peringkat
- Materi Sistem RespirasiDokumen19 halamanMateri Sistem RespirasiAmandhitoBelum ada peringkat
- LP PpokDokumen25 halamanLP PpokNaulita WulandariBelum ada peringkat
- Alat PernafasanDokumen4 halamanAlat PernafasanAsad UdinBelum ada peringkat
- Makalah Anfis Sistem Respirasi NewDokumen15 halamanMakalah Anfis Sistem Respirasi NewsutomoBelum ada peringkat
- Arik Edit Bab IIDokumen41 halamanArik Edit Bab IIEkawati EkaBelum ada peringkat
- Sistem Pernapasan Pada ManusiaDokumen15 halamanSistem Pernapasan Pada ManusiaNantarhaBelum ada peringkat
- Sistem Pernapasan ManusiaDokumen12 halamanSistem Pernapasan ManusiaRha PuteriBelum ada peringkat
- LP Pneumonia Anak - Annida HasanahDokumen23 halamanLP Pneumonia Anak - Annida HasanahAnnida HasanahBelum ada peringkat
- Askep PaliatifDokumen45 halamanAskep PaliatifBela SafitriBelum ada peringkat
- Isi Buku Ajar RespirasiDokumen540 halamanIsi Buku Ajar RespirasiKirubah Sai PatnaikBelum ada peringkat
- Laporan PendahuluanDokumen27 halamanLaporan Pendahuluanadnyana29Belum ada peringkat
- Gagal NafasDokumen19 halamanGagal NafasEngriBelum ada peringkat
- Anfis Pernapasan 23 24Dokumen66 halamanAnfis Pernapasan 23 24Gesta PratamaBelum ada peringkat
- Praktikum Anatomi Dan Fisiologi RespirasiDokumen16 halamanPraktikum Anatomi Dan Fisiologi RespirasiTINEKE PUTERI CHANTIKA BR.SITEPUBelum ada peringkat
- 4 Organ Sistem Repirasi Bagian AtasDokumen4 halaman4 Organ Sistem Repirasi Bagian AtastaufiqBelum ada peringkat
- Anfis PneumothoraxDokumen6 halamanAnfis PneumothoraxHendra SitepuBelum ada peringkat
- Laporan Pendahuluan PpokDokumen29 halamanLaporan Pendahuluan PpokYola TundanBelum ada peringkat
- LP Oksigenasi KDP FatchulDokumen15 halamanLP Oksigenasi KDP Fatchulfatchul ferdiyantoBelum ada peringkat
- LP TB ParuDokumen31 halamanLP TB Parust.maysaroh96Belum ada peringkat
- 2.2 Sumarni 2010301078Dokumen9 halaman2.2 Sumarni 2010301078Sumarni NiiyBelum ada peringkat
- LP AsfiksiaDokumen30 halamanLP AsfiksiaRatnayuniariBelum ada peringkat
- LP Kegawatdaruratan PPOKDokumen22 halamanLP Kegawatdaruratan PPOKetyBelum ada peringkat
- Anatomi Sistem PernapasanDokumen34 halamanAnatomi Sistem PernapasanFitriyani TamarangBelum ada peringkat
- Sistem - Pernapasan - Manusia - PPTX (1) .PPTX - 20240220 - 090109 - 0000Dokumen14 halamanSistem - Pernapasan - Manusia - PPTX (1) .PPTX - 20240220 - 090109 - 0000Andiniii ABelum ada peringkat
- Anatomi Fisiologi Sistem PernafaanDokumen28 halamanAnatomi Fisiologi Sistem PernafaanDini RiaBelum ada peringkat
- Makalah RDSDokumen30 halamanMakalah RDSElvin Vhieenz Pasunda100% (1)
- Resume Anatomi Fisiologi Sistem PernafasanDokumen4 halamanResume Anatomi Fisiologi Sistem PernafasanzakinulBelum ada peringkat
- Anatomi Dan Fisiologi Sistem Pernapasan NurseslabsDokumen12 halamanAnatomi Dan Fisiologi Sistem Pernapasan NurseslabsalmainiBelum ada peringkat
- ANATOMI FISIOLOGI SISTEM RESPIRASI (1) (Autosaved)Dokumen58 halamanANATOMI FISIOLOGI SISTEM RESPIRASI (1) (Autosaved)Kk ukhti halijahBelum ada peringkat
- Sistem Pernapasan Pada Manusia Dan HewanDokumen15 halamanSistem Pernapasan Pada Manusia Dan HewanLale Yuni WulandariBelum ada peringkat
- Makalah Mekanisme Sistem PernapasanDokumen21 halamanMakalah Mekanisme Sistem PernapasanRevi RiskarinaBelum ada peringkat
- PP Anatomi Fisiologi Pernafasan-1Dokumen40 halamanPP Anatomi Fisiologi Pernafasan-1tengku aniBelum ada peringkat