BAB II Fin
Diunggah oleh
Rizky ArfinaHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
BAB II Fin
Diunggah oleh
Rizky ArfinaHak Cipta:
Format Tersedia
BAB II TINJAUAN PUSTAKA
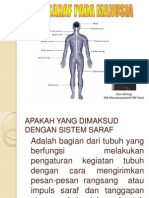
1. Sistem Saraf Sistem saraf secara garis besar terbagi menjadi: Otak, yang terdiri dari otak besar (cerebrum), otak kecil (cerebellum) dan batang otak (brainstem).
Secara struktural, cerebrum terbagi menjadi bagian korteks yang disebut korteks serebri dan sub korteks yang disebut struktur subkortikal. Korteks serebri terdiri atas korteks sensorik yang berfungsi untuk mengenal, interpretasi impuls sensorik yang diterima sehingga individu merasakan, menyadari adanya suatu sensasi rasa/indra tertentu. Korteks sensorik juga menyimpan sangat banyak data memori sebagai hasil rangsang sensorik selama manusia hidup. Korteks motorik berfungsi untuk memberi jawaban atas rangsangan yang diterimanya. Struktur sub kortikal :
Ganglia Basalis; melaksanakan fungsi motorik dengan merinci dan mengkoordinasi gerakan dasar, gerakan halus atau gerakan trampil dan sikap tubuh.
Talamus; merupakan pusat rangsang nyeri. Hipotalamus; pusat tertinggi integrasi dan koordinasi sistem saraf otonom dan terlibat dalam pengolahan perilaku insting seperti makan, minum, seks dan motivasi.
Hipofise bersama dengan hipothalamus mengatur kegiatan sebagian besar kelenjar endokrin dalam sintesa dan pelepasan hormon. Cerebrum terdiri dari dua belahan yang disebut hemisferium
serebri dan keduanya dipisahkan oleh fisura longitudinalis. Hemisferium serebri terbagi menjadi hemisfer kanan dan kiri. Hemisfer kanan dan kiri ini dihubungkan oleh bangunan yang disebut corpus callosum. Hemisfer serebri dibagi menjadi lobus-lobus yang diberi nama sesuai dengan tulang diatasnya, yaitu:
Lobus frontalis, bagian cerebrum yang berada dibawah tulang frontalis.
Lobus parietalis, bagian cerebrum yang berada dibawah tulang parietalis. Lobus occipitalis, bagian cerebrum yang berada dibawah tulang occipitalis. Lobus temporalis, bagian cerebrum yang berada dibawah tulang temporalis.
Cerebelum (Otak Kecil) terletak di bagian belakang kranium menempati fosa serebri posterior di bawah lapisan durameter Tentorium Cerebelli. Di bagian depannya terdapat batang otak. Berat cerebellum sekitar 150 gr atau 88% dari berat batang otak seluruhnya. Cerebellum dapat dibagi menjadi hemisfer serebelli kanan dan kiri yang dipisahkan oleh vermis. Fungsi cerebellum adalah mengkoordinasikan gerakangerakan otot sehingga gerakan dapat terlaksana dengan sempurna. Batang Otak atau Brainstem terdiri atas diencephalon, mid brain, pons dan medula oblongata. Merupakan tempat berbagai macam pusat vital seperti pusat pernafasan, pusat vasomotor, pusat pengatur kegiatan jantung dan pusat muntah, bersin dan batuk.
Medula Spinalis Medula spinalis merupakan perpanjangan medula oblongata ke arah kaudal di dalam kanalis vertebralis mulai setinggi cornu vertebralis cervicalis I memanjang hingga setinggi cornu vertebralis lumbalis I -II. Terdiri dari 31 segmen yang setiap segmennya terdiri dari satu pasang saraf spinal. Dari medula spinalis bagian cervical keluar 8 pasang, dari bagian thorakal 12 pasang, dari bagian lumbal 5 pasang dan dari bagian sakral 5 pasang serta dari coxigeus keluar 1 pasang saraf spinalis. Seperti halnya otak, medula spinalis terbungkus oleh selaput meninges yang berfungsi melindungi saraf spinal dari benturan atau cedera.
Gambaran penampang medula spinalis memperlihatkan bagianbagian substansia grisea dan substansia alba. Substansia grisea ini mengelilingi canalis centralis sehingga membentuk columna dorsalis, columna lateralis dan columna ventralis. Massa grisea dikelilingi oleh substansia alba atau badan putih yang mengandung serabut-serabut saraf yang diselubungi oleh mielin. Substansi alba berisi berkas-berkas saraf yang membawa impuls sensorik dari sistem saraf tepi (SST) menuju sistem saraf pusat (SSP) dan impuls motorik dari SSP menuju SST. Substansia grisea berfungsi sebagai pusat koordinasi refleks yang berpusat di medula spinalis.
Disepanjang medula spinalis terdapat jaras saraf yang berjalan dari medula spinalis menuju otak yang disebut sebagai jaras asenden dan dari otak menuju medula spinalis yang disebut sebagai jaras desenden. Subsatansia alba berisi berkas-berkas saraf yang berfungsi membawa impuls sensorik dari sistem tepi saraf tepi ke otak dan impuls motorik dari otak ke saraf tepi. Substansia grisea berfungsi sebagai pusat koordinasi refleks yang berpusat di medula spinalis. Refleks-refleks yang berpusat di sistem saraf pusat yang bukan medula spinalis, pusat koordinasinya tidak di substansia grisea medula spinalis. Pada umumnya penghantaran impuls sensorik di substansia alba medula spinalis berjalan menyilang garis tenga. Impuls sensorik dari tubuh sisi kiri akan dihantarkan ke otak sisi kanan dan sebaliknya. Demikian juga dengan impuls motorik. Seluruh impuls motorik dari otak yang dihantarkan ke saraf tepi melalui medula spinalis akan menyilang. Upper Motor Neuron (UMN) adalah neuron-neuron motorik yang berasal dari korteks motorik serebri atau batang otak yang seluruhnya (dengan serat saraf-sarafnya ada di dalam sistem saraf pusat. Lower Motor Neuron (LMN) adalah neuronneuron motorik yang berasal dari sistem saraf pusat tetapi serat-serat sarafnya keluar dari sistem saraf pusat dan membentuk sistem saraf tepi dan berakhir di otot rangka. Berkas UMN bagian medial, dibatang otak akan saling menyilang. Sedangkan UMN bagian Internal tetap berjalan pada sisi yang sama sampai berkas lateral ini tiba di medula spinalis. Di segmen medula spinalis tempat berkas bersinap dengan neuron LMN. Berkas tersebut akan menyilang. Dengan demikian seluruh impuls motorik otot rangka akan menyilang, sehingga kerusakan UMN diatas batang otak akan menimbulkan kelumpuhan pada otot-otot sisi yang berlawanan. Salah satu fungsi medula spinalis sebagai sistem saraf pusat adalah sebagai pusat refleks. Fungsi tersebut diselenggarakan oleh substansia grisea medula spinalis. Refleks adalah jawaban individu terhadap rangsang, melindungi tubuh terhadap pelbagai perubahan yang terjadi
baik dilingkungan internal maupun di lingkungan eksternal. Kegiatan refleks terjadi melalui suatu jalur tertentu yang disebut lengkung refleks. Fungsi medula spinalis: Pusat gerakan otot tubuh terbesar yaitu dikornu motorik atau kornu ventralis. Mengurus kegiatan refleks spinalis dan refleks tungkai, Menghantarkan rangsangan koordinasi otot dan sendi menuju cerebellum. Mengadakan komunikasi antara otak dengan semua bagian tubuh.
Fungsi lengkung refleks: Reseptor: penerima rangsang Aferen: sel saraf yang mengantarkan impuls dari reseptor ke sistem saraf pusat (ke pusat refleks) Pusat refleks : area di sistem saraf pusat (di medula spinalis: substansia grisea), tempat terjadinya sinap (hubungan antara neuron dengan neuron dimana terjadi pemindahan /penerusan impuls) Eferen: sel saraf yang membawa impuls dari pusat refleks ke sel efektor. Bila sel efektornya berupa otot, maka eferen disebut juga neuron motorik (sel saraf /penggerak) Efektor: sel tubuh yang memberikan jawaban terakhir sebagai jawaban refleks. Dapat berupa sel otot (otot jantung, otot polos atau otot rangka), sel kelenjar.
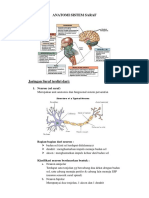
Sistem Saraf Tepi Kumpulan neuron diluar jaringan otak dan medula spinalis membentuk SST. Secara anatomik digolongkan ke dalam saraf-saraf otak sebanyak 12 pasang saraf kranial dan 31 pasang saraf spinal. Secara fungsional, SST digolongkan ke dalam: a) Saraf sensorik (aferen) somatik : membawa informasi dari kulit, otot rangka dan sendi, ke sistem saraf pusat.
b) Saraf motorik (eferen) somatik : membawa informasi dari sistem saraf pusat ke otot rangka. c) Saraf sesnsorik (eferen) viseral : membawa informasi dari dinding visera ke sistem saraf pusat. d) Saraf mototrik (eferen) viseral : membawa informasi dari sistem saraf pusat ke otot polos, otot jantung dan kelenjar. Saraf eferen viseral disebut juga sistem saraf otonom. Sistem saraf tepi terdiri atas saraf otak (s.kranial) dan saraf spinal.
2. Sistem Saraf Motorik Terjadinya gerakan yang kompleks dan terkoordinasi dengan halus dan dapat dikendalikan oleh kemauan tergantung dari integritas bagian-bagian sistem saraf; 1) Pusat-pusat yang lebih tinggi. 2) Upper Motor Neuron (UMN) 3) Lower Motor Neuron (LMN) 4) Sinaps Neuromuskular 5) Otot Skeletal. Integritas bagian-bagian tersebut membutuhkan input yang penting dari; 1) Ganglia Basalis Jaras Ekstrapiramidal. 2) Serebelum. Umpan balik melalui jaras sensorik, terutama yang membawa informasi mengenai posisi sendi. Gaya saraf yang disalurkan melalui lintasan-lintasan neuronal adalah potensial aksi, yang sejak dulu dijuluki impuls dan tidak lain berarti pesan. Impuls yang disampaikan kepada otot sehingga menghasilkan gerak otot dinamakan impuls motorik. Terdapat banyak jaras motorik yang turun dari korteks serebri dan batang otak. Akan tetapi, untuk mengklasifikasi gangguan gerakan volunter, maka UMN dapat dianggap sama dengan neuron yang badan selnya terletak di korteks motorik dan akson-aksonya berjalan dalam traktus kortikospinal (Piramidalis) untuk bersinaps dengan sel-sel kornu anterior. Neuron-neuron
ini dianggap sebagai substrat anatomis yang terencana, terutama gerakan yang halus atau kompleks. LMN adalah jaras akhir bersama untuk sistem motorik, yaitu akson-akson yang keluar dari sel-sel kornu anterior medula spinalis menuju otot volunter. Satu sel kornu anterior dapat mensuplai banyak serabut otot dan membentuk unit motorik.
3. Upper Motor Neuron Semua neuron yang menyalurkan impuls motorik ke LMN tergolong dalam kelompok UMN. Berdasarkan kelompok anatomi dan fisiologik kelompok UMN dibagi dalam susunan ekstrapiramidal dan piramidal. Sistem Piramidal Semua neuron yang menyalurkan impuls motorik secara langsung ke LMN atau melalui interneuronnya, tergolong dalam kelompok UMN. Neuron-neuron tersebut merupakan penghuni girus presentralis. Oleh karena itu, maka girus tersebut dinamakan korteks motorik. Mereka berada di lapisan ke-V dan masing-masing memiliki hubungan dengan gerak otot tertentu. Yang berada di korteks motorik menghadap ke fisura longitudinalis serebri mempunyai koneksi dengan gerak otot kaki dan tungkai bawah. Neuron-neuron korteks motorik yang dekat dengan gerak otot kaki dan tungkai bawah. Neuron-neuron korteks motorik yang dekat dengan fisura lateralis serebri mengurus gerak otot larings, farings dan lidah. Penyelidikan dengan elektrostimulasi mengungkapkan bahwa gerak otot seluruh belahan tubuh dapat dipetakan pada seluruh kawasan koerteks motorik sisi kontralateral. Peta itu dikenal sebagai Homonkulus Motorik. Dari bagian mesial girus presentralis (area 4 = korteks motorik) ke bagian lateral bawah secara berurutan terdapat peta gerakan kaki, tungkai bawah, tungkai atas, pinggul, abdomen/toraks, bahu, lengan, tangan jari-jari, leher, wajah, bibir, otot pita suara, lidah dan otot penelan. Kawasan untuk gerakan tangkas khusus lebih luas dibandingkan dengan kawasan gerakan tangkas umum. Melalui aksonnya neuron korteks motorik menghubungkan motoneuron yang membentuk intu motorik saraf kranial dan motoneuron di kornu anterius medula spinalis.
10
Akson-akson tersebut menyusun jaras kortikobulbar-kortikospinal. Berkas saraf yang kompak mereka turun dari korteks motorik dan di tingkat talamus dan ganglia basalis mereka terdapat di antara kedua bangunan tersebut dinamakan kapsula interna, yang dapat dibagi dalam krus anterius dan krus posterius. Sudut antara keduanya dinamakan genu. Penataan somatotopik yang telah dijumpai pada korteks motorik ditemukan kembali di kawasan kapsula interna mulai dari genu sampai seluruh kawasan krus posterir. Ditingkat mesensefalon serabut-serabut tersebut berkumpul di 3/5 bagian tengah pedunkulus serebri dan diapit oleh daerah serabut-serabut frontopontin dari sisi medial dan serabut-serabut parietotemporopontin dari sisi lateral. Di pons serabut-serabut tersebut di atas menduduki pes pontis, dimana terdapat inti-inti tempat serabut-serabut tersebut berakhir. Maka dari itu, bangunan yang merupakan lanjutan dari pes pontis mengandung hanya serabut kortikospinal dan kortikobulbar saja. Bangunan itu dikenal sebagai piramis dan merupakan bagian ventral medula onblongata. Sepanjang batang otak, serabut-serabut kortikobulbar meninggalkan kawasan mereka (di dalam pedunkulus serebri, lalu di dalam pes pontis dan akhirnya di piramis), untuk menyilang garis tengah dan berakhir secara langsung di motoneuron saraf kranial motorik (n.III, n.IV, n.V, n.VI, n.VII, n.IX, n.X, n.XI, n.XII) atau interneuronnya di sisi kontralateral. Sebagian dari serabut kortikobulbar berakhir di inti-inti saraf kranial motorik sisi ipsilateral juga.
11
Di perbatasan antara medula oblongata dan medula spinalis, serabut-serabut kortikospinal sebagian besar menyilang dan membentuk jaras kortikospinal lateral (=traktus piramidalis lateralis), yang berjalan di funikulus posterolateralis kontralateralis. Sebagian dari mereka tidak menyilang tapiu melanjutkan perjalanan ke medula spinalis di funikulus ventralis ipsilateral dan dikenal sebagai jaras kortikospinal ventral atau traktus piramidalis ventralis. Kawasan jaras piramidal lateral dan ventral makin ke kaudal makin kecil, karena banyak serabut sudah mengakhiri perjalanan. Pada bagian servikal dismpaikan 55% jumlah serabut kortikospinal, sedangkan pada bagian torakal dan lumbosakral berturutturut mendapat 20% dan 25%. Mayoritas motoneuron yang menerima impuls motorik berada di intumesensia servikalis dan lumbalis, yang mengurus otot-otot anggota gerak atas dan bawah.
Sistem Ekstrapiramidal Berbeda dengan uraian yang sederhana tentang susunan piramidal, adalah pembahasan susunan ekstrapiramidal, yang terdiri atas komponenkomponen, yakni: korpus striatum, globus palidus, inti-inti talamik,
12
nukleus subtalamikus, substansia nigra, formasio retikularis batang otak, serebelum berikut dengan korteks motorik tambahan, yaitu area-4, area-6 dan area-8. Komponen-komponen tersebut dihubungkan satu dengan lain oleh akson masing-masing komponen itu. Dengan demikian terdapat lintasan yang melingkar atau sirkuit. Oleh karena korpus striatum merupakan penerima tunggal dari serabut-serabut segenap neokorteks, maka lintasan tersebut dinamakan sirkuit striatal. Secara sederhana lintasa sirkuit striatal dapat dibagi menjadi sirkuit striatal utama (prinsipal) dan 3 sirkuit striatal penunjang (asesorik). Sirkuit striatal prinsipal tersusun oleh tiga mata rantai, yaitu hubungan segenp neokorteks dengan korpus striatum serta globus palidus, hubungan korteks/glibus palidus dengan talamus, dan hubungan talamus dengan korteks area-4 dan area-6. Informasi yang tiba di selirih neokorteks soleh-olah diserahkan kepada korpus striatum/globus palidus/talamus untuk diproses dan hasil pengolahan itu merupakan bahan feedback bagi korteks motorik dan korteks motorik tambahan. Sedangkan komponen-komponen susunan ekstrapiramidal lainnya menyusun sirkuit striatal utama disebut striatal asesorik. Sirkuit striatal asesorik ke-1 menghubungkan striatum-globus palidus-talamus-striatum. Sirkuit striatal asesorik ke-2 melintas
melingkari globus palidus-korpus subtalamikus-globus palidus. Sirkuit asesorik ke-3 melingkari striatum-substansia nigra-striatum. Susunan ekstrapiramidal sirkuit stiatal utama dan asesorik terintegrasi dalam susunan sensorik dan motorik, yang menjadi sistim input dan output. Input dari luar yang masuk sirkuit striatal terutama impuls asendens non-spesifik yang disalurkan melalui diffuse ascending reticular system atau lintasan spinotalamik multisinaptik dan impuls proprioseptik yang diterima oleh serebelum. Tujuan lintasan pertama ialah nuklei intralaminares talami. Sistem ouput sirkuit striatal adalah lintasan yang menyalurkan impuls hasil pengolahan sirkuit striatal ke motoneuron. Impuls yang telah
13
diproses di dalam sirkuit striatal dikirim area-4 dan area-6 melalui globus palidus dan inti-inti talamik dan pesan-pesan striatal itu disampaikan kepada nukleus ruber, formasio retikularis untuk akhirnya dialirkan kepada motoneuron.
4. Gangguan Upper Motor Neuron Sindrom upper motor neuron (UMN) merupakan kumpulan gejala motorik pada pasien yang mengalami lesi jaras kortikospinal. Lesi upper motor neuron dapat terjadi pada pasien yang mengalami stroke, cerebral palsy, trauma otak atau cedera medula spinalis, serta pada penyakit neurodegeneratif seperti sklerosis multipel, atau ensefalopati hipoksia pada korteks, kapsula interna, batang otak atau medula spinalis. Kelumpuhan UMN (Upper Motor Neuron) umumnya melanda sebelah tubuh sehingga dinamakan hemiparesis, hemiplegia atau hemiparalisis. Istilah paralisis atau plegia merujuk pada kehilangan total kontraktilitas otot. Sedangkan kehilangan kontraktilitas yang tidak total disebut paresis. Hemiplegia adalah kelumpuhan pada salah satu lengan dan kaki pada sisi yang sama. Di batang otak, daerah susunan piramidal dilintasi oleh akar saraf otak ke-3, ke-6, ke-7, dan ke-12, sehingga lesi yang merusak kawasan piramidal batang otak sesisi mengakibatkan hemiplegia yang melibatkan saraf otak secara khas dan dinamakan hemiplegia alternans. Sebagai contoh pada pupil yang melebar unilateral dan tidak bereaksi, menunjukkan adanya tekanan pada saraf ke-3. Lesi pada satu sisi atau hemilesi yang sering terjadi di otak jarang dijumpai pada medula spinalis, sehingga kelumpuhan UMN akibat lesi di medula spinalis umumnya berupa tetraplegia atau paraplegia. Lesi pada korda spinalis dapat komplit atau inkomplit. Lesi komplit, mempengaruhi semua bagian dari korda pada satu tingkat tertentu, sehingga mengakibatkan: Paralisis UMN bilateral dari bagian tubuh di bawah tingkat lesi Kehilangan modalitas sensasi bilateral di bawah tingkat lesi Kehilangan fungsi kandung kemih, pencernaan, dan seksual secara total.
14
Yang lebih sering terjadi adalah lesi inkomplit, yang dapat terjadi dalam 2 kondisi: 1. Lesi mempengaruhi seluruh bagian korda dalam satu tingkat, tetapi tidak menghentikan secara total fungsi traktus asendens dan desendens. Pada kasus ini, terdapat: a. kelumpuhan bilateral di bawah tingkat lesi b. gangguan fungsi sensorik, tetapi bukan kerusakan total c. gangguan fungsi kandung kemih, pencernaan, dan seksual 2. Lesi lebih mempengaruhi bagian tertentu dari korda pada tingkat tertentu, misalnya di salah satu sisi (sindrom Brown-Sqard), posterior, atau anterolateral.
15
Kelumpuhan UMN dapat dibagi dalam: 1. Hemiplegia akibat hemilesi di korteks motorik primer. 2. Hemiplegia akibat hemilesi di kapsula interna. 3. Hemiplegia alternans akibat hemilesi di batang otak, yang dapat dikategorikan dalam: a. Sindrom hemiplegia alternans di mesensefalon b. Sindrom hemiplegia alternans di pons c. Sindrom hemiplegia alternans di medula spinalis 4. Tetraplegia/kuadriplegia dan paraplegia akibat lesi di medula spinalis di atas tingkat konus.
Hemiparesis Jika terdapat kelumpuhan pada lengan dan kaki pada sisi yang sama, dan jika tanda UMN merujuk pada lesi sentral, maka lesi kemungkinan berada di korda spinalis servikal atau otak. Nyeri leher atau pada daerah dermatom servikal dapat menjadi bukti tempat lesi. Penyebab tersering hemiparesis pada orang dewasa yaitu infark serebral atau pendarahan. Awitan secara mendadak, serangan iskemik transien sebelumnya, dan progresi menjadi derajat maksimum dalam 24 jam pada orang dengan hipertensi atau usia lanjut merupakan indikasi telah terjadi stroke. Jika tidak terdapat gejala-gejala serebral, dapat diduga terjadi myelitis transversus dari korda spinalis servikal, tetapi kondisi ini berprogresi secara lambat (beberapa hari) dan lebih sering menyerang keempat tungkai. Begitu pula dengan sklerosis multipel yang biasanya bermanifestasi menjadi tanda kortikospinal bilateral daripada hemiplegia murni. Jika hemiparesis yang berasal dari serebral berprogresi dalam hari atau minggu, dapat dicurigai lesi massa serebral, baik pada pasien anak-anak atau dewasa. Selain tumor otak, kemungkinan lain termasuk malformasi arteriovenosus, abses otak, atau infeksi lainnya. Kelainan otak metabolik biasanya mengakibatkan tanda bilateral dengan gangguan mental, tetapi merupakan penyebab hemiparesis yang jarang. Secara umum, hemiparesis
16
biasanya merujuk pada lesi serebral daripada lesi di leher, dan penyebabnya dapat ditemukan dengan melihat gejala klinis dan dengan CT atau MRI.
Pemeriksaan Jenis awitan. Awitan yang mendadak merujuk pada gangguan vaskular, seperti stroke, atau akibat racun tertentu atau gangguan metabolik. Awitan subakut, dalam beberapa hari sampai minggu, biasanya berhubungan dengan proses neoplastik, infektif, atau inflamasi. Kelumpuhan yang timbul secara perlahan dalam beberapa bulan atau tahun biasa memiliki dasar herediter, degeneratif, endokrinologik, atau neoplastik. Perjalanan. Peningkatan progresif defisit neuron motorik dari awitannya merujuk pada aktivitas yang berlanjut dari proses yang menyebabkan kelumpuhan. Progresi episodik merujuk pada penyebab vaskular atau inflamasi. Progresi secara stabil lebih merujuk pada kelainan neoplastik atau kondisi degeneratif. Fluktuasi cepat dari gejala dalam periode yang cepat merupakan karakteristik myasthenia gravis. Gejala yang berhubungan. Distribusi kelumpuhan dan keberadaan gejala yang berhubungan dapat mengindikasikan tempat terjadinya lesi. Contohnya, kelumpuhan pada tangan dan kaki kanan dapat disebabkan oleh lesi dari korteks motorik kontralateral atau traktus kortikospinal di atas segmen servikal 5 korda spinalis. Kelumpuhan muka bagian kanan mengindikasikan
17
lesi berada di atas tingkat nukleus nervus fasialis (N. VII) pada batang otak, dan adanya aphasia atau gangguan lapang pandang mengindikasikan lesi pada hemisfer serebral. Rekam medis. Kepentingan rekam medis tergantung dari keluhan pasien sekarang dan penyakit sebelumnya. Misalnya, pada pasien dengan karsinoma paru, kelumpuhan tungkai dapat merupakan metastasis atau komplikasi nonmetastatik dari kanker. Kelumpuhan kaki pada pasien diabetes dapat merupakan komplikasi yang mempengaruhi saraf atau pleksus perifer.
Pemeriksaan sistem motorik Keadaan otot. Wasting, atau atrofi, menunjukkan bahwa kelumpuhan diakibatkan oleh lesi pada lower motor neuron (LMN) atau pada otot itu sendiri. Distribusi dari otot yang atrofi juga dapat menunjukkan tempat terjadinya lesi. Lesi UMN biasanya tidak disertai dengan atrofi otot, tetapi dapat terjadi pada disuse yang berkepanjangan. Adanya fasikulasi mengindikasikan bahwa kelumpuhan disebabkan oleh lesi LMN. Tonus otot. Tonus dapat diartikan sebagai hambatan otot terhadap gerak pasif dari sendi. Tonus otot dinilai dengan menginspeksi posisi ekstremitas pada posisi istirahat, palpasi otot perut, dan dengan menentukan hambatan otot terhadap pergerakan pasif. Tonus otot dapat dikategorikan sebagai hipertonus, hipotonus, atau paratonus. Kekuatan otot. Untuk menilai kekuatan otot, pasien diminta menahan tekanan yang diberikan oleh pemeriksa. Beberapa kekuatan otot individual dinilai secara bergantian dan kekuatan otot kedua sisi dibandingkan agar kelemahan ringan pada salah satu sisi dapat dideteksi. Kekuatan otot dinilai dalam derajat 0-5.
18
Derajat 5 4 3
Kekuatan Otot Kekuatan normal Pergerakan aktif terhadap gravitasi dan tekanan Pergerakan aktif terhadap gravitasi tetapi tidak terhadap tekanan
2 1 0
Pergerakan aktif tetapi tidak dapat melawan gravitasi Hanya terdapat kedutan (flicker) Tidak ada kontraksi
Refleks tendon. Perubahan pada refleks tendon dapat menyertai gangguan fungsi motorik atau sensorik. Ketika refleks diuji, kedua tungkai pada kedua sisi harus berada di posisi yang sama dan refleks ditimbulkan dengan cara yang sama. Refleks dinilai dari 0 (tidak ada), 1 (response trace), 2 (lower half dari jangkauan normal), 3 (upper half dari jangkauan normal), 4 (lebih kuat, dengan atau tanpa klonus).
Lokalisasi Lesi UMN 1. Lesi intrakranial parasagittal menghasilkan defisit UMN yang secara khas mempengaruhi kedua kaki dan dapat meluas ke tangan. 2. Lesi terisolir pada korteks serebral dapat menghasilkan defisit neuron
motorik fokal, misalnya tangan kontralateral. Kelumpuhan dapat terbatas di kaki kontralateral pada pasien dengan oklusi a. serebri anterior atau di wajah dan lengan kontralateral jika a. serebri media juga terlibat. Lesi kortikal atau subkortikal yang lebih ekstensif akan menghasilkan kelemahan atau kelumpuhan di wajah, lengan, dan kaki kontralateral disertai dengan aphasia, defek lapang pandang, atau gangguan sensorik. 3. Lesi pada tingkat kapsula interna, dimana serat desendens dari korteks serebral banyak mengumpul, biasa berakibat pada hemiparesis parah dengan melibatkan tungkai dan wajah kontralateral. 4. Lesi batang otak biasanya berakibat pada defisit motorik bilateral, dengan disertai gangguan sensorik dan nervus kranial, dan disekuilibrium.
19
5. Botulinum Toksin A untuk Terapi Spastisitas Otot Sindrom upper motor neuron menunjukkan tanda negatif (paralisis) dan tanda positif (spastisitas otot). Tanda negatif muncul segera setelah terjadi lesi upper motor neuron, disusul tanda positif sesudah beberapa hari. Berbagai tipe spastisitas otot pada sindrom upper motor neuron: Spastisitas, yaitu refleks meregang klonus dan tonik yang berlebihan. Secara klinis, karakteristik spastisitas adalah tahanan otot yang
berlebihan terhadap regangan pasif. Istilah spastisitas sering digunakan sebagai istilah kolektif untuk semua gejala positif, bahkan juga untuk gejala yang tidak melibatkan refleks regangan. Spasme otot fleksor dan ekstensor Kontraksi bersamaan, yaitu kontraksi otot antagonis bersamaan dengan kontraksi otot agonis saat gerakan volunter, sehingga kontraksi otot antagonis ini menjadi tahanan terhadap gerakan otot agonis. Sinkinesia, yaitu gerakan involunter alat gerak saat alat gerak sisi berlawanan melakukan gerak volunter. Distonia spastik, yaitu kontraksi otot tonik saat istirahat. Kontraktur, yaitu deformitas permanen akibat spastisitas otot yang terus-menerus sehingga otot memendek
Gambaran Klinis Gambaran klinis sindrom UMN dapat berupa pola hemiplegia postural abnormal seperti adduksi bahu, fleksi siku dan pergelangan tangan, adduksi panggul, ekstensi lutut dan fleksi pergelangan kaki. Postur ini diduga akibat meningkatnya aktivitas neuron motorik otot, akan sangat mengganggu aktivitas harian penderita dan menimbulkan masalah-masalah berikut: Simptomatik: spasme, klonus, nyeri, postur tubuh abnormal Fungsi pasif: Terganggunya kemampuan untuk merawat tubuh dan kebersihan diri, berpakaian Kesulitan posisi untuk makan, tidur dan duduk
20
Fungsi aktif: Kesulitan memegang, meraih, melepaskan dan memindahkan obyek Keterbatasan mobilitas, berjalan dan menopang tubuh
Spastisitas Spastisitas sering dibagi berdasarkan distribusinya. Distribusi spastisitas otot harus diperhatikan untuk menentukan penatalaksanaan: Kelainan setempat (fokal) ; misalnya fleksi siku, adduksi paha. Kelainan multipel (multifokal) ; misalnya mengenai beberapa sendi pada ekstremitas yang sama. Kelainan regional/multi-ekstremitas ; misalnya diplegia spastik. Kelainan menyeluruh (generalisata); misalnya spastisitas otot difus, kekakuan, klonus difus.
Istilah
spastisitas
fokal
sesungguhnya
tidak
tepat
sebab
bukan
spastisitasnya yang setempat (fokal) melainkan masalah yang timbul akibat spastistas tersebut yang bersifat setempat. Pada keadaan ini, botulinum toksin merupakan salah satu pilihan pertama sebagai penatalaksanaan farmakologik.
Penatalaksanaan Diagnosis spastisitas otot tidak sulit, namun penanganannya masih sering menjadi tantangan bagi para klinisi. Tujuan penanganan spastisitas adalah antara lain meningkatkan mobilitas dan lingkup gerak sehingga pasien dapat melakukan kegiatan sehari-hari, seperti makan, berpakaian, merawat kebersihan tubuh dan lain-lain, agar kualitas hidup pasien meningkat. Di samping penanganan konservatif berupa latihan fisik, peregangan dan latihan posisi, pilihan penanganan juga meliputi penggunaan obat-obat antispastik oral dan injeksi lokal penghambat neuro- muskular dengan fenol dan botulinum toksin. Pemilihan program penatalaksanaan yang paling tepat memer- lukan informasi penyebab, sifat maupun tanda sindrom UMN yang terjadi. Pada umumnya tanda positif lebih berespons terhadap terapi farmakologis daripada tanda negatif.
21
Terapi perifer akan lebih bermanfaat pada spastisitas otot setempat dan multipel, sedangkan spastisitas otot regional dan generalisata akan berespons lebih baik terhadap terapi sentral. Strategi terapi yang paling efektif melibatkan kombinasi prose- dur, intervensi dan terapi farmakologis yang ditentukan oleh kebutuhan tiap pasien. Pasien dengan kontraktur membutuhkan terapi bedah, dan pasien yang mengalami spastisitas otot berat dapat berhasil baik dengan terapi langsung ke otot yang spastik.
Terapi Farmakologis 1. Terapi sentral/sistemik Diindikasikan untuk spastisitas otot generalisata dan regional. Obat sistemik akan menyebabkan relaksasi otot menyeluruh dengan cara menghambat neurotransmiter eksitatorik atau meningkatkan kerja neurotransmiter inhibitorik pada sistem saraf pusat. Obat sistemik oral mempunyai efek samping menekan sistem saraf pusat yang bermakna (kantuk, dan lain-lain) sehingga meningkatkan risiko jatuh dan fraktur, terutama pada orang tua. Contoh obat yang bekerja sentral : Baclofen, Dantrolen, Tizanidine, Clonidine, Gabapentin.Baclofen paling sering digunakan, namun banyak efek sampingnya yaitu infeksi di tempat injeksi, menim- bulkan kantuk dan depresi pernapasan, serta gejala putus obat (withdrawal symptom) yang menyulitkan. Apabila terapi oral gagal baru diberikan secara intratekal.
2. Terapi perifer, meliputi: a. Obat anestesi lokal (lidokain, bupivakain, etidokain) efeknya singkat, hanya 2-8 jam b. Obat kemodenervasi : Neurolitik seperti fenol (3-5%) dan alkohol (35%-60%) menyebabkan denaturasi non-spesifik dan gangguan fungsi saraf normal. Efek samping rasa terbakar, nyeri dan disestesi di tempat injeksi. Botulinum toksin tipe A dan B menghambat penglepasan asetilkolin dari
22
neuron motorik secara selektif, sehingga mempunyai efek kemodenervasi selama 3-6 bulan.
Mekanisme Kerja Botulinum toksin merupakan terapi pilihan untuk spastisitas otot fokal dan multifokal pada sindrom UMN dengan menyuntikkannya ke otot sasaran yang spastik. Tersedia botulinum toksin A dan botulinum toksin B; botulinum toksin A merupakan serotipe yang paling banyak dipelajari dan dipakai untuk tujuan terapetik. Botulinum toksin merupakan salah satu toksin kuat yang bekerja menghambat transmisi neuromuskular melalui hambatan pelepasan asetilkolin. Setelah diinjeksikan, toksin botulinum akan berikatan dengan membran sel neuron pada saraf terminal dan masuk ke neuron secara endositosis. Rantai ringan toksin botulinum ber- ikatan dengan tempat spesifik di protein membran sel yaitu SNAP-25 (synaptosomal associated protein-25), VAMP (vesicle associated membrane protein) dan syntaxin, sehingga fusi vesikel asetilkolin di membran sel akan dicegah dan pelepasan vesikel asetilkolin tersebut ke sinaps akan dihambat .
Manfaat Klinis Kerja botulinum toksin A sangat selektif sehingga mampu me- ngurangi spastisitas otot secara tepat dan efektif. Onset botulinum toksin A berkisar antara 1 sampai 3 hari setelah injeksi; biasanya efek maksimal tercapai sesudah 3 sampai 4 minggu dan ber- tahan hingga 3 sampai 6 bulan. Efek tersebut berupa relaksasi otot yang berkontraksi berlebih pada penderita sindrom UMN, menghasilkan perubahan biomekanik fungsi otot yang membuatnya dapat diregang dan diluruskan; sehingga memberi manfaat klinis sebagai berikut: Meningkatkan fungsi aktif dan pasif: perbaikan mobilitas, aktivitas, fungsi sehari-hari dan kemandirian Meningkatkan kenyamanan pasien: mengurangi nyeri, posisi alat gerak yang lebih baik untuk duduk dan tidur Mengurangi abnormalitas postur tubuh Mencegah atau menunda komplikasi muskuloskeletal
23
Meningkatkan kualitas hidup dan kesehatan Mengurangi beban perawatan
Terapi
Keuntungan
Masalah 40% pasien tidak mampu menoleransi efek samping atau tidak memberikan efek antispastik yang memadai sebelum efek samping terjadi Mahal, namun lebih efektif dari segi biaya karena tingkat keberhasilan terapi lebih besar dibanding terapi oral dan durasi lama (bertahan 4-6 bulan) Butuh klinisi terlatih untuk pemberiannya Nyeri saat diberikan Potensial menyebabkan komplikasi berat yang irreversibel seperti gangguan sensorik Efek relaksasi dan durasi tidak dapat Butuh rawat diperkirakan inap untuk tindakan dan pemasanganterlatih untuk pemberiannya Butuh klinisi pompa Butuh rawat inap lama untuk penilaian pasien Butuh kepatuhan pasien dan edukasi Butuh kontrak pasienpembaharuan pompa Hanya untuk untuk yang mengalami disabilitas yang parah dengan keterbatasan fungsi fisik dan mungkin juga keterbatasan kognitif dan harapan hidup Dapat menyebabkan inkontinensia urin dan feses Nyeri, permanen, invasif Efektivitas dan hasil bervariasi Parestesia dan perubahan pola BAB/BAK
Obat-obat oral Baclofen dan Dantrolen-murah Tizanidine (biaya 7 x Baclofen) Gabapentin, Pregabalin Tepat untuk spastisitas generalisata Botulinum toksin Tepat untuk spastisitas fokal Tingkat keberhasilan terapi signifikan lebih tinggi dibanding terapi oral hasilkan efek relaksasi fokal, terkontrol,durasi dapat diperkirakan, tidak mengakibatkan gangguan sensorik Fenol dan penghambat saraf motorik Lebih murah dibanding botulinum toxin A Memberikan rentang terapi multifokal yang lebih luas bila dikombinasikan dengan botulinum toksin Butuh alat mahal Bertahan sampai 8-10 tahun Penelitian menunjukkan respons sebelum pemasangan pompa Relatif tidak banyak masalah Butuh pungsi lumbal, namun lebih mudah dibandingkan dengan Baclofen intratekal Produk murah Prosedur bedah saraf dan ortopedi Mahal tapi perbaikan bermakna Indikasi dan pasien terbatas
Baclofen intratekal
Fenol intratekal
Operasi
Bukti Klinis Sudah banyak publikasi yang mendukung penggunaan botulinum toksin untuk penatalaksanaan spastisitas otot pada sindrom UMN, terutama botulinum toksin atas
A. Penggunaan botulinum toksin A pada spastisitas otot
ekstremitas atas pada pasien pasca-stroke dan pasca-trauma kepala telah memasuki uji klinis fase III, juga untuk sediaan botulinum toksin A dari Asia (Lanzhou Institute) telah memasuki uji klinis fase III.
24
Profil Keamanan Botulinum toksin A menjadi sorotan pada meta-analisis data keamanan berskala besar. Analisis gabungan sembilan studi acak ganda placebo-controlled pada pasien dengan spastisitas alat gerak juga telah dilaporkan. Botulinum toksin A mempunyai profil keamanan yang baik. Efek samping lokal dapat oleh kerja toksin botulinum yang berlebihan pada otot sasaran atau otot di sekitarnya. Difusi toksin tersebut ke daerah sekitar dapat mengakibatkan hambatan transmisi pada ujung-ujung saraf di sekitar otot sasaran. Efek samping sistemik pada organ atau otot distal berupa mulut kering, pandangan kabur, berkurangnya kontrol defekasi dan urinasi, kelemahan umum, disfagia dan disarthria. Efek samping flulike syndrome, fatigue, reaksi kulit lokal dan nyeri di tempat injeksi, berhubungan dengan mekanisme kerja atau teknik injeksi, biasanya dapat diatasi dengan mengurangi dosis. Resistensi yang diperantarai oleh antibodi terhadap botulinum toksin A ditandai oleh berkurangnya respon relaksasi atau atrofi pada otot lokasi injeksi; diperkirakan terjadi pada 3-10% kasus. Dosis seminimal mungkin yang menghasilkan efek klinis bermakna serta frekuensi injeksi yang tidak terlalu sering akan mengurangi kecenderungan terbentuknya antibodi terhadap botulinum toksin A. Studi A.Ward dkk. pada spastisitas fokal (flexed wrist clenched hand spasticity) menunjukkan terapi oral hanya sukses pada 35% pasien; kesuksesan terapi botulinum toksin A sebagai lini pertama terapi 73% dan pada kelompok botulinum toksin sebagai terapi lini kedua adalah 68%. Terapi botulinum toksin A juga lebih efektif dari segi biaya dibanding terapi oral. Pada studi ini juga disebutkan bahwa biaya untuk terapi yang sukses pada kelompok botulinum toksin tipe A sebagai terapi lini pertama adalah 942, pada kelompok terapi botulinum toksin A sebagai lini kedua adalah 1387 dan pada kelompok terapi oral adalah 1697.53.
Anda mungkin juga menyukai
- Anatomi Fisiologi Sistem SyarafDokumen35 halamanAnatomi Fisiologi Sistem SyarafekaBelum ada peringkat
- Pengantar psikologi emosi: Dari Darwin hingga ilmu saraf, apa itu emosi dan bagaimana cara kerjanyaDari EverandPengantar psikologi emosi: Dari Darwin hingga ilmu saraf, apa itu emosi dan bagaimana cara kerjanyaBelum ada peringkat
- Tugas 2 Askep Sistem Persarafan Anatomi Fisiologi PersarafanDokumen8 halamanTugas 2 Askep Sistem Persarafan Anatomi Fisiologi PersarafanPaolaBelum ada peringkat
- 3 Macam Neuron Dan FungsinyaDokumen10 halaman3 Macam Neuron Dan FungsinyaMerlin HenukBelum ada peringkat
- 19 Suci - Sistem Saraf - Stikes Angt VDokumen14 halaman19 Suci - Sistem Saraf - Stikes Angt Vbabakantuwel007Belum ada peringkat
- Resume BioDokumen5 halamanResume BioFrishila IndriyaniBelum ada peringkat
- Sistem SarafDokumen16 halamanSistem SarafnuraniBelum ada peringkat
- Makalah Cns PnsDokumen12 halamanMakalah Cns PnsLedwi Wisi Daely100% (2)
- Bab 2 Pembahasan Sistem SarafDokumen4 halamanBab 2 Pembahasan Sistem SarafHirmaa HirmaaBelum ada peringkat
- Jaringan Saraf DAN OTOTDokumen13 halamanJaringan Saraf DAN OTOTIraPurbaBelum ada peringkat
- Catatan Sistem Saraf ManusiaDokumen2 halamanCatatan Sistem Saraf ManusiaDaniel Panjaitan100% (1)
- Sistem Saraf Pada ManusiaDokumen29 halamanSistem Saraf Pada ManusiaAbdul MananBelum ada peringkat
- Bab 2 Pembahasan Sistem SarafDokumen8 halamanBab 2 Pembahasan Sistem SarafIrmaBelum ada peringkat
- Sistem Saraf Pada Manusia1Dokumen42 halamanSistem Saraf Pada Manusia1AndiBelum ada peringkat
- Anatomi Fisiologi Sistem SarafDokumen13 halamanAnatomi Fisiologi Sistem SarafFeby Zenistiya100% (3)
- Oleh 1. Risa 2. Ririn 3. Memi 4. KatrinDokumen35 halamanOleh 1. Risa 2. Ririn 3. Memi 4. KatrinBernadetha BatikBelum ada peringkat
- Laporan Pendahuluan Anatomi Fisiologi Sistem SarafDokumen9 halamanLaporan Pendahuluan Anatomi Fisiologi Sistem SarafKomang TrianaBelum ada peringkat
- Klasifikasi Sistem SarafDokumen36 halamanKlasifikasi Sistem SarafObyndaBelum ada peringkat
- Makalah PsikologiDokumen12 halamanMakalah PsikologiFatih BasmalahBelum ada peringkat
- Sistem Saraf Pusat Dan Sistem Saraf TepiDokumen29 halamanSistem Saraf Pusat Dan Sistem Saraf TepiYudhis75% (4)
- Sistem Saraf Dan OtotDokumen9 halamanSistem Saraf Dan OtotSulaiman TsanyBelum ada peringkat
- Sistem Saraf Pada ManusiaDokumen19 halamanSistem Saraf Pada ManusiaaprilBelum ada peringkat
- Anatomi Dan Fisiologi NeurobehaviorDokumen18 halamanAnatomi Dan Fisiologi NeurobehaviorDinar PuspahatiBelum ada peringkat
- Praktikum Sistem Saraf PtintDokumen25 halamanPraktikum Sistem Saraf PtintMaulina ManurungBelum ada peringkat
- Sistem SarafDokumen7 halamanSistem SarafFazaBelum ada peringkat
- STRUKTUR DAN FUNGSI Saraf IpaDokumen8 halamanSTRUKTUR DAN FUNGSI Saraf IpaIin InonkBelum ada peringkat
- Bab 3 Sistem Saraf Dan Indera ManusiaDokumen42 halamanBab 3 Sistem Saraf Dan Indera ManusiaMariama RestiBelum ada peringkat
- Sistem SarafDokumen8 halamanSistem SarafFazaBelum ada peringkat
- Sistem Saraf Pada Manusia NaveDokumen27 halamanSistem Saraf Pada Manusia NaveNatasia TanaumaBelum ada peringkat
- Sistem-Saraf-Pada-Manusia JJJJJDokumen32 halamanSistem-Saraf-Pada-Manusia JJJJJSyalfa KhairunnisaBelum ada peringkat
- Makalah Organisasi Sistem SarafDokumen18 halamanMakalah Organisasi Sistem SarafMuhammad Refky WahyudinataBelum ada peringkat
- Anatomi Dan Fisiologi PersarafanDokumen8 halamanAnatomi Dan Fisiologi PersarafanWati Polpoke100% (1)
- Sistem Saraf PusatDokumen4 halamanSistem Saraf PusatMohammad ErwanBelum ada peringkat
- LAPORAN PENDAHULUAN STROKE Okeee DeehDokumen17 halamanLAPORAN PENDAHULUAN STROKE Okeee DeehDewa Sagitha87Belum ada peringkat
- Bismillah BERESDokumen19 halamanBismillah BERESWasisti mindiya sariBelum ada peringkat
- Farmakologi 2018Dokumen64 halamanFarmakologi 2018Surya RamadhanBelum ada peringkat
- Saraf KranialDokumen9 halamanSaraf KranialShelina ABelum ada peringkat
- LP Epilepsi AnakDokumen28 halamanLP Epilepsi Anakyvs552kcfqBelum ada peringkat
- Laporan PendahuluanDokumen23 halamanLaporan PendahuluanTriska FujiBelum ada peringkat
- Sistem Saraf Pada Manusia1Dokumen29 halamanSistem Saraf Pada Manusia1Agil Tri PramestiBelum ada peringkat
- Sistem Saraf RevisiDokumen28 halamanSistem Saraf Revisiputri1114Belum ada peringkat
- Kel 5. Sistem Saraf Pusat Dan PeriferDokumen37 halamanKel 5. Sistem Saraf Pusat Dan PeriferAmelia SilveraBelum ada peringkat
- Sistem SarafDokumen6 halamanSistem SarafVirginia Prisela MantiriBelum ada peringkat
- Sistem SarafDokumen13 halamanSistem SarafSalsBelum ada peringkat
- Materi Sistem KoordinasiDokumen16 halamanMateri Sistem Koordinasippg.hermala61Belum ada peringkat
- Anatomi Fisiologi Sistem SarafDokumen10 halamanAnatomi Fisiologi Sistem SarafNur BudiBelum ada peringkat
- Anfisman Sistem SarafDokumen19 halamanAnfisman Sistem SarafErna WatiBelum ada peringkat
- Klasifikasi Sistem SarafDokumen46 halamanKlasifikasi Sistem SarafRenny Jho83% (6)
- Anatomi Fisiologi Sistem NeurobihaviorDokumen24 halamanAnatomi Fisiologi Sistem NeurobihaviorahmadBelum ada peringkat
- Sistem SarafDokumen18 halamanSistem SarafMinadiaBelum ada peringkat
- Anatomi Fisiologi Sistem-SarafDokumen13 halamanAnatomi Fisiologi Sistem-SarafranudienBelum ada peringkat
- Materi Sistem KoordinasiDokumen7 halamanMateri Sistem Koordinasisunflower imnidaBelum ada peringkat
- Sistem PersarafanDokumen50 halamanSistem Persarafanindah ervinaBelum ada peringkat
- 2.anatomi Fisiologi - Sistem - Saraf - ManusiaDokumen47 halaman2.anatomi Fisiologi - Sistem - Saraf - ManusiafebrianaBelum ada peringkat
- Bab IIDokumen59 halamanBab IIUswatun HasanahBelum ada peringkat
- Rahmatika R. - Anatomi Fisiologi EpilepsiDokumen17 halamanRahmatika R. - Anatomi Fisiologi EpilepsiRahmatika RahmanBelum ada peringkat
- Sistem Syaraf 1Dokumen9 halamanSistem Syaraf 1Aisyah XobadieBelum ada peringkat
- Bab 9 Anfis SyarafDokumen29 halamanBab 9 Anfis SyarafPuspita Saffira maulaniBelum ada peringkat
- Wa0047 2Dokumen10 halamanWa0047 2wahyuardhiantibintangBelum ada peringkat
- Kuesioner Evaluasi Status GiziDokumen4 halamanKuesioner Evaluasi Status GiziRizky ArfinaBelum ada peringkat
- Regio 2xvxvDokumen20 halamanRegio 2xvxvAndi BintangBelum ada peringkat
- Referat Uro Latest 1Dokumen45 halamanReferat Uro Latest 1G-heart XimanouvreBelum ada peringkat
- BAB I Fraktur MetakarpalDokumen26 halamanBAB I Fraktur MetakarpalRizky ArfinaBelum ada peringkat
- Kerangka Konsep ReferatDokumen1 halamanKerangka Konsep ReferatRizky ArfinaBelum ada peringkat
- Pelemas Otot LainnyaDokumen3 halamanPelemas Otot LainnyaRizky ArfinaBelum ada peringkat