WOC (RDS) Kelompok
WOC (RDS) Kelompok
Diunggah oleh
DIKI ILHAM ADHARIHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
WOC (RDS) Kelompok
WOC (RDS) Kelompok
Diunggah oleh
DIKI ILHAM ADHARIHak Cipta:
Format Tersedia
WEB
OF CAUTION
RESPIRATORY DISTRESS SYNDROME
DISUSUN OLEH :
RESPIRATORY DISTRESS SYNDROME Desri Viliyana Oktavia
Cantika Novianti N
Cinta Sukma A
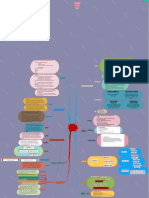
Respiratory Distress Syndrome (RDS) Adalah gangguan pernafasan
yang sering terjadi pada bayi premature dengan tanda-tanda
Takipnue (>60x/mnt), retraksi dada, sianosis, pada udara kamar yang Kelahiran Prematur
menetap atau memburuk pada 48-96 jam kehidupan dengan X-RAY Etiologi
thorak yang spesifik.
patofisiologi
Anatomi/fisiologi paru-paru belum peninggian tegangan di
tubuh belum sempurna menghasilkan permukaan alveolar
surfaktan dalam jumlah
cukup
Manifestasi Klinik
penggunaan alat bantu Kolaps dan tidak
pernapasan mampu menahan rasa
Hipoksia, retensi dan udara fungsional pada
asidosis akhir ekspirasi - Adanya sesak napas pada
bayi segera setelah lahir
perubahan kondisi bayi - Takipnea (>60x/mnt)
- Pernapasan cuping hidung
Respiratory Distress - Grunting
Syndrome - Retraksi dinding dada
Difusi dan terganggu
- Sianosis
Kurang terpajan - Gejala menetap dalam
informasi 48-96 jam pertama
penggunaan energi setelah lahir.
yang maksimal untuk Ventilasi paru-paru
Kurang pengetahuan bernapas terganggu
tentang kondisi bayi
Stress psikologis Reflek menghisap Napas periodik
lemah
D.0005 Pola Napas
D.0080 Ansietas Intake nutrisi inadekuat Tidak Efektif
(Orang Tua)
Intake nutrisi inadekuat
Pemeriksaan D.0019 Defisit Nutrisi
Penunjang
- Darah
- Urine dan Glukosa Darah D.0009 Perfusi Kurang oksigenasi ke
(Untuk mengetahui hipoglikemia) perfier Tidak Efektif jaringan Sirkulasi terganggu
- Kalsium serum (Untuk
meningkatkan hipokalsemia
Penatalaksanaan Medis
- Analisis gas darah
(menentukan PH serum) - Antibiotika untuk mencegah terjadinya infeksi sekunder.
- Furosemid untuk memfasilitasi reduksi cairan ginjal dan menurunkan cairan paru.
- Analisa Gas Darah, PaO2 - Fenobarbital
(tes untuk hipoksia) - Vitamin E untuk menurunkan produksi radikal bebas oksigen
Kurang daro 50 mmHg, PaCO2 - Metilksantin untuk mengobati apnea
Kurang dari 60 mmHg, saturasi - Pemberian surfaktan buatan
oksugen 92%-94%, pH 7,31-7,4 - Pemberian Oksigen
- Level potasium, meningkat
sebagai hasil dari release
potasium dari sel alveolar yang
rusak. Penatalaksanaa Keperawatan
- Seri Rontgen Dada : untuk - Pengobatan RDS dirahkan untuk pencegahan
melihat densitas atelektasi dan - Pencegahan penyebab lain dari kematian bayi antara lain adalah perhatian terhadap dimana dan dalam posisi apa
elevasi diaphragma dengan bayi ditempatkan dan usaha-usaha untuk mencegah penganiyayaan anak.
overdistensi duktus alveolar. - Pemberian minum per oral tidak diperbolehkan selama fase akut penyakit, karena dapat menyebabkan aspirasi.
pemberian minum dapat diberikan melalui parenteral.
- Bronchogram udara untuk - Tindakan pendukung yang krusial
menentukan ventilasi a) Mempetahankan ventilasi dan oksigenisasi adekuat
b) Mempertahankan keseimbangan asam-basa
c) Mempertahankan perfusi jaringan adekuat
d) Mencegah hipotermia
e) Mempertahankan cairan dan elektrolit yang adekuat
f) Mempertahankan suhu lingkungan netral
D.0005 D.0009 D.0019 D.0080
Pola Napas Tidak Efektif Perfusi perifer Tidak Efektif Defisit Nutrisi Ansietas
SLKI : Pola napas membaik
SLKI : Perfusi perifer meningkat
SIKI :
SIKI : SLKI : Status nutrisi bayi membaik
1. Monitor pola napas (frekuensi, SLKI : Tingkat ansietas menurun
1. Periksa sirkulasi perifer (mis.nadi SIKI :
usaha napas) SIKI :
perifer,edema,CTR,warna,suhu) 1. Identifikasi status nutrisi
2. Monitor bunyi napas tambahan 1. Monitor tanda-tanda ansietas
2. Identifikasi faktor risiko gangguan 2. Identifikasi alergi dan
3. Monitor sputum (verbal dan nonverbal)
sirkulasi intolerasi makanan
(jumlah,warna,aroma) 2. Ciptakan suasana terapeutik
3. Hindari pemasangan infus atau 3. Identifikasi makanan yang disukai
4. Pertahankan kepatenan jalan untuk menumbuhkan kepercayaan
pengambilan darah di area 4. Monitor asupan makanan
napas dengan head-tilt dan chin-lift 3. Dengarkan dengan penuh perhatian
keterbatasan perfusi 5. Monitor berat badan
5. Posisikan semifowler atau fowler 4. Jelaskan prosedur, termasuk
4. Hindari penekanan dan pemasangan 6. Monitor hasil pemeriksaan
6. Lakukan fisioterapi dada sensasi yang mungkin dialami
torniquet pada area yang cedera laboratorium
7. Lakukan penghisapan lendir 5. Letih teknik relaksasi
5. Lakukan pencegahan infeksi 7. Sajikan makanan secara menarik
kurang dari 15 detik
6. Lakukan hidrasi dan suhu yang sesuai
8. Berikan oksigen, jika perlu
7. Anjurkan melakukan perawatan 8. Berikan makanan tinggi kalori
9. Anjurkan asupan cairan 2000
kulit yang tepat dan tinggi protein
ml/hari, jika tidak kontraindikasi
10. Kolabirasi pemberian
bronkodilator
DAFTAR PUSTAKA
Tim pokja SDKI DPP PPNI. 2017. Standar Diagnosa Keperawatan Indonesia Edisi 1. Jakarta : PPNI
Tim pokja SLKI DPP PPNI. 2019. Standar Luaran Keperawatan Indonesia. Edisi 1. Jakarta : PPNI
Tim pokja SIKI DPP PPNI. 2018. Standar Intervensi Keperawatan Indonesia. Edisi 1. Jakarta : PPNI
Nurarif & Kusuma. 2015. Aplikasi Asuhan Keperawatan berdasarkan Diagnosa Medis & NANDA. Jogjakarta: Mediaction. Suriadi dan yuliani, R. 2001
Asuhan Keperawatan Pada Anak, edisi 1 . Jakarta :CV .Sagung seto
Anda mungkin juga menyukai
- Mind Map AsfiksiaDokumen1 halamanMind Map AsfiksiaTiara Adelina Damayanti50% (2)
- #Woc Asfiksia NeonatorumDokumen2 halaman#Woc Asfiksia NeonatorumEva Ayu Amaliya Part II100% (2)
- Woc RDSDokumen1 halamanWoc RDSLarasaty50% (2)
- Woc Hydrocephalus SdkiDokumen1 halamanWoc Hydrocephalus SdkiRessy Khalvia FrahmieBelum ada peringkat
- Askep Ventilasi MekanikDokumen51 halamanAskep Ventilasi MekanikFira NinwelvBelum ada peringkat
- LP KraniotomiDokumen14 halamanLP KraniotomiEndra MulyadiBelum ada peringkat
- Woc IspaDokumen5 halamanWoc IspaCORO CORPSBelum ada peringkat
- Woc RdsDokumen2 halamanWoc RdsAhmad tohirBelum ada peringkat
- LP RDSDokumen19 halamanLP RDSSubandi BandiBelum ada peringkat
- Tentir Kuliah KedokteranDokumen13 halamanTentir Kuliah KedokteranNaura Andini FadhilaBelum ada peringkat
- Laporan Pendahuluan Neonatal Respiratory Distress SyndromeDokumen16 halamanLaporan Pendahuluan Neonatal Respiratory Distress SyndromeAdiningsih KurniaBelum ada peringkat
- 5.5 Special Senses DiseasesDokumen95 halaman5.5 Special Senses DiseasesAlya TikaBelum ada peringkat
- Woc Efusi PleuraDokumen4 halamanWoc Efusi Pleurasinta widhieBelum ada peringkat
- Algoritma BHD Serangan Jantung Pada Orang DewasaDokumen1 halamanAlgoritma BHD Serangan Jantung Pada Orang DewasaResyah EcolBelum ada peringkat
- Woc PenumothoraxDokumen3 halamanWoc Penumothoraxindita ardianaBelum ada peringkat
- Web of Caution HMDDokumen3 halamanWeb of Caution HMDLuluk WulandariBelum ada peringkat
- The Special Sense SystemDokumen1 halamanThe Special Sense SystembruhwahatBelum ada peringkat
- Ab Management New 2022Dokumen59 halamanAb Management New 2022PPK EMNUR INDONESIABelum ada peringkat
- Konsep Dasar VentilatorDokumen32 halamanKonsep Dasar Ventilatorandi mappacelleBelum ada peringkat
- Ne U17Dokumen2 halamanNe U17Dadien WahyudinBelum ada peringkat
- #Woc Asfiksia NeonatorumDokumen2 halaman#Woc Asfiksia NeonatorumEva Ayu Amaliya Part IIBelum ada peringkat
- WOC Asfiksia Eko Sarwo Wibowo G3A020028Dokumen1 halamanWOC Asfiksia Eko Sarwo Wibowo G3A020028Eko SarwowibowoBelum ada peringkat
- Argiriani - TGS Sak Gangguan Ventilasi Spontan & Perfusi Perifer Tidak EfektifDokumen2 halamanArgiriani - TGS Sak Gangguan Ventilasi Spontan & Perfusi Perifer Tidak Efektiffirdianty-3Belum ada peringkat
- Cover IntervensiDokumen17 halamanCover IntervensiTia Rahma DjayantiBelum ada peringkat
- Trauma Nasal - Kelompok 3Dokumen22 halamanTrauma Nasal - Kelompok 3numanudin azharBelum ada peringkat
- LP PneumoniaDokumen8 halamanLP PneumoniaMOH AKBAR DEDI KBelum ada peringkat
- Sop-CpapDokumen2 halamanSop-CpapAhmad Taufik Iqbal MaulanaBelum ada peringkat
- PNEUMOTHORAXDokumen1 halamanPNEUMOTHORAXSahnia Uli SilitongaBelum ada peringkat
- Patoflow Bayi Dengan RDSDokumen1 halamanPatoflow Bayi Dengan RDSNicu PnkBelum ada peringkat
- Prinsip Dasar Ventilasi Mekanik Dan Aplikasi Mode 2014Dokumen154 halamanPrinsip Dasar Ventilasi Mekanik Dan Aplikasi Mode 2014tafalubis100% (2)
- Bersihan Jalan Nafas Tidak EfektifDokumen1 halamanBersihan Jalan Nafas Tidak EfektifamalBelum ada peringkat
- Woc RDSDokumen1 halamanWoc RDSEvityuliantiBelum ada peringkat
- Woc RdsDokumen4 halamanWoc RdsDewa Ayu Agung YuliBelum ada peringkat
- Ventilasi Mekanik CourseDokumen70 halamanVentilasi Mekanik Coursetata henrayanaBelum ada peringkat
- Ab Management New 2022Dokumen59 halamanAb Management New 2022Imas PurwatiBelum ada peringkat
- Mind Map MuskuloskletalDokumen1 halamanMind Map MuskuloskletalYasinta YasintaBelum ada peringkat
- Laporan Pendahuluan - RDS - NurwahyudinDokumen15 halamanLaporan Pendahuluan - RDS - NurwahyudinWahyu D.EBelum ada peringkat
- Askep Ventilasi Mekanik PDFDokumen75 halamanAskep Ventilasi Mekanik PDFAri YogaBelum ada peringkat
- Fisiologi Sistim RespirasiDokumen43 halamanFisiologi Sistim RespirasiTamam Husni Abu HasnaBelum ada peringkat
- Manajemen Ventilasi MekanikDokumen34 halamanManajemen Ventilasi MekanikWayan RudanaBelum ada peringkat
- Spider Web PneumoniaDokumen1 halamanSpider Web PneumoniaZ.mBelum ada peringkat
- Leaflet Pemasangan CPAP LisnaDokumen4 halamanLeaflet Pemasangan CPAP LisnaLisnawatiBelum ada peringkat
- Askep VentilasiDokumen74 halamanAskep Ventilasiayhuu santy100% (1)
- T3 SN Modul Nilam Bab 2Dokumen16 halamanT3 SN Modul Nilam Bab 2Saridah MohamadBelum ada peringkat
- Dinaharin Nisviety - G2A021201 - MindMappRDSDokumen1 halamanDinaharin Nisviety - G2A021201 - MindMappRDSNaharinBelum ada peringkat
- Askep Ventilasi MekanikDokumen51 halamanAskep Ventilasi MekanikhemodialisismttbBelum ada peringkat
- Ventilasi Mekanik - DR SeptoDokumen56 halamanVentilasi Mekanik - DR Septotaufik walhidayahBelum ada peringkat
- AsthmaDokumen18 halamanAsthmaAdra'sRoom100% (1)
- Woc Anak Gangguan Nafas SedangDokumen3 halamanWoc Anak Gangguan Nafas SedangRAMA JAYABelum ada peringkat
- Referat OsasDokumen6 halamanReferat Osasrisa tamelarisaBelum ada peringkat
- 10A Auskultasi ParuDokumen8 halaman10A Auskultasi ParuAsrianthy Exo-lBelum ada peringkat
- Fatimah Azahara Mind Map RhinosinusitisDokumen1 halamanFatimah Azahara Mind Map RhinosinusitisFatimah Azzahra Rambe ZahraBelum ada peringkat
- Peng Kaji AnDokumen6 halamanPeng Kaji AnRiriFid'sMimihBelum ada peringkat
- Gangguan Pertukaran GasDokumen2 halamanGangguan Pertukaran GasKum TimurBelum ada peringkat
- Diagnosa Nanda, Noc & NicDokumen32 halamanDiagnosa Nanda, Noc & NicagungBelum ada peringkat
- Woc RDSDokumen1 halamanWoc RDSEvityuliantiBelum ada peringkat
- KELOMPOK 10 (Sistem Informasi Keperwatan) 2A KeperwatanDokumen12 halamanKELOMPOK 10 (Sistem Informasi Keperwatan) 2A KeperwatanDIKI ILHAM ADHARIBelum ada peringkat
- Rps Sistem Informasi SMT IV Ta. 2021-2022-1Dokumen9 halamanRps Sistem Informasi SMT IV Ta. 2021-2022-1DIKI ILHAM ADHARIBelum ada peringkat
- ID Profil Lesi Oral Pada Penderita PenyakitDokumen8 halamanID Profil Lesi Oral Pada Penderita PenyakitDIKI ILHAM ADHARIBelum ada peringkat
- 1 - Daftil EkgDokumen2 halaman1 - Daftil EkgDIKI ILHAM ADHARIBelum ada peringkat
- Psikososial Pak DielDokumen14 halamanPsikososial Pak DielDIKI ILHAM ADHARIBelum ada peringkat
- Absen 1ADokumen6 halamanAbsen 1ADIKI ILHAM ADHARIBelum ada peringkat