Resusitasi jantung paru (RJP) merupakan usaha yang dilakukan untuk
mengembalikan fungsi pernafasan dan atau sirkulasi pada henti nafas (respiratory
arrest) dan atau henti jantung (cardiac arrest) pada orang dimana fungsi tersebut
gagal total oleh suatu sebab yang memungkinkan untuk hidup normal selanjutnya
bila kedua fungsi tersebut bekerja kembali.
Setiap menit terdapat sekitar 4-6 orang meninggal didunia karena serangan
jantung. Dan sangat disayangkan jika seseorang tiba-tiba meninggal, yang tadinya
kelihatan segar bugar, dengan kata lain jantungnya yang sehat untuk tiba-tiba
tidak berdenyut lagi.1
Di Amerika penyakit jantung merupakan pembunuh nomor satu. Setiap
tahun hampir 330.000 warga Amerika meninggal karena penyakit jantung.
Setengahnya meninggal secara mendadak, karena serangan jantung (cardiac
arrest).
Dari semua kejadian serangan jantung, 80% serangan jantung terjadi di
rumah, sehingga setiap orang seharusnya dapat melakukan resusitasi jantung paru
(RJP) atau cardiopulmonary resuscitation (CPR). Menurut American Heart
Association bahwa rantai kehidupan mempunyai hubungan erat dengan tindakan
resusitasi jantung paru, karena bagi penderita yang terkena serangan jantung,
dengan diberikan RJP segera maka akan mempunyai kesempatan yang amat besar
untuk dapat hidup kembali.2
RJP biasanya di pelajari oleh dokter, perawat dan para medis lainya, akan
tetapi di Amerika RJP di pelajari oleh orang-orang yang bertugas di publik
(keramaian orang), seperti satpam, polisi, petugas stasiun dan pekerja publik
lainnya. Setiap tahun RJP menolong ribuan nyawa di Amerika Serikat. Lebih dari
5 juta warga amerika mendapat pelatihan RJP dari American Heart Association
dan American Red Cross Course.3
Pedoman
Cardiopulmonary
Resuscitation
(CPR)
dan
Emergency
Cardiovascular Care (ECC) tahun 2015 adalah berdasarkan masukan dari 356
ahli resusitasi dari 29 negara. Pedoman ini ditinjau kembali setiap lima tahun, dan
diperbarui hanya bila ada bukti jelas bahwa perubahan akan meningkatkan
�kelangsungan kadar hidup. Penelitian yang diterbitkan sebelum dan sejak tahun
2005 telah menunjukkan bahwa (1) kualitas kompresi dada terus membutuhkan
perbaikan, walaupun pelaksanaan tahun 2005 pedoman telah dikaitkan dengan
kualitas yang lebih baik dan kelangsungan hidup CPR lebih besar; (2) ada cukup
banyak variasi dalam kelangsungan hidup pasien yang terkena serangan jantung di
luar rumah sakit hingga sampai ke sistem pelayanan medis darurat (EMS), dan (3)
korban yang sebagian besar di luar rumah sakit yang tiba-tiba serangan jantung
tidak menerima CPR oleh pengamat. Perubahan yang direkomendasikan dalam
Pedoman 2015 AHA untuk CPR dan ECC upaya untuk mengatasi masalah ini dan
juga membuat rekomendasi untuk meningkatkan hasil dari serangan jantung
melalui penekanan baru pada jantung penangkapan pasca perawatan. Pedoman
baru stres pengenalan awal, mendesak orang untuk memanggil 9-1-1 atau nomor
darurat lokal mereka jika mereka pernah menemukan seseorang jatuh dan tidak
responsif, dan tidak menunda dengan "melihat, mendengar, dan merasa" untuk
bernapas atau bernadi. Mereka juga merekomendasikan bahwa alih-alih mencoba
mengingat berapa banyak dan berapa banyak penekanan napas, pengamat
melakukan CPR didesak hanya untuk mendorong cepat dan mendorong keras.
Untuk pasien dengan serangan jantung, prognosa tingkat kelangsungan
hidup dan gangguan neurologis adalah buruk, meskipun resusitasi sedini mungkin
yang melibatkan resusitasi jantung paru, defibrilasi dini dan implementasi yang
tepat pasca perawatan jantung, dapat meningkatkan angka kebertahanan hidup dan
status neurologis pasien.
�RESUSITASI JANTUNG PARU
II.1. Definisi
Resusitasi atau reanimasi mengandung arti harfiah menghidupkan kembali,
dimaksudkan usaha-usaha yang dapat dilakukan untuk mencegah suatu episode
henti jantung berlanjut menjadi kematian biologis.4
Resusitasi Jantung Paru (RJP) atau Cardiopulmonary Resuscitation (CPR)
adalah prosedur kegawatdaruratan medis yang ditujukan untuk serangan jantung
dan pada henti napas.5
RJP adalah kombinasi antara bantuan pernapasan dan kompresi jantung
yang dilakukan pada korban serangan jantung.6
II.2. Indikasi
a. Henti Napas
Henti napas primer (respiratory arrest) dapat disebabkan oleh banyak
hal, misalnya serangan stroke, keracunan obat, tenggelam, inhalasi
asap/uap/gas, obstruksi jalan napas oleh benda asing, tesengat listrik,
tersambar petir, serangan infark jantung, radang epiglotis, tercekik
(suffocation), trauma dan lain-lainnya.7
Pada awal henti napas, jantung masih berdenyut, masih teraba nadi,
pemberian O2 ke otak dan organ vital lainnya masih cukup sampai beberapa
menit. Kalau henti napas mendapat pertolongan segera maka pasien akan
teselamatkan hidupnya dan sebaliknya kalau terlambat akan berakibat henti
jantung.7
b. Henti Jantung
Henti jantung primer (cardiac arrest) ialah ketidaksanggupan curah
jantung untuk memberi kebutuhan oksigen ke otak dan organ vital lainnya
secara mendadak dan dapat balik normal, kalau dilakukan tindakan yang
tepat atau akan menyebabkan kematian atau kerusakan otak. Henti jantung
�terminal akibat usia lanjut atau penyakit kronis tentu tidak termasuk henti
jantung.7
Henti jantung ditandai oleh denyut nadi besar tak teraba (karotis
femoralis, radialis) disertai kebiruan (sianosis) atau pucat sekali, pernapasan
berhenti atau satu-satu (gasping, apnu), dilatasi pupil tak bereaksi terhadap
rangsang cahaya dan pasien tidak sadar.4
Pengiriman O2 ke otak tergantung pada curah jantung, kadar
hemoglobin (Hb), saturasi Hb terhadap O2 dan fungsi pernapasan. Iskemi
melebih 3-4 menit pada suhu normal akan menyebabkan kortek serebri
rusak menetap, walaupun setelah itu dapat membuat jantung berdenyut
kembali.7
II.3. Fase RJP
Resusitasi jantung paru dibagi menjadi 3 fase diantaranya:4
Fase I : Tunjangan Hidup Dasar (Basic Life Support) yaitu prosedur pertolongan
darurat mengatasi obstruksi jalan nafas, henti nafas dan henti jantung, dan
bagaimana melakukan RJP secara benar.
Terdiri dari :
C (circulation) : mengadakan sirkulasi buatan dengan kompresi jantung paru.
A (airway) : menjaga jalan nafas tetap terbuka.
B (breathing) : ventilasi paru dan oksigenisasi yang adekuat.
Fase II : Tunjangan hidup lanjutan (Advance Life Support); yaitu tunjangan hidup
dasar ditambah dengan :
D (drugs) : pemberian obat-obatan termasuk cairan.
E (electrocardiography) : diagnosis elektrokardiografis secepat mungkin setelah
dimulai KJL, untuk mengetahui apakah ada fibrilasi ventrikel, asistole, atau
agonal ventricular complex.
F (fibrillation treatment) : tindakan untuk mengatasi fibrilasi ventrikel.
�Fase III : Tunjangan hidup terus-menerus (Prolonged Life Support).
G (Gauge) : Pengukuran dan pemeriksaan untuk monitoring penderita secara terus
menerus, dinilai, dicari penyebabnya dan kemudian mengobatinya.
H (Head) : tindakan resusitasi untuk menyelamatkan otak dan sistim saraf dari
kerusakan lebih lanjut akibat terjadinya henti jantung, sehingga dapat dicegah
terjadinya kelainan neurologic yang permanen.
H (Hypothermia) : Segera dilakukan bila tidak ada perbaikan fungsi susunan saraf
pusat yaitu pada suhu antara 30 - 32C.
H (Humanization) : Harus diingat bahwa korban yang ditolong adalah manusia
yang mempunyai perasaan, karena itu semua tindakan hendaknya berdasarkan
perikemanusiaan.
I (Intensive care) : perawatan intensif di ICU, yaitu : tunjangan ventilasi :
trakheostomi, pernafasan dikontrol terus menerus, sonde lambung, pengukuran
pH, pCO2 bila diperlukan, dan tunjangan sirkulasi, mengendalikan kejang.4
II.4. Persiapan
1.Anestesi
Karena seseorang dalam serangan jantung adalah hampir selalu tidak
sadar,
obat-obat
anestesi
biasanya
tidak
diperlukan
untuk
resusitasi
kardiopulmoner (RJP).8
2.Peralatan
RJP, dalam bentuk yang paling dasar, dapat dilakukan di mana saja tanpa
perlu peralatan khusus. Terlepas dari peralatan yang tersedia, teknik yang tepat
sangatlah penting.8
Alat pelindung diri (APD) yaitu, sarung tangan, masker, gaun, harus
digunakan. Namun, pada sebagian besar pasien yang diresusitasi di luar rumah
sakit, RJP dilakukan tanpa perlindungan seperti itu, dan tidak ada kasus yang telah
dilaporkan tentang penularan penyakit melalui pengiriman pasien yang di RJP.
Beberapa rumah sakit dan sistem pelayanan medis darurat, menggunakan
perangkat elektronik untuk memberikan penekanan dada mekanik, meskipun
�sampai relatif baru-baru ini, perangkat tersebut belum terbukti lebih efektif
daripada kompresi manual yang berkualitas tinggi. Sebuah penelitian yang telah
dipublikasikan menunjukkan bahwa adanya peningkatan angka harapan hidup
dengan hasil neurologis yang lebih baik pada pasien yang menerima kompresi
dekompresi-RJP secara aktif, dengan augmentasi tekanan negatif intrathoracic,
dibandingkan
dengan
pasien
yang
menerima
standar
RJP.
Selain itu, sistem kesehatan lainnya telah mulai menerapkan perangkat elektronik
untuk memantau RJP dan memberikan umpan balik untuk penyedia audiovisual
RJP, sehingga membantu mereka meningkatkan kualitas kompresi selama RJP.8
Seorang operator Advanced Cardiac Life Support (ACLS) (yaitu, dokter,
perawat, paramedis) juga dapat memilih untuk memasukkan pipa endotrakeal
langsung ke dalam trakea pasien (intubasi), yang menyediakan ventilasi yang
paling efisien dan efektif. Namun, 2 penelitian kohort retrospektif telah
dipertanyakan nilai intubasi endotrakeal pra-rumah sakit, dan studi lebih lanjut di
daerah ini dibenarkan.8
Perangkat tambahan yang digunakan dalam pengobatan serangan jantung
adalah defibrilator jantung. Perangkat ini memberikan kejutan listrik ke jantung
melalui 2 elektroda ditempatkan pada dada pasien dan dapat mengembalikan
jantung ke irama perfusi normal.8
3. Pemposisian pasien
RJP adalah yang paling mudah dan efektif dilakukan dengan meletakkan
pasien secara terlentang pada permukaan yang relatif keras, yang memungkinkan
kompresi efektif pada sternum. RJP yang dilakukan di atas bahan yang lembut
seperti
kasur
atau
yang
lainnya,
umumnya
kurang
efektif.
Petugas kesehatan yang memberikan penekanan harus ditempatkan cukup tinggi
di atas pasien untuk mencapai ketinggian yang cukup, sehingga ia dapat
menggunakan berat badannya untuk kompresi dada yang cukup.8
Di rumah sakit, di mana pasien berada di atas brangkar atau tempat tidur,
posisi yang tepat sering dicapai dengan menurunkan tempat tidur, operator RJP
yang berdiri di atas bangku pijakan , ataupun keduanya. Dalam RJP di luar rumah
�sakit, pasien sering diposisikan di lantai, dengan operator RJP berlutut di samping
pasien.8
II.5 Prosedur RJP
Pada dasarnya resusitasi jantung paru terdiri dari 2 elemen : kompresi dada
dan mulut-ke-mulut (mouth-to-mouth) napas buatan.9
Sebelum menolong korban, hendaklah menilai keadaan lingkungan terlebih
dahulu:
1. Apakah korban dalam keadaan sadar?
2. Apakah korban tampak mulai tidak sadar, tepuk atau goyangkan bahu
korban dan bertanya dengan suara keras Apakah Anda baik-baik saja?
3. Apabila korban tidak berespon, mintalah bantuan untuk menghubungi
rumah sakit terdekat, dan mulailah RJP
A. Bantuan Hidup Dasar
Merupakan prosedur pertolongan darurat tentang henti jantung dan henti
napas serta bagaimana melakukan RJP yang benar sampai ada bantuan datang.
Pedoman 2015 AHA untuk CPR dan ECC merekomendasikan perubahan dalam
tunjangan hidup dasar yaitu urutan langkah dari A-B-C (Airway Breathing
Chest compressions) diganti dengan C-A-B (Chest compressions Airway
Breathing). Perubahan ini adalah karena sebagian besar henti jantung disebabkan
oleh fibrilasi ventrikel atau takikardi tanpa denyut (80-90%), kemudian disusul
oleh ventrikel asistol (+10%) dan terakhir oleh disosiasi elektro-mekanik (+5%).
Dua jenis henti jantung yang terakhir lebih sulit ditanggulangi karena akibat
gangguan pacemaker jantung. Fibirilasi ventrikel terjadi karena koordinasi
aktivitas jantung menghilang. Maka pada kondisi seperti ini, unsur-unsur penting
dari awal BLS adalah penekanan dada dan defibrilasi awal. Dalam urutan A-B-C,
penekanan dada sering tertunda sementara responden membuka saluran udara
untuk memberikan nafas mulut-ke-mulut, mengambil perangkat penghalang, atau
mengumpulkan dan merakit peralatan ventilasi. Dengan mengubah urutan ke CA-B, penekanan dada akan dimulai lebih cepat. Terdapat juga satu hambatan pada
�urutan A-B-C, yang dimulai dengan prosedur yang penyedia layanan kesehatan
primer menemukan yang paling sulit sekali, yaitu, membuka jalan napas dan
memberikan napas. Dimulai dengan penekanan dada mungkin lebih mendorong
penyedia pelayanan kesehatan primer untuk memulai RJP. Perubahan besar pada
Pedoman 2015 AHA untuk CPR dan ECC adalah sebagai berikut :6
Karena korban serangan jantung dapat bermanifestasi dengan waktu yang
singkat seperti kegiatan serangan atau agonal gasps yang dapat
membingungkan layanan kesehatan primer, jadi mereka harus dilatih
secara spesifik untuk mengidentifikasi presentasi serangan jantung untuk
meningkatkan pengakuan serangan jantung.
Dokter harus menginstruksikan penyelamat yang tidak terlatih untuk
memberikan Hands-Only CPR untuk orang dewasa dengan serangan
jantung mendadak.
Perbaikan telah dilakukan untuk rekomendasi untuk pengakuan segera dan
mengaktivasi emergency response system setelah dokter mengidentifikasi
pasien dewasa yang tidak responsif dengan tidak bernapas atau tidak
bernapas normal (yaitu, hanya terengah-engah). Dokter memeriksa kondisi
kesehatan pasien secara singkat tanpa bernapas atau tidak bernapas normal
(yaitu, tidak bernapas atau hanya terengah-engah). Dokter kemudian
mengaktifkan emergency response system dan mengaktifkan AED (atau
mengirim
seseorang
untuk
melakukannya). Dokter
tidak
harus
menghabiskan lebih dari 10 detik memeriksa denyut nadi, dan jika denyut
nadi tidak benar-benar teraba dalam waktu 10 detik, harus dimulai RJP
dan menggunakan defibrillator eksternal otomatis (AED) bila sudah
tersedia.
"Melihat, mendengar, dan merasakan pernafasan" telah dihapus dari
algoritma.
Penggunaan tekanan krikoid selama ventilasi umumnya tidak dianjurkan.
Penyelamat harus memulai penekanan dada sebelum memberikan napas
penyelamatan (C-A-B bukan A-B-C). Permulaan awal RJP dengan 30
�kompresi daripada 2 ventilasi menyebabkan penundaan lebih pendek
untuk kompresi pertama.
Tingkat kompresi dimodifikasi untuk setidaknya 100/menit dari sekitar
100/menit.
Kompresi kedalaman untuk orang dewasa telah sedikit diubah untuk
minimal 2 inci (sekitar 5 cm) dari kisaran yang direkomendasikan
sebelumnya sekitar 1. sampai 2 inci (4 sampai 5 cm).
Kompresi dada pada tingkat yang memadai dan mendalam, membiarkan
recoil dada lengkap antara penekanan, meminimalkan gangguan dalam
tekanan, dan menghindari ventilasi berlebihan.
Mengurangi waktu antara kompresi terakhir dan pengiriman shock dan
waktu antara pengiriman shock dan dimulainya kembali penekanan segera
setelah memberi shock.
Ada peningkatan fokus menggunakan pendekatan tim selama RJP
dilaksanakan
Perubahan ini dirancang untuk menyederhanakan pelatihan bagi dokter dan
untuk terus menekankan kebutuhan untuk menyediakan RJP berkualitas tinggi
bagi pasien serangan jantung.
�.
Gambar 1. Algoritma Basic Life Support (BLS)
Untuk membantu dokter mengenali serangan jantung, dokter harus
mengetahui pasien bernapas, dan jika bernafas adalah normal, dalam upaya untuk
membedakan korban dengan terengah-engah misalnya, pada pasien yang
membutuhkan RJP dari korban yang bernafas normal dan tidak perlu RJP.
Pedoman 2015 AHA untuk CPR dan ECC menyarankan dokter untuk
menginstruksikan penyelamat untuk memberikan Hands-Only CPRTM untuk orang
dewasa yang tidak responsif dengan tidak bernapas atau tidak bernapas
normal. Perubahan pada pedoman 2015 AHA untuk CPR dan ECC adalah untuk
merekomendasikan inisiasi dengan penekanan dada sebelum ventilasi. Meskipun
tidak ada bukti dipublikasikan pada manusia atau hewan yang menunjukkan
bahwa permulaan RJP dengan 30 kompresi daripada 2 ventilasi mengarah ke hasil
yang lebih baik, penekanan dada memberikan aliran darah, dan penelitian
menunjukkan kelangsungan hidup yang lebih tinggi bila para pengamat
disediakan penekanan dada daripada tidak penekanan dada. Malah penekanan
10
�dada dapat dimulai segera, sedangkan posisi kepala dan mencapai segel untuk
mulut-mulut atau sungkup membutuhkan waktu yang lama. Keterlambatan
inisiasi penekanan dapat dikurangi jika 2 penyelamat yang hadir: para penyelamat
pertama dimulai penekanan dada, dan penyelamat kedua membuka jalan napas
dan siap untuk memberikan napas segera sebagai penyelamat pertama telah
menyelesaikan set pertama dari 30 penekanan dada. Penekanan menyebabkan
pengaliran darah terutama dengan meningkatkan tekanan intrathoracic dan
langsung menekan jantung. Penekanan menghasilkan aliran darah kritis dan
pengiriman oksigen dan energi ke jantung dan otak. Kebingungan dapat terjadi
bila
berbagai
kedalaman
dianjurkan,
jadi
satu
kedalaman
kompresi
direkomendasikan. Penyelamat sering tidak memadai memampatkan dada
meskipun direkomendasi untuk mendorong keras. Selain itu, ilmu sains yang ada
menunjukkan bahwa penekanan dari minimal 2 inci lebih efektif dibandingkan
penekanan dari 1 inci. Dengan ini, pedoman 2015 AHA untuk CPR dan ECC
merekomendasikan kedalaman minimum tunggal untuk kompresi dada orang
dewasa, dan bahwa kedalaman kompresi lebih dalam daripada rekomendasi yang
lama.6
Jumlah penekanan dada per menit selama RJP merupakan faktor penentu
penting dari kelangsungan hidup dengan fungsi neurologis yang baik. Jumlah
sebenarnya penekanan dada diberikan per menit ditentukan oleh laju penekanan
dada dan jumlah dan durasi gangguan dalam penekanan (misalnya, untuk
membuka jalan napas, memberikan napas penyelamatan, atau mengizinkan
analisis dari AED). Pada banyak penelitian, pengiriman penekanan yang lebih
selama resusitasi dikaitkan dengan kelangsungan hidup yang lebih baik, dan
pengiriman penekanan lebih sedikit dikaitkan dengan kelangsungan hidup lebih
rendah. Pernapasan diperiksa secara singkat sebagai bagian dari pemeriksaan
untuk serangan jantung. Setelah set pertama penekanan dada, jalan napas dibuka
dan penyelamat memberikan 2 napas kepada pasien.6
Tekanan krikoid adalah teknik memberi tekanan kepada tulang rawan
krikoid pasien untuk mendorong trakea posterior dan kompres kerongkongan
terhadap vertebra serviks. Penekanan krikoid dapat mencegah tekanan inflasi
11
�lambung dan mengurangi risiko regurgitasi dan aspirasi selama ventilasi
menggunakan sungkup, tetapi juga dapat menghambat ventilasi. Tujuh penelitian
secara acak menunjukkan bahwa penekanan krikoid dapat menunda atau
mencegah penempatan suatu saluran napas dan bahwa aspirasi masih dapat terjadi
meskipun aplikasi tekanan krikoid dilakukan. Oleh karena itu, penggunaan rutin
tekanan krikoid tidak dianjurkan.6
Bantuan hidup dasar biasanya digambarkan sebagai urutan tindakan, dan ini
terus benar untuk dokter. Kebanyakan dokter bekerja dalam tim, dan anggota tim
biasanya melakukan tindakan BLS secara bersamaan. Misalnya, salah satu
penyelamat segera memulai penekanan dada sementara penyelamat lain
mendapatkan AED dan panggil untuk bantuan, dan penyelamat ketiga membuka
jalan napas dan menyediakan ventilasi.6
B. Bantuan Hidup Lanjut
Terdiri atas Bantuan hidup dasar ditambah langkah-langkah :
D (Drugs) : Pemberian obat-obatan.
Obat-obat tersebut dibagi menjadi 2 golongan :
1. Penting :
a.
Adrenalin : Mekanisme kerja merangsang reseptor alfa dan beta, dosis yang
diberikan 0,5 1 mg iv diulang setelh 5 menit sesuai kebutuhan dan yang
perlu diperhatikan dapat meningkatkan pemakaian O2 miokard, takiaritmi,
dan fibrilasi ventrikel.4
b.
Natrium Bikarbonat: Penting untuk melawan metabolik asidosis, diberikan
iv dengan dosis awal : 1 mEq/kgBB, baik berupa bolus ataupun dalam infus
setelah selama periode 10 menit. Dapat juga diberikan intrakardial, begitu
sirkulasi spontan yang efektif tercapai, pemberian harus dihentikan karena
bisa terjadi metabolik alkalosis, takhiaritmia dan hiperosmolalitas. Bila
belum ada sirkulasi yang efektif maka ulangi lagi pemberian dengan dosis
yang sama.4
c.
Sulfat Atropin : Atropin tidak lagi direkomendasikan untuk digunakan
rutin dalam
pengelolaan pulseless
12
electrical
activity
(PEA)/asistol.
�Mengurangi tonus vagus memudahkan konduksi atrioventrikuler dan
mempercepat denyut jantung pada keadaan sinus bradikardi. Paling berguna
dalam mencegah arrest pada keadaan sinus bradikardi sekunder karena
infark miokard, terutama bila ada hipotensi. Dosis yang dianjurkan mg,
diberikan iv. Sebagai bolus dan diulang dalam interval 5 menit sampai
tercapai denyut nadi > 60/menit, dosis total tidak boleh melebihi 2 mg
kecuali pada blok atrioventrikuler derajat 3 yang membutuhkan dosis lebih
besar.
d.
Lidokain: Meninggikan ambang fibrilasi dan mempunyai efek antiaritmia
dengan cara meningkatkan ambang stimulasi listrik dari ventrikel selama
diastole. Pada dosis terapeutik biasa, tidak ada perubahan bermakna dari
kontraktilitas miokard, tekanan arteri sistemik, atau periode refrakter
absolut. Obat ini terutama efektif menekan iritabilitas sehingga mencegah
kembalinya fibrilasi ventrikel setelah defibrilasi yang berhasil, juga efektif
mengontrol denyut ventrikel prematur yang multi fokal dan episode
takikardi ventrikel. Dosis 50-100 mg diberikan iv sebagai bolus, pelan-pelan
dan bisa diulang bila perlu. Dapat dilanjutkan dengan infus kontinu 1-3
mg/menit, biasanya tidak lebih dari 4 mg/menit, berupa lidocaine 500 ml
dextrose 5 % larutan (1 mg/ml).4
2. Berguna :
a.
Isoproterenol: Merupakan obat pilihan untuk pengobatan segera (bradikardi
hebat karena complete heart block). Ia diberikan dalam infus dengan jumlah
2 sampai 20 mg/menit (1-10 ml larutan dari 1 mg dalam 500 ml dectrose 5
%), dan diatur untuk meninggikan denyut jantung sampai kira-kira 60
kali/menit. Juga berguna untuk sinus bradikardi berat yang tidak berhasil
diatasi dengan Atropine.4
b.
Propanolol: Suatu beta adrenergic blocker yang efek anti aritmianya terbukti
berguna untuk kasus-kasus takikardi ventrikel yang berulang atau fibrilasi
ventrikel berulang dimana ritme jantung tidak dapat diatasi dengan
13
�Lidocaine. Dosis umumnya adalah 1 mg iv, dapat diulang sampai total 3 mg,
dengan pengawasan yang ketat.4
c.
Kortikosteroid: Sekarang lebih disukai kortikosteroid sintetis (5 mg/kgBB
metil prednisolon sodium succinate atau 1 mg/kgBB dexametason fosfat)
untuk pengobatan syok kardiogenik atau syok lung akibat henti jantung.
Bila ada kecurigaan edema otak setelah henti jantung, 60-100 mg metil
prednisolon sodium succinate tiap 6 jam akan menguntungkan. Bila ada
komplikasi paru seperti pneumonia post aspirasi, maka digunakan
dexametason fosfat 4-8 mg tiap 6 jam.4
E (Electrocardiography)
Diagnosis elektrokardiografis untuk mengetahui adanya fibrilasi ventrikel dan
monitoring.
F (Fibrilation Treatment)
Gambaran EKG pada ventrikel fibrilasi ini menunjukan gelombang listrik tidak
teratur baik amplitudo maupun frekuensinya. Terapi definitifnya adalah syok
elektrik (DC-Shock) dan belum ada satu obat pun yang dapat menghilangkan
fibrilasi. Tindakan defibrilasi untuk mengatasi fibrilasi ventrikel. Elektroda
dipasang sebelah kiri puting susu kiri dan di sebelah kanan sternum atas.
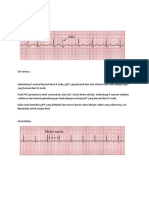
Gambar 2. EKG abnormal
DC Shock
14
�Indikasi : Shockable
-
Ventricular Tachycardia (VT) tanpa pulsasi carotis (pulseless)
Ventricular Fibrilation (VF) coarse (kasar)
Kontraindikasi : Un-shockable
-
Asystole
Pulseless Electrical Activity (PEA)
Electro Mechanical Dissociation (EMD)
Cara :
-
Gunakan DC shock unsynchronized, single shock 360 Joule
(monophasic), 200 Joule (biphasic)
Bila tetap VT (pulseless)/VF coarse, lakukan defibrilasi 360/200 J
berulang bergantian dengan pijat jantung
Adrenalin 1 mg (1 ampul) dimasukkan setiap 3 5 menit
Lidocaine atau amiodarone dapat diberikan setelah pemberian 3 shock dan
irama tetap VT/VF
Penyulit : luka bakar bila jelly kurang, shock listrik (shock electric) bila ada
kebocoran arus listrik
Cara memakai DC Shock:
-
Siapkan DC Shock, nyalakan powernya, pilih unsynchronized, pilih dosis
energi 360/200 J.
Beri jelly secukupnya pada electrode pedal, oles pakai tangan.
Charge elektrode sampai bunyi tiiiiiiiiiiiiittttttt.
(pengisian selesai).
Semua penolong minggir (tidak menempel tempat tidur pasien), katakan
atas bebas, bawah bebas, samping bebas, saya bebas, ingat:
BEBASKAN DARI SUMBER OKSIGEN.
Kejut di Sternum dan di Apex jantung (ICS 5 sinistra, axilla ant.line)
Pijat 100 x/menit Nafas 8 1
dengan
tekanan 10 kg (pedal boleh dibolak-balik)
Intubasi : as soon as possible, without stop CPR
Adrenalin
Adren
VT/VF
2 menit
2 menit
VT (pulseless)/VF
CPR-1 30a :single
2coarse
a single
shock CPR-3 a single
adrenalin
shock
amiodaron
CPR-4 a single shock
a singleCPR-5
shock CP
shock
CPR-2
Call for help
AMIODARON is the first choice 300 mg, Adrenalin
bolus. Repeated
150 repeated
mg for recurrent
VT/VF.
Followed by 900 mg infusion ove
: 1mg, i.v.,
every 3-5
minutes
Pasang monitor
15
�Cardiac arrest
2 menit
2 menit
Evaluasi CPR : tiap 2 menit
ASYSTOLE/PEA/EMD
Pijat 100 x/menit Nafas 8 10 x/menit
Intubasi : as soon as possible, without stop CPR
Evaluasi Adrenalin
Cardiac arrest
ASYST
CPR-1
Evaluasi
2 menit
Evaluasi
2 menit
30 : 2
CPR-2 adrenalin
Evaluasi Adrenalin
2 menit
CPR-4
CPR-3
2 menit
CPR-5
CPR-6
Call for helpAdrenalin : 1mg, i.v., repeated every 3-5 minutes
Pasang monitor
Evaluasi CPR : tiap 2 menit
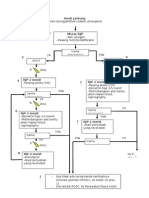
Gambar 3. Algoritma CPR pada keadaan VT/VF dan Asystole/PEA/EMD
16
�Gambar 4. Algoritma baru advanced cardiovascular life support (ACLS)
C.
Bantuan Hidup terus-menerus
G (Gauge) : Tindakan selanjutnya adalah melakukan monitoring terus menerus
terutama sistem pernapasan, kardiovaskuler, dan sistem saraf.
H (Head) : Tindakan resusitasi untuk menyelamatkan otak dan sistim saraf dari
kerusakan lebih lanjut, sehingga dapat dicegah terjadinya kelainan neurologis
yang permanen.
H (Hypothermy) : Segera dilakukan bila tidak ada perbaikan fungsi susunan saraf
pusat yaitu pada suhu antara 30-32C.
H (Humanization) : Harus diingat bahwa korban yang ditolong adalah manusia
yang mempunyai perasaan, karena itu semua tindakan hendaknya berdasarkan
perikemanusiaan.
I (Intensive care) : Perawatan intensif di ICU, yaitu : tunjangan ventilasi :
trakheostomi, pernafasan dikontrol terus menerus, sonde lambung, pengukuran
pH, pCO2 bila diperlukan, dan tunjangan sirkulasi, mengendalikan kejang.
17
�Keputusan untuk mengakhiri resusitasi
Keputusan untuk memulai dan mengakhiri usaha resusitasi adalah masalah
medis,
tergantung
pada
pertimbangan
penafsiran
status
serebral
dan
kardiovaskuler penderita. Kriteria terbaik adanya sirkulasi serebral dan adekuat
adalah reaksi pupil, tingkat kesadaran, gerakan dan pernafasan spontan dan
refleks. Keadaan tidak sadar yang dalam tanpa pernafasan spontan dan pupil tetap
dilatasi 15-30 menit, biasanya menandakan kematian serebral dan usaha-usaha
resusitasi selanjutnya biasanya sia-sia. Kematian jantung sangat memungkinkan
terjadi bila tidak ada aktivitas elektrokardiografi ventrikuler secara berturut-turut
selama 10 menit atau lebih sesudah RJP yang tepat termasuk terapi obat.4
II.6 Pasca prosedur
Komplikasi
Melakukan penekanan dada dapat menyebabkan patahan rusuk atau tulang
dada, meskipun insiden semacam fraktur secara luas dianggap rendah.
Pernapasan buatan menggunakan metode ventilasi yang invasif (misalnya,
mulut ke mulut, bag-valve-mask [BVM]) sering dapat mengakibatkan
insuflasi lambung. Hal ini dapat menyebabkan muntah, yang selanjutnya dapat
menyebabkan napas kompromi atau aspirasi. Masalahnya dapat dihilangkan
dengan menyisipkan saluran napas invasif, yang mencegah udara memasuki
kerongkongan.
18
�BAB III
KESIMPULAN
The 2015 American Health Association (AHA) Guidelines for CPR and
ECC menekankan perlunya RJP berkualitas tinggi, termasuk :
Tingkat kompresi minimal 100/menit (perubahan dari "kira-kira" 100/min)
Sebuah kedalaman kompresi minimal 2 inci (5 cm) pada orang dewasa dan
kedalaman kompresi minimal sepertiga dari diameter anteriorposterior dari
dada pada bayi dan anak-anak (sekitar 1,5 inci [4 cm] pada bayi dan 2 inci
[5 cm] pada anak-anak). Perhatikan bahwa kisaran 1 sampai 2 inci tidak lagi
digunakan untuk orang dewasa, dan kedalaman mutlak yang ditetapkan
untuk anak-anak dan bayi lebih dalam dari pada versi sebelumnya dari
Pedoman AHA untuk CPR dan ECC. Memungkinkan untuk mundur dada
selesai setelah setiap kompresi
Meminimalkan gangguan dalam penekanan dada
Menghindari ventilasi berlebihan
Tidak ada perubahan rekomendasi untuk kompresi-untuk ventilasi rasio
dari 30:2 untuk penyelamat tunggal orang dewasa, anak-anak, dan bayi (termasuk
bayi yang baru lahir). The 2015 American Health Association (AHA) Guidelines
for CPR and ECC terus merekomendasikan bahwa napas penyelamatan diberikan
pada sekitar 1 detik. Sekali napas lanjutan di tempat, penekanan dada dapat
dilakukan secara kontinu (pada tingkat minimal 100/menit). Napas penyelamat
kemudian dapat disediakan pada sekitar 1 nafas setiap 6 sampai 8 detik (sekitar 8
sampai 10 napas per menit). Ventilasi berlebihan harus dihindari.
19
�DAFTAR PUSTAKA
1.
Sanif E., 2015. Metode Baru Resusitasi Jantung Paru. Disitasi dari
http://www.jantunghipertensi.com/index.php?
option=com_content&task=view&id=206&Itemid=9
2.
Stoppler
M.C.,
2015.
The
Importance
of
CPR.
Disitasi
dari
http://www.emedicinehealth.com/cardiopulmonary_resuscitation_cpr/article
_em.htm
3.
Dar Ahmed B., 2008. Cardiopulmonary Resuscitation. Assocaiate Prof of
Medicine. Chinkipora Sopore Kashmir, India.
4.
Andrey, 2012. Resusitasi Jantung Paru Pada Kegawatan Kardiovaskuler.
Disitasi dari http://yumizone.wordpress.com/2008/11/27/resusitasijantungparu-pada-kegawatan-kardiovaskuler/
5.
Wikipedia, 2015. Cardiopulmonary Resuscitation. Disitasi dari
http://en.wikipedia.org/wiki/Cardiopulmonary_ resuscitation
6.
American Heart Association. 2015. Cardiopulmonary resuscitation. Disitasi
tanggal 18 maret 2012 dari http://www.americanheart.org/presenter.jhtml?
identifier=4479
7.
Latief S.A., 2007. Petunjuk Praktis Anestesiologi. Edisi Kedua. Penerbit
FKUI. Jakarta.
8.
Lira .A , Kulkarni R. 2012. Cardiopulmonary Resuscitation. Diperbaharui
tanggal 17 Juni 2011 , disitasi tanggal 18 Maret 2012. Diunduh dari
http://emedicine.medscape.com/article/1344081-overview
9.
Mayo Clinic staff. 2015. Cardiopulmonary Resusistation. Disitasi dari
http://www.mayoclinic.com/health/first-aid-cpr/FA00061
10.
Agarwal P.S.& Jadon A., 2008. Cardiopulmonary Resuscitation. TATA
Motors Hospital. Jamshedpur. India.
11.
American Heart Association. 2015. Part 4 Adult Basic Life Suppot in
Circulation Journal.
20