Definisi Hematemesis
Diunggah oleh
dian_darmalini960 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
252 tayangan11 halamanDokumen tersebut membahas tentang definisi, epidemiologi, etiologi, patofisiologi, gejala, pemeriksaan, dan diagnosis hematemesis melena. Hematemesis adalah muntah darah sedangkan melena adalah BAB berwarna hitam, yang disebabkan oleh perdarahan di saluran cerna bagian atas. Penyebab utamanya adalah ulkus peptikum, gastritis erosif, varises esofagus, dan ruptur mukosa. Diagnosis didasarkan pada gejala klinis
Deskripsi Asli:
hematemesis
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDokumen tersebut membahas tentang definisi, epidemiologi, etiologi, patofisiologi, gejala, pemeriksaan, dan diagnosis hematemesis melena. Hematemesis adalah muntah darah sedangkan melena adalah BAB berwarna hitam, yang disebabkan oleh perdarahan di saluran cerna bagian atas. Penyebab utamanya adalah ulkus peptikum, gastritis erosif, varises esofagus, dan ruptur mukosa. Diagnosis didasarkan pada gejala klinis
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
252 tayangan11 halamanDefinisi Hematemesis
Diunggah oleh
dian_darmalini96Dokumen tersebut membahas tentang definisi, epidemiologi, etiologi, patofisiologi, gejala, pemeriksaan, dan diagnosis hematemesis melena. Hematemesis adalah muntah darah sedangkan melena adalah BAB berwarna hitam, yang disebabkan oleh perdarahan di saluran cerna bagian atas. Penyebab utamanya adalah ulkus peptikum, gastritis erosif, varises esofagus, dan ruptur mukosa. Diagnosis didasarkan pada gejala klinis
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 11
1.
Definisi Hematemesis Melena
Hematemesis adalah muntah darah dan melena adalah pengeluaran feses atau tinja yang
berwarna hitam seperti teh yang diakibatkan oleh perdarahan saluran cerna bagian atas
(SCBA). Hematemesis merupakan suatu keadaan gawat darurat yang disebabkan oleh
ulkus peptikum, gastritis erosive, varises esophagus dan ruptur mukosa esofagogastrika (
Fadila, 2015). Warna hematemesis tergantung pada lamanya kontak antara darah dengan
asam lambung dan besar kecilnya perdarahan sehingga dapat berwarna seperti kopi atau
kemerah - merahan dan bergumpal – gumpal ( Nettina & Sandra, 2001).
F adila, M N. (2015). Hematemesis Melana Dikarenakan Gastritis Erosif Dengan
Anemia dan Riwayat Gout Atritis. J Medula Unila. Volume 4 Nomor 2 – 109.
Nettina & Sandra, M. (2001). Pedoman Praktik Keperawatan. Ed. 4. Jakarta : EGC
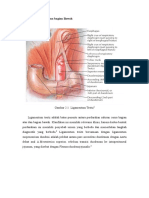
2. Epidemiologi Hematemesi Melena
Perdarahan SCBA merupakan perdarahan yang berasal dari esofagus sampai ligamentum
of Treitz. Insiden perdarahan SCBA di duniadiperkirakan, yaitu 100-150 perawatan
dirumah sakit per 100.000 populasi pertahun.Mortalitas akibat perdarahan SCBA berkisar
antara 7-14%, sedangkan mortalitas karena perdarahan ulang mendekati 40%, terutama
insidens tertinggi pada laki-laki dan lanjut usia (Effendi et al, 2016). Di negara barat
perdarahan karena tukak peptik menempati urutan terbanyak sedangkan di Indonesia
perdarahan karena ruptura varises gastroesofagus merupakan penyebab tersering yaitu
sekitar 50% - 60%, gastritis erosifahemoragika sekitar 25% - 30%, tukak peptik sekitar
10% - 15% dan karenasebab lainnya < 5% (Almi, 2013). Almi , D U. (2013). Hematemesis
Melena Et Causa Gastritis Erosif Dengan Riwayat Penggunaan Obat Nsaid Pada Pasien
Laki-Laki Lanjut Usia. Medula.Volum 1, Nomor 1, September 2013
Effendi, J, Waleleng, B J, & Sugeng, C. (2016). Profil pasien perdarahan saluran cerna
bagian atas yang dirawat di RSUPProf. Dr. R. D Kandou Manado periode 2013 – 2015.
Jurnal e-Clinic (eCl), Volume 4, Nomor 2,
3. Etiologi Hematemesis Melena
Hematemesis Melena terjadi bila ada perdarahan di daerah proksimal jejenum dan melena
dapat terjaditersendiri atau bersama-sama dengan hematemesis. Paling sedikit terjadi
perdarahan sebanyak 50-100 ml, baru dijumpai keadaan melenaHematemesis dan melena
merupakan suatu keadaan yang gawat dan memerlukan perawatan segera dirumah sakit.
(Sjaifoellah Noer, dkk, 1996). Ada empat penyebab hematemesis melena yang paling
sering ditemukan, yaitu ulkus peptikum, gastritis erosif, varises esofagus, dan rupture
mukosa esofagogastrika (Fadila, 2015). Etiologi dari Hematemesis melena lainnya adalah:
1. Kelainan esophagus
a. Karsinoma esophagus
b. Sindrom Mallory-Weiss
Muntah hebat mengakibatkan ruptur mukosa dan submukosadaerah kardia atau
esophagus bawah sehingga muncul perdarahan. Sifatperdarahan hematemesis tidak
masif, timbul setelah pasien berulangkalimuntah hebat, lalu disusul rasa nyeri di
epigastrium. Misalnya pada hiperemesis gravidarum.
c. Esophagitis,
2. Kelainan lambung dan duodenum
a. Gastritis erosiva hemoragika
b. Tukak lambung dan duodenum
c. Karsinoma lambung
3. Penyakit darah: leukemia, DIC (disseminated intravascular coagulation), purpura
trombositopenia dan lain-lain.
4. Pemakaian obat-obatan yang ulserogenik: golongan salisilat, kortikosteroid, alkohol,
dan lain-lain
4. Patofisiologi Hematemesis Melena
Pada gagal hepar sirosis kronis kematian sel dalam hepar mengakibatkan peningkatan
tekanan vena porta. Sebagai akibatnya terbentuk saluran kolateral dalam submukosa
esophagus lambung dan rectum serta pada dinding abdomen anterior yang lebih kecil dan
lebih mudah pecah untuk mengalihkan darah dari sirkulasi splenik menjauhi hepar. dengan
meningkatnya tekanan dalam vena ini maka vena tersebut menjadi mengembang dan
membesar (dilatasi) oleh darah disebut Varises. Varises dapat pecah mengakibatkan
perdarahan gastrointestinal masif. Selanjutnya dapat mengakibatkan kehilangna darah tiba-
tiba pnurunan arus balik vena ke jantung dan penurunan perfusi jaringan. dalam berespon
terhadap penurunan curah jantung tubuh melakukan mekanisme kompensasi untuk
mencoba mempertahankan perfusi. mekanisme ini merangsang tanda-tanda dan gejala-
gejala utama yang terlihat pada saat pengkajian awal. jika volume darah tidak digantikan
penurunan perfusi jaringan mengakibatkan disfungsi selular. Penurunan aliran darah akan
memberikan efek pada seluruh system tubuh dan tanpa suplai oksigen yang mencukupi
system tersebut akan mengalami kegagalan. Pada melena dalam perjalanannya melalui
usus darah menjadi berwarna merah gelap bahkan hitam. Perubahan warna disebabkan oleh
HCE lambung ,pepsin, dan warna hitam ini diduga karena adanya pigmen porfirin.
Kadang- kadang pada perdarahan saluran cerna bagian bawah dari usus halus atau kolon
asenden, feses dapat berwarna merah terang /gelap. Diperkirakan darah yang muncul dari
duodenum dan jejunum akan tertahan pada saluran cerna sekitar 6-8 jam untuk merubah
warna feses menjadi hitam. Paling sedikit perdarahan sebanyak 50 – 100 cc baru dijumpai
keadaan melena. Feses tetap berwarna hitam seperti teh selama 48 – 72 jam setelah
perdarahan berhenti. Ini bukan berarti keluarnya feses yang berwarna hitam tersebut
menandakan perdarahan masih berlangsung. Darah yang tersembunyi terdapat pada feses
selama 7 -10 hari setelah episode perdarahan tunggal
5. Tanda dan Gejala
Tanda dan gejala yang dapat ditemukan pada pasien hematemesis melena adalah muntah
darah, BAB kehitaman, mengeluarkan darah dari rectum (hematoskezia), syok (frekuensi
denyut jantung meningkat, tekanan darah rendah), akral teraba dingin dan basah, penyakit
hati kronis, dan koagulopati purpura serta memar, demam ringan antara 38-390C, nyeri
pada lambung/perut, nafsu makan menurun, hiperperistaltik, jika terjadi perdarahan yang
berkepanjangan dapat menyebabkan terjadinya penurunnan Hb dan Ht (anemia) dengan
gejala mudah lelah, pucat, nyeri dada dan pusing yang tampak setelah beberapa
jam,leukositosis dan trombositosis pada 2-5 jam setelah perdarahan, dan peningkatan kadar
ureum darah setelah 24-48 jam akibat pemecahan protein darah oleh bakteri usus
(Purwadianto & Sampurna, 2000).
6. Pemeriksaan Fisik
Evaluasi status hemodinamik (denyut nadi dan tekanan darah), laju respirasi,
kesadaran,konjungtiva pucat, waktu pengisian kapiler melambat, dan stigmata sirosis
hepatis (ikterus, spider naevi, ascites, splenomegali, eritema palmaris, edema
tungkai),merupakan tanda utama yang harus segera dikenali. Takikardi saat istirahat dan
hipotensi ortostatik menandakan banyaknya darah yang hilang.Perhatikan adanya keluaran
urin yang rendah,bibir kering, dan vena jugular kolaps. Pemeriksaan fisik harus menilai
adanya defans muskuler, nyeri tekan lepas, skar bekasoperasi, dan stigmata penyakit hepar
kronik.Pemeriksaan rektum dilakukan untuk menilaiwarna feses. Spesimen feses perlu
diambiluntuk tes darah samar (Adi, 2006). Adi, P. (2006). Pengelolaan Perdarahan
Saluran Cerna Bagian Atas : Ilmu Penyakit Dalam. Jilid I -289– 97. Jakarta : FKUI.
7. Pemeriksaan Penunjang
a. Pemeriksaan laboratorium
Pemeriksaan laboratorium yang perlu adalah hemoglobin, hematokrit, ureum darah,
kreatinin, hitung trombosit, prothrombin time (PT), partial thromboplastin time (PTT),
international normalized ratio (INR), tes fungsi hepar, serta tes golongan darah dan
crossmatch. (Nugraha, 2017). Nugraha, D A. (2017). Diagnosis dan Tatalaksana
Perdarahan Saluran Cerna Bagian Atas Non-Variseal. CDK-252. vol. 44 no. 5
b. Pemeriksaan radiologi
Pemeriksaan radiologic dilakukan dengan pemeriksaan esofagogram untuk daerah
esophagus dan diteruskan dengan pemeriksaan double kontrast pada lambung dan
duodenum. Pemeriksaan tersebut dilakukan pada berbagai posisi terutama pada daerah
1/3 distal distal esophagus, kardia dan fundus lambung untuk mencari ada atau tidaknya
varises.
c. Pemeriksaan endoskopik
Dengan adanya berbagai macam tipe fiberendokop, maka pemeriksaan secara
endoskopik menjadi sangat penting untuk menentukan dengan tepat tempat asal dan
sumber perdarahan. keuntungan lain dari dari pemeriksaan endoskopik adalah dapat
dilakukan pengambilan foto untuk dokumentasi, aspirasi cairan, dan infuse untuk
pemeriksaan sitopatologik. Pada perdarahan saluran makan bagian atas yang sedang
berlangsung, pemeriksaan endoskopik dapat dilakukan secara darurat atau sendiri
mungkin setelah hematemesis berhenti.
d. Pemeriksaan ultrasonografi dan scanning hati
Pemeriksaan dengan ultrasonografi atau scanning hati dapat mendeteksi penyakit hati
kronik seperti sirosis hati yang mungkin sebagai penyebab perdarahan saluran makan
bagian atas. Pemeriksaan ini memerlukan peralatan dan tenaga khusus yang sampai
sekarang hanya terdapat dikota besar saja. Pemeriksaan laboratorium seperti kadar
hemoglobin, hematokrit, leukosit, trombosit, kadar ureum kreatinin dan uji fungsi hati
segera dilakukan secara berkala untuk dapat mengikuti perkembangan penderita
(Davey, 2005).
8. Diagnosis / Kriteria diagnosis
Presentasi klinis terbanyak perdarahan SCBA adalah hematemesis (muntah darah), emesis
hitam seperti bubuk kopi, dan melena (feses hitam seperti aspal). Sekitar 30% pasien
perdarahan ulkus mengalami hematemesis, 20% melena, dan 50% keduanya.
Sekitar 5% pasien mengalami hematokezia (buang air besar berwarna merah marun),
biasanya jika perdarahan lebih dari 1000 mL. Pasien dengan hematokezia dan tanda
hemodinamik tidak stabil perlu dicurigai mengalami perdarahan SCBA. Presentasi klinis
non-spesifik adalah nausea, muntah, nyeri epigastrium, fenomena vasovagal, sinkop, dan
tanda komorbid pasien (seperti diabetes melitus, penyakit jantung koroner, stroke, penyakit
ginjal kronik, dan artritis). Riwayat konsumsi obat perlu diketahui. . (Nugraha, 2017).
9. Tindakan penatalaksanaan
Pengobatan penderita perdarahan saluran makan bagian atas harus sedini
mungkin dan sebaiknya dirawat di rumah sakit untuk mendapatkan pengawasan yang
diteliti dan pertolongan yang lebih baik. Pengobatan penderita perdarahan saluran
makan bagian atas meliputi :
a. Pengawasan dan pengobatan umum.
1) Tirah baring.
2) Diet makanan lunak
3) Pemeriksaan Hb, Ht setiap 6 jam pemberian transfusi darah
4) Pemberian tranfusi darah bila terjadi perdarahan yang luas (hematemesis melena)
5) Infus cairan lagsung dipasang untuk mencegah terjadinya dehidrasi.
6) Pengawasan terhadap tekanan darah, nadi, kesadaran penderita dan bila perlu CVP
monitor.
7) Pemeriksaan kadar Hb dan Ht perlu dilakukan untuk mengikuti keadaan
perdarahan.
8) Tranfusi darah diperlukan untuk mengganti darah yang hilang dan
mempertahankan kadar Hb 50-70% harga normal.
9) Pemberian obat-obatan hemostatik seperti vitamin K, 4x10mg/hari, karbosokrom
(adona AC), antasida dan golongan H2 reseptor antagonis berguna untuk
menanggulangi perdarahan.
10) Dilakukan klisma dengan air biasa disertai pemberian antibiotika yang tidak diserap
oleh usus, sebagai timdakan sterilisasi usus. Tindakan ini dilakukan untuk
mencegah terjadinya peningkatan produksi amoniak oleh bakteri usus, dan ini dapat
menimbulkan ensefalopati hepatic.
11) Pemasangan pipa naso-gastrik
Tujuan pemasangan pipa naso gastrik adalah untuk aspirasi cairan lambung, lavage
(kumbah lambung) dengan air , dan pemberian obat-obatan. Pemberian air pada
kumbah lambung akan menyebabkan vasokontriksi lokal sehingga diharapkan
terjadi penurunan aliran darah di mukosa lambung, dengan demikian perdarahan
akan berhenti. Kumbah lambung ini akan dilakukan berulang kali memakai air
sebanyak 100- 150 ml sampai cairan aspirasi berwarna jernih dan bila perlu
tindakan ini dapat diulang setiap 1-2 jam. Pemeriksaan endoskopi dapat segera
dilakukan setelah cairan aspirasi lambung sudah jernih.
12) Pemberian pitresin (vasopresin)
Pitresin mempunyai efek vasokoktriksi, pada pemberian pitresin per infus
akan mengakibatkan kontriksi pembuluh darah dan splanknikus sehingga
menurunkan tekanan vena porta, dengan demikian diharapkan perdarahan varises
dapat berhenti. Perlu diingat bahwa pitresin dapat menrangsang otot polos sehingga
dapat terjadi vasokontriksi koroner, karena itu harus berhati-hati dengan pemakaian
obat tersebut terutama pada penderita penyakit jantung iskemik. Karena itu perlu
pemeriksaan elektrokardiogram dan anamnesis terhadap kemungkinan adanya
penyakit jantung koroner/iskemik.
13) Pemasangan balon SB Tube
Dilakukan pemasangan balon SB tube untuk penderita perdarahan akibat pecahnya
varises. Sebaiknya pemasangan SB tube dilakukan sesudah penderita tenang dan
kooperatif, sehingga penderita dapat diberitahu dan dijelaskan makna pemakaian
alat tersebut, cara pemasangannya dan kemungkinan kerja ikutan yang dapat timbul
pada waktu dan selama pemasangan.
14) Pemakaian bahan sklerotik
Bahan sklerotik sodium morrhuate 5 % sebanyak 5 ml atau sotrdecol 3 % sebanyak
3 ml dengan bantuan fiberendoskop yang fleksibel disuntikan dipermukaan varises
kemudian ditekan dengan balon SB tube. Tindakan ini tidak memerlukan narkose
umum dan dapat diulang beberapa kali. Cara pengobatan ini sudah mulai populer
dan merupakan salah satu pengobatan yang baru dalam menanggulangi perdarahan
saluran makan bagian atas yang disebabkan pecahnya varises esofagus.
15) Tindakan operasi
Bila usaha-usaha penanggulangan perdarahan diatas mengalami kegagalan dan
perdarahan tetap berlangsung, maka dapat dipikirkan tindakan operasi . Tindakan
operasi yang basa dilakukan adalah : ligasi varises esofagus, transeksi esofagus,
pintasan porto-kaval. Operasi efektif dianjurkan setelah 6 minggu perdarahan
berhenti dan fungsi hari membaik
10. Komplikasi
a. Syok hipovolemik
Disebut juga dengan syok preload yang ditandai dengan menurunnya volume
intravaskuler oleh karena perdarahan. dapat terjadi karena kehilangan cairan tubuh yang
lain. Menurunnya volume intravaskuler menyebabkan penurunan volume intraventrikel.
Pada klien dengan syok berat, volume plasma dapat berkurang sampai lebih dari 30%
dan berlangsung selama 24-28 jam.
b. Gagal Ginjal Akut
Terjadi sebagai akibat dari syock yang tidak teratasi dengan baik. Untuk mencegah
gagal ginjal maka setelah syock, diobati dengan menggantikan volume intravaskuler.
c. Penurunan kesadaran
Terjadi penurunan transportasi O2 ke otak, sehingga terjadi penurunan kesadaran.
d. Ensefalopati
Terjadi akibat kersakan fungsi hati di dalam menyaring toksin di dalam darah. R acun-
racun tidak dibuang karena fungsi hati terganggu. Dan suatu kelainan dimana fungsi
otak mengalami kemunduran akibat zat-zat racun di dalam darah, yang dalam keadaan
normal dibuang oleh hati.
Pengkajian
a. Data subjektif
Pasien mengeluh muntah darah, BAB berdarah, mengeluh nyeri, mual,
NO DIAGNOSA NOC NIC
1 Nyeri akut Setelah diberikan asuhan Pain Management
berhubungan dengan keperawatan selama…x24 Kaji nyeri secara
agen cedera biologis jam, nyeri pasien dapat komprehensif
(rasa nyeri pada perut , berkurang dengan kriteria Monitor TTV pasien
iritasi mukosa hasil Ajarkan tekhnik relaksasi
lambung).ditandai NOC : pain level kepada pasien
dengan melaporkan Melaporkan nyeri Kolaborasikan dengan
nyeri secara verbal, berkurang tenaga kesehatan lain
sikap melindungi area Nilai TTV dalam pemberian analgetik
nyeri rentang normal ( TD : sesuai jadwal
120/80. S : 36,5 – 37,5,
N: 60-100, RR : 16-20)
NOC : Pain Control
melaporkan nyeri
berkurang dengan
menggunakan
manajemen nyeri
mampu mengenali nyeri
(skala, intensitas,
frekuensi dan tanda
nyeri)
2 kekurangan volume Setelah diberikan asuhan Fluid management
cairan berhubungan keperawatan selama ..x24 Pertahankan catatan
dengan kehilangan jam, resiko kekurangan intake dan output yang
berlebihan melalui rute volume cairan pada pasien akurat
normal ditandai dengan dapat teratasi dengan Monitor status hidrasi (
muntah dan berak kategori: kelembapan membran
darah, membrane Nausea & vomiting mukosa,nadi
mukosa oral kering, severity adekuat,tekanan darah
penurunan TD, turgor Intensitas dan ortostatik )
kulit lambat, Frekuensi muntah Monitor vital sign
dapat berkurang Pemberian cairan IV
Darah dalam feses monitor adanya tanda dan
(emesis) tidak ada gejala kelebihan volume
Keseimbangan Cairan cairan
tekanan darah dan Monitor status nutrisi
nadi dalam rentang Kolaborasikan
normal ( TD : pengamatan hasil
120/80, N : 60-100) elektrolit serum
Intake dan output Atur kemungkinan
cairan selama 24 tranfusi
jam seimbang Monitor status cairan
Turgor kulit baik termasuk intake dan
output cairan dan
makanan
Monitor tingkat HB dan
hematokrit
rr3 Resiko syok Setelah diberikan asuhan Syok prevention
(hipovolemik) b/d keperawatan selama ..x24 Monitor status
perdarahan dilambung jam, resiko syok pada sirkulasi BP, warna
pasien dapat dicegah kulit, suhu kulit, dan
dengan kriteria hasil TTV
Syok prevention Monitor tanda
Tanda –tanda vital inadekuat oksigenasi
dalam rntang jaringan
normal Pantau nilai labor
Natrium serum, Monitor tanda dan
kalium serum, gejala asites
klorida serum, Monitor tanda awal
kalsium serum, syok
magnesium serum, Berikan vasodilator
PH darah serum yang tepat
dbn. Ajarkan keluarga dan
pasien tentang tanda
dan gejalany
adatangnya syok
2 Risiko ketidakefektifan Circulation status Acid-base management
perfusi gastrointestinal Elektrolit and acid Observasi status hidrasi
dan/atau ginjal Base balance (kelembapan membran
berhubungan dengan Fluid balance mukosa, TD ortostatik,
hipovolemik karena Hidration dan keadekuatan dinding
perdarahan. Urinary elimination nadi )
Monitor HMT,
Kriteria hasil : ureum,albumin,total
protein,serum osmolalitas
dan urine
Tekanan systole dan Observasi tanda-tanda
diastole dalam rentang cairan berlebih
normal Pertahankan intake dan
Tidak ada ganguan output secara akurat
mental,orientasi Monitor ttv
kognitif dan kekuatan Monitor glukosa darah
otot arteri dan serum,elektrolit
Tidak ada distensi vena urine
leher Monitor hemodinamik
Tidak ada bunyi paru status
tambahan Bebaskan jalan nafas
Intake dan output Menejemen akses
seimbang intravena
Tidak ada oedem
perifer dan asites
Pasien hemodialisis
Observasi terhadap
dehidrasi
Monitor TD
Monitor BUN,creat,HMT
dan elaktrolit
Timbang BB sebelum dan
sesudah prosedur
Kaji status mental
Monitor CT
Pasien peritoneal dialysis
Kaji
temperatur,TD,denyut
perifer,RR,dan BB
Monitor adanya
respiratory distress
3 a. Nyeri akut Kriteria hasil : Kaji nyeri
berhubungan Adanya penurunan Ajarkan tekhnik relaksasi
dengan agen cedera intensitas nyeri kepada pasien
biologis (rasa Ketidaknyamanan Berikan analgetik sesuai
panas/terbakar pada akibat nyeri berkurang jadwal
mukosa lambung Tidak menunjukkan Kolaborasikan dengan
dan rongga mulut tanda-tanda fisik dan dokter pemberian
atau spasme otot perilaku dalam nyeri antibiotik
dinding perut). akut Observasi TTV
Pastikan keadaan
nadi,RR,Td dalam
rengtang normal
Anda mungkin juga menyukai
- Makalah BPHDokumen32 halamanMakalah BPHJoyzRumPaBelum ada peringkat
- Tonsilitis SopDokumen9 halamanTonsilitis SopBayu Zeva WirasaktiBelum ada peringkat
- Jurnal Kolesistitis AkalkulusDokumen5 halamanJurnal Kolesistitis AkalkulusrendyBelum ada peringkat
- Pendekatan Klinis Nyeri Ulu Hati Yang Disertai IkterikDokumen4 halamanPendekatan Klinis Nyeri Ulu Hati Yang Disertai IkterikLiana HerditaBelum ada peringkat
- Skenario 4 SepsisDokumen32 halamanSkenario 4 SepsisRanie MageZtaBelum ada peringkat
- Laporan KasusDokumen22 halamanLaporan KasusMiako PasinggiBelum ada peringkat
- Laporan Pendahuluan Pneumonia LengkapDokumen9 halamanLaporan Pendahuluan Pneumonia LengkapkhekayshiBelum ada peringkat
- Case PansitopeniaDokumen51 halamanCase PansitopeniaRahadian MalikBelum ada peringkat
- Tinjauan Teori KPDDokumen18 halamanTinjauan Teori KPDerinafaizBelum ada peringkat
- Ulkus DuodenumDokumen18 halamanUlkus DuodenumPoppy Pradina50% (2)
- Laporan Tutorial Modul 1 ARDS Dan Pneumonia Block RespirasiDokumen27 halamanLaporan Tutorial Modul 1 ARDS Dan Pneumonia Block RespirasiAgung PerdanaBelum ada peringkat
- Patofisiologi Ulkus DM PeminatanDokumen1 halamanPatofisiologi Ulkus DM PeminatanSharyBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen37 halamanPemeriksaan Fisik JantungThomas AlbertBelum ada peringkat
- Atrial Septal DefectDokumen30 halamanAtrial Septal DefectElfandari TaradipaBelum ada peringkat
- Mind MapDokumen1 halamanMind Mapmasrida rezkiBelum ada peringkat
- Manajemen Asma Eksaserbasi-11 Okt 2017Dokumen29 halamanManajemen Asma Eksaserbasi-11 Okt 2017dokter irmanBelum ada peringkat
- Laporan Cha Kebasen Utiya MutsarDokumen50 halamanLaporan Cha Kebasen Utiya MutsarUtiya Nur LailiBelum ada peringkat
- Aspek Legal Keperawatan KegawatdaruratanDokumen77 halamanAspek Legal Keperawatan Kegawatdaruratanmirawati galuhBelum ada peringkat
- Translate Jurnal Perforasi GasterDokumen4 halamanTranslate Jurnal Perforasi GasterSafina FirdausBelum ada peringkat
- Advanced Airway ManagementARFDokumen75 halamanAdvanced Airway ManagementARFarif sudiantoBelum ada peringkat
- Laporan Kasus CKDDokumen30 halamanLaporan Kasus CKDDik NdutBelum ada peringkat
- Ruptur UreterDokumen5 halamanRuptur UreterAnonymous fOcbAtBelum ada peringkat
- Checlist Pemeriksaan AbdomenDokumen10 halamanCheclist Pemeriksaan AbdomenRismaya NovitasariBelum ada peringkat
- Pemeriksaan Fisik Dan Jenis Nyeri DadaDokumen4 halamanPemeriksaan Fisik Dan Jenis Nyeri DadaAndry YonathaBelum ada peringkat
- Askep Pada Post Partum Dengan Komplikasi PerdarahanDokumen21 halamanAskep Pada Post Partum Dengan Komplikasi PerdarahanAl FalenbBelum ada peringkat
- Syok HipovolemikDokumen19 halamanSyok HipovolemikDamai Noor Fatimah100% (3)
- Laporan Pendahuluan Asma KetikDokumen27 halamanLaporan Pendahuluan Asma KetikPutu OkayantiBelum ada peringkat
- Laporan Pendahuluan SDH 1Dokumen25 halamanLaporan Pendahuluan SDH 1Ahdya Islaha WidyaputriBelum ada peringkat
- ObstipasiDokumen3 halamanObstipasiSyahpikal SahanaBelum ada peringkat
- Istilah Untuk Suara Nafas Berdasarkan AuskultasiDokumen7 halamanIstilah Untuk Suara Nafas Berdasarkan AuskultasiariyantoBelum ada peringkat
- LP VerikokelDokumen16 halamanLP VerikokelnuraisahBelum ada peringkat
- Anatomi PSMBBDokumen2 halamanAnatomi PSMBBMuhammad FathurrahmanBelum ada peringkat
- Jantung KoronerDokumen27 halamanJantung KoronerIndah Apitasari100% (1)
- Bab I Kti Skabies LiaDokumen10 halamanBab I Kti Skabies LiaRicky Wahyudi Surya100% (1)
- Bab Iii CBD KuDokumen23 halamanBab Iii CBD KuUswatun HasanahBelum ada peringkat
- Emfisema SubkutisDokumen3 halamanEmfisema SubkutisEndah Dwi AriyaniBelum ada peringkat
- Patofisiologi Terjadinya Nyeri Pada SuprapubikDokumen1 halamanPatofisiologi Terjadinya Nyeri Pada SuprapubikPoppy DarmadiBelum ada peringkat
- LP Retinopati HPT - Polimata Rsup Prof Kandou (Repaired)Dokumen23 halamanLP Retinopati HPT - Polimata Rsup Prof Kandou (Repaired)Salni SaharmanBelum ada peringkat
- Dignostik Dan Penatalaksanaan Limfoma MalignaDokumen33 halamanDignostik Dan Penatalaksanaan Limfoma Malignadewi suryantiBelum ada peringkat
- Skenario 4 Laporan PBL "Sirosis Hepatis"Dokumen31 halamanSkenario 4 Laporan PBL "Sirosis Hepatis"Aditya SahidBelum ada peringkat
- Askep MalnutrisiDokumen8 halamanAskep MalnutrisiMirnaWatiBelum ada peringkat
- AnginaDokumen7 halamanAnginaRobySABelum ada peringkat
- Askep Cholesistitis & CholelithiasisDokumen30 halamanAskep Cholesistitis & CholelithiasisaprillyaBelum ada peringkat
- BtclsDokumen4 halamanBtclssarwoBelum ada peringkat
- PPK Sindrom NefrotikDokumen5 halamanPPK Sindrom NefrotikaqilasafikaBelum ada peringkat
- MONACO TentirDokumen4 halamanMONACO TentirAsjatGapurBelum ada peringkat
- MenometroragiaDokumen27 halamanMenometroragiaAhmad SyaukatBelum ada peringkat
- Macam Macam NyeriDokumen2 halamanMacam Macam NyeriMiftah NajihBelum ada peringkat
- BMP (Bone Marrow Punceture) Pemeriksaan Sumsum Tulang Belakang !!!Dokumen1 halamanBMP (Bone Marrow Punceture) Pemeriksaan Sumsum Tulang Belakang !!!dewyobyBelum ada peringkat
- Efusi PleuraDokumen4 halamanEfusi PleuraprimaBelum ada peringkat
- Electrical InjuryDokumen46 halamanElectrical Injurydwi rezki amaliaBelum ada peringkat
- Laporan Pendahuluan Intra Natal KikiDokumen18 halamanLaporan Pendahuluan Intra Natal KikiPuput Minnie LuthuBelum ada peringkat
- Penanganan Pasien Gawat DaruratDokumen3 halamanPenanganan Pasien Gawat Daruratアダム フサイニーBelum ada peringkat
- Hematemesis MelenaDokumen18 halamanHematemesis MelenaPitonoBelum ada peringkat
- LP MelenaDokumen36 halamanLP MelenaDwike febriBelum ada peringkat
- LP MelenaDokumen15 halamanLP MelenaSofia Nanda Arista AristaBelum ada peringkat
- Laporan Pendahuluan Hematemesis MelenaDokumen16 halamanLaporan Pendahuluan Hematemesis MelenaPipit KurniaBelum ada peringkat
- LP MelenaDokumen31 halamanLP Melenadeva deviBelum ada peringkat
- MelenaDokumen9 halamanMelenarahayuBelum ada peringkat
- LP Hematemesis MelenaDokumen9 halamanLP Hematemesis MelenaYulia Prita0% (1)
- Sap MerokokDokumen11 halamanSap Merokokdian_darmalini96Belum ada peringkat
- Pathway AllDokumen2 halamanPathway Alldian_darmalini96Belum ada peringkat
- Sap Kompres HangatDokumen7 halamanSap Kompres Hangatdian_darmalini96Belum ada peringkat
- Pathway Sirosis HepatisDokumen9 halamanPathway Sirosis Hepatisdian_darmalini96Belum ada peringkat
- Pathway MeningitisDokumen2 halamanPathway Meningitisdian_darmalini96Belum ada peringkat
- Rencana Asuhan Keperawatan TyphoidDokumen17 halamanRencana Asuhan Keperawatan Typhoiddian_darmalini96Belum ada peringkat
- Rencana Asuhan Keperawatan TyphoidDokumen17 halamanRencana Asuhan Keperawatan Typhoiddian_darmalini96Belum ada peringkat
- Pathway IchDokumen1 halamanPathway Ichdian_darmalini96Belum ada peringkat
- LP DHFDokumen11 halamanLP DHFdian_darmalini96Belum ada peringkat
- Pathway CHFDokumen2 halamanPathway CHFdian_darmalini9660% (5)