Referat Abses Peritonsil
Diunggah oleh
kodokelekokJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Referat Abses Peritonsil
Diunggah oleh
kodokelekokHak Cipta:
Format Tersedia
1
BAB I PENDAHULUAN
A. Landasan Teori Abses peritonsiler dapat terjadi pada umur 10-60 tahun, namun paling sering terjadi pada umur 20-40 tahun. Pada anak-anak jarang terjadi kecuali pada mereka yang menurun sistem immunnya, tapi infeksi bisa menyebabkan obstruksi jalan napas yang signifikan pada anak-anak. Infeksi ini memiliki proporsi yangsama antara laki-laki dan perempuan. Bukti menunjukkan bahwa tonsilitis kronik atau percobaan multipel penggunaan antibiotik oral untuk tonsilitis akut merupakan predisposisi pada orang untuk berkembangnya abses peritonsiler. Di Amerika insiden tersebut kadang-kadang berkisar 30 kasus per 100.000 orang per tahun, dipertimbangkan hampir 45.000 kasus setiap tahun.4 Abses peritonsiler adalah penyakit infeksi yang paling sering terjadi pada bagian kepala dan leher. Gabungan dari bakteri aerobic dan anaerobic di daerah peritonsilar. Tempat yang bisa berpotensi terjadinya abses adalah adalah didaerah pillar tonsil anteroposterior, fossa piriform inferior, dan palatum superior.3 Abses peritonsil terbentuk oleh karena penyebaran organisme bakteri penginfeksi tenggorokan kesalahsatu ruangan aereolar yang longgar disekitar faring menyebabkan pembentukan abses, dimana infeksi telah menembus kapsul tonsil tetapi tetap dalam batas otot konstriktor faring.5 B. Tujuan penulisan Untuk mengetahui lebih lanjut tentang Abses peritonsiler terutama dalam penatalaksanaannya.
BAB II TINJAUAN PUSTAKA
A. Definisi Peritonsillar abscess (PTA) merupakan kumpulan / timbunan (accumulation) nanah (pus) yang terlokalisir / terbatas (localized) pada jaringan peritonsillar yang terbentuk sebagai hasil dari suppurative tonsillitis.4
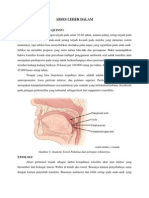
Gambar 1. Anatomi Tonsil Palatina dan jaringan sekitarnya
Gambar 2. Abses peritonsiler
B. Etiologi Abses peritonsil terjadi sebagai akibat komplikasi tonsilitis akut atau infeksi yang bersumber dari kelenjar mucus Weber di kutub atas tonsil. Biasanya kuman penyebabnya sama dengan kuman penyebab tonsilitis. Biasanya unilateral dan lebih sering pada anak-anak yang lebih tua dan dewasa muda.2 Abses peritonsiler disebabkan oleh organisme yang bersifat aerob maupunyang bersifat anaerob. Organisme aerob yang paling sering menyebabkan abses peritonsiler adalah Streptococcus pyogenes (Group A Beta-hemolitik streptoccus), Staphylococcus aureus, dan Haemophilus influenzae. Sedangkan organism anaerob yang berperan adalah dan
Fusobacterium.
Prevotella,
Porphyromonas,
Fusobacterium,
Peptostreptococcus spp. Untuk kebanyakan abses peritonsiler diduga disebabkan karena kombinasi antara organisme aerobik dan anaerobik.3 C. Patogenesis Patofisiologi PTA belum diketahui sepenuhnya. Namun, teori yang paling banyak diterima adalah kemajuan (progression) episode tonsillitis eksudatif pertama menjadi peritonsillitis dan kemudian terjadi
pembentukan abses yang sebenarnya (frank abscess formation). Daerah superior dan lateral fosa tonsilaris merupakan jaringan ikat longgar, oleh karena itu infiltrasi supurasi ke ruang potensial peritonsil tersering menempati daerah ini, sehingga tampak palatum mole membengkak. Abses peritonsil juga dapat terbentuk di bagian inferior, namun jarang. Pada stadium permulaan, (stadium infiltrat), selain pembengkakan tampak juga permukaan yang hiperemis. Bila proses
berlanjut, daerah tersebut lebih lunak dan berwarna kekuning-kuningan. Tonsil terdorong ke tengah, depan, dan bawah, uvula bengkak dan terdorong ke sisi kontra lateral. Bila proses terus berlanjut, peradangan jaringan di sekitarnya akan menyebabkan iritasi pada m.pterigoid interna, sehingga timbul trismus. Abses dapat pecah spontan, sehingga dapat terjadi aspirasi ke paru. Selain itu, PTA terbukti dapat timbul de novo
tanpa ada riwayat tonsillitis kronis atau berulang (recurrent) sebelumnya. PTA dapat juga merupakan suatu gambaran (presentation) dari infeksi virus Epstein-Barr.4 D. Gejala klinis Selain gejala dan tanda tonsilitis akut, terdapat juga odinofagia (nyeri menelan) yang hebat, biasanya pada sisi yang sama juga dan nyeri telinga (otalgia), muntah (regurgitasi), mulut berbau (foetor ex ore), banyak ludah (hipersalivasi), suara sengau (rinolalia), dan kadang-kadang sukar membuka mulut (trismus), serta pembengkakan kelenjar
submandibula dengan nyeri tekan. Bila ada nyeri di leher (neck pain) dan atau terbatasnya gerakan leher (limitation in neck mobility), maka ini dikarenakan lymphadenopathy dan peradangan otot tengkuk (cervical muscle inflammation).1 E. Diagnosis Prosedur diagnosis dengan melakukan Aspirasi jarum (needle aspiration). Tempat aspirasi dibius / dianestesi menggunakan lidocain dengan epinephrine dan jarum besar (berukuran 1618) yang biasa menempel pada syringe berukuran10cc. Aspirasi material yang bernanah (purulent) merupakan tanda khas, dan material dapat dikirim untuk dibiakkan.
Gambar 3. tonsillitis akut (sebelah kiri) dan abses peritonsil (sebelah kanan).
Gambar 4. Needle aspiration of peritonsillar abscess. Pada penderita PTA perlu dilakukan pemeriksaan7: 1.Hitung darah lengkap (complete blood count), pengukuran kadar elektrolit (electrolyte level measurement), dan kultur darah (blood cultures). 2.Tes Monospot (antibodi heterophile) perlu dilakukan pada pasien dengantonsillitis dan bilateral cervical lymphadenopathy. Jika hasilnya positif, penderita memerlukan evaluasi / penilaian hepatosplenomegali. Liver function tests perlu dilakukan pada penderita dengan hepatomegali. 3.Throat culture atau throat swab and culture: diperlukan untuk identifikasi organisme yang infeksius. Hasilnya dapat digunakan untuk pemilihan antibiotik yang tepat dan efektif, untuk mencegah timbulnya resistensi antibiotik. 4.Plain radiographs: pandangan jaringan lunak lateral (Lateral soft tissue views) dari nasopharynx dan oropharynx dapat membantu dokter dalam menyingkirkan diagnosis abses retropharyngeal. 5.Computerized tomography (CT scan): biasanya tampak kumpulan cairan hypodense di apex tonsil yang terinfeksi (the affected tonsil), dengan peripheral rim enhancement. 6.Ultrasound, contohnya: intraoral ultrasonografi.
F. Komplikasi Komplikasi yang mungkin terjadi ialah2. : 1. Abses pecah spontan, mengakibatkan perdarahan aspirasi paru, atau piema. 2. Penjalaran infeksi dan abses ke daerah parafaring, sehingga terjadi abses parafaring. Kemudian dapat terjadi penjalaran ke mediastinum
menimbulkan mediastinitis. 3. Bila terjadi penjalaran ke daerah intracranial, dapat mengakibatkan thrombus sinus kavernosus, meningitis, dan abses otak. Sejumlah komplikasi klinis lainnya dapat terjadi jika diagnosis PTA diabaikan. Beratnya komplikasi tergantung dari kecepatan progression penyakit. Untuk itulah diperlukan penanganan dan intervensi sejak dini G. Diagnosis Banding Infiltrat peritonsil, tumor, abses retrofaring, abses parafaring, aneurisma arteri karotis interna, infeksi mastoid, mononucleosis, infeksi kelenjar liur, infeksi gigi, dan adenitis tonsil.2 H. Terapi Beberapa macam terapi yang selama ini dikenal adalah : a) Pemberian antibiotika dosis tinggi dan obat simtomatik. b) Pungsi dan aspirasi disertai antibioik parenteral. b) Insisi dan mengeluarkan nanah disertai pemberian antibiotika secara parenteral atau peroral. c) Segera tonsilektomi disertai pemberian antibiotika parenteral d) Pemberian steroid Pada stadium infiltrasi, diberikan antibiotika dosis tinggi dan obat simtomatik. Juga perlu kumur-kumur dengan air hangat dan kompres dingin pada leher. Antibiotik yang diberikan ialah penisilin 600.0001.200.000 unit atau ampisilin / amoksisilin 3-4 x 250-500 mg atau sefalosporin 3-4 x 250-500 mg, metronidazol 3-4 x 250-500 mg.2
Bila telah terbentuk abses, dilakukan pungsi pada daerah abses, kemudian diinsisi untuk mengeluarkan nanah. Tempat insisi ialah di daerah yang paling menonjol dan lunak, atau pada pertengahan garis yang menghubungkan dasar uvula dengan geraham atas terakhir. Intraoral incision dan drainase dilakukan dengan mengiris mukosa overlying abses, biasanya diletakkan di lipatan supratonsillar. Drainase atau aspirate yang sukses menyebabkan perbaikan segera gejala-gejala pasien. Bila terdapat trismus, maka untuk mengatasi nyeri, diberikan analgesia lokal di ganglion sfenopalatum. Kemudian pasien dianjurkan untuk operasi tonsilektomi a chaud. Bila tonsilektomi dilakukan 3-4 hari setelah drainase abses disebut tonsilektomi atiede, dan bila tonsilektomi 4-6 minggu sesudah drainase abses disebut tonsilektomi a froid. Pada umumnya tonsilektomi dilakukan sesudah infeksi tenang, yaitu 2-3 minggu sesudah drainase abses.2 Stringer telah melakukan terapi APT secara pungsi maupun insisi; pada kedua kelompok perlakuan tersebut gejala obyektip sudah berkurang mendekati minimal pada hari ke-2, sedangkan kesembuhan total dicapai pada hari ke-10. Herson yang melakukan pungsi pada 41 penderita APT, mendapatkan hasil 90% sembuh sempurna dengan waktu ke- sembuhan rata-rata 2,6 hari. Terhadap 10% penderita yang gagal dengan terapi pungsi, terapi diganti dengan cara konvensional yaitu insisi dan pelebaran luka insisi di hari-hari berikutnya, sampai penderita dinyatakan sembuh. Pada penelitian ini dari 19 penderita APT yang menjalani terapi pungsi tidak ada satupun yang mengalami kegagalan sehingga memerlukan tindakan insisi. Tonsilektomi merupakan indikasi absolut pada orang yang menderita abses peritonsilaris berulang atau abses yang meluas pada ruang jaringan sekitarnya. Abses peritonsil mempunyai kecenderungan besar untuk kambuh. Sampai saat ini belum ada kesepakatan kapan tonsilektomi dilakukan pada abses peritonsil. Sebagian penulis menganjurkan tonsilektomi 68 minggu kemudian mengingat kemungkinan terjadi
perdarahan atau sepsis, sedangkan sebagian lagi menganjurkan segera tonsilektomi,.4
Gambar 5. Tonsilektomi Penggunaan steroids masih kontroversial. Penelitian terbaru yang dilakukan Ozbek tahun 2004 mengungkapkan bahwa penambahan dosis tunggal intravenous dexamethasone pada antibiotik parenteral telah terbukti secara signifikan mengurangi waktu opname di rumah sakit ( hours hospitalized ), nyeri tenggorokan (throat pain), demam, dan trismus dibandingkan dengan kelompok yang hanya diberi antibiotik parenteral.9 Lamkin pada penelitiannya pada 98 pasien abses peritonsiler yang menjalani rawat jalan melaporkan sukses mengobati 95,9% dan merekomendasikan pengobatan abses peritonsiler dengan pemberian steroid yang terdiri dari 3 regimen yaitu: Dexamethasone 20 mg IV dan Metilprednisolon 80-120 mg IM, Hidrasi dengan Dextrose 5% 1-2 liter, Antibiotik dengan Cefazolin 2 mg IV saat pasien datang dan Cephlexin 500 mg oral 4 kali sehari untuk 10 hari di rumah.10
I. Prognosis Abses peritonsiler hampir selalu berulang bila tidak diikuti dengan tonsilektomi., maka ditunda sampai 6 minggu berikutnya. Pada saat tersebut peradangan telah mereda, biasanya terdapat jaringan fibrosa dan granulasi pada saat operasi.
10
BAB III KESIMPULAN
1. Peritonsillar
abscess
(PTA)
merupakan
kumpulan
timbunan
(accumulation) nanah (pus) yang terlokalisir / terbatas (localized) pada jaringan peritonsillar yang terbentuk sebagai hasil dari suppurative tonsillitis. 2. Gejala klinis meliputi odinofagia (nyeri menelan) yang hebat, biasanya pada sisi yang sama juga dan nyeri telinga (otalgia), muntah (regurgitasi), mulut berbau (foetor ex ore), banyak ludah (hipersalivasi), suara sengau (rinolalia), dan kadang-kadang sukar membuka mulut (trismus), serta pembengkakan kelenjar submandibula dengan nyeri tekan.
3. Beberapa macam terapi yang selama ini dikenal adalah :
a) Pemberian antibiotika dosis tinggi dan obat simtomatik. b) Pungsi dan aspirasi disertai antibioik parenteral. c) Insisi dan mengeluarkan nanah disertai pemberian antibiotika secara parenteral atau peroral. d) Segera tonsilektomi disertai pemberian antibiotika parenteral e) Pemberian steroid.
4. Abses peritonsiler hampir selalu berulang bila tidak diikuti dengan
tonsilektomi.
11
DAFTAR PUSTAKA
1.Adams, G.L. 1997. Penyakit-Penyakit Nasofaring Dan Orofaring . Dalam:Boies, Buku Ajar Penyakit THT, hal.333. EGC, Jakarta. 2.Fachruddin, darnila. 2006. Abses Leher Dalam. Dalam: Buku Ajar Ilmu Kesehatan, Telinga-Hidung-Tenggorokan, hal. 185. Balai Penerbit FKUI,Jakarta. 3.Soepardi,E.A, Iskandar, H.N, Abses Peritonsiler, Buku Ajar Ilmu
KesehatanTelinga, Hidung dan Tenggorokan, Jakarta: FKUl, 2000; 185-89. 4. Abidin, Taufik. 2006. Abses Peritonsiler. Fakultas Kedokteran Universitas Mataram 5.Adrianto, Petrus. 1986. Penyakit Telinga, Hidung dan Tenggorokan, 296, 30809. EGC, Jakarta. 6.Bailey, Byron J, MD. Tonsillitis, Tonsillectomy, and Adenoidectomy. In : Headand Neck Surgey-Otolaryngology 2nd Edition. Lippincott_Raven
Publisher.Philadelphia. P :1224, 1233-34. 7. Soebroto, S Rukmini. 1993., Perbandingan Pungsi vs. Insisi pada Terapi Abses Peritonsil di UPF THT RSUD Dr. Soetomo 8. Galioto, Nicholas J.,2008., Peritonsillar Abscess, Broadlawns Medical Center, Des Moines, Iowa 9. Steyer, Terrence E,. 2002., Peritonsillar Abscess:Diagnosis and Treatment. University of Michigan Medical School, Ann Arbor,Michigan 10. Lamkin, Roland H., 2006., An Outpatient Medical Treatment Protocol for Peritonsiller Abscess.
Anda mungkin juga menyukai
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Abses PeritonsilDokumen8 halamanAbses PeritonsilTaufik Abidin100% (13)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Abses PeritonsilDokumen18 halamanAbses PeritonsilReni Putri UtamiBelum ada peringkat
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Abses PeritonsilDokumen7 halamanAbses PeritonsilMuhammad Aktora TariganBelum ada peringkat
- Referat Irdianty Fahira 201810330311012 Studi Kasus THT 6Dokumen8 halamanReferat Irdianty Fahira 201810330311012 Studi Kasus THT 6Irdianty FahiraBelum ada peringkat
- Referat THT Abses PeritonsilerDokumen10 halamanReferat THT Abses PeritonsilerWidyawati GlentamBelum ada peringkat
- Peritonsiler AbsesDokumen18 halamanPeritonsiler AbsesNeng Ghadist Helliana MonitaBelum ada peringkat
- Komplikasi Dari Tonsilofaringitis Kronik Antara Lain EditDokumen17 halamanKomplikasi Dari Tonsilofaringitis Kronik Antara Lain EditbochandBelum ada peringkat
- Abses Leher DalamDokumen13 halamanAbses Leher DalamRina Destiana TiaBelum ada peringkat
- Abses Atau Bisul LeherDokumen9 halamanAbses Atau Bisul LeherCindy LidiaBelum ada peringkat
- LP Abses LeherDokumen14 halamanLP Abses LeherIrwan AtoBelum ada peringkat
- PeritonsilDokumen12 halamanPeritonsilArwan Adi PutraBelum ada peringkat
- Askep THTDokumen14 halamanAskep THTSyamsu RizaliBelum ada peringkat
- Abses PeritonsilDokumen10 halamanAbses PeritonsilMuhammad Nur Syaiful MohidinBelum ada peringkat
- Abses PeritonsilDokumen18 halamanAbses PeritonsilDita NurulBelum ada peringkat
- Tugas PBL Blok 23Dokumen4 halamanTugas PBL Blok 23richard 102017193Belum ada peringkat
- AbsesDokumen17 halamanAbsesAulia NurrahmahBelum ada peringkat
- Tutorial Klinik THT Abses PeritonsilarDokumen9 halamanTutorial Klinik THT Abses PeritonsilarSwastika Sekar AstriBelum ada peringkat
- Referat - Abses PeritonsillarDokumen28 halamanReferat - Abses PeritonsillarriwisabaraBelum ada peringkat
- Referat Abses PeritonsilDokumen14 halamanReferat Abses Peritonsildylan djBelum ada peringkat
- Tinjauan Pustaka Abses PeritonsilDokumen7 halamanTinjauan Pustaka Abses PeritonsilLulu CarolBelum ada peringkat
- Abses PeritonsilDokumen7 halamanAbses PeritonsilArung WidyaswaraBelum ada peringkat
- Abcess Peritonsilar Dan RetrofaringDokumen27 halamanAbcess Peritonsilar Dan RetrofaringDon AkmalBelum ada peringkat
- Abses Leher DalamDokumen12 halamanAbses Leher Dalambenben86Belum ada peringkat
- Fix Fadil Abses PeritonsilerDokumen24 halamanFix Fadil Abses PeritonsilerTiara Intan RahmawatiBelum ada peringkat
- Abses Peritonsilar by DR - BasoDokumen21 halamanAbses Peritonsilar by DR - BasoMaudyanaBelum ada peringkat
- Abses - PeritonsilarPPT Ajeng RenyDokumen21 halamanAbses - PeritonsilarPPT Ajeng RenyAjeng RenyBelum ada peringkat
- Resus PT FixDokumen14 halamanResus PT FixnechachichaBelum ada peringkat
- Peritonsilar AbsesDokumen13 halamanPeritonsilar AbsesMufidahBelum ada peringkat
- THT Paper (Penanganan Abses Peritonsil Quincy)Dokumen12 halamanTHT Paper (Penanganan Abses Peritonsil Quincy)Primas Shahibba RidhwanaBelum ada peringkat
- LP Dan Askep Klien Dengan Abses LeherDokumen10 halamanLP Dan Askep Klien Dengan Abses LeherDessi Eni PutriBelum ada peringkat
- Abses PeritonsilDokumen17 halamanAbses PeritonsilErnyNitaBelum ada peringkat
- Insisi Abses PeritonsilDokumen29 halamanInsisi Abses PeritonsilAnonymous 4j7k1q9HBelum ada peringkat
- REFERAT - Reni Aprilia Wardatul Jannah - 201610330311147 - Kasus THT - 2Dokumen9 halamanREFERAT - Reni Aprilia Wardatul Jannah - 201610330311147 - Kasus THT - 2reni awBelum ada peringkat
- Lapsus Abses PeritonsilDokumen11 halamanLapsus Abses PeritonsilfhmanshoriBelum ada peringkat
- LP TonsilitisDokumen19 halamanLP TonsilitisMamangBelum ada peringkat
- Askep TonsilektomiDokumen10 halamanAskep TonsilektomiEsSy Putri FaThBelum ada peringkat
- Tonsilitis AkutDokumen17 halamanTonsilitis AkutSabrina NusawakanBelum ada peringkat
- CRS Tonsilitis KronisDokumen22 halamanCRS Tonsilitis KronisArfi FachrulBelum ada peringkat
- Pemeriksaan Penunjang Dan Tatalaksana Abses PeritonsilDokumen3 halamanPemeriksaan Penunjang Dan Tatalaksana Abses PeritonsilYeni AngelaBelum ada peringkat
- Diagnosis Dan Penatalaksanaan Abses PeritonsilDokumen9 halamanDiagnosis Dan Penatalaksanaan Abses Peritonsiltrias adamBelum ada peringkat
- Referat Abses Leher Dalam THTDokumen26 halamanReferat Abses Leher Dalam THTclaudiaBelum ada peringkat
- LP - Askep Anak Ranti TonsilitisDokumen37 halamanLP - Askep Anak Ranti TonsilitisImamatul IbarohBelum ada peringkat
- 107742Dokumen12 halaman107742Brigita KabrahanubunBelum ada peringkat
- Referat Abses PeritonsilitisDokumen13 halamanReferat Abses PeritonsilitisRyu KangBelum ada peringkat
- Css - Peritonsilar Abses SantiDokumen13 halamanCss - Peritonsilar Abses SantiWilutami Rahardiyaning TyasBelum ada peringkat
- Abses Leher Dalam FinalDokumen61 halamanAbses Leher Dalam FinalMayestika SesariniBelum ada peringkat
- Referat Abses Leher Dalam - Sy - Muhammad LukmanDokumen14 halamanReferat Abses Leher Dalam - Sy - Muhammad LukmanLukman SyarifBelum ada peringkat
- Case Abses PeritonsilDokumen31 halamanCase Abses PeritonsilnurulmaulidyahidayatBelum ada peringkat
- Journal Reading - Diagnosis, Tata Laksana Dan Komplikasi Abses PeritonsilDokumen6 halamanJournal Reading - Diagnosis, Tata Laksana Dan Komplikasi Abses PeritonsilAnonymous 9IINnmRAkqBelum ada peringkat
- LP TonsilitisDokumen17 halamanLP Tonsilitisni kadek sri rahayuBelum ada peringkat