Pemeriksaan Mata
Diunggah oleh
faradila0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
70 tayangan15 halamanPemeriksaan mata meliputi penilaian segmen anterior dan posterior mata serta tes fungsi otot ekstraokuler dan lapang pandang. Pemeriksaan dilakukan dengan berbagai alat seperti senter, oftalmoskop, dan dilengkapi dengan tes fungsi seperti Hirchberg, gerak mata, dan konvergensi. Hasil pemeriksaan digunakan untuk mendeteksi kelainan.
Deskripsi Asli:
Judul Asli
PF MATA
Hak Cipta
© © All Rights Reserved
Format Tersedia
PPTX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniPemeriksaan mata meliputi penilaian segmen anterior dan posterior mata serta tes fungsi otot ekstraokuler dan lapang pandang. Pemeriksaan dilakukan dengan berbagai alat seperti senter, oftalmoskop, dan dilengkapi dengan tes fungsi seperti Hirchberg, gerak mata, dan konvergensi. Hasil pemeriksaan digunakan untuk mendeteksi kelainan.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
70 tayangan15 halamanPemeriksaan Mata
Diunggah oleh
faradilaPemeriksaan mata meliputi penilaian segmen anterior dan posterior mata serta tes fungsi otot ekstraokuler dan lapang pandang. Pemeriksaan dilakukan dengan berbagai alat seperti senter, oftalmoskop, dan dilengkapi dengan tes fungsi seperti Hirchberg, gerak mata, dan konvergensi. Hasil pemeriksaan digunakan untuk mendeteksi kelainan.
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 15
Pemeriksaan Otot Ekstra Okuler
• Alat yang digunakan
- Senter
- Jari telunjuk / Pulpen / Pensil
• Cara Pemeriksaan Hirchberg Test
- Penderita duduk, memandang obyek yang letaknya jauh ( ± 6 m).
- Nyalakan senter dari jarak 60 cm, tepat di depan glabela penderita.
- Perhatikan refleks sinar tersebut pada kornea, bila simetris berarti
pasangan bola mata dalam orbita sejajar (tampak pantulan sinar di
tengah pupil,sedikit ke medial
Pemeriksaan Otot Ekstra Okuler
• Cara Pemeriksaan Gerak Bola Mata
- penderita diminta mengikuti gerakan ujung jari
pemeriksa, pensil /ballpen yang digerakkan dari central
ke perifer ke 6 arah kardinal tanpa menggerakkan kepala
(melirik saja).
- Diperhatikan gerakan kedua mata, keduanya bebas ke
segala arah ataukah ada yang tertinggal.
Pemeriksaan Otot Ekstra Okuler
• Cara Pemeriksaan tes konvergensi
- ujung jari/ senter/ ballpen/ pensil dari jarak ± 45 cm di depan pangkal hidung didekatkan ke
arah pangkal hidung hingga jarak 5 cm sampai 8 cm, untuk menilai kekuatan konvergensi.
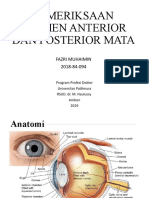
Pemeriksaan Segmen Anterior
• Alat yang digunakan Pemeriksaan segmen anterior pada mata
Senter terdiri:
Magnifying Loupe – Palpebra
Lensa spheris positif – Konjungtiva : (palpebra dan bulbi),
Kapas steril Sklera
Air dan sabun untuk cuci tangan – Kornea
– Bilik mata depan
• Jarak antara pemeriksa dengan pasien – Iris
sekitar 20-50 cm, dan lebih dekat jika – Pupil
menggunakan lup. – Lensa .
• Pemeriksaan dilakukan pada mata kanan
dan mata kiri.
KORNEA
• Perhatikan kornea (menggunakan lampu senter dari arah 45 0 temporal kornea supaya tidak
silau, sesekali boleh bergerak ke nasal) : amati kejernihan, bentuknya, ukurannya,
kecembungannya, permukaan licin/ kasar, adanya pembuluh darah, pterygium, dan lain- lain.
• Perhatikan reflek kornea yaitu reflek cahaya pada permukaan kornea yang berbentuk bintik
cahaya.
1). Cerah/mengkilat:
- Kornea jernih
- Jaringan parut (putih)
2). Suram: erosi kornea, radang kornea atau edema kornea atau edema kornea.
• Periksa pula sensibilitas kornea menggunakan kapas bersih yang dipilin, dengan cara kapas
disentuhkan dari arah temporal ke sentral kornea. Tes sensibilitas kornea penting untuk
melihat lesi saraf ke V. Normalnya ada refleks berkedip / refleks kornea
CAMERA OCULI ANTERIOR
• Periksa kedalaman bilik mata depan dengan sinar yang diarahkan dari
temporal limbus. Tentukan dalam dan kejernihannya
• Arahkan senter pada mata dari arah samping atau depan untuk mengevaluasi
kedalaman bilik mata dan kelainan seperti hifema/koagulum/hipopion.
• Untuk mengevaluasi kedalaman dengan menggunakan cahaya senter dengan
posisi sejajar dengan iris dari arah samping ke arah nasal. Perhatikan baik-baik
sisi nasal dari iris, jika 2/3 atau lebih dari iris tertutup bayangan, berarti bilik
mata depan termasuk dangkal atau sudut sempit.
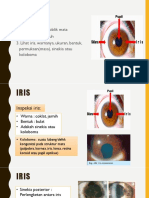
IRIS
• Evaluasi warna, bentuk, adanya perlekatan
atau tidak, adanya massa, atrofi, dan lainnya.
• Iris yang baik memiliki cekungan-cekungan
radier (kripti).
Gambaran iris atrofi
PUPIL
• Periksa reflex pupil terhadap cahaya langsung (direct), cahaya tidak
langsung (indirect).
• Perhatikan pula bentuk kedua pupil, diameter pupil, isokor/anisokor.
• Pupil yang tidak bulat/tidak teratur dapat akibat perlengketan iris dengan
lensa/kornea (sinekkia).
LENSA
• Periksa lensa, sebaiknya pupil dilebarkan (kalau tidak ada kontra indikasi). Sinar dari
arah 300-450 temporal kornea.
• Lensa, evaluasi dimulai dengan melihat apakah ada kekeruhan pada lensa. Derajat
kekeruhan pun bisa dilihat dengan menyinari lensa dari samping. Apabila pada lensa
terlihat bayangan iris (Iris Shadow), berarti kekeruhan lensa pada tahap imatur.
Apabila sudah matur, maka iris shadow akan menghilang. Pada pasien- pasien yang
telah menjalani penggantian lensa, maka lensa buatan akan terlihat mengkilat.
Pemeriksaan Segmen Posterior
• Alat yang digunakan
Oftalmoskop direk.
Midriacyl drops kerja cepat
!! Perhatian !!
Sebaiknya sebelum melebarkan pupil, diukur
tekanan bola mata terlebih dahulu. Apabila
tekanan bola mata pasien tinggi (>20), maka
penggunaan obat pelebar pupil tidak
disarankan.
Pemeriksaan Segmen Posterior
• Dapat dilakukan pemeriksaan dengan pupil dilebarkan kecuali bila:
• Dideteksi adanya bilik mata yang dangkal.
Dengan tanda pupil yang sedang diobservasi setelah trauma kepala
• Implan fiksasi di iris.
• Pasien pulang mengendarai mobil sendiri, karena akan memberikan
perasaan silau akibat midriasis.
• Pasien menderita glaukoma sudut sempit, yang sangat berbahaya
karena dapat memberikan serangan glaucoma.
Pemeriksaan Segmen Posterior
Cara Pemeriksaan
• Penderita duduk.
• Mata penderita ditetesi midriatikum, kemudian ditunggu ± 20 menit.
• Bila yang diperiksa mata kanan, oftalmoskop dipegang dengan tangan kanan,
gunakan mata yang kanan juga, jari telunjuk berada pada panel pengatur ukuran
lensa dan sebaliknya.
• Pandangan penderita diminta memfiksasi suatu titik jauh tak terhingga atau ± 6m.
• Peganglah oftalmoskop dengan cara menggenggam bagian pegangannya,
sedangkan jari telunjuk berada pada panel pengatur ukuran lensa, siap untuk
menyesuaikan ukuran lensa sehingga dapat diperoleh bayangan yang paling tajam.
Pemeriksaan Segmen Posterior
• Perlahan-lahan mendekat ke arah pasien dengan derajat 15 derajat ke arah
temporal dari garis penglihatan pasien. Usahakan untuk tetap melihat
pupil. Putar roda fokus ke arah negatif menyesuaikan dengan keadaan
refraksi pasien dan pemeriksa untuk mendapatkan fokus pada retina.
• Saat Pembuluh darah retina sudah terlihat, ikuti sampai pembuluh darah
terlihat melebar ke arah diskus optik, yang letaknya ke arah nasal dari
tengah retina.
• Nilai. Dapat dilihat keadaan normal dan patologik pada fundus
mata.Refleks fundus yang normal berwarna orange kemerahan tanpa ada
bayangan atau apapun yang menghalangi di depannya.
Pemeriksaan Segmen Posterior
• Pada keadaan normal
1. Diskus optik berbentuk bulat sedikit oval
dengan warna pink karena adanya kapiler yang
sangat kecil.
2. Cup disc ratio normal berkisar antara 0,3 – 0,4
3. Pembuluh darah retina bercabang ke 4 kuadran
4. Perbandingan vena : arteri adalah 3 :2 tidak
saling bersilangan.
5. Refleks fundus berwarna orange kemerahan
6. Refleks makula terletak di temporal diskus
optikus
Tes Lapang Pandang
• Pemeriksaan Konfrontasi
Merupakan uji pemeriksaan lapang pandang yang paling sederhana
karena tidak memerlukan alat tambahan. Lapang pandang pasien
dibandingkan dengan lapang pandang pemeriksa. Pasien diinstruksikan
untuk melihat gerak dan jumlah tangan pemeriksa di arah:
Lateral : 900
Caudal: 700
Cranial: 550
Medial: 600
Anda mungkin juga menyukai
- Pemeriksaan MataDokumen10 halamanPemeriksaan MataKororoBelum ada peringkat
- PEMERIKSAAN MATA DENGAN INSPEKSI DAN PALPASIDokumen20 halamanPEMERIKSAAN MATA DENGAN INSPEKSI DAN PALPASIanindya nandiniBelum ada peringkat
- Pemeriksaan Mata DasarDokumen12 halamanPemeriksaan Mata DasarTommy Sutantyo LieBelum ada peringkat
- Pemeriksaan Bola MataDokumen9 halamanPemeriksaan Bola MataJosephHalimBelum ada peringkat
- Tugas Pemeriksaan Mata - Kelompok 11BDokumen49 halamanTugas Pemeriksaan Mata - Kelompok 11BIlham PratamaBelum ada peringkat
- Penilaian Penglihatan Visus Bayi Dan Anakpptx PDF FreeDokumen20 halamanPenilaian Penglihatan Visus Bayi Dan Anakpptx PDF FreeAsti Ainun MahfiraBelum ada peringkat
- Pemeriksaan Segmen AnteriorDokumen26 halamanPemeriksaan Segmen AnteriorAliyah rezky FahiraBelum ada peringkat
- Anamnesa Gangguan Sistem Penglihatan Kelompok 6-1Dokumen17 halamanAnamnesa Gangguan Sistem Penglihatan Kelompok 6-1Angelina AliviaBelum ada peringkat
- PEMERIKSAAN MATADokumen16 halamanPEMERIKSAAN MATAdidong0% (1)
- Pemeriksaan Segmen Anterior Mata Dengan Loupe dan SenterDokumen26 halamanPemeriksaan Segmen Anterior Mata Dengan Loupe dan SenterAliyah rezky FahiraBelum ada peringkat
- PEMERIKSAAN MATA KOMPREHENSIFDokumen3 halamanPEMERIKSAAN MATA KOMPREHENSIFaby mayuBelum ada peringkat
- Pemeriksaan Segmen Anterior Mata Dengan Loupe Dan SenterDokumen26 halamanPemeriksaan Segmen Anterior Mata Dengan Loupe Dan SenterHadjar Mingfan FlamerBelum ada peringkat
- Pemeriksaan Segmen Anterior Dan Posterior Mata EditDokumen16 halamanPemeriksaan Segmen Anterior Dan Posterior Mata EditFAZRI MOBelum ada peringkat
- LP Pemfis Sistem PenglihatanDokumen3 halamanLP Pemfis Sistem PenglihatanIndah RamadhaniBelum ada peringkat
- PEMERIKSAAN MATADokumen17 halamanPEMERIKSAAN MATAIkhsan AdityaBelum ada peringkat
- Pemeriksaan Segmen Mata AnteriorDokumen12 halamanPemeriksaan Segmen Mata AnterioryusufBelum ada peringkat
- Pemeriksaan Fisik MataDokumen9 halamanPemeriksaan Fisik MataK-gant ParasitBelum ada peringkat
- Pemeriksaan Mata BaruDokumen46 halamanPemeriksaan Mata BarujibrilBelum ada peringkat
- Pemeriksaan Mata by Alfian Yudwi LaksonoDokumen19 halamanPemeriksaan Mata by Alfian Yudwi LaksonoAlfian LaksonoBelum ada peringkat
- AnamDokumen7 halamanAnamKilluaZoldyckBelum ada peringkat
- Pemeriksaan Mata DepanDokumen26 halamanPemeriksaan Mata Depanraisha triasariBelum ada peringkat
- Pemeriksaan PF MataDokumen48 halamanPemeriksaan PF Matayouffa hanna elt misykah100% (1)
- Skillslab MataDokumen15 halamanSkillslab MatahadiBelum ada peringkat
- 12208-Pemeriksaan Segmen Anterior Mata Dengan Loupe Dan SenterDokumen26 halaman12208-Pemeriksaan Segmen Anterior Mata Dengan Loupe Dan SenteramoreBelum ada peringkat
- Skill Lab 2017Dokumen69 halamanSkill Lab 2017tarantulasmansaBelum ada peringkat
- PF Mata Iris Pupil Lensa Badan KacaDokumen16 halamanPF Mata Iris Pupil Lensa Badan KacanikenBelum ada peringkat
- PMX Fisik MataDokumen31 halamanPMX Fisik MatasherenridcaBelum ada peringkat
- Dafa Azmi Syauqi Shihab - 201810330311054 - Kelompok 4 - Pemeriksaan MataDokumen13 halamanDafa Azmi Syauqi Shihab - 201810330311054 - Kelompok 4 - Pemeriksaan MataDafa Azmi Syauqi ShihabBelum ada peringkat
- Pemeriksaan Mata Secara MenyeluruhDokumen24 halamanPemeriksaan Mata Secara Menyeluruhjajang permana subhanBelum ada peringkat
- Rangkuman Osce Blok 17 AqiellaDokumen11 halamanRangkuman Osce Blok 17 AqiellaMuhammad FitraBelum ada peringkat
- Pemeriksaan Segmen Anterior Mata Menggunakan Slit LampDokumen40 halamanPemeriksaan Segmen Anterior Mata Menggunakan Slit LampRahmat Sayyid ZharfanBelum ada peringkat
- Pemeriksaan MataDokumen66 halamanPemeriksaan MataFluffyBelum ada peringkat
- EYE_EXAMDokumen17 halamanEYE_EXAMBps bidan esumBelum ada peringkat
- DT Pemeriksaan Fisik Mata, Agil WahyuDokumen73 halamanDT Pemeriksaan Fisik Mata, Agil WahyuagilwahyuBelum ada peringkat
- OTOT EKSTRA OKULERDokumen9 halamanOTOT EKSTRA OKULERwafiq nurhalizaBelum ada peringkat
- Modul CSL MataDokumen19 halamanModul CSL MataKurrotun Ayni BBelum ada peringkat
- Slide Pemeriksaan MataDokumen23 halamanSlide Pemeriksaan MataWindianaBelum ada peringkat
- Pemeriksaan NervusDokumen51 halamanPemeriksaan NervusTikaLagutBelum ada peringkat
- Pemeriksaan Fisik MataDokumen34 halamanPemeriksaan Fisik MataarthoclaseBelum ada peringkat
- Pemeriksaan Mata DasarDokumen37 halamanPemeriksaan Mata DasarJennifer FaustinBelum ada peringkat
- Pemeriksaan Mata KomprehensifDokumen7 halamanPemeriksaan Mata KomprehensifSalma Ardhya MaharaniBelum ada peringkat
- Pemeriksaan Fisik Mata FIXDokumen60 halamanPemeriksaan Fisik Mata FIXtantiBelum ada peringkat
- Pemeriksaan Status OftalmologiDokumen47 halamanPemeriksaan Status Oftalmologiclestine hayleyBelum ada peringkat
- PEMERIKSAAN MATADokumen13 halamanPEMERIKSAAN MATARatih AyuBelum ada peringkat
- Pemeriksaan Mata IIDokumen2 halamanPemeriksaan Mata IIAriefAanBelum ada peringkat
- Pemeriksaan MataDokumen29 halamanPemeriksaan MataJel JelitaaaBelum ada peringkat
- Pemeriksaan MataDokumen33 halamanPemeriksaan MataAndrew SoerijadiBelum ada peringkat
- Computer Vision SyndromeDokumen16 halamanComputer Vision SyndromeAdvent Manek100% (1)
- Pengkajian Klien Gangguan Sistem PenglihatanDokumen50 halamanPengkajian Klien Gangguan Sistem Penglihatanbiharsini_a2keperawatanuinBelum ada peringkat
- PEMERIKSAAN SEGMEN ANTERIORDokumen5 halamanPEMERIKSAAN SEGMEN ANTERIORrahmatBelum ada peringkat
- Pemeriksaan Fisik Mata PDFDokumen39 halamanPemeriksaan Fisik Mata PDFtanahbasahBelum ada peringkat
- PEMERIKSAAN VISUSDokumen23 halamanPEMERIKSAAN VISUSINTAN ANFERTABelum ada peringkat
- Pemfis MataDokumen16 halamanPemfis MataParamitha Ayu TriaviniBelum ada peringkat
- Pemeriksaan Fisik Pada Mata Pbl3Dokumen9 halamanPemeriksaan Fisik Pada Mata Pbl3Anggi Samudera RezkiBelum ada peringkat
- Pengilaian Penglihatan Bayi dan AnakDokumen20 halamanPengilaian Penglihatan Bayi dan AnakMila 'mila' MissyBelum ada peringkat
- Kuliah KKD 5.2 Mata 1Dokumen40 halamanKuliah KKD 5.2 Mata 1Budi HaryadiBelum ada peringkat
- Pemeriksaan Segmen Anterior MataDokumen13 halamanPemeriksaan Segmen Anterior Matanyayu balkisBelum ada peringkat
- Direk & IndirekDokumen19 halamanDirek & IndirekFadila100% (1)
- BUKTI SUPERVISI STAF KLINIS Juni 2022 (Dr. Faradila N)Dokumen3 halamanBUKTI SUPERVISI STAF KLINIS Juni 2022 (Dr. Faradila N)faradilaBelum ada peringkat
- BUKTI SUPERVISI STAF KLINIS Agustus 2022 (Dr. Faradila N)Dokumen3 halamanBUKTI SUPERVISI STAF KLINIS Agustus 2022 (Dr. Faradila N)faradilaBelum ada peringkat
- Bab 3 Cara PemeriksaanDokumen53 halamanBab 3 Cara PemeriksaanCeriaindriasariBelum ada peringkat
- BUKTI SUPERVISI STAF KLINIS Juli 2022 (Dr. Faradila N)Dokumen3 halamanBUKTI SUPERVISI STAF KLINIS Juli 2022 (Dr. Faradila N)faradilaBelum ada peringkat
- Tatalaksana Katarak DGN DRDokumen8 halamanTatalaksana Katarak DGN DRfaradilaBelum ada peringkat
- EPISTEMOLOGIDokumen34 halamanEPISTEMOLOGIMuhammad Arief RachmanBelum ada peringkat
- AsDokumen53 halamanAsfaradilaBelum ada peringkat
- 65 59 PBDokumen13 halaman65 59 PBJody Fajar HibatullahBelum ada peringkat
- PpokDokumen32 halamanPpokOm ZainulBelum ada peringkat