Kardiologi Anak 2nd Edit 2011
Diunggah oleh
Raja Friska YulandaDeskripsi Asli:
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Kardiologi Anak 2nd Edit 2011
Diunggah oleh
Raja Friska YulandaHak Cipta:
Format Tersedia
KARDIOLOGI ANAK
BAG. 2
S Hanum P
Sri Hastuti Andayani
PENYAKIT JANTUNG BAWAAN
(PJB)
PJB NON-SIANOTIK
VSD
ASD
PDA
STENOSIS AORTA
STENOSIS PULMONAL
INSUFFISIENSI MITRAL
INSUFFISENSI AORTA
KOARTASIO AORTA
PJB SIANOTIK
TETRALOGI OF FALLOT
ATRESIA PULMONAL
ATRESIA TRICUSPID
ANOMALI EBSTEIN
TRUNKUS ARTERIOSUS
TRANSPOSISI ARTERI
BESAR
LESI DENGAN PIRAU KIRI KE KANAN
(penyakit jantung bawaan non sianotik)
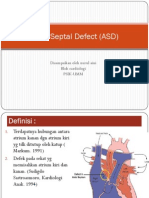
DEFEK SEPTUM ATRIUM/ASD
Insidensi: 5-10% dari PJB (penyakit jantung bawaan) (ASD murni)
perempuan : laki-laki = 1,5-2 : 1
30-40% PJB disertai ASD
Anatomi:
Defek pada foraman ovale (tempat ostium sekundum): defek
septum atrium sekundum (plg banyak)
Defek sinus venosus
Defek septum atrium primum (sering disertai kelainan pada
daun mitral)
Manifestasi Klinis
Sebagian besar asimtomatik
Ukuran tubuh lebih kurus dari sebayanya
Kadang penonjolan dada kiri krn pembesaran VKa
S1 kadang mengeras
S2 split konstan
Bising ejeksi sistolik pada SIC II linea sternalis sinistra
Bising mid-diastolik SIC IV linea sternalis sinistra
Defek sekundum dapat menutup spontan pada 40% pende-
rita (14%-55%) sampai usia 4 tahun.
ASD dengan diameter >8mm jarang menutup spontan.
Tidak diperlukan terapi profilaksis SBE (subakut bakterial
endokarditis)
Diagnosis dan Diagnosis Banding
Sangat jarang ditemukan gagal jantung pada ASD.
Diagnosis sering ditegakkan pada anak kurus, manifestasi
klinis spt disebut seblmnya,
Foto dada tampak atrium kanan membesar, segmen pulmonal
menonjol, vaskularisasi paru bertambah
EKG: IRBBB (incomplete right bundle branch block)
hipertrofi ventrikel kanan
Echo: defek pada septum atrium, pirau kiri ke kanan
DD: defek septum atrium primum, stenosis pulmonal ringan
sampai sedang, anomali parsial drainase vena pulmonalis,
bising inosen
Tata Laksana
Observasi
Operasi jantung terbuka pada usia prasekolah
Defek Septum Atrium Primum
Sering menyertai Trisomi 21 (sindroma Down)
Bila disertai dg insufisiensi mitral terdengar bising pansistolik
di apeks, hipertrofi ventrikel kiri
Pada EKG didapatkan deviasi sumbu QRS ke kiri
DEFEK SEPTUM VENTRIKEL (VSD)
Insidensi
PJB yang paling sering ditemukan (20% dari seluruh PJB)
Tidak ada perbedaan insidensi berdasar jenis kelamin
Dapat merupakan bagian dari PJB yg lbh kompleks (TOF,
TGA dll)
Anatomi
Defek subarterial (di bawah katup pulmonal dan katup aorta)
Defek perimembran (pada pars membranasea septum):
defek outlet dan defek inlet
Defek muskular
Outlet defect
Papillary muscle
Marginal muscular
defects
Central muscular
defects
Apical muscular defects
Inlet defect
Perimembranous
defect
Gambaran Klinis
Bising pansistolik di SIC III linea sternalis sinistra
Defek besar: bising mid diastolik di apeks (stenosis mitral relatif)
Gagal jantung pada usia 8-12 minggu pd saat resistensi vaskular
paru paling rendah pada VSD besar
Defek kecil bisa asimtomatik
Sind Eisenmenger: mula2 pasien tampak membaik kemudian
menjadi sianotik dan toleransi latihan menurun
kembali
Penutupan spontan dapat terjadi pada 30-40% penderita VSD
perimembran dan muskular pada 6 bulan pertama.
PVOD terjadi pada usia 6-12 bulan pada penderita VSD besar,
tetapi pembalikan pirau baru terjadi setelah usia belasan tahun.
Diagnosis dan Diagnosis Banding
Bayi pada saat lahir tidak terdengar bising kmd terdengar bising.
Anak bisa normal sampai dengan failure to thrive
Manifestasi klinis VSD ditambah:
foto dada: pembesaran atrium dan ventrikel kiri, corakan paru ber-
tambah
EKG: hipertrofi ventrikel kiri
Ekokardiografi: tempat, besar dan jumlah defek
Bedakan dengan:
PDA saat resistensi vaskular paru masih tinggi
TOF asianotik
bising inosen
Tata Laksana
Definitif: penutupan defek
Defek perimembran/muskular kecil dpt menutup spontan
antara usia 6 bln s/d 2 tahun
Defek kecil yg tdk menutup setelah usia 2 thn tidak dilaku-
kan operasi (kecuali defek subarterial) karena hanya ada
risiko endokarditis dan risiko operasi lebih besar
Tidak diperlukan pembatasan aktivitas fisik kecuali ada
hipertensi pulmonal
Perbaikan higiene gigi dan mulut dan terapi profilaksis SBE
DUKTUS ARTERIOSUS PERSISTEN (PDA)
Insidensi:
Kurang lebih 10% dari PJB.
Rasio perempuan : laki-laki = 1,2-1,5 : 1
Anatomi
Duktus arteriosus (Botalli) menghubungkan a pulmonalis dg aorta
pada masa janin.
Setelah lahir PO2 meningkat dan arteriola paru dilatasi menyebab-
kan duktus menutup kmd menjadi fibrotik.
Seperti pada VSD pada awal kehidupan tidak terdengar bising.
Bising terdengar pada usia 2-6 minggu, mula-mula bising sis-
tolik kmd menjadi bising kontinyu
BB normal sampai failure to thrive tgt besarnya defek
Asimtomatik s/d gagal jantung kongestif
Iktus kordis bergeser ke kiri (pembesaran ventrikel kiri)
Nadi keras (bounding) dengan tekanan nadi lebar.
Bising kontinu grade 1-4/6 pada SIC II linea sternalis sinistra
menjalar sepanjang garis sternal, infraklavikula, punggung
atau pada daerah infraklavikula dekstra
S2 keras dg split sempit pada hipertensi pulmonal
Bila terjadi sind Eisenmenger sianosis tampak pada tubuh
bagian bawah
Manifestasi Klinis
Diagnosis dan Diagnosis Banding
Dipikirkan pada bayi dengan nadi teraba kuat dan terdengar
bising kontinu
DD PJB non sianotik lain dg tanda yang sama (AP-window,
fistula arteriovenosa)
Ekokardiografi: diagnosis pasti
Tata Laksana
Penutupan duktus dengan cara operasi atau kateterisasi
intervensi
Penutupan PDA secara spontan tidak terjadi pada bayi
cukup bulan. PDA pada bayi cukup bulan terjadi karena
kelainan struktural otot polos duktus, bukan karena
tidak responsif terhadap oksigen
Tidak perlu pembatasan aktivitas fisik kecuali ada hiper-
tensi pulmonal
Diberikan profilaksis SBE sesuai indikasi
PDA pada bayi prematur
Bayi prematur (kurang dari 37 minggu) cenderung menderita PDA
Semakin muda usia kehamilan semakin besar kecenderungan tsb
PDA pada bayi prematur dapat ditutup dengan obat antiprostaglan-
din (mis: indometasin), paling bermanfaat diberikan pada usia
kurang dari 1 minggu
80% duktus menutup setelah 3 x pemberian indometasin dengan
selang waktu 12 jam. Untuk mencegah terbukanya kembali indo-
metasin diberikan sampai selama 5 hari
LESI OBSTRUKTIF
STENOSIS PULMONAL
Cukup sering ditemukan, 8-10% dari PJB
Anatomi:
stenosis pulmonal valvular (katup pulmonal bikuspid)
stenosis pulmonal infundibular (hipertrofi infundibular)
perbedaan antara keduanya: pada stenosis infundibular
tidak didapatkan dilatasi post stenosis
Manifestasi Klinis
Umumnya asimtomatik pada stenosis ringan. Pada stenosis se-
dang s/d berat terdapat dispneu pada aktivitas fisik berat dan
lekas lelah
Stenosis valvular ringan:
S2 split lebar, bervariasi dg pernapasan (lbh lebar pada
inspirasi)
klik ejeksi (pembukaan katup yg kaku)
bising ejeksi pendek (derajat 3/6) di SIC II linea sternalis sinis-
tra yg menjalar ke leher
Stenosis valvular sedang:
klik lebih dini, bising lebih panjang dan kuat
Stenosis valvular berat:
klik tdk terdengar krn katup sangat kaku, bising sistolikpanjang
dan keras
Stenosis infundibular
tidak terdengar klik ejeksi karena katup normal. Derajat
bising tergantung berat ringannya stenosis
Diagnosis dan Diagnosis Banding
Anak asimtomatik dg klik sistolik (pada tipe valvular) yg
diikuti dengan bising sistolik dan split S2 yang lebar
dan bervariasi dg pernapasan.
Foto dada: pembesaran ventrikel kanan dg konus pulmonal
menonjol (pada tipe valvular)
EKG: dominasi kanan
Diagnosis pasti: ekokardiografi
Tata Laksana
Stenosis ringan: observasi
Stenosis sedang: observasi
Stenosis berat: terapi bedah utk pelebaran obstruksi atau
valvuloplasti
Tidak diperlukan pembatasan aktivitas fisik kecuali pada
stenosis berat
Berikan profilaksis SBE bila ada indikasi
STENOSIS AORTA
Insidensi:
Merupakan3-5% dari seluruh PJB
Laki-laki:perempuan = 4:1
Anatomi:
Katup bikuspid (stenosis ringan atau sedang)
Katup unikuspid/non kuspid (stenosis berat)
10% disertai insufisiensi aorta
Manifestasi Klinis
Stenosis ringan sampai sedang sering tanpa gejala, kadang
didapatkan intoleransi terhadap olahraga
Stenosis berat: gagal jantung pada neonatus
anak lbh besar: nyeri dada pada saat olahraga, sinkop,
sesak napas stl aktivitas fisik
Tidak sianotik, nadi teraba normal (kecuali pada stenosis
berat, nadi teraba kecil)
Hiperaktivitas ventrikel kiri, iktus kordis lebar dan kuat
Klik ejeksi di apeks pd ekspirasi,
Bising ejeksi sistolik di tepi kanan sternum atau di apeks
S2 normal, pd stenosis berat S2 tunggal atau terjadi
paradoxical splitting atau reversed splitting
Diagnosis dan Diagnosis Banding
Gejala klinis ditambah dengan
foto dada: hipertrofi ventrikel kiri dg corakan paru normal
dan knob aorta menonjol
EKG: hipertrofi ventrikel kiri
Ekokardiografi: diagnosis pasti dan menentukan derajat stenosis
Bedakan dengan stenosis pulmonal
Tata laksana
Stenosis ringan (perbedaan tek antara ventrikel kiri dan aorta
<20 mmHg) hanya dipantau apakah terjadi perbeeratan stenosis
Stenosis sedang: pasien asimtomatik dg bising der 4/6 atau lebih
dan perbedaan tek 20-50 mmHg. Tidak boleh melakukan olahraga
yang bersifat kompetitif. Risiko kematian mendadak.
Stenosis berat: gagal jantung saat neonatus atau pd anak dpt
asimtomatik dg nadi kecil dan bising keras. Terapi bedah
sgt diperlukan
Jaga higiene gigi dan mulut
Berikan profilaksis terhadap SBE tanpa memandang
berat-ringannya AS
Tidak diperbolehkan melakukan aktivitas fisik berat
KOARKTASIO AORTA (COA)
Insidensi:
5% dari peny jantung bawaan
Anatomi:
Sebagian besar terletak di seberang insersi duktus arteriosus
Dapat berdiri sendiri atau disertai kelainan lainnya seperti PDA,
VSD atau stenosis aorta
pada COA berat biasanya terdapat hipoplasia isthmus
Manifestasi Klinis
Koarktasio berat dapat menyebabkan gagal jantung pada
minggu kedua pasca lahir terutama terdapat kelainan pe-
nyerta terutama VSD
Pada anak bermanifestasi sbg hipertensi arterial, sebag besar
tanpa gejala klinis
Nadi di lengan teraba keras, pada tungkai teraba lemah
Tekanan darah sistolik di lengan lebih tinggi daripada tungkai
Pada COA yang terdapat proksimal dari PDA nadi femoralis
dapat teraba normal
Peningkatan aktivitas ventrikel kiri, thrill sistolik teraba pada
lekuk suprasternal. S1 dan S2 normal
Diagnosis dan Diagnosis Banding
Ditemukan gejala klinis dengan
foto dada kardiomegali ringan, knob aorta prominen,
corakan paru normal
EKG dpt menunjukkan hipertrofi ventrikel kiri sesuai
derajat obstruksi
Ekokardiografi sulit untuk mendiagnosis COA
Diagnosis dengan angiografi dan kateterisasi jantung
Tata Laksana
Pada neonatus merupakan keadaan gawat darurat
Berikan segera prostaglandin (PGE1) agar duktus arteri-
osus tetap terbuka
Terapi bedah (flap subclavia atau anastomosis end to end)
PENYAKIT JANTUNG BAWAAN SIANOTIK
TETRALOGY OF FALLOT
Terdiri atas 4 kelainan:
1. VSD
2. Stenosis pulmonal
3. Hipertofi ventrikel kanan
4. Overriding aorta
Hipertrofi ventrikel kanan terjadi karena stenosis
pulmonal dan overriding aorta tidak selalu ditemukan.
Arah dan besar pirau ditentukan oleh berat ringannya
obstruksi aliran keluar dari ventrikel kanan.
Stenosis pulmonal ringan: shunt kiri ke kanan, dan
gambaran klinis mirip VSD murni. Disebut TOF asia-
notik atau pink TOF.
Stenosis pulmonal berat: shunt kanan ke kiri, klinis
tampak sianotik.
Pada TOF, tanpa memandang arah pirau, tekanan pada
ventrikel kiri=ventrikel kanan=aorta.
VSD harus sebesar annulus aorta untuk menyamakan
tekanan ventrikel kiri dan kanan.
TOF ASIANOTIK TOF SIANOTIK
TOF asianotik
Adanya stenosis pulmonal meminimalisir pirau kiri
ke kanan. Ukuran jantung dan vaskularitas paru
meningkat ringan sampai sedang, mirip dg pada
VSD kecil sampai sedang.
EKG menunjukkan hipertrofi VKa dan kadang hiper-
trofi VKi.
Bising terdengar dari VSD dan PS, bising sistolik tipe
ejeksi dari PS dan bisingsistolik regurgitan dari VSD.
Terdengar sepanjang linea sternalis kiri tengah dan
bawah, kadang meluas ke atas.
Anak dengan temuan klinis dan radiologis mirip VSD
tetapi EKG menunjukkan hipertrofi VKa harus dipikir-
kan adanya TOF asianotik.
Penderita TOF asianotik akan menjadi sianotik,
umumnya pada usia 1-2 tahun, dan kemudian memiliki
gejala khas TOF seperti dyspnea pada aktivitas fisik
berat dan berjongkok.
TOF sianotik
Adanya stenosis pulmonal berat menghasilkan pirau
kanan ke kiri dan berkurangnya aliran darah paru.
AP kecil, AKi dan VKi lebih kecil dari normal karena
volume darah yang kembali ke jantung kiri kecil.
Foto ro dada menunjukkan ukuran jantung yang kecil
dan corakan vaskular paru yang menurun.
EKG menunukkan hipertrofi VKa karena beban tekanan
berlebih. Pirau kanan ke kiri tidak menyebabkan bising.
Bising berasal dari stenosis pulmonal berupa bising
sistolik tipe ejeksi yang terdengar pada linea sternalis
sinistra bag tengah dan kadang di bag atas.
Intensitas dan durasi bising tergantung jumlah darah
yang melalui katup yang stenosis. Bila stenosis ringan,
darah yang melalui lebih banyak sehingga pirau dari
kanan ke kiri berkurang dan bising menjadi keras dan
panjang. Pada stenosis yang berat darah yang melalui
katup stenotik sedikit sehingga pirau kanan ke kiri
menjadi lebih besar dan bising hilang.
Derajat pirau kanan ke kiri atau aliran darah ke paru dipengaruhi
oleh aliran balik darah sistemik ke jantung.
Penurunan aliran balik sistemik meningkatkan pirau kanan ke
kiri dan menurunkan aliran darah ke paru sehingga sianosis
bertambah.
Peningkatan aliran balik sistemik menurunkan pirau kanan ke
kiri dan meningkatkan aliran darah ke paru sehingga sianosis
berkurang.
Takikardia atau hipovolemia meningkatkan pirau kanan ke kiri
yang menurunkan saturasi oksigen darah sistemik. Hipoksia
yang terjadi memicu terjadinya hypoxic spell/tet spell.
Aliran balik
sistemik
Pirau kiri ke kanan
pO2
pCO2
pH
hiperpnea
Spasme
jalur keluar
dari Vka?
Aliran balik sistemik
menangis
Penurunan PO2 arteri menstimulir
pusat respirasi menyebabkan hiperventilasi.
Hiperpnea meningkatkan aliran balik sistemik
yg dlm keadaan spasme jalur keluar dari
Vka meningkatkan pirau kanan ke kiri dan
memperburuk sianosis
Hypoxic spell/cyanotic spell/tet spell terjadi pada bayi dg TOF.
Terdiri atas hiperpnea (napas cepat dan dalam), perburukan
sianosis dan hilangnya bising jantung.
Dipicu oleh menangis, defekasi atau kenaikan aktivitas fisik yang
menurunkan aliran balik vena secara mendadak atau meningkat-
kan pirau kanan ke kiri. Dapat pula dipicu oleh takikardia atau
hipovolemia.
Dapat menyebabkan komplikasi SSP sampai kematian.
Terapi:
memperlambat denyut jantung, melebarkan jalur keluar VKa,
meningkatkan volume darah, meningkatkan aliran balik sistemik.
Knee chest position
Morfin sulfat: menekan pusat respirasi
Bikarbonat Natrikus: menghilangkan stimulasi pusat respirasi
oleh asidosis
Oksigen
Vasokonstriktor (mis: fenilefrin): meningkatkan aliran balik
sistemik
Ketamin: meningkatkan aliran balik sistemik dan menenangkan
Propranolol:
keadaan akut: mengurangi spasme jalur keluar VKa, menurun-
kan frekuensi denyut jantung
pencegahan: stabilisasi reaksi arteria sistemik shg mencegah
penurunan aliran balik sistemik yang mendadak
ATRESIA TRICUSPID
Tidak ada katup tricuspid dan sebagian dari ventrikel kanan.
Temuan fisik tidak khas. Bayi menderita sianosis dengan
dari ringan sampai berat, dengan bising VSD.
Mungkin terdapat hepatomegali karena bendungan di AKa
akibat hubungan interatrial tidak adekuat atau karena gagal
jantung.
TETRALOGI FALLOT (TOF)
Insidensi:
Merupakan PJB sianotik paling sering ditemukan pada anak
5-8% dari seluruh PJB
Anatomi
Berat ringannya TOF tergantung pada berat ringannya
stenosis pulmonal
Manifestasi Klinis
Karena stenosis semakin lama semakin berat maka sianosis
umumnya tampak setelah bayi berusia beberapa minggu.
Serangan sianotik (cyanotic spell) terjadi pada usai 2-6 bulan
dan dapat menyebabkan iskemia serebral
Squatting
pada bayi dan anak kecil dada tampak normal.
Pada anak besar terdapat hipertrofi ventrikel kanan shg dada
kiri tampak membonjol.
S1 normal atau mengeras karena katup aorta dekat ke dinding
depan dada.
S2 split melebar tetapi sesuai pernapasan semakin berat ste-
nosis semakin lemah suara komponen pulmonal
Pada stenosis berat S2 tunggal.
Bising ejeksi sistolik karena turbulensi pada katup pulmonal.
Makin berat stenosis pirau kanan ke kiri makin besar sehingga
bunyi bising makin lemah (berbeda dengan stenosis pulmo-
nal tanpa VSD).
Meningkatkan risiko terjadinya trombosis otak atau abses otak
TOF asianotik gejalanya mirip VSD kecil
Diagnosis dan Diagnosis Banding
Bayi sianotik tidak pada hari-hari pertama setelah lahir
dengan gejala klinis seperti disebutkan sebelumnya.
Foto dada: jantung sepatu, konus pulmonalis cekung,
vaskularisasi paru menurun
EKG: dominasi kanan
Ekokardiografi: diagnostik
TOF asianotik dibedakan dengan VSD dengan adanya hipertrofi
ventrikel kanan pada EKG
TOF harus dibedakan dengan PJB sianotik lainnya yang
memberikan gejala vaskularisasi paru berkurang dan domi-
nasi ventrikel kanan (biasanya dengan ekokardiografi)
Tata laksana
Operasi koreksi dengan memperlebar stenosis dan menutup
VSD.
Bila ukuran a pulmonal kecil dilakukan pintasan Blalock-
Taussig (anastomosis a subclavia dg a pulmonalis) atau
modifikasinya
Mencegah serangan sianotik dengan mempertahankan
kadar Hb 16-19 g/dL
Bayi yg pernah mendapat serangan sianotik diberikan
propranolol 1-2 mg/kg/hari.
Serangan sianotik berulang menunjukkan perlu dilakukan
tindakan bedah baik paliatif atau kuratif
Kenali dan tangani segera serangan hipoksia
Edukasi orangtua untuk mengenali serangan hipoksia
Pelihara higiene gigi dan mulut
Terapi profilaksis SBE sesuai indikasi
ATRESIA PULMONAL
Insidensi:
merupakan 1-3% dari seluruh peny jantung bawaan.
Anatomi:
Dapat disertai atau tidak disertai VSD
Mutlak diperlukan duktus arteriosus untuk memasok darah
dari aorta. Bila duktus menutup pasien akan meninggal
Bila ada VSD ventrikel kanan akan besar. Bila tidak ada VSD
ventrikel kanan kecil.
Makin besar ventrikel kanan makin baik prognosisnya.
Manifestasi Klinis
Sianotik sejak lahir
Tidak terdengar bising
Kadang terdengar bising sistolik regurgitas trikuspid
Kadang terdengar bising PDA
Pasien memburuk bila duktus arteriosus menutup
Diagnosis dan Diagnosis Banding
Neonatus menjadi sianotik beberapa jam setelah lahir,
suara jantung tunggal, tidak ada bising jantung
Foto dada: pembesaran atrium kanan, segmen pulmonal
cekung, vaskularisasi paru menurun
EKG: deviasi sumbu QRS ke kanan, hipertrofi ventrikel
kanan, pembesaran atrium kanan
pada hari-hari pertama pasca lahir sulit dibedakan dengan
PJB sianotik lainnya kecuali dengan ekokardiografi
Tata Laksana
PGE1 segera stl lahir untuk mempertahankan duktus tetap
terbuka
evaluasi apakah perlu dilakukan pintasan Blalock-Taussig
atau lainnya
bila aliran darah paru dapat diperbaiki dilakukan valvulotomi
TRANSPOSISI ARTERI BESAR (TGA)
Merupakan kejadian PJB tersering pada anak stl TOF
5% dari seluruh PJB
lebih sering pada anak lelaki (3:1)
Anatomi:
Pasien dapat bertahan hidup bila ada ASD/VSD/PDA.
Paling baik adalah percampuran pada atrium melalui ASD atau
foramen ovale
Manifestasi Klinis
Bayi dengan berat lahir normal atau lebih besar dari normal,
tampak sianosis sejak lahir,
tingkat sianosis tergantung tingkat percampuran darah.
Tidak ada bising/bising pansistolik/bising kontinu.
Gejala gagal jantung sudah tampak sejak masa neonatus
Diagnosis dan Diagnosis Banding
Tanda klinis ditambah dengan:
Foto dada: egg on side appearance, vaskularisasi paru me-
ningkat kecuali ada stenosis pulmonal
EKG: deviasi sumbu QRS ke kanan, hipertrofi ventrikel kanan,
pembesaran atrium kanan
Ekokardiografi: diagnosis definitif
Dibedakan dengan PJB sianotik lain (trunkus arteriosus, atresia
trikuspid, atresia pulmonal): gambaran jantung pada foto dada.
Egg on side atau egg on a string appearance
Tata Laksana
Berikan PGE1 segera
Setelah diagnosis pasti dilakukan BAS (balloon atrial
septostomy): atrium kanan mendapat darah dari atrium kiri,
dari atrium kanan ke ventrikel kanan dan ke seluruh tubuh
Setelah stabil dapat dilakukan operasi pertukaran arteri bila
diameter a pulmonalis dan aorta seimbang, defek lain juga
dikoreksi.
TRUNKUS ARTERIOSUS PERSISTEN
Insidensi:
Jarang ditemukan, sekitar 1% dari seluruh PJB
Anatomi:
Tipe I: a pulmonalis berasal dari sisi posterior kiri trunkus,
kemudian bercabang mjd a pulmonalis kiri dan kanan
(80%)
Tipe II: kedua a pulmonalis sejak awal terpisah, keluar dari
sisi dorsal trunkus
Tipe III: kedua a pulmonalis sejak awal terpisah, keluar dari
kedua sisi lateral trunkus
Manifestasi Klinis
Bayi sianotik yang tampak sejak lahir
Gejala gagal jantung baru tampak stl usia bbrp hari/minggu
Bila aliran darah paru sgt banyak bisa tjd kongesti paru dan
terdengar bising mid diastolik di apeks karena stenosis re-
latif pada katup mitral
S2 tunggal
Terdengar klik ejeksi diikuti bising ejeksi sistolik der 2-4/6
paling keras pada SIC IV lin sternalis sinistra
Kadang terdengar bising kontinu di kedua sisi dada
Sebagian bayi meninggal pada usia 6 bulan s/d 1 tahun, survival
lebih baik pada tipe dengan aliran darah paru yang normal
Diagnosis dan Diagnosis Banding
Gejala klinis ditambah dengan:
Foto dada kardiomegali dengan corakan vaskular paru me-
ningkat
EKG: hipertrofi biventrikular
Ekokardiografi: diagnosis definitif
Dibedakan dengan PJB sianotik lainnya terutama TGA dan
TAPVR. Dibedakan dengan TGA berdasarkan tidak adanya
bising jantung padaTGA, dan dengan TAPVR dari jantung
yang kecil pada TAPVR.
Tata Laksana
Terapi segera bila terjadi gagal jantung kongestif.
Bila pengobatan berhasil dpt dilakukan operasi Rastelli
(tutup VSD dan memotong a pulmonalis dan menyambung-
kannya ke ventrikel kanan) yg dpt ditunda sampai 3-4 bulan.
Berikan profilaksis SBE bila ada indikasi
ANOMALI TOTAL DRAINASE VENA PULMONALIS
(TAPVR)
Insidensi:
Jarang ditemukan, kira-kira 1% dari semua PJB
Anatomi
Terdapat empat jenis:
Tipe suprakardiak, kardiak (keduanya supradiafragmatik),
infrakardiak (infradiafragmatik) dan campuran.
Sistim vena pulmonalis dapat mengalami obstruksi atau tidak.
Obstruksi terjadi oleh penekanan struktur sekitarnya atau pe-
nyempitan pada vena pulmonalis.
supracardiac
Manifestasi Klinis
Tanpa obstruksi vena pulmonalis:
Gejala muncul setelah usia bbrp minggu/bulan, kadang bbrp thn
Gejala biasanya berupa gagal jantung.
S1 normal, S2 split lebar tidak bervariasi dengan pernapasan.
Bising ejeksi sistolik der 2-3/6, mirip bising pada ASD.
Dengan obstruksi vena pulmonalis:
Tampak sianotik sejak lahir dan akan jatuh dalam keadaan gagal
jantung.
S1 normal, S2 split, tidak terdengar bising.
Diagnosis dan Diagnosis Banding
Jenis tanpa obstruksi harus dibedakan dengan ASD.
Foto dada pada TAPVR tanpa obstruksi menunjukkan kardio-
megali dg pembesaran atrium dan ventrikel kanan, pembe-
saran konus pulmonalis dan bertambahnya vaskularisasi
paru. Pada TAPVR dg obstruksi ukuran jantung normal.
EKG pada TAPVR tanpa obstruksi menunjukkan deviasi QRS
ke kanan dg pembesaran atrium dan ventrikel kanan. Pada
TAPVR dg obstruksi menunjukkan hipertrofi ventrikel kanan
Ekokardiografi: diagnosis pasti
Tata Laksana
Pembedahan dg memotong v pulmonalis komunis dan mem-
buat anastomosis dg atrium kiri.
ATRESIA TRIKUSPID
Insidensi:
Merupakan 1% dari semua penyakit jantung bawaan
Anatomi
Daun-daun katup trikuspid daling melekat sehingga tidak dapat
membuka. Disertai ASD dan VSD untuk memungkinkan darah
memasuki ventrikel kanan. Dibagi menjadi 2 golongan besar
yaitu atresia trikuspid dg posisi arteri besar yg normal dan
atresia trikuspid dg TGA.
Manifestasi Klinis
Tampak sianotik sejak dini.
S1 tunggal, S2 tunggal.
Tidak terdengar bising jantung. Bila ada dapat berupa bising
diastolik akibat stenosis mitral relatif, atau bising pansisto-
lik dari VSD.
Diagnosis dan Diagnosis Banding
Gejala klinis dengan:
Foto dada: pembesaran jantung dengan corakan vaskular
paru berkurang
EKG: deviasi sumbu QRS ke kiri dengan hipertrofi ventrikel
kiri, dengan/tanpa pembesaran atrium kiri.
Ekokardiografi: diagnosis definitif
Dibedakan dengan PJB sianotik lainnya dari EKG yang
menunjukkan deviasi QRS ke kiri dan corakan paru yang
berkurang
Tata Laksana
Terapi bedah (operasi Fontan) untuk mengalirkan darah dari
atrium kanan langsung ke a pulmonalis.
PENYAKIT JANTUNG BAWAAN LAINNYA
SINDROMA RUBELLA
Disebabkan infeksi virus rubella intrauterin pada trimester
pertama kehamilan.
Triad sindroma rubella:
1. Tuli
2. Katarak
3. Kelainan jantung
Kelainan jantung yg paling sering: PDA dan stenosis a pulmo-
nalis. Kelainan jantung lain yang bisa terjadi: TOF, VSD, ASD
dan TGA
PENYAKIT JANTUNG DIDAPAT
DEMAM REMATIK AKUT
Penyakit vaskular kolagen multisistem yang terjadi setelah
infeksi streptokokus grup A pada individu yang mempunyai
faktor predisposisi.
Merupakan penyebab penyakit jantung didapat yang paling
banyak didapatkan pd negara-negara sedang berkembang.
Merupakan inflamasi endokardium dan miokardium melalui
proses autoimmune yang menyebabkan kerusakan jaringan.
Valvulitis merupakan tanda utama rematik karditis yang paling
banyak mengenai katup mitral (76%), katup aorta (13%) dan
katup mitral+katup aorta (97%)
Insidensi paling tinggi pada anak usia 5-15 tahun.
Manifestasi Klinis
Faringitis akut sekitar 20 hari sebelumnya
Kriteria Jones (revisi 1992):
Kriteria mayor:
-Karditis
-Poliartritis
-Korea
-Eritema marginatum
-Nodul subkutaneus
Kriteria minor:
-Artralgia
-Demam
-Peningkatan reaktan fase akut
LED> CRP(+)
-EKG: interval PR memanjang
2 kriteria mayor , atau
1 kriteria mayor + 2 kriteria minor
Dikatakan demam rematik akut bila ditemukan:
Ditambah dengan bukti infeksi streptokokus grup A
berupa kultur apusan tenggorokan (+), atau
rapid streptococcal antigen test (+), atau
titer antibodi thd streptococcus tinggi (mis ASTO)
Perkecualian terhadap kriteria Jones:
a. Korea dapat menjadi manifestasi tunggal dari demam
rematik
b. Karditis indolendapat merupakan manifestasi satu-
satunya pada pasien yg datang ke dokter berbulan-bulan
setelah onset demam rematik
c. Kadang2 pasien dengan rekurensi demam rematik tidak
memenuhi kriteria Jones
KRITERIA MAYOR
Poliartritis
Ditemukan pada 70% kasus
Mengenai sendi besar: lutut, mata kaki, siku, pergelangan tangan
Sering melibatkan >1 sendi, bersamaan atau bergantian atau ber
pindah-pindah (poliartritis migrans)
Terdapat tanda radang pada sendi yang terkena
Sangat responsif terhadap salisilat
Karditis
Ditemukan pada 50% kasus
Ditandai dengan takikardia dan bising akibat valvulitis
Miokarditis berat dapat menyebabkan kardiomegali dan gangguan
kontraktilitas miokard pada EKG
Perikarditis (friction rub, efusi perikardium, nyeri dada)
Eritema Marginatum
Ditemukan pada kurang dari 10% kasus
Bercak kemerahan berbatas tegas, tidak gatal, tidak pernah
di wajah. Lesi menghilang bila terkena dingin dan muncul kem-
bali bila terpapar dengan panas, misalnya mandi air hangat.
Jarang tampak bila diperiksa pada ruangan yang ber AC
Terutama pada tubuh dan anggota gerak proksimal bagian
dalam
Nodul subkutan
Ditemukan pada 2-10% kasus, terutama pada kekambuhan
Keras, tidak nyeri, tidak gatal, diameter 0,2-2 cm
Dapat simetris, berkelompok atau lesi tunggal pada daerah
ekstensor sendi, sepanjang tulang belakang, berlangsung
beberapa minggu
Eritema marginatum
Nodul subkutan
Korea Sydenham
Ditemukan pada 15% kasus, terutama pada anak perempuan
sebelum puber
Dimulai dg emosi labil dan perubahan kepribadian
Gerakan spontan tidak terkontrol, kelemahan otot, bicara
cadel
Disfungsi ganglia basalis dan komponen neuron korteks
KRITERIA MINOR
Artralgia: nyeri sendi tanpa tanda radang
Demam: umumnya lebih dari 39
0
C
Reaktan fase akut yg meningkat menunjukkan adanya
proses inflamasi
Interval PR yang memanjang tidak spesifik untuk demam
rematik akut dan juga bukan merupakan indikasi adanya
karditis aktif
Tanda klinis lainnya:
Sering ditemukan tapi tidak spesifik:
Nyeri perut, denyut nadi cepat pada saat tidur, takikardia yg
tidak proporsional dg demamnya, maleise, anemia, epis-
taksis, nyeri prekordial.
Riwayat demam rematik yang positif pada keluarga meningkat-
kan kecurigaan terhadap demam rematik tetapi tidak dapat
digunakan untuk menegakkan diagnosis
BUKTI INFEKSI STREPTOKOKUS YG MENDAHULUI
Riwayat faringitis tanpa data lab tidak merupakan bukti
Kultur hapusan tenggorok positif atau rapid ag test (+) tanpa uji
antibodi tidak dapat membedakan antara infeksi dengan karier
Pemeriksaan kadar antibodi:
ASTO: paling umum digunakan. Meningkat pada 80% penderita
faringitis streptokokus dan 20% orang normal. Pemeriksaan
ASTO tunggal dengan titer rendah tidak menyingkirkan ke-
mungkinan infeksi. Lakukan pemeriksaan antibodi lainnya.
Uji antideoksiribonuklease B
Uji Streptozyme
Diagnosis Banding:
a. Juvenile rheumatoid arthritis. Pada JRA: mengenai
sendi-sendi kecil, mengenai sendi besar secara simetris
dan tidak berpindah-pindah, sendi yg terkena berwarna
pucat, perjalanan penyakit lebih ringan, tidak didahului
infeksi streptococcus, tanpa respons cepat terhadap
pemberian salisilat dalam 24-48 jam
b. Penyakit vaskular kolagen lainnya (SLE), artritis reaktif
(termasuk artritis pasca infeksi streptococcus), serum
sickness, artritis infeksiosa (mis: artritis gonococcus)
c. Artritis viral (rubella, parvovirus, herpesvitus,
enterovirus, virus hepatitis B)
d. Gangguan hematologis: leukemia, sickle cell disease
Tata Laksana
1. Obati manifestasi akut, cegah kekambuhan (rekurensi), cegah
endokarditis pada kasus dengan kelainan katup
2. Bila anamnesis dan pemeriksan fisik mengarah kepada
demam rematik akut maka segera periksa ASTO, CRP,
LED,kultur apusan tenggorok, pemeriksaan lengkap darah
tepi, foto dada dan EKG
3. Berikan antibiotika untuk eradikasi streptokokus (Benzathin
penisilin G 600.000 1.200.000 unit i.m. atau eritromisin 40
mg/kgBB/hari selama 10 hari untuk anak yang alergi penisilin)
4. Tirah baring (bed rest). Anak boleh beraktivitas setelah LED
kembali normal
5. Terapi antiinflamasi setelah diagnosis ditegakkan (lihat tabel)
Rekomendasi obat antiinflamasi:
Prednison
Aspirin
Artritis tanpa
karditis
0
1-2 minggu
Karditis
ringan
0
2-4 minggu^
Karditis
berat
2-6 minggu*
2-4 bulan
Karditis
sedang
2-4 minggu*
6-8 minggu
Catatan:
*Dosis prednison: 2 mg/kgBB/hari bagi 4 dosis
pd minggu terakhir prednison tapering off dan aspirin
mulai diberikan
^Dosis aspirin: 100 mg/kgBB/hari dalam 4-6 dosis
setelah 2 minggu terpi kurangi dosis aspirin sebanyak 60
mg/kgBB/hari
Rekomendasi obat antiinflamasi:
Prednison
Aspirin
Artritis tanpa
karditis
0
1-2 minggu
Karditis
ringan
0
2-4 minggu^
Karditis
berat
2-6 minggu*
2-4 bulan
Karditis
sedang
2-4 minggu*
6-8 minggu
Catatan:
*Dosis prednison: 2 mg/kgBB/hari bagi 4 dosis
pd minggu terakhir prednison tapering off dan aspirin
mulai diberikan
^Dosis aspirin: 100 mg/kgBB/hari dalam 4-6 dosis
setelah 2 minggu terpi kurangi dosis aspirin sebanyak 60
mg/kgBB/hari
Karditis berat
2-4 bulan
2-3 bulan
2-3 bulan
bervariasi
Tatalaksana tirah baring dan ambulasi
Arthritis tanpa karditis
Tirah baring
1-2 minggu
Aktivitas dalam ruangan
1-2 minggu
Aktivitas luar ruangan
(sekolah)
2 minggu
Aktivitas penuh
Setelah 4-6 minggu
Karditis minimal
2-3 minggu
2-3 minggu
2-4 minggu
Setelah 6-10 minggu
Karditis sedang
4-6 minggu
4-6 minggu
1-3 bulan
Setelah 3-6 bulan
Karditis minimal: tanpa kardiomegali; sedang: dg kardiomegali;
berat: dg kardiomegali dan gagal jantung kongestif
Berikan terapi bila ada gagal jantung
Terapi korea Sydenham:
lakukan terapi demam rematik akut spt seharusnya
bila korea berat dapat diberikan salah satunya:
fenobarbital 15-30 mg setiap 6-8 jam
haloperidol mulai 0,5 mg naikkan s/d 2 mg tiap 8 jam
asam valproat, klorpromazin, diazepam
Bila gejala yang ada hanya korea tidak perlu diberikan
obat anti inflamasi
Terapi Profilaksis
Setiap pasien dengan demam rematik termasuk yang manifestasi
nya hanya korea dan yang tanpa gejala dan tanda peny jantung
rematik harus mendapat terapi profilaksis
Kemungkinan rekurensi paling tinggi dalam 5 tahun pertama
Profilaksis direkomendasikan sampai usia 21-25 tahun.
Bila penderita tsb mempunyai kelainan katup rematik profilaksis
dilanjutkan sampai seumurhidup
Obat yang diberikan:
Benzatin Penisilin G 600.000 unit (BB<27 kg) atau 1.200.000 unit
(BB>27 kg)
Diberikan tiap 28 hari
Bila alergi penisilin: sulfadiazine oral atau eritromisin 2x125-250 mg
Prognosis
Terjadinya penyakit jantung residual ditentukan oleh:
1. Keadaan jantung pada saat terapi dimulai
2. Rekurensi demam rematik
3. Regresi kelainan jantung: tanda kelainan jantung
menghilang pada 10-25% penderita 10 tahun sejak serangan
pertama. Penyakit katup lebih sering membaik bila patuh
melaksanakan profilaksis
PENYAKIT KATUP JANTUNG
(didapat)
Penyakit pada katup jantung dapat merupakan kelainan
kongenital atau didapat. Patofisiologi dan gejala klinis
sama pada kedua kelainan.
Hampir semua penyakit katup yang didapat disebabkan
oleh penyakit jantung rematik. Paling sering ditemukan
adalah yang mengenai katup mitral (75%), katup aorta
(25%), jarang mengenai katup trikuspid dan tidak pernah
mengenai katup pulmonal
Major events triggering rheumatic heart disease lesions. (a) Infection
of the throat with Streptococcus pyogenes results in presentation of
streptococcal antigens by antigen-presenting cells such as
macrophages, and priming of B cells and CD4+ T cells to produce a
humoral and cell-mediated response against streptoccal antigens. (b)
Some antibodies are capable of cross-recognition of heart proteins,
facilitating cellular infiltration of CD4+ T cells recognising heart-tissue
proteins by molecular mimicry, triggering heart lesions . (c) In the
valvular tissue, the deposition of crossreactive antibodies increases
the expression of VCAM-1, which interacts with VLA-4 expressed on
the surface of T cells and facilitates cellular infiltration. Inflammatory
cytokines such as TNF-a and IFN-g mediate the development of the
lesions, and the low numbers of IL-4-producing cells contribute to the
progression and maintenance of valvular lesions.
Abbreviations: IFN-g, interferon g; IL-4, interleukin 4; MHC, major
histocompatibility complex; TCR, T-cell receptor; TNF-a, tumour
necrosis factor a; VCAM-1, vascular cell adhesion molecule 1; VLA-4,
very late antigen 4.
STENOSIS MITRAL
Lebih sering ditemukan pada orang dewasa karena diperlukan
5-10 tahun sejak serangan demam rematik akut untuk
terjadinya stenosis mitral.
Merupakan penyakit katup yang paling sering ditemukan pada
orang dewasa.
Manifestasi Klinis
Stenosis ringan tidak disertai gejala klinis
Stenosis berat menyebabkan dispnea dengan/tanpa aktivitas
ortopnea dan palpitasi
Pemeriksaan fisik:
Peningkatan impuls sepanjang linea parasternalis
sinistra
Denyut nadi perifer melemah, tekanan nadi menyempit
Bila ada hipertensi pulmonal: S1 mengeras, P2
mengeras,
S2 split sempit
Opening snap diikuti bising diastolik frekuensi rendah
pada apeks
Diagnosis
Gejala klinis dengan:
Foto dada: pembesaran atrium kiri dan ventrikel kanan
segmen pulmonal menonjol, kongesti pembuluh
darah paru
EKG: deviasi aksis ke kanan, pembesaran atrium kiri,
hipertrofi ventrikel kanan
Ekokardiografi:
Katup mitral menebal, gerakan terbatas, kalsifikasi, perlekatan
katup dengan korda
Dilatasi atrium kiri, atrium kanan, ventrikel kanan, a pulmonalis
Tata Laksana
Antibiotika profilaksis sesuai dengan demam rematik akut
Pembatasan aktivitas tergantung derajat penyakit
Jaga higiene gigi dan mulut, profilaksis terhadap endokar-
ditis infektif
Penderita dg gejala klinis dapat dilakukan balloon valvulo-
plasty atau operasi
INSUFISIENSI MITRAL
Merupakan penyakit katup yang paling sering ditemukan
akibat demam rematik akut pada anak-anak
Manifestasi Klinis
Tidak disertai gejala klinis pada masa anak-anak
Kadang terasa kelelahan (karena kurangnya curah jantung)
atau palpitasi (karena atrial flutter)
Pemeriksaan fisik:
Peningkatan impuls didaerah apeks pada insufisiensi berat
S1 normal atau melemah, sering dijumpai S3,S2 split lebar
Bising pansistolik pada apeks menjalar ke arah aksilla kiri
(paling jelas pada posisi decubitus kiri)
Diagnosis
Gejala klinis dengan:
Foto dada: pembesaran atrium kiri dan ventrikel kiri, kongesti
pembuluh darah paru
EKG: kasus ringan tak ada kelainan, kasus berat didapat
hipertrofi ventrikel kiri dengan/tanpa dilatasi atrium kiri
Ekokardiografi: dilatasi atrium dan ventrikel kiri sesuai derajat
insufisiensi
Tata Laksana
Antibiotika profilaksis sesuai dengan demam rematik akut
Pemberian ACE inhibitor (mis: kaptopril) dapat dipertimbangkan
untuk menurunkan afterload dan mempertahankan volume
sekuncup jantung
Pembatasan aktivitas tergantung derajat penyakit
Jaga higiene gigi dan mulut, profilaksis terhadap endokar-
ditis infektif
Penderita dg gejala klinis dapat dilakukan repair atau replacement
INSUFISIENSI AORTA
Lebih jarang ditemukan daripada kelainan katup mitral.
Biasanya disertai kelainan katup mitral
Manifestasi Klinis
Insufisiensi ringan tidak disertai gejala klinis
Insufisiensi berat menyebabkan toleransi latihan menurun
Pemeriksaan fisik:
Peningkatan impuls prekordium
Dapat dijumpai thrill pada SIC III linea sternalis sinistra
S1 lemah, S2 normal atau tunggal
Bising diastolik dekresendo nada tinggi pada SIC III-IV
linea sternalis sinistra
Bising sistolik pada SIC II linea sternalis dekstra
karena stenosis aorta relatif
Pada insufisiensi aorta berat terdengar bising
middiastolik di apeks (bising Austin Flint)
Diagnosis
Gejala klinis dengan:
Foto dada: kardiomegali dg dilatasi aorta asenden
EKG: insufisiensi ringan: normal
insufisiensi berat: hipertroi ventrikel kiri, dilatasi atrium kiri
Ekokardiografi:
Pembesaran ventrikel kiri. Dapat menilai regurgitasi.
Tata Laksana
Antibiotika profilaksis sesuai dengan demam rematik akut
Pembatasan aktivitas tergantung derajat penyakit
Jaga higiene gigi dan mulut, profilaksis terhadap endokar-
ditis infektif
Penderita dg gejala klinis nyeri angina atau sesak napas dapat
dilakukan operasi
GAGAL JANTUNG KONGESTIF
Suatu keadaan patologis dimana jantung tidak
mampu lagi memompa darah yang cukup untuk
memenuhi kebutuhan metabolisme tubuh,
atau tidak mampu untuk menangani aliran balik vena dg
adekuat, atau gabungan keduanya
Sebab-sebab gagal jantung:
Dapat disebabkan oleh penyakit jantung kongenital atau didapat,
karena adanya Pressure overload, Volume overload atau
Kelainan otot jantung
Contoh diagnosis:
Pasien A (3 bulan):
Diagnosis fungsional: gagal jantung kongestif
Diagnosis anatomis: VSD besar
Diagnosis etiologis: PJB asianotik
Pasien B (16 tahun):
Diagnosis fungsional: gagal jantung kiri
Diagnosis anatomis: stenosis mitral
Diagnosis etiologis: penyakit jantung rematik
ETIOLOGI
Penyebab tersering: penyakit jantung bawaan
usia pada saat onset gagal jantung dapat memperkira-
kan penyebabnya
Penyakit jantung didapat yang paling sering menyebabkan
gagal jantung: insufisiensi mitral dan insufisiensi aorta.
Lainnya: miokarditis viral, disfungsi miokard pada DRA, doxo-
rubicin, dll.
Lain-lain: takikardia ekstrim (mis: SVT, blok jantung komplit,
anemia berat, hipertensi akut, displasia bronkopul-
monar, dll
MANIFESTASI KLINIS
Tidak ada pemeriksaan khusus untuk mendiagnosis gagal jan-
tung. Diagnosis gagal jantung tergantung pada gejala klinis
(Ax, Px dan foto dada). Kardiomegali hampir selalu didapatkan
pada gagal jantung.
Anamnesis:
Sulit menyusu, takipnea, BB sulit naik, dahi sering berkeringat,
Pada anak: sesak napas terutama dengan aktivitas, mudah
lelah, kelopak mata bengkak, edema sacrum,
bengkak pada tungkai bawah
Pemeriksaan fisik:
Kompensasi terhadap fungsi jantung yang menurun:
takikardia, irama gallop, nadi kecil dan lemah, kardiomegali,
tanda dominasi saraf simpatis(gagal tumbuh, banyak ber-
keringat, kulit basah dan dingin)
Tanda kongesti vena pulmonar (gagal jantung kiri):
takipnea, dispnea deffort (sulit menyusu pada bayi kecil),
orthopnea (pada anak yg lebih besar), mengi dan krepitasi
Tanda kongesti vena sistemik (gagal jantung kanan):
hepatomegali, edema, jvp meningkat. Peningkatan jvp dan
edema tungkai bawah tidak tampak pada bayi.
Pemeriksaan penunjang:
Foto dada: kardiomegali
EKG: berguna untuk menentukan tipe defek penyebab gagal
jantung, tidak untuk memutuskan apakah ada gagal
jantung atau tidak
Ekokardiografi: konfirmasi pembesaran ruang jantung, gangguan
fungsi ventrikel kiri dan menentukan penyebab
gagal jantung
TATALAKSANA
Suportif:
Posisi setengah duduk dan oksigen yang dilembabkan
Sedasi dengan morfin sulfat (0,1-0,2 mg/kgBB/kali tiap 4 jam s.c.)
atau fenobarbital (2-3 mg/kgBB/kali oral/i.m. tiap 8 jam) diberikan
selama 1-2 hari
Batasi garam pada anak yg lebih besar (<0,5 g/hari)
Timbang badan tiap hari
Hilangkan/kurangi faktor predisposisi (demam, anemia, infeksi)
Terapi penyebab gagal jantung (hipertensi, aritmia, tirotoksikosis)
Obat-obatan:
Tiga golongan obat digunakan pada penderita gagal jantung
kongestif pada anak:
inotropik, diuretik, penurun afterload (untuk meningkatkan
curah jantung tanpa menambah konsumsi oksigen miokard)
Diuretik:
Paling sering digunakan: furosemide 1 mg/kg/kali (iv) atau
2-3 mg/kg/hari (po) dalam 2-3 dosis
spironolakton 2-3 mg/kg/hari (po)
dalam 2-3 dosis
Efek samping: hipokalemia dan alkalosis hipokloremik yang
dapat meningkatkan toksisitas digitalis
Obat inotropik
Aksi cepat (epinefrin, isoproterenol, dobutamin, dopamin)
lebih baik dari pada digoksin pada bayi dengan gagal
jantung kongestif kritis, pada penderita dengan disfungsi
ginjal (biasanya pada COA), pasien pasca operasi dengan
gagal jantung.
Digitalis
Dosis digitalisasi total dan dosis pemeliharaan (lihat tabel)
Cara digitalisisasi:
periksa EKG baseline, periksa kadar elektrolit serum
(hipokalemia dan hiperkalsemia meningkatkan toksi-
sitas digitalis)
Berikan dosis total diikuti dosis total dan kemudian
dosis total dengan jarak 6 sampai 8 jam
Berikan dosis pemeliharaan 12 jam setelah dosis total ter-
akhir
Periksa EKG sebelum memulai dosis pemeliharaan
Dosis digoksin oral untuk gagal jantung kongestif
Pasien
Bayi prematur
Neonatus
<2 tahun
>2 tahun
Dosis digitalisasi total
(mg/kg)
20
30
40-50
30-40
Dosis pemeliharaan
(mg/kg/hari)
5
8
10-12
8-10
Dosis iv 75% dosis oral
Dosis pemeliharaan adalah 25% dosis total dibagi dalam 2x pemberian
Obat penurun afterload
Diberikan bersama digitalis dan diuretik.
Berdasar tempat kerjanya terbagi atas:
Vasodilator arteri: hidralazin
Venodilator: nitrogliserin
Vasodilator campuran: ACE inhibitor, nitroprusside, prazosin
Paling sering dipakai:
Captopril peroral:
neonatus: 0,1-0,4 mg/kgBB/x 1-4 kali perhari
bayi: 0,5-6 mg/kg/hari dalam 1-4 dosis
anak: 12,5 mg/x 1-2 kali perhari
Efek samping: hipotensi, pusing, neutropenia, proteinuria,
kurangi dosis pada penderita dengan gangguan
fungsi ginjal
ENDOKARDITIS INFEKTIF
(SUBACUTE BACTERIAL ENDOCARDITIS)
PREVALENSI
0,05-0,1% pasien rawat inap
PATOGENESIS
Dua faktor penting untuk terjadinya endokarditis infektif:
1. Abnormalitas struktur jantung atau pembuluh darah besar
dengan gradien tekanan yang bermakna dan adanya
turbulensi sehingga terjadi kerusakan endotel dan formasi
trombus trombosit-fibrin
2. Bakteremia (walaupun transien). Sering terjadi karena
tindakan pada gigi atau mengunyah dengan gigi sakit
Semua PJB kecuali ASD sekundum dan penyakit katup jantung
memiliki risiko terkena endokarditis. Pasien dengan katup jan-
tung buatan atau dengan material prostesis lain dalam jantung
sering terkena endokarditis. Penyalah guna obat sering mende-
rita endokarditis tanpa disertai kelainan jantung.
Vegetasi endokarditis biasanya ditemukan pada sisi defek dg te-
kanan yang lebih rendah, pada sekeliling defek atau di seberang
defek. Misalnya: pada arteria pulmonalis penderita PDA, pada
permukaan katup aorta di sisi ventrikel dan korde mitral pada
insufisiensi aorta
Mikrobiologi:
Penyebab tersering pada tindakan pada gigi, penyakit gigi atau
periodontal adalah Streptococcus viridans.
Enterococcus sering ditemukan setelah tindakan bedah atau
instrumentasi pada saluran gastrointestinal dan urogenital
Staphylococcus sering pada endokarditis pasca operasi
Fungal endokarditis sering terjadi pada neonatus sakit atau
pemakai antibiotik atau kortikosteroid dosis tinggi dalam jang-
ka lama.
HACEK (haemophilus, actinobacillus, cardiobacterium, eike-
nella dan kingela) sering ditemukan pada neonatus sakit dan
anak-anak immunocompromised.
Pseudomonas aeruginosa atau Serratia marcescens sering
ditemukan pada penyalah guna obat iv
MANIFESTASI KLINIS
Adanya defek jantung. Adanya riwayat tindakan pada gigi, sakit
gigi, tonsilektomi. Endokarditis jarang pada bayi kecuali setelah
bedah jantung terbuka.
Onset penyakit perlahan-lahan: demam, fatigue, nafsu makan
menurun, pucat
Bising jantung dan demam hampir selalu ada. Splenomegali
pada 70% penderita.
Manifestasi kulit (50% pasien), mungkin akibat mikroemboli:
ptekie, nodus Osler (nodus kemerahan dan nyeri pada ujung
jari tangan dan kaki), lesi Janeway (bercak perdarahan pada
telapak tangan dan kaki, tidak nyeri), splinter hemorrhage
(garis-garis hemoragis linear di bawah kuku)
Nodus Osler
Nodul eritematosa nyeri, sering
didapatkan pada telapak jari tangan
dan kaki
Lesi Janeway: lesi makular tidak nyeri, umumnya terdapat
pada telapak tangan dan kaki
A-C nodus Osler, D lesi Janeway
Splinter hemorrhages
Fenomena emboli pada organ (emboli paru, kejang dan hemi-
paresis, hematuria) mengenai 50% pasien
Caries dentis atau penyakit periodontal atau gingival sering
ditemukan
Kultur darah positif pada 90% pasien yang belum mendapat
terapi antibiotika. Bila sudah mendapat antibiotika hanya 50%-
60% yang positif.
Anemia, leukositosis, LED meningkat
Ekokardiografi dapat menunjukkan adanya vegetasi bila ukuran
nya 2 mm atau lebih
Diagnosis presumtif endokarditis infektif bila seorang penderita
dengan lesi jantung mengalami demam tidak diketahui penye-
babnya yang sudah berlangsung selama beberapa hari dan di-
temukan gejala klinis dan laboratoris yang mendukung
Diagnosis pasti: kultur darah positif
Diagnosis anatomis konklusif bila vegetasi dapat ditunjukkan
dengan ekokardiografi
TATA LAKSANA
Kultur darah dilakukan dengan mengambil 3-5 sampel darah
berturut-turut dalam waktu 24-48 jam.
Terapi empiris dilakukan sambil menunggu hasil kultur, berupa:
Penisilin semisintetis antistafilokokal: nafsilin, oksasilin atau
metisilin ditambah dengan gentamisin.
Pasien dengan alergi penisilin dapat diberi vankomisin
Seleksi antibiotika akhir dilakukan berdasar hasil kultur dan
uji sensitivitas/resistensi antibiotika.
PROGNOSIS
Angka kesembuhan keseluruhan 80-85%
Endokarditis streptokokal dan enterokokal angka kesem-
buhan 90%
Endokarditis stafilokokal angka kesembuhan 50%
Endokarditis fungal prognosis buruk
PREVENSI
Antibiotika profilaksis oral diberikan 1 jam sebelum tindakan
Profilaksis parenteral diberikan 30 menit sebelum tindakan
Jenis antibiotika dan prosedur yang memerlukan profilaksis
lihat daftar (Nelson).
Anda mungkin juga menyukai
- Rangkuman IKA Dan IPD - KardioDokumen22 halamanRangkuman IKA Dan IPD - Kardiouchii02100% (1)
- Penyakit Jantung BawaanDokumen51 halamanPenyakit Jantung BawaanGALUHBelum ada peringkat
- Penyakit Jantung BawaanDokumen38 halamanPenyakit Jantung BawaanDeEo Ono100% (1)
- Atrial Septal Defect (ASD)Dokumen36 halamanAtrial Septal Defect (ASD)Willy Kusmana Junior Part IIBelum ada peringkat
- Penyakit Jantung BawaanDokumen23 halamanPenyakit Jantung BawaanRizka Purnama MulyaBelum ada peringkat
- (CSS) Penyakit Jantung Bawaan - Kelompok 21 Koas Angkatan 2019Dokumen67 halaman(CSS) Penyakit Jantung Bawaan - Kelompok 21 Koas Angkatan 2019Hasna ZaidahBelum ada peringkat
- Penyakit Jantung BawaanDokumen73 halamanPenyakit Jantung BawaanSabila Zathisa100% (1)
- KP 6 Asd, VSD, PdaDokumen36 halamanKP 6 Asd, VSD, PdaholisBelum ada peringkat
- PJB AsianotikDokumen39 halamanPJB AsianotikDewey Riddle de ChokiesBelum ada peringkat
- KV FinalDokumen17 halamanKV FinalMarvin LionelBelum ada peringkat
- PJBDokumen31 halamanPJBWina Sophia NgantungBelum ada peringkat
- PJB AsianotikDokumen41 halamanPJB AsianotikRosianaCandraBelum ada peringkat
- Catatan KardioDokumen32 halamanCatatan KardioRizky Agustian Hadi100% (2)
- Penyakit Jantung Bawaan (PJB) : Disusun Oleh: Annisa Hasna M Pembimbing: Dr. Nia Adriani, Sp. A. M.KESDokumen42 halamanPenyakit Jantung Bawaan (PJB) : Disusun Oleh: Annisa Hasna M Pembimbing: Dr. Nia Adriani, Sp. A. M.KESrianeeputriBelum ada peringkat
- Referat Penyakit Jantung Bawaan: Dr. Shelvi Herwati Tamzil, Sp.ADokumen19 halamanReferat Penyakit Jantung Bawaan: Dr. Shelvi Herwati Tamzil, Sp.AMaurizka ChairunnisaBelum ada peringkat
- Asuhan Keperawatan Ventricular Septal DefectDokumen10 halamanAsuhan Keperawatan Ventricular Septal DefectPipit Fitri Al-bashireBelum ada peringkat
- Lesi Left-To-Right Shunt (Refreshing)Dokumen72 halamanLesi Left-To-Right Shunt (Refreshing)Jonathan HartantoBelum ada peringkat
- PJB - KoassDokumen42 halamanPJB - KoassFebryyani RahmayantiBelum ada peringkat
- PJB Penyakit Jantung BawaanDokumen21 halamanPJB Penyakit Jantung BawaanAlfi Rohmatus SholihahBelum ada peringkat
- PJB AsianotikDokumen28 halamanPJB AsianotikDomiko WidyantoBelum ada peringkat
- Rangkuman CardiovaskularDokumen30 halamanRangkuman CardiovaskularSilvia LaurentsBelum ada peringkat
- Laporan Pendahuluan PJB AsianotikDokumen17 halamanLaporan Pendahuluan PJB AsianotikPutu MustikaBelum ada peringkat
- 10.5 Congenital Heart DiseaseDokumen57 halaman10.5 Congenital Heart DiseaseAnadia RahmaBelum ada peringkat
- S.Ked 20061120: Gambaran X-Ray Penyakit Jantung BawaanDokumen16 halamanS.Ked 20061120: Gambaran X-Ray Penyakit Jantung BawaanYenza FaheraBelum ada peringkat
- Penyakit Jantung BawaanDokumen83 halamanPenyakit Jantung BawaanKezia NataniaBelum ada peringkat
- Penyakit Jantung BawaanDokumen71 halamanPenyakit Jantung BawaanDoni MarthenBelum ada peringkat
- Kelainan Kongenital Sistem Cardiovaskuler & Kelainan Katup (Dr. Tity Wulandari, M.Ked (Ped), Sp.A)Dokumen65 halamanKelainan Kongenital Sistem Cardiovaskuler & Kelainan Katup (Dr. Tity Wulandari, M.Ked (Ped), Sp.A)Iqbal LubisBelum ada peringkat
- Asuhan Keperawatan Pada Pasien Dengan Penyakit Kelainan Kongenital Sistem KardiovaskularDokumen12 halamanAsuhan Keperawatan Pada Pasien Dengan Penyakit Kelainan Kongenital Sistem Kardiovaskularrahmani100% (1)
- LP AsdDokumen20 halamanLP Asdsamuel bayuBelum ada peringkat
- Askep Anak PJBDokumen17 halamanAskep Anak PJBCherlina ika Firana puteriBelum ada peringkat
- VSDDokumen3 halamanVSDMuhammad Ariful BasyarBelum ada peringkat
- ASKEP Jantung KongenitalDokumen51 halamanASKEP Jantung KongenitalRafi Ahmad FauziBelum ada peringkat
- PJB ReferatDokumen14 halamanPJB ReferatElia TombeBelum ada peringkat
- Asd - Atrium Septal DefectDokumen3 halamanAsd - Atrium Septal DefectNadiah IsmailBelum ada peringkat
- Kuliah JantungDokumen90 halamanKuliah Jantungtriska fajarBelum ada peringkat
- PJBDokumen62 halamanPJBElisiaFitriTjuatjaBelum ada peringkat
- Penyakit Jantung BawaanDokumen26 halamanPenyakit Jantung BawaanSyarifah Maharani HidayatBelum ada peringkat
- Makalah Penyakit Jantung BawaanDokumen17 halamanMakalah Penyakit Jantung BawaanYoga Pambudi88% (8)
- Penyakit Jantung BawaanDokumen41 halamanPenyakit Jantung BawaanNur AgamiBelum ada peringkat
- Laporan Pendahuluan PdaDokumen11 halamanLaporan Pendahuluan PdaAbigail KowurengBelum ada peringkat
- Penyakit Jantung BawaanDokumen93 halamanPenyakit Jantung BawaanrivannyBelum ada peringkat
- Pleno Modul 3Dokumen36 halamanPleno Modul 3PUPUTBelum ada peringkat
- PPT Penyakit Jantung BawaanDokumen93 halamanPPT Penyakit Jantung BawaanRizkyAftorRamadhanBelum ada peringkat
- Konsep Dan Askep PJB Kel 4Dokumen20 halamanKonsep Dan Askep PJB Kel 4firda febriyantiBelum ada peringkat
- Penyakit Jantung BawaanDokumen29 halamanPenyakit Jantung Bawaandr AnnisaBelum ada peringkat
- LP PJBDokumen22 halamanLP PJBMaya MaymayyBelum ada peringkat
- VSDDokumen8 halamanVSDArdi'Jazzy'DinataBelum ada peringkat
- Askep Anak Dengan Penyakit Jantung BawaanDokumen56 halamanAskep Anak Dengan Penyakit Jantung Bawaantaufik harveryBelum ada peringkat
- Laporan Pendahuluan Congenital Heart DiseasenDokumen10 halamanLaporan Pendahuluan Congenital Heart DiseasenRaden RereBelum ada peringkat
- Susunan RangkaDokumen66 halamanSusunan RangkaRaja Friska YulandaBelum ada peringkat
- Teknik Radiografi CraniumDokumen44 halamanTeknik Radiografi CraniumElfa RizkyBelum ada peringkat
- Filosofi AnatomiDokumen103 halamanFilosofi AnatomiRaja Friska YulandaBelum ada peringkat
- Radioanatomi Urogenital WordDokumen11 halamanRadioanatomi Urogenital WordRaja Friska YulandaBelum ada peringkat
- Radioanatomi Gu Bno IvpDokumen64 halamanRadioanatomi Gu Bno IvpRaja Friska YulandaBelum ada peringkat
- KOLITISDokumen24 halamanKOLITISDecha Pradea MaulinaBelum ada peringkat
- Katabolisma Protein & Nitrogen Asam AminoDokumen24 halamanKatabolisma Protein & Nitrogen Asam AminoRaja Friska YulandaBelum ada peringkat
- Klasifikasi VirusDokumen17 halamanKlasifikasi VirusRaja Friska YulandaBelum ada peringkat
- Morfologi Dan Komponen VirusDokumen13 halamanMorfologi Dan Komponen VirusRaja Friska YulandaBelum ada peringkat