Bab Ii
Diunggah oleh
Rihlah CholisaJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Bab Ii
Diunggah oleh
Rihlah CholisaHak Cipta:
Format Tersedia
BAB II
TINJAUAN PUSTAKA
2.1 Jaringan periodontal
Jaringan periodontal disebut juga jaringan pendukung gigi. Periodonsium
mempunyai empat komponen yaitu gingiva, tulang alveolar, ligamen periodontal
dan sementum (Manson, 1993).
2.1.1
Ligamen Periodontal
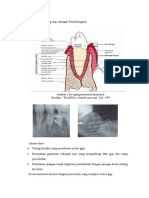
Ligamen adalah suatu ikatan, biasanya menghubungkan dua buah tulang.
Akar gigi berhubungan dengan soketnya pada tulang alveolar melalui struktur
jaringan ikat yang dianggap sebagai ligamen. Ligamen periodontal tidak hanya
menghubungkan gigi ke tulang rahang tetapi juga menopang gigi pada soketnya
dan menyerap beban yang mengenai gigi. Beban selama mastikasi, menelan dan
berbicara sangat besar variasinya, juga frekuensi, durasi dan arahnya. Struktur
ligamen biasanya menyerap beban tersebut secara efektif dan meneruskannya ke
tulang pendukung (Manson, 1993).
Gambar 1. Ligamen Periodontal (Melfi and Alley, 2000)
1. Struktur ligamen periodontal
Ketebalan ligamen bervariasi dari 0,3-0,1 mm. Ligamen periodontal yang
3 gigi dan yang tersempit adalah pada
terlebar pada mulut soket dan pada apeks
3
aksis rotasi gigi yang terletak sedikit apikal dari pertengahan akar. Pada
keadaan sehat, gigi mempunyai rentang gerakan yang normal. Seperti sebagian
rangka lainnya, stes fungsional dibutuhkan untuk mempertahankan integritas
ligamen periodontal, bila stres fungsional besar, ligamen biasanya juga lebih
tebal dan bila gigi tidak berfungsi ligamen akan menjadi tipis setipis 0,06 mm.
Dengan terjadinya proses penuaan, ligamen akan menjadi lebih tipis (Manson,
1993).
Elemen terpenting dari ligamen periodontal adalah principal fibers
(serabut-serabut dasar). Menurut Phinney and Halstead (2003), enam grup dari
prinsipal fibers yaitu:
a. Alveolar crest, berfungsi untuk menahan gaya rotasi dan tilting
b. Horizontal, berfungsi dengan cara yang kebanyakan sama dengan alveolar
crest
c. Oblique, merupakan fibers grup yang sangat banyak. Fungsinya adalah
untuk menahan gaya intrusif yang mendorong gigi ke dalam
d. Apikal, berfungsi untuk menahan gaya yang mencoba untuk menarik gigi
keluar, dan juga gaya rotasi
e. Interradicular, berfungsi untuk menahan gaya rotasi dan memegang gigi
pada kontak interproksimal
f. Interdental (transeptal), berfungsi untuk menahan gaya rotasi dan
memegang gigi di daerah kontak interproksimal
Gambar 2. Prinsipal Fibers dari Ligamen Periodontal (Phinney and Halstead,
2003)
2 Komponen ligamen periodontal
Menurut Willmann (2007), komponen ligamen periodontal meliputi:
a. Sel
Sel ligamen periodontal yang utama adalah fibroblast dengan beberapa
sementoblas dan osteoblas
Gambar 3. Sel-sel pada Ligamen Periodontal (Chandra, 2004)
b. Matriks ekstraseluler
1) Matriks ekstraseluler ligamen periodntal mirip dengan matriks
ekstraseluler jaringan ikat lainnya.
2) Bundel serabut dari ligamen periodontal adalah jaringan penghubung
khusus yang mengelilingi akar dari gigi dan menghubungkannya
dengan tulang alveolar. Serabut ini adalah komponen terbesar dari
ligamen periodontal.
c. Suplai pembuluh darah dan saraf
3 Saraf dan suplai darah ligamen periodontal
Ligamen mempunyai anyaman pembuluh darah yang sangat banyak
didapat dari arteri apikal dan pembuluh yang berpenetrasi pada tulang alveolar.
Terdapat anastomosis dalam jumlah besar dengan pembuluh darah gingiva.
Bundel saraf dari trigeminus berjalan bersama pembuluh darah dari apeks dan
melintasi tulang alveolar untuk mensuplai ligamen dengan reseptor tactile,
tekanan dan rasa sakit. Saraf tampaknya berakhir sebagai ujung saraf bebas
atau struktur berbentuk kumparan yang berhubungan dengan aktifitas
proprioseptif yang terpusat untuk mengontrol sistem mastikasi pada saat
menelan, mengunyah dan berbicara (Manson, 1993).
a. Saraf
Saraf ditemukan pada ligamen melewati foramen pada tulang alveolar.
Saraf ini merupakan cabang dari divisi saraf kedua dan ketiga dari saraf
kranial kelima (saraf trigeminus). Saraf ini mengikuti jalur yang sama
dengan pembuluh darah (Chandra, 2004).
b. Pembuluh darah
Suplai darah utama dari ligamen periodontal adalah dari arteri alveolaris
superior dan inferior. Anastomosis arterivenous utama terjadi dalam
ligamen. Pembuluh darah berasal dari:
1. Cabang dari pembuluh darah apikal, yaitu pembuluh darah yang
mensuplai pulpa
2. Cabang dari pembuluh darah intra-alveolar, berjalan horizontal dan
menembus tulang alveolar untuk masuk ke dalam ligamen periodontal
3. Cabang dari pembuluh darah gingiva (Chandra, 2004).
4 Substansi dasar ligamen periodontal
Ligamen periodontal mempunyai 2 grup substansi utama yaitu proteoglycans
dan glycoprotein. Dua grup ini tersusun atas protein dan polisakarida.
Substansi dasar pada ligamen periodontal adalah 70% berupa air. Fungsi
substansi dasar adalah mentransportasikan makanan ke sel dan membuang
produk dari sel ke pembuluh darah (Chandra, 2004).
5 Fungsi ligamen periodontal
Menurut Willmann (2007), fungsi ligamen periodontal meliputi fungsi
suportive, formative, resorptive, sensory and nutritive
a. Fungsi suportive
Fungsi suportive ligamen periodontal antara lain
1. Melekatkan tulang ke soket gigi
2. Menangguhkan gigi dalam soketnya, memisahkannya dari dinding
soket, sehingga akar tidak bertabrakan dengan tulang ketika mastikasi
b. Fungsi formative
Ligamen periodontal mengandung sementoblas yang memproduksi
sementum sepanjang kehidupan gigi, semenata osteoblas mempertahankan
tulang dari soket gigi
c. Fungsi resorptive
Dalam merespon tekanan yang berat, sel dari ligamen periodontal dapat
memproduksi resorbsi tulang dengan cepat dan kadang-kadang meresorpsi
sementum
d. Fungsi sensory
Ligamen periodontal disuplai dengan serabut saraf yang mengirimkan
tekanan taktil dan sensanyi nyeri
e. Fungsi nutritive
Ligamen periodontal disuplai oleh pembuluh darah yang menyediakan
nutrien untuk sementum dan tulang.
2.1.2 Gingiva
Gingiva adalah bagian mukosa rongga mulut yang mengelilingi gigi dan
menutupi lingir alveolar (Manson, 1993). Pada orang dewasa, gingiva normal
menutupi tulang alveolar dan akar gigi kearah koronal dari hubungan sementum
enamel. Secara anatomis, gingiva dibagi menjadi marginal, attached, dan area
interdental. Meskipun masing-masing gingiva memiliki perbedaan kekerasan dan
struktur histologi, tetapi secara umum gingiva berperan untuk melindungi
kerusakan mekanik maupun bacterial.
Karena itu, spesifisitas dari struktur
gingiva menunjukkan efektivitasnya untuk menjadi tameng dari penetrasi mikroba
maupun agen berbahaya untuk masuk ke jaringan yang lebih dalam (Carranza,
2006).
1. Anatomi gingiva
Struktur
Ephitelial attachment (epitel cekat)
Definisi
Ginggiva sehat yang menutupi tulang
alveolar dan melekat pada gigi pada
Free gingival (gingival bebas)
permukaan email di bawah leher gigi
Perluasan dari sulkus gingival hingga
margin ginggival dan tidak melekat
Gingival sulcus (sulkus gingival)
pada permukaan gigi
Ruangan antara ginggival bebas dan
gigi. Sulkus gingival yang sehat,
Gingival margin (gingival tepi)
kedalaman normalnya </=3
Tepi atas dari gingival. Bentuknya
mengikuti kurva dari garis servikal gigi
Free gingival groove/marginal groove Alur yang dangkal yang memanjang
(alur gingival bebas)
dari dasar sulkus gingival sampai
Attached gingival (gingival cekat)
dengan mucogingival junction
Gingival yang melekat dari dasar
Mucogingival junction
sulkus hingga mucogingival junction
Garis yang memisahkan gingival cekat
dari mukosa alveolar
(Bakar, Abu. 2002)
2. Mikroskopis Gingiva
a. Lapisan epitel
Merupakan epitel skuama berlapis (stratified squamous epithelium).
Berdasarkan aspek morfologis dan fungsionalnya dibedakan atas tiga bagian:
Epitel oral/luar (oral/outer epithelium)
Epitel skuama berlapis yang berkeratin (keratinized) atau berparakeratin
(parakeratinized) yang membalut permukaan vestibular dan oral gingiva. meluas
dari batas mukogingival ke krista tepi gingiva (crest gingival margin), kecuali
pada permukaan palatal dimana epitel ini menyatu dengan epitel palatum (Cranza,
2006)
Epitel sulkular/krevikular (sulcular/crevicular epithelium)
Mendindingi sulkus gingiva dan menghadap ke permukaan gigi tanpa melekat
padanya merupakan epitel skuama berlapis yang tipis, tidak berkeratin,
perluasannya mulai dari batas koronal epitel penyatu sampai ke krista tepi gingiva
penting sekali artinya karena bertindak sebagai membran semipermeabel yang
dapat dirembesi oleh produk bakteri masuk ke gingiva, dan oleh cairan gingiva
yang keluar ke sulkus gingiva (Cranza, 2006)
-
Epitel penyatu/ jungsional (junctionalepithelium)
Membentuk perlekatan antara gingiva dengan permukaan gigi berupa epitel
skuama berlapis tidak berkeratin. pada usia muda epitel penyatu terdiri atas 3 4
lapis, namun dengan bertambahnya usia lapisan epitelnya bertambah menjadi 10 20 lapis melekat ke permukaan gigi dengan bantuan lamina basal panjangnya
bervariasi antara 0,25 - 1,35 mm merentang dari dasar sulkus gingiva sampai
1,0 mm koronal dari batas semento-enamel pada gigi yang belum mengalami
resesi bila gigi telahmengalami resesi, epitel penyatu berada pada sementum
perlekatannya ke permukaan gigi diperkuat pula oleh serat-serat gingiva yang
mendukung gingiva bebas ke permukaan gigi, oleh sebab itu, epitel penyatu dan
serat-serat gingiva dianggap sebagai suatu unit fungsional yang dinamakan unit
dentogingiva (Cranza, 2006)
b. Fungsi utama epitel gingiva
Melindungi struktur yang berada dibawahnya, serta memungkinkan terjadinya
perubahan selektif dengan lingkungan oral. Perubahan tersebut dimungkinkan
oleh adanya proses proliferasi dan diferensiasi. Epitel gingiva disatukan ke
jaringan ikat oleh lamina basal. Lamina basal terdiri atas lamina lusida dan lamina
densa. Komposisi utama dari lamina lusida adalah laminin glikoprotein,
10
sedangkan lamina densa adalah berupa kolagen tipe IV. Lamina basal
berhubungan dengan fibril-fibril jaringan ikat dengan bantuan fibril-fibril
penjangkar (anchoring fibrils) (Cranza, 2006)
c. Jaringan konektif gingiva
Terdiri atas dua lapisan:
1. lapisan papilari (papillary layer) yang berada langsung dibawah epitel,
yang terdiri atas:
- proyeksi papilari (papillary projection)
- diselangselingi oleh rete peg epitel
2. lapisan retikular (reticular layer) yang berlanjut ke periosteum tulang
alveolar. Terdiri atas:
- bagian selular
- bagian interselular, yg dibentuk oleh serat2 dan substansi dasar (ground
substance)(Cranza, 2006)
3. Serat-serat gingiva
a. Fungsinya
Mendukung gingiva sehingga rapat bersandar ke permukaan gigi.
Menimbulkan kekakuan pada gingiva sehingga tidak terkuak menjauhi
gigi bila terkena tekanan pengunyahan.
Menyatukan gingiva bebas dengan sementum akar gigi dan gingiva
cekat (Cranza, 2006)
b. Tersusun dalam beberapa kelompok:
Kelompok utama, terdiri atas serat dentogingival, alveologingival,
dentoperiosteal, sirkular, dan transeptal.
11
Kelompok
sekunder
yang
terdiri
atas
serat
periostogingival,
interpapilari, transgingival, intersirkular, intergingival, dan semisirkular
(Cranza, 2006)
4. Sulkus gingiva
Merupakan suatu celah dangkal disekeliling gigi dengan dinding sebelah
dalam adalah permukaan gigi dan dinding sebelah luar adalah epitel sebelah
dalam dari gingiva bebas
bentuknya seperti huruf V, dan kedalamnya dapat
diselipkan alat prob periodontal dalam keadaan yang sangat normal dan bebas
kuman (eksperimental) kedalamannya bisa 0 atau mendekati 0, namun secara
klinis biasanya dijumpai sulkus gingiva dengan kedalaman tertentu.kedalaman
sulkus pada pengamatan histologis (kedalaman histologis) adalah sedalam 1,5 1,8 mm. kedalaman klinis diukur dengan alat prob (dinamakan kedalaman
probing) adalah 2,0 - 3,0 mm(Cranza, 2006)
Cairan sulkus gingiva dapat bersal dari serum darah yang terdapat dalam
sulkus gingiva baik gingiva dalam keadaan sehat maupun meradang. Pada CSG
dari gingival yang meradang jumlah polimorfnuklear leykosit makrofag, limfosit,
monosit, ion elektrolit, protein plasma dan endotoksin bakteri bertambah banyak ,
sedangkan jumlah urea menurun. Komponen seluler dan humoral dari darah
dapat melewati epitel perlekatan yang terdapat pada celah gusi dalam bentuk
CSG. Pada keadaan normal, CSG yang banyak mengandung leukosi akan
melewati epitel perlekatan menuju ke permukaan gigi. Aliran cairan ini meningkat
jika terjadi gingivitis dan periodontitis (Cranza, 2006)
a. Pembentukan
Cairan mengalir dari kapiler menuju ke jaringan subepitel menuju epitel
perlekatan. Dari sini cairan diekskresikan dalam bentuk CSG bercampur
dengan air liur di dalam rongga mulut (Cranza, 2006)
b. fungsi cairan sulkus gingiva
12
Cairan sulkus gingiva bersifat alkali sehinnga dapat mencegah
terjadinya karies pada permukaan enamel dan sementumyang halus.
Keadaan ini menunjang netralisasi asam yang dapat ditemukan dalam
proses karies di area tepi gingiva.
Cairan sulkus gingiva juga dapat digunakan sebagai indikator untuk
menilai keadaan jaringan periodontal secara objektif sebab aliran CSG
sudah lebih banyak sebelum terlihatnya perubahan klinis radang
gingiva bila dibandingkan denga keadaan normal(Cranza, 2006)
c. Komposisi
Lebih dari 40 senyawa ai dalam CSG sudah dianalisis, namum sumbernya
sulit dibedakan mungkin dari penjamu, bakteri atau keduanya, misalnya
kolagenase bisa berasal dari fibroblast atau polimorfonuklear neutrofil tetapi juga
disekresikan oleh bakteri. Banyak penelitian berusaha untuk menggunakan
komponen dari CSg untuk mengidentifikasi atau mendiagnosis penyakit yang
aktif,
mengantisipasi
resikonya,
menentukan
perkembangannya,
dan
menggunakannya sebagai indicator dari kehilangan jaringan atau untuk
memonitor respon pada pengobatan (Vindani, 2008)
Kekurangan terbesar yang harus diatasi ketika mengumpulkan CSG adalah
jumlah sedikit dari CSG yang didapatkan dari sulkus gingiva.
Materi darah
Materi darah yang ada pada CSG adalah polimorfonuklear leukosit,
neutrofil, monosit, makrofag dan limfosit.
Polimorfonuklear leukosit bermigrasi secara teratur dan terus-menerus dari
pembuluh darah ke dalam epitel perlekatan, menenbus ke sulkus gingival dan
keluar ke ruang mulut. Polimorfonuklear leukosit merupakan sel paling aktif yang
keluar dari pembuluh darah melalui epitel perlekatan masuk ke dalam sulkus
gingiva. Schluger serta Kowashi menemukan lebih dari 500 leukosit setiap detik
13
yang bermigrasi ke ruang mulut dari gingival dengan kondisi normal, pada mulut
yang mempunyai geligi lengkap. Beberapa peneliti menyebutkan bahwa
kecepatan migrasi polimorfonuklear leukosit mempunyai hubungan dengan
keparahan gingivitis (Vindani, 2008)
Neutrofil bermigrasi melalui epitel perlekatan ke sulkus gingival. Pada
sulkus, neutrofil membentuk rintangan diantara epitel dan plak yang mungkin
mencegah invasi bakteri pada epitel dan jaringan ikat dibawahnya. Oleh karena
itu, neutrofil dapat memperkecil efek merusak dari plak bakteri. Sekitar 92%
leukosit yang ditemukan di dalam sulkus gingiva sehat berupa neutrofil.
Jumlahnya dapat meningkat dari 7x104 menjadi 20x104 per ml selama perubahan
dari sulkus yang sehat menjadi saku gusi. Bila terjadi kerusakan, seluruh sel ini
akan melepaskan enzim cytosolic (enzim sidalam sitoplasma sel) dan
konsentrasinya menggambarkan jymlah sel yang mati ketika terjadi lesi. Dua dari
enzim ini, aspartate amino transferase dan lactate dehydrogenase, secara luas
digunakan dalam ilmu kedokteran selama beberapa decade dalam membantu
mendiagnosis kematian sel dan kerusakan jaringan (Vindani, 2008)
Monosit merupakan sel imatur yang mempunyai sedikit kemampuan untuk
melawan agen-agen yang menyebabkan infeksi. Konsentrasi sel monosit ini di
dalam darah antara 5-10%. Sel monosit hanya berada di dalam darah selama 24
jam saja, untuk selanjutnya bermigrasi ke berbagai jaringan, menetap disana dan
berubah menjadi makrofag. Makrofag mempunyai kemampuan menelan partikel
yang lebih besar dan sering kali lima kali atau lebih jumlah partikel yang dapat
ditelan neutrofil (Vindani, 2008)
Limfosit adalah leukosit kedua terbanyakdi dalam darah sesudah leukosit
neutrosit. Antara 25-35% dari jumlah seluruh leukosit darah adalah limfosit.
Limfosit tidak dapat melakukan fagositosis, tapi bukan berarti limfosit kurang
penting dalam pertahanan tubuh. Sel-sel limfosit ini mempunyai fungsi yang
sangat penting dalam mekanisme pertahanan terhadap benda asing. Limfosit
14
adalah sel yang menghasilkan antibody terhadap berbagai benda atau senyawa
asing (Vindani, 2008)
Elektrolit
Konsentrasi elektrolit yang telah diukur pada CSG lebih tinggi daripada
konsentrasi elektrolit di plasma. Ini mencakup sodium, potassium, kalsium dan
magnesium. Level sodium pada CSG bervariasi, diantara 159-222 mEq/L
(milligramekivalen). Konsentrasi ion-ion tersebut akan meningkat pada keadaan
gingival meradang. Selain itu, ion Ca++ dalam konsentrasi tinggi dapat berperan
dalam pembentukan kalkulus subgingiva (Vindani, 2008)
Protein
Konsentrasi protein total dari CSG telah digunakan pada masa lalu sebagai
alat untuk mengevaluasi inflamasi gingival dan aktivitas penyakit periodontal.
Pada keadaan sehat, seharusnya tidak ada protein yang hadir pada celah gusi,
meskipun saliva masuk ke sulkus. Protein pada CSG mungkin berasal dari gingiva
yang terinflamasi, bakteri pada plak gigi atau pemecahan neutrofil. Pada
penelitian CSG secara histokimia didapatkan adanya konsentrasi protein plasma
total yang sama dengan yang ada dalam serum. Protein plasma dalam CSG
merupakan molekul-molekul kecil yang terus-menerus menembus lamina propia
dinding pembuluh darah masuk ke sulkus gingiva. Batas rujukan protein plasma
total yang diperiksa dalam serum adalah 62-80 g/l. Shapiro dkk mengatakan
bahwa konsentrasi protein dapat merupakan indicator radang jaringan gingiva
(Vindani, 2008)
Selain IgG,IgA,IgM, beberapa komponen komplemen C3,C4,C5 dan C3
proaktivator menunjukkan bahwa di dalam sulkus gingival terjadi aktivasi
komplemen melalui jalur klasik dan alternatif. IgG spesifik terhadap sejumlah
mikroorganisme spesifik rongga mulut juga terdapat di dalam CSG (Vindani,
2008)
15
Pelepasan enzim lisosom dalam level yang tinggi oleh neutrofil, enzim
proteolitik seperti kolagenase, atau enzim intersitoplasmatik seperti lactase
dehidrogenase dan aspartate amino transferase dapat membantu memonitor
perkembangan dari penyakit periodontal. Enzim proteolitik dan substrat
spesifiknya memainkan peran yang penting dalam timbulnya penyakit
periodontal. Kolagenase, hasil akhir dari kerusakan jaringan, juga adalah petunjuk
dari kerusakan jaringan periodontal. Penelitian sebelumnya melaporkan aktivitas
kolagenase pada CSG atau jaringan gingival dari pasien dengan periodontitis lebih
tinggi daripada mereka yang sehat dan peneliti mengatakan aktifitasnya
meningkat dengan keparahan periodontitis (Vindani, 2008)
Sistem Fibrinolisis
Sistem ini adalah suatu sistem penghancuran fibrin yang merupakan salah
satu factor perekat epitel ke jaringan gigi. Sebagaimana ditulis oleh Cimasoni, 30
tahun yang lalu Gustafsson dan Nilsson mendeteksi produk sistem fibrinolisis
pada CSG (Vindani, 2008)
Perdarahan gingival adalah tanda khas dari inflamasi pada periodontitis,
member kesan penyakit dari sistem pembekuan darah pada lesi-lesi seperti itu
(Vindani, 2008)
Korelasi positif antara kehadiran Porphyromonas gingivalis pada poket
periodontal dan kecenderungan berdarah telah diperlihatkan. Penenlitiuan oleh
Lantz mengindikasikan bahwa Porphyromonas gingivalis mampu mengikat dan
menurunkan fibrinogen. Data ini menguatkan dan memperluas penemuan dari
laporan terbaru yang menunjukkkan bahwa mikroorganisme oral ini mempunyai
aktivitas fibrinogenolitik dan fibrinolitik. Enzim fibrinolitik yang diproduksi
dalam kuantitas yang besar oleh Porphyromonas gingivalis adalah faktor penting
dalam priodontitis (Vindani, 2008)
Endotoksin Bakteri
16
Kehadiran endotoksin bakteri mempunyai korelasi positif dengan
inflamasi gingival. Molekul ini ditemukan pada membrane luar dinding sel bakteri
gram negative. Level endotoksin berhubungan dengan jumlah bakteri gram
negatif (Vindani, 2008)
Dinding sel bakteri gram jenis tertentu memproduksi enzim cysteine
desulfhudrase yang membentuk H2S dalam CSG. Diantara bakteri gram negatif,
Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum
danTreponema denticola adalah penghasil H2S terbesar. H2S ini merupakan suatu
metabolit toksik dan sebagai suatu substansi yang dapat menimbulkan bau mulut
(halitosis) yang tidak menyenangkan. H2S ditemukan dalam saku gusi oleh Rizzo,
Horowitz dan Folke. Horowitz dan Folke menemukan H2S pada 89% poket
periodontal dengan kedalaman 4mm atau lebih, dan hanya 6% pada celah yang
sehat dengan kedalaman 2 mm atau kurang. Solis-Gaffar dkk menemukan korelasi
yang kuat antar volume CSG dan produksi H2S. Hasil penelitian mereka
menyatakan bahwa H2S pada CSG meningkat dengan keparahan dari inflamasi
gingival (Vindani, 2008)
Sel Epitel Deskuamasi
Sel epitel deskuamasi yaitu sel-sel epitel perlekatan terluar dekat dasar
sulkus gingiva dan menyusun pertahanan setampat (host). Sel-sel ini secara terusmenerus terlepas kedalam sulkus gingival dan diganti dengan sel yang bergerak ke
koronal dari area dasar epitel. Sel-sel ini berisi lisosom primer dan sekunder dan
mempunyai kapasitas fagosit. Kecepatan pertukaran sel epitel juga berpengaruh
dalam mekanisme pertahanan di dalam rongga mulut (Vindani, 2008)
Urea
Klaven, Tylman dan Malone menemukan urea didalam CSG. Tidak
seorangpun menyebutkan fungsi urea tersebut dalam CSG, tetapi jumlah urea
dalam CSG akan menurun bila terjadi peradangan setempat. Urea hadir dalam
17
saliva dan CSG 3-10 mM pada individu yang sehat. Urea mungkin sumber
nitrogen yang paling berlebihan pada rongga mulut (Vindani, 2008)
d. Peran sulcus gingiva
Indikator Penyakit Periodontal
Cairan gingiva sangat peka terhadap rangsangan kimiawi maupun mekanik
serta berhubungan dengan keadaan mikrosirkulasi jaringan setempat. Beberapa
peneliti telah menunjukkan hubungan yang berarti antara volume CSG dan
beratnya radang periodontal dihubungkan dengan periodontitis dan gingivitis.
Aliran CSG akan bertambah besar pada keadaan gingiva meradang karena adanya
pertambahan permeabilitas pembuluh vaskuler. Hal ini telah dibuktikan dari
banyaknya penelitian dengan memberikan beberapa macam rangsangan yang
dapat menimbulkan peradangan marginal gingiva, di dapatkan adanya atau
bertambahnya cairan disekitar gigi tersebut. Peningkatan pada filtrasi CSG adalah
tanda klinis dari gingivitis awal. (Nurul, 1984)
Pencegahan Terhadap Karies
- CSG mempunyai aksi mekanis dan pertahanan terhadap bakteri dan
benda-benda asing
- CSG berfungsi membersihkan sulcus dari materi-materi patogen
- Bila bakteri atau benda asing tertentu masuk ke sulcus gingiva segera
akan lenyap dari sulcus sebab disemburkan keluar oleh aliran CSG
- Gingiva sehat CSG bersifat alkali sehingga dapat mencegah terjadinya
karies pada permukaan enamel dan sementum yang halus. Sifat ini
disebabkan oleh daerah mikrosirkulasi setempat bersifat alkali. Hal ini
menunjang netralisasi asam yang dapat ditemukan dalam proses karies di
area gingiva marginal (Nurul, 1984)
e. Hubungan Sulcus gingiva dengan keradangan
Keradangan adalah respon lokal dari penjamu terhadap trauma jaringa,
biasanya sebagai reaksi terhadap sebuan dari material mikroba, tapi juga
rangsangan kimia atau fisik.Hubungan ini dimulai dari cairan plasma keluar dari
18
pembuluh-pembuluh vaskuler ke jaringan inraseluler sehingga terjadi edema
intraseluler. Di dapatkan gangguan keseimbangan antara filtrasi dan absorbsi
cairan pada pembuluh darah kapiler, karena tekanan osmosis setempat menurun
dan tekanan hidrostatik vaskuler meningkat. Cairan akan menembus non
keratinized stratified squamous epithelium. Cairan masuk ke sulkus gingiva dan
pada saat ini peradangan gingiva belum terlihat. Semakin banyak cairan yang
masuk akan semakin meningkatkan resiko peradangan (Nurul, 1984)
5. Gambaran klinik gingiva normal atau sehat
a. Warna Gingiva
Warna attached gingiva dan marginal gingiva pada umumnya berwarna
pink yang dipengaruhi oleh suplai darah, ketebalan dan tingkat keratinisasi
epithelium dan adanya kandungan sel pigmen. Warna gingiva bervariasi dan
berbeda tergantung dari individunya karena berhubungan dengan pigmentasi
kutaneus. Warna gingiva lebih terang pada individu yang berambut hitam.
Warna gingiva pada anak lebih kemerah-merahan dikarenakan adanya
peningkatan vaskularisasi dan epithelium yang lebih tipis dibandingkan dengan
orang dewasa (FKG UI, 2007)
Attached gingiva yang berbatasan dengan mukosa alveolar pada aspek
bukal terlihat jelas sebagai Mucogingival Junction. Alveolar mukosa berwarna
merah, halus dan mengkilat, pink dan berstipling. Epithelium mukosa alveolar
lebih tipis, nonkeratinisasi dan tidak mengandung rete pegs (FKG UI, 2007)
b. Kontour Gingiva
Kontour gingiva sangat bervariasi dan bergantung pada bentuk maupun
kesejajarannya dalam lengkung gigi, lokasi dan bentuk daerah kontak proksimal,
serta luas embrasure gingiva sebelah fasial dan lingual. Marginal gingiva
mengelilingi gigi menyerupai kerah baju. Selama masa erupsi gigi permanen,
marginal gingiva lebih tebal dan memiliki protuberantia atau tonjolan. Bentuk
interdental gingiva ditentukan oleh kontur permukaan proksimal gigi, lokasi,
bentuk daerah kontak, dan luas embrasure gingiva. Pada gigi yang versi lingual,
19
gingiva horizontal dan lebih tipis. Gingiva sehat memiliki permukaan halus dan
bergelombang di depan tiap gigi sedangkan gusi yang meradang atau tidak sehat
memiliki tepi yang menggembung atau bulat (FKG UI, 2007)
c. Konsistensi
Gingiva yang sehat mempunyai konsistensi gingiva padat, keras, kenyal
dan melekat erat pada tulang alveolar. Kepadatan attached gingiva didukung
oleh susunan lamina propria secara alami dan hubungannya dengan
mucoperiosteum tulang alveolar, sedangkan kepadatan marginal gingiva di
dukung oleh serat-serat gingiva(FKG UI, 2007)
d. Tekstur Permukaan
Gingiva memiliki tekstur permukaan seperti kulit jeruk yang lembut,
tahan terhadap adanya pergerakan dan tampak tidak beraturan, yang disebut
stippling. Stippling adalah gambaran gingiva sehat, dimana berkurang atau
menghilangnya stippling umumnya dihubungkan dengan adanya penyakit
gingiva, Sedangakan gingiva yang tidak sehat itu memiliki tekstur yang
membengkak.Stippling tampak terlihat pada anak usia 3 dan 10 tahun,
sedangkan gambaran ini tidak terlihat pada bayi. Pada awal masa erupsi gigi
permanen, stippling menunjukkan gambaran yang bergerombol dan lebih lebar
1/8 inci, meluas dari daerah marginal gingiva sampai ke daerah attached
gingival (FKG UI, 2007)
e. Keratinisasi
Epitel yang menutupi permukaan luar marginal dan attached gingiva
mengalami keratinisasi maupun parakeratinisasi. Keratinisasi dianggap sebagai
suatu bentuk perlindungan terhadap penyesuaian fungsi gingiva dari
rangsangan atau iritasi. Lapisan pada permukaan dilepaskan dalam bentuk
helaian tipis dan diganti dengan sel dari lapisan granular dibawahnya.
Keratinisasi mukosa mulut bervariasi pada daerah yang berbeda. Daerah yang
20
paling banyak mengalami keratinisasi adalah palatum, gingiva, lidah dan pipi
(FKG UI, 2007)
f. Posisi
Posisi gingiva menunjukkan tingkatan dimana marginal gingiva
menyentuh gigi. Gingiva melekat erat pada tulang rahang sedangkan gingiva
yang tidak sehat tidak melekat processus alveolaris pada gigi dan pada gingiva
yang sehat ketika masa erupsi gigi, marginal dan sulkus gingiva berada di
puncak mahkota. Selama proses erupsi berlangsung. marginal dan sulkus
gingival terlihat lebih dekat kearah apikal (FKG UI, 2007)
g. Ukuran
Ukuran gingiva menunjukkan jumlah total elemen seluler dan
intraseluler, serta vaskularisasinya. Penyakit gingival biasanya ditandai oleh
terjadinya perubahan ukuran dari komponen mikroskopik dan adanya
pertambahan
ukuran
gingiva
merupakan
adanya
tanda
penyakit
periodontal(FKG UI, 2007)
Gambaran Klinis Gingiva Normal
Mekanisme Pertahanan Gingiva
a. Deskumasi Epitel dan Keratinisasi Secara kontiniu pada epitel berlangsung
proses pembaharuan epitel, yang dimulai dari daerah basal menuju ke
permukaan luar. Proses ini diikuti oleh deskuamasi epitel yang paling
superfisial. Di samping itu, dengan proses keratinisasi terjadi pembentukan
21
lapisan keratin atau parakeratin pada lapisan superfisial dari epitel gingiva.
Deskuamasi epitel dalam rangka pembaharuan sel dan pembentukan
keratin tersebut merupakan mekanisme pertahanan gingiva yang paling
sederhana (Lamford, 1995).
b. Cairan Sulkular
Peranan cairan sulkus sebagai mekanisme pertahanan ada 3 yaitu
(Lamford, 1995):
1. Aksi membilas
2. Kandungan sel protektif
3. Memproduksi enzim
Sekresi saliva bersifat protektif karena jaringan mulut dalam keadaan
yang fisiologis. Pengaruh saliva terhadap plak adalah (Lamford, 1995) :
Aksi pembersihan mekanis terhadap permukaan oral
Menjadi buffer bagi asam yang diproduksi bakteri
Mengontrol aktivitas bacterial
2.1.3
Tulang Alveolar
Prosesus alveolar dibagi menjadi tulang alveolar yang sebenarnya
dan tulang alveolar pendukung.
1. Tulang Alveolar Sebenarnya
Tulang alveolar yang sebenarnya adalah tulang yang membatasi
alveolus atau soket tulang yang berisi akar gigi. Tulang alveolar
sebenarnya adalah bagian dari jaringan periradikular. Pembentukannya
dimulai oleh osifikasi intra-membran pada tingkat awal pembentukan
akar. Osteoblas pada tepi ligament periodontal menumpuk suatu matriks
organic yang disebut osteoid, yang terdiri dari fibril kolagen dan
substansi dasar yang terdiri dari fibril kolagen dan substansi dasar yang
terdiri dari glikoprotein, fosfoprotein, lipid dan proteoglikan. Pada
waktu ostetoblas menumpuk matriks, beberapa terjebak di dalamnya;
sel-sel ini disebut osteosit. Matriks mengapur karena deposisi kristal
22
hidroksiapatit yang terutama terdiri dari kalsium dan fosfat (Grossman,
1995).
Osteosit dalam tulang yang mengapur terletak dalam ruang oval
yang disebut lakuna, yang saling berhubungan dengan melalui
kanalikuli. Sistem kanal ini membawa nutrient ke dalam osteoid dan
membuang hasil metaboliknya yang tidak berguna. Tulang yang
ditimbun bagian demi bagian selama aktivitas osteoblastik membentuk
lembaran-lembaran tulang yang disebut lamella. Masa istirahat dibatasi
oleh garis-garis gelap yang disebut garis-garis istirahat, yang berjalan
sejajar dengan permukaan tulang. Osteosit di dalam lakunya disebarkan
secara rata pada seluruh permukaan lamela. Lamela, garis-garis istirahat,
lakuna dengan osteositnya, dan kanalikuli memberikan tulang sifat
histologiknya (Grossman, 1995).
Tulang alveolar yang sebenarnya terdiri dari bundel tulang di tepi
alveoli dan tulang yang berlamela ke daeah pusat prosesus alveolar.
Tulang disebelah tepi disebut bundel tulang karena serabut Sharpey
ligament periodontal tertanam didalamnya. Karena serabut Sharpey di
sebelah tepi dapat mengapur dan karena lamela hampir tidak jelas,
tulang ini tebal dan mempunyai penampilan yang lebih radiopak dalam
radiograf daripada tulang kanselus atau ruang ligament periodontal.
Gambaran radiogfrafik tulang alveolar sebenarnya disebut lamina dura
(Grossman, 1995).
Tulang alveolar yang sebenarnya dapat juga dianggap sebagai
plat kribriform. Istilah ini timbul karena banyaknya foramina yang
melubangi tulang. Foramina ini berisi pembuluh darah dan saraf yang
mensuplai gigi-gigi, ligament periodontal dan tulang (Grossman, 1995).
2. Tulang Alveolar Pendukung
Berdekatan dengan tulang alveolar yang sebenarnya terdapat
suatu diploe tulang kanselus ditutup oleh dua lamina eksterna tulang
padat. Salah satu dari lamina eksterna tulang padat adalah disebelah
vestibular, dan yang lain adalah di sebelah lingual atau palatal. Tulang
23
kanselus terdiri dari tulang yang berlamela tersusun dalam cabangcabang disebut trabekula. Diantara trabekula terdapat ruang meduler,
terisi dengan sumsum. Sumsum dapat seperti lemak atau hematopoitik.
Pada orang dewasa, sumsum pada rahang bawah dan rahang atas
biasanya berlemak, tetapi jaringan hematopoitik ditemukan pada tempat
tertentu misalnya seperti tubersositas rahang bawah dan rahang atas
biasanya berlemak, tetapi jaringan hematopoitik ditemukan pada tempat
tertentu misalnya seperti tuberositas rahang atas, daerah periradikular
gigi molar rahang atas dan rahang bawah, dan daerah periradikular gigi
premolar. Ruang sumsum hematopoitik kelihatan radiolusen pada
radiograf (Grossman, 1995).
Dalam tulang kanselus juga dijumpai kanal nutrient. Kanal-kanal
ini berisi pembuluh-pembuluh dan saraf-saraf. Kanal biasanya berakhir
pada krista alveolar pada foramina kecil-kecil dan dengan melalui
foramina tersebut pembuluh dan saraf masuk ke dalam gingiva
(Grossman, 1995).
Jumlah tulang kanselus bervariasi di antara daerah rahang atas
dan rahang bawah dan tergantung pada lebar prosesus alveolar serta
ukuran dan bentuk akar gigi (Grossman, 1995).
Tulang kortikal (padat) menutupi tulang kanselus dan dibentuk
oleh tulang berlamela. Tulang berlamela ini mempunyai lakuna yang
tersusun dalam lingkaran konsentrik lakuna yang tersusun dalam
lingkaran konsentrik disekeliling kanal sentral yang disebut sistem
Havers. Tulang kortikal bergabung dengan tulang alveolar yang
sebenarnya untuk membentuk Krista alveolar di sekeliling leher gigi
(Grossman, 1995).
Tulang digunakan sebagai reservoir kalsium badan. Badan,
dibawah kontrol hormonal, mengatur dan memelihara metabolisme
kalsium. Untuk itu, terjadi pengubahan tulang secara fisiologik dan
konstan oleh aktivitas osteoklastik dan osteoblastik. Aktivitas ini dapat
lebih mudah dilihat pada trabekula. Pola trabekular secara konstan
24
diubah sebagai reaksi terhadap tekanan oklusal. Pada trabekula didapati
garis-garis istirahat, yang merupakan ciri masa aktivitas osteoblastik,
dan garis resorptif, yang merupakan ciri masa aktivitas osteoklastik.
Garis-garis istirahat mempunyai ciri garis-garis resorpsi tepinya
belekuk-lekuk (scalloped) dan mengarah pada daerah resorpsi yang
dikenal sebagai lakuna Howship (Grossman, 1995).
Penyakit
pulpa
dapat
mempengaruhi
jaringan
daerah
periradikular. Perubahan radang akut pada ligament periodontal yang
dimulai dalam pulpa menyebabkan ekstrusi gigi. Perubahan radang
kronis yang berasal dari pulpa pada ligamen periodontal dapat
menyebabkan resopsi lamina dura, resorpsi akar eksternal, daerah
resopsi tulang, atau daerah pemadatan tulang. Penyakit sistemik dapat
juga
menyebabkan
perubahan
tulang
pada
daerah
peradikular
(Grossman, 1995).
2.1.4 Sementum
Sementum adalah jaringan ikat klasifikasi yang meyelubungi dentin akar
dan tempat berinsersinya bundel serabut kolagen. sementum dapat dianggap
sebagai tulang perlekatan dan merupakan satu satunya jaringan gigi khusus
dari jaringan periodontal. hubungannya dengan tepi email bervariasi, dapat
terletak atau bersitumpang dengan email tetapi dapat juga terpisah dari email oleh
adanya sepotong kecil dentin yang terbuka. ketebalan sementum bervariasi, pada
daerah sepertiga koronal hanya 16-60 mikrometer dan sepertiga apikal 200
mikrometer(difotonya pake lambang mikronya) (Manson, 1993).
Seperti jaringan klasifikasi lainnya, tulang dan denting, sementum terdiri
dari serabut kolagen yang tertanam di dalam matriks organik yang terklasifikasi.
kandungan organiknya, yaitu hidroksiapatit, lebih kecil dari tulang, misalnya
hanya sekitar 45% (tulang 65%, dentin 70%, email 97%) (Manson, 1993).
Ada dua tipe sementum: selular dan aselular. sementum selular
mengandung sementosit pada lakuna seperti osteosit pada tulang, dan saling
25
berhubungan satu sama lain melalui anyaman kanalikuli. sementum aselular
membentuk lapisan permukaan yang tipis, sering terbatas hanya pada bagian
servikal akar. tidak mengandung sementosit di dalam substansinya, tetapi
sementoblas terletak di permukaan sehingga istilah aselular sebenarnya kurang
tepat diterapkan di sini (Manson, 1993).
Ada dua susunan serabut kolagen pada sementum. serabut utama adalah
serabut ligamen perodontal yang tertanam sebagai serabut sharpey pada matriks
klasifikasi dan tergabung pada sementum ketika sementum dideposisikan. serabut
ini tersusun tegak lurus terhadap permukaan sementum. serabut lainnya
membentuk anyaman padat dan tidak teratur pada matriks. pada sementum
aselular serabut sharpey tersusun padat dan sangat terkalsifikasi; pada sementum
selular, serabut tersusun longgar dan terkalsifikasi sebagian. berbeda dengan
tulang, di sini tidak terlihat adanya remodeling sementum misalnya melalui
resorpsi internal dan deposisi; meskipun demikian, ada aposisi kontinu dari
sementum permukaan karena aktivitas sementoblas terus berlanjut di sepanjang
kehidupan. sementoid atau presementum adalah nama yang digunakan untuk
menyebut matriks sementum sebelum kalsifikasi (Manson, 1993).
Selama kalsifikasi kristal hidroksiapit didepositkan di bawah serabut
kolagen sejajar terhadap permukaannya, kemudian pada daerah permukaan dan
akhirnya pada matriks sementoid. permukaan sementum berbentuk tonjolan konus
di sekitar serabut atau bundel tunggal (Manson, 1993).
Ketebalan sementum terbesar terjadi pada apeks dan pada daerah furkasi.
dengan adanya atrisi misalnya ausnya permukaan oklusal gigi, deposisi
kompensasi dari sementum apikal akan berlangsung, bersamaan dengan deposisi
tulang pada puncak tulang alveolar dan pada fundus soket, untuk mempertahankan
dimensi vertikal dari wajah (Manson, 1993).
Pembentukan sementum yang berlebihan atau disebut juga sebagai
hupersementosis, dapat terjadi setelah adanya penyakit pulpa atau stres oklusal.
26
hipersementosis menyeluruh yang mengenai semua gigi umumnya herediter;
keadaan ini juga terjadi pada penyakit paget. resorpsi sementum dapat disebabkan
karena stres oklusal yang berlebihan , gerakan ortodonti, tekanan dari tumor atau
kista, defisiensi kalsium atau vitamin A dan D. keadaan ini juga dapat ditemukan
pada penyakit metabolisme tetapi patogenesisnya tidak jelas. Deposisi sementum
dapat berlangsung setelah adanya resorpsi bisa penyebabnya sudah dihilangkan.
kadang kadang ankilosis sementum dan soket tulang, juga dapat terjadi
(Manson, 1993).
a.
Fungsi
menahan gigi pada soket tulang dengan perantaraan serabut prinsipal
ligamen periodonsium.
mengompensasi keausan struktur gigi karena pemakaian dengan
pembentukan terus menerus.
memudahkan terjadinya pergeseran mesial fisiologis.
memungkinkan penyusunan kembali serabut ligamen periodonsium secara
terus menerus. (Manson, 1993).
Sementum didepositkan sepanjang daur hidup sebuah gigi. sementoid
dianggap sebagai penghalang terhadap migrasi epitelium fungsional ke apikal dan
terhadap resorpsi permukaan akar. (Manson, 1993).
a. pertemuan semento-email
Hubungan antara sementum dan email pada pertemuan sementoemail ini
memiliki arti secara klinis. ada tiga macam hubungan sementum dan email, seperti
terlihat pada Gb. 1-10. pada 60-65% pasien, hubungan sementum-email saling
menutupi atau overlap, 30% hubungan berupa butt joint (ujung dan ujung),
sementara pada 5-10% pasien sementum dan email tidak bertemu sehingga dentin
27
terbuka. pasien dengan dentin terbuka ini mempunyai sensitivitas tinggi terhadap
rangsang termal dan taktil, bila terjadi resesi. Cacat ini juga meningkatkan
akumulasi plak dan kalkulus. kalkulus yang terbentuk di daerah cacat ini sulit
untuk dibersihkan, walaupun terlihat dengan jelas (Manson, 1993).
b. Proyeksi Servikal pada email
Proyeksi servikal pada email sering meluas denan jarak bervariasi (tingkat
1, 2, 3) dari batas pertemuan sementoemail ke arah pertengahan furkasi (Gb. 111). peranannya dalam penyebaran penyakit ke arah furkasi masih belum
diketahui dengan jelas. namun, proyeksi servikal dari email lebih banyak
dilindungi oleh epitelium fungsional daripada sementum dan serabut jaringan ikat.
perlekatan epitel lebih lemah daripada perlekatan jaringan ikat dan dapat
membuka jalan untuk terjadinya keterlibatan furkasi lebih awal (Manson, 1993).
b. Struktur
Sementum memiliki struktur yang menyerupai tulang dan melapisi
permukaan akar gigi. Sementum primer hanya merupakan suatu lapisan tipis, akan
tetapi, karena deposit dentin sekunder yang terus menerus, maka lapisannya akan
menjadi jauh lebih tebal. Penebalan tersebut tidak terjadi secara menyeluruh, akan
tetapi dapat terlihat secara jelas di beberapa area, tergantung pada penyebabnya.
Sementum berwarna kuning terang, lebih gelap dibandingkan enamel dan lebih
terang dibandingkan dentin, dengan demikian dapat dibedakan dari enamel dan
dentin (Manson, 1993).
2.2 Penyakit Periodontal
2.2.1 Klasifikasi Penyakit Periodontal
a. Gingiva Deases
Gingivitis merupakan proses peradangan didalam jaringan periodonsium
yang terbatas pada gingiva, yang disebabkan oleh mikroorganisme yaang
membentuk suatu koloni serta membentuk plak gigi yang melekat pada tepi
gingivalPeradangan gingiva disebabkan oleh faktor plak maupun non-plak.
28
Namun peradangan gingiva tidak selalu disebabkan oleh akumulasi plak
pada permukaan gigi, dan peradangan gingiva yang tidak disebabkan oleh plak
sering memperlihatkan gambaran klinis yang khas. Keadaan ini dapat disebabkan
beberapa penyebab, seperti infeksi bakteri spesifik, infeksi virus atau jamur yang
tidak berhubungan dengan peradangan gingiva yang berhubungan dengan plak
dan peradangan gingiva karena faktor genetik.
a. Dental plaque-induced Gingival diseases
1. Penyakit gingiva yang berkaitan dengan plak saja
Plak pada penyakit gingiva merupakan hasil dari ineraksi antara
mikroorganisme dengan dental pelikel yang mengandung glikoprotein.
Inflamasi pada gingiva tersebut bisa disebabkan oleh faktor lokal, faktor
sistemik ataupun keduanya.Contohnya medikasi dan malnutrisi yang
membua sistem imun menurun sehinga mudah terserang gingivitis.Faktor
lokal pada gingivitis dapat terjadi oleh karena plak yang menempel pada
mahkota dan akar pada gigi.
2. Penyakit gingiva oleh karena faktor sistemik
Sistem endokrin
Sistem endokrin akan mengalami perubhan di karenakan oleh
pubertas, periodonmenstruasi, kehamilan dan diabetes militus yang
dapat menyebabkan proses peradangan gingiva oleh respon dari plak.
Hal ini juga timbul karena kondisi sistemik dan daya tahan tubuh dari
host atau gingiva. Hal ini juga dapat terjadi pada masa kehamilan
meskipun penyebabnya belum diketahui dan level plak rendah.
Kelainan darah
Contoh kasus kelainan darah yang sering terjadi yaitu leukimia yang
terjadi karena fungsi imun.Dimana sel darah putih tersebut menyuplai
jaringan periodonsium secara berlebihan sehingga gingiva terlihat
membesar, mudah berdarah, menkilat dan sponge.
3. Penyakit gingiva oleh karena obat
Terapi yang panjang pada penggunaan obat-obatan sistemik juga dapat
menyebabkan pembesaran jaringan gusi. Hal ini dapat terjadi setelah
29
terapidenan
menggunakan
anticonvulsan
phenytoin
(dilatin),
imunosupresan cyclosporine atau calsium chanel blokers.
Phenytoin
Phenytoin adalah obat anticonvulsan yang digunakan pada penderita
epilepsi.Pembesarangusi yang terjadi dapat mencapai 50% pada
penggunaan obat ini, dan biasanya terjadi pada anak remaja dan anak
yang dirawat dengan menggunakan obat ini.Mekanisme dari
Phenytoin yang dapat menyebabkan pembesaran gusi masih belum
jelas.Pembesaran gusi ini akibat dari pertumbuhan berlebihan dari
kolagen.Dan kemungkinan akibat dari reaksi obat phenytoin yang
merupakan bagian dari kelompok fibroblas yang dapat meningkatkan
ukuran dari protein.Pembesaran akibat phenytoin dapat dihubungkan
dengan defisiensi asam folad, hal ini dapat merusak pembentukan
epitel mulut.
Cylosporin
Cylosporin merupakan obat immunosupresan yang digunakan pada
pasien transplatasi organ untuk mencegah terjadinya penolakan tubuh
(graft rejection).Kira-kira 30% pasien yang memakai obat ini
mengalami pembesaran gusi, dimana anak-anak lebih rentan
dibandingkan orang dewasa.Mekanisme kerja obatvyang didapat
menyebabkan pembesaran gusi tidak diketahui.Diduga akibat dari
efek stimulasi dari proliferasi fibroblast dan produksi kolagen dan
juga efek penghambat daripenghancuran kolagen oleh enzim
kolagenase.
Nifedifin
Nifedifin merupakan calsium channel blocker yang digunakan pada
orang dewasa untuk mengontrol masalah kardiovaskuler. Obat ini juga
diberikan pada pasien setelah transplatasi untuk mengurangi efek
nephrotoxic dari cyclsporin.Insiden terjadinya pembesaran gusi pada
pengguna nifedine adalah 10-15%. Obat menghambat calsium channel
blocker didalam membran sel, ion calsium inraseluler merupakan
penentu produksi kolagen oleh fibroblas. Kekurangan dari enzim ini
dapat menyebabkan penumpukan kolagen pada gusi.
30
4. Penyakit gingiva oleh Karena malnutrisi
Peradangan gingiva karena malnutrisi ditandai dengan gingiva
tampak bengkak, berwarna merah terang karena defisiensi vitamin C.
Kekurangan
vitamin
mempengaruhi
fungsi
imun
sehingga
menurunkan kemampuan inang melindungi diri dari produk-produk
seluler tubuh berupa radikal oksigen.
b. Non-plaque-Induced gingival lesion
1. Penyakit gingiva oleh karena bakteri spesifik
Peradangan gingiva dapat terjadi ketika faktor patogen yang berhubungan
dengan non-plak melebihi peranan dari respon daya tahan host. Lesi dapat
disebabkan oleh bakteri dan mungkin tidak disertai oleh lesi ditempat lain
pada tubuh. Contoh umum dari lesi tersebut yang berkaitan dengan infeksi
melalui Neisseria gonorrhea, Treponema pallidum, Sttreptococci,
Mycobacterium chelonae atau organisme lain. Manifestasi dari lesi gingiva
nampak ulserasi berwarna merah terang yang edematous dan sangat sakit,
asimptomatik atau mucous patches, atau gingivitis atypical non ulserasi,
peradangan gingiva yang parah. Biopsy dilakukan melalui pemeriksaan
mikrobiologi untuk menunjukkan riwayat lesi.
2. Penyakit gingiva oleh karena virus
Infeksi Virus Herpes
Infeksi virus dikenal sebagai penyebab peradangan gingiva yang utama
adalah virus herpes : virus herpes simplex type 1 dan 2 serta virus
varicella-zooster. Virus ini biasanya menyerang tubuh manusia sejak
kanak-kanak dan dapat berkembang menjadi penyakit mukosa rongga
mulut yang diikuti dengan periode laten dan kadang kadang terjadi
reaktivasi. Virus herpes simplex type 1 (HSV-!) biasanya menyebabkan
manifestasi rongga mulut, sementara virus herpes simplex type 2 (HSV-2)
terutama melibatkan infeksi anogenital dan melibatkan infeksi oral.
Gingivostomatitis Herpetika Primer
31
Infeksi herpes simplex adalah infeksi virus yang paling umum. Herpes
simplex adalah virus DNA dengan derajat infeksi rendah, dimana setelah
memasuki epitel mukosa oral, menembus ujung saraf dan dengan
transportasi retrograde melalui reticulum endoplasmatik menuju ke
ganglion trigeminal dimana virus tersebut dapat menetap selama bertahuntahun. Virus ini juga telah diisolasi pada lokasi diluar saraf seperti
gingival.
Virus
herpes
simplex
dapat
berperan
pada
erythema
multiforme.Telah ditemukan virus herpes simplex pada gingivitis, acute
necrotizing gingivitis, dan periodontitis.
Herpes Zooster
Virus varicella zoster menyebabkan varicella sebagai infeksi primer yang
sembuh dengan sendirinya. Terutama terjadi pada anak- anak dan
reaktivasi dari virus pada usia dewasa menyebabkan herpes zoster.
Manifestasi keduanya dapat melibatkan gingiva.Chicken pox disertai
dengan demam, malaise dan skin rash.Lesi intraoral adalah ulser kecil
biasanya pada lidah, palatum dan gingiva.Virus tetap berada dalam
ganglion akar dorsal dimana virus dapat direaktivasi bertahun-tahun
setelah infeksi primer.Reaktivasi selanjutnya mengakibatkan herpes zoster,
dengan lesi unilateral setelah saraf terinfeksi.Secara normal reaktivasi
mempengaruhi
ganglia
thoracic
immunocompromised.Reaktivasi
pada
virus
orang
yang
tua
berasal
atau
dari
pasien
ganglion
trigeminal terjadi sekitar 20%.Jika percabangan kedua atau ketiga dari
saraf trigeminal terlibat, peradangan kulit juga dapat muncul bersama
dengan peradangan intraoral, atau hanya terjadi peradangan intraoral,
sebagai contohnya adalah peradangan yang timbul pada palatum gingiva.
3. Penyakit gingiva oleh karena jamur
Infeksi jamur pada mukosa oral mencakup penyakit seperti infeksi
aspergillosis,
cryptococcosis,
blastomycosis,
candidosis,
histoplasmosis,
coccidioidomycocis,
mucormycosis
dan
32
paracoccidioidomycosis, tetapi beberapa infeksi sangat jarang dan tidak
semua infeksi tersebut bermanifestasi sebagai peradangan gingiva.
Candidosis
Variasi spesies candida ditemukan berasal dari mulut manusia
termasuk C. Albicans, C. Glabrata, C. Krusei, C. Tropicalis, C.
Parapsilosis, dan C. Guillermondii.Jamur ini hidup normal dalam kavitas
oral tetapi juga suatu patogen opportunistik.Prevalensi oral carriage dari
C. Albicanspada orang dewasa sehat sekitar 3%-48%, variasi yang besar
terjadi karena perbedaan pada sampel populasi dan prosedur yang
digunakan.Proporsi C. Albicans pada populasi jamur dalam rongga mulut
dapat mencapai sekitar 50-80%, dan sejauh ini infeksi jamur pada mukosa
oral yang paling sering adalah candidosis yang disebabkan oleh organisme
C. Albicans.Infeksi oleh C. Albicans biasanya terjadi sebagai konsekuensi
dari berkurangnya sistem pertahanan tubuh termasuk immunodefisiensi,
berkurangnya
sekresi
saliva
merokok
dan
perawatan
dengan
kortikosteroid.Gangguan flora mikroba oral, seperti setelah terapi dengan
antibiotik berspektrum luas, yang dapat menyebabkan oral candidosis.
Linear Gingival Erythema
Linear Gingival Erythema (LGE) dianggap suatu manifestasi
gingival
dari
immunosupression
yang
ditandai
dengan
linear
erythematousband yang terdapat pada free gingiva.
LGE ditandai oleh ketidakseimbangan intensitas peradangan terhadap
jumlah plak yang ada.Tidak ditemukan adanya poket atau hilangnya
attachment.Karakteristik dari tipe peradangan ini adalah peradangan tidak
merespon secara baik pada peningkatan oral higiene atau skeling.Perluasan
gingival banding yang diukur berdasarkan jumlah daerah yang terlibat
yang telah terbukti bergantung pada penggunaan tembakau. Sementara
15% dari daerah yang terlibat mengalami perdarahan saat probing dan
11% nampak perdarahan spontan, tanda khas dari LGE dianggap sebagai
berkurangnya perdarahan saat probing.20
4. Penyakit gingiva oleh karena genetik
Hereditary Gingival Fibromatosis
33
Hyperplasia gingiva (sinonim dengan gingival overgrowth,
gingival fibromatosis), dapat terjadi sebagai efek dari pengobatan sistemik
seperti
phenytoin,
sodium
valproate,
cyclosporine
dan
dihydropyridines.Peradangan tergantung pada perluasan plak.Hyperplasia
gingiva dapat berasal dari faktor genetik. Peradangan tersebut dikenal
sebagai hereditary gingival fibromatosis (HGF) adalah suatu keadaan yang
tidak biasa yang ditandai oleh diffuse gingival enlargement, kadangkadang menutupi sebagian besar permukaan, atau seluruh gigi. Peradangan
timbul tanpa tergantung dari pengangkatan plak secara efektif.
5. Lesi trauma
Lesi ini terjadi karena oleh iatrogrnik atau proses restorativ yang salah.
1. Periodentitis kronis
Periodontitis kronis didefinisikan sebagai penyakit infeksi
dikarenakan inflamasi pada jaringan lunak dari gigi, kehilangan jaringan ikat
secara progresif dan kehilangan tulang.Definisi ini menggaris bawahi tandatanda klinis dan etiologi dari penyakit, susunan mikrobial plak, inflamasi
periodontal dan hilangnya jaringan ikat serta hilangnya tulang alveolar.
Etiologi periodentitis kronis
Etiologi penyakit periodontal
sangat
kompleks.
Para
ahli
mengemukakan bahwa etiologi penyakit periodontal dapat dikelompokkan
dalam dua kelompok yaitu faktor lokal dan faktor sistemik.Faktor lokal dan
faktor sistemik sangat erat hubungannya dan berperan sebagai penyebab
terjadinya kerusakan jaringan periodontal. Umumnya, penyebab utama
penyakit periodontal adalah faktor lokal, keadaan ini dapat diperberat oleh
keadaan sistemik yang kurang menguntungkan dan memungkinkan terjadinya
keadaan yang progresif.
Faktor lokal adalah faktor yang berakibat langsung pada jaringan
periodonsium serta dapat dibedakan menjadi dua bagian yaitu faktor iritasi
lokal dan fungsi lokal.Yang dimaksud dengan faktor lokal adalah plak bakteri
sebagai penyebab utama. Dan faktor-faktor lainnya antara lain adalah bentuk
gigi yang kurang baik dan letak gigi yang tidak teratur, maloklusi, over
hanging restoration dan bruksism.
34
Faktor sistemik sebagai penyakit periodontal antara lain adalah
pengaruh hormonal pada masa pubertas, kehamilan, menopause, defisiensi
vitamin, diabetes mellitus dan lain-lain. Dalam hal ini dikemukakan bahwa
hormon kelamin berperan penting dalam proses pathogenesis penyakit
periodontal
Gambaran Klinis
Periodontitis kronis bisa terdiagnosis secara klinis dengan mendeteksi
perubahan inflamasi kronis pada marginal gingival, kemunculan poket
periodontal dan kehilangan perlekatan secara klinis. Penyebab periodontal ini
besifat kronis, kumulatif, progresif dan bila telah mengenai jaringan yang
lebih dalam akan menjadi irreversible. Secara klinis pada mulanya terlihat
peradangan jaringan gingiva disekitar leher gigi dan warnanya lebih merah
daripada jaringan gingiva sehat. Pada keadaan ini sudah terdapat keluhan
pada gusi berupa perdarahan spontan atau perdarahan yang sering terjadi pada
waktu menyikat gigi.
Bila gingivitis ini dibiarkan melanjut tanpa perawatan, keadaan ini
akan merusak jaringan periodonsium yang lebih dalam, sehingga cement
enamel junction menjadi rusak, jaringan gingiva lepas dan terbentuk
periodontal poket. Pada beberapa keadaan sudah terlihat ada peradangan dan
pembengkakan dengan keluhan sakit bila tersentuh.
Bila keparahan telah mengenai tulang rahang, maka gigi akan menjadi
goyang dan mudah lepas dari soketnya.
Gambar 2.Periodontitis kronis secara klinis
35
Tanda klinik dan karakteristik periodontitis kronis:
a. Umumnya terjadi pada orang dewasa namun dapat juga terlihat pada
remaja.
b. Jumlah kerusakan sesuai dengan jumlah faktor lokal.
c. Kalkulus subgingiva sering ditemukan.
d. Berhubungan dengan pola mikroba
e. Kecepatan progresi lambat tetapi memiliki periode eksaserbasi dan
remisi.
f. Dapat diklasifikasikan lebih lanjut berdasarkan perluasan dan
keparahannya.
g. Dapat dihubungkan dengan faktor predisposisi lokal (seperti relasi gigi
atau faktor iatrogenik).
h. Mungkin dimodifikasi oleh dan atau berhubungan dengan kelainan
sistemik (seperti diabetes mellitus, infeksi HIV).
i. Dapat dimodifikasi oleh faktor selain kelainan sistemik seperti merokok
dan stres emosional.
2. Aggressive periodontitis
Aggressive periodontitis adalah salah satu kelainan pada jaringan
periodontal yang disertai dengan adanya bone loss secara progresif. Plak
pada penderita aggressive periodontitis biasanya hanya ditemukan dengan
jumlah yang tidak sebanding dengan kerusakan tulang alveolar yang terjadi
secara agresif (Gray, 2000).
Lesi aggressive periodontitis aktif pada usia pubertas dan destruksinya
akan menurun setelah malalui masa pubertas. Pada usia pubertas umumnya
selalu disertai dengan respon periodontal yang berlebihan terhadap iritasi
lokal sehingga pada masa pubertas sangat mudahsekali terjadi inflamasi,
edema dan pembesaran gingiva. Kemampuan respon jaringan periodontal
cenderung menurun seiring denan bertambahnya usia. Berbagai penyakit
36
periodontal akan sangat mudah terjadi pada masa pubertas, tetapi insidensi ini
dapat dicegah dengan selalu menjaga kebersihan mulut (Caranza, 2002).
a. Localized Aggressive periodontitis (LAP)
Karakteristik lesi LAP ini biasanya terjadi secara lokal. Lesi lebih
umum ditemukan pada daerah gigi molar pertama, dengan usia pasien
biasanya kurang dari 20 tahun. Lokalisasi lesi yang hanya berada pada
gigi molar pertama permanen berhubungan dengan adanya pembentukan
kolonisasi bakteri setelah gigi molar pertama erupsi. Kolonisasi yang
terbentuk
terjadi
karena
inisiasi
dari
bakteri
Actinobacilus
Actinomycetecomitas
LAP akan mulai terdiagnosa apabila dalam kondisi yang telah
parah. Dengan karakteristik keadaan lokal yang hanya terdapat sedikit
akumulasi plak dan inflamasi hanya terjadi pada daerah yang
terinfeksi.LAP baru terdeteksi apabila telah malibatkan kehilangan tulang
alveolar yang banyak. Sebagian besar dari penderita LAP mengalami
kehilangan gigi, drifting, diastema yang disebabkan karena adanya
peningkatan mobilisasi gigi, sensitif terhadap rangsangan termal, rasa
nyeri saat mastikasi, dan terjadinya iritasi yang bisa disebabkan akibat
adanya food impaction pada LAP dapat juga disertai dengan adanya
abses periodontal dan adanya pembesaran limfe yang terdapat pada regio
yang terinfeksi (Caranza, 2002).
Terapi yang digunakan pada penderita LAP adalah mechanical
debridement yang disertai dengan scalling dan root planning dengan
pemberian antibiotik secara sistemik, terapi bedah pada jaringan
periodontal biasanya ditujukan untuk mengurangi infeksi.
b. Generalized Aggressive periodontitis
37
GAP umumnya ditemukan pada pasien usia kurang dari 30 tahun.
Biasanya penderita GAP memiliki respon antibodi yang yang buruk
terhadap patogen. Secara klinis GAP ditandai dengan general
Interproximal attechment loss yang terjadi sedikitnya melibatkan 3 gigi
permanen destruksi terjadi progresif dan menunjukkan keadaan semakin
parah. Plak pada penderita GAP umumnya didominasi oleh bakteri A.
Actinomycetecomitans, P. Gingivalis dan Bacteroides forsythus.Lesi pada
GAP biasanya berwarna kemerahan akibat inflamasi, poket yang dalam,
dan sedikit stipling.Pada beberapa pasien GAP ditemukan beberapa
penyakit sistemik yang mungkin berperan dalam memperparah GAP
seperti penururan berat badan, depresi mental, dan malaise (Caranza,
2002).
Terapi yang sering digunakan untuk pasien penderita GAP adalah
kontrol plak, scalling dan root planning disertaindengan pemberian
antibiotik, terapi bedah yang digunakan ditujukan untuk memperbaiki
kerusakan pada tulang alveolar dan untuk mengurangi poket periodontal
(Dorothy, 2007).
3. Periodontitits manifestasi penyakit sistemik
Adalah diagnosis yang digunakan pada kasus dimana kondisi sistemik
merupakan faktor predisposisi utama sedangkan faktor local seperti
penumpukan plak tidak begitu banyak.
Klasifikasi
A. Berhubungan dengan kelainan hematologic
38
1.Acquired neutropenia
2.Leukemias
3.Penyakit lainnya
B. Berhubungan dengan kelainan genetic
1. Familial and cyclic neutropenia
2.Down syndrome
3.Leukocyte adhesion deficiency syndromes
4. Necrotizing Periodontal Disease
Necrotizing periodontal diseas terbagi atas dua yaitu necrotizing
ulserative gingivitis dan necrotizing ulserative periodontal.Necrotizing
gingivitis sebelumnya diklasifikasikan sebagai penyakit gingiva atau
gingivitis,
sedangkan
necrotizing
ulserative
periodontal
sebelum
diklasifikasikan sebagai bentuk periodontitis karena terdapat kehilangan
perlekatan. Tinjauan terakhir tentang karakteristik klinis dari NUG dan NUP
telah menyatakan bahwa penyakit tersebut merupakan manifestasi klinik dari
penyakit yang sama , kecuali bahwa perbedaan NUP adalah hilangnya
perlekatan klinis periodontal dan tulang.
1. Necrotizing Ulserative Gingivitis (NUG)
NUG adalah penyakit mikrobial pada gingiva yang dikarakteristikan
dengan kematiana jaringan gingiva dengan nanah dan munculnya tanda
tanda dan gejala. Ciri-ciri tertentu dari NUG adalah etiologi bakteri, lesi
nekrotik, serta faktor predisposisi seperti stress psikologis , merokok dan
imunosupresi. Selain itu, kekurangan gizi dapat menjadi faktor di negara
berkembang . NUG biasanya terlihat sebagai lesi akut yang merespon baik
terhadap terapi antimikroba dikombinasi dengan penghilangan plak dan
kalkulus secara profesional dan meningkatkan kebersihan rongga mulut.
Berikut adalah etiologi NUG:
a. Peran bakteri
Plaut ada tahun 1894 dan vincent pada tahun 1894 mendalilkan
bahwa NUG disebabkan karena bakteri spesifik : fusifirm bacillus dan
organisme spirochetal. Rosebury et al, menggambarkan sebuah
kompleks
yang
terdiri
darifusospirochetal
t.
Mikrodentium,
spirochetes intermediate, vibrio, fusiform basil, dan organisme
39
berfilamen lainnya. Flora kinstan terdiri dari prevotella intermedia,
selain fasobakterium, treponema , dan spesie selenomonas (Carranza,
2002).
b. Peran respon inang
Terlepas dari apakah bakteri spesifik yang terlibat dalam
etiologi NUG, kehadiran organisme ini tampaknya tidak cukup utuk
menyebabkan penyakit.Peran respon inang di NUG telah lama
dikenal.Bahkan dalam deskripsi awal peyakit in, NUG telah dikaitkan
dengan stress fisik dan emosional dan penurunna resistensi terhadap
infeksi.Saelanjutnya NUG tidak ditemukanpada orang yang bergizi
baik denga sistem kekebalan tubuh yang berfungsi penuh(Carranza,
2002).
Semua
faktor
predisposisi
NUG
berhubungan
dengan
imunosupresi.Hal imi penting bagi dokter untuk mengetahhui faktorfaktor predisposisi yang menyebabkan imunodeficincy di NUG dalam
rangka mengatasi kerentanan lanjutan pasien dan untuk menentukan
apakah suatu sistemik hadir. NUG dapat menjadi gejala utama untuk
pasien dengan imunosupresi berhubungand engan imunosupresi
berhubungan dengan human imunodeficiency virus ( HIV) (Carranza,
2002).
NUG biasa diidentifikasikan sebagai penyakit akut. Namun
istilah akut pada kasus ini hanya sebagai gambaran klinis dan tidak
digunakan sebagai diagnosis karena tidak ada bentuk kronis dalam
penyakit ini . NUG digambarkan sebagai penyakit yang muncul tibatiba , terkadang terdapat infeksi akut saluranpernafasan . perubahan
lingkungan hidup, kerja , tanpa istirahat yang cukup, gizi buru,
penggunaan tobacco, dan tekanan psikologi merupakan fitur umum
pada riwayat pasien (Carranza, 2002).
40
Karakteristik lesi adalah punched-out, craterlike depression
pada interdental pappile, dpat meluas pada marginal gingiva dan
jarang hingga attached gingiva serta oral mukosa. Permikaan gingiva
ditutupi oleh abu-abu, psedomembran, batas-batasnya dari mukosa
gingiva oleh eritema linier .dalam beberapa kasus lesi pada permukaan
psidomembran mangekspose margin gingiva yang merah, mengkilap,
dan hemoragik. Lesi karakteristik dapat semakin merusak gingiva dan
jaringaa periodontal (Carranza, 2002).
Tanda-tanda lain yang sering ditemukan adalah bau busuk da
air liur meningkat. Namun, NUG atau NUP biasanya tidak
menyebabkan pembentukan saku periodontal karena perubahan
nekrotik melibatkan epithel junction yang dibutuhkan untuk poket
deepening (Carranza, 2002).
2. Necrotizing Ulcerative Periodontitis
NUP berbeda denga NUG dalam hal hilangnya perlekatan klinis
tulang alveolar, yang merupakn fitur yang konsisten, semua karakter lai
tampaknya samaantara dua bentuk Necrotizing. NUP dapat diamati pada
pasien yang menderita hIV dan bermanifestasi sebagai ulserasi lokal dan
nekrotis jaringan gingi va dengan paparan dan kerusakan yang cepat dari
tulang , perdarahan spontan, dan nyeri parah (Carranza, 2002).
Mirip denga NUG , kasusu klinis NUP didefenisikan oleh nekrotis
dan ulserasi dari bagian koronal dari papila interdental dan margin gingiva
yang menyakitkan, marginal gingiva merah terang yang mudah berdarah .
fitur yang membedakan NUP adalah perkembangan yang merusak dari
41
penyakit yang meliputi perlekatan periodontal dan tulang (Carranza,
2002).
Namun kantong-kantong periofontal dengan kedalaman probing
yang mendalam tidak ditemukan karena sifat colitis dan necrotizing dari
lesi gingiva menghancurkan epitel marginal dan jaringan ikat, sehingga
terjadi resesi gingiva.Nekrosis epitel junction di NUG dan NUP
menciptakan ulser yang mencegah migrasi epitel ini, dan saku tidak dapat
terbentuk. Lesi advanced NUP menyebabkan hilangnya tulang yaang
parah, mobilitas gigi, dan akhirnya kehilangan gigi (Carranza, 2002).
5. Abses periodontal
1. Abses gingival
Abses gingiva merupakan infeksi lokal purulen yang terletak pada
marginal gingiva atau papila interdental dan merupakan lesi inflamasi akut
yang mungkin timbul dari berbagai faktor, termasuk infeksi plak mikroba,
trauma, dan impaksi benda asing (Carranza, 2002).
Gambaran klinis: merah, licin, kadang-kadang sangat sakit dan
pembengkakan sering berfluktuasi
2. Abses periodontal
Merupakan infeksi lokal purulen di dalam dinding gingiva pada
saku periodontal yang dapat menyebabkan destruksi ligamen periodontal
dan tulang alveolar (Carranza, 2002).
42
Gambaran klinis :terlihat licin, pembengkakan gingiva mengkilat disertai
rasa sakit, daerah pembengkakan gingivanya lunak karena adanya eksudat
purulen dan meningkatnya kedalaman probing, gigi menjadi sensitif bila
diperkusi (Carranza, 2002).
3. Abses perikoonal
Abses perikoronal merupakan akibat dari inflamasi jaringan lunak
operkulum, yang menutupi sebagian erupsi gigi.Seringpada gigi M3 RA
dan RB.
Gambaran klinis: berwarna merah terlokalisir, bengkak, lesi yang sakit
jika disentuh dan memungkinkan terbentuknya eksudat purulen, trismus,
limfadenopati, demam dan malaise (Carranza, 2002).
6. Lesi endodontik-periodontik
Terbagi 3:
1. Defek yang berasal dari endodontik
Berasal dari pulpa yang dihubungkan dengan gigi yang pulpax
nekrosis atau gigi yang mendapat perwatan endod0ntik yang kurang baik.
Klinisnya: probing menunjukan sulkus yang normal disekeliling
gigi, Kadang terjadi abses lokal, lesi primer endodontik dan lesi sekunder
43
periodontik sebagai lesi periapikal yang menjalar ke koronal (Carranza,
2002).
2.
Defek yang berasal dari periodontik
Berasal dari plak dan kalkulus, giginya masih vital, periodonsium
cenderung melebar dan bentuk V.
R.O : kehilangan tulang yang menyeluruh baik vertikal maupun
horizontal sepanjang permukaan pada ketingian yang berbeda-beda.
3.
(Carranza, 2002).
Defek yang berasal dari endo-perio
Terdri dari 2 lesi yang terjadi bersamaan, satu merupakan
periradikuler yang berasal dari pulpa nekrosis dan yang satunya berasal
lesi periodontik yang meluas ke apikal menuju periradikuler.
Klinisnya: kerusakan krista tulang dan lesi periradikuler yang
berasal dari pulpa, poket yang lebar dan konus.
7. Developmental or Acquired Deformities and Conditions
1. Kondisi lokal gigi yang berhubungan dengan faktor predisposis
penyakit gingiva atau periodontal yang diinduksi plak
Faktor anatomi gigi
Pengaplikasian bahan restorasi
Fraktur akar
Cervical root resorption dan cemental tears
2. Deformitas mukogingiva dan kondisi sekitar gigi
Resesi gingiva atau jaringan lunak
Permuakaan fasial atau lingual
Interproksimal (papilla)
Lack of keratinized gingiva
Penurunan ketinggian vestibular
Aberrant frenum atau posisi otot
Gingival Excess
Pseudopocket
Gingival margin yang inkonsisten
Excessive gingival display
Gingival enlargement
Warna yang abnormal
3.
Deformitas mukogingiva dan kondisi dari linggir edentulous
Defisiensi linggir secara vertical atau horizontal
Lack of gingiva or keratinized tissue
Gingival atau soft tissue enlargement
44
Penurunan ketinggian vestibular
Warna abnormal
4. Trauma Oklusal
Trauma oklusal primer
Trauma oklusal sekunder
2.2.2 Mekanisme Penyakit Periodontal
Proses pembentukan plak dapat dibagi atas tiga tahap yaitu: (1)
pembentukan pelikel yang membalut permukaan gigi, (2) kolonisasi awal oleh
bakteri, dan (3) kolonisasi sekunder dan pematangan plak.
Pembentukan pelikel dental pada permukaan gigi merupakan fase awal
dari pembentukan plak. Pada tahap awal ini permukaan gigi akan dibalut oleh
pelikel glikoprotein. Pelikel tersebut berasal dari saliva dan cairan sulkular, begitu
juga dari produk sel bakteri, pejamu dan debris. Pelikel berfungsi sebagai
penghalang protektif, yang akan bertindak sebagai pelumas permukaan dan
mencegah pengeringan jaringan. Sifat pelikel sangat lengket dan mampu
membantumelekatkan bakteri-bakteri tertentu pada permukaan gigi (Carranzas,
2002)
Dalam waktu beberapa jam bakteri akan dijumpai pada pelikel dental. Hal
ini bermulanya tahap kolonisasi awal bakteri pada permukaan gigi. Bakteri yang
pertama-tama mengkoloni permukaan gigi yang dibalut pelikel adalah didominasi
oleh mikroorganisma fakultatif gram-positif, seperti Actinomycesviscosus dan
Streptococcus sanguis. Pengkoloni awal tersebut melekat ke pelikeldengan
bantuan adhesin, yaitu molekul spesifik yang berada pada permukaan bakteri
(Carranzas, 2002)
Massa plak kemudian mengalami pematangan bersamaan dengan
pertumbuhan bakteri yang telah melekat, maupun kolonisasi dan pertumbuhan
spesies lainnya. Dalam perkembangannya terjadi perubahan ekologis pada
biofilm, yaitu peralihandari lingkungan awal yang aerob dengan spesies bakteri
fakultatif gram-positifmenjadi lingkungan yang sangat miskin oksigen dimana
yang dominan adalahmikroorganisme anaerob gram-negatif (Carranzas, 2002)
45
Tahap akhirnya merupakan kolonisasi sekunder dan pematangan
plak.Pengkoloni sekunder adalah mikroorganisme yang tidak turut sebagai
pengkoloniawal ke permukaan gigi yang bersih, diantaranya Prevotella
intermedia,
Prevotellaloescheii,
spesies
Capnocytophaga,
Fusobacterium
nucleatum, dan Porphyromonasgingivalis. Mikroorganisme tersebut melekat ke
sel bakteri yang telah berada dalammassa plak. Interaksi yang menimbulkan
perlekatan bakteri pengkoloni sekunder kebakteri pengkoloni awal dinamakan
koagregasi. Pada stadium akhir pembentukanplak, yang dominan adalah
koagregasi diantara spesies gram-negatif, misalnyakoagregasi Fusobacterium
nucleatum dengan Porphyromonas gingivalis (Carranzas, 2002)
Pada penelitian in vivo pada dental plaj diketahui bahwa tipe bakteri yang
perada pada plak supragingiva adalah golongan bakteri morptyper. Cocci gram
positive dan sedikit berdominasi di permukaan gigi. Pada tahap lanjut bakteri pada
plak akan masuk melalui celah gingiva dimana celah tersebut mengandung cairan,
dan mengandung banyak substansi nutrisi yang dipakai bakteri. Host inflamasi
cell mejadi media pertumbuhan bakteri pada celah ini (Carranzas, 2002)
Karakteristik bakteri yang berada dalam plak ini didominasi gram positif
seperti Steptoccocus mitis, S. Sanguis, A. Viscous, Actinomyces Naeslundii, dan
Eubacterium spp. Kemudian pada perbatasan apikal masa plak dari persimpangan
epitel terdapat selapis leukosit dan bakteri yang mendominasi adalah bakteri gram
46
negatif, seperti S. Oralis, S. Intermedius, P. Micros, P. Gingivalis, P. Intermedia,
Bacteroides forsythus, dan F. Mucleatum (Carranzas, 2002)
Setelah menerobos pada epitel bakteri-bakteri tersebut akan menginfeksi
gingiva. Pada lesi awal perubahan terlihat pertama kali di sekitar pembuluh
darah gingiva yang kecil, di sebelah apikal dari epithelium fungsional khusus
yang merupakan perantara hubungan antara gingiva dan gigi yang terletak
pada dasar leher gingiva. Awalnya tidak terlihat adanya tanda-tanda klinis dari
perubahan jaringan. Bila deposit plak masih ada perubahan inflamasi tahap
awal akan berlanjut disertai dengan meningkatnya aliran cairan gingiva. Papilla
interdental menjadi sedikit lebih merah dan bengkak serta mudah berdarah
pada sondase, dalam waktu dua sampai seminggu akan terbentuk gingivitis yang
lebih parah.
47
Gingiva sekarang berwarna merah, bengkak dan mudah berdarah. Pada
tahap ini tanda-tanda klinis dari inflamasi makin jelas terlihat. Pada tahan lebih
lanjut akan berkembang pada permukaan tulang dan kemudian menyebabkan
periodontitis yang berujung gigi goyang dan lepas dari tempatnya.
Mekanisme Bakteri Patogenik dalam Penyakit Periodontal
Bakteri pada penyakit periodontal memiliki mekanisme poten untuk menyerang
dan merusak hospes termasuk>> PMN dan Magrofag. Mekanisme bakteri
patogenik dalam penyakit periodontal:
1. Invasi
Masuknya/invasi bakteri atau produk bakteri kejaringan periodontal
diperkirakan penting bagi proses terjadinya penyakit. Studi klinis menunjukkan
bahwa Actinobasilus actinomycetemcomitans dapat melakukan penetrasi ke epitel
gingiva.
2. Memproduksi toksin
Actinobacilus
actinomycetemcomitans
Campylobacter
rectus
dan
memproduksi leukotoksin yang dapat membunuh neutrofil dan monosit.
3. Peran unsur sel/substansi sel
Dinding
bakteri
gram
negatif
mengandung
lipopolisakarida
(LPS,endotoksin) yang mana dikeluarkan setelah bakteri mati. Selain sebagai
48
pencetus terjadinya proses inflamasi, LPS juga dapat menyebabkan nekrosis
jaringan
4. memproduksi enzim
Actinobacilus actinomycetemcomitans memproduksi enzim kolagenase
yang dapat merusak kolagen tipe 1. hal ini dapat mendorong terjadinya degradasi
kolagen dan gangguan pada jaringan ikat periodontal. Porphyromonas gingivalis
memproduksi beberapa faktor virulensi termasuk kolagenase, endotoksin,
fibrinolisin, posfolipase.
5. Menghindar dari pertahanan penjamu
Untuk dapat bertahan dilingkungan periodontal, bakteri harus mampu
menetralisir atau menghindar dari mekanisme penjamu untuk menyingkirkan dan
membunuh bakteri. Sejumlah mekanisme yang dimiliki patogen periodontal
dalam menghindar atau menghancurkan pertahanan penjamu, meliputi:
a. Penghancuran langsung polimorponuklear leukosit (PMN) dan magrofag.
b. Menghambat kemoktasis (PMN)
c. Degradasi imuloglobulin
d. Memodulasi fungsi sitokin
e. Degradasi fibrin
f. Mengubah fungsi limfosit
2.2.3 Etiologi Penyakit Periodontal
Faktor penyebab penyakit periodontal adalah bakteri dan virus . Biaanya
pada permukaan gigi yang terlihat oleh mata berwarna kekuningan atau agak
putih,
strukturnya
mikroorganisme,
Sebagaimana
amorfus
leukosit,
terdiri
dari
partikel-
partikel
makanan,
protein saliva, serta sel-sel epitel deskuamasi.
halnya plak gigi, mikroorhanisme ini berakumulasi
pada
permukaan gigi, gingiva, protesa gigi dalam mulut, dan peratatan ortodonsi
lepasan maupun cekat. Berbeda dan plak gigi, materia aba tidak begitu melekat
dan dapat hilang dengan berkumur-kumur keras atau semprotan air.
Mikoorganisme yang terdapat di dalam material alba tidak sama dengan
49
struktur mikroorganisme plak, dan tidak dikategorikan sebagai mikroorganisme
yang potensial menyebabkan inflamasi gingiva (Martinez, 2005).
Jenis-jenis Bakteri pada Penyakit Periodontal
Lebih dari 400 spesies bakteri teridentifikasi pada plak subgingiva.
Bakteri yang terlibat sebagai patogen pada penyakit periodontal didominasi
spesies bakteri gram negatif dan anaerob (Martinez, 2005).
Bakteri plak dental pada gingivitis kronis terdiri dari 56% spesies gram
positif dan 44% gram negatif, 59% spesies yang fakultatif dan 41% spesies yang
anaerob. Spesies gram positif yang dominan meliputi Streptococcus sanguis,
Streptococcus
mitis,
Streptococcus
intermedius,
Streptococcus
oralis,
Actinomyces viscosus, Actinomyces naeslundii, dan Peptostreptococcus micros.
Pada periodontitis kronis ( periodontitis berkembang lambat) bakteri yang paling
sering ditemukan dalam level yang tinggi meliputi Porphyromonas gingivalis,
Tannerella forsythia, Prevotella intermedia, Campylobacter rectus, Eikonella
corrodens, Fusobacterium nucleatum, Actinobacillus actinomycetemcomitas,
Peptostreptococcus micros,
2005).
spesies Treponema dan Eubacterium (Martinez,
50
Periodontitis
agresif,
yang
sebelumnya
diklasifikasikan
sebagai
periodontitis juvenile (lokalisata dan generalisata), periodontitis berkembang
cepat (rapidly progressive periodontitis), early-onset periodontitis, dan
periodontitis prapubertas, diperkirakan berhubungan dengan keberadaan
sejumlah besar Actinobacillus actinomycetemcomitans, Capnocytophaga spp.
dan Porphyromonas gingivalis (Martinez, 2005).
Penelitian menunjukkan bahwa ditemukan bakteri patogen periodontal
dalam jumlah yang signifikan pada abses periodontal. Mikroorganisme patogen
tersebut
meliputi
Fusobacterium
nucleatum,
Prevotella
intermedia,
Porphyromonas gingivalis, Peptostreptococcus micros, dan Tannerella forsythia
(Martinez, 2005).
Beberapa studi mikrobiologi menunjukkan
mikroorganisme dominan
pada GUNA (Gingivitis Ulseratif Nekrosis Akut) meliputi Prevotelle intermedia,
spesies Fusobacterium, dan Spirokheta (Martinez, 2005).
51
52
2.2.4 Faktor Predisposisi Penyakit Periodontal
a. Faktor Lokal
1. Plak Bakteri
Plak bakteri merupakan suatu massa hasil pertumbuhan mikroba
yang melekat erat pada permukaan gigi dan gingiva bila seseorang
mengabaikan kebersihan mulut. Berdasarkan letak huniannya, plak dibagi
atas supra gingival yang berada disekitar tepi gingival dan plak subgingiva yang berada pada apikal dari dasar gingival. Bakteri yang
terkandung dalam plak di daerah sulkus gingiva mempermudah kerusakan
jaringan. Hampir semua penyakit periodontal berhubungan dengan plak
bakteri dan telah terbukti bahwa plak bakteri bersifat toksik. Bakteri dapat
menyebabkan penyakit periodontal secara tidak langsung dengan jalan :
a. Meniadakan mekanisme pertahanan tubuh
b. Mengurangi pertahanan jaringan tubuh
c. Menggerakkan proses immuno patologi
Meskipun penumpukan plak bakteri merupakan penyebab utama
terjadinya gingivitis, akan tetapi masih banyak faktor lain sebagai
penyebabnya yang merupakan multifaktor, meliputi interaksi antara
mikroorganisme pada jaringan periodontal dan kapasitas daya tahan tubuh
(Lamford,1995).
2. Kalkulus
Kalkulus terdiri dari plak bakteri dan merupakan suatu massa yang
mengalami pengapuran, terbentuk pada permukaan gigi secara alamiah.
Kalkulus merupakan pendukung penyebab terjadinya gingivitis dan lebih
banyak terjadi pada orang dewasa, kalkulus bukan penyebab utama
terjadinya penyakit periodontal. Faktor penyebab timbulnya gingivitis
adalah plak bakteri yang tidak bermineral, melekat pada permukaan
kalkulus, mempengaruhi gingiva secara tidak langsung (Lamford,1995).
3. Impaksi makanan
Impaksi makanan (tekanan akibat penumpukan sisa makanan)
merupakan keadaan awal yang dapat menyebabkan terjadinya penyakit
periodontal.
Gigi
yang
berjejal
atau
miring
merupakan
tempat
penumpukan sisa makanan dan juga tempat terbentuknya plak, sedangkan
gigi dengan oklusi yang baik mempunyai daya self cleansing yang tinggi.
53
Tanda
tanda
yang
berhubungan
dengan
terjadinya
impaksi
makanan,yaitu :
a. Perasaan tertekan pada daerah proksimal
b. Rasa sakit yang sangat dan tidak menentu
c. Inflamasi gingiva dengan perdarahan dan daerah yang terlibat sering
berbau
d. Resesi gingiva
e. Pembentukan abses periodontal menyebabkan gigi dapat bergerak dari
soketnya, sehingga terjadinya kontak prematur saat berfungsi dan
sensitif terhadap perkusi.
f. Kerusakan tulang alveolar dan karies pada akar (Manson &Eley,
2012).
4. Pernafasan mulut
Kebiasan bernafas melalui mulut merupakan salah satu kebiasaan
buruk. Hal ini sering dijumpai secara permanen atau sementara.
Permanen misalnya pada anak dengan kelainan saluran pernafasan,
bibir maupun rahang, juga karena kebiasaan membuka mulut terlalu
lama.
Sementara misalnya pasien penderita pilek dan pada beberapa anak
yang gigi depan atas protrusi sehingga mengalami kesulitan menutup
bibir.
Keadaan ini menyebabkan viskositas (kekentalan) saliva akan
bertambah pada permukaan gingiva maupun permukaan gigi, aliran saliva
berkurang, populasi bakteri bertambah banyak, lidah dan palatum menjadi
kering dan akhirnya memudahkan terjadinya penyakit periodontal (Manson
&Eley, 2012).
5. Sifat fisik makanan
Makanan yang mempunyai sifat fisik keras dan kaku dapat juga
menjadi massa yang sangat lengket bila bercampur dengan ludah. Makanan
yang demikian tidak dikunyah secara biasa tetapi dikulum di dalam mulut
sampai lunak bercampur dengan ludah atau makanan cair, penumpukan
makanan ini akan memudahkan terjadinya penyakit (Manson &Eley, 2012).
54
6. Iatrogenik Dentistry
Iatrogenik Dentistry merupakan iritasi yang ditimbulkan karena
pekerjaan dokter gigi yang tidak hati-hati dan adekuat sewaktu melakukan
perawatan pada gigi dan jaringan sekitarnya sehingga mengakibatkan
kerusakan pada jaringan sekitar gigi (Manson &Eley, 2012).
7. Trauma dari oklusi
Trauma dari oklusi menyebabkan kerusakan jaringann periodonsium,
tekanan oklusal yang menyebabkan kerusakan jaringan disebut traumatik
oklusi. Trauma dari oklusi dapat disebabkan oleh:
a. Perubahan-perubahan tekanan oklusal. Misal adanya gigi yang
elongasi, pencabutan gigi yang tidak diganti, kebiasaan buruk seperti
bruksim.
b. Berkurangnya kapasitas periodonsium untuk menahan tekanan oklusal
(Manson &Eley, 2012).
8.
Food debris (food retention & food impaction)
Disebut
juga food impaction
atau food retention,
adalah
sisa-sisa makanan dalam rongga mulut yang biasanya terselip di antara
gigi geligi atau menumpuk pada daerah cekungan di lehergigi dekat
gingival
terutama
mikorganisme
pada gigi-gigi yang berjejal. Meskipun berisi
namun food debris tidak menimbulkan intasi pada
gingival. Food debris lebih mudah diberikan daripada material alba,
apalagi plak. Biasanya cukup dengan gerakan fungsionl dari organ
rongga mulut, food debris sudah bisa dihilangkan.
Food impaction lebih spesifik Ietaknya, yaitu diantara gigigigi yang kontak areanya tidak baik atau bahkan tidak terdapat kontak area.
Terbukanya daerah interproksimal menyebabkan bolus makanan selalu
menyelip di daerah tersebut, sehingga menjadikan iritasi mekanis dan
merupakan
2012).
tempat
yang ideal untuk akumulasi plak (Manson &Eley,
55
9. Stain gigi
Adalah deposit pada permukaan gigi yang merupakan suatu
pigmentasi dari acquired pellicle oleh bakteri kromogenik, makanan, serta
bahan kimia tertentu.
minuman/minuman
Penggunakan
Asap
rokok,
minum
teh,
atau
bahan
berwarna lainnya dapat menimbulkan stain gigi.
chiorhexidin
sebagai
obat
kumur
diketahui
dapat
menimbulkan efek samping berupa staining pada permukaan gigi.
Stain menyebabkan
menyebabkan kekasaran
predisposing
faktor
iritasi pada jaringan gingiva karena
permukaan
gigi,
sehingga
menjadi
dan akumulasi plak sebagai pencetus terjadinya
penyakit periodontal. Stain dapat dihilangkan
brushing yang dikombinasik
dengan
scaling,
atau
dengan pengolesan cairan kimia tertentu
seperti TSR (Tooth Stain Removal). Pada anak-anak stain sering
berwarna hijau yang merupakan pigmentasi partikel saliva oleh bakteri
kromogenik (Manson &Eley, 2012).
10. Karies gigi
Karies gigi merupakan kerusakan patologis pada permukaan
gigi. Terhadap keberadaan gigi dalam rongga mulut, karies merupakan
masalah tersendiri karena menyebabkan
kerusakan
struktur keras gigi
sampai struktur lunak di dalam pulpa gigi. Pengaruh karies terhadap
jaringan
periodontal, bukan
melainkan
karena
adanya
semata-mata
oleh karies
kavitas patologis
dapat
itu sendiri
menyebabkan
akumulasi dan retensi makanan. Jika letak karies berdekatan dengan
jaringan
gingiva,
maka akan menjadi
predisposing faktor kelainan
jaringan periodontal oleh karena menyebabkan akibat akumulasi plak atau
retensi makanan dan gigi yang berlubang (Manson &Eley, 2012).
11. Merokok dan mengunyah tembakau
Kebiasaan merokok menyebabkan penumpukan stain sehingga
permukaan gigi lebih kasar. Tetapi stain pada perokok bukan satu-satunya
56
penyebab
retensi
plak.
Fakta
yang
sebenarnya
terjadi
adalah,
perokok biasanya tidak membersihkan gigi sebaik mereka yang tidak
merokok. Efek yang paling jelas dari merokok
adalah perubahan
warna pada gigi dan keratinisai epitel mulut, dan adanya bercak putih di
mukosa pipi, bibir sebelah dalam, atau palatum. Keratinisasi epitel
gingiva pada perokok menyamarkan inflamasi gingival dan mengurangi
perdarahan gingiva.
Dari beberapa penelitian diketahui bahwa merokok dapat
meningkatkan akumulasi plak dan penyakit periodontal akibat kebersihan
mulut yang jelek. Kebiasaan mengunyah tembakau pada penduduk tertentu
menyebabkan kerusakan
pada
jaringan
gingiva.
Tembakau
akan
menginitasi tepi gingival secera mekanis, dan bahan-bahan kimia dan
tembakau juga menimbulkan iritasi kimiawi pada jaringan periodontal
(Manson &Eley, 2012).
b. Faktor Sistemik
1. Demam yang tinggi
Pada anak-anak sering terjadi penyakit periodontal selama
menderita demam yang tinggi, (misal disebabkan pilek, batuk yang
parah). Hal ini disebabkan anak yang sakit tidak dapat melakukan
pembersihan mulutnya secara optimal dan makanan yang diberikan
biasanya berbentuk cair. Pada keadaan ini saliva dan debris berkumpul
pada mulut menyebabkan mudahnya terbentuk plak dan terjadi
penyakit periodontal.
2. Kelebihan vitamin
Di antara banyak vitamin, vitamin C sangat berpengaruh pada
jaringan periodontal, karena fungsinya dalam pembentukan serat
jaringan ikat. Kelebihan vitamin C sendiri sebenarnya tidak
menyebabkan penyakit periodontal, tetapi adanya iritasi local
menyebabkan jaringan kurang dapat mempertahankan kesehatan
jaringan tersebut sehingga terjadi reaksi inflamasi.
3. Drugs atau obat-obatan
57
Obat-obatan dapat menyebabkan hiperplasia, hal ini sering terjadi
pada anak-anak penderita epilepsi yang mengkonsumsi obat anti
kejang, yaitu phenytoin (dilantin). Dilantin bukan penyebab langsung
penyakit
jaringan
periodontal,
tetapi
hyperplasia
gingiva
mempermudah terjadinya penyakit.
4. Hormonal
Perubahan ini dapat mempengaruhi respon jaringan gingiva terhadap
plak dan terapi. Pubertas, kehamilan dan menopause, semuanya diketahui
sebagai penyebab perubahan dari respon gingiva. Meningkatnya keparahan
gingivitis selama kehamilan memberikan pengaruh pada peningkatan
sirkulasi
dari
progesterone
yang
menyebabkan
meningkatnya
permeabilitas pembuluh darah gingiva dan peningkatan perdarahan serta
pembengkakan.
Pembesaran papilla gingiva yang dikenal sebagai epulis pregnancy
seringkali ditemukan selama kehamilan.
Lesi tersebut kurang lebih
berdiameter 2 cm; namun pengangkatannya sebaiknya dilakukan setelah
melahirkan, meskipun dapat membesar dan menjadi suatu masalah. Lesi
tersebut dapat sembuh kembali secara spontan di akhir kehamilan.
5. Penyakit sistemik
Periodontitis sebagai menifestasi penyakit sistemik yaitu suatu
kondisi sistemik dengan jumlah dan fungsi netrofil yang tidak sempurna
merupakan predisposisi terjadinya kehilangan perlekatan. Periodontitis
sering terjadi pada papillo-leferve syndrome, Down Ssyndrome,
neutropenia, chadiak-Highasi syndrome, hypophospatase, kurangnya
adesi leukosit
1. Papillo-Lefevre Syndrome (P-LS)
a. P-LS ditandai dengan lesi kulit hiperkeratosis dan destruksi
periodonsium yang parah
58
b. Perubahan pada kulit dan periodonsium terjadi bersamaan pada usia
4 tahun
c. Lesi kulit terdiri dari hiperkeratosis dan ichtyosis pada telapak
tangan, telapak kai, lutut, dan siku
d. Dimulai dengan keradangan ringan pada gingiva diikuti dengan
kehilangan tulang alveolar yang parah dan gigi lepas. Gigi sulung
hilang pada usia 5-6 tahun
e. Merupakan kasus yang jarang terjadi
2. Down Syndrome
a. Down syndrome merupakan penyakit bawaan yang disebabkan
kromosom
yang
abnormal
yang
ditandai
dengan
kurang
berkembangnya fisik dan mental
b. Prevalensi penyakit periodontal tinggi, hampir 100% pada usia
dibawah 30 tahun
c. Lebih parah pada gigi depan bawah
d. Perkembangan penyakitnya cepat, sering dijumpai lesi acute
necrotizing
e. Resistensi terhadap infeksi menurun oleh karena sirkulasi darah
terminal seperti gingiva, terjadinya defek pada maturasi sel T dan
kemotaksis PMN
3. Netropenia : Terjadi lesi destruksi generalized periodontitis pada anak
1. Chediak- Highasi Syndrome : Syndrome yang jarang dan ditandai
dengan infeksi bakteri kambuhan termasuk periodontitis dengan
destruksi yang cepat
2.
Hypophosphatasia
a. Penyakit skelet keluarga yang jarang, ditandai dengan rickets,
pembentukan tulang kranium yang jelek, craniostenosis, kehilangan
gigi sulung terutama insisif
b. Alkaline phosphatase serum rendah dan dalam darah dan urine
terdapat phospoethanolamine
c. Gigi hilang tanpa ada keradangan gingiva dan pembentukan
sementum (Carranza, 2002).
59
2.3 Indeks Pengukuran Kesehatan Gigi
Untuk mengethui prevalensi penyakit, keparahan dan hubungannya tergadap
faktor-faktor lain seperti misalnya usia, kebersihan mulut, nutrisi dst., sudah
diperkenalkan berbagai macam indeks khusus dalam upaya untuk memberikan
ukurna yang objektif atau skor bagi tanda-tanda khusu yang teridentifikasi
sehingga dapat dilakukan perbandungan yang dapat diandalkan (Michael dkk.,
2002).
Indeks kondisi gingiva ditentukan berdasarkan warna, perubahan kontur,
perdarahan segera pada saat penyondean, waktu perdarahan, pengukuran eksudat
cairan gingiva, jumlah sel darah putih pada cairan gingiva dan histologi gingiva.
Beberapa
tes
memerlukan
alat
khusus,
sehingga
harus
menggunakan
laboratorium, dilapangan hanya dapat dilakukan tes-tes yang sederhana (Michael
dkk., 2002).
Beberapa indeks yang sering digunakan adalah, indeks inflamasi gingiva
(indeks gingiva), indeks periodontal, indeks kebutuhan perawatan periodontal
komunitas yang akan memberikan skor baik atau buruk terhadapa hasil
pemeriksaan (Michael dkk., 2002).
a. Indeks Gingiva (GI)
Keparahan kondisi gingiva dinyatakan dalam skala 0 sampai 3:
0 : gingiva normal
1: inflamasi ringan, sedikit perubahan warna, sedikit oedema, tidak
ada
perdarahan saat penyondean
2: inflamasi sedang, kemerahan oedema dan mengkilat, perdarahan saat
penyondean
3: inflamasi parah, kemerahan yang nyata dan oedema, ulserasi.
Kecenderungan perdarah spontan
Unit gingiva mesial, bukal, distal, lingual diberi skor secara terpisah.
Indeks ini terutama sangat sensitif pada tahap gingivitis dini. Indek gingiva
60
umumnya reversibel karena dapat menjadi nol dengan redanya penyakit, namun
untuk indeks periodontal tidak dapat digunakan untuk mengukur penyakit dalam
keadaan aktif (reversibel) (Charles, 2008).
b. Indeks Periodontal (PI)
Semua gigi diperiksa; skor yang digunakan adalah sebagai berikut:
0: Negatif; tidak ada inflamasi pada jaringan pendukung maupun
gangguan fungsi karena kerusakan jaringan pendukung.
1: Gingivitis ringan; terlihat daerah inflamasi ringan pada tepi batas
gingiva, tetapi daerah ini tidak sampai mengelilingi gigi.
2: Gingivitis: inflamasi mengelililngi gigi, tetapi tidak terlihat adanya
kerusakan daerah perlekatan gingiva.
6: Gingivitis denga poket: perlekatan epitelial rusak dan terlihat adanya
ppoket (tidak hanya merupakan pendalaman leher gingiva karena
pembengkakan di daerah gingiva bebas). Tidak terlihat adanya
ganngguan fungsi mastikasi normal; gigi melekat kuat di dalam
soketnya dan tidak bergeser.
8: Kerusakan tahap lanjut disertai dengan hilangnya fungsi mastikasi;
gigi goyang, kadang-kadang bergeser, nyeri pada perkusi dengan alat
logam, dan dapat terdepresi ke dalam soketnya (Wahyukundari, 2008).
c. Community Periodontal Indeks of Treathment Needs (CPITN)
Untuk memberikan pelayanan kesehatan yang adekuat bagi komunitas
tertentu, seringkali perlu ditentukan kebutuhan perawatan. CPITN terbukti
merupakan sistem yang paling sering digunakan untuk tujuan ini dan
menggunakan metode berikut:
Sistem pemberian skor (menggunakan probe)
0 : tidak ada poket atau pendarahan gingiva pada saat penyondean
1 : perdarahan gingiva pada saat penyondean
2 : kalkulus supra- sub gingiva
3 : Poket sedalam 3,5-5,5 mm
61
: poket > 6 mm
a. Rencana perawatan
Rencana perawatan ditentukan dengan berlandasakan pada:
0
: tidak perlu
: Perawatan di rumah
2 dan 3: skeling dan perbaikan perarawatan gigi di rumah
4 : memerukan perawatan rumit, (skeling operasi dan perawatan di
rumah) (Wahyukundari, 2008).
d. Indeks kebersihan mulut yang di sederhanakan (OHI-S)
Indeks status kebersihan mulut yang sering digunakan adalah indeks
kebersihan mulut dan indeks kebersihan plak. Merupakan indeks gabungan
yang menentukan skor debris dan deposit kalkulus baik untuk semua atai
hanya untuk permukaan gigi yang terpilih saja (simplifed). Debris rongga
mulut adalah benda asing yang lunak yang melekat pada gigi. Debris rongga
mulut dan kalkulus dapat memberi skor secara terpisah. Skor debris rongga
mulut adalah sebagai berikut: (Charles, 2008).
62
0 : tidak ada debris atau stain
1 : debris lunak yang menutupi tidak lebih dari sepertiga permukaan gigi
2 : debris lunak yang menutupi lebih dari sepertiga permukaan gigi namun
tidak lebih dari dua pertiga permukaan gigi
3 : debris lunak menutupi lebih dari dua pertiga permukaan gigi
Skor kalkulus ditentukan berdasarkan pada kritera yang sama dengan
penambahan bahwa bercak kalkulus subgingiva diberi skor 2 dan garis kalkulus
yang besar secara kontinu diberi skor 3.
Skor debris dan kalkulus harus ditambah dan dibagi dengan jumlah permukaan
yang di periksa untuk menetukan skor kebersihan mulut.
e. Plaque indeks
0 : tidak ada plak
1: selapis tipis plak yang hanya dapat dilihat dengan bantuan sonde atau
larutan disklosing
2 : akumulasi plak yang cukuo banyak yang dapat dilihat dengan mata
telanjang
3 : akumulasi yang tebal dari bahan lunak yang mengisi celah antara tepi
gingiva dan permukaan gigi. Regio interdental terisi dengan debris
(Charles, 2008).
Indeks ini sering digunakan bersama dengan indeks gingiva untuk
menentukan hubungan sebab akibat antara plak dan inflamasi gingiva. Variasi
dari indeks ini dapat menunjukkan pengukuran jumlah kalkulus dan fakorfaktor retensi plak sperti misalnya tepi tumpatan yang belebihan (Charles,
2008).
Anda mungkin juga menyukai
- Bab II (Clear) PerioDokumen42 halamanBab II (Clear) PerioTri Sakti Sunda RomdhoniBelum ada peringkat
- Bab IiDokumen27 halamanBab IiyenibooBelum ada peringkat
- Bab IDokumen32 halamanBab IAnggunUlfaNurPratiwiBelum ada peringkat
- Bab IiDokumen8 halamanBab IiwildaBelum ada peringkat
- Anatomi Jaringan PeriodontalDokumen10 halamanAnatomi Jaringan PeriodontalRosita AnggraeniBelum ada peringkat
- Tugas DRG DikaDokumen20 halamanTugas DRG DikaAriska EndariantariBelum ada peringkat
- Salsabilla Salaf LO 1 Sk1 Tutorial MDokumen11 halamanSalsabilla Salaf LO 1 Sk1 Tutorial MsalsabillasalafBelum ada peringkat
- Respon Biomekanis Jar Periodontal Terhadap GTJDokumen9 halamanRespon Biomekanis Jar Periodontal Terhadap GTJnovia fiscaBelum ada peringkat
- Jaringan PeriodontalDokumen5 halamanJaringan PeriodontalDhesyarmani P. RothschildiBelum ada peringkat
- Anatomi, Fisiologi, Dan Histologi Jaringan Periodontal-4-BaruDokumen10 halamanAnatomi, Fisiologi, Dan Histologi Jaringan Periodontal-4-Baruchulwani100% (2)
- 2014 TA KG 04010036 Bab-2Dokumen26 halaman2014 TA KG 04010036 Bab-2Kristian Vieri NainggolanBelum ada peringkat
- Anatomi Ligamen PeriodontalDokumen4 halamanAnatomi Ligamen PeriodontalarienaomiBelum ada peringkat
- Jaringan PeriodontalDokumen19 halamanJaringan PeriodontalitssasqiatamBelum ada peringkat
- Tugas Tampilan Normal Gingiva Dan Jaringan Periodontal Pada AnakDokumen11 halamanTugas Tampilan Normal Gingiva Dan Jaringan Periodontal Pada AnakVERENA MILA EKARISMABelum ada peringkat
- Ligamentum PeriodontalDokumen6 halamanLigamentum PeriodontalAnissa PermatasariBelum ada peringkat
- Anatomi PeriodontiumDokumen27 halamanAnatomi Periodontiumrahma medikawatyBelum ada peringkat
- Bagian Dari Jaringan PeriodontalDokumen5 halamanBagian Dari Jaringan PeriodontalNi Kadek Dwi AnjaniBelum ada peringkat
- Bagian-Bagian Jaringan PeriodontalDokumen11 halamanBagian-Bagian Jaringan Periodontalhanifah tulBelum ada peringkat
- Anatomi & Histologi Jaringan Periodontal Normal FixedDokumen28 halamanAnatomi & Histologi Jaringan Periodontal Normal FixedDhedyWidyabawaDentistBelum ada peringkat
- Klinis GingivaDokumen8 halamanKlinis GingivaCitra Mutiah SariBelum ada peringkat
- Jaringan PeriodontalDokumen48 halamanJaringan PeriodontalAdi CostaBelum ada peringkat
- IKGD (Gifford Adiel Santoso)Dokumen29 halamanIKGD (Gifford Adiel Santoso)Gifford Adiel SantosoBelum ada peringkat
- Ligamen PeriodontalDokumen10 halamanLigamen PeriodontalAllisyia MalauBelum ada peringkat
- Jaringan Periodontal PDFDokumen54 halamanJaringan Periodontal PDFRezza Dwi CacaBelum ada peringkat
- 26 - Fajriyah Bella Mullya Putri - 04031281924029Dokumen11 halaman26 - Fajriyah Bella Mullya Putri - 04031281924029Bella.Belum ada peringkat
- Anatomi PeriodontalDokumen2 halamanAnatomi PeriodontalBramadiSihagungBelum ada peringkat
- Tugas Fungsi Ligamentum PeriodontalDokumen5 halamanTugas Fungsi Ligamentum PeriodontalwindaaksBelum ada peringkat
- JAringan PEriodontal Sehat LO 1Dokumen4 halamanJAringan PEriodontal Sehat LO 1FirdianaDianiBelum ada peringkat
- Tugas Mata Kuliah AnatomiDokumen55 halamanTugas Mata Kuliah AnatomiFransiskus Xaverius DoddieBelum ada peringkat
- (Bab Ii) Hubungan Tingkat Stress Selama Pandemi Covid Terhadap Kesehatan PeriodontalDokumen27 halaman(Bab Ii) Hubungan Tingkat Stress Selama Pandemi Covid Terhadap Kesehatan PeriodontalPonimanBelum ada peringkat
- Jaringan Periodontal, Poket Periodontal, Gingival EnlargementDokumen14 halamanJaringan Periodontal, Poket Periodontal, Gingival EnlargementArina Hidayati100% (10)
- Jaringan PeriodontalDokumen25 halamanJaringan PeriodontalWidella ApriantiBelum ada peringkat
- Calon Makalah Lapisan PeriodontiumDokumen15 halamanCalon Makalah Lapisan PeriodontiumPebrian Diki PrestyaBelum ada peringkat
- Jaringan PeriodontalDokumen15 halamanJaringan PeriodontalDuma Panjaitan100% (2)
- Modul 2Dokumen16 halamanModul 2Velya AproBelum ada peringkat
- Jaringan PeriodontalDokumen26 halamanJaringan PeriodontalEllynda Martin100% (2)
- Parafungsi Dan Kelainan Jaringan Periodontal, Serta Kaitannya Dengan Trauma OklusiDokumen52 halamanParafungsi Dan Kelainan Jaringan Periodontal, Serta Kaitannya Dengan Trauma OklusiAuliasyafiraBelum ada peringkat
- Jaringan PeriodontalDokumen4 halamanJaringan PeriodontallaylyBelum ada peringkat
- LO 1 Anatomi Gigi Dan Jaringan PendukungnyaDokumen3 halamanLO 1 Anatomi Gigi Dan Jaringan PendukungnyadahnaBelum ada peringkat
- PerioDokumen31 halamanPerioalfiatuzBelum ada peringkat
- BAB II PeriodontitisDokumen37 halamanBAB II PeriodontitisJefri EfendiBelum ada peringkat
- Makalah PeriodontologiDokumen18 halamanMakalah PeriodontologiAini Aini0% (1)
- Azzahra Calista - 22010217140048 - Tugas Drg. IsniyaDokumen2 halamanAzzahra Calista - 22010217140048 - Tugas Drg. Isniyaazzahra calistaBelum ada peringkat
- Makalah Jaringan PeriodontalDokumen17 halamanMakalah Jaringan PeriodontalArel Disdenata100% (2)
- Jaringan PeriodontalDokumen5 halamanJaringan Periodontalheni taridaBelum ada peringkat
- Makalah Sem 2 ALSUSDokumen23 halamanMakalah Sem 2 ALSUSWaridul AnwarBelum ada peringkat
- CDokumen15 halamanCAnonymous vV5HaeBelum ada peringkat
- KURETASEDokumen7 halamanKURETASENa DiaBelum ada peringkat
- Gilut Fokus InfeksiDokumen24 halamanGilut Fokus InfeksiDex Aiiu SuryaBelum ada peringkat
- LP Ruang Ok Impaksi GigiDokumen21 halamanLP Ruang Ok Impaksi GigiRinanda Sukma PertiwiBelum ada peringkat
- Struktur Jaringan PeriodontalDokumen17 halamanStruktur Jaringan Periodontalkhairani putriBelum ada peringkat
- Ligamen PeriodontalDokumen4 halamanLigamen PeriodontaladenaBelum ada peringkat
- Bab 2 PerioDokumen14 halamanBab 2 PerioHerlambang PrasetyoBelum ada peringkat
- Anin LO 1 Dan Tambahan LO2 Etiologo HormonalDokumen7 halamanAnin LO 1 Dan Tambahan LO2 Etiologo HormonalAnindyaAninKuninBelum ada peringkat
- Paper DR Ernie PerioDokumen27 halamanPaper DR Ernie PeriosfraisyahBelum ada peringkat