Tumor Gaster
Diunggah oleh
Aldho BramantyoDeskripsi Asli:
Judul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Tumor Gaster
Diunggah oleh
Aldho BramantyoHak Cipta:
Format Tersedia
BAB I PENDAHULUAN Tumor gaster terdiri atas tumor jinak dan tumor ganas.
Tumor jinak dibagi atas tumor jinak epitel (benigna epithelial tumor) dan tumor jinak non epitel. Neoplasma jaringan ikat yang banyak ditemukan adalah tumor otot polos. Perangai tumor ini sulit diramalkan, dan sulit dibedakan antara tumor ganas dan jinak berdasarkan kriteria histologis. Salah satu gambaran yang mengarah ke jinak ialah ukurannya yang kecil, berkapsul, aktivitas mitolik yang rendah dan tidak ditemukan nekrosis. Sedangkan menurut sumber lain tumor jinak yang tersering ditemukan adalah polip dan leiomioma yang dapat membentuk adenomatosa hiperplastik, atau fibroid. Leiomioma yang merupakan tumor jinak otot polos lambung tidak bersimpai sehingga sulit dibedakan dari bentuk yang ganas (leiomiosarkoma) gambaran klinis dapat terjadi pada semua kelompok umur dan umumnya tumor ini tidak memberikan gejala klinis, kalaupun ada hanya berupa nyeri yang tidak sembuh dengan antasid. Pemeriksaan fisik tidak menemukan sesuatu kelainan, bila ditemukan kelainan perlu dipikirkan adanya karsinoma.
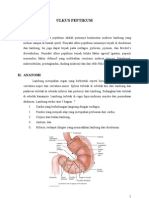
BAB II EMBRIOLOGI, ANATOMI, DAN FISIOLOGI GASTER II.1 Embriologi Terdapat hubungan erat antara lambung, duodenum, pankreas, hati, saluran empedu, dan limpa karena pada masa embrio semua alat tersebut bersama-sama terletak di dalam mesoperitoneum. Akibat proses pemanjangan pada tumbuh kembang usus depan, terjadi pemutaran lambung terhadap alat lain. Akhirnya hubungan anatomi alat cerna berubah sedemikian rupa sehingga pankreas terletak retroperitoneal, sedangkan hati, lambung, dan limpa terletak intraperitoneal. Keadaan ini menyebabkan susunan yang rumit pula pada sistem pembuluh darah dan limfa yang membawa konsekuensi pada tindak pembedahan dan pengelolaan penyakit lambung, khususnya kanker lambung. 1 II.2 Anatomi Lambung merupakan bagian sistem gastrointestinal yang terletak di antara esophagus dan duodenum berupa ruang berbentuk kantung mirip huruf J. Lambung dibagi menjadi 3 bagian berdasarkan perbedaan anatomis, histologist, dan fungsional. Fundus adalah bagian lambung yang terletak di atas lubang esophagus. Bagian tengah atau utama lambung disebut dengan korpus (badan). Lapisan otot polos di fundus dan korpus relatif tipis, tetapi bagian bawah lambung, antrum, memiliki otot yang jauh lebih tebal. Diantara region-regio tersebut juga terdapat perbedaan kelenjar di mukosa. Bagian akhir lambung yaitu sfingter pylorus, yang berfungsi sebagai sawar antara lambung dan bagian atas usus halus, duodenum.2
Gambar 1 : Anatomi Lambung 2
Ciri yang cukup menonjol pada anatomi lambung adalah peredaran darahnya yang sangat kaya dan berasal dari empat jurusan berupa arteri besar dan berada di pinggir kurvatura mayor dan minor serta di dalam dinding lambung. Di belakang dan tepi medial duodenum juga ditemukan arteri besar, yakni a.gastroduodenalis. Vena lambung dan duodenum bermuara ke vena porta. Peredaran vena ini kaya sekali dengan hubungan kolateral ke organ yang memiliki hubungan embrional dengan lambung dan duodenum. Persarafan simpatis lambung seperti biasa melalui serabut saraf yang menyertai arteri. Impuls nyeri dihantarkan melalui serabut aferen saraf simpatis. Serabut parasimpatis berasal dari n.vagus dan mempersarafi sel parietal di fundus dan korpus lambung. Sel ini berfungsi menghasilkan asam lambung. II.3 Fisiologi Lambung melakukan beberapa fungsi, yaitu fungsi terpentingnya adalah menyimpan makanan yang masuk sampai disalurkan ke usus halus dengan kecepatan yang sesuai untuk pencernaan dan penyerapan yang optimal. Makanan yang dikonsumsi hanya beberapa menit memerlukan waktu beberapa jam untuk dicerna dan diserap. Fungsi kedua adalah untuk mensekresikan asam hidroklorida (HCl) dan enzim-enzim yang memulai pencernaan protein. Akhirnya melalui gerakan mencampur lambung, makanan yang masuk dihaluskan dan dicampur dengan sekresi lambung untuk menghasilkan campuran kental yang disebut dengan kimus. Terdapat empat aspek motilitas lambung yaitu pengisian lambung (gastric filling), penyimpanan lambung (gastric storage), pencampuran lambung (gastric mixing), dan pengosongan lambung (gastric emptying).2 1. Pengisian lambung, jika kosong lambung memiliki volume sekitar 50 ml, tetapi organ ini dapat mengembang hingga kapasitasnya mencapai sekitar 1 liter (1000 ml) ketika makan. Akomodasi perubahan volume yang besarnya hingga duab puluh kali lipat tersebut akan menimbulkan ketegangan pada dinding lambung dan sangat meningkatkan tekanan intralambung jika tidak terdapat dua faktor yaitu, plastisitas dan relaksasi reseptif pada lambung saat lambung terisi. Plastisitas mengacu pada kemampuan otot polos mempertahankan ketegangan konstan dalam rentang panjang tertentu. Sifat dasar otot polos diperkuat oleh relaksasi refleks lambung pada saat terisi. Interior lambung membentuk lipatan-lipatan dalam yang dikenal sebagai rugae. Selama makan., lipatan3
lipatan itu mengecil dan mendatar pada saat lambung sedikit demi sedikit melemas karena terisi. Relaksasi lambung sewaktu menerima makanan ini disebut dengan relaksasi reseptif, relaksasi ini mengingkatkan kemampuan lambung untuk mengakomodasi volume makanan tambahan dengan hanya sedikit mengalami peningkatan tekanan. 2. Penyimpanan lambung, terjadi karena adnaya gerakan peristaltic dari esophagus yang menyapu makanan ke lambung. Karena lapisan otot di fundus dan corpus tipis, kontraksi peristaltic di kedua daerh tersebut lebih lemah. Pada saat mencapai antrum, gelombang menjadi lebih kuat disebabkan oleh lapisan otot di antrum yang jauh lebih tebal. Karena di fundus dan corpus gerakan mencampur yang terjadi kurang kuat, makanan yang masuk ke lambung dari esophagus tersimpan relative tenang tanpa mengalami pencampuran. Daerah fundus biasanya tidak menyimpan makanan, tetapi hanya berisi sejumlah gas. Makanan secara bertahap disalurkan dari korpus ke antrum, tempat berlangsungnya pertukaran makanan. 3. Pencampuran lambung, kontraksi peristaltic lambung yang kuat merupakan penyebab makanan bercampur dengan sekresi lambung dan menghasilkan kimus. Setiap gelombang peristaltic antrum mendorong kimus ke arah depan sfingter pylorus. sebelum lebih banyak kimus yang diserap keluar makan gelombang peristaltic sudah mencapai sfingter pylorus dan menyebabkan sfingter tersebut berkontraksi lebih kuat, menutup pintu keluar dan menghambat aliran kimus lebih lanjut ke duodenum. Bagian terbesar kimus terdorong ke depan, tetapi tidak dapat di dorong ke dalam duodenum dengan tiba-tiba berhenti pada sfingter yang tertutup dan tertolak kembali ke dalam antrum, hanya untuk didorong ke depan dan tertolak kembali pada saat gelombang peristaltic yang baru datang. Gerakan maju mundur tersebut dinamakan retropulsi, yang menyebabkan kimus bercampur secara merata di antrum. 4. Pengosongan lambung, kontraksi peristaltic antrum selain menyebabkan pencampuran lambung, juga menghasilkan gaya pendorong untuk mengosongkan lambung. Semakin tinggi eksitabilitasm semakin sering BER (Basic Electrical Rhytm) meghasilkan potensial aksi, semakin besar aktivitas peristaltic di antrum, dan semakin cepat pengosongan lambung.
Cairan lambung jumlahnya bervariasi antara 500-1500 mL/hari mengandung lendir, pepsinogen, faktor intrinsic dan elektrolit, terutama larutan HCl. Sekresi basal cairan ini selalu ada dalam jumlah sedikit. Produksi asam merupakan hal yang kompleks tetapi untuk memudahkan proses ini dibagi atas tiga fase perangsangan yaitu fase sefalik, fase gastric, dan fase intestinal yang saling mempengaruhi dan berhubungan. Fase Sefalik, rangsang yang timbul akibat melihat, menghirup, merasakan, bahkan berpikir tentang makanan akan meningkatkan produksi asam melalui aktivasi nervus vagus. Fase Gastrik, distensi lambung akibat adanya makanan atau zat kimia seperti kalsium, asam amino, dan peptide dalam makanan akan merangsang produksi gastrin, refleks vagus, dan refleks kolinergik intramural. Semua itu akan merangsang sel parietal untuk memproduksi asam lambung. Fase intestinal, hormone enterooksitin merangsang produksi asma lambung setelah makanan sampai di usus halus. Seperti halnya proses sekresi dalam tubuh, cairan lambung bertindak sebagai penghambat seksresinya sendiri berdasarkan prinsip umpan balik. Keasaman yang tinggi dibdaerah antrum akan menghambat produksi gastrin oleh sel G sehingga fase gastric akan berkurang.
BAB III TUMOR GASTER
III.1 Epidemiologi Tumor Gaster terdiri dari tumor jinak dan tumor ganas. Tumor jinak lebih jarang daripada tumor ganas. Tumor jinak didapatkan pada autopsi berkisar antara 0,2 - 0,4 % dan jarang ditemukan di bawah umur 55 tahun. Tumor ganas didapatkan 10 kali lebih banyak daripada tumor jinak. Tumor ganas yang terbanyak adalah adenokarsinoma dan tumor ini menempati urutan ketiga tumor saluran cerna di Amerika Serikat setelah tumor kolon dan Pankreas.3 Tumor gaster banyak ditemukan pada orang tua (50-70 tahun), Perbandingan laki-laki : wanita = 2:1. Pasien dengan umur muda (< 30 tahun) tumornya lebih agresif dengan prognosis lebih buruk. Diagnosa kanker lambung dini sangat jarang (80% tidak ada keluhan/asimptomatik). Pada umumnya, penderita didiagnosis sudah dalam stadium lanjut dan sulit disembuhkan. 4 III.2 Faktor Resiko Faktor resiko kanker gaster antara lain infeksi Helicobakter pilori, diet tinggi nitrat (nitrosamine) sebagai pengawet, makanan yang diasap dan diasinkan, perokok, atrofi lambung. Di samping itu ada juga factor-faktor resiko yang mempermudah :3 1. Seks, kanker gaster pada pria 2 kali lebih sering daripada perempuan. 2. Umur, kebanyakan kanker lambung pada umur 50-70 tahun dan jarang dibawah umur 40 tahun. 3. Alkohol 4. Operasi lambung sebelumnya. 5. Polip lambung 6. Sindrom Kanker familial III.3 KLASIFIKASI Tumor Gaster dapat dibagi menjadi 2 kelompok : A. TUMOR JINAK Dapat dibagi atas : 1. Tumor jinak epitel 6
2. Tumor jinak non epitel Tumor jinak epitel Tumor jinak epitel biasanya berbentuk polip dan dapat dibagi atas : a. Adenoma: terisolisasi, bagian dari adenoma generalisata gastrointestinal. b. Adenoma Hiperplastik: polip sirkumskripta, difus. c. Adenoma Heterotropik: tumor Pankreas aberan, bruninoma.3 1. Adenoma Adenoma sering terdapat terbatas pada lambung, tetapi dapat merupakan bagian polip adenoma generalisata pada saluran cerna. Didapatkan pada 1% dari pasien yang dilakukan pemeriksaan radiologi dan endoskopi. Terutama didapatkan pada pria, biasanya usia dewasa. Biasanya berbentuk polip yang bertangkai, dengan permukaan licin, besarnya hanya beberapa centimeter. umumnya tanpa keluhan, kadang-kadang timbul perdarahan yang dapat menyebabkan anemia. Lokasi tumor yang tersering daerah pylorus dan antrum (50%), fundus (20%), kurvatura minor (20%) dan kardia (10%).3 Pada pemeriksaan radiologi didapatkan filling defect dengan tepi teratur dan bertangkai. Pemeriksaan Gastroskopi merupakan pemeriksaan yang memastikan lokasinya terutama di daerah antrum dan angulus. Setiap polip walaupun kelihatan jinak perlu dilakukan biopsy untuk melihat patologi anatominya. Bila pasien tanpa keluhan, sebaiknya dilakukan pemantauan secara teratur. Jika terlihat adanya komplikasi sebaiknya dilakukan polipektomi.3 Adenoma Hiperplastik pada Gastritis atrofi kronis permukaan mukosa dan alveolar, berubah menjadi hyperplasia. Bentuknya dapat berupa sessile atau discrete.3 2. Adenoma Heterotropik 3 2.1. Anomali pancreas paling sering didapatkan. Kira-kira 0,5% dari autopsy. Lebih sering ditemukan pada pria antara umur 22-55 tahun. Lokasi terbanyak di daerah antrum dan pylorus. Biasanya pankreas aberan ini kecil (diameter 1 cm). Pemeriksaan radiologis dengan kontras ganda sangat membantu diagnosis. 2.2. Bruninoma Biasanya ditemukan di daerah bulbus duodeni dan pada pemeriksaan radiologis didapatkan polip multiple dan kadang-kadang didapatkan di daerah pylorus dan antrum. Tumor Jinak Non Epitel3 7
Tumor jinak non epitel ini penting karena sering menimbulkan komplikasi berupa ulserasi dan perdarahan. 1. Tumor Neurogenik. Sering didapatkan Schwannoma yang tumbuh dalam submukosa dan menonjol ke dalam lumen. Biasanya ukuran tumor menjadi beberapa cm, dapat terjadi ulcerasi dan perdarahan. 2. Leiomioma. Sering didapatkan pada pasien dewasa pada otopsi. Biasanya tunggal dengan diameter 2 cm di daerah antrum dan pylorus. Dapat menyebabkan hipertrofi pylorus stenosis. 3. Fibroma. Biasanya kombinasi dengan tumor lain seperti neurofibroma, miofibroma, lipofibroma dan lain-lain. Fibroma ini lebih jarang ditemukan daripada schwannoma. Gejala yang sering timbul adalah perdarahan dan rasa nyeri. 4. Lipoma Lipoma ini didapatkan pada autopsy lebih kurang 0,03%. Lipoma tumbuh di dalam sub mukosa dengan keluhan rasa nyeri dan kadang-kadang ada perdarahan. B. TUMOR GANAS Karsinoma lambung dini (Early Gastric Cancer: EGC) Istilah EGC ini meliputi semua karsinoma yang tidak invasif kedalam lapisan muskularis dan masih terbatas pada mukosa dan submukosa. EGC dapat berupa penonjolan dari fokus kecil dan kadang secara diam-diam meluas, sehingga mengesankan kemungkinan dari gabungan beberapa fokus (multicentris). Klasifikasi karsinoma lambung menurut Japan Gastroenterological Endoscopy Society (1962) berdasarkan hasil pemeriksaan radiologi, gastroskopi dan pemeriksaan histopatologis dapat dibagi atas: 3 1. Tipe I (protruded type) : tumor ganas yang menginvasi hanya terbatas pada mukosa dan submukosa yang berbentuk polipoid. Bentuknya ireguler, permukaan tidak rata, perdarahan dengan atau tanpa ulserasi. 2. Tipe II (superficial type) : dapat dibagi atas 3 subtipe: a. Elevated type :
Tampak sedikit elevasi mukosa lambung, hampir seperti tipe I, terdapat sedikit elevasi serta dan lebih meluas dan melebar. b. Flat type: Tidak terlihat elevasi atau depresi pada mukosa dan hanya terlihat perubahan pada warna mukosa. c. Depressed type: Didapatkan permukaan yang ireguler dan pinggir yang tidak rata (ireguler) hiperemis/ pendarahan 3. Tipe III (excavated type) : menyerupai Bormann II (tumor ganas lanjut) dan sering disertai kombinasi seperti IIc + III atau III + IIc dan IIa + IIc. Karsinoma lambung lanjut (Advanced Gastric Cancer= AGCr) Pada tipe lanjut, sel-sel kanker sudah terjadi perluasan pada lapisan mukosa, submukosa, muskularis, kadang-kadang sampai lapisan propria dan serosa. Bahkan sering terjadi infiltrasi atau metastase ke kelenjar limfe atau organ lainnya. Menurut klasifikasi Bormann dapat dibagi atas: 3 1. Bormann I: Bentuknya berupa polipoid karsinoma yang sering juga disebut sebagai fungating dan mukosa di sekitar tumor atrofi dan ireguler 2. Bormann II: Merupakan non infiltrating carcinomatous ulcer dengan tepi ulkus serta mukosa sekitarnya menonjol dan disertai nodular. Dasar ulkus terlihat nekrosis dengan warna kecoklatan, keabuan dan merah kehitaman. Mukosa sekitar ulkus tampak sangat hiperemis 3. Bormann III: berupa infiltrating carcinomatous ulcer, ulkusnya mempunyai dinding dan terlihat adanya infiltrasi progresif dan difus 4. Bormann IV: berupa bentuk diffuse infiltrating type, tidak terlihat batas tegas pada dinding dan infiltrasi difus pada seluruh mukosa. III.4 PATOGENESIS Seperti pada umunya tumor ganas di tempat lain, penyebab tumor ganas gaster juga belum diketahui secara pasti. Faktor yang mempermudah timbulnya tumor ganas gaster adalah perubahan mukosa yang abnormal, antara lain seperti gastritis atrofi, polip digaster dan anemia 9
pernisiosa. Disamping itu, pengaruh keadaan lingkungan mungkin memegang peranan penting terutama pada penyakit gaster seperti di Negara Jepang, Chili, Irlandia, Australia, Rusia dan Skandinavia. Ternyata pada orang Jepang yang telah lama meninggalkan Jepang, frekuensi tumor ganas gaster lebih rendah.3 Dapat disimpulkan bahwa kebiasaan hidup mempunyai peran penting, makanan panas dapat merupakan faktor timbulnya tumor ganas seperti juga makanan yang diasap dan ikan asin yang mungkin mempermudah timbulnya tumor ganas gaster. Selain itu, faktor lain yang mempengaruhi adalah faktor herediter, golongan darah terutama golongan darah A dan faktor infeksi Helicobacter pylori. III.5 PATOLOGI Kebanyakan kanker gaster adalah adenokarsinoma (90 99%), yang lain limfoma, leiomiosarkoma, adenoxanthoma dan lain-lain. Kebanyakan lokasi tumor pada daerah atropilorik, kurvatura minor lebih sering daripada kurvatura mayor. Karsinoma gaster berasal berasal dari perubahan epitel pada membrane mukosa gaster, yang berkembang pada bagian bawah gaster, sedangkan pada atrofi gaster didapatkan bagian atas gaster dan secara multisenter.3 Karsinoma gaster terlihat beberapa bentuk: 3 1. Seperempatnya berasal dari propia yang berbentuk fungating dan tumbuh ke lumen sebagai massa. 2. Seperempatnya berbentuk tumor yang berulserasi 3. Massa yang tumbuh melalui dinding menginvasi lapisan otot. 4. Penyebarannya melalui dinding yang dicemari penyebaran pada permukaan (8%) 5. Berbentuk linitisplastika (10 15%) 6. Sepertiganya karsinoma berbagai bentuk di atas. III.6 GEJALA KLINIS Keluhan utama tumor ganas gaster adalah berat badan menurun (82%), nyeri epigastrium (63%), muntah (41%), keluhan pencernaan (40%), anoreksia (28%), keluhan umum (25%), disfagia (18%), nausea (18%), kelemahan (17%), sendawa (10%), hematemesis (7%), regurgitasi (7%) dan lekas kenyang (5%).3
10
Kanker gaster biasanya tidak menjadi simptomatik sampai penyakitnya menyebar dengan luas dikarenakan gejalanya tidak spesifik sehingga kebanyakan pasien dengan kanker gaster terdiagnosa pada stadium lanjut.5 Pasien dapat mempunyai kombinasi gejala dan tanda seperti penurunan berat badan, anorexia, fatigue, atau nyeri epigastrium namun karena tidak terlalu berat seringkali diacuhkan. Penemuan penurunan berat badan secara klinis tidak dapat diremehkan. Dewys et al menunjukkan bahwa pada 179 pasien kanker gaster stadium lanjut, lebih dari 80% pasien memiliki penurunan berat badan lebih dari 10%. Pasien yang memiliki gejala penurunan berat badan memiliki tingkat survival yang lebih rendah bila dibandingkan dengan pasien yang tidak memiliki penurunan berat badan.3 Gejala lainnya yaitu mual, muntah, Perdarahan gastrointestinal jarang terjadi (5%), namun kehilangan darah kronik (chronic occult blood loss) sering terjadi dan bermanifestasi sebagai anemia defisiensi besi. III.7 KLASIFIKASI TNM KARSINOMA GASTER3 Tumor Primer Tis : Carcinoma insitu T1 T2 T3 T4 : Invasi ke lamina propria atau submukosa : Invasi ke muskularis propria : Penetrasi ke serosa : Invasi ke organ sekitar
Metastasis Kelenjar Limfe Regional N0 N1 N2 : None : Metastasis ke kelenjar perigastrik 3 cm dari tumor primer : Metastasis ke kelenjar limfe perigastrik lebih dari 3 cm dari pinggir tumor primer (sepanjang lambung kiri, common hepatic, limpa atau arteri celiac) Metastasis Jauh M0 : None M1 : Metastasis jauh
11
Staging : 0 I II T1 T2 T1 T2 T3 III T2 T3 T4 IV T4 T1-4 Tis N0-1 N0 N2 N1 N0 N2 N1-2 N0-1 N2 N1-2 N0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M1 M0
Kanker gaster dini jarang mempunyai keluhan dan sulit untuk dideteksi. Gejala yang ditimbulkan oleh metastasis dapat berupa perut membesar (asites), ikterus obstruktif, nyeri tulang, gejala neurologis dan sesak napas, dan dapat pula berupa ileus obstruktif.3 III.8 DIAGNOSIS 1. Pemeriksaan Fisik Pemeriksaan fisik dapat membantu diagnosis berupa berat badan menurun dan anemia. Di daerah epigastrium mungkin ditemukan suatu massa dan jika telah terjadi metastasis ke hati, teraba hati yang ireguler dan kadang-kadang kelenjar limfe klavikula teraba.3 2. Pemeriksaan Radiologi Pemeriksaan radiologi yang dapat dilakukan adalah pemeriksaan OMD (Oesophagus, Maag, Duodenum/Barium Meal/ BNO). Pemeriksaan radiologi gaster dengan OMD kontras tunggal, pasien harus datang dalam keadaan puasa, agar pemeriksaan tidak terganggu oleh sisa makanan. Setelah minum barium sulfat, maka dengan fluoroskopi diikuti kontrasnya sampai masuk ke dalam lambung, kemudian dibuat foto-foto dalam posisi-posisi tegak (erect), terlentang (supine), agak miring, telungkup (prone). Pemeriksaan ini digunakan untuk menilai adanya ulkus di gaster.6
12
Pemeriksaan kontras ganda OMD pasien juga harus dalam keadaan puasa, sebelum dimulai, diberikan suntikan antispasmodik, dengan maksud agar lambung dan usus tenang dan lemas (supple atau pliable). Hal ini akan membantu membuat gambaran lambung menjadi bagus dan halus. Pasien diminta minum suspensi barium sulfat. Kemudian dilanjutkan dengan kontras ganda, kontras negative yang paling bagus dan murah ialah udara/ hawa. Sebuah tabung karet nasogastrik dimasukkan lewat hidung dan esophagus ke dalam lambung, kemudian dipompakan udara/ hawa. Sebaiknya sebanyak jumlah suspense yang diminum tadi (kira-kira 300 ml). Dengan demikian lambung dan bulbus duodenum menjadi kembung dan selaput lendir menjadi rata dan gambaran lambung menjadi jernih dan transparan. Selaput lendirnya tak kentara lagi, yang tampak sekarang adalah area gastricnya (yaitu bagian-bagian terkecil yang membentuk selaput lendir tersebut). Ulkus kecil (kurang dari 2 mm) dapat terdeteksi dengan cara ini; demikian pula sikatriknya. Juga kanker yang masih kecil dan masih berada di mukosa (early cancer) dapat terlihat. Hal ini sangat penting khususnya di negara-negara yang banyak dihantui oleh kanker, seperti Jepang dan beberapa negara lain. Terutama di Jepang, cara kontras ganda ini dikembangkan secara besar-besaran agar sebanyak mungkin mendeteksi keganasan dini dalam usaha nasionalnya menekan insidensi kanker lambung.6 Tumor secara radiologik adalah merupakan sebuah lesi yang menyita ruangan (pace occupying lesion = SOL). Bila ada tumor lambung, maka dengan sendirinya kontras tidak dapat mengisinya, sehingga pada pengisian lambung, tempat tersebut merupakan tempat yang luput dari pengisian kontras (luput isi atau filling defect). Ulkus dan karsinoma lambung dapat ditemukan dimana saja dalam lambung. Antrum prepilorik dikenal sebagai tempat predileksi baik untuk ulkus maupun karsinoma.6
Gambar 2 : Radiologi tumor gaster Suatu pemeriksaan radiografik kontra ganda adalah prosedur diagnostic paling sederhana untuk pemeriksaan pasien dengan keluhan epigastrik. Penggunaan teknik kontras ganda 13
membantu untuk mendeteki lesi kecil dengan memperjelas detail mukosa. Lambung sebaiknya didistensi pada beberapa waktu selama tiap pemeriksaan radiografik karena densibilitas yang menurun bisa merupakan satu-satunya penunjuk adanya karsinoma infiltrative difus.2 Pemeriksaan radiologi yang penting adalah pemeriksaan kontras ganda dengan berbagai posisi seperti terlentang, tengkurap, oblik yang disertai dengan kompresi. Foto kontras ganda lambung memberikan kepekaan diagnosis sampai 90%. Dicurigai adanya keganasan bila ditemukan deformitas, tukak atau tonjolan di lumen.4 Kanker Lambung Stadium Awal Tekhnik pemeriksaan kontras ganda pada pemeriksan saluran cerna atas adalah pilihan pertama pada pemeriksaan radiologi. Lesi-lesi yang Nampak di mukosa dan submukosa diklasifikasikan menjadi 3 tipe:5 a. Lesi tipe I yaitu adanya elevasi dan penonjolan keluar lumen lebih dari 5 mm b. Lesi tipe II yaitu adanya lesi superficial yang adanya elevasi (IIa), datar (IIb), atau tertekan (IIc). c. Lesi tipe III stadium kanker awal adalah gambaran dangkal, ulkus ireguler dikelilingi nodul-nodul, kumpulan lipatan-lipatan mukosa. Kanker Lambung Stadium Lanjut Kanker lambung kadang-kadang tampak dalam foto polos abdomen sebagai gambaran abnormalitas pada kontur gaster atau adanya gambaran massa soft tissue yang masuk ke dalam kontur gaster. Jarang ditemukan musin yang diproduksi kanker yang akan memberikan gambaran area kalsifikasi.4 Karsinoma ulserative, gambaran ireguler tampak pada jaringan malignansi. Nodul tumor mungkin berbatasan dengan lipatan mukosa; lipatan mukosa yang berkumpul di tepi ulkus mungkin terlihat tumpul, tampak noduler atau kumpulan infiltrasi tumor. Lesi ini intraluminal, dimana ulkus jinak ditemukan diluar kontur abdomen. Gambaran lipatan mukosa dihubungkan dengan ulkus benigna jika didapat gambaran yang regular dan meluas di sekitar margin ulkus. Endoskopi dan biopsy dibutuhkan untuk mengkonfirmasi adanya malignansi pada hamper semua kasus ulkus gaster.4
14
Karsinoma infiltrasi menyebabkan penyempitan ireguler abdomen dengan nodul atau spikulasi mukosa. Karsinoma scirrhous secara khas menyebabkan penyempitan dan rigiditas abdomen, adanya gambaran linitis plastic atau gambaran leather bottle. Meski lesi berlobul ditemukan di fundus atau corpus, kadang ditemukan sebagai penebalan, lipatan mukosa ireguler dan nodularitas tanpa penyempitan yang signifikan.4
Gambar 3: UGI-double contrast menunjukkan hilangnya distensibilitas dan kontour yang abnormal dari gaster dikarenakan adenocarcinoma infiltratif (linitis plastica). 3. Pemeriksaan CT-Scan Pemeriksaan tomografi computer pertama kali digunakan untuk membedakan stadium dan penyebaran di luar gaster dari karsinoma gaster. Hasil dari pemeriksaan ini sangatlah penting untuk akhirnya nanti menentukan terapi paliatif bedah dan radikal kuratif bedah. Tambahan lagi, saat ini pemeriksaan ini juga digunakan untuk monitor respon terhadap terapi.5 Deteksi karsinoma gaster ditingkatkan dengan menggunakan potongan-potongan tipis dan multidetektor CT. Jika potongan tipis digunakan, gambaran isotropic abdomen dimungkinkan akan didapat kualitas tinggi dan gambaran rekonstruksi 3 dimensi dari gaster. Kontras intravena diberikan, dengan air atau gas sebagai agen intraluminal negative. Gambaran akan didapatkan adanya tumor di cardia dan bagian distal gaster.4
15
Gambar 4: CT dilakukan dengan distensi gaster oleh air yang memperlihatkan gaster regio cardia; B, terlihat kanker gaster T4 dari body proksimal dengan ekstensi ke kelenjar perigastric dan keterlibatan arteri splenic. 4. Pemeriksaan MRI (Magneting Resonance Imaging) Pemeriksaan MRI lebih akurat dalam mendeteksi invasi serosal. Pada stadium T, akurasinya adalah 73%, dibandingkan dengan 67% untuk CT. pada stadium N akurasi MRI adalah 55% dibandingkan dengan CT scan 59%. 5. Pemeriksaan Ultrasonography Tujuan utama pemerikssaan ultraonography transabdominal adalah untuk mendeteksi metastase ke hepar. Metastase ini biasanya tampak sebagai gambaran hiperekoik, tetapi kadang ditemukan juga hipoekoik. Penggunaan CT scan dan endoskopik USG saling melengkapi. CT scan digunakan untuk melihat stadium karsinoma; jika tidak ada metastase ke organ lain, EUS digunakan untuk melihat adanya penyebaran local. Invasi tumor ke dalam tidak akurat bila diperiksa dengan CT scan, tetapi akan berhasil jika menggunakan EUS. Karsinoma gaster ditemukan pada pemeriksaan ultrasound di abdomen atas.4 EUS meningkatkan keakuratan pemeriksaan penyebaran kanker gaster. Kegunaannya adalah untuk mengukur kedalaman invasi dan ada tidaknya nodus perigastrik. Tidak seperti CT scan dan MRI, EUS dapat menggambarkan lapisan-lapisan dinding gaster melalui endoskopi. EUS terbatas pada area 5 cm dari probe. Alat ini tidak dapat untuk mendeteksi metastase jauh atau nodus yang letaknya lebih dari 5 cm dari probe.5
Dinding lambung dibagi menjadi 5 konsentrasi: 16
Mukosa echogenic Mukosa muskularis hypoechoic Submukosa echogenic Propria muskularis hypoechoic Serosa echogenic Massa tumor gaster akan tampak sebagai gambaran massa hypoechoic dengan invasi mural
yang bermacam-macam. Tumor stadium T1 kan ditemukan penebalan dinding terbatas di mukosa dan submukosa. Stadium N melibatkan nodus yang tampak lebih hypoechoic daripada nodus normal. Untuk mendeteksi metastase ke liver, sensitifitasnya mencapai 85%.5 Akurasi pada pemeriksaan stadium T dengan EUS adalah 89 92%, sedangkan CT scan mencapai 43 65%; pada stadium N, akurasi EUS adalah 60 85% dan CT 48 70%. Penggunaan EUS mempunyai spesifitas mencapai 90% tetapi sensitifitasnya lemah 53 80%. Ultrasound intraoperative dan laparoskopi mempunyai akurasi 81% pada stadium T dan 93% pada stadium N. 6. Gastroskopi dan Biopsi Pemeriksaan gastroskopi banyak sekali membantu diagnosis untuk melihat adanya tumor gaster. Pada pemeriksaan Okuda (1996) dengan biopsy ditemukan 94% pasien dengan utmor ganas gaster sedangkan dengan sitologi lavase hanya didapatkan 50% .4 7. Endoskopi Ultrasound Dengan alat ini dapat dilihat adanya penjalaran tumor per lapis, seperti sub mukosa, muskularis mukosa dan sub serosa.3 8. Pemeriksaan Darah & Tinja Pada tumor ganas gaster sering didapatkan perdarahan dalam tinja (occult blood), untuk itu perlu dilakukan pemeriksaan tes Benzidin.3
9.
Sitologi
17
Pemeriksaan Papaniculaou dari cairan lambung dapat memastikan tumor ganas lambung dengan hasil 80 90%. Tentu pemeriksaan ini perlu dilengkapi dengan pemeriksaan gastroskopi dan biopsy.3 III.9 KOMPLIKASI 1. Perforasi: dapat terjadi perforasi akut dan perforasi kronis 2. Hematemesis: hematemesis yang massif dan melena dapat terjadi pada tumor ganas gaster sehingga dapat menumbulkan anemia 3. Obstruksi: dapat terjadi pada bagian bawah lambung dekat daerah pylorus yang disertai keluhan muntah-muntah 4. Adhesi: jika tumor mengenai dinding lambung dapat terjadi perlengketan dan infiltrasi dengan organ sekitarnya serta menimbulkan keluhan nyeri perut 5. Penyebaran (metastease): pada berbagai organ seperti hati, pancreas dan kolon. Kanker gaster dapat menyebar secara lokal dan metastase pada jaringan limfe, metastase peritoneal dan distant metastases. Penyebaran ini dapat secara local, lymphatic atau hematogenous.
III.10 PENATALAKSANAAN Tindakan yang paling tepat adalah pembedahan setelah sebelumnya ditetapkan apakah masih operable atau tidak. Semakin dini dibuat diagnosis semakain baik. Beberapa tindakan yang dapat dilakukan adalah: 3 1. Pembedahan Jika penyakit belum menunjukkan tanda penyebaran, pilihan terbaik adalah pembedahan. Walaupun telah terdapat daerah sebar, pembedahan masih dilakukan sebagai tindakan paliatif. Reseksi kuratif akan berhasil bila tidak ada tanda metastasis ke tempat lain, tidak ada sisa kanker pada irisan lambung, reseksi jaringan sekitar yang terkena, dari pengambilan kelenjar limpa secukupnya.
18
2.
Kemoterapi Pada tumor ganas gaster dapat dilakukan pemeberian obat tunggal atau kombinasi
kemoterapi. Diantara obat yang digunakan adalah 5FU, trimetrexote, mitomisin C, hidrourea, epirubisin, dan karmisetin dengan hasil 18% - 30%. 3. Kombinasi terapi Kombinasi terapi telah memberikan hasil lebih baik sekitar 53%. Regimen FAM (5FU, doksorubisin, mitomisin C) adalah kombinasi yang sering digunakan. Kombinasi lain yang digunakan adalah EAP (etoposid, doksorubisin, sisplatin). 4. Radiasi Pengobatan dengan radiasi kurang berhasil. a. Resectable dapt diberikan 4050 gy. b. Kasus lanjut radiasi sebagai paliatif, perbaikan obstruksi, nyeri local dan perdarahan dengan dosis kuran dari 40gy. III.11 PROGNOSIS Dengan dikenalnya kanker gaster dini dengan pemeriksaan gastroskopi, prognosisnya lebih baik dari keadaan lanjut. Faktor yang menentukan prognosis adalah derajat invasi dinding gaster, adanya penyebaran ke kelenjar limfe, metastasis di peritoneum dan tempat lain. Prognosis yang baik berhubungan dengan bentuk polipoid kemudian yang berbentuk ulserasi dan yang paling jelek bentuk schirrhous. Penyebaran karsinoma gaster sering ke hati dan kemudian melalui kelenjar di sekitar gaster, arteri hepatica dan celiac, pankreas dan hilus sekitar limpa. Dapat juga mengenai tulang, paru, otak dan bagian lain saluran cerna. Hanya 10% kanker gaster yang terbatas pada lambung pada saat dibuat diagnosis: 80% disertai pembesaran kelenjar limfe, 40% telah terjadi penyebaran pada peritoneum, 33% telah terjadi metastasis pada hati pada waktu dibuat diagnosis. Prognosis di Amerika Serikat sangat jelek, angka harapan hidup 5 tahun antara 515% dan kebanyakan waktu dibuat diagnosis sudah dalam keadaan yang lanjut, sedangkan di Jepang prognosis lebih baik karena tindakan diagnostik yang lebih dini (90%).3 19
BAB IV KESIMPULAN Kanker gaster dini jarang mempunyai keluhan dan sulit untuk dideteksi. Pemeriksaan radiologi OMD dengan cara kontras ganda telah dikembangkan secara besar-besaran agar sebanyak mungkin mendeteksi keganasan kanker lambung secara dini. Pada studi tingkat kepercayaan, sensitifitas pemeriksaan kontras tunggal adalah 70% dan pemeriksaan kontras ganda mempunyai sensitifitas lebih tinggi, yaitu 90%. Bila ada tumor lambung, maka dengan sendirinya kontras tidak dapat mengisinya, sehingga pada pengisian lambung, tempat tersebut merupakan tempat yang luput dari pengisian kontras (luput isi atau filling defect). Pada studi barium, karsinoma gaster tampak gambaran polypoid, ulcerative atau lesi infiltrate. Gambaran lipatan mukosa dihubungkan dengan ulkus benigna jika didapat gambaran yang regular dan meluas di sekitar margin ulkus. Endoskopi dan biopsy dibutuhkan untuk mengkonfirmasi adanya malignansi pada hampir semua kasus ulkus gaster. Karsinoma infiltrasi menyebabkan penyempitan ireguler abdomen dengan nodul atau spikulasi mukosa. Tujuan utama pemerikssaan ultraonography transabdominal adalah untuk mendeteksi metastase ke hepar.
20
DAFTAR PUSTAKA
1. Wim de Jong.. Buku Ajar Ilmu Bedah Edisi 3. Jakarta: EGC. 2010. P:643-645 2. Sherwood Lauralee. Fisiologi Manusia dari Sel ke Sistem. Ed.II. Jakarta : EGC, 2001; p.551-552. 3. Sudoyo, Aru W. Buku Ajar Ilmu Penyakit Dalam Jilid I Edisi V. Jakarta: Penerbitan Ilmu Penyakit Dalam, FK UI. 2009. 4. Andi W. Tumor gaster. 2005. Diunduh dari URL: www.emedicine.com 5. Isselbacher. Harrison Prinsip-Prinsip Ilmu Penyakit Dalam, Volume 4 Edisi 13. Jakarta: Penerbit Buku Kedokteran, EGC. 2000. 6. Rasad, Sjahriar. Radiologi Diagnostik. Jakarta: Departemen Radiologi FK UI, 2009. Pusat
21
Anda mungkin juga menyukai
- Panduan Esensial untuk Skoliosis dan Kesehatan KehamilanDari EverandPanduan Esensial untuk Skoliosis dan Kesehatan KehamilanPenilaian: 4.5 dari 5 bintang4.5/5 (4)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Merawat penyakit kencing manis tanpa ubatDari EverandMerawat penyakit kencing manis tanpa ubatPenilaian: 5 dari 5 bintang5/5 (3)
- Program Pencegahan dan Penyembuhan Skoliosis Untuk AndaDari EverandProgram Pencegahan dan Penyembuhan Skoliosis Untuk AndaPenilaian: 4 dari 5 bintang4/5 (9)
- Buku Masakan untuk Penyembuhan Skoliosis Anda: Jadikan tulang belakang lebih sehat dengan mengatur apa yang anda makan!Dari EverandBuku Masakan untuk Penyembuhan Skoliosis Anda: Jadikan tulang belakang lebih sehat dengan mengatur apa yang anda makan!Penilaian: 3.5 dari 5 bintang3.5/5 (4)
- Jurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Dari EverandJurnal Perawatan Skoliosis Natural Anda: Petunjuk per hari selama 12 minggu untuk tulang belakang yang lebih lurus dan kuat!Penilaian: 4.5 dari 5 bintang4.5/5 (7)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- ICRA-PCRA Pembangunan Gedung Laundry Dan CSSDDokumen8 halamanICRA-PCRA Pembangunan Gedung Laundry Dan CSSDAldho Bramantyo100% (1)
- Manfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaDari EverandManfaat Gerakan Wudhu Untuk Kesehatan Tubuh ManusiaPenilaian: 5 dari 5 bintang5/5 (3)
- Teknik Asas Pembiakan Hibrid Ikan Keli Thailand (Clarias sp.)Dari EverandTeknik Asas Pembiakan Hibrid Ikan Keli Thailand (Clarias sp.)Penilaian: 5 dari 5 bintang5/5 (2)
- Hunja yang Misterius: Bagaimana Wanita Hamil di Usia 80 di Negeri Misteri Ini?Dari EverandHunja yang Misterius: Bagaimana Wanita Hamil di Usia 80 di Negeri Misteri Ini?Belum ada peringkat
- Konsensus GERD 2013Dokumen40 halamanKonsensus GERD 2013Liza Hutahaean100% (4)
- CA LambungDokumen23 halamanCA LambungSiti Nurhayati100% (1)
- ICRA-PCRA Pemeliharaan Gedung BertingkatDokumen8 halamanICRA-PCRA Pemeliharaan Gedung BertingkatAldho BramantyoBelum ada peringkat
- GASTRITISDokumen15 halamanGASTRITISMohamad Ismu Adit100% (2)
- LP Dispepsia SyndromDokumen15 halamanLP Dispepsia SyndromGaudensius obeBelum ada peringkat
- Referat Tumor GasterDokumen22 halamanReferat Tumor GasterAldho BramantyoBelum ada peringkat
- Referat Ulkus PeptikumDokumen18 halamanReferat Ulkus Peptikumbertouw67% (3)
- Ulkus PerforasiDokumen30 halamanUlkus PerforasinesyandiniBelum ada peringkat
- ULKUS PEPTUKUMDokumen16 halamanULKUS PEPTUKUMNovianaBelum ada peringkat
- Askep Ca LambungDokumen33 halamanAskep Ca Lambungdragon_star2013Belum ada peringkat
- Makalah Gangguan Lambung Dan DuodenumDokumen30 halamanMakalah Gangguan Lambung Dan DuodenumrobinferdiansyahBelum ada peringkat
- GASTRITIS KRONISDokumen23 halamanGASTRITIS KRONISNurjannah UsemahuBelum ada peringkat
- Laporan Pendahuluan CA LambungDokumen33 halamanLaporan Pendahuluan CA Lambungdivauki karisidianaBelum ada peringkat
- Laporan Pendahuluan Ca LambungDokumen16 halamanLaporan Pendahuluan Ca LambungArwan DakaBelum ada peringkat
- CA LambungDokumen20 halamanCA LambungKartika Purnama SariBelum ada peringkat
- Gastritis Dan Ulkus Peptikum PDFDokumen21 halamanGastritis Dan Ulkus Peptikum PDFanita puspita dewi80% (5)
- GASTRITIS DAN ULKUS PEPETIKUMDokumen21 halamanGASTRITIS DAN ULKUS PEPETIKUMRatri Wulandari SusilaningrumBelum ada peringkat
- KANKER LAMBUNGDokumen33 halamanKANKER LAMBUNGendangdlBelum ada peringkat
- Makalah Ulkus Peptikum ANITA 11Dokumen30 halamanMakalah Ulkus Peptikum ANITA 11MufiBelum ada peringkat
- Asuhan Keperawatan Perforasi Gaster (LENGKAP-NON EDIT)Dokumen22 halamanAsuhan Keperawatan Perforasi Gaster (LENGKAP-NON EDIT)anggiBelum ada peringkat
- Tumor GasterDokumen25 halamanTumor GasterNursafanaBelum ada peringkat
- 6-7. Asuhan Gizi Pada Pasien Penyakit Saluran CernaDokumen28 halaman6-7. Asuhan Gizi Pada Pasien Penyakit Saluran CernaGetti PratiwiBelum ada peringkat
- Laporan Pendahuluan Hematemesis Melena-1Dokumen25 halamanLaporan Pendahuluan Hematemesis Melena-1finalimehuBelum ada peringkat
- Laporan Pendahuluan Hematemesis MelenaDokumen19 halamanLaporan Pendahuluan Hematemesis MelenaAgung PrasetyoBelum ada peringkat
- Laporan Pendahuluan Tentang Tumor Gaster. 1Dokumen24 halamanLaporan Pendahuluan Tentang Tumor Gaster. 1Mohamad Edo Kurniawan EdoBelum ada peringkat
- Makalah Kelompok 1.tukak Lambung (Farmakoterapi)Dokumen82 halamanMakalah Kelompok 1.tukak Lambung (Farmakoterapi)IwiBelum ada peringkat
- PDF Makalah Ulkus PeptikumDokumen37 halamanPDF Makalah Ulkus PeptikumMeylinda Rizky WahyuniBelum ada peringkat
- Makalah Kelompok 1 Tukak Lambung FarmakoterapiDokumen86 halamanMakalah Kelompok 1 Tukak Lambung FarmakoterapiAlbi GiantonioBelum ada peringkat
- Anatomi LambungDokumen6 halamanAnatomi LambungmuhrillahiyaaaBelum ada peringkat
- Referat GastritisDokumen15 halamanReferat GastritisdwiBelum ada peringkat
- Refarat Ifah AnakDokumen22 halamanRefarat Ifah AnakyustinanadaBelum ada peringkat
- Referat GastritisDokumen14 halamanReferat GastritisShellyaMentariBelum ada peringkat
- LP GatroentritisDokumen14 halamanLP Gatroentritisaris purwantoBelum ada peringkat
- Askep Kanker Lambung NHMDokumen23 halamanAskep Kanker Lambung NHMoktamilzBelum ada peringkat
- Makalah UsusDokumen6 halamanMakalah UsusNeskleng PunkBelum ada peringkat
- Ulkus Peptikum Makalah ReferatDokumen37 halamanUlkus Peptikum Makalah ReferatbepriyanaBelum ada peringkat
- Askep CA Colon FixDokumen46 halamanAskep CA Colon FixFikih Diah KusumasariBelum ada peringkat
- BAB 1 - Rev.1Dokumen28 halamanBAB 1 - Rev.1Khadijah Nur Al FirdausiBelum ada peringkat
- UNTUK DISPEPSIADokumen26 halamanUNTUK DISPEPSIAAnita YolaningtyasBelum ada peringkat
- Makalah Tentang Lambung LengkapDokumen9 halamanMakalah Tentang Lambung LengkapMedelky Anouw100% (1)
- Makalah Biologi LambungDokumen10 halamanMakalah Biologi LambungWibianto Dwi laksonoBelum ada peringkat
- Gastritis, AlreadyDokumen31 halamanGastritis, AlreadyShela DiantiBelum ada peringkat
- Makalah PencernaanDokumen113 halamanMakalah PencernaanZainal ArifinBelum ada peringkat
- GastroenterologiDokumen38 halamanGastroenterologiloraBelum ada peringkat
- ICRA-PCRA Pembangunan Fire HydrantDokumen8 halamanICRA-PCRA Pembangunan Fire HydrantAldho BramantyoBelum ada peringkat
- Profil Anggito AbimanyuDokumen3 halamanProfil Anggito AbimanyuAldho BramantyoBelum ada peringkat
- Osteoid OsteomaDokumen2 halamanOsteoid OsteomaAldho BramantyoBelum ada peringkat
- Referat RadiologiDokumen1 halamanReferat RadiologiAldho BramantyoBelum ada peringkat
- Rabiatul AdawiyahDokumen15 halamanRabiatul AdawiyahAldho BramantyoBelum ada peringkat
- ICRA-PCRA Pemeliharaan Gedung Tak BertingkatDokumen8 halamanICRA-PCRA Pemeliharaan Gedung Tak BertingkatAldho BramantyoBelum ada peringkat
- RESESI NOVELDokumen3 halamanRESESI NOVELAldho Bramantyo100% (1)
- Ref RadiologiDokumen2 halamanRef RadiologiAldho BramantyoBelum ada peringkat
- Ref RadiologiDokumen2 halamanRef RadiologiAldho BramantyoBelum ada peringkat
- Pertolongan Pertama TersedakDokumen8 halamanPertolongan Pertama TersedakAldho BramantyoBelum ada peringkat
- Osteoid OsteomaDokumen2 halamanOsteoid OsteomaAldho BramantyoBelum ada peringkat
- Audiometri 1Dokumen3 halamanAudiometri 1Aldho BramantyoBelum ada peringkat
- Hemostasis SistemDokumen30 halamanHemostasis SistemAldho BramantyoBelum ada peringkat
- Anemia DeinisiDokumen3 halamanAnemia DeinisiAldho BramantyoBelum ada peringkat
- OBAT PSIKOTROPIKDokumen11 halamanOBAT PSIKOTROPIKAldho BramantyoBelum ada peringkat
- Dermatitis Kontak IritanDokumen45 halamanDermatitis Kontak IritanAldho BramantyoBelum ada peringkat
- ThanatologiDokumen15 halamanThanatologiAldho BramantyoBelum ada peringkat
- Pemeriksaan FisikDokumen25 halamanPemeriksaan FisikAldho BramantyoBelum ada peringkat
- Laporan Bangsal FixDokumen8 halamanLaporan Bangsal FixAldho BramantyoBelum ada peringkat
- CASE Fraktur NukirDokumen14 halamanCASE Fraktur NukirAldho BramantyoBelum ada peringkat
- Diare AkutDokumen15 halamanDiare AkutAldho BramantyoBelum ada peringkat
- Obat RJPDokumen4 halamanObat RJPAldho BramantyoBelum ada peringkat
- DIAGNOSADokumen8 halamanDIAGNOSAAldho BramantyoBelum ada peringkat
- AudiometriDokumen3 halamanAudiometriAldho BramantyoBelum ada peringkat
- HemoptoeDokumen10 halamanHemoptoeAldho BramantyoBelum ada peringkat
- F1 PPDGJDokumen14 halamanF1 PPDGJAldho Bramantyo0% (1)