Penatalaksanaan Intoksikasi Organofosfat
Diunggah oleh
Tyan Bagoes0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
351 tayangan4 halamanDOC
Judul Asli
PENATALAKSANAAN INTOKSIKASI ORGANOFOSFAT
Hak Cipta
© © All Rights Reserved
Format Tersedia
DOCX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniDOC
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
351 tayangan4 halamanPenatalaksanaan Intoksikasi Organofosfat
Diunggah oleh
Tyan BagoesDOC
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai DOCX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 4
PENATALAKSANAAN INTOKSIKASI ORGANOFOSFAT
No. Dokumen Revisi Halaman
RS. EMMA 00 1/2
Jl. Raya Ijen No. 67 ...../SOP/RSEM-I/I/2018
Mojokerto
Tanggal Terbit Ditetapkan,
STANDAR
Direktur
OPERASIONAL
PROSEDUR
25 Januari 2018 dr. Magdalena Sitorus, MARS
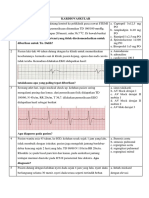
- Intoksikasi adalah masuknya zat/senyawa kimia dalam tubuh
manusia yang menimbulkan efek merugikan pada yang
menggunakannya.
- Organofosfat adalah pestisida yang merupakan racun
pembasmi serangga yang paling toksik, pestisida golongan ini
makin banyak digunakan karena sifat-sifatnya yang
menguntungkan bagi petani. Cara kerja golongan ini selektif,
tidak persisten dalam tanah dan tidak menyebabkan resisten
pada serangga. Bekerja sebagai racun kontak, racun perut dan
juga racun pernafasan. Golongan organofosfat bekerja dengan
cara menghambat aktivitas enzim kolinesterase, sehingga
PENGERTIAN
asetilkolin tidak terhidrolisa. Oleh karena itu, keracunan
pestisida golongan organofosfat disebabkan oleh asetikolin
yang berlebihan, mengakibatkan perangsangan secara terus-
menerus pasa saraf. Keracunan ini dapat terjadi melalui
mulut, inhalasi dan kulit.
- Intoksikasi organofosfat merupakan suatu keadaan intoksikasi
yang disebabkan oleh senyawa organofosfat seperti
malathion, parathion, tetratilpirofosfat dan oktamil
pirofosforamida yang bisa masuk kedalam tubuh baik dengan
cara tertelan, terhirup nafas atau terabsorbsi lewat kulit dan
mata.
- Gejala klinis yang biasa timbul:
1. Ringan : anorexia, sakit kepala, lemas, ancietas, miosis,
gangguan visual, tremor lidah dan kelopak
2. Sedang : mual, hipersalivasi, lakrimasi, cramp abdominal,
mutah, berkeringat, tremor otot dan nadi lambat
3. Berat : diare pupil pin point dan non reaktif, sesak nafas,
edema paru, sianosis, hilang kontrol spinchter, kejang, blok
jantung, koma.
1. Untuk meningkatkan mutu pelayanan IGD
2. Sebagai acuan petugas medis dan paramedis di unit pelayanan
TUJUAN IGD, untuk penanganan pada pasien dengan diagnosa
keracunan organofosfat.
Keputusan Direktur RS EMMA Nomor:.../SK-Dir/RSEM-I/I/2018
KEBIJAKAN tentang pemberlakuan SOP penatalaksanan intoksikasi organoforfat
1. Panduan Praktek Klinis bagi Dokter di Fasilitas Pelayanan
Kesehatan Primer, ed Revisi 2014
2. Permenkes no. 514 tentang Panduan Praktik Klinis bagi
REFERENSI Dokter di Fasilitas Pelayanan Tingkat Pertama
3. Kusumo broto, Hernomo, Iswan A. Nusi dan Herry Purbayu.
2007. Buku Ajar Ilmu Penyakit Dalam. Surabaya: Airlangga
Univercity Press
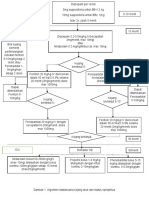
Langkah-langkah :
1. Kaji kondisi pasien apakah pasien dalam keadaan sadar atau
tidak sadar dan gejala klinis pasien yg timbul
2. Lakukan stabilisasi pasien, cek airway breathing circulation
PROSEDUR 3. Resusitasi pasien dengan beri infus RL/NS 0,9 % kecepatan
15-20 tpm, nafas buatan + oksigen 2-4 lpm, hisap lendir
saluran nafas, hindari obat-obat depresan saluran nafas, kalau
perlu digunakan respirator pada kegagalan nafas berat
4. Dekontaminasi mata, bila terkena mata lakukan irigasi dengan
larutan NaCL 0,9 % perlahan sampai racun nya di perkirakan
hilang selanjutnya tutup mata dengan kassa steril dan
konsulkan ke dokter spesialis mata
5. Dekontaminasi kulit, bila terkena kulit lepaskan semua
pakaian dan cuci kulit dengan sabun dan air mengalir minimal
10 menit
6. Dekontaminasi gastrointestinal, dengan di lakukan pemberian
bahan pengikat (karbon aktif) pengenceran/pengeluaran isi
lambung dengan cara induksi muntah atau aspirasi dan
kumbah lambung, diharapkan dapat mengurangi paparan
toksik
7. Bila penderita kejang berikan diazepam 0,2-0,5 mg/kg iv atau
phenytoin (bolus 18mg/kgBB, dngan kecepatan < 50
mg/menit). Bila timbul aritmia ventrikuler lidocain,
procanamide atau defibrilator.
8. Berikan antidotum sulfat atrofin bila di dapati gejala klinis
pupil miosis. Dosis pemberian sulfat atrofin:
- Mula –mula diberikan bolus iv 1-2,5 mg
- Dilanjutkan dengan 0,5-1 mg setiap 5-10-15 menit sampai
timbul gejala-gejala atrofinisasi ( muka merah, mulut
kering, pupil dilatasi/midriasis)
- Kemudian interval diperpanjang setiap 15-30-60 menit,
selanjutnya 2-4-6 dan 12 jam
- Pemberian SA dihentikan minimal setelah 2x24 jam.
Penghentian SA yang mendadak dapat menyebabkan
rebound effect berupa edema paru dan kegagalan
pernafasan akut yang sering fatal.
9. Observasi TTV setiap jam
10. Dokumentasi kan pada rekam medis
1. Komite Medik
2. IGD
UNIT TERKAIT
3. Rawat Inap
4. Komite Pelayanan Mutu
Anda mungkin juga menyukai
- KTI ForensikDokumen61 halamanKTI ForensikanispurwantiBelum ada peringkat
- Abses Peritonsil DD DSTDokumen6 halamanAbses Peritonsil DD DSTMuhammad ShafriedhoBelum ada peringkat
- Pemeriksaan Kelenjar Getah Bening OkDokumen2 halamanPemeriksaan Kelenjar Getah Bening OkLutia NormawatiBelum ada peringkat
- Status EpileptikusDokumen2 halamanStatus EpileptikusNovarista NandatriasBelum ada peringkat
- Soal Ukmppd CardiovaskularDokumen22 halamanSoal Ukmppd CardiovaskularHanifanDanuBelum ada peringkat
- Standar Kompetensi Dokter IndonesiaDokumen3 halamanStandar Kompetensi Dokter IndonesiaYohana Elisabeth GultomBelum ada peringkat
- Referat AtlsDokumen46 halamanReferat AtlsagaperdanaBelum ada peringkat
- Catatan Untuk JagaDokumen10 halamanCatatan Untuk JagaNoviaCandraDwipaBelum ada peringkat
- Textbook Reading PAPDI (339 Anemia Hemolitik Imun) - DikonversiDokumen30 halamanTextbook Reading PAPDI (339 Anemia Hemolitik Imun) - DikonversiSumanjaya PratamaBelum ada peringkat
- DR - NM-PEMERIKSAAN FISIS NEUROLOGI UNHASDokumen86 halamanDR - NM-PEMERIKSAAN FISIS NEUROLOGI UNHASsyifahBelum ada peringkat
- Motivation LetterDokumen2 halamanMotivation LetterMayriska HusnaBelum ada peringkat
- Black Book - EMDokumen442 halamanBlack Book - EMRetti Ryutaro100% (1)
- Hipertensi Emergenci Laporan Kasus InternsipDokumen9 halamanHipertensi Emergenci Laporan Kasus InternsipAkhyarudin NoorBelum ada peringkat
- Cara Menulis ObatDokumen10 halamanCara Menulis Obattilhami100% (1)
- Terapi Cairan Pada Syok HipovolemikDokumen36 halamanTerapi Cairan Pada Syok HipovolemikanchemeysBelum ada peringkat
- Trauma + Tension Pneumothoraks Ec KecelakaanDokumen15 halamanTrauma + Tension Pneumothoraks Ec KecelakaanmayaBelum ada peringkat
- Alur Diagnosis Asma Gina 2020Dokumen1 halamanAlur Diagnosis Asma Gina 2020Rido Angger Kurniawan100% (1)
- Mekanisme CegukanDokumen17 halamanMekanisme CegukanSetyabella Ika PutriBelum ada peringkat
- Health Edukasi Batuk DarahDokumen7 halamanHealth Edukasi Batuk DarahayikBelum ada peringkat
- THT Andre Mekanisme BersinDokumen1 halamanTHT Andre Mekanisme BersinAndre VabianoBelum ada peringkat
- PneumothoraxDokumen29 halamanPneumothoraxSunny Side Up SunBelum ada peringkat
- Pengobatan Tuberkulosis Pada Keadaan KhususDokumen3 halamanPengobatan Tuberkulosis Pada Keadaan KhususfujiBelum ada peringkat
- Buku Ajar Idai PDF 149Dokumen3 halamanBuku Ajar Idai PDF 149rizkiadenaBelum ada peringkat
- Citicholin Dan PiracetamDokumen3 halamanCiticholin Dan PiracetamryanfkuntanBelum ada peringkat
- Eimed PapdiDokumen28 halamanEimed PapdiDrBoen Bunawan100% (2)
- Mielopati CervicalDokumen55 halamanMielopati CervicalFikri AlfarisyiBelum ada peringkat
- Dyspepsia SyndromeDokumen15 halamanDyspepsia SyndromeheidyanaBelum ada peringkat
- Penanganan Keracunan OrganofosfatDokumen1 halamanPenanganan Keracunan OrganofosfatdeanBelum ada peringkat
- CSS SkaDokumen91 halamanCSS SkaIndira LarasatiBelum ada peringkat
- Syok NeurogenikDokumen5 halamanSyok NeurogenikruthBelum ada peringkat
- Penurunan Kesadaran Dan KomaDokumen53 halamanPenurunan Kesadaran Dan KomaAnnisa N LathifahBelum ada peringkat
- Cephalgia (Nyeri Kepala)Dokumen30 halamanCephalgia (Nyeri Kepala)Rizky TriyadiBelum ada peringkat
- Lampiran 1 Tatalaksana Kejang Dan Status EpileptikusDokumen1 halamanLampiran 1 Tatalaksana Kejang Dan Status EpileptikuslindaBelum ada peringkat
- Kegawatdaruratan Sesak Nafas, WordsDokumen14 halamanKegawatdaruratan Sesak Nafas, WordsVhickthizar AssegafBelum ada peringkat
- Laporan Kasus AnestesiDokumen36 halamanLaporan Kasus AnestesiwennnykBelum ada peringkat
- Tinpus Skin DeglovingDokumen14 halamanTinpus Skin DeglovingAhimsa MartawigunaBelum ada peringkat
- (Batch I 2022) Focused Class Plus Oftalmologi AtriaDokumen495 halaman(Batch I 2022) Focused Class Plus Oftalmologi AtriaFahmi HarahapBelum ada peringkat
- Resep ObatDokumen20 halamanResep Obatguzde0% (1)
- Soal OSCE Siap PrintDokumen21 halamanSoal OSCE Siap PrintFariz Rizal Al-KatiriBelum ada peringkat
- TinPus Sudden Death 4n6Dokumen26 halamanTinPus Sudden Death 4n6Yogi SaputraBelum ada peringkat
- CHFDokumen24 halamanCHFkiduyBelum ada peringkat
- Anamnesis JantungDokumen4 halamanAnamnesis JantungMuhammad SumaBelum ada peringkat
- Acute Medical Respone MTEDokumen16 halamanAcute Medical Respone MTEnaufal arifBelum ada peringkat
- DemamDokumen19 halamanDemamRiezky FebriyantiBelum ada peringkat
- Rhinorrhea Atau Rhinorrhoea Adalah Suatu Kondisi Di Mana Rongga Hidung Dipenuhi Dengan Sejumlah Besar Cairan LendirDokumen2 halamanRhinorrhea Atau Rhinorrhoea Adalah Suatu Kondisi Di Mana Rongga Hidung Dipenuhi Dengan Sejumlah Besar Cairan LendirRizka Amalia0% (1)
- SMF SYARAF PPK Myasthenia Gravis Dan Krisis MyastheniaDokumen3 halamanSMF SYARAF PPK Myasthenia Gravis Dan Krisis MyastheniaParliBelum ada peringkat
- Intoksikasi OrganofosfatDokumen32 halamanIntoksikasi OrganofosfatSamsul RizalBelum ada peringkat
- Dikusi Topik Dr. Berly Tatalaksana PneumotoraksDokumen33 halamanDikusi Topik Dr. Berly Tatalaksana PneumotoraksPut R MikatiBelum ada peringkat
- SirosisDokumen4 halamanSirosisFirdiana Ardianti0% (1)
- Penilaian Denyut Nadi MeliputiDokumen2 halamanPenilaian Denyut Nadi MeliputisucyasyifaBelum ada peringkat
- Istc Edisi 3Dokumen29 halamanIstc Edisi 3tri wijayatin0% (1)
- Buku Asma Pdpi PDFDokumen142 halamanBuku Asma Pdpi PDFNawal ElwaniBelum ada peringkat
- Fisiologi Konka HIDUNGDokumen4 halamanFisiologi Konka HIDUNGimbawgBelum ada peringkat
- Silabus Materi UKMPPD UMSU 2017 Terbaru-1Dokumen102 halamanSilabus Materi UKMPPD UMSU 2017 Terbaru-1chindysihombingBelum ada peringkat
- Regulasi Cepat InsulinDokumen1 halamanRegulasi Cepat InsulinAsep Toha Mustopa AhmadBelum ada peringkat
- Intoksikasi InsektisidaDokumen52 halamanIntoksikasi InsektisidaFerda Puspalina SukmanBelum ada peringkat
- SOP 8 Intoksikasi OrganofosfatDokumen3 halamanSOP 8 Intoksikasi OrganofosfatdewiBelum ada peringkat
- SOP Intoksikasi OrganofosfatDokumen3 halamanSOP Intoksikasi OrganofosfatRisa Nuri Anggreini JufriBelum ada peringkat
- Diagnosis Keracunan OrganofosfatDokumen5 halamanDiagnosis Keracunan Organofosfatnareswari sekarBelum ada peringkat
- LP IntoksikasiDokumen13 halamanLP IntoksikasiSelvida MasukuBelum ada peringkat
- LP & Askep HalusinasiDokumen82 halamanLP & Askep HalusinasiTyan BagoesBelum ada peringkat
- Spo Pengambilan Baju Kotor Di RuanganDokumen2 halamanSpo Pengambilan Baju Kotor Di RuanganTyan BagoesBelum ada peringkat
- Panduan AkbDokumen22 halamanPanduan AkbTyan BagoesBelum ada peringkat
- Icp Covid 19 Rs EmmaDokumen1 halamanIcp Covid 19 Rs EmmaTyan BagoesBelum ada peringkat
- SPO Pemeriksaan SwabDokumen3 halamanSPO Pemeriksaan SwabTyan BagoesBelum ada peringkat
- SPO Penatalaksanaan Covid 19Dokumen3 halamanSPO Penatalaksanaan Covid 19Tyan BagoesBelum ada peringkat
- Form Skrining Satpam Dan PerawatDokumen1 halamanForm Skrining Satpam Dan PerawatTyan BagoesBelum ada peringkat
- Laporan VaksinDokumen1 halamanLaporan VaksinTyan BagoesBelum ada peringkat
- Surat Keterangan SembuhDokumen1 halamanSurat Keterangan SembuhTyan BagoesBelum ada peringkat
- Tahapan Pemulasaran Jenasah Dan Pemakaman Covid 19Dokumen2 halamanTahapan Pemulasaran Jenasah Dan Pemakaman Covid 19Tyan BagoesBelum ada peringkat
- PERAN PKFI DLM JKNDokumen8 halamanPERAN PKFI DLM JKNTyan BagoesBelum ada peringkat
- Program NewDokumen52 halamanProgram NewTyan BagoesBelum ada peringkat
- Alur Pelaporan Jenasah Covid 19Dokumen2 halamanAlur Pelaporan Jenasah Covid 19Tyan BagoesBelum ada peringkat
- Nataru Di Jaman NowDokumen2 halamanNataru Di Jaman NowTyan BagoesBelum ada peringkat
- Notulen Zoom MeetingDokumen1 halamanNotulen Zoom MeetingTyan BagoesBelum ada peringkat
- 63 - SPO Alur Transfer PDP Lengkp Rev.1Dokumen6 halaman63 - SPO Alur Transfer PDP Lengkp Rev.1Tyan BagoesBelum ada peringkat
- Kepatuhan Kebersihan Tangan MeiDokumen16 halamanKepatuhan Kebersihan Tangan MeiTyan BagoesBelum ada peringkat
- Alur Loundry RS EmmaDokumen4 halamanAlur Loundry RS EmmaTyan BagoesBelum ada peringkat
- Skrining RJDokumen1 halamanSkrining RJTyan BagoesBelum ada peringkat
- Surat Pertemua 27 Juni 2022Dokumen2 halamanSurat Pertemua 27 Juni 2022Tyan BagoesBelum ada peringkat
- Notulen Zoom Meeting 21 Juni 2022Dokumen3 halamanNotulen Zoom Meeting 21 Juni 2022Tyan BagoesBelum ada peringkat
- Hak Rumah Sakit - Presentasi CovidDokumen7 halamanHak Rumah Sakit - Presentasi CovidramaBelum ada peringkat
- 64 - SPO Alur Transfer Pasien Revisi 1 LengkpDokumen5 halaman64 - SPO Alur Transfer Pasien Revisi 1 LengkpTyan BagoesBelum ada peringkat
- SPO Pengambilan Linen Kotor Infeksius Dan Non InfeksiusDokumen1 halamanSPO Pengambilan Linen Kotor Infeksius Dan Non InfeksiusTyan BagoesBelum ada peringkat
- Tata Laksana Klinis Pada Pasien Terkonfirmasi COVIDDokumen6 halamanTata Laksana Klinis Pada Pasien Terkonfirmasi COVIDTyan BagoesBelum ada peringkat
- 021 - SPO Penanganan Spesimen RujukanDokumen4 halaman021 - SPO Penanganan Spesimen RujukanTyan BagoesBelum ada peringkat
- Sop Teknik Pengambilan Sampel Swab PCRDokumen3 halamanSop Teknik Pengambilan Sampel Swab PCRTyan BagoesBelum ada peringkat
- 021 - SPO Penanganan Spesimen RujukanDokumen4 halaman021 - SPO Penanganan Spesimen RujukanTyan BagoesBelum ada peringkat
- Alur Laporan Ekternal Pasien CovidDokumen2 halamanAlur Laporan Ekternal Pasien CovidTyan BagoesBelum ada peringkat
- Sop Pengelolaan Limbah Infeksius Lab PCRDokumen3 halamanSop Pengelolaan Limbah Infeksius Lab PCRTyan Bagoes100% (2)