Kelompok 2 Meningitis (MindMap)
Diunggah oleh
Annisa ApriliaJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Kelompok 2 Meningitis (MindMap)
Diunggah oleh
Annisa ApriliaHak Cipta:
Format Tersedia
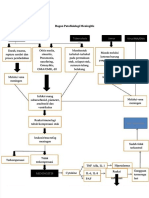
DEFINISI I
KLASIFIKAS
Suatu reaksi da rosa
akibat infeksi ka
ri peradangan ya
ng terjadi 1. Meningitis Se o ta k araknoide
rena bakteri, viru se lap ut
jamur pada selap s maupun
ut otak (araknoid adalah radang ise rt a i cairan otak
y a n g d
piamater) yang d
itandai dengan a
ea dan
dan piamater
darah putih dala danya sel
yang jernih
MENINGITIS
m cairan cerebro
spinal dan
rulenta
2. Meningitis Pu
menyebabkan p
erubahan pada st
ruktur otak b e rna n a h a raknoide dan
adalah radan g
liputi otak dan
y an g m e
piamater
medula spinalis
ETIOLOGI KOMPLIKASI
Bakteri,Virus, Jamur ..Efusi subdural
Faktor Imunologi Hidrocephalus
Prosedur pembedahan Abses otak
Epilepsi
Parasit
Retardasi mental
Trauma Kepala Serangan meningitis berulan
g
Sepsis
MANIFESTA
SI KLINIS
Sakit kepala da AAN
Mual s/d munta
n demam
1. Analis Seda PENATALAKSAN
k proyektil Pasien di isolasi
Leher kaku api Antibiotik,
2. Dariyani Terapi Definitif (Ter
Perubahan ting kortikosteroid)
kat kesadaran
Kejang 3. Heppi Trias Juwita Terapi symptomatik
brudzinki positif 4. Nur Aini Putri UNJANG
positif
dan kernig sign
PEMERIKSAAN PEN
fotopobia 5. Nurlinda Lumbal punctur
ruam kulit CT scan,Xray, MRI
Kultur Darah,urine
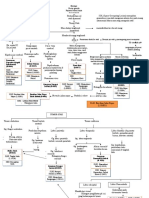
ASUHAN KEPERAWATAN
Penurunan Kapasitas adaptif Intrakranial b/d
Pola Napas Tidak Efektif b/d Depresi
Obstruksi Aliran Cairan Serebrospinalis Pusat Pernapasan
Setelah dilakukan intervensi keperawatan selama 3 x 24 jam,
Setelah dilakukan intervensi keperawatan selama 3 x 24 jam, maka
maka pola napas membaik, dengan kriteria hasil:
kapasitas adaptif intrakranial meningkat, dengan kriteria hasil:
Dispnea menurun
:Tingkat kesadaran meningkat
Penggunaan otot bantu napas menurun
Sakit kepala menurun
Nyeri akut b/d agen pencidera
Bradikaria menurun
Pemanjangan fase ekspirasi menurun
fisiologis Frekuensi napas membaik
Tekanan darah membaik
Kedalaman napas membaik
Tekanan nadi membaik
intervensi utama untuk diagnosis pola napas tidak efektif adalah:
Pola napas membaik
Setelah dilakukan intervensi keperawatan selama 3 x 24 jam,
Respon pupil membaik Intervensi
maka tingkat nyeri menurun, dengan kriteria hasil: Refleks neurologis membaik
Monitor pola napas (frekuensi, kedalaman, usaha napas)
Keluhan nyeri menurun Intervensi
Monitor bunyi napas tambahan (misalnya: gurgling, mengi, wheezing, ronchi
Perasaan depresi menurun Identifikasi penyebab peningkatan TIK (misalnya: lesi, gangguan metabolism, edema
kering)
Meringis menurun serebral)
Monitor sputum (jumlah, warna, aroma)
Monitor tanda/gejala peningkatan TIK (misalnya: tekanan darah meningkat, tekanan
Gelisah menurun
nadi melebar, bradikardia, pola napas ireguler, kesadaran menurun) Terapeutik
Kemampuan menuntaskan aktivitas meningkat Monitor MAP (mean arterial pressure) Pertahankan kepatenan jalan napas , Monitor frekuensi, irama, kedalaman
Monitor CVP (central venous pressure) dan upaya napas
Intervensi Monitor ICP (intra cranial pressure) Monitor pola napas
Monitor gelombang ICP Monitor adanya produksi sputum
Monitor status pernapasan Monitor adanya sumbatan jalan napas
1. Identifikasi lokasi, karakteristik, durasi, frekuensi,
Monitor intake dan output cairan Auskultasi bunyi napas
Monitor cairan serebro-spinalis (mis. Warna, konsistensi) Monitor saturasi oksigen
kualitas, intensitas nyeri
Terapeutik Monitor nilai analisa gas darah
2. dentifikasi skala nyeri
Minimalkan stimulus dengan menyediakan lingkungan yang tenang Monitor hasil x-ray thoraks
3. Idenfitikasi respon nyeri non verbal Berikan posisi semi fowler Posisikan semi-fowler atau fowler
4. Identifikasi faktor yang memperberat dan
Hindari manuver valsava, Cegah terjadinya kejang Berikan minum hangat
memperingan nyeri Hindari penggunaan PEEP Lakukan penghisapan lender kurang dari 15 detik
Hindari pemberian cairan IV hipotonik Berikan oksigen, jika perlu
5. Identifikasi pengetahuan dan keyakinan tentang nyeri Atur ventilator agar PaCO2 optimal
6. Identifikasi pengaruh budaya terhadap respon nyeri Pertahankan suhu tubuh normal Edukasi
Anjurkan asupan cairan 2000 ml/hari, jika tidak ada kontraindikasi
7. Identifikasi pengaruh nyeri pada kualitas hidup Kolaborasi
Ajarkan Teknik batuk efektif
8. Monitor efek samping penggunaan analgetik Kolaborasi pemberian sedasi dan antikonvulsan, jika perlu
Kolaborasi pemberian diuretik osmosis, jika perlu Terapeutik
Kolaborasi pemberian pelunak tinja, jika perlu Atur interval pemantauan respirasi sesuai kondisi pasien
ASUHAN KEPERAWATAN
Resiko Perfusi Serebral tidak efektif d.d Infeksi Otak
Hipertermia b/d Proses Penyakit
Setelah dilakukan intervensi keperawatan selama 3 x 24 jam,
maka perfusi serebral meningkat, dengan kriteria hasil:
Tingkat kesadaran meningkat Setelah dilakukan intervensi keperawatan selama 3 x 24 jam
Sakit kepala menurun , maka termoregulasi membaik, dengan kriteria hasil :
Gelisah menurun Menggigil menurun
Tekanan arteri rata-rata (mean arterial pressure/MAP) membaik Kulit merah menurun
Tekanan intra kranial membaik
Resiko Cidera dd Kejang Suhu tubuh membaik
Intervensi Suhu kulit membaik
Setelah dilakukan intervensi keperawatan 3x24 jam, maka
Tekanan darah membaik
tingkat cedera menurun dengan kriteria hasil : Identifikasi penyebab peningkatan TIK (misalnya: lesi, gangguan
Kejang menurun
metabolism, edema serebral)
Gangguan kognitif menurun Konsumsi oksigen menurun
Monitor tanda/gejala peningkatan TIK (misalnya: tekanan darah meningkat, tekanan nadi
Tekanan darah membaik melebar, bradikardia, pola napas ireguler, kesadaran menurun) Piloereksi menurun
Frekuensi nadi membaik Monitor penurunan tingkat kesadaran
Vasokonstriksi perifer menurun
Monitor perlambatan atau ketidaksimetrisan respon pupil
Frekuensi napas membaik Monitor MAP (mean arterial pressure) Takikardi menurun, Takipnea menurun
Pola istirahat / tidur membaik Monitor CVP (central venous pressure)
Monitor ICP dan gelombang (intra cranial pressure) Intervensi
Monitor status pernapasan
Identifikasi penyebab hipertermia (mis. Dehidrasi)
Monitor intake dan output cairan
Intervensi Monitor cairan serebro-spinalis (mis. Warna, konsistensi) Monitor suhu tubuh
Monitor suhu tubuh setiap 2 jam jika perlu
Terapeutik Monitor TD, HR, RR
Identifikasi kebutuhan keselamatan ( kondisi fisik
Minimalkan stimulus dengan menyediakan lingkungan yang tenang Monitor kadar elektrolit
Monitor haluskan urine
dan fungsi kognitif) Berikan posisi semi fowler
Pertahankan posisi kepala dan leher netral Monitor komplikasi akibat hipertermia
Hilangkan bahaya keselamatan lingkungan Hindari manuver valsava Terapeutik
Cegah terjadinya kejang Sediakan lingkungan yang dingin, Sesuaikan suhu lingkungan dengan kebutuhan pasien
modifikasi lingkungan untuk meminimalkan
Hindari penggunaan PEEP Longgarkan atau lepaskan pakaian
Hindari pemberian cairan IV hipotonik
bahaya dan resiko Atur ventilator agar PaCO2 optimal
Basahi dan kipasi permukaan tubuh
Berikan cairan oral
Gunakan perangkat pelindung (pengekang fisik, rel
Pertahankan suhu tubuh normal Ganti linen lebih sering
Lakukan pendinginan eksternal (kompres dingin pada dahi leher, dada, abdomen, aksila)
samping, rel pagar) Kolaborasi Edukasi
Kolaborasi pemberian sedasi dan antikonvulsan, jika perlu
ajarkan keluarga resiko tinggi bahaya lingkungan Kolaborasi pemberian diuretik osmosis, jika perlu
Anjurkan tirah baring
Kolaborasi
Kolaborasi pemberian pelunak tinja, jika perlu Pemberian cairan dan elektrolit intravena dan pemberian antipiretik jika perlu
Anda mungkin juga menyukai
- Woc Epilepsi DitaDokumen3 halamanWoc Epilepsi DitaDita Nafira100% (1)
- Resume Keperawatan Anak Epilepsi - Poli Anak Merpati Rsup Dr. Kariadi SemarangDokumen8 halamanResume Keperawatan Anak Epilepsi - Poli Anak Merpati Rsup Dr. Kariadi SemarangIbi Yulia SetyaniBelum ada peringkat
- Waskitto CHM-1921017-LP Benign NeoplasmDokumen18 halamanWaskitto CHM-1921017-LP Benign NeoplasmRIZ QIANBelum ada peringkat
- Laporan Pendahuluan MeningitisDokumen17 halamanLaporan Pendahuluan MeningitisEka ShandikaBelum ada peringkat
- Woc MeningitisDokumen3 halamanWoc MeningitisRahmawatiBelum ada peringkat
- Woc Tumor OtakDokumen1 halamanWoc Tumor OtakSri Novasatya Agriasya MBelum ada peringkat
- Encephalitis ASKEPDokumen35 halamanEncephalitis ASKEPBayu PermanaBelum ada peringkat
- PathwayDokumen2 halamanPathwayVictor Tan100% (1)
- WOC MeningitisDokumen3 halamanWOC Meningitistina rahayuBelum ada peringkat
- Woc Meningitis AnjasDokumen3 halamanWoc Meningitis AnjasSarah AnjaniBelum ada peringkat
- Woc Tumor Otak-DikonversiDokumen5 halamanWoc Tumor Otak-Dikonversialda putriBelum ada peringkat
- LP EpilepsiDokumen12 halamanLP EpilepsiNazilaBelum ada peringkat
- Woc SolDokumen2 halamanWoc Solcantika tikaBelum ada peringkat
- Woc Tumor Otak Kel 3Dokumen2 halamanWoc Tumor Otak Kel 3nadia hanifaBelum ada peringkat
- Askep Tumor Otak SOPDokumen25 halamanAskep Tumor Otak SOPRakhmat Gadoer HidayatBelum ada peringkat
- Askep Tumor Otak SOPDokumen24 halamanAskep Tumor Otak SOPPuskesmasTrosoboBelum ada peringkat
- WOC EpilepsiDokumen1 halamanWOC EpilepsiSam MetuduanBelum ada peringkat
- WOC Tumor OtakDokumen5 halamanWOC Tumor OtakIkhlas SabarimanBelum ada peringkat
- Salah Satu Contoh LP (Web of Caution Hidrocefalus)Dokumen3 halamanSalah Satu Contoh LP (Web of Caution Hidrocefalus)sendy fsBelum ada peringkat
- PATOFISIOLOGIDokumen3 halamanPATOFISIOLOGINaj NamBelum ada peringkat
- LP Meningitis OktaDokumen10 halamanLP Meningitis OktaRahmadi JayaBelum ada peringkat
- WOC EpilepsiDokumen2 halamanWOC EpilepsiNanang EBelum ada peringkat
- Leaflet EncephalitisDokumen2 halamanLeaflet EncephalitisSucci GantinaBelum ada peringkat
- Koma Dan Penurunan KesadaranDokumen36 halamanKoma Dan Penurunan KesadaranNuraisyasinansari ModeBelum ada peringkat
- Tumor OtakDokumen38 halamanTumor Otakdiahpurnama dewiBelum ada peringkat
- Tata Laksana Edema Serebri Dan Tekanan Tinggi Intrakranial Di Emergensi AnakDokumen44 halamanTata Laksana Edema Serebri Dan Tekanan Tinggi Intrakranial Di Emergensi AnakgunegunBelum ada peringkat
- LAPORAN PENDAHULUAN CKRDokumen12 halamanLAPORAN PENDAHULUAN CKRHanie CipRuetzBelum ada peringkat
- Patofisiologi TumorDokumen2 halamanPatofisiologi TumorMustafiqotun Ni'mah100% (1)
- LP Sop CerebriDokumen11 halamanLP Sop CerebriInekeBelum ada peringkat
- PDF Bagan Patofisiologi Meningitis DLDokumen3 halamanPDF Bagan Patofisiologi Meningitis DLPutri ReniBelum ada peringkat
- MigraineDokumen34 halamanMigraineSyahdemaBelum ada peringkat
- WOC Epilepsi Ruang InfeksiDokumen3 halamanWOC Epilepsi Ruang InfeksifaisalBelum ada peringkat
- Penyimpangan KDM Cedera KepalaDokumen1 halamanPenyimpangan KDM Cedera KepalaAhmad LongiBelum ada peringkat
- Askep Sol Meningioma IcuDokumen20 halamanAskep Sol Meningioma IcuFebi2594 LestariBelum ada peringkat
- A1 - Sistem SarafDokumen11 halamanA1 - Sistem SarafalfberlianawpBelum ada peringkat
- Bab IiDokumen17 halamanBab IiHafifah 1210Belum ada peringkat
- PDF Bagan Patofisiologi Meningitis DLDokumen2 halamanPDF Bagan Patofisiologi Meningitis DLPutri ReniBelum ada peringkat
- LP Trauma KepalaDokumen3 halamanLP Trauma KepalaZulfakar RahmanBelum ada peringkat
- Tugas Gadar ?Dokumen3 halamanTugas Gadar ?angel manullangBelum ada peringkat
- Woc BronkopneumoniaDokumen2 halamanWoc BronkopneumoniaYenni SulistyaBelum ada peringkat
- LP MeningitisDokumen6 halamanLP MeningitismaidaBelum ada peringkat
- Sol FixDokumen2 halamanSol Fixdidit adityaBelum ada peringkat
- Pathway EpilepsiDokumen1 halamanPathway Epilepsisagung mirah100% (1)
- Bagan Patofisiologi MeningitisDokumen2 halamanBagan Patofisiologi MeningitisGenta AgustianBelum ada peringkat
- Tugas Cedera Kepala - Iwan Aliansy MaibangDokumen3 halamanTugas Cedera Kepala - Iwan Aliansy MaibangIwan Aliansy MaibangBelum ada peringkat
- Klasifikasi: EpilepsiDokumen1 halamanKlasifikasi: EpilepsiKun FaiqBelum ada peringkat
- LP KMB 3Dokumen13 halamanLP KMB 3Hafifah 1210Belum ada peringkat
- Rina (LP Trauma Kapitis)Dokumen16 halamanRina (LP Trauma Kapitis)Indo nurjanna 98Belum ada peringkat
- LP MeningitisDokumen22 halamanLP MeningitisranatiBelum ada peringkat
- Asuhankeperawatanmeningitis 170618071516 PDFDokumen11 halamanAsuhankeperawatanmeningitis 170618071516 PDFtariiBelum ada peringkat
- WOC EpilepsiDokumen11 halamanWOC EpilepsiniraBelum ada peringkat
- Woc EpilepsiDokumen2 halamanWoc Epilepsidian100% (1)
- Mind Mapping EncephalitisDokumen1 halamanMind Mapping EncephalitisAyyuBelum ada peringkat
- LP Ensepalitis Nicu PicuDokumen15 halamanLP Ensepalitis Nicu PicuLutfi nrnBelum ada peringkat
- Adult Hirschprung Disease - ChristineDokumen56 halamanAdult Hirschprung Disease - ChristineIndah UdinBelum ada peringkat
- TBI LENGKAP Syafi'udin HDokumen13 halamanTBI LENGKAP Syafi'udin HZakaria yahyaBelum ada peringkat
- LP SolDokumen12 halamanLP SolirfanBelum ada peringkat
- LAPORAN PENDAHULUAN Tumor OtakDokumen8 halamanLAPORAN PENDAHULUAN Tumor OtakDewi SartikaBelum ada peringkat