Tetanus
Diunggah oleh
Anangga Aristantyo0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
51 tayangan39 halamananak
Judul Asli
9. Tetanus
Hak Cipta
© © All Rights Reserved
Format Tersedia
PPTX, PDF, TXT atau baca online dari Scribd
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen Inianak
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
0 penilaian0% menganggap dokumen ini bermanfaat (0 suara)
51 tayangan39 halamanTetanus
Diunggah oleh
Anangga Aristantyoanak
Hak Cipta:
© All Rights Reserved
Format Tersedia
Unduh sebagai PPTX, PDF, TXT atau baca online dari Scribd
Anda di halaman 1dari 39
Nahwa Arkhaesi
Divisi Infeksi & Penyakit Tropis
Departemen Ilmu Kesehatan Anak
RSUP Dr Kariadi/FK UNDIP
Semarang
TETANUS
Standar Kompetensi
Mahasiswa mampu menjelaskan tentang
epidemiologi, penyebab, patofisiologi,
gejala dan tanda penyakit Tetanus
Mahasiswa mampu menegakkan
diagnosis penyakit Tetanus
Mahasiswa mampu menjelaskan
pengelolaan penyakit Tetanus
Pokok Bahasan
Etiologi, epidemiologi, patogenesis & diagnosis
Diagnosis banding : gejala klinis kejang dan
pemeriksaan penunjang (decision making)
Indentifikasi : port dentre, riwayat imunisasi DPT,
DT, TT serta komplikasi
Prosedur perawatan : tempat perawatan tenang,
tata laksana nutrisi
Pendahuluan
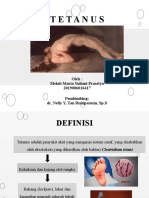
Tetanus / lockjaw
Penyakit infeksi bakteri akut
Tanda utama :
Kekakuan otot (spasme) tanpa gangguan
kesadaran
- Basil bentuk batang , spora di ujung
- Obligat anaerob vegetatif eksotoksin kuat
- Berflagel
- Membentuk spora (terminal spore) cemar
- Tahan suhu tinggi, kekeringan & desinfektan
Clostridium Tetani
Etiolog
i
Eksotoksin (tetanospasmin) pada :
- sinaps ganglion sambungan sumsum
tulang belakang
- neuro muscular junction
- saraf otonom
Epidemiologi
Terjadi di seluruh dunia negara berkembang
Hampir 500.000 bayi/tahun meninggal (tetanus
neonatorum) 80% di negara tropis benua
Asia & Afrika
Antara 15.000 30.000 meninggal pasca
melahirkan, abortus / pembedahan ok Tetanus
Angka kejadian :
- Jumlah populasi masyarakat yg tidak kebal
- Tingkat pencemaran biologik lingkungan
Pertanian & peternakan
- Adanya luka pada kulit / mukosa
- Cakupan imunisasi DPT yg rendah
Angka kejadian : >
Reservoir utama : tanah kandung kotoran
ternak
C. Tetani : debu jalan, lampu operasi, alat
suntik, alat operasi dsb
Port dentre
Luka tusuk, patah tulang (luka terbuka), gigitan
binatang, luka bakar luas
Luka operasi, luka yg tidak di debridemant dg baik
Otitis media, karies gigi, luka kronik
Pemotongan tali pusat tdk steril, pembubuhan
puntung tali pusat dg serbuk2
Tetanus tidak ditularkan dari orang ke orang
Masa inkubasi : 5-14 hari (1 hr / > 3
atau beberapa minggu)
Makin pendek jarak fokal infeksi dg CNS
makin cepat masa inkubasi
Makin lama inkubasi & periode of onset
gejala klinis makin ringan
Patogenesis
Spora tubuh anaerob bentuk vegetatif
( berbiak cepat, hasilkan toksin)
Nanah, nekrosis jaringan, benda asing Jaringan
Anaerob : potensial redoks & tek. oksigen
Toksin pd luka motor end plate & axis silinder
saraf tepi kornu anterior sumsum tl belakang
sebar seluruh SSP
Pengangkutan toksin lewat saraf motorik (serabut
motor)
Fragmen C toksin Reseptor khusus pd ganglion
perlekatan & internalisasi scr ekstra aksional
sel potensial membran berubah & ggn enzim
kolin esterase tdk aktif & asetil kolin
Toksin blokade simpul (impuls) ke otot tonus
& kekakuan >>> kejang otot besar
Dampak Toksin
1. Ganglion pra sumsum tulang belakang
eksotoksin blokade sinaps jalur antagonis
tonus otot & otot kaku
2. Otak
toksin tempel pd cerebral gangliosides kaku
& kejang khas
3. Saraf otonom
saraf simpatis & gejala keringat >>,
hipertermi, hipotensi, hipertensi, aritmia, heart
block, takikardia
Manifestasi Klinik
Trismus
Risus Sardonicus
Opistotonus
paralisis meluas keotot
perut,punggung pinggang
dan paha yg menyeluruh
kontraksi otot tonik berat
perut papan
Kejang
- mendadak
- tinju menggenggam
- lengan fleksi dan aduksi
- kaki hiperekstensi
DERAJAT PENYAKIT
Derajat I (Tetanus ringan)
Trismus ringan sampai sedang
Kekakuan umum : kaku kuduk, opistotonus,
perut papan
Tidak dijumpai disfagia/ringan, kejang,
gangguan respirasi
Derajat II (tetanus sedang)
Trismus sedang
Kekakuan jelas
Dijumpai kejang rangsang, tidak ada
kejang spontan
Takipnea
Disfagia ringan
Derajat III (Tetanus berat)
Otot spastik, kejang spontan
Takipnea, takikardi
Apneic spell
Disfagia berat
Aktifitas system autonom meningkat
Derajat IV
(Tetanus stadium terminal) derajat
III ditambah dengan
Gangguan otonom berat
Hipertensi berat dan takikardi, atau
Hipotensi berat dan bradikardi
Hipertensi berat atau hipotensi berat
DIAGNOSIS
Anamnesis
Apakah dijumpai luka tusuk, luka
kecelakaan/patah tulang terbuka, luka dg
nanah/gigitan binatang?
Apakah pernah keluar nanah dari telinga?
Apakah menderita gigi berlobang?
Adakah riwayat pemotongan dan
perawatan tali pusat yg tidak steril?
Apakah sudah pernah mendapat imunisasi
DT atau TT, kapan imunisasi yang
terakhir?
Selang waktu antara timbulnya gejala
klinis pertama (trismus atau spasme local)
dengan kejang yang pertama (period of
onset)
PEMERIKSAAN PENUNJANG
Laboratorium tidak khas
Pemeriksaan LCS
Leukosit normal/sedikit meningkat
Tujuan atau prinsip :
1. Memberikan terapi suportif
2. Menetralisasi tetanospasmin bebas
3. Mengeradikasi / memberantas sumber infeksi
4. Mengatasi efek tetanospasmin yang terikat
sel-sel saraf pusat
5. Mengatasi komplikasi
PENGELOLAAN
TATALAKSANA
Pencegahan pada luka
Bersihkan (jar. nekrotik & benda asing dibuang)
1. Luka ringan dan bersih
Imunisasi lengkap
Tidak perlu ATS / HTIG
Imunisasi tidak lengkap
Berikan imunisasi aktif DPT/DT
2. Luka sedang/berat dan kotor
Imunisasi (-) atau tidak jelas
ATS 3000-5000 U IV, HTIG 250-500 U,
TT pada sisi lain
Imunisasi (+) / > 5tahun
ulangan TT, ATS 3000-5000 U IV,
HTIG 250-500 U
MEDIKAMENTOSA
1. Suportif
Bebaskan jalan nafas
Hindarkan aspirasi dg menghisap lendir
perlahan-lahan & memindah-mindahkan
posisi pasien
Oksigenasi
Perawatan dg stimulasi minimal
Cairan & nutrisi adekuat. Bila trismus berat
pasang NGT
Bantuan nafas pd tetanus berat / tetanus
neonatorum
Monitoring kejang & tanda penyulit
Membersihkan port dentre (luka, caries, otitis)
dg larutan H
2
O
2
3%
2. Simtomatik
Anti konvulsif
Diazepam 5 mg IV (neonatus),
Diazepam 10 mg IV/per rectal (0,3 mg/kgBB/kali)
Kejang berhenti, dosis rumatan.
Klinis membaik jika :
kejang spontan (-), badan tidak kaku, kesadaran
membaik, tidak dijumpai gangguan pernafasan
3. Kausatif
Antibiotik
Penisilin prokain 50.000-100.000/kgBB/hari
tiap 12 jam selama 7-10 hari
Ampisilin 150 mg/kgBB/hari IV, dibagi 4 dosis
Tetrasiklin 25-50 mg/kgBB/hari (anak > 8 th),
PO dibagi 4 dosis, max. 2 gram
Eritromisin 40-50 mg/kgBB/hari PO dibagi 4
dosis
Metronidazole
Dipertimbangkan/ direkomendasikan
sebagai drug of choice
Penelitian kelompok tx metronidazole :
mortalitasnya <<
Oral/IV:15-30 mg/kgBB/hr; 2-3 dosis bagi;
mak 2g/hr10-14 hr
Anti toksin
ATS 50.000-100.000 IU
dosis IM, dosis IV
Skin test terlebih dahulu !!!
Human tetanus immunoglobulin (HTIG)
3000-6000 IU, IM
Komplikasi
A. Gangguan inhibisi/ disfungsi autonomik
1. Gangguan sirkulasi
2. Pireksia/ hiperpireksia & hiperhidrosis
3. Retensio alvi & retensio urine
4. Hipersalivasi & Hipersekresi bronkus
B. Status konvulsivus
C. Patah tulang & kompresi tulang belakang
D. SIRS + bukti infeksi Sepsis
Prognosis
Ditentukan oleh :
- masa inkubasi - period of onset
- jenis luka - status imun pasien.
Angka kematian : 45 -55 %
Tetanus neonatorum : 99,5%
Tetanus lokal tanpa komplikasi Px. Baik
Tetanus neonatorum dan Tetanus sefalik Px
buruk
Pencegahan
Perawatan luka
Sgera dilakukan : luka tusuk, luka kotor / luka yg
diduga tercemar dg spora tetanus cegah
timbul jaringan anaerob
Pemberian ATS & Toksoid Tetanus pada luka
Profilaksis hanya efektif pd luka baru (< dari 6
jam) lanjutkan dg imunisasi aktif
Imunisasi aktif
DPT, DT atau TT umur & jenis kelamin
DPT : imunisasi dasar (3 kali)
DPT IV : usia 18 bln
DPT V : usia 5 th
DT : usia 12 th
TT : wus, 12
th
dan ibu hamil.
DPT/dT : Pasien sembuh lanjut ssi jadwal
Anda mungkin juga menyukai
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Dari EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Penilaian: 5 dari 5 bintang5/5 (2)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDari EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaPenilaian: 2.5 dari 5 bintang2.5/5 (2)
- Tetagam-Manajemen Dan Pencegahan Tetanus PWDCDokumen32 halamanTetagam-Manajemen Dan Pencegahan Tetanus PWDCVerdiBelum ada peringkat
- Referat TetanusDokumen25 halamanReferat TetanusRaymond FrazierBelum ada peringkat
- TetanusDokumen6 halamanTetanustotoirsyadBelum ada peringkat
- A. Tetanus, Tifoid, DHFDokumen20 halamanA. Tetanus, Tifoid, DHFnilasefianadwicahyaBelum ada peringkat
- TetanusDokumen31 halamanTetanusindhiraBelum ada peringkat
- TetanusDokumen37 halamanTetanusnilasefianadwicahyaBelum ada peringkat
- Case TetanusDokumen53 halamanCase TetanusKristiana NatalianBelum ada peringkat
- Infeksi TetanusDokumen18 halamanInfeksi Tetanusyunita rahmawatiBelum ada peringkat
- TetanusDokumen24 halamanTetanusVintaBelum ada peringkat
- TetanusDokumen20 halamanTetanusVita DesriantiBelum ada peringkat
- Tetannus Anak FiksDokumen26 halamanTetannus Anak FiksRumi SoamoleBelum ada peringkat
- Tetanus LainDokumen31 halamanTetanus LainFebri Nur PertiwiBelum ada peringkat
- Buku Saku BedahDokumen19 halamanBuku Saku Bedahmusytazab100% (2)
- Manajemen Dan Pencegahan TetanusDokumen33 halamanManajemen Dan Pencegahan TetanusYuli Usman CalloloBelum ada peringkat
- Materi BedahDokumen24 halamanMateri BedahPuskesmas KretekBelum ada peringkat
- TetanusDokumen22 halamanTetanusLukman Aryadi0% (1)
- Portofolio TetanusDokumen7 halamanPortofolio TetanusjamalBelum ada peringkat
- Referat Bedah (Ats, TT, Sabu)Dokumen13 halamanReferat Bedah (Ats, TT, Sabu)Hanni Dayang PuspitasariBelum ada peringkat
- Turklin TetanusDokumen43 halamanTurklin TetanusKikyTriachristyBelum ada peringkat
- Askep Tetanus KLP 5Dokumen16 halamanAskep Tetanus KLP 5sartika metaloby16Belum ada peringkat
- Demam TifoidDokumen125 halamanDemam TifoidSuardimanAchoBelum ada peringkat
- TetanusDokumen41 halamanTetanusKameh Dani Adrian Wadzon'sBelum ada peringkat
- Asuhan Keperawatan Tetanus Dengan NandaDokumen10 halamanAsuhan Keperawatan Tetanus Dengan Nandaboy_dysu100% (1)
- Referat TetanusDokumen24 halamanReferat TetanusDevi ChintyaBelum ada peringkat
- TETANUSDokumen7 halamanTETANUSGilang Emerald IsmailBelum ada peringkat
- Tetagam Manajemen Dan Pencegahan Tetanus PWDCDokumen32 halamanTetagam Manajemen Dan Pencegahan Tetanus PWDCNaufal SatiBelum ada peringkat
- LP TetanusDokumen13 halamanLP TetanusPrima septaria lestariBelum ada peringkat
- TetanusDokumen54 halamanTetanuslensi tirta tri buanaBelum ada peringkat
- TetanusDokumen16 halamanTetanusIra DevikaniaBelum ada peringkat
- Case TetanusDokumen35 halamanCase TetanusnursucitaBelum ada peringkat
- TetanusDokumen14 halamanTetanushakimrosliBelum ada peringkat
- Askep Tetanus Pada AnakDokumen23 halamanAskep Tetanus Pada Anaklatifah sholihaBelum ada peringkat
- TetanusDokumen17 halamanTetanusMarsya Yulinesia LoppiesBelum ada peringkat
- Tetanus TugasDokumen10 halamanTetanus TugasPerry ChoyBelum ada peringkat
- Laporan Penyuluhan TetanusDokumen9 halamanLaporan Penyuluhan TetanusMochamadFirdausBelum ada peringkat
- Referat/Responsi/LaporanKasus TetanusDokumen29 halamanReferat/Responsi/LaporanKasus TetanusBelajar dan berdoaBelum ada peringkat
- Laporan Kasus Kematian Tetanuss (Death Case Report)Dokumen23 halamanLaporan Kasus Kematian Tetanuss (Death Case Report)endahshalawatiBelum ada peringkat
- REFERAT TetanusDokumen23 halamanREFERAT TetanusSasya AndriansyahBelum ada peringkat
- Refarat TetanusDokumen21 halamanRefarat TetanusNurfaatihah Iskandar100% (1)
- TetanusDokumen26 halamanTetanusYulia Niswatul FauziyahBelum ada peringkat
- Askep Tetanus 2021Dokumen23 halamanAskep Tetanus 2021siti chodrohtun ningsihBelum ada peringkat
- Landasan Teori Medis TetanusDokumen9 halamanLandasan Teori Medis TetanusElla LatupeirissaBelum ada peringkat
- Gigi Sebagai Fokal Infeksi Penyakit SistemikDokumen38 halamanGigi Sebagai Fokal Infeksi Penyakit SistemikChristina KaipmanBelum ada peringkat
- TetanusDokumen18 halamanTetanusM Izzudin IkhwanBelum ada peringkat
- Asuhan Keperawatan Tetanus Dengan NandaDokumen13 halamanAsuhan Keperawatan Tetanus Dengan NandaOcha MaromonBelum ada peringkat
- Tetanus: Dr. Debbie Latupeirissa, Spa (K) Ukk Infeksi Dan Penyakit Tropis IdaiDokumen44 halamanTetanus: Dr. Debbie Latupeirissa, Spa (K) Ukk Infeksi Dan Penyakit Tropis IdaiAuladi Lubis ∑Belum ada peringkat
- LP TetanusDokumen17 halamanLP Tetanusahmadsairul1Belum ada peringkat
- Laporan Pendahuluan TetanusDokumen18 halamanLaporan Pendahuluan Tetanussherlina anggraeniBelum ada peringkat
- TetanusDokumen31 halamanTetanusanggi setiawanBelum ada peringkat
- Referat TetanusDokumen38 halamanReferat TetanusSyifa LarasatiBelum ada peringkat
- Slide TETANUSDokumen16 halamanSlide TETANUSbardah wasalamahBelum ada peringkat
- Dr. Nunuk - Kuliah TetanusDokumen26 halamanDr. Nunuk - Kuliah TetanusSurya Arh100% (1)
- Lapsus TetanusDokumen40 halamanLapsus TetanusWidya Astri LinteraBelum ada peringkat
- Laporan Pendahuluan TetanusDokumen12 halamanLaporan Pendahuluan TetanusImam DoankBelum ada peringkat
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDari EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaPenilaian: 4 dari 5 bintang4/5 (11)
- Bahan Ajar 2 - MielopatiDokumen19 halamanBahan Ajar 2 - MielopatiUdunk AdhinkBelum ada peringkat
- Pemeriksaan Manual Mascle Testing PDFDokumen39 halamanPemeriksaan Manual Mascle Testing PDFahmad sidikBelum ada peringkat
- Syok Anafilaksis 1Dokumen4 halamanSyok Anafilaksis 1Doddy SiswantoBelum ada peringkat
- Dasar Dasar Terapi Cairan Dan Elektrolit PDFDokumen21 halamanDasar Dasar Terapi Cairan Dan Elektrolit PDFMona Mentari PagiBelum ada peringkat
- Formulir Pendaftaran BSS GPDokumen1 halamanFormulir Pendaftaran BSS GPvindita mentariBelum ada peringkat
- FormatRPS FRM STTWKN AKD 04 03 R0 STT - WastukancanaDokumen7 halamanFormatRPS FRM STTWKN AKD 04 03 R0 STT - WastukancanaAnangga AristantyoBelum ada peringkat
- PC InfeksiDokumen86 halamanPC InfeksiSukeng TeazzBelum ada peringkat
- Case DVT AnanggaDokumen35 halamanCase DVT AnanggaAnangga AristantyoBelum ada peringkat
- Dasar Dasar Terapi Cairan Dan Elektrolit PDFDokumen21 halamanDasar Dasar Terapi Cairan Dan Elektrolit PDFMona Mentari PagiBelum ada peringkat
- Syok Anafilaksis 1Dokumen4 halamanSyok Anafilaksis 1Doddy SiswantoBelum ada peringkat
- PPK ParuDokumen220 halamanPPK Parumuhammad nurhadiBelum ada peringkat
- Algoritma Henti Jantung (Update 2018)Dokumen6 halamanAlgoritma Henti Jantung (Update 2018)Anangga AristantyoBelum ada peringkat
- Algoritma Henti Jantung (Update 2018) PDFDokumen6 halamanAlgoritma Henti Jantung (Update 2018) PDFAnangga AristantyoBelum ada peringkat
- (JURNAL) Pengaruh Variabel Ekonomi Dan Non EkonomiDokumen17 halaman(JURNAL) Pengaruh Variabel Ekonomi Dan Non EkonomiAnangga AristantyoBelum ada peringkat
- Daftar PustakaDokumen3 halamanDaftar PustakaAnangga AristantyoBelum ada peringkat
- Anangga F3 KIADokumen5 halamanAnangga F3 KIAAnangga AristantyoBelum ada peringkat
- Deep Vein ThrombosisDokumen19 halamanDeep Vein ThrombosisSusianna RismandaBelum ada peringkat
- Mini Project AnanggaDokumen29 halamanMini Project AnanggaAnangga AristantyoBelum ada peringkat
- Bab 4Dokumen21 halamanBab 4Anangga AristantyoBelum ada peringkat
- Dokumen - Tips - Laporan Kasus 1 Typhoid FeverdocDokumen28 halamanDokumen - Tips - Laporan Kasus 1 Typhoid FeverdocAnangga AristantyoBelum ada peringkat
- Basic Six KeslingDokumen4 halamanBasic Six KeslingAnangga AristantyoBelum ada peringkat
- Anangga F6 Pengobatan DasarDokumen6 halamanAnangga F6 Pengobatan DasarAnangga AristantyoBelum ada peringkat
- Puskesmas IkmDokumen32 halamanPuskesmas IkmAnangga AristantyoBelum ada peringkat
- Anangga F1 Promosi KesehatanDokumen5 halamanAnangga F1 Promosi KesehatanAnangga AristantyoBelum ada peringkat
- Anangga F1 Promosi KesehatanDokumen5 halamanAnangga F1 Promosi KesehatanAnangga AristantyoBelum ada peringkat
- Kegiatan Luar Gedung Puskesmas TempuranDokumen14 halamanKegiatan Luar Gedung Puskesmas TempuranAnangga AristantyoBelum ada peringkat
- p2m Dan PengobatanDokumen23 halamanp2m Dan PengobatanAnangga AristantyoBelum ada peringkat
- Manpus & SistemDokumen80 halamanManpus & SistemAnangga AristantyoBelum ada peringkat
- PTP CoassDokumen25 halamanPTP CoassAnangga AristantyoBelum ada peringkat
- P EdukatifDokumen14 halamanP EdukatifAnangga AristantyoBelum ada peringkat