Laporan Kasus Hernia Diafragmatika 2 Revisi Lagi
Diunggah oleh
GumballWattersonHak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
Laporan Kasus Hernia Diafragmatika 2 Revisi Lagi
Diunggah oleh
GumballWattersonHak Cipta:
Format Tersedia
0
Laporan Kasus
HERNIA DIAFRAGMATIKA KONGENITAL
Disusun oleh:
W. Gilang Pratama
0808113095
Pembimbing:
dr. DEWI A. WISNUMURTI, Sp.A (K), IBCLC
KEPANITERAAN KLINIK SENIOR
BAGIAN ILMU KESEHATAN ANAK
FAKULTAS KEDOKTERAN UNIVERSITAS RIAU
RSUD ARIFIN ACHMAD PROVINSI RIAU
2014
1
BAB I
PENDAHULUAN
I.I. Latar Belakang
Hernia diafragma kongenital (HDK) merupakan defek kongenital yang
terjadi 1 dari 4000 kelahiran hidup. Insiden HDK sebenarnya sulit diketahui
karena kematian pada awal kehidupan sering terjadi dan hal itu disebut juga
sebagai mortalitas tersembunyi dari HDK. Sekitar 50% HDK berhubungan
dengan malformasi, terutama pada jantung, usus, tulang, dan defek pada ginjal.
Hernia diafragma juga berhubungan dengan trisomi 13, 18 dan 45 XO dan telah
dilaporkan sebagai suatu kelainan pada sindrom Goldenhar, Beckwith-
Wiedemann, Pierre Robin, Goltz-Gorlin dan Rubela.
1
Lokasi HDK yang paling sering ditemukan yaitu di hemithoraks sinistra
dengan defek pada diafragma posterior (foramen Bochdalek). Sekitar 70% bayi,
HDK dapat terjadi pada hemithoraks kanan dengan defek pada anterior atau
posterior diafragma.
1
Beberapa kasus HDK memiliki gejala yang asimtomatik, hal
ini biasa terjadi pada HDK tipe Morgagni.
Hernia diafragma kongenital (HDK) yang bertahan setelah koreksi bedah
memiliki masalah pada pernapasan yang diakibatkan oleh hipoplasia paru akibat
desakan organ viseral sebelumnya. Pasien dengan HDK yang setelah dilakukan
koreksi bedah dapat mengalami gangguan, yaitu gangguan pertumbuhan,
gangguan makan, gagal tumbuh, keterlambatan neurokognitif, gangguan
pendengaran, gangguan tingkah laku pada masa kanak-kanak dan remaja karena
efek dari penggunaan terapi seperti terapi extracorporeal membrane oxygenation
(ECMO).
2
Hernia diafragma kongenital (HDK) sudah dikenal sejak bertahun-tahun
lalu dan angka keselamatan setelah operasi belum didapatkan sampai abad 20
namun peneliti di bidang bedah pediatrik melaporkan angka kematian yang sangat
rendah pada kasus HDK.
3
2
BAB II
TINJAUAN PUSTAKA
2.1. Definisi
Hernia diafragma kongenital (HDK) adalah penonjolan organ abdomen ke
dalam rongga dada melalui suatu lubang pada diafragma. Lubang pada diafragma
ini dapat mengakibatkan terjadinya perpindahan bagian viseral kedalam rongga
toraks. Lokasi HDK umumnya ditemukan di sebelah kiri.
3
Defek diafragma terjadi pada masa embriogenesis, karena hal tersebut
organ viseral (intestinal, gaster, hati, dan limpa) masuk ke dalam rongga dada.
Dengan adanya isi perut di rongga dada, pertumbuhan dan perkembangan paru-
paru terganggu.
2
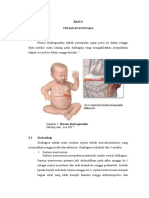
Gambar 1. Hernia diafragmatika
Dikutip dari: Lee KG.
4
Hernia diafragma kongenital (HDK) mempunyai 3 subtipe berdasarkan
dari lokasi defek diafragma. Defek diafragma terjadi karena kegagalan penutupan
dari kanalis pleuroparietalis yang secara normal tertutup pada usia kehamilan
minggu ke-6 sampai ke-10. Tipe HDK yang paling sering adalah tipe Bochdalek.
Hernia Diafragmatika Kongenital (HDK) tipe bochdalek terdapat defek di bagian
3
posterior diafragma setinggi costa 10 dan 11, tepat di atas glandula adrenal. Defek
ini dapat meluas dari lateral dinding dada sampai ke hiatus esophagus.
Hernia diafragmatika kongenital (HDK) pada tipe Morgagni terdapat defek
di bagian anterior diafragma dan tipe pars sternalis terdapat defek di sentral
diafragma (gambar 2). Sekitar 85% defek diafragma terjadi pada sisi kiri, 13%
pada sisi kanan dan 20% pada bilateral. Tipe bilateral dari defek diafragma jarang
terjadi dan biasanya merupakan kondisi yang berat. Hernia diafragmatika
kongenital (HDK) dikaitkan dengan kelainan kromosom atau malformasi. Hernia
diafragmatika kongenital (HDK) berkaitan dengan gangguan satu gen atau aberasi
kromosomal seperti sindrom turner, trisomi 13, dan trisomi 18.
Gambar 2.Klasifikasi hernia diafragmatika kongenital
Dikutip dari: Thomas W dkk.
5
2.2. Etiologi
Penyebab hernia diafragma kongenital masih belum diketahui. Informasi
spesifik mengenai HDK masih terbatas, tetapi kelainan genetik mempunyai
pengaruh untuk terjadinya HDK di beberapa penelitian. Hernia diafragmatika
kongenital (HDK) telah dikaitkan dengan kromosom yang abnormal, dan paling
sering terjadi duplikasi kromosom atau delesi pada kromosom, termasuk sindrom
Turner (monosomi X), sindrom Down (Trisomi 21), Edward sindrom (trisomi 18),
dan sindrom Patau (trisomi 13).
IVC hiatus
Esophageal
hiatus
Tendon
Costal
cartilages
Crura
Morgagni
hernia
Other anterior
hernias
Bochdalek hernia Morgagni hernia and other anterior hernias Central hernia
4
Penelitian Albert 2007 menunjukkan data sitogenetika dari 200 pasien
dengan HDK terdapat 24 pasien (12%) menunjukkan kelainan. Empat belas
pasien (7%) menunjukkan kelainan numerik (trisomi 18 atau 21). Sisanya 10
pasien (5%) memiliki anomali struktural, dan 3 dari pasien (1,5%) yang terbukti
delesi pada dari kromosom 15q.
Gambar 3. Presentasi hasil penelitian kromosom 15q pada pasien HDK dan
tanpa HDK
Dikutip dari : Klaassens.
6
2.3. Embriologi
2.3.1. Perkembangan diafragma
Diafragma adalah suatu struktur seperti kubah musculotendineos yang
memisahkan rongga toraks dan abdomen. Diafragma terbentuk dari 4
struktur:
1. Septum transversum
Septum transversum merupakan pembentuk tendon sentral diafragma.
Septum transversum pertama kali diidentifikasi pada akhir minggu ke-3
sebagai massa mesoderm dari arah kranial ke rongga perikardial. Setelah
lipatan kepala terbentuk selama minggu ke-4, septum transversum menjadi
bagian tebal yang tidak komplit diantara rongga abdominopelvic dan toraks.
Septum transversum menyatu ke arah dorsal dengan mesenkimal ventral ke
5
arah esofagus (mediastinum primitif) dan kemudian kearah membran
pleuroperitoneal pada akhir minggu ke-6.
7
Gambar 3. Potongan transversal embrio pada bagian septum transversum
Dikutip dari: Moore KL.
7
2. Membran pleuroperitoneal
Membran pleuroperitoneal menyatu dengan mesentrium dorsal esofagus
dan bagian dorsal dari septum transversum. Penggabungan membran
pleuroperitoneal tersebut melengkapi bagian dari rongga abdominopelvic dan
toraks, serta membentuk diafragma primitif.
Walaupun membran pleuroperitoneal membentuk sebagaian besar dari
diafragma primitif namun membran pleuroperitoneal hanya mewakili
sebagian kecil dari bentuk akhir diafragma.
Right common cardinal vein
Pericardioperitoneal
canal
PLEURAL CAVITY
HEART
LUNG
BUD
LEFT COMMON CARDINAL VEIN
PLEURO-
PERITONEAL
MEMBRANE
PERICARDIAL
CAVITY
LATERAL
BODY WALL
LUNG
PERICARDIAL
CAVITY
INFERIOR
VENA CAVA
CHEST WALL
AORTA
MESOESOPHAGUS
ESOPHAGUS IN
PRIMITIVE
MEDIASTINUM
PERICARDIUM
PERICARDIAL CAVITY
PHRENIC
NERVE
PLEURAL
CAVITY
AORTA
6
3. Mesentari dorsal dari esofagus
Struktur ini menyusun bagian median diafragma. Struktur fibromuskuler
yang membentang dari tiga buah lumbar vertebrae ke tendon sentral
diafragma atau disebut juga dengan crura berkembang dari serabut otot
menjadi mesentaria dorsal esofagus.
7
Gambar 4. Skematik perkembangan diafragmatika
Dikutip dari: Moore KL.
7
4. Dinding tubuh
Selama masa perkembangan minggu ke-9 hingga minggu ke-12, rongga
pleura membesar dan meluas hingga ke dinding lateral abdomen. Selama
proses tersebut, jaringan dinding tubuh terpisah kearah medial dan
membentuk bagian perifer dari diafragma, sedangkan bagian eksternal
dibentuk dari membran pleuroperitoneal.
Perluasan dari rongga pleural hingga dinding tubuh membentuk sudut
costodiafragmatik yang menjadi karakteristik diafragma dewasa yaitu
berbentuk sperti kubah.
7
AORTA
PERICARDIO-
PERITONEAL
CANAL
BODY WALL AND RIBS
ESOPHAGUS
INFERIOR
VENA CAVA
CENTRAL TENDON
INFERIOR VENA CAVA
ESOPHAGUS
AORTA
crura
Septum transversum
Mesentery of
the esophagus
Pleuroperitoneal
membranes
Body wall
7
Gambar 5. Perluasan dari rongga pleura ke dinding tubuh
Dikutip dari: Moore KL.
7
2.3.2. Hernia diafragma
Hernia diafragma merupakan suatu malformasi kongenital dimana terjadi
defek pada diafragma. Defek posterolateral pada diafragma adalah gangguan
perkembangan yang sering terjadi. Hernia diafragma ini terjadi karena adanya
kegagalan penyatuan dari membran pleuroperitoneal yang normalnya
memisahkan ronga pleura dan peritoneal. Defek tersebut umumnya unilateral,
dimana terjadi pembukaan yang besar (sering disebut foramen Bochdalek)
pada regio posterolateral diafragma. Defek tersebut 5 kali lebih sering terjadi
pada sisi kiri dibandingkan yang kanan. Hal tersebut terjadi akibat penutupan
dini dari pleuroperitoneal kanan pada saat masa perkembangan.
Pada akhir minggu ke-6, normalnya membran pleuroperitoneal menyatu
dengan komponen diafragma lainnya. Jika membran pleuroperitoneal tidak
menyatu saat usus kembali ke rongga abdomen melalui tali pusat selama
minggu ke-10, maka usus tersebut akan masuk kedalam rongga dada.
Umumnya bila hal tersebut terjadi, maka limpa, sekum, apendik, kolon
asending dan transversum dapat masuk kedalam rongga dada. Organ-organ
viseral tersebut dapat bergerak secara bebas kedalam toraks melalui defek,
terutama saat bayi sedang berbaring dan kembali ke rongga abdominal saat
bayi berbaring kekanan. Jika organ viseral tersebut sudah berada dirongga
toraks sejak bayi lahir, maka akan terjadi gangguan pernapasan. Jantung dan
mediastinum umumnya bergeser kearah kanan karena organ viseral lebih
sering mengenai sisi toraks sebelah kiri. Paru-paru umunya mengalami
hipoplastik dan ukurannya mengecil. Gangguan perkembangan paru tersebut
Body
wall
Costo
diaphragmatic
lung
Pleural cavity
Pericardial cavity
diaphragma Recess of pleura
8
dikarenakan karena kurangnya ruangan untuk paru berkembang secara
normal pada rongga toraks. Sisi paru yang terkena dapat kembali terisi udara
dan mencapai ukuran normal jika dilakukan perbaikan defek pada diafragma
dan organ viseral kembali ke rongga abdomen.
7
2.4. Gambaran Klinis
Bayi dengan hernia diafragma yang besar umumnya lahir dengan distres
pernapasan, sianosis, abdomen skapoid, hilang atau berkurangnya suara napas
pada bagian yang terdapat hernia dan suara jantung berpindah kearah yang
berlawanan dari lokasi hernia.
1
Jika tidak ditangani secara cepat, keadaan respirasi akan memburuk
dengan cepat sampai pasien meninggal. Gejala pada pertukaran gas yang tidak
adekuat berhubungan dengan hipertensi pulmoner persisten yang disebabkan oleh
konstriksi arteriolar dan penutupan dari katup pulmoner yang mengakibatkan
terjadinya aliran langsung dari ventrikel kanan ke jantung kiri sehingga tidak
terjadi pertukaran gas yang efektif. Hipertensi pulmoner ini terjadi setelah
beberapa jam selama neonatus beradaptasi terhadap sirkulasi postnatal.
8
Pada kasus-kasus tanpa gejala neonatal, HDK dapat bermanifestasi pada
segala usia dengan distres pernapasan ringan atau secara tidak sengaja ditemukan
saat dilakukan pemeriksaan medis.
2.5. Diagnosis
2.5.1. Diagnosis prenatal
Hernia diafragma kongenital (HDK) sering ditemukan pada pemeriksaan
ultrasonography (USG) setelah umur kehamilan 16 minggu. Terjadinya
polihidramnion pada pemeriksaan USG dapat dicurigai terjadinya HDK, karena
pada pasien dengan HDK cenderung mempunyai kesulitan dalam mengabsorbsi
cairan di usus. Pasien yang terdiagnosis pada usia kehamilan dini memiliki
keuntungan prognistik, dengan demikian rumah sakit tempat bayi tersebut akan
dilahirkan akan lebih mempersiapkan dan angka keselamatan juga akan
meningkat. Ditemukannya hati pada rongga toraks mempunyai tingkat keparahan
dan buruknya prognosis. Prognosis pasien HDK dapat dinilai dengan
9
menggunakan lung-to-head ratio (LHR). Lung-to-head ratio (LHR) adalah
perbandingan dari luas permukaan paru sisi kontralteral dari sisi paru yang
terdapat hernia dibandingkan dengan lingkar kepala pasien. Lung-to-head ratio
(LHR) diukur disaat dilakukannya pemeriksaan biometry on ultrasound atau
magnetic resonance imaging (MRI). Pasien dengan nilai LHR < 1 memiliki
prognosis yang lebih buruk dibandingkan pasien dengan LHR > 1,4. Pemeriksaan
volume paru relatif dengan MRI memiliki peran penting untuk memprediksi
morbiditas dan mortalitas. Semakin rendah angka prediksi maka resikonya akan
semakin meningkat.
1
2.5.2. Diagnosis postnatal
Pada pemeriksaan fisik didapatkan gerakan pernafasan yang tertinggal,
perkusi pekak, fremitus menghilang, suara pernafasan menghilang dan mungkin
terdengar bising usus pada hemitoraks yang mengalami gangguan.
3
Foto toraks sangat sensitive dalam mendeteksi adanya hernia diafragma.
Bila didapatkan abnormalitas pada pemeriksaan foto toraks, selanjutnya dilakukan
pemeriksaan computerised tomography (CT) scan toraks atau USG focused
assessment with sonography for trauma (FAST) untuk memastikan diagnosis
hernia diafragma.
1,2
Gambar 6.Foto toraks hernia diafragmatika kongenital
Dikutip dari: Tovar J.
2
10
2.6. Penatalaksanaan
a. Kasus yang berat yang telah didiagnosis sebelum persalinan dapat
dilakukan dengan tatalaksana prosedur ex utero intrapartum treatment
(EXIT) dengan pemberian ECMO segera. Extracorporeal membrane
oxygenation (ECMO) merupakan sebuah teknik untuk melakukan bypass
sementara dari jantung atau paru ke mesin ECMO yang berfungsi untuk
mensuplai oksigen pada pembuluh darah jantung yang akan dipompakan
ke seluruh tubuh sehingga tubuh tidak kekurangan oksigen.
Extracorporeal membrane oxygenation (ECMO) biasanya dilakukan
hanya sementara hingga kondisi bayi stabil dan membaik. Terapi ECMO
membutuhkan team multidisiplin yang terdiri dari ahli bedah, dokter
kandungan, neonatologis, anastesiologis, perawat, terapis respirasi dan
teknisi ECMO. Anastesi umum yang dalam diberikan pada ibu untuk
mendapatkan efek anastesi pada fetus. Laparotomi maternal dilakukan
dengan mengekspos uterus yang sudah hipotoni akibat anastesi.
Perdarahan diminimalisir dengan menggunakan alat khusus untuk
membuka uterus yang dapat memotong uterus dan secara simultan
memasang klip hemostatik pada sepanjang tempat insisi. Bayi kemudian
sebagian dilahirkan melalui pembukaan uterus. Sebuah pulse oxymetri
dipasang pada tangan bayi untuk mendapatkan monitor langsung dari
denyut jantung dan saturasi oksigen. Saturasi oksigen bayi dipertahankan
sekitar 60%. Jika saturasi oksigen terlalu tinggi maka pembuluh darah
umbilikal akan mengalami konstriksi dan suplai darah ke umbilikal akan
terhenti.
Bayi kemudian diintubasi dan dinilai lalu segera dilakukan keputusan
apakah perawatan selanjutnya dilakukan sesuai dijelaskan pada
(b.intubasi). Jika kondisi bayi tidak membaik setelah intubasi atau hernia
diafragma maka prosedur EXIT dapat dilakukan sebagai jembatan untuk
dilakukan pemasangan ECMO. Setelah bayi sebagian dilahirkan, maka
ahli bedah akan mengeksplorasi pembuluh darah utama di leher dan
memasang kateter ECMO. Peralatan ECMO portable dibawa di operasi
dan digunakan selama transportasi keruang unit perawatan intensif.
11
b. Intubasi : semua bayi harus segera diintubasi setelah dilahirkan jika
sebelumnya telah didiagnosis saat antenatal care atau pada saat diagnosis
postnatal. Perawatan harus diiringi dengan pemasangan ventilator agar
tekanan inspirasi tetap rendah untuk menghindari kerusakan atau ruptur
dari paru-paru kontralateral. Sedasi yang dalam harus dihindari karena
pernapasan spontan membantu dalam penggunaan ventilator untuk
menghindari barotrauma.
c. Penatalaksanaan preoperasi : difokuskan untuk menghindari barotrauma
dan meminimalisirkan terjadinya hipertensi pulmoner, maka hiperkapniea
merupakan metode pendekatan pernapasan yang dilakukan walaupun
metode ini masih cukup kontroversial. Pemberian nitrit oxyda inhalasi
tidak tampak menunjukkan penurunan kebutuhan terhadap ECMO namun
dapat bermanfaat mengurangi cedera pada jantung kanan.
1
d. Waktu yang tepat dilakukannya koreksi bedah : Pertimbangan waktu
untuk dilakukannya koreksi bedah dapat dilakukan dengan penanganan
secara cepat (< 24 jam) atau dengan melakukan stabilisasi awal terlebih
dahulu dengan menggunakan strategi ventilasi yang bervariasi sebelum
dilakukan operasi. Akan tetapi, hal tersebut masih menjadi kontroversi
apakah menunda operasi lebih dapat memberikan keuntungan. Pada dua
penelitian secara acak dengan total 86 bayi yang membandingkan waktu
dilakukannya operasi secara cepat (<24 jam) dan penundaan (>24 jam)
bayi HDK dengan gejala pada saat lahir dilaporkan bahwa tidak terdapat
perbedaan berarti terhadap angka kematian pada kedua kelompok
tersebut.
9
e. Koreksi bedah : HDK merupakan kegawatdaruratan bedah yang dilakukan
koreksi secara bedah segera setelah lahir. Akan tetapi, penundaan
pembedahan belum menunjukkan mengurangi mortalitas dengan asumsi
terjadinya stabilisasi pasien dan hipertensi pulmoner telah tertatalaksana
dengan baik. Akan tetapi, waktu yang tepat untuk dilakukannya operasi
masih belum diketahui. Banyak ahli bedah menunda intervensi operasi 7
hingga 10 hari setelah kelahiran agar vaskularisasi pulmoner telah
berelaksasi maksimal. Perbaikan dengan operasi dipertimbangkan setelah
12
bayi memiliki pertukaran gas yang adekuat dengan menggunakan tekanan
inspiratorik yang rendah dan resistensi vaskuler paru yang telah berkurang.
Pada beberapa centre, penggunaan bantuan ventilasi dapat ditunda sampai
bayi mampu mentoleransi pada masa transisi ventilasi konvensional
dilepas selama rentang waktu lamanya operasi berjalan.
1-3,9
2.7. Hal-hal penting setelah koreksi bedah
Bayi yang sudah dilakukan koreksi bedah memiliki beberapa hal penting
yang perlu diperhatikan. Pada bayi yang mengalami permasalahan paru-paru yang
kronis, perlu diperhatikan kebutuhan oksigen dan pengobatan untuk membantu
bayi tersebut bernapas. Pada kasus seperti ini, umumnya bayi akan dirawat di
NICU setel ah dilakukannya operasi untuk beberapa minggu, bulan ataupun tahun.
a. Gangguan gastrointestinal
Pada bayi HDK yang sudah dilakukan koreksi bedah akan membutuhkan
kalori yang lebih dari bayi pada umumnya untuk dapat tumbuh dan sehat. Akan
tetapi, pada beberapa kasus bayi akan mengalami gastrooesofageal refluk (GER),
dimana asam lambung naik hingga ke esofagus, yang menyebabkan bayi sering
muntah, sehingga bayi mengalami kesulitan untuk makan. Hal tersebut dapat
menyebabkan bayi gagal tumbuh.
b. Gangguan perkembangan
Beberapa penelitian jangka panjang terhadap bayi yang bertahan setelah
koreksi bedah, didapatkan adanya abnormalitas neurologik dan gangguan
perkembangan yang ringan sampai sedang, terutama pada bayi yang menerima
terapi ECMO. Informasi mengenai hal ini masih terbatas, karena masih sedikitnya
penelitian prospektif yang menilai mengenai gangguan perkembangannya. Untuk
mengatasi hal tersebut, perlu dilakukan fisioterapi, terapi bicara, terapi
kemandirian untuk membantu bayi tersebut untuk mendapatkan kekuatan otot dan
koordinasi.
c. Gangguan pendengaran
Gangguan pendengaran sensorineural didapatkan pada 25% bayi dengan
HDK dan 100% dari bayi tersebut dirawat dengan menggunakan terapi ECMO.
Sebuah penelitan terhadap bayi dengan terapi ECMO didapatkan terjadi gangguan
13
pendengaran sensorineural, umumnya onset lambat dan angka kejadiannya 2,5
kali lebih sering pada bayi yang diterapi dengan ECMO dibandingkan yang tidak
diberikan terapi ECMO. Terapi jangka panjang dengan pemberian aminoglikosida
dan ECMO meningkatkan resiko terjadinya gangguan pendengaran sensorineural.
Faktor lain yang mempengaruhi terjadinya gangguan pendengaran sensorineural
adalah penggunaan nitrit oxyda, ventilasi mekanik frekuensi tinggi jangka
panjang, dan kondisi metabolik alkalosis.
11
2.8. Mortalitas dan prognosis
Mortalitas akibat hernia diafragma berhubungan dengan besarnya defek
yang terjadi, hipoplasia pulmoner dan penyakit jantung kongenital.
Tekanan oksigen (PO2) dan tekanan CO2 (PCO2) dapat memprediksi
prognosis pada bayi dengan HDK. Semakin lambat onset terjadinya gejala pada
saat postnatal, maka angka keselamatan juga akan semakin tinggi. Terapi ECMO
dan nitrit oxyda inhalasi akan meningkatkan angka keselamatan.
1
14
BAB III
LAPORAN KASUS
IDENTITAS PASIEN
Nama : By. N
Umur : 7 hari
Jenis Kelamin : Perempuan
Alamat : Jalan Raya Pekanbaru, Duri Km 71, Kandis
MRS : 6 Januari 2014
ALLOANAMNESIS
Diberikan oleh ibu kandung pasien
Keluhan Utama
Bayi usia 7 hari, rujukan Puskesmas Kandis dengan gangguan nafas berat dan
sianosis.
Riwayat Penyakit Sekarang
Bayi lahir tanggal 31 Desember 2013 jam 09.15di klinik Muara Fajar secara
spontan, ditolong bidan, nilai APGAR tidak diketahui, resusitasi dilakukan tidak
diketahui, keadaan setelah lahir merintih, injeksi neo K (-), salep mata tidak
diketahui, sisa ketuban jernih, IMD (-), sudah diberi ASI, BAB (+), BAK (+),
muntah (-), kembung (-), sesak (+), biru (+), banyak terdapat lendir dimulut,
demam (+)dengan suhu 37.8
o
C. Setelah lahir, pasien sesak kemudian dibawa ke
Puskesmas yang diperiksa oleh bidan dan dikatakan tidak ada masalah dengan
pasien. 6 hari SMRS pasien hanya dirawat dirumah saja, selama dirumah pasien
tampak sesak, menyusu kurang, gerak tidak aktif, demam (-), muntah (-), BAB
(+), BAK (+).1 hari SMRS, tubuh pasien membiru, tidak mau menyusu, sesak,
15
gerak tidak aktif, dikarenakan keadaan pasien tidak juga membaik, orang tua
pasien kemudian membawa pasien ke Puskesmas Kandis lalu pasien langsung
dirujuk ke RSUD AA.
Riwayat Kehamilan
G2P1A0H1 dengan usia gestasi 42 minggu, riwayat hipertensi (-), diabetes
melitus (-), keputihan (-), demam (-), minum alkohol (-), merokok (-), minum
obat-obatan (-), trauma (-). ANC di bidan sebanyak 5 kali. HPHT 1 Maret 2013.
Saat usia kehamilan 6 bulan, terdapat benjolan pada vagina ibu pasien dan
disarankan untuk melahirkan di Pekanbaru oleh dokter.
Riwayat Persalinan
Pasien mulai merasakan sakit pada pinggang pada tanggal 31 Desember 2013 jam
08.30, keluar air-air yang tidak bisa ditahan (+), keluar lendir campur darah (+),
pasien langsung dibawa ke klinik Muara Fajar, disana pasien dilakukan
pemeriksaan dalam dan sudah ada pembukaan,jam 9.00 pasien langsung
direncanakan untuk melahirkan secara spontan. Bayi lahir tanggal 31 Desember
2014 jam 9.15.
PEMERIKSAAN FISIK
Keadaan umum : tampak kulit sianosis, tonus lemah, gerakan letargi, tangis
lemah, akral dingin, nafas sesak(+), kesadaran letargi
Tanda-tanda vital :
- Frekuensi jantung : 132 x/menit
- Frekuensi nafas : 68x/menit
- Suhu : 36,8
0
C
- Akral dingin
Riwayat pertumbuhan :
- BBL : 3900 gr
- BBM : 3420 gr
16
- PB :51cm
- LK :37cm
- LiLa : 11 cm
- LP : 29 cm
- LD : 32 cm
Sistem saraf pusat: warna kulit sianosis, aktivitas bayi mengantuk,
kesadaran letargi, ukuran pupil 2mm/2mm, refleks pupil (+/+), kejang (-),
tonus otot lemah.
Kepala/wajah : fontanella datar, sutura normal, langit-langit normal,
sianosis sentral, lidah biru (+), telinga low set ear (-)
Sistem kardiovaskuler : frekuensi jantung 132x/i, bunyi jantung 1 dan
bunyi jantung 2 (+), bising jantung (-), denyut perifer (+), CRT 2 detik
Sistem respirasi: frekuensi nafas 68x/i, bernapas dengan upaya keras,
merintih (+), pernapasan cuping hidung (+), sesak (+), retraksi interkosta
(+),gerakan dinding dada asimetris, kanan agak tertinggal, bunyi nafas
bronkovesikuler, ronkhi (-/-),DownScore = 6
Sistem gastrointestinal: warna dinding abdomen pucat, LP 29 cm, perut
supel, bising usus (+) normal, anus paten, organomegali (-), edema tali
pusat (-),
Sistem genitalia: dalam batas normal
Ekstrimitas : simetris, CTEV (-), polidaktili (-), akral dingin, CRT 2,
gerakan sendi panggul normal, spina bifida (-),kelainan pada garis tangan(-
), denyut nadi femoral (+)
Kelainan kongenital : jejas persalinan (-)
PEMERIKSAAN LABORATORIUM
Darah rutin: 6Januari 2014
- Hb : 15,7 gr/dl
- Ht : 46,4%
- Leu : 17.000/l
- Plt : 335.000/l
17
- GDS : 72 mg/dl
Agda dan Elektrolit:7Januari 2014
- pH : 7,2
- pCO2 : 82
- pO2 : 55 mmhg
- HCO3 : 32,8
- TCO2 : 35,5
- BE : 49
- SO2 : 81
- Na
+
: 140 mmol/l
- K
+
: 3,1 mmol/l
- Ca
++
: 0,81 mmol/l
Foto Baby Gram: 7 Januari 2014
Diagnosis
Neonatus cukup bulan (42 minggu) sesuai masa kehamilan berat bayi lahir cukup
3900 gram + gawat nafas + Hernia diafragma sinistra + hipotermi
18
Penatalaksanaan
Rawat instalasi neonatus NICU
Jaga Kehangatan (rawat inkubator)
Jaga jalan nafas (kapan perlu isap lendir)
Oksigenasi ventilator
IVFD N5 + KCL 18,5 cc/jam
Inj. IV Pipertazol 2x200mg
Inj. IV Mikasin 2x20 mg
19
BAB IV
PEMBAHASAN KASUS
Bayi, perempuan usia 7 hari ditegakkan diagnosis hernia diafragma
kongenital sinistra berdasarkan anamnesis, pemeriksaan fisik dan pemeriksaan
penunjang. Pasien tampak sesak berat dan sianosis pada tubuh pasien, terdapat
pernapasan cuping hidung, gerakan dinding dada tidak simetris, dada sebelah kiri
agak tertinggal. Hasil rontgen toraks didapatkan adanya gambaran usus di rongga
toraks sinistra dan terdorongnya mediastinum kearah kontralateral. Berdasarkan
gambaran klinis dan pemeriksaan penunjang diatas menunjukkan beberapa
masalah yang ditemukan pada hernia diafragma kongenital (HDK). Hal ini sesuai
dengan literatur mengenai hernia diafragma kongenital (HDK) dan berdasarkan
hasil rontgen menunjukkan HDK tipe bochdalek.
Koreksi bedah pada pasien ini dapat dilakukan secara cepat atau dengan
stabilisasi awal terlebih dahulu. Kondisi pasien saat masuk dalam keadaan yang
tidak stabil yaitu gangguan pernapasan yang berat, sianosis dan takipnue maka
penundaan koreksi bedah hingga keadaan klinis pasien stabil merupakan pilihan
yang tepat. Hal ini sesuai dengan literatur mengenai penundaan operasi hingga
pasien stabil diharapkan vaskularisasi pulmoner bayi dapat berelaksasi maksimal,
pertukaran gas sudah adekuat dan resistensi vaskular paru telah berkurang.
Penyebab hernia pada kasus ini masih belum diketahui secara pasti.
Hernia diafgrama dikaitkan dengan kromosom yang abnormal dan paling sering
terjadi duplikasi kromosom atau delesi pada kromosom. Kelainan struktur
kromosom dapat didiagnosis saat prenatal, maka diperlukan pemeriksaan
antenatal care yang baik untuk mengetahui secara dini kemungkinan hernia
diafragma. Sehingga konsultasi prenatal dianjurkan pada orang tua pasien jika
ingin memiliki anak dikemudian hari.
20
DAFTAR PUSTAKA
1. Cloherty JP, Eichenwald EC, Stark AR. Manual of neonatal care.
6
th
edition. Philadelphia. Lippincott Williams & Wilkins; 2008. p.621-623.
2. Benjamin JR, Bizzaro MJ, Cotton C. Congenital diaphragmatic hernia:
updates and outcomes. American Academy of Pediatrics. [serial on the
internet]. 2014 Feb [cited 2011 September 30]; 439-52. Available
from:http://pediatrics.unm.edu/divisions/ neonatology/docs/HDK.pdf
3. Tovar J. Congenital diaphragmatic hernia. OJRD Journal [serial on the
internet]. 2014 Feb [cited 2012 Jan 3]; 1(15). Available from:
http://www.ojrd.com/content/7/1/1
4. Lee KG. Associate Professor of Pediatrics. Division of neonatology.
Medical University of South Carolina. [serial on the internet]. 2014 Feb
[cited 2011 Juni 18]. Available from:
http://www.nlm.nih.gov/medlineplus/ency/imagepages/9036.htm
5. Thomas W, Ronald B,Valerie W. General thoracic surgery. Foramen of
Morgagni hernia. 6
th
edition. Philadelphia. Lippincott Williams & Wilkins;
2005. P.773-776.
6. Klaassens M, et al. Congenital diaphragmatic hernia and chromosome
15q26: determination of a candidate region by use of fluorescent in situ
hybridization and array-based comparative genomic hybridization.
Department of Cytogenetics. [serial on the internet]. 2014 Feb [cited 2005
March 4]. Available from:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1199376/
7. Moore KL. The developing human. Clinically Oriented Embryology. 2
nd
edition. New York. W.B. Saunders Company; 1977.p.150-152.
8. Kinsella J, Ivy D, Abman SH. Pulmonary vasodilator therapy in congenital
diaphragmatic hernia: acute, late, and chronic pulmonary hypertension.
Semin Perinatol 29. [serial on the internet]. 2014 Feb [cited 2005 April
8];123-28. Available from:
http://umanitoba.ca/faculties/medicine/units/pediatrics/sections/neonatolog
y/media/HDK_and_PH.pdf
21
9. Kays KW. Congenital diaphragmatic hernia and neonatal lung lesions.
Surg Clin N Am 86.[serial on the internet]. 2014 Feb [cited 2006 Jun];
329-52. Available from: http://www.ohsu.edu/res_lounge_kays-HDK-
review.pdf
10. Deprest JA, Nicolaides K, Gratacos E. Fetal surgery for congenital
diaphragmatic hernia Is back from never. Fetal Diaggn Ther. [serial on the
internet]. 2014 Feb [cited 2011 February 3]; p.6-17. Available from:
http://www.fetalmedicine.com/fmf/2011_8a.pdf
11. Pober BR, Russell MK, Ackerman KG. Congenital diaphragmatic hernia.
University of Washington. [serial on the internet]. 2014 Feb [cited 2010
March 16]. Available from:
http://www.ncbi.nlm.nih.gov/books/NBK1359/
Anda mungkin juga menyukai
- Referat Hernia Diafragmatika FixDokumen18 halamanReferat Hernia Diafragmatika FixDahlia Ardhyagarini P100% (1)
- Hernia DiafragmatikaDokumen18 halamanHernia DiafragmatikaSatria DediBelum ada peringkat
- Referat Diafragma HerniaDokumen25 halamanReferat Diafragma Herniamitamitami16Belum ada peringkat
- Atresia IleumDokumen11 halamanAtresia IleumRisal FoengBelum ada peringkat
- PEMERIKSAAN Fisik NEUROLOGIS Pada AnakDokumen2 halamanPEMERIKSAAN Fisik NEUROLOGIS Pada AnakSeptia Rahmad M50% (2)
- Cedera Kepala EswDokumen73 halamanCedera Kepala EswClarissa SuheryBelum ada peringkat
- MalrotasiDokumen17 halamanMalrotasiKelik WagiyantoBelum ada peringkat
- Manuver Pemeriksaan AppDokumen6 halamanManuver Pemeriksaan AppNoval LiadyBelum ada peringkat
- Case I Water Seal Drainage (Dr. Azizman, SP.P (K)Dokumen14 halamanCase I Water Seal Drainage (Dr. Azizman, SP.P (K)Andry Wahyudi AgusBelum ada peringkat
- Fistula UmbilikusDokumen6 halamanFistula Umbilikusanom_wicaksana1198100% (2)
- Abses PerianalDokumen14 halamanAbses PerianalKas MulyadiBelum ada peringkat
- Stenosis DuodenumDokumen20 halamanStenosis DuodenumZa'in Muchtar100% (1)
- Hernia VentralisDokumen22 halamanHernia VentralisfinamjBelum ada peringkat
- Paraplegia InferiorDokumen56 halamanParaplegia Inferiorhazazi100% (1)
- Hil Ireponible DextraDokumen13 halamanHil Ireponible Dextragaluh ajeng firstyBelum ada peringkat
- SlabDokumen30 halamanSlabAlfi Febriani PriswariBelum ada peringkat
- NEC Presentasi ANAKDokumen36 halamanNEC Presentasi ANAKoomculunBelum ada peringkat
- Hydrops Vesica FelleaDokumen22 halamanHydrops Vesica FelleaHeni See Nieyas100% (3)
- CRS KoleDokumen33 halamanCRS KolerobbyalfadliBelum ada peringkat
- Nitrogliserin Pada Edema Paru AkutDokumen16 halamanNitrogliserin Pada Edema Paru AkutNikeBelum ada peringkat
- Spell HypoxiaDokumen10 halamanSpell HypoxiaSaid WibisanaBelum ada peringkat
- LAPORAN KASUS 1-Kelompok 5-Hidropneumothorax-1Dokumen34 halamanLAPORAN KASUS 1-Kelompok 5-Hidropneumothorax-1Muslim AmaluddinBelum ada peringkat
- Mengapa Taktil Fremitus Meningkat Pada Kasus IniDokumen9 halamanMengapa Taktil Fremitus Meningkat Pada Kasus Inishafira masdarBelum ada peringkat
- LAPORAN KASUS Atresia IleumDokumen39 halamanLAPORAN KASUS Atresia IleumM SulistiawanBelum ada peringkat
- Kardiomegali Dengan Edema ParuDokumen11 halamanKardiomegali Dengan Edema ParuNuneng RinensaBelum ada peringkat
- Hernia Diafragmatika Traumatik & KongenitalDokumen30 halamanHernia Diafragmatika Traumatik & KongenitalZuniva AndanBelum ada peringkat
- Pemeriksaan Fisik Abdomen Pada AnakDokumen28 halamanPemeriksaan Fisik Abdomen Pada Anakj_albert_zoom100% (1)
- ATRESIA jEJUNOILEALDokumen29 halamanATRESIA jEJUNOILEALfatihatus siyada100% (1)
- Sarah Cinthya 1261050072 - Gambaran Radiologi Metastasis ParuDokumen35 halamanSarah Cinthya 1261050072 - Gambaran Radiologi Metastasis ParuKaton Adi NugrohoBelum ada peringkat
- Checklist Teknik Pemasangan Ett Pada DewasaDokumen2 halamanChecklist Teknik Pemasangan Ett Pada DewasaDeaSafBelum ada peringkat
- Hernia DiafragmatikaDokumen41 halamanHernia DiafragmatikaAdithya Suwito100% (2)
- Presentasi Kasus Ileus ObstruksiDokumen27 halamanPresentasi Kasus Ileus ObstruksiResdanggaHusadaBelum ada peringkat
- Pneumoni OrtostatikDokumen23 halamanPneumoni OrtostatikDewi Syartika100% (1)
- LAPKAS NCB-SMK, Makrosomia, HipoglikemiaDokumen21 halamanLAPKAS NCB-SMK, Makrosomia, HipoglikemiaachciaBelum ada peringkat
- Refarat UrachusDokumen27 halamanRefarat UrachusPutra CendekiawanBelum ada peringkat
- Anular PankreasDokumen25 halamanAnular PankreasAndre OrgantoBelum ada peringkat
- Intraventrikel HemoragikDokumen19 halamanIntraventrikel HemoragikGeby GebrillaBelum ada peringkat
- Perbedaan DF Dan DHFDokumen3 halamanPerbedaan DF Dan DHFLilik NatasubrataBelum ada peringkat
- Karsinoma RektiDokumen18 halamanKarsinoma RektiHafiz Idul Fitranul100% (1)
- Check List Pembacaan Foto ThoraxDokumen2 halamanCheck List Pembacaan Foto ThoraxMuhammad Deyanta HafidzBelum ada peringkat
- Apendiktomi LaparatomyDokumen24 halamanApendiktomi LaparatomyShindo Hikaru Ono NtdBelum ada peringkat
- Kista Duktus KoledokusDokumen18 halamanKista Duktus KoledokusAgung Widyalaksono50% (2)
- Abses Psoas Dan Abses PerinefritikDokumen31 halamanAbses Psoas Dan Abses PerinefritikfaisaldanyaniBelum ada peringkat
- Case Hernia Scrotalis Sinistra (Reno)Dokumen34 halamanCase Hernia Scrotalis Sinistra (Reno)Silmi ThaherBelum ada peringkat
- Asma Dengan PneumotoraksDokumen49 halamanAsma Dengan PneumotoraksryanfkuntanBelum ada peringkat
- Pathway HivDokumen4 halamanPathway HivAyu NopiBelum ada peringkat
- Perbedaan HMD Dan TTNDokumen2 halamanPerbedaan HMD Dan TTNana chasanahBelum ada peringkat
- Kolangitis, KolesistitisDokumen35 halamanKolangitis, KolesistitisSugard DarmantoBelum ada peringkat
- Kasus 1 Hidrokel, Varikokel, OrkitisDokumen31 halamanKasus 1 Hidrokel, Varikokel, OrkitisHudza RabbaniBelum ada peringkat
- Epilepsi PsikomotorDokumen8 halamanEpilepsi Psikomotor'Fadhilah NurBelum ada peringkat
- ASTERIXISDokumen4 halamanASTERIXISyantiBelum ada peringkat
- Lapsus Patent Dutus UrachusDokumen44 halamanLapsus Patent Dutus UrachusDina Adlina MallappaBelum ada peringkat
- Radiologi - Radiodiagnostik PneumoperitoneumDokumen34 halamanRadiologi - Radiodiagnostik PneumoperitoneumUUN UNIATI MELINDA100% (1)
- Gastrointestinal Stromal Tumor GISTDokumen17 halamanGastrointestinal Stromal Tumor GISTRezky PutriBelum ada peringkat
- Referat Dr. Caesilia Khairunisa - Hernia DiafragmatikaDokumen17 halamanReferat Dr. Caesilia Khairunisa - Hernia DiafragmatikaCaesilia KhairunisaBelum ada peringkat
- Bab IiDokumen11 halamanBab IiAnnisa Caul HasanahBelum ada peringkat
- Modul 2b Kasus Hernia DiafragmaDokumen16 halamanModul 2b Kasus Hernia DiafragmaRiyanti BernardBelum ada peringkat
- Hernia DiafragmatikaDokumen6 halamanHernia DiafragmatikaKhrisnanto NugrohoBelum ada peringkat
- Lapkas Radiologi Hernia DiafragmatikaDokumen24 halamanLapkas Radiologi Hernia Diafragmatikaadfirda100% (1)
- Hernia DiafragmatikaDokumen12 halamanHernia DiafragmatikanendenBelum ada peringkat
- Asam TubuhDokumen94 halamanAsam TubuhTo NaasBelum ada peringkat
- Health Talk 23 April 2021Dokumen1 halamanHealth Talk 23 April 2021GumballWattersonBelum ada peringkat
- Prinsip Dasar Ventilator - Dr. Antonius Benny SP - AnDokumen63 halamanPrinsip Dasar Ventilator - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- Form Surat Izin KlinikDokumen2 halamanForm Surat Izin KlinikGumballWattersonBelum ada peringkat
- PO P3K Oke!!Dokumen1 halamanPO P3K Oke!!GumballWattersonBelum ada peringkat
- Gangguan Asam Basa - Dr. Antonius Benny SP - AnDokumen43 halamanGangguan Asam Basa - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- Asesmen Awal Airway-Breathing Secara Manual Dan Alat - Dr. Antonius Benny SP - AnDokumen45 halamanAsesmen Awal Airway-Breathing Secara Manual Dan Alat - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- B1-B6 - Dr. Antonius Benny, SP - AnDokumen34 halamanB1-B6 - Dr. Antonius Benny, SP - AnGumballWattersonBelum ada peringkat
- Diskusi Kasus - Dr. Antonius Benny SP - AnDokumen6 halamanDiskusi Kasus - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- Diskusi Kasus - Dr. Antonius Benny SP - AnDokumen6 halamanDiskusi Kasus - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- B1-B6 - Dr. Antonius Benny, SP - AnDokumen34 halamanB1-B6 - Dr. Antonius Benny, SP - AnGumballWattersonBelum ada peringkat
- Prinsip Dasar Ventilator - Dr. Antonius Benny SP - AnDokumen63 halamanPrinsip Dasar Ventilator - Dr. Antonius Benny SP - AnGumballWattersonBelum ada peringkat
- Hematoma Septum NasiDokumen11 halamanHematoma Septum NasiGumballWatterson0% (1)
- Diabetes Dan Komplikasinya Dr. HennyDokumen16 halamanDiabetes Dan Komplikasinya Dr. HennyGumballWattersonBelum ada peringkat
- Refrat Jiwa BipolarDokumen34 halamanRefrat Jiwa BipolarGumballWattersonBelum ada peringkat
- Infeksi Saluran Kemih & GinjalDokumen10 halamanInfeksi Saluran Kemih & GinjalWawan KurniawanBelum ada peringkat
- Referat CA RektiDokumen20 halamanReferat CA RektiGumballWattersonBelum ada peringkat
- Nervus Trigeminus (N V)Dokumen14 halamanNervus Trigeminus (N V)GumballWattersonBelum ada peringkat
- Makalah GigiDokumen23 halamanMakalah GigiGumballWattersonBelum ada peringkat
- Laporan Kasus JiwaDokumen9 halamanLaporan Kasus JiwaGumballWattersonBelum ada peringkat
- Dermatosis Vesikobulosa KronisDokumen57 halamanDermatosis Vesikobulosa KronisCarmen BrownBelum ada peringkat
- Dermatitis StasisDokumen16 halamanDermatitis StasisGumballWattersonBelum ada peringkat