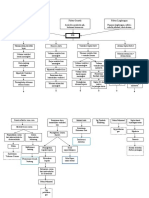
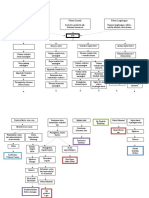
LP Penyakit Jantung Bawaan
Diunggah oleh
dwi anggrainiHalaman pengetahuan terkait
- How does quantum computing actually work in simple terms?
Quantum computing is a branch of computing that uses the laws of quantum mechanics to process information in fundamentally new ways.
- How do my kidneys work to clean my blood each day?
The kidneys are two bean-shaped organs located in the lower back that play a crucial role in filtering and cleaning the blood.
- What is a magnetic field and how does it work?
A <b>magnetic field</b> is a fundamental concept in physics that describes the influence exerted by magnets and moving electric charges. It is one part of the electromagnetic field, the other part being the electric field. In simple terms, a magnetic field can be thought of as an invisible force field that extends through space and affects magnetic materials and moving charges. At each point, the field has both a strength (magnitude) and a direction, making it what mathematicians call a vector field.
LP Penyakit Jantung Bawaan
Diunggah oleh
dwi anggrainiHalaman pengetahuan terkait
- How does quantum computing actually work in simple terms?
Quantum computing is a branch of computing that uses the laws of quantum mechanics to process information in fundamentally new ways.
- How do my kidneys work to clean my blood each day?
The kidneys are two bean-shaped organs located in the lower back that play a crucial role in filtering and cleaning the blood.
- What is a magnetic field and how does it work?
A <b>magnetic field</b> is a fundamental concept in physics that describes the influence exerted by magnets and moving electric charges. It is one part of the electromagnetic field, the other part being the electric field. In simple terms, a magnetic field can be thought of as an invisible force field that extends through space and affects magnetic materials and moving charges. At each point, the field has both a strength (magnitude) and a direction, making it what mathematicians call a vector field.
Halaman pengetahuan terkait
- How does quantum computing actually work in simple terms?
Quantum computing is a branch of computing that uses the laws of quantum mechanics to process information in fundamentally new ways.
- How do my kidneys work to clean my blood each day?
The kidneys are two bean-shaped organs located in the lower back that play a crucial role in filtering and cleaning the blood.
- What is a magnetic field and how does it work?
A <b>magnetic field</b> is a fundamental concept in physics that describes the influence exerted by magnets and moving electric charges. It is one part of the electromagnetic field, the other part being the electric field. In simple terms, a magnetic field can be thought of as an invisible force field that extends through space and affects magnetic materials and moving charges. At each point, the field has both a strength (magnitude) and a direction, making it what mathematicians call a vector field.