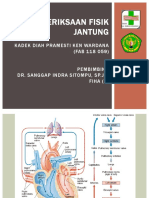
PEMERIKSAAN FISIK JANTUNG
Diunggah oleh
Vianney LiJudul Asli
Hak Cipta
Format Tersedia
Bagikan dokumen Ini
Apakah menurut Anda dokumen ini bermanfaat?
Apakah konten ini tidak pantas?
Laporkan Dokumen IniHak Cipta:
Format Tersedia
PEMERIKSAAN FISIK JANTUNG
Diunggah oleh
Vianney LiHak Cipta:
Format Tersedia
PEMERIKSAAN FISIK JANTUNG
Sebelum dilakukan anamnesis, dokter memperkenalkan diri, mengkonfirmasi identitas
pasien dan melakukan informed consent serta mencuci tangan.
ANAMNESIS
Terdapat beberapa keluhan utama yang seringkali dinyatakan pasien pada saat datang ke
dokter, antara lain adalah :
Nyeri Dada
Nyeri dada setelah melakukan aktivitas fisik yang disertai dengan penjalaran nyeri
ke sisi kiri leher dan lengan kiri ditemukan pada angina pectoris. Sedangkan nyeri
tajam yang menjalar ke punggung atau ke leher ditemukan pada diseksi aorta.
Palpitasi
Perasaan detak jantung yang tidak menyenangkan (pasien dapat mengeluhkan rasa
berdebar-debar, deg-degan, jantung seperti bergetar, meloncat-loncat atau berhenti).
Palpitasi terjadi akibat detak jantung yang tidak teratur, percepatan atau
perlambatan detak jantung secara mendadak atau peningkatan kekuatan kontraksi
jantung. Detak jantung yang terasa hilang dan timbul berganda kemungkinan
kontraksi premature, detak jantung yang cepat tapi teratur dengan awal dan akhir
yang mendadak kemungkinan takikardia supraventricular paroksismal, frekuensi
jantung yang reguler cepat dengan frekuensi 120x/menit khususnya bila dimulai dan
berakhir secara lebih bertahap kemungkinan sinus takikardia. Keluhan ini perlu
dievaluasi dengan pemeriksaan EKG.
Sesak napas, ortopnea, paroxysmal nocturnal dispneu
Dispnea yaitu perasaan tak enak yang berkaitan dengan pernapasan dan perasaan ini
tidak sesuai dengan tingkat aktivitas fisik yang dilakukan.
Ortopnea adalah dyspnea yang timbul saat berbaring dan berkurang ketika bangkit
dari posisi berbaring ke posisi duduk tegak. Kuantitas ortopnea dapat diukur dengan
jumlah bantal yang digunakan untuk tidur. Ortopnea menunjukkan kegagalan
ventrikel kiri atau stenosis mitral. Gejala ini juga dapat terjadi pada penyakit paru
obstruktif.
Dispnea nocturnal paroksismal adalah episode dyspnea dan ortopnea mendadak
yang membangunkan pasien dari tidurnya, biasanya terjadi 1 atau 2 jam setelah
pergi tidur dan pasien segera duduk, berdiri atau pergi ke jendela untuk
mendapatkan udara segar. Dapat pula disertai dengan mengi dan batuk. Kondisi ini
menunjukkan kegagalan ventrikel kiri atau stenosis mitral.
Pembengkakan atau edema
Edema mengacu pada penimbunan cairan yang berlebihan dalam jaringan
interstitial dan tampak sebagai pembengkakan. Edema dependen terlihat pada
bagian tubuh yang paling rendah (kaki dan tungkai bawah) pada saat duduk atau
tampak pada sacrum ketika berbaring. Penyebabnya dapat kardiak (gagal jantung
kongestif), gizi (hipoalbumin) atau posisional. Edema juga dapat terjadi pada
gangguan hepar ataupun ginjal. Edema periorbital banyak terjadi pada sindroma
nefrotik, sedangkan asites banyak terjadi pada pasien kegagalan hati.
INSPEKSI
Minta pasien untuk melepaskan pakaian bagian atas hingga bagian thorax terpapar. Posisi
pasien untuk pemeriksaan adalah berbaring supine dengan bed yang sudah ditinggikan 30o
dan posisi left lateral decubitus. Pada inspeksi, perhatikan :
Habitus, bentuk dada, dan kelainan yang ditemukan
Letak ictus cordis
PALPASI
Meletakkan sisi palmar jari-jari tangan atau seluruh telapak tangan pada dinding
thorax di lokasi apex jantung
Jikta ictus cordis tidak dapat diidentifikasi dengan posisi supine, minta pasien untuk
mengangkat lengan kiri dengan posisi left lateral decubitus lalu palpasi kembali
Pada palpasi ictus cordis, identifikasi pula apakah terdapat thrill, heave, lifting atau
tapping
Lakukan pengkajian terhadap lokasi, diameter, amplitudo dan durasi.
Lokasi
Sebaiknya dinilai saat pasien dalam posisi supine. Tentukan lokasi 2 tempat yaitu
lokasi vertikal (umumnya di SIC 5 atau SIC 4) dan lokasi horizontal (jarak dalam
cm darri linea midsternalis). Ictus cordis dapat tergeser ke kiri dan ke atas pada
pasien yang hamil. Ictus cordis juga dapat bergeser ke lateral pada pembesaran
jantung, yang dapat ditemukan pada gagal jantung kongestif, penyakit jantung
iskemik dan kardiomiopati. Pergeseran ictus cordis juga dapat terjadi pada
pergeseran mediastinum maupun deformitas thorax.
Diameter
Mumnya kurang dari 2,5 cm dan hanya menempati 1 rang sela iga saja dalam
kondisi pasien supine. Pada posisi dekubitus lateral kiri, diameter yang melebihi 3
cm menunjukkan pembesaran ventrikel kiri.
Amplitudo
Normalnya amplitude kecil dan terasa cepat seperti mengetuk. Peningkatan
amplitude dapat mencermikan hipertiroidisme, anemia berat, kelebihan muatan
tekanan pada ventrikel kiri (misalnya pada stenosis aorta) atau kelebihan muatan
volume pada ventrikel kiri (misalnya regurgitasi mitral)
Durasi
Normalnya, iktus kordis berlangsung selama 2/3 sistol dan sering kali kurang dari
periode tersebut tapi tidak terus teraba hingga bunyi jantung kedua
Thrill dapat ditemukan pada kondisi stenosis aorta, ductur arteriosus persisten, stenosis
mitral dan defek septum ventrikel.
PERKUSI
Perkusi pada linea aksilaris anterior kiri, cari batas sonor dan timpani/redup
Pada posisi 2 jari di atas batas paru dengan lambung lakukan perkusi ke medial
untuk menentukan batas kiri jantung (redup)
Perkusi pada linea parasternalis kiri ke bawah untuk menentukan pinggang jantung
(redup)
Perkusi pada linea midclavicularis kanan untuk mencari batas sonor (paru) dan
redup (hepar)
Pada posisi 2 jari di atas batas paru dengan hati, perkusi ke medial untuk mencari
batas jantung kanan (redup)
AUSKULTASI
Melakukan auskultasi sambil membandingkan dengan meraba pulsasi arteri karotis
Auskultasi pada SIC 2 linea parasternalis dextra untuk mendengarkan bunyi katup
aorta
Auskultasi pada SIC 2 linea parasternalis sinistra untuk mendengarkan bunyi katup
pulmonal
Auskultasi ada SIC 4 – 5 linea parasternalis kiri untuk mendengarkan bunyi katup
tricuspid, dibandingkan antara saat inspirasi dan ekspirasi
Auskultasi pada SIC 4 – 5 linea midclavicularis sinistra untuk mendengarkan bunyi
katup mitral
Bunyi Jantung
Bunyi Jantung I (S1)
Pada saat sistol, ventrikel kiri berkontraksi dan tekanan dalam ventrikel melampaui
atrium sehingga katup mitral tertutup. Penutupan katup mitral menghasilkan
bunyi jantung I.
Bunyi Ejeksi Sistolik Dinsi (Ej)
Terjadi pada keadaan patologis di mana pembukaan katup aorta disertai dengan
bunyi ejeksi sistolik dini.
Bunyi Jantung II (S2)
Ketika ventrikel kiri mengejeksikan sebagian besar darah di dalamnya, tekanan
ventrikel mulai menurun. Saat tekanan ventrikel kiri turun di bawah tekanan aorta,
katup aorta menutup. Penutupan katup aorta menghasilkan bunyi jantung II.
Opening Snap (OS)
Merupakan bunyi patologis. Pada saat diastol, tekanan ventrikel kiri terus menurun
hingga berada di bawah tekanan atrium kiri sehingga katup mitral membuka. Pada
keadaan normal, tidak timbul suara. Namun pada keadaan patologis terdengar suara
opening snap bila gerakan katup tertahan, contohnya pada stenosis mitral.
Bunyi Jantun gIII/S3
Setelah katup mitral membuka, terjadi pengisian ventrikel dengan cepat. Bunyi
jantung III atau S3 dapat timbul akibat perlambatan laju kolom darah yang cepat
karena membentur dinding ventrikel. Pada lansia S3 disebut juga gallop S3,
umumnya menunjukkan perubahan patologis pada kelenturan ventrikel.
Bunyi Jantung IV/S4
Menandai kontraksi atrium, terjadi sesaat sebelum S 1. Mecerminkan perubahan
patologis pada kelenturan ventrikel.
Splitting Bunyi Jantung
Bunyi jantung tidak hanya berasal dari jantung sebelah kiri namun juga dari jantung
sebelah kanan, namun jantung sebelah kanan memiliki tekanan yang lebih rendah
secara signifikan. Kejadian pada jantung kanan juga seringkali lebih belakangan
daripada bunyi jantung sebelah kiri. Pada bunyi jantung II (S2), terdapat 2
komponen yaitu bunyi dari katup aorta (A2) dan dari katup pulmonal (P2). Saat
ekspirasi, keduanya terdengar bersamaan, namun pada saat inspirasi, bunyi A2 dan
P2 agak terpisah.
Splitting inspiratorik terjadi karena adanya peningkatan kapasitas pulmonary
vascular bed pada saat inspirasi yang memperpanjang ejeksi darah dari ventrikel
kanan akan memperlambat penutupan katup pulmonalis. Ejeksi darah dari ventrikel
kiri relative lebih singkat, sehingga bunyi katup A2 terdengar sedikit lebih awal.
Bunyi A2 secara normal terdengar lebih keras karena tekanan yang tinggi di dalam
aorta. Bunyi ini terdengar di precordial. Sedangkan, bunyi P2 terdengar paling jelas
di SIC 2 dan SIC 3 sinistra di dekat tulang sternum. Di sini harus dicari spitting
bunyi jantung II.
Bunyi S1 juga memiliki 2 komponen yaitu bunyi mitral yang terdengar lebih awal
dan bunyi tricuspid yang terdengar lebih belakangan. Bunyi mitral terdengar jauh
lebih keras karena tekanan pada sisi jantun gkiri lebih besar. Bunyi mitral dapat
didengar di derah precordial dan paling keras pada daerah apex cordis. Bunyi
tricuspid terdenga paling jelas pada tepi kiri bawah os sternum, dan di sini terdengar
bunyi S1 yang terpecah. Bunyi splitting jarang terdengar karena bunyi mitral jauh
lebih keras. Bunyi S1 tidak bervariasi menurut respirasi.
Bising Jantung
Bising jantung atauheart murmur memiliki durasi bunyi yang lebih lama daripada
bunyi jantung normal. Bising jantung terjadi akibat turbulensi aliran darah. Bunyi
bising dapat terjadi pada kondisi normal contohnya pada dewasa muda, ataupun
merupakan tanda patologis dari penyakit katup jantung seperti stenosis katup
jantung ataupun pada regurgitasi atau insufisiensi. Apabila terdengar bunyi
bising jantung, nilai : lokasi di mana terdengar paling jelas, pada saat sistol atau
diastol, kualitasnya, intensitas, tinggi nadanya, durasi dan arah penjalarannya.
Lokasi terdengarnya bunyi bising yang paling jelas dapat mengindikasikan katup
apa yang abnormal.
Mitral Apex cordis dan sekitarnya
Trikuspid Tepi kiri bawah os sternum dan sekitarnya
Pulmonal SIC 2 dan SIC 3 sinistra di dekat os sternum
Aorta Di mana saja dari SIC 2 hingga apex cordis
Anda mungkin juga menyukai
- Pemeriksaan Fisik Jantung dan Pembuluh DarahDokumen24 halamanPemeriksaan Fisik Jantung dan Pembuluh Darah2KKirana KenzieBelum ada peringkat
- Deteksi Awal Gangguan JantungDokumen18 halamanDeteksi Awal Gangguan JantungyuniiBelum ada peringkat
- DETEKSI ANOMALI PARU DAN JANTUNGDokumen11 halamanDETEKSI ANOMALI PARU DAN JANTUNGIndra BramanditiaBelum ada peringkat
- JANTUNGDokumen17 halamanJANTUNGElviinFLBelum ada peringkat
- Pemeriksaan JantungDokumen7 halamanPemeriksaan JantungIndra BramanditiaBelum ada peringkat
- Pemeriksaan Fisik Sistem KardiovaskulerDokumen5 halamanPemeriksaan Fisik Sistem KardiovaskulerRiadinni AlitaBelum ada peringkat
- Lapsus MiniDokumen34 halamanLapsus MiniDiah WardanaBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen20 halamanPemeriksaan Fisik JantungLaura HutagalungBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen2 halamanPemeriksaan Fisik JantungVia WinkiesBelum ada peringkat
- PEMERIKSAAN JANTUNGDokumen29 halamanPEMERIKSAAN JANTUNGIndahBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen15 halamanPemeriksaan Fisik Jantungfitri aprianiBelum ada peringkat
- Pengkajian Sistem KardiovaskularDokumen57 halamanPengkajian Sistem KardiovaskularDenny KurniawanBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen10 halamanPemeriksaan Fisik JantungMade SetiadjiBelum ada peringkat
- MURMUR JANTUNGDokumen3 halamanMURMUR JANTUNGIka NovitaBelum ada peringkat
- Pemeriksaan Fisik KardiovaskulerDokumen29 halamanPemeriksaan Fisik KardiovaskulerTaufik Abidin100% (6)
- Pemeriksaan Fisik KardiovaskulerDokumen36 halamanPemeriksaan Fisik KardiovaskulerrivannyBelum ada peringkat
- Pemeriksaan Fisik System KardiovaskulerDokumen34 halamanPemeriksaan Fisik System KardiovaskulerMichael Prayogo100% (1)
- Pemeriksaan Fisik Jantung dan Pembuluh DarahDokumen33 halamanPemeriksaan Fisik Jantung dan Pembuluh DarahSucii Sekar NingrumBelum ada peringkat
- S2 SPLITDokumen29 halamanS2 SPLITderxz_kidBelum ada peringkat
- Pemeriksaan Fisik Sistem KardiovaskulerDokumen34 halamanPemeriksaan Fisik Sistem KardiovaskulerSuci RamadhaniBelum ada peringkat
- Pemeriksaan JantungDokumen36 halamanPemeriksaan JantungTutik ALBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen10 halamanPemeriksaan Fisik JantungErvin WidhiantyasBelum ada peringkat
- Bunyi JantungDokumen53 halamanBunyi Jantungkevinman2Belum ada peringkat
- Bunyi Jantung Normal Dapat Menjadi Salah Satu Tolak Ukur Untuk Mengetahui Kondisi Kesehatan Jantung SeseorangDokumen4 halamanBunyi Jantung Normal Dapat Menjadi Salah Satu Tolak Ukur Untuk Mengetahui Kondisi Kesehatan Jantung Seseorangpatricia ngeraBelum ada peringkat
- Pemeriksaan Sistem KardiovaskulerDokumen24 halamanPemeriksaan Sistem Kardiovaskuleryeni hasri utami jalilBelum ada peringkat
- Sistem Pemeriksaan Jantung IIDokumen44 halamanSistem Pemeriksaan Jantung IIimhorismaBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen65 halamanPemeriksaan Fisik Jantungmega putri kustiantiBelum ada peringkat
- Media Ajar 5-Pemeriksaan Fisik Sistem KardiovaskulerDokumen37 halamanMedia Ajar 5-Pemeriksaan Fisik Sistem KardiovaskulerwidiamBelum ada peringkat
- Pengkajian Sistem KardiovaskulerDokumen36 halamanPengkajian Sistem KardiovaskulerDwi Happy Anggia100% (1)
- PEMERIKSAAN FISIK SISTEM KARDIOVASKULERDokumen15 halamanPEMERIKSAAN FISIK SISTEM KARDIOVASKULERekasintiaBelum ada peringkat
- PEMERIKSAAN FISIK SISTEM KARDIOVASKULER 2 BobbyDokumen6 halamanPEMERIKSAAN FISIK SISTEM KARDIOVASKULER 2 BobbyAlfi SyahriBelum ada peringkat
- PEMERIKSAAN FISIK JANTUNGDokumen90 halamanPEMERIKSAAN FISIK JANTUNGNadia Nur AzizahBelum ada peringkat
- Sop Pemeriksaan Fisik KardiovaskulerDokumen15 halamanSop Pemeriksaan Fisik Kardiovaskuleryuni alfi0% (1)
- SOP Pemeriksaan Fisik KardiovaskulerDokumen16 halamanSOP Pemeriksaan Fisik KardiovaskulerefizalBelum ada peringkat
- Pemeriksaan Fisik Sistem KardiovaskulerDokumen15 halamanPemeriksaan Fisik Sistem KardiovaskuleristiqomahBelum ada peringkat
- PEMERIKSAAN JANTUNGDokumen33 halamanPEMERIKSAAN JANTUNGMoRiz Rimorz MarbunBelum ada peringkat
- Pemeriksaan Fisik ThoraksDokumen8 halamanPemeriksaan Fisik ThoraksAnonymous 14BwJmsBelum ada peringkat
- AUSKULTASI JANTUNGDokumen5 halamanAUSKULTASI JANTUNGAdwin Alamsyaputra0% (1)
- PEMERIKSAAN FISIK InternaDokumen7 halamanPEMERIKSAAN FISIK InternaAndyHendrayanaBelum ada peringkat
- SESAK NAPAS BERATDokumen33 halamanSESAK NAPAS BERATAlminsyah MinBelum ada peringkat
- MURMUR JANTUNGDokumen19 halamanMURMUR JANTUNGArmellyaBelum ada peringkat
- Bunyi JantungDokumen20 halamanBunyi JantungVerra Apriawanti AmriBelum ada peringkat
- GallopDokumen4 halamanGallopAriefudin SudiardjoBelum ada peringkat
- KardioDokumen7 halamanKardiomuhammad fikri indraBelum ada peringkat
- Auskultasi Jantung yang SantaiDokumen6 halamanAuskultasi Jantung yang SantaiNikita KageBelum ada peringkat
- Bunyi JantungDokumen22 halamanBunyi JantungGiovanni AnggastaBelum ada peringkat
- Decompensasi Cordis KronikDokumen20 halamanDecompensasi Cordis KronikJacob BeasleyBelum ada peringkat
- Pemeriksaan Fisik JantungDokumen47 halamanPemeriksaan Fisik JantungHercule Holmes100% (1)
- BS JANTUNGDokumen34 halamanBS JANTUNGUtami HandayaniBelum ada peringkat
- Pemeriksaan Fisis JantungDokumen14 halamanPemeriksaan Fisis JantungzakyBelum ada peringkat
- Pemeriksaan Fisik Hematologi-Adri. HDokumen12 halamanPemeriksaan Fisik Hematologi-Adri. HAdri Harjuanto 1700600601Belum ada peringkat
- OA Sendi KronisDokumen9 halamanOA Sendi KronisVianney LiBelum ada peringkat
- Perlemakan HatiDokumen7 halamanPerlemakan HatiVianney LiBelum ada peringkat
- HEPATITIS B KRONIK PENJELASANDokumen8 halamanHEPATITIS B KRONIK PENJELASANVianney LiBelum ada peringkat
- Hepatitis B AkutDokumen5 halamanHepatitis B AkutVianney LiBelum ada peringkat
- Gastroesofageal Reflux DiseaseDokumen2 halamanGastroesofageal Reflux DiseaseVianney LiBelum ada peringkat
- Perdarahan Saluran CernaDokumen18 halamanPerdarahan Saluran CernaVianney LiBelum ada peringkat
- PNEUMONIA DEFINISIDokumen13 halamanPNEUMONIA DEFINISIVianney LiBelum ada peringkat
- Demam Berdarah DengueDokumen10 halamanDemam Berdarah DengueVianney LiBelum ada peringkat